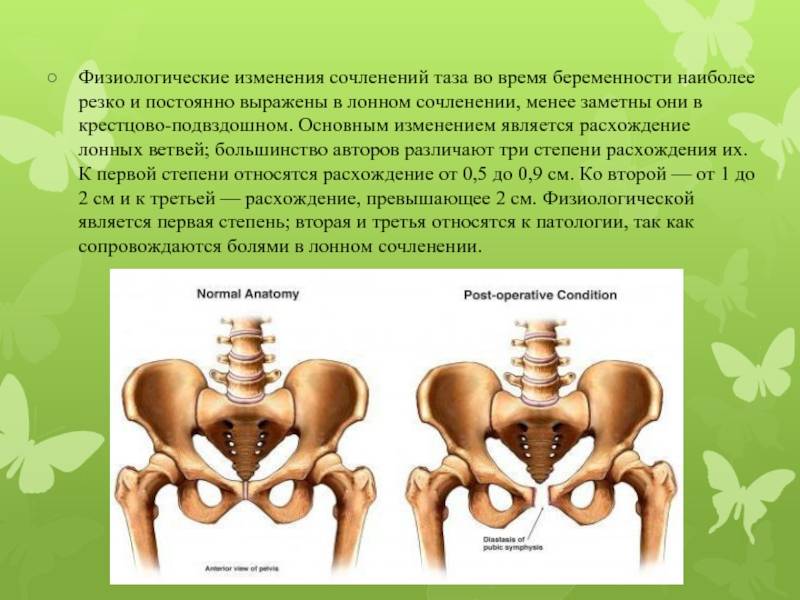
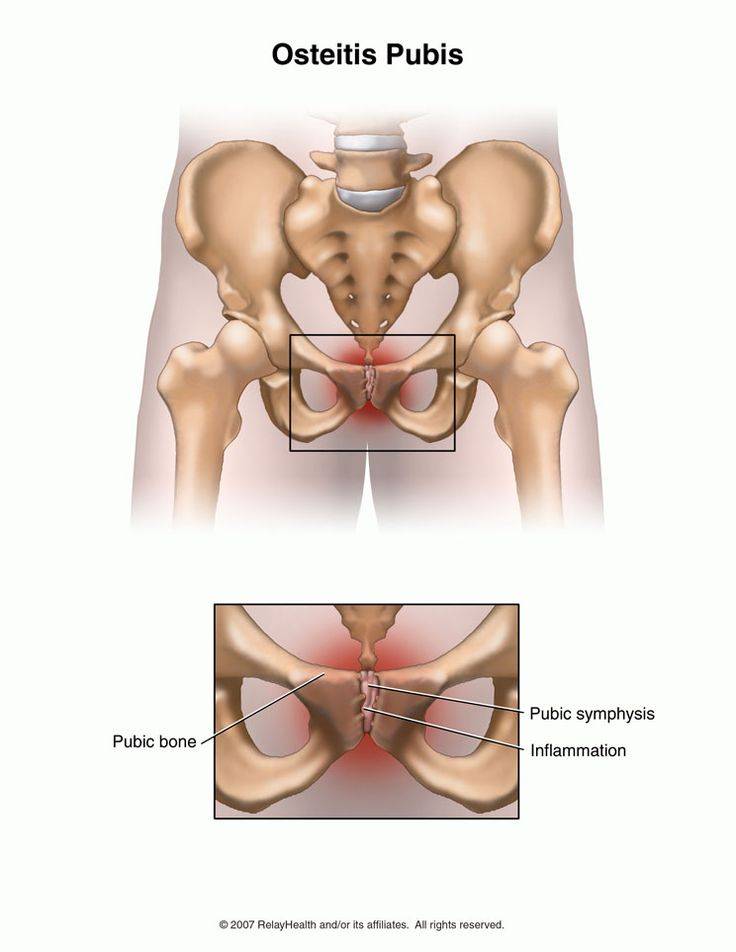
Лечение симфизита
В подавляющем большинстве случаев, независимо от причины разрыва лонного симфиза, когда это единственная аномалия в области таза, достаточно консервативного лечения без хирургического вмешательства. В посттравматических случаях, когда расхождение симфиза сопровождается другими поражениями тазового кольца, может потребоваться хирургическое лечение по направлению врача-ортопеда. К основным методам хирургического лечения при симфизите относится наложение анастомозов с использованием специальных пластин.
При отсутствии других серьезных повреждений тазового кольца больному рекомендуется отдых: в начальный период после травмы лежать, затем ходить на костылях. Пациент должен получить соответствующее обезболивающее, а после облегчения симптомов — пройти физиотерапию.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Какие болезни выявляются с помощью УЗИ бедра?
Ультразвуковое обследование бедренной части ноги назначается при подозрении на следующие патологии:
- Липома (жировик). Образующееся в жировой ткани доброкачественное образование. На УЗИ липома выглядит как лишенная сосудов, достаточно четко обособленная, но неоднородная область, часто с фиброзными элементами.
- Атерома. Представляет собой кисту, образующуюся в сальной железе. Она отличается от липомы однородностью структуры и локализацией в поверхностных слоях кожи.
- Злокачественные образования. Образуются в различных тканях бедра, отличаются от других новообразований наличием развитой кровеносной системы и характерным изменением окружающих лимфатических узлов. В зависимости от вида опухоли и степени ее прорастания в соседние ткани и органы она может иметь обособленные или нечеткие границы.
- Воспаления. С помощью УЗИ обнаруживаются очаги воспалительных процессов в мышечной, соединительной, хрящевой и других тканях. Часто это сопровождается появлением рубцов, костными новообразованиями, которые снижают подвижность конечности вплоть до ее полной остановки. В частности, воспаления развиваются при травматических повреждениях мягких тканей и костей, аутоиммунных и инфекционных заболеваниях.
- Дистрофические изменения. УЗИ отображает истончение хрящей и кальцификацию суставов – верные признаки таких патологий, как артрит, артроз, остеохондроз, подагра. Ультразвук отображает размеры, степень, форму дистрофических изменений в тканях.
- Травмы. Ультразвук эффективен в выявлении таких признаков травматических поражений конечности, как вывихи, переломы, разрывы мышц и связок. На эхограмме хорошо заметны нарушения целостности тканей, образующиеся при этом области, заполненные жидкостью (кровью, лимфой, гнойным экссудатом и т. д.).
Помимо этих патологий, сделать УЗИ бедра рекомендуется при таких заболеваниях, как остеомиелит, синовиомы, фибродисплазия, бедренная грыжа и т. д. В некоторых случаях этот метод выступает как основной, в других дополняет другие способы диагностики (рентгенографию, МРТ, КТ и т. д.).
Лечение
Медикаментозное лечение
НПВС и анальгетики (включая опиоды) назначаются при лечении болей чаще всего. Препараты группы НПВС позволяют снизить воспалительный процесс и таким образом уменьшить (ликвидировать) болевые проявления, особенно когда боль обусловлена воспалительным процессом (например, при артритах). На протяжении многих лет ученые трудились над созданием лекарства, которое действует так же, как морфин, но без негативных побочных эффектов. Нестероидные противовоспалительные средства оказывают действие за счет того, что блокируют два фермента циклооксигеназу-1 и циклооксигеназу-2, оба эти фермента участвуют в синтезе гормонов, которые называются простагландинами, которые в свою очередь ответственны за воспаление, повышение температуры и боли. Новые ингибиторы ЦОГ-2,в первую очередь, блокируют циклооксигеназу-2 и в меньшей степени, чем НПВС имеют побочные действия на желудочно-кишечный тракт. Тем не менее, прием этих препаратов не должен быть длительным, так как существуют определенные данные, что эти препараты увеличивают риск развития инфаркта.
Противосудорожные препараты. Эта группа препаратов в основном предназначена для лечения эпилепсии и судорожных состояний, но показало свою эффективность при некоторых болевых синдромах (например, при неврите тройничного нерва). Это такие препараты как карбамазепин или габапентин. Применение габапентин возможно и при нейропатической боли.
Антидепрессанты довольно часто назначаются при лечении хронических болевых синдромов так же, как и транквилизаторы или нейролептики. Эффект этих препаратов обусловлен воздействием на центральные механизмы боли. Кроме того, транквилизаторы (бензодиазепины) оказывают релаксирующее действие и уменьшают мышечный спазм.
Миорелаксанты (мидокалм, сердалуд, баклофен) оказывают определенное обезболивающее действие при наличии мышечного спазма.
Препараты для лечения мигрени включают триптаны – суматриптан (Imitrex), наратриптан (Amerge) и золмитриптан (Zomig) – и используются специально для лечения мигрени. Они могут иметь серьезные побочные эффекты у некоторых людей, и поэтому должны применяться только под наблюдением врача.
Возможно также использование мазей с содержанием как НПВС так таких веществ как капсицаин.
Мануальная терапия позволяет уменьшить боли в спине, восстановить мобильность двигательных сегментов.
Физиотерапия. Существует достаточно много различных физиотерапевтических методик, позволяющих уменьшить болевые проявления и снять воспалительный процесс в различных тканях или суставах. Из современных методов получили широкое распространением такие методики, как чрескожная электронейростимуляция, воздействие лазером (как низкоинтенсивным так высокоэнергетическим, таким как ХИЛТ).
Стимуляция спинного мозга проводится в некоторых случаях. Электроды хирургическим способом вводятся в эпидуральное пространство и на электроды подаются электрически импульсы, которые поступают из электронного устройства, размещенного на теле пациента.
Стимуляция головного мозга применятся крайне редко и, как правило, включает стимуляцию таламуса. Симуляция головного мозга используется при ограниченном числе состояний, например при центральном болевом синдроме, болям при раке, фантомной боли.
ЛФК. Доказано, что существует четкая связь между хронической болью в спине и напряженными слабыми мышцами. В таких случаях даже умеренные физические нагрузки позволяют улучшить кровообращение в мышцах и снизить болевые проявления. Физические упражнения также увеличивают выработку таких веществ как эндорфины, которые обладают обезболивающими свойствами.
Хирургическое лечение
Хирургическое вмешательство может потребоваться для купирования болей, особенно болей, связанных с позвоночником или при серьезных травмах опорно-двигательного аппарата. Хирургические методы лечения направлены на декомпрессию нервных корешков и в последнее время получили развитие малоинвазивные методы оперативного вмешательства (например, микродискэктомия). При сильном болевом синдроме, обусловленном онкологическим процессом возможно проведение операции ризотомии, при которой проводится разрез нерва ближе к спинному мозгу или кордотомия. Возможно также селективное повреждение нервных клеток в целевой области мозга.
Как предотвратить потерю плода?
Являясь мультифакторной патологией, синдром потери плода в разных случаях проявляется с различной вероятностью. Тем не менее, уже имеются и активно разрабатываются меры, позволяющие сохранить жизнь эмбриона, повысить шансы на его успешное вынашивание и рождение. К таковым относятся следующие способы:
- Проверка на совместимость. Сегодня для предотвращения смерти плода в клиниках проводится тестирование супружеской пары на гистосовместимость, то есть на наличие/отсутствие антигенов HLA, которые провоцируют иммунную агрессию материнского организма на генетический материал отца в клетках плода. По результатам этого исследования рассчитывается вероятность успешного рождения ребенка. Если тест HLA демонстрируют высокий риск отторжения плода, иммунная система матери корректируется отцовскими или донорскими лимфоцитами.
- Профилактика. Прежде всего она направлена на предотвращение заражения матери и ребенка половыми заболеваниями – герпесом, хламидиозом, сифилисом и т. д. Для этого рекомендуется использовать барьерные контрацептивы, ограничить сексуальную активность, исключить беспорядочные сексуальные контакты. Также сюда входят защитные меры против заражения другими микроорганизмами, способными вызвать мощный иммунный ответ. К профилактическим мерам также стоит отнести ограничение физической активности, соблюдение диеты, сокращение потенциально стрессовых ситуаций и т. д.
- Диагностика. Женщинам, входящим в группу риска, в том числе уже терявшим ребенка (синдром привычной потери плода), назначается комплекс диагностических обследований. В него включены УЗИ органов малого таза, бактериологический и биохимический анализы крови, гормональные, генетические и иммунологические тесты. Осуществляемые в лабораторных условиях, эти исследования позволяют выявить инфекции, хромосомные аномалии у родителей и другие нарушения на раннем этапе, что позволяет относительно безболезненно для родителей прервать беременность или выработать стратегию для ее поддержания.
- Терапия. В настоящее время основной способ поддержки беременности при имеющемся риске ее потери является медикаментозное лечение. В зависимости от факторов, влияющих на процесс вынашивания ребенка у конкретной женщины, используется гормональная терапия, иммунотерапия, назначаются антибиотики, противовирусные, иммуномодулирующие и другие препараты. Медикаментозное лечение должно назначаться только квалифицированным врачом после проведения диагностических процедур.
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Почему отекают ноги при беременности?
У этого явления, которое сопровождает беременных, могут быть разные причины появления. Физиологически в этот период структура и состояние вен становится более рыхлой. К тому же (и выше уже говорилось об этом), увеличенная матка сдавливает вены, идущие от ног к сердцу (подвздошные вены и нижняя полая вена), что приводит к нарушению венозного оттока от нижних конечностей. Также у беременных увеличивается циркулирующий объем крови. У данной патологии есть и другие причины: какие именно, точно определит врач на приеме, собирая полную информацию о вашем состоянии здоровья, течении беременности и образе жизни.
Признаки отеков ног при беременности
Первым и самым главным сигналом является сама отечность ног, особенно на поздних сроках.
Но есть и другие признаки, которые не должны оставаться незамеченными, чтобы избежать неприятных последствий:
- визуально заметное расширение вен, появление варикозных узлов (на голенях и бедрах в области половых губ, промежности и передней брюшной стенки);
- боли в ногах и чувство распирания и тяжести в ногах, особенно в жаркое летнее время;
- любой другой дискомфорт в ногах, который сложно объяснить
- судороги ног (или икроножных мышц), особенно в ночное время;
- появление сосудистых «звездочек» (часто по причине изменения гормонального фона);
- возможно появление «мурашек».
Ноги отекают как на поздних месяцах, так и на ранних сроках беременности, чаще всего на 5–6 месяце. И наблюдается это у многих беременных: до 40% женщин страдают от данного заболевания. Ранняя отечность может то возникать, то исчезать. На протяжении всей беременности вены начинают менять форму, что сопровождается болью и зудом.
Если вы заметили, что у вас при беременности болят и отекают ступни ног, на коже появились сосудистые “звездочки”, не надо спрашивать «что делать?», необходимо сразу обращаться к врачу, который поможет разобраться с причинами и подберет адекватный курс лечения.
В медицинском центре “Энерго” предоставляют квалифицированную помощь в решении данной проблемы. При лечении и обследовании беременных пациенток применяются индивидуально подобранные методики и максимально безопасные и безвредные методы.
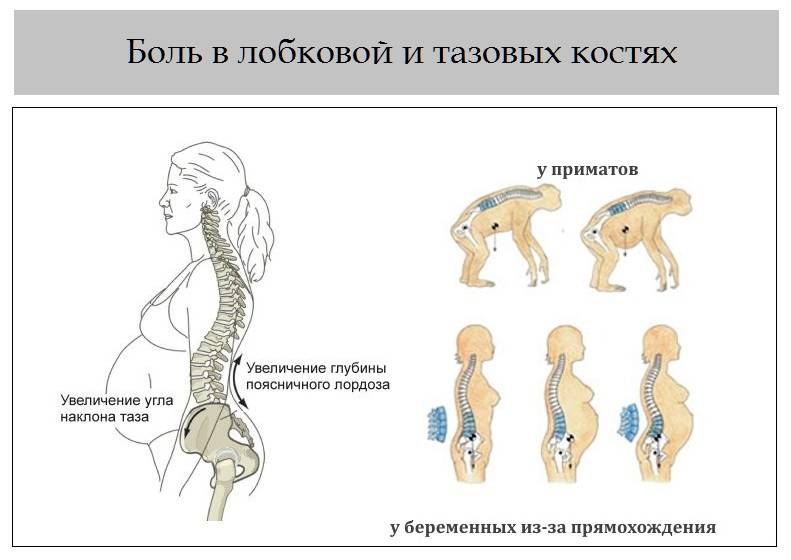
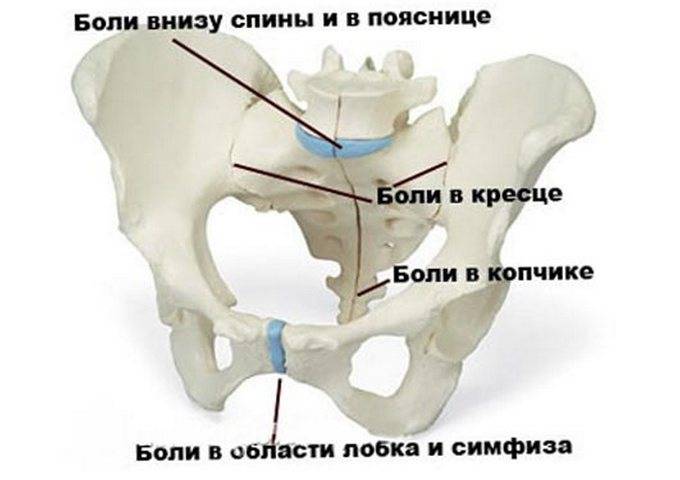
Почему при беременности болит зона таза
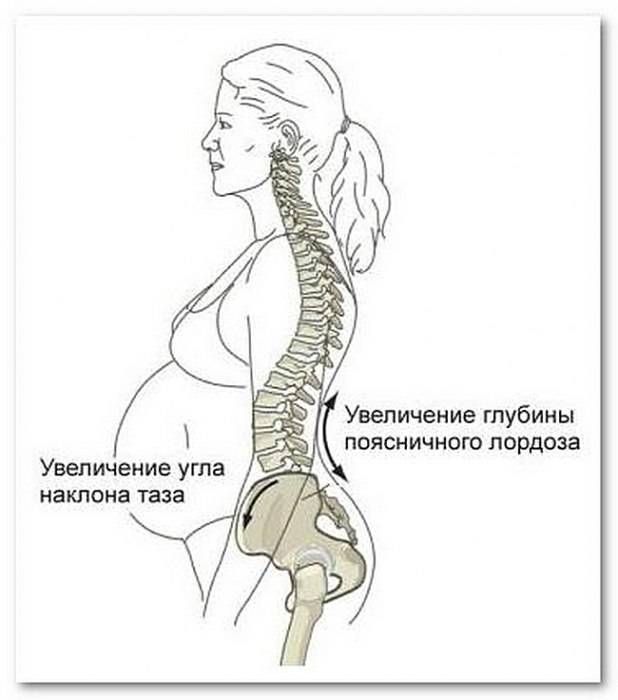
Все органы малого таза беременной женщины в третьем триместре испытывают давление от растущей матки. Поэтому болят и кости таза. Но такие боли могут появиться у женщины и на ранних сроках. В этом случае причиной является растяжение круглых маточных связок. Ведь матка в тазу фиксируется комплексом связок. Они и не позволяют главному органу репродуктивной системы отклоняться вперед. Эти связки сформированы из соединительной ткани, а она растягивается очень плохо. Но так уже заложено природой, что матка будущей мамы увеличивается, и соединительная ткань должна растягиваться. А еще в крови женщины появляется специальный гормон релаксин, который увеличивает растяжимость тканей.
И все же, боли растяжения беспокоят в той или иной степени женщину на протяжении всей беременности. Порой они могут быть очень острыми, а при смене положения тела исчезают. Большинство женщин уже привыкает к таким болям на последних неделях вынашивания ребенка.
Патогенез
Хотя лобковый симфиз направлен на поддержание стабильного положения обеих частей таза и защиту внутренних органов, у беременных он должен претерпевать изменения. Образуется определенное расслабление, благодаря которым ребенок может пройти через родовые пути. Для достижения этого эффекта организм беременных вырабатывает различные виды гормонов. Но наиболее важным здесь является релаксин, синтезируемый яичниками и плацентой. Эффект от его действия — расслабление суставов костей таза и крестца, а также расслабление лобкового симфиза. В физиологических условиях это расслабление происходит только на последних неделях беременности и не должно превышать 5 мм. Именно по причине превышения данного параметра возникают признаки симфизита.
Дыхательная гимнастика при диастазе
Дыхательные упражнения помогают переучить диафрагму, а точнее — вернуть ее в нормальное положение и функционирование. Во время беременности растущая матка как будто выталкивает диафрагму вверх и та, теряет способность возвращаться в нормальное положение
Поскольку диафрагма формирует верхнюю часть основных мышц, важно переучить ее и вернуть ей исходно положение. Вот несколько хороших упражнений:
- Лежа на спине, с подушкой под ягодицами, приподнятыми слегка над уровнем груди, следует делать короткие, неглубокие вдохи животом. Подобное упражнение следует проводить в течение минуты.
- В положении сидя нужно положить руки на грудную клетку и совершать короткие и неглубокие вдохи в течение минуты.
Расстояние между двумя брюшными мышцами — не самый важный аспект. Гораздо важнее, чтобы все мышцы живота могли снова работать вместе, обеспечивая качественную поддержку позвоночника.
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
- Ношение поддерживающего бандажа, частично снимающего нагрузку с костей таза;
- Ограничение физических нагрузок, назначающееся при проявлении болезненных ощущений любой природы;
- Ограничение подвижности, в том числе долгой ходьбы, женщинам также рекомендуется принимать лежачее и полулежачее положение;
- В тяжелых случаях, сопровождающихся сильной болью и угрозой разрыва симфиза, может назначаться строгий постельный режим;
- Прием витаминных комплексов, содержащих кальций, магний, цинк, марганец, витамин D и другие компоненты, необходимые для формирования прочной и эластичной соединительной ткани;
- Физиотерапевтические процедуры, направленные на уменьшение болезненных ощущений (массаж, иглоукалывание и т. д.);
- Коррекция режима питания, направленная на улучшение всасываемости кальция, употребление в пищу продуктов, содержащих этот элемент;
- Прием противовоспалительных препаратов, препятствующих развитию воспаления и сопутствующей ему склеротизации хрящевой ткани.
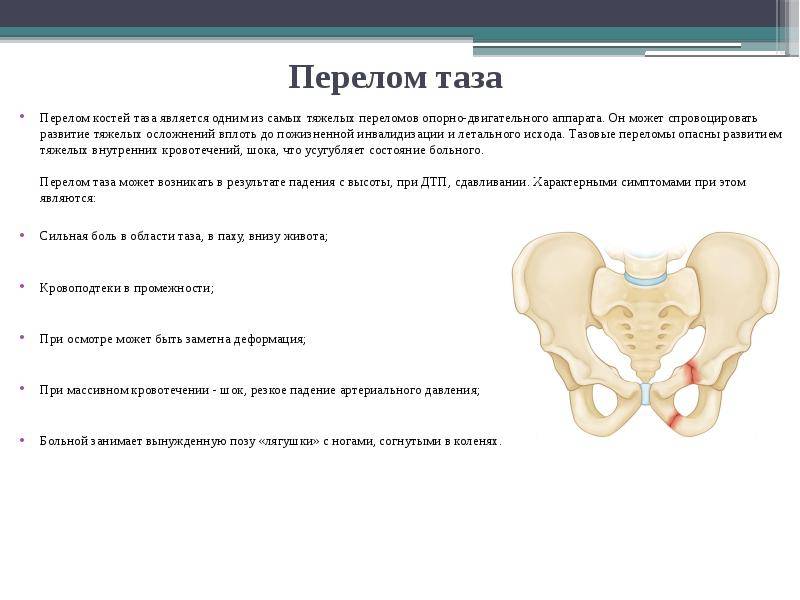
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
- Употребление поливитаминных комплексов для беременности и пищевых продуктов, содержащих указанные выше элементы и соединения, необходимые для поддержания нормального состояния костей и связок;
- Применение дородового бондажа может как помочь с уже имеющейся проблемой, так и предотвратить ее появление;
- Также высокую эффективность демонстрируют занятия йогой и пилатесом, положительно влияющие на прочность и эластичность связок.
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
- Нарушения подвижности и чувствительности ног;
- Общего или локального повышения температуры;
- Отека и покраснения в лобковой области.
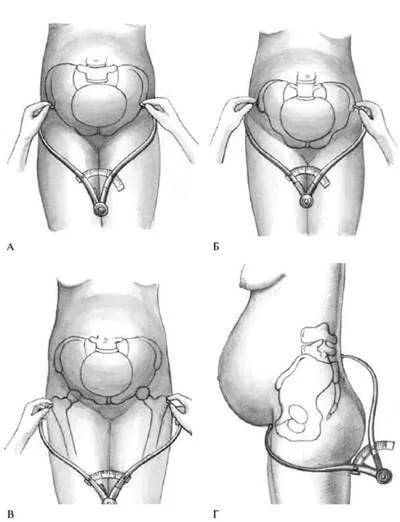
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Эпидемиология/Этиология
Существуют несколько
теорий о происхождении дисфункции лонного сочленения:
На ранних сроках
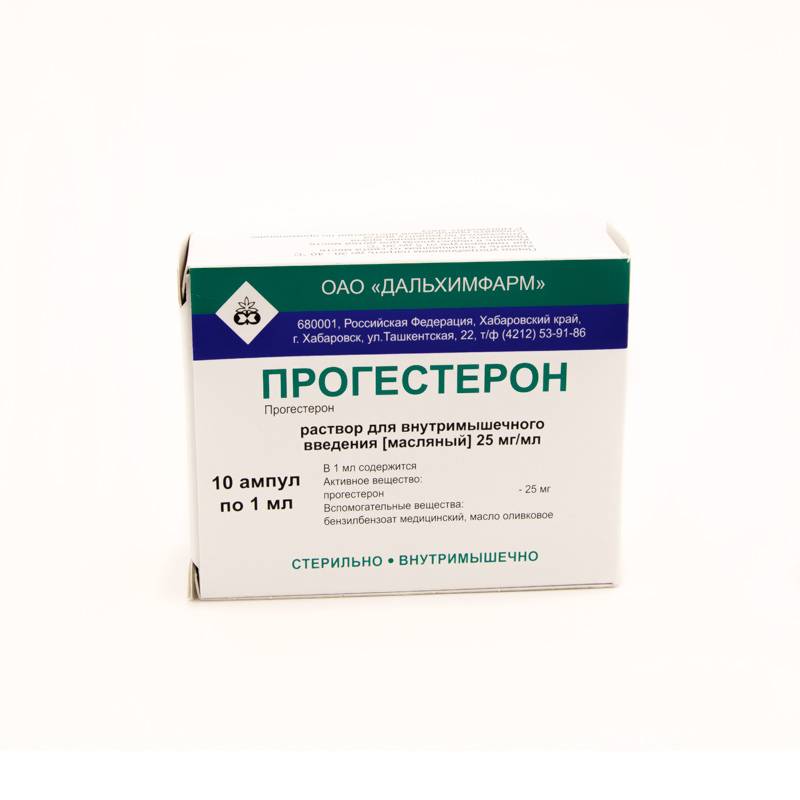
беременности желтое тело продуцирует большое количество гормона релаксина и
прогестерона. С 12-й недели данную функцию берут на себя плацента и
децидуальная оболочка матки. Релаксин расщепляет коллаген в крестцово-подвздошных
суставах, вызывая размягчение тканей. Похожим эффектом обладает прогестерон.
Однако нет никакой корреляции между уровнем релаксина и степенью дисфункции
лонного сочленения. Норвежское исследование показало, что генетическая
предрасположенность к ДЛС возможно вызвана нарушениями секреции релаксина.
Может показаться, что расслабление связочного аппарата прямо указывает на
наличие гормональной подоплеки заболевания. Однако достаточного количества
данных, подтверждающих эту теорию, нет.
К другим факторам,
приводящим к ДЛС, относятся физически изматывающая работа во время
беременности, а также патологическая усталость, плохая осанка и недостаток
физической нагрузки. Также определенную роль могут сыграть лишний вес,
многоплодная беременность, беременность в старшем возрасте, тяжелые роды в
анамнезе, а также плечевая дистоция.
Эффективное
приспособление суставов к определенной нагрузке требует адекватной компрессии
суставов и скоординированных усилий мышц и связок. Это – залог эффективных
реакций суставов на изменяющиеся условия. Во время беременности связки и мышцы
становятся более слабыми и не могут выполнять свои функции, как они делали это раньше.
В результате изменяется наклон таза, что приводит к позвоночно-тазовой нестабильности,
чаще всего проявляющейся в дисфункции лобкового симфиза.
Если коротко, то
причины этой нестабильности – гормональные (влияние гормона релаксина),
метаболические (обмен кальция), биомеханические (нагрузки при беременности и
физические упражнения), слабо развитые мышцы, состав тела (вес), анатомические
и генетические вариации.
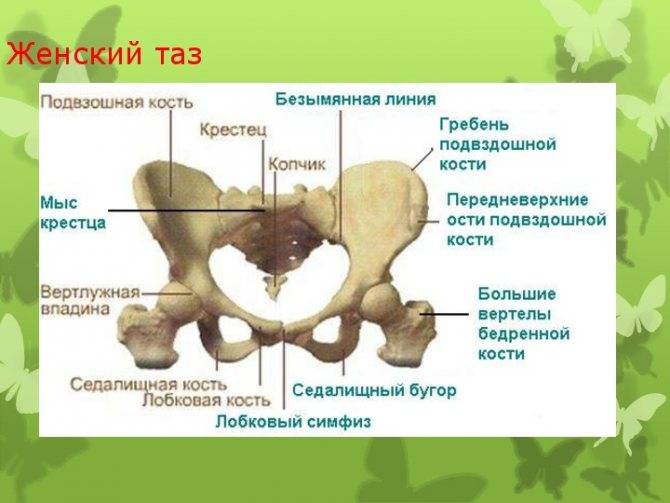
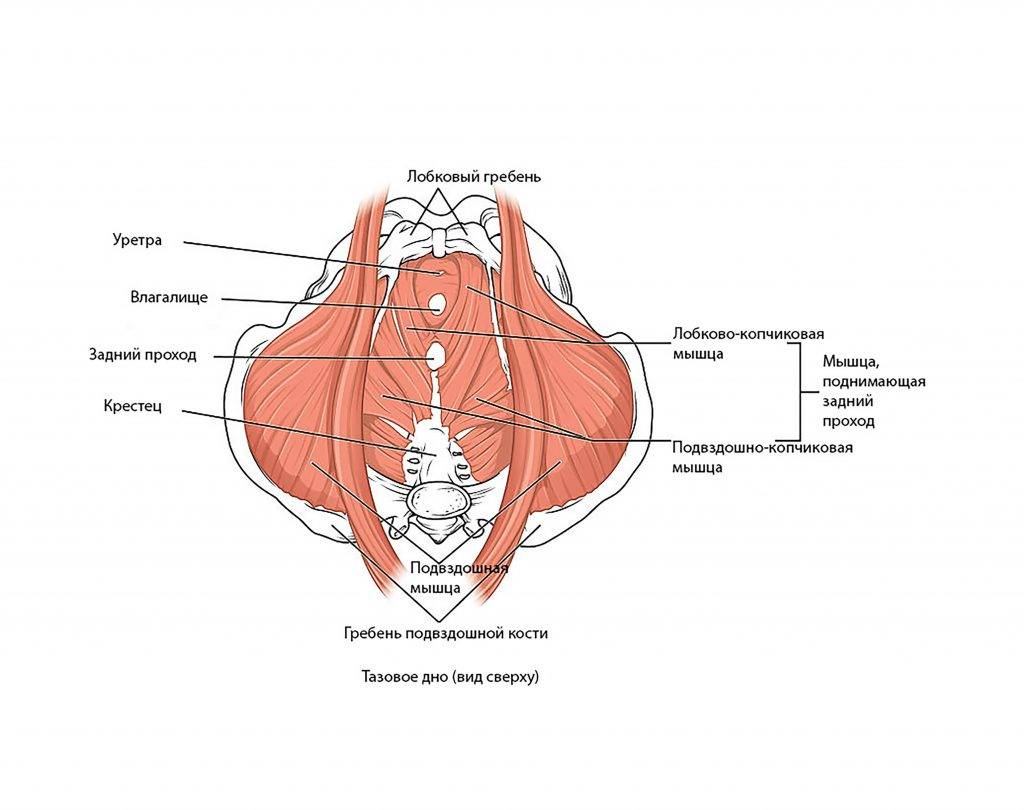
- Тазовое дно состоит из трех слоев мышц. К поверхностному слою, который иннервируется срамным нервом, относятся луковично-пещеристая мышца, седалищно-пещеристая мышца, поверхностная поперечная мышца промежности и наружный сфинктер прямой кишки.
- Глубокий слой – это мочеполовая диафрагма, она также иннервируется срамным нервом. Сюда относятся сфинктер мочеиспускательного канала, мышца-сжиматель мочевого пузыря, уретровагинальный сфинктер и глубокая поперечная мышца промежности.
- Тазовую диафрагму составляют следующие мышцы: мышца, поднимающая задний проход (лобково-копчиковая мышца, она же лобково- простатическая, лобково-влагалищная, лобково-анальная, лобково-ректальная, подвздошно-копчиковая), копчиковая мышца, грушевидная мышца и внутренняя запирательная мышца. Данные мышцы иннервируются крестцовыми корешками спинного мозга (S3-S5).
Функция мышц
тазового дна – поддержка органов, лежащих на нем. Сфинктеры (анальный и
мочеиспускательный) позволяют сознательно контролировать кишечник и мочевой
пузырь. Благодаря этому мы можем сознательно контролировать выделение кала или
фатуса, а также мочи.
При сокращении мышцы тазового дна способны приподнимать внутренние органы и сжимать отверстия сфинктеров влагалища, ануса и уретры. При расслаблении мышц тазового дна возможно подтекание мочи и бесконтрольное выделение кала. Беременность изменяет работу указанных мышц, а также их функцию.
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Профилактика и лечение брадикардии плода
К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Третий триместр беременности
Насколько вырастает матка во время беременности
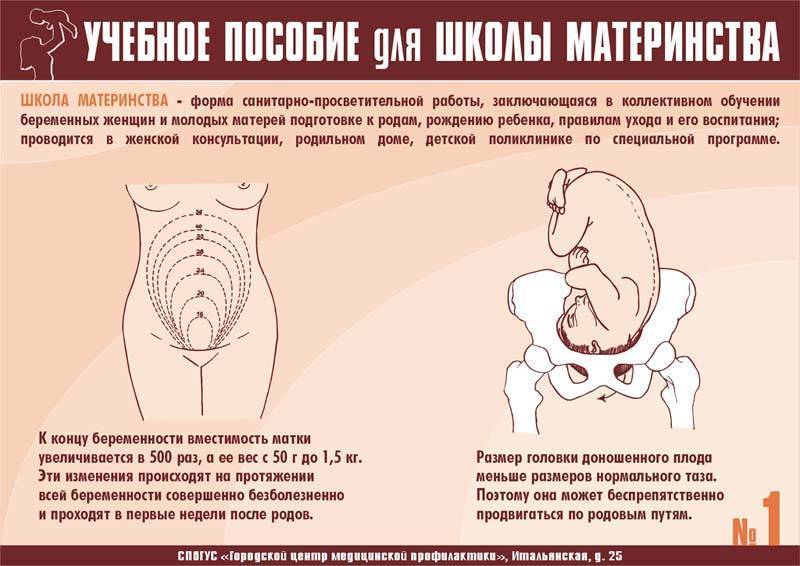
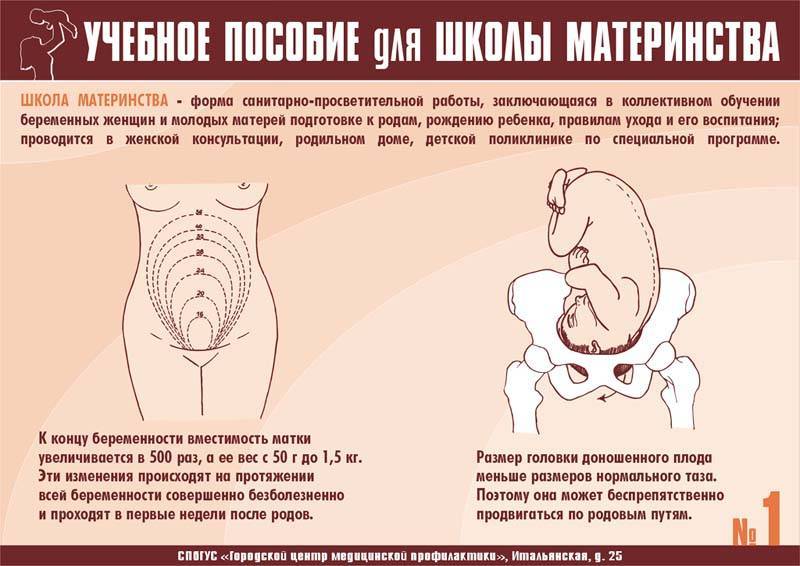
Матка претерпевает очень существенные изменения во время беременности, эволюционируя из органа 70 г весом с объемом полости 1 мл до органа, который весит более 1 кг и который может вмещать до 20 литров. Форма матки тоже претерпевает изменения от грушевидной до округлой к концу беременности. После 20 недели беременность видна уже при обычном осмотре.
Нормально ли, если выделяется молоко из груди во время беременности?
Во время беременности в организме женщины начинает усиленно вырабатываться пролактин и плацентарный лактоген, под влиянием которых происходит выделение молозива. Молозиво это опалесцирующая водянистая жидкость с меньшим содержанием жира, чем в молоке и с большим содержанием белков. Выделение молозива может начинаться уже с 5 месяца беременности. Это совершенно нормальное явление. Появление настоящего молока из груди блокируется до родов прогестероном. После родов уровень прогестерона падает и прекращается блокирование образования молока.
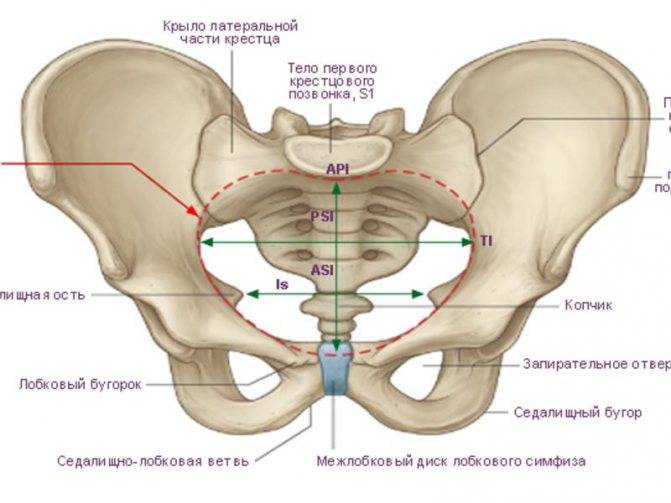
Клинически значимая анатомия
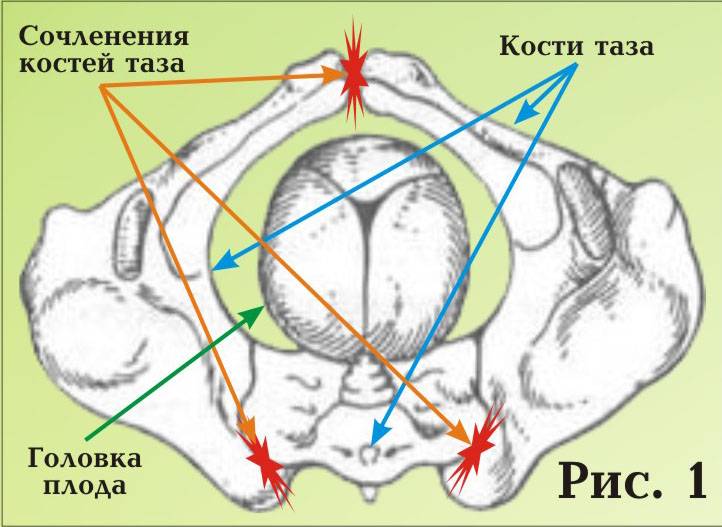
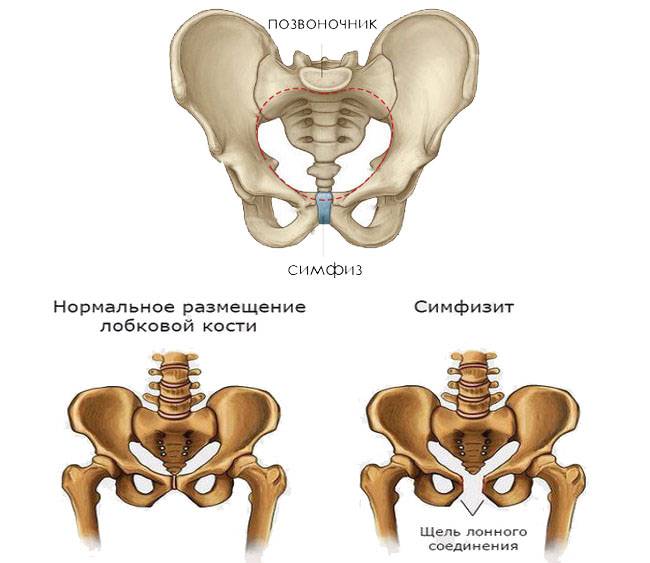
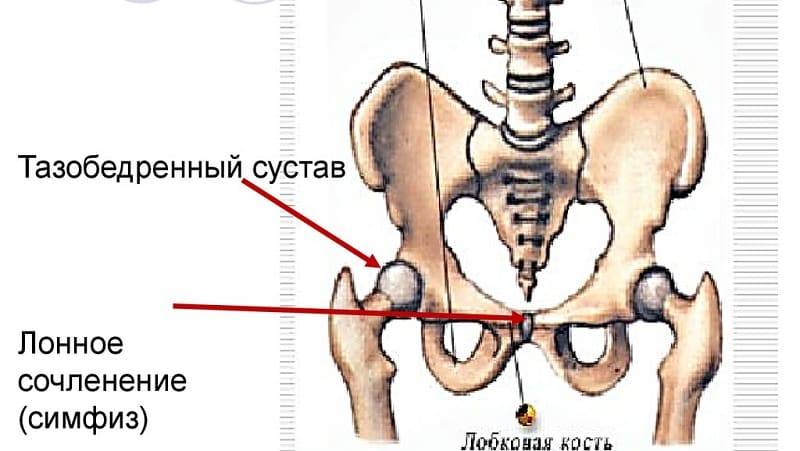
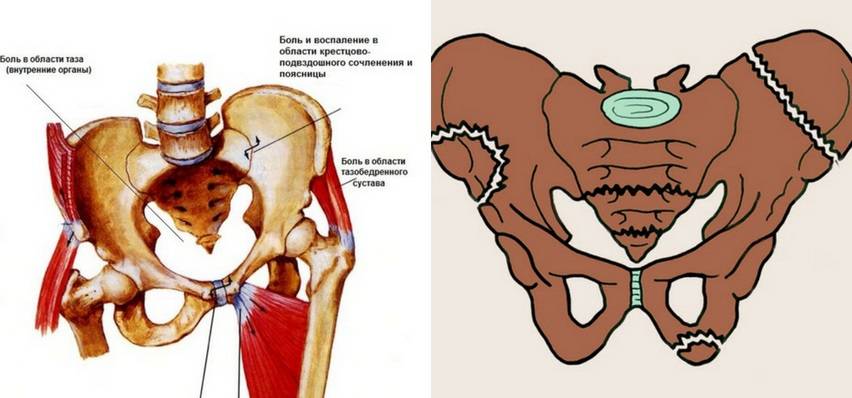
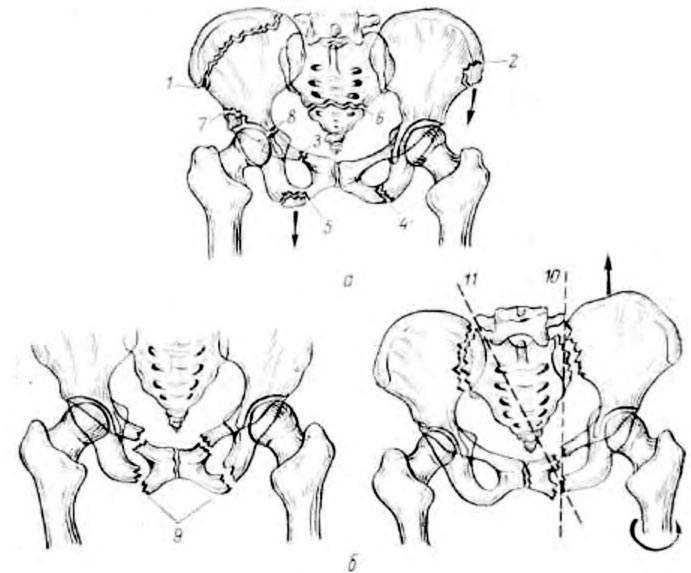
Лобковый симфиз
расположен на передней стороне таза и является передней границей промежности.
Лобковые кости формируют хрящевое соединение в срединной плоскости, именуемое
лобковым симфизом. Этот сустав удерживает лобковые кости вместе и обеспечивает
устойчивость во время движения.
Совместно с крестцово-подвздошными суставами лонное сочленение формирует стабильное тазовое кольцо. Подвижность в этом кольце очень мала.
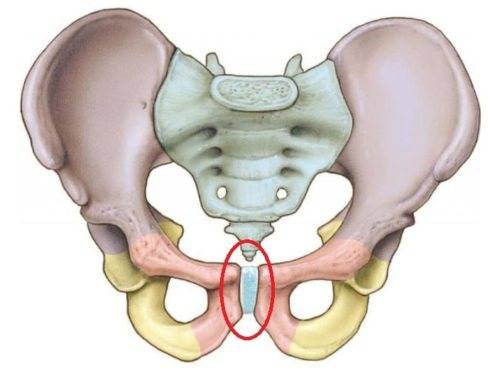
Лобковый симфиз –
это хрящевое соединение лобковых костей, между которыми расположен
волокнисто-хрящевой межлобковый диск. Лобковые кости соединяются между собой с
помощью четырех связок. Верхняя лобковая связка начинается на верхнем крае
лобка и доходит до лобковых бугорков. Дугообразные связки лобка формируют
нижнюю границу лобкового симфиза и вплетаются в волокнисто-хрящевой межлобковый
диск. Стабильность сустава в основном обеспечивают наиболее крепкие дугообразные
связки. Вместе четыре указанных связки стабилизируют сустав и удерживают
суставные поверхности от сдвига и растяжения.
Диск соединяет
суставные поверхности двух лобковых костей. Каждая из этих поверхностей покрыта
тонкий слоем гиалинового хряща. Соединение не является ровным, в нем присутствуют
сосочкообразные выросты, углубления и выступы.
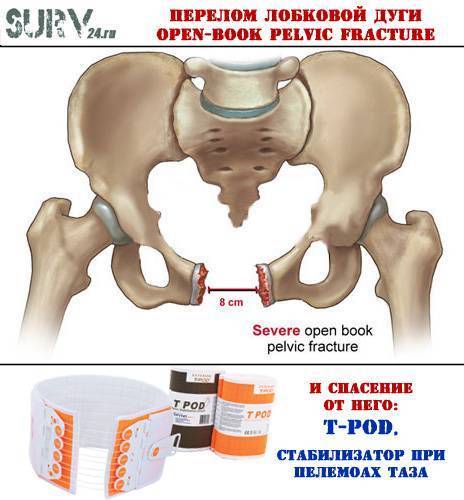
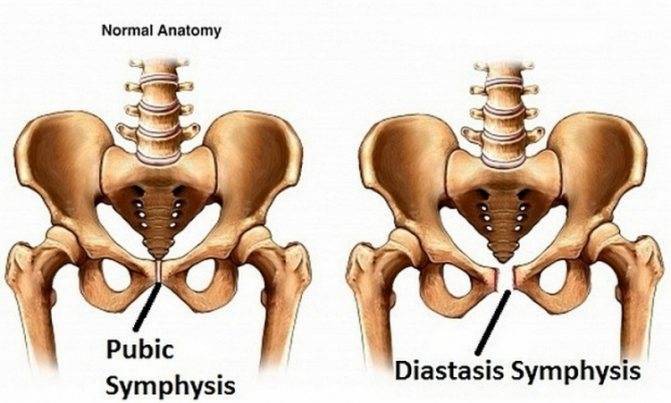
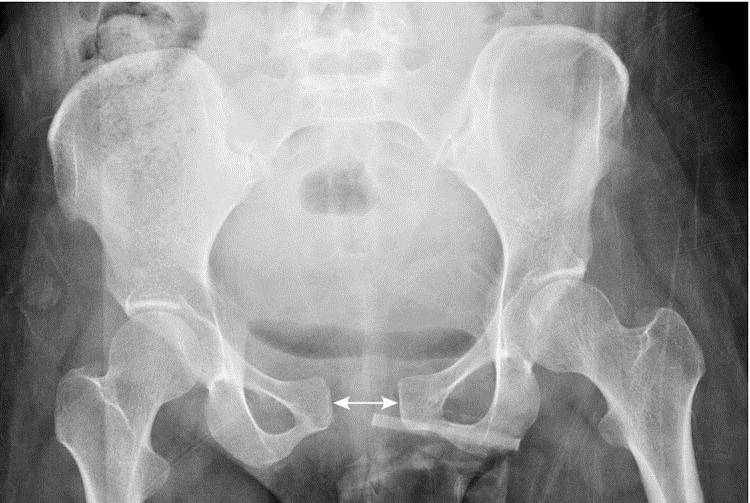
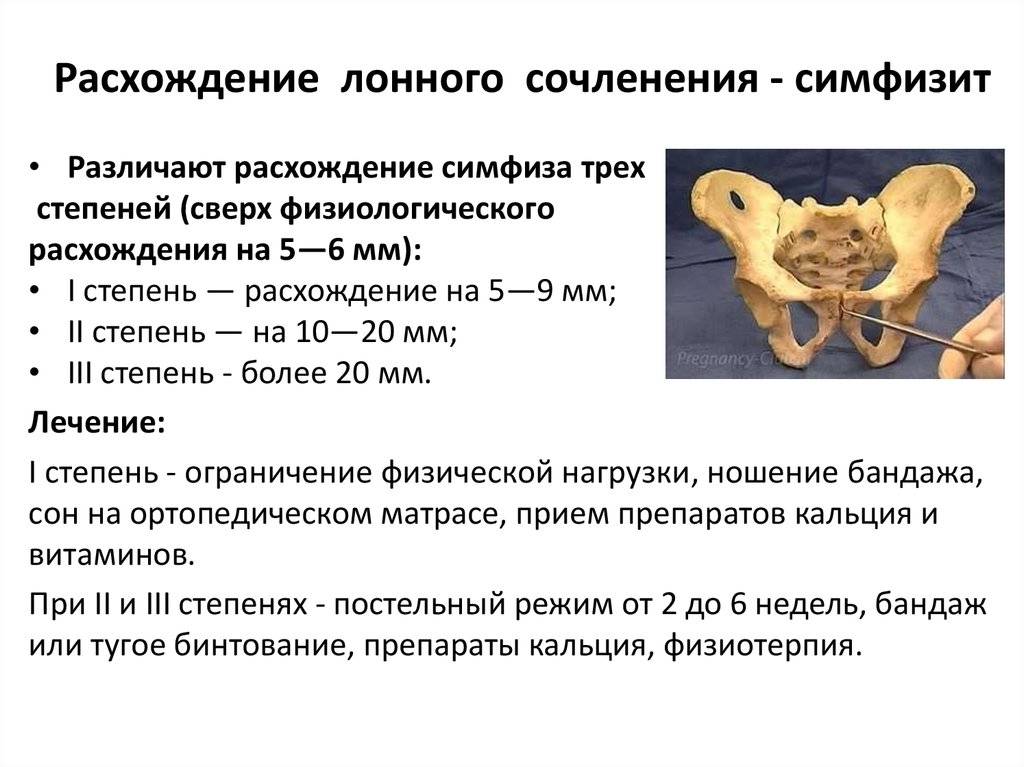
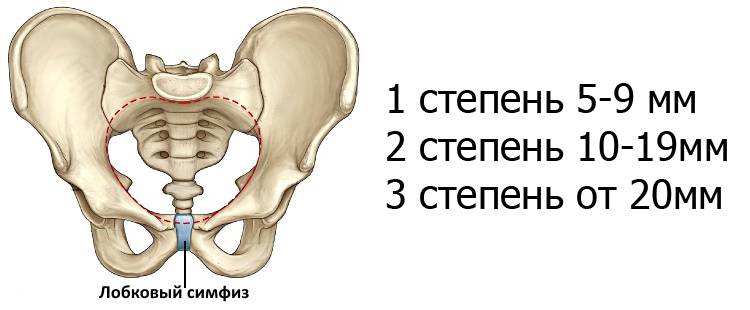
У детей диск очень маленький, гиалиновый слой очень толстый, но со временем истончается. У мужчин диск выше, меньше и уже, чем у женщин. В своей толще диск имеет щелевидную полость, которая в норме у женщин имеет в ширину 4-5 мм. В последнем триместре беременности она увеличивается еще на 2-3 мм, что необходимо для прохождения ребенка по родовым путям. При дисфункции лонного сочленения суставы становятся более расслабленными, что влечет за собой нестабильность в тазовом поясе. При ширине полости, равной или превышающей 10 мм, возникает диастаз лобкового симфиза.

Клиническое заключение
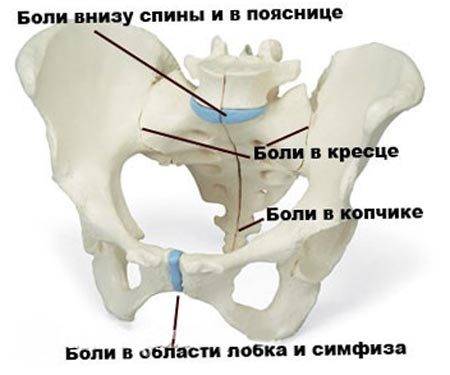
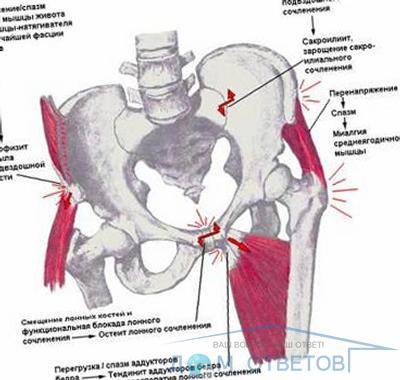
Дисфункция лонного сочленения описывается в литературе как совокупность признаков и симптомов дискомфорта, а также боли в паховой области, включая тазовую боль, отдающую в верхнюю часть бедра и промежность. Данную патологию можно обнаружить с помощью провокативных тестов и пальпации. Свидетельствовать о заболевании будет утиная походка пациентки и продолжительная боль во время различных активностей. Установить точный диагноз возможно с помощью МРТ. Существует много подходов в терапии ДЛС. В первую очередь важна профилактика: следует объяснять, как не допустить дисфункцию лонного сочленения еще на этапе планирования беременности
Также важно максимально полно рассказывать о самом заболевании и его особенностях, чтобы пациентки знали, что можно делать при этом состоянии, а что нет. Еще один важный аспект лечения – физические упражнения, которые представляют собой комбинацию силовых, аэробных упражнений, упражнений на укрепления мышц тазового дна и на стабилизацию
Другими методами лечения являются иглоукалывание, чрескожная электронейростимуляция, прикладывание холода, использование тепла и массаж. Их эффективность, правда, пока что еще не доказана. Во время и после беременности может применяться симптоматическое лечение для снижения боли, но только под контролем лечащего врача.

Почему во время беременности часто возникают инфекции мочевыводящих путей
Из-за воздействия прогестерона расслабляется мускулатура почечных лоханок и мочеточников, что влечет за собой расширение почечных лоханок, мочеточников и потенциально может вызвать заброс содержимого мочевого пузыря в мочеточники – пузырно-мочеточниковый рефлюкс. Кроме того возможно сдавление мочеточников растущей маткой. Замедление оттока мочи и попадание бактерий в мочевыводящие пути может привести к воспалительным заболеваниям мочевыводящих путей у беременных женщин. Тажелым заболеванием является пиелонефрит. Часто пиелонефрит у беременных протекает бессимптомно.