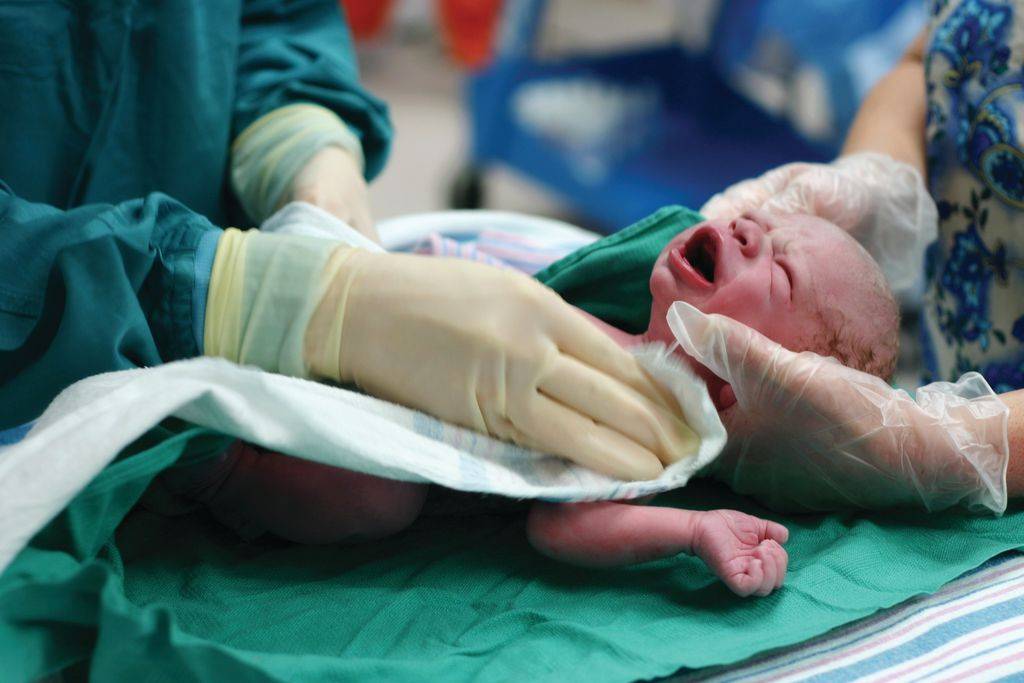
Что такое родовая травма
Если в ходе беременности и непосредственно родов что-либо
пошло не по «сценарию», возникает риск получения ребенком травмы. Родовая или,
как ее еще называют, перинатальная травма представляет собой механическое
повреждение, которое получает ребенок во время продвижения по естественным
родовым путям в силу тех или иных обстоятельств.
Она может быть представлена поражением спинного мозга и
частей периферической нервной системы, внутренних органов, позвоночника и
других элементов опорно-двигательного аппарата, черепа и структур головного
мозга, а также мягких тканей. Некоторые из этих нарушений обнаруживаются в
первые часы или дни после родов, другие – только спустя несколько лет.
В результате даже в выписке новорожденного из роддома могут
присутствовать такие диагнозы, как асфиксия, гипоксия плода, кривошея,
гипертензионно-гидроцефальный синдром и более непонятные, но не менее
угрожающие медицинские термины. При этом родовые травмы новорожденных часто
сочетаются с травмами матери: разрывами вульвы, промежности, шейки матки,
образованием свищей между влагалищем и мочевым пузырем или прямой кишкой и т.
д.
Показания к вакуум-экстракции
Показания со стороны плода: 1) начавшаяся асфиксия (если нет условий для наложения акушерских щипцов); 2) выпадение пуповины (после успешного заправления ее за головку); 3) преждевременная частичная отслойка плаценты (если нет угрожающего состояния со стороны роженицы). Для извлечения плода при В.-э. требуется больше времени, чем при операции наложения акушерских щипцов, поэтому при наличии условий в случае начинающейся асфиксии плода следует немедленно наложить акушерские щипцы (см.).
Показания со стороны матери: 1) вторичная слабость родовой деятельности (долгое стояние головки плода в одной плоскости и неэффективность медикаментозной стимуляции родов); 2) легкая форма нефропатии; 3) компенсированный порок сердца (в стадии декомпенсации В.-э. можно применять под эфирным наркозом).
Условия для вакуум-экстракции: 1) соответствие размеров головки плода и таза роженицы; 2) полное раскрытие маточного зева; 3) отсутствие плодного пузыря; 4) живой плод. Стояние головки плода в выходе или полости малого таза не является обязательным условием для В.-э. Операцию можно производить при стоянии головки малым и большим сегментами во входе в таз.
При состоянии, угрожающем жизни плода, можно применить В.-э., если другим путем родоразрешение нецелесообразно.
Противопоказания: 1) несоответствие размеров головки плода и таза роженицы; 2) аномалии вставления головки (в этих случаях В.-э. может нанести серьезную травму плоду); 3) недоношенный плод (меньше 30 нед.); 4) болезнь матери (тяжелая форма нефропатии, преэклампсия, эклампсия, гипертония, заболевания сердечно-сосудистой системы, нарушение кровообращения).
Гипоксия и инфекция
Основными причинами нарушений у новорожденного ребёнка судя по выпискам из роддомов следует считать два состояния: «гипоксическое повреждение» и «внутриутробная инфекция». Оба термина не выдерживают никакой критики, и обоими терминами может быть оправдана любая неврологическая симптоматика ребёнка.
Признаком гипоксии при обследовании головного мозга считаются кровоизлияния в головной мозг, особенно перивентрикулярные и внутрижелудочковые, что объясняется особенностями строения незрелого мозга (М.А. Пальцев, Н.М. Аничков, 2001), а именно нахождение зародышевой матриксной зоны непосредственно под эпендимой желудочков головного мозга.
Зародышевый слой имеет густую сеть капилляров при очень скупом глиальном окружении, в то время, когда у взрослого человека количество глиальных клеток в десятки раз (10-50) превосходит количество нейронов.
Возможно это и так, но эти анатомические особенности никак не исключают действие механических травмирующих факторов, которые могут также вызывать условия для появления кровоизлияний – и при воздействии на голову, и при воздействии на шею. В последнем случае приводящим к повышению давления в черепе или вызывающим другие патологические эффекты механической асфиксии.
Послеоперационное течение
Сразу же после операции рекомендуется положить на низ живота пузырь со льдом. Сокращающие матку средства (питуитрин, окситоцин и др.) назначают по показаниям.
Выделения из половых путей в 1-й день после искусственного аборта кровянистые, на 2-й — светло-розовой окраски или светлые, в незначительном количестве. На 3-й день, как правило, выделений нет.
Вставать разрешается вечером в день операции, выписывают обычно на 3—4-й день после операции, хотя эпителизация раневой поверхности матки заканчивается к 5 — 6-му дню. Если в день предполагаемой выписки из стационара у пациентки имеются кровянистые выделения из половых органов, ее задерживают в леч. учреждении и проводят соответствующее лечение. В день выписки обязательно производят осмотр шейки матки при помощи зеркал и двуручное влагалищное исследование. При определении величины матки после аборта следует руководствоваться сроком прерванной беременности. Так, при прерывании 6—7-недельной беременности матка обычно к 3-му дню имеет нормальную величину, тогда как при прерывании беременности в 11—12 нед. матка остается несколько увеличенной, но подвижной и безболезненной.
Осложнения во время операции и в послеоперационном периоде при В.-э. могут быть те же, что и при выскабливании кюретками (надрывы и разрывы шейки при ее расширении, кровотечение, очень редко перфорации матки), но наблюдаются они значительно реже. В послеоперационном периоде наблюдаются кровотечения, задержка частей плодного яйца, воспалительные заболевания. Могут возникать нарушения менструального цикла, детородной функции и др.
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА В ПОСЛЕДОВОМ ПЕРИОДЕ
РУЧНОЕ ОТДЕЛЕНИЕ ПЛАЦЕНТЫ
Ручное отделение плаценты — акушерская операция, заключающаяся в отделении плаценты от стенок матки рукой, введённой в полость матки, с последующим удалением последа.
Синонимы
Ручное выделение плаценты.
ПОКАЗАНИЯ
Нормальный последовый период характеризуется отделением плаценты от стенок матки и изгнанием последа в первые 10–15 мин после рождения ребёнка.Если признаки отделения последа отсутствуют в течение 30–40 минут после рождения ребёнка (при частичном плотном, полном плотном прикреплении или приращении плаценты), а также при ущемлении отделившегося последа, показана операция ручного отделения плаценты и выделения последа.
Внутривенная или ингаляционная общая анестезия.
ТЕХНИКА ОПЕРАЦИИ
После соответствующей обработки рук хирурга и наружных половых органов пациентки правую руку, одетую в длинную хирургическую перчатку, вводят в полость матки, а левой рукой фиксируют её дно снаружи. Ориентиром, помогающим найти плаценту, служит пуповина. Дойдя до места прикрепления пуповины, определяют край плаценты и пилообразными движениями отделяют её от стенки матки. Затем левой рукой потягиванием за пуповину производят выделение последа; правая рука остаётся в полости матки для проведения контрольного исследования её стенок.
Задержку частей устанавливают при осмотре выделившегося последа и обнаружении дефекта ткани, оболочек или отсутствии добавочной дольки. Дефект плацентарной ткани выявляют при осмотре материнской поверхности плаценты, расправленной на ровной поверхности. На задержку добавочной доли указывает выявление оборванного сосуда по краю плаценты или между оболочками. Целостность плодовых оболочек определяют после их расправления, для чего плаценту следует поднять.
После окончания операции до извлечения руки из полости матки внутривенно одномоментно вводят 1 мл 0,2% раствора метилэргометрина, а затем начинают внутривенное капельное введение препаратов, оказывающих утеротоническое действие (5 МЕ окситоцина), на надлобковую область живота кладут пузырь со льдом.
ОСЛОЖНЕНИЯ
В случае приращения плаценты попытка произвести её ручное отделение оказывается неэффективной. Ткань плаценты рвётся и не отделяется от стенки матки, возникает обильное кровотечение, быстро приводящее к развитию геморрагического шока в результате маточной атонии. В связи с этим при подозрении на приращении плаценты показано хирургическое удаление матки в экстренном порядке. Окончательный диагноз устанавливается после гистологического исследования.
РУЧНОЕ ОБСЛЕДОВАНИЕ МАТКИ
Ручное обследование матки — акушерская операция, заключающаяся в ревизии стенок матки рукой, введённой в её полость.
ПОКАЗАНИЯ
Контрольное ручное обследование послеродовой матки проводят при наличии:· миомы матки;· антенатальной или интранатальной гибели плода;· пороков развития матки (двурогая матка, седловидная матка);· кровотечения в послеродовом периоде;· разрыва шейки матки III степени;· рубца на матке.
Ручное обследование послеродовой матки проводят при задержке частей последа в матке, подозрении на разрыв матки или при гипотоническом кровотечении.
ТЕХНИКА ОПЕРАЦИИ
При подозрении на дефект плацентарной ткани показано проведение контрольного ручного обследования стенок матки, при котором последовательно осматривают все стенки матки, уделяя особенное внимание маточным углам. Определяют локализацию плацентарной площадки и при обнаружении задержавшейся ткани плаценты, остатков оболочек и сгустков крови удаляют их
В завершении ручного обследования необходимо произвести бережный наружновнутренний массаж матки на фоне введения сокращающих препаратов
Определяют локализацию плацентарной площадки и при обнаружении задержавшейся ткани плаценты, остатков оболочек и сгустков крови удаляют их. В завершении ручного обследования необходимо произвести бережный наружновнутренний массаж матки на фоне введения сокращающих препаратов.
Ручное обследование стенок послеродовой матки преследует две задачи: диагностическую и лечебную.
Диагностическая задача заключается в ревизии стенок матки с определением их целостности и выявлением задержавшейся дольки плаценты. Лечебная задача состоит в стимуляции нервномышечного аппарата матки путём проведения бережного наружновнутреннего массажа матки. В процессе выполнения наружновнутреннего массажа внутривенно одномоментно вводят 1 мл 0,02% раствора метилэргометрина или 1 мл окситоцина, проводя пробу на сократимость.
Последствия вакуума при родах. Что будет если его применить?
Извлечение плода с помощью вакуума или вакуумная экстракция плода представляет собой родоразрешающую операцию, с искусственным извлечением плода с применением вакуум-экстрактора через естественные родовые пути.
При этом в аппарате создается отрицательное давление между головкой плода и внутренней поверхностью чашечек.
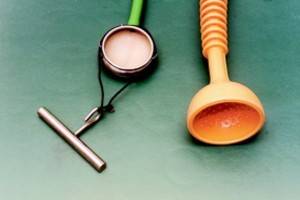
Вакуум при родах
В состав аппарата входят герметичная емкость-буфер с манометром, ручной насос, с помощью которого и создается отрицательное давления, а также набор аппликаторов. В частности, в аппарате Мальстрема, это набор металлических чашечек размерами от пятнадцати до восьмидесяти миллиметров, а в аппарате Е.В. Чачава и П.Д. Вашакидзе, это резиновый колпак.
Следует заметить, что в наше время вакуумное извлечение плода применяется довольно редко, что обусловлено сравнительно высокой вероятностью неблагоприятных последствий для плода. Допускается применять вакуум-экстракцию лишь в отсутствии условий для осуществления иных родоразрешающих операций.
Показания к проведению вакуумного извлечения плода
По сравнением с операцией, при которой накладываются акушерские щипцы, при вакуумном извлечении плода необходимо активное участие роженицы при этой процедуре, в связи с этим количество показаний к проведению вакуум-экстракции плода ограничено.
К числу этих показаний относятся неэффективность консервативной терапии при которой не удается преодолеть слабость родовой деятельности и начавшая гипоксия плода .
Противопоказания к проведению вакуумной экстракции
Имеется и ряд существенных противопоказаний для осуществления этой операции. К ним относятся состояния:
- декомпенсированные пороки сердца,
- тяжелые формы гестоза,
- гипертоническая болезнь,
- высокой степени миопия. поскольку при вакуумном извлечении плода необходима активная деятельность роженицы в виде осуществления потуг.
К числу других противопоказаний относятся:
- недоношенность плода, когда роды принимаются на сроки менее тридцати шести недель,
- несоответствие размеров таза матери и головки плода,
- а также разгибательные предлежания головки плода.
Физическое действие вакуум-экстрактора имеет ряд особенностей, которые и не позволяют применить устройство в последних двух случаях. Здесь размещение чашечек в области большого родничка или на головке недоношенного плода может привести к весьма тяжелым последствиям.
При каких условиях выполняется операция вакуумной экстракции?
Для проведения операции необходимо выполнение ряда условий. Во первых плод должен быть живым, при этом маточный зев должен быть полностью открыт. Должно быть соответствие в размерах головки плода и таза матери, плодный пузырь должен отсутствовать. Должно присутствовать затылочное выставление, необходимо, чтобы головка плода находилась большим сегментом во входе в малый таз в полости малого таза.
Последствия проведения вакуумной экстракции
Самым часто встречаемым осложнением операции является соскальзывание с головки плода чашечки, это возможно при нарушении в аппарате герметичности. Кроме того, на головке плода нередко наблюдаются кефало гематомы и мозговые симптомы.
Еще на заре применения вакуумного извлечения плода высказывались опасения, что кость выскочит наружу или череп ребенка будет разорван.
На самом деле, известно много случаев, когда эти пророчества акушеров прежних времен сбывались. Применение вакуум-аппаратов оправдывали тем, что замена стальных щипцов поможет нивелировать неловкость применения щипцов некоторыми неопытными акушерами.
Этим и поясняется популярность этого метода в течение определенного периода времени.
После этого на смену эре повышенного интереса к вакуум-экстракции пришла эпоха явно негативного отношения к этой операции.
Исследования показали наличие повреждений нервной системы плода у 60 % детей, рожденных с применением метода вакуум-экстракции, травма головного мозга определялась у каждого пятого, а неврологические признаки повреждения спинного мозга в форме спастического тетрапареза, миатонического синдрома, акушерского паралича, была определена у 23,4 % малышей.
Осложнение гинекологической чистки
Профессиональные действия врача и анестезиолога крайне редко приводят к каким-либо осложнениям.
Однако могут быть такие последствия:
- Перфорация матки (повреждение стенок). Проткнуть стенку органа теоретически можно любым из используемых инструментов. Статистика показывает, что чаще перфорируют расширителем или зондом. Это происходит тогда, когда не удается легко расширить шейку матки и проводится излишнее давление на расширитель. Либо сама структура стенок матки рыхлая и легко травмируется. Если происходит подобная травма, то благодаря специальному лечению мелкие травмы затягиваются сами собой, а большие ушиваются.
- Надрыв шейки матки. Если фиксирующие щипцы слетают, то может произойти подобное травмирование. Не всегда это ошибка врача, шейка матки иногда бывает рыхлой, на ней с трудом удерживается инструмент – фиксирующие щипцы. Лечение подразумевает сшивание большого разрыва, а мелкий срастается сам собой.
- Воспаление матки. Такое осложнение возможно, когда имелось воспаление, либо были допущены нарушения требований септики и антисептики. Для лечения назначается курс антибиотиков. Обычно такой курс назначается и с целью профилактики.
- Гематометра. Это скопление крови в полости матки. В норме после операции кровь постепенно выходит наружу. Но если произошел спазм шейки матки, то кровь остается внутри и вызывает воспаление, которое сопровождается болями. Лечат это осложнение терапевтически, а также может быть назначено бужирование шейки матки – снятие спазма.
- Повреждение слизистой оболочки. Если врач чрезмерно и грубо выскабливал, то он мог повредить ростковый слой слизистой оболочки. А это приводит к тому, что слизистая оболочка перестает расти, регинирировать. Это самое плохое осложнение, потому что лечению не поддается.
- Не полное удаление новообразований, полипов. Если что-то остается, то патологический процесс продолжается. Требуется повторная чистка. Чаще это происходит тогда, когда не используется гистероскопия, выскабливание проводится вслепую.
В целом такие осложнения случаются редко, если проводят операцию грамотные и опытные врачи.
Поле операции обычно назначается курс антибиотиков в качестве профилактики воспаления.
Мажущие кровянистые выделения длятся после операции от 3 до 10 дней. Если же этого не происходит, выделения отсутствуют, надо связаться с врачом для предупреждения осложнения в виде гематомеры. Для профилактики этого осложнения могут назначить таблетки нош-па.
После операции желательно больше отдыхать, снизить до минимума физические нагрузки. Должны насторожить такие проявления, как повышение температуры тела, сильные кровянистые выделения, сильные боли в малом тазу, гнилостный запах выделений.
Головные и мышечные боли, а также панические атаки могут быть следствием реакции организма на наркоз.
Как проходят роды в норме
В норме при естественных родах плод выходит из матки через
узкий цервикальный канал, а затем и влагалище головой вперед, прокладывая путь
для тела. В буквальном смысле ребенок должен протиснуться через неподходящий
его параметрам «туннель», в котором на него оказывается огромное давление со
всех сторон.
Поскольку именно так задуман природой процесс деторождения у
человека, она предусмотрела механизм, позволяющий ребенку пройти все испытания
без повреждений. Все кости черепа у плода остаются несоединенными между собой.
Поэтому при прохождении сквозь родовые пути они могут смещаться, не ломаясь, а
после выхода из лона матери постепенно восстанавливать нормальное положение. К
тому же все тело плода построено таким образом, что его пропорции позволяют
преодолеть все сложности рождения без повреждений. Но, к сожалению, далеко не
всегда все идет так, как задумано природой.
Порядок выполнения вакуумного аборта
В назначенный день пациентка приходит в медицинское учреждение, заполняет необходимые документы и проходит в кабинет для проведения процедуры. Вакуум-аспирация может выполняться под общим или местным наркозом. Иногда процедуру проводят без анестезии, в таком случае женщина может испытывать болезненные ощущения.
Аборт вакуумом проводится в гинекологическом кресле. После введения анестезии через канал шейки матки вводится трубка вакуумного отсоса и врач проводит извлечение плодного яйца. После процедуры проводится УЗИ для подтверждения успешности операции.
В течение 1-2 часов женщина должна оставаться под наблюдением врача, чтобы убедиться в отсутствии осложнений. Если все хорошо, пациентку отпускают домой и назначают дату проведения контрольного УЗИ примерно через 10-14 дней.
Виды
Наиболее уязвимыми с точки зрения повреждения во время родов частями тела являются череп и шейный отдел позвоночника, так как голова представляет собой одну из самых объемных частей тела новорожденного и именно ею ребенок прокладывает путь для всего тела. Это значит, что на нее и на хрупкие верхние позвонки приходится наибольшая нагрузка.
При возникновении любых непредвиденных обстоятельств
многочисленные кости черепа могут слишком сильно смещаться или сдвигаться в
нефизиологических направлениях. В результате может возникать черепно-мозговая
травма, что станет причиной кровоизлияния в мозг, нарушения мозгового
кровообращения и как следствие гипоксии, т. е. дефицита кислорода.

Но это далеко не единственный вид родовой травмы. Как уже
говорилось, в это понятие включаются повреждения:
- мягких тканей;
- костей и суставов;
- внутренних органов;
- центральной и периферической нервной системы.
Травмы мягких тканей
Часто в результате родов травмируется кожа и подкожно-жировая
клетчатка, что проявляется образованием ссадин, петехий, царапин и других
незначительных повреждений. Это наиболее легкая группа родовых травм, которые в
подавляющем большинстве случаев не сопряжены с риском для здоровья ребенка и
требуют лишь местного лечения с помощью антисептиков.
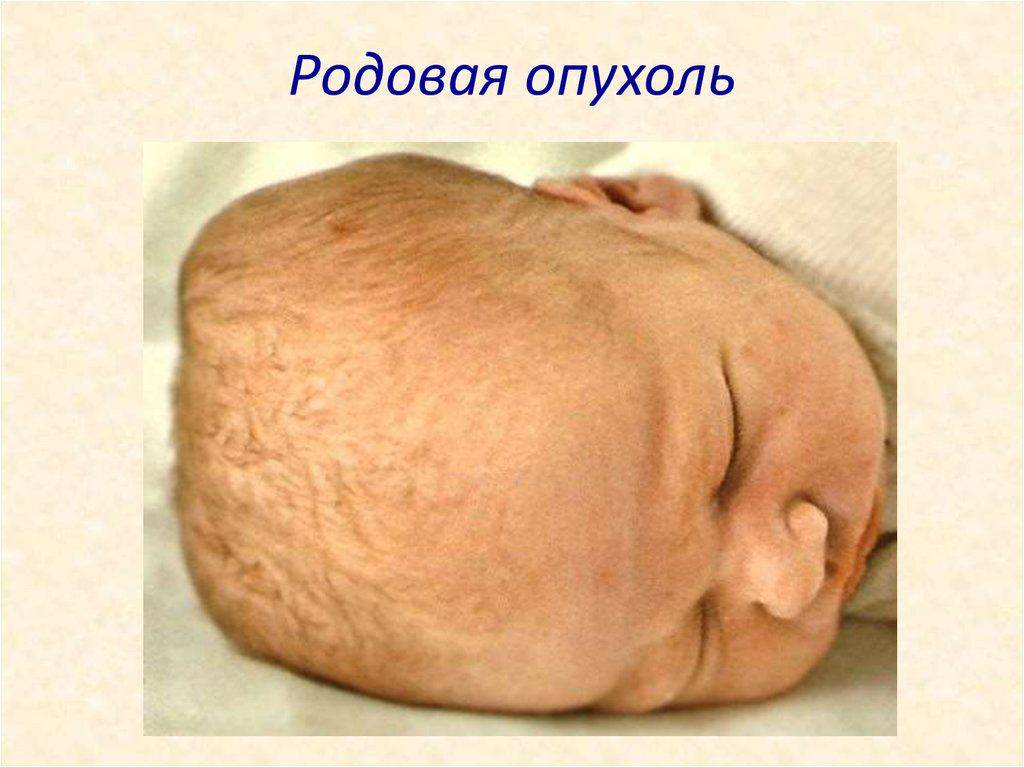
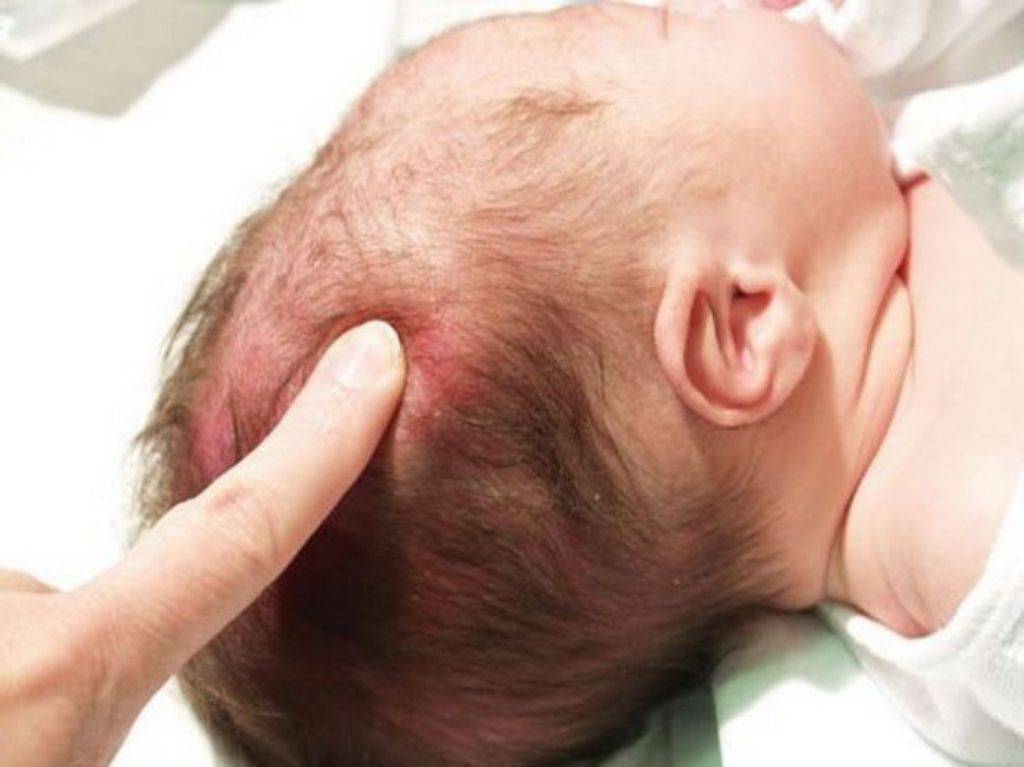
Также к травмам мягких тканей относится родовая опухоль –
локальный отек тканей в области головы. Она проходит самостоятельно за
несколько дней.
Более опасным видом родовой травмы мягких тканей является
кривошея, т. е. повреждение грудино-ключично-сосцевидной мышцы. Это приводит к
тому, что голова грудничка постоянно находится в склоненном набок состоянии и
при этом развернута в противоположную сторону. Данное состояние требует
использования физиопроцедур, мануальной терапии или даже хирургического
вмешательства.
Повреждение костей и суставов
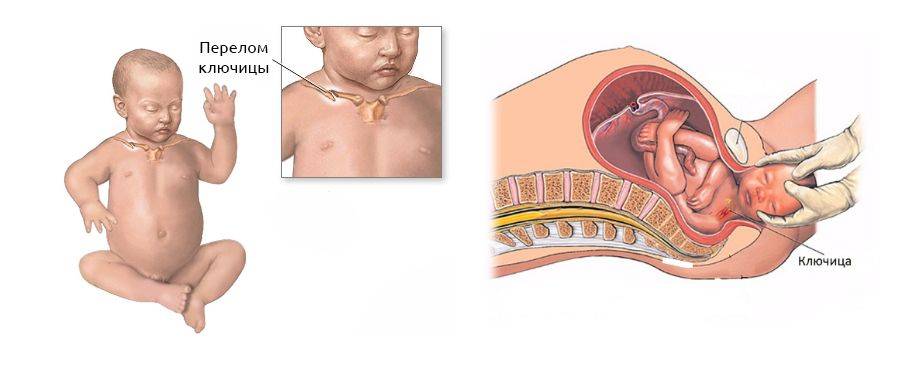
Основными родовыми травмами этого вида являются:
- трещины, переломы без и со смещением ключиц,
плечевых и бедренных костей; - подвывих суставов первого и второго шейных
позвонков; - повреждения костей черепа;
- эпифизеолиз плечевой кости.
Травмы внутренних органов
Внутренние органы могут травмироваться при механическом воздействии на плод или при патологическом течении родов. Чаще в таких ситуациях наблюдаются кровоизлияния различной величины в печень, селезенку, надпочечники. Они приводят к внутренним кровотечениям и проявляются на 3—5 день.
Родовые травмы нервной системы
Эта группа родовых травм сопряжена с наибольшей опасностью
для здоровья ребенка и охватывает самое большое количество видов повреждений. При
патологическом течении родовой деятельности могут возникать:
- внутричерепные родовые травмы, представленные
кровоизлияниями в различные части и структуры головного мозга; - повреждения спинного мозга, заключающиеся в
кровоизлиянии в него и его оболочки; - нарушения работы периферической нервной системы,
в частности парез или паралич Дюшена-Эрба, Дежерин-Клюмпке, полный паралич,
парез диафрагмы, повреждение лицевого нерва и пр.
Вакуумная аспирация плодного яйца
Вакуумным методом прерывания беременности называют малоинвазивную операцию, при которой плодное яйцо убирают специальным отсасывающим устройством. Эту процедуру еще называют мини-абортом.
Такой метод используется широко, поскольку меньше травмирует организм женщины, имеет меньше осложнений.
При этом способе абортирования не используют режущие инструменты, а просто с помощью заданного отрицательного давления отрывают плодное яйцо от стенки матки и выводят его наружу. Операцию проводят на раннем сроке, пока яйцо не крепко прикрепилось – до 4-5 недель, в редких случаях и по показаниям – до 6-7 недель.
Проводят вакуумную чистку ручным или машинным способом. Ручной способ занимает немного больше времени и требует местного наркоза.
Электроотсос выполняется быстрее, однако предполагает общий наркоз. И применять его можно только до 4 недель.
Способы искусственного прерывания беременности
Самым относительно безопасным периодом для прерывания беременности считаются первые 6 недель, когда возможно провести медикаментозный или вакуумный аборты. Специальные препараты различных групп, оказывающие влияние на функцию желтого тела, сократительную активность матки и вызывающие аборт, используют только до 3 недель.
Искусственное прерывание беременности с использованием вакуум-аспирации проводят только на ранних сроках до 5-6 недель. Это менее травматичный способ в сравнении с выскабливанием. В полость матки вводится специальное устройство, создающее отрицательное давление, в результате плодное яйцо отторгается от стенки, потому что на ранних сроках оно еще слабо связано со стенкой матки и легко удаляется. Такое прерывание беременности сопровождается меньшим травмированием матки и незначительной потерей крови.
Начиная с 6 и до 12 недели, прерывание беременности осуществляют только выскабливанием. Такой аборт проводят в операционной специальными инструментами. В процессе прерывания беременности таким методом сначала расширяется канал шейки матки, а затем проводят непосредственно выскабливание специальной петлей. Перед проведением первого аборта обязательно определяют резус-фактор женщины. Это необходимо потому, что существует вероятность унаследования эмбрионом резус-фактора отца, а в процессе его разрушения кюреткой фетальные эритроциты могут попасть в кровь матери и вызвать сенсибилизацию организма матери, что может негативно повлиять на вынашивание последующих беременностей.
Искусственное прерывание беременности на поздних сроках, начиная с 13 и до 28 недели, разрешается только при наличии обоснованных медицинских и социальных показаний и при отсутствии противопоказаний по здоровью. Существуют следующие варианты искусственного прерывания такой беременности: умерщвление ребенка в утробе и вызывание искусственных родов; прерывание беременности посредством частичного вхождения, голову плода раздавливают щипцами; методом эвакуации плода, когда проводят полное расчленение в утробе и извлекают частями; инъекцией умерщвляют плод и начинаются естественные роды; кесаревым сечением.
Когда не применяется?
Роды с применением вакуума («киви» – по названию системы экстракционного родовспоможения) могут быть опасны, а потому перечень противопоказаний к манипуляции также обозначен документом Министерства здравоохранения России.
Не применяют вакуум, если:
- роды начались раньше срока, до 36 недель беременности;
- если предполагаемая масса плода менее 2.5 килограммов;
- кожа головки малыша повреждена в том месте, где предстоит накладывать чашу экстрактора;
- есть основания полагать, что у ребенка нарушен остеогенез;
- у ребенка могут быть генетические патологии свертываемости крови (по прогнозам генетиков);
- головка плода стоит слишком высоко, а острая гипоксия уже началась – лучше сделать кесарево сечение;
- у женщины клинически узкий таз, есть явное несоответствие между размера головки малыша и размерами таза;
- ребенок находится в лицевом или тазовом предлежании;
- тяжелый гестоз;
- предшествовавшие неудачные попытки наложить акушерские щипцы.
Экстрактор не применяют, если ребенок уже погиб, если шейка матки раскрылась не полностью.
Акушерские травмы
Медицинский персонал оказывает так называемые пособия, то есть следит за тем, правильно ли плод проходит по родовому каналу, и помогает ему выйти полностью после появления головки.
Акушер также заботится о сохранности тканей промежности и женских внутренних органов. Его участием должна предотвращаться травма.
Но при неверном ведении родов возможны травмы ребенка. Самые распространенные проблемы – переломы плечевого сплетения, ключицы или ручки при выводе плечиков, растяжение шейного отдела, сдвиг позвонков, повреждения костей черепа и спинного мозга, черепно-мозговые травмы.
Не все из них диагностируются при осмотре неонатологом в роддоме, в частности ключичный перелом может остаться незамеченным, несмотря на круглосуточные крики малютки.
Когда потуги затягиваются, пациентка не может самостоятельно вытужить ребенка, а на операционный стол отправляться уже поздно из-за низко опустившейся головы, врачи-акушеры пользуются специальными приемами, отнюдь не безвредными.
1. Щипцы. Представляют собой устройство для захвата рождающейся головы.
Среди угроз для плода:
- гематомы;
- вдавливание и смещение костей черепа;
- подвывих шейных позвонков;
- паралич лицевых нервов;
- травма глаз;
- в ряде случаев наложение щипцов влечет за собой фатальное последствие в виде поражения головного мозга.
Для женщины этот прием чреват повреждением влагалищных тканей. Случается, что ущерб причиняется матке, мочевому пузырю, кишечнику.
Лечение
1. Острое заболевание
Лечение возникшей патологии нельзя откладывать. Развиваясь, болезнь может принести негативные последствия для женщины и ребенка. Это именно тот случай, когда прием антибиотиков во время беременности оправдан. Врач подбирает максимально безопасные для плода антибиотики: в зависимости от триместра, используются те или иные препараты. За ходом лечения необходимо строго следить, поэтому при острой форме рекомендуется стационар.
Препараты, назначаемые врачом:
- антибиотики — воздействуют на возбудителя патологии: пенициллины, нутрифоновый ряд лекарств, цефалоспорины и другие лекарства, согласно триместру беременности;
- спазмолитики — подавляют мышечные спазмы;
- болеутоляющие — снимают болевые ощущения;
- уроантисептики — оказывают противомикробное действие;
- общеукрепляющая терапия, прием витаминов, фитотерапия, седативные вещества. Эффективен прием канефрона, обладающего спазмолитическим, противовоспалительным и болеутоляющим действием. Это растительный препарат, позволяющий снять лекарственную нагрузку на организм;
- физиотерапия, катетеризация, дезинтоксикация и другие виды воздействия;
- позиционная терапия — для очищения почки от застоя мочи.
Постельный режим (около 1 недели) рекомендован в острой фазе болезни, при сильных болях, температуре. Далее желательно проводить время в движении, чтобы восстановить движение мочи из пораженного органа. Поза «кошки», которую беременной рекомендовано принимать несколько раз в день по 10–15 минут, способствует лучшей работе почек.
2. Хронический пиелонефрит
Лечение хронической формы, если нет отклонений в анализах, может происходить дома. Как лечить данную форму, определяет врач. Если симптомы не беспокоят, и женщина чувствует себя хорошо, обычно врач дает общие рекомендации.
При диагностике у больной хронической почечной недостаточности схема лечения корректируется (запрещается применять нефротоксичные антимикробные лекарства).
Прогноз лечения благоприятный. В некоторых случаях возможен переход острой болезни в хроническую форму. Случается, развиваются осложнения.






