Подготовка ребёнка и техника проведения процедуры
Перед проведением рентгенографии тазобедренных суставов нет необходимости осуществлять какие-либо специфические подготовительные меры. Для совсем маленьких пациентов нужно соблюдать обычный режим сна и кормления. Малышам старше года или полутора лет можно понятно и в общих чертах объяснить, что будет происходить во время рентгенографии, рассказать, что предстоящая процедура безболезненна, и бояться её не стоит.
Ребёнок в процессе рентгенографии лежит на спине. При этом ноги пациента должны быть вытянутыми ровно, их нельзя сгибать. У новорождённых детей ножки приближаются к телу и немного сдвигаются внутрь.
Если таз ребёнка плотно прижат кассетой к плоскости кушетки или стола, его движения не будут мешать фиксации снимка. Половые органы прикрываются защитным свинцовым фартуком, чтобы не допустить воздействия на них рентгеновского облучения.
Если нет противопоказаний к применению анестезии, процедуру можно проводить, введя маленького пациента в общий наркоз, чтобы гарантировать точность и качество снимков.
Проведение диагностической процедуры
При проведении УЗИ ребенка укладывают на бок, чтобы обследуемый сустав оказался сверху и был согнут под углом 20°. На тазобедренное сочленение наносят гель, облегчающий скольжение датчика, улучшающий проводимость акустических волн. При манипуляциях на экране отображаются все суставные и околосуставные структуры. Врач делает снимки в необходимых для оценки состояния тканей позициях. Обычно их бывает пять: в начальном положении, при сгибании и разгибании ноги, при отведении и приведении ее к телу.
Чтобы процедура не прерывалась, педиатры, выписывающие направление на сонографию, рекомендуют не кормить малыша непосредственно перед обследованием. Ребенок должен быть сыт, чтобы не капризничать, но процесс срыгивания может помешать диагностике.
Нейросонография (НСГ)
УЗИ головы новорожденного проводится через роднички — не успевшие к этому моменту закрыться мягкотканные «окошки» на своде детского черепа
Именно поэтому так важно не затягивать с обследованием, пока родничок не затянулся, а у врача есть возможность полноценно оценить все доступные структуры головного мозга, пространство вокруг него и желудочки. Метод позволяет быстро и безопасно выявить наличие таких неприятных и зачастую опасных патологий как кисты, кровоизлияния, сосудистые проблемы, увеличение количества спинномозговой жидкости, опухоли
На начальных стадиях многие грозные заболевания могут никак не проявлять себя, поэтому раннее выявление нежелательных изменений позволяет своевременно начать лечение и является залогом скорейшего выздоровления маленького пациента.
В дальнейшем нейросонография поможет отследить динамику протекания нежелательных процессов в головном мозге и судить об эффективности принимаемых мер.
Важно!
Что провоцирует развитие дисплазии тазобедренного сустава?
О причинах возникновения патологии еще спорят. Дисплазия может быть врожденной или развиваться в раннем возрасте, как результат нарушения закладки тканей, из которых впоследствии развивается сустав. Часть случаев все-таки происходят из-за генетической предрасположенности по материнской линии. Безусловно, проблемные беременности могут также повлиять на развитие тканей и сустава. Из этого определяют следующие факторы риска:
- токсикоз у матери,
- тазовое предлежание плода,
- слишком крупный плод, из-за чего ему не хватает места для объема движения в суставах,
- гинекологическое заболевание матери, которое может затруднять внутриутробные движения ребенка, — это может быть миома матки или спаечные процессы в тазу,
- вирусная или бактериальная инфекция в первом или втором триместре беременности,
- несбалансированное питание: нехватка витаминов группы В и Е, фосфора, йода, кальция и железа.
Первая диспансеризация
Рождение ребенка — одно из самых счастливых и волнительных событий в жизни. Своим появлением на свет маленький человек приносит в семью не только огромную радость, но и новые хлопоты. Пожалуй, единственным моментом, который омрачает безоблачное родительское счастье, становится беспокойство о его здоровье. Молодые мамы и папы волнуются, все ли они делают правильно, не навредят ли те или иные действия малышу. Развеять первые сомнения помогает патронажная медсестра или педиатр, которые навещают кроху в первые недели после возвращения из роддома. Они следят за общим развитием малыша, учат родителей основным навыкам по уходу за ним, контролируют процесс заживления пупочной ранки, помогают наладить грудное вскармливание, если мама что-то делает не так.
К возрасту четырех недель родители чувствуют себя намного увереннее, а кроха уже достаточно окреп для первого «выхода в свет», то есть визита в детскую поликлинику. На приеме педиатр проведет контрольное взвешивание, измерит рост и оценит общее состояние грудничка, после чего даст направление на обследование узкими специалистами. Первый скрининг включает в себя осмотр невролога, офтальмолога, детского хирурга и стоматолога. Кроме того, в обязательную программу входит сразу несколько видов ультразвукового исследования. Остановимся подробнее на каждом из них и передаем слово эксперту.

pixabay.com  / 
Как проводится диагностика тазобедренных суставов для новорожденных
Ребенка кладут на кушетку. В процессе осмотра врач переворачивает его с одного бока на другой, датчиком водит в области паха.
Желательно, чтобы во время исследования ребенок двигался как можно меньше, поэтому УЗИ проводят, когда малыш здоров, не страдает коликами и в целом спокоен. Кормить ребенка следует не позже чем за полчаса до обследования.
В процессе диагностики врач обращает внимание на:
состояние суставов и прилегающих мягких тканей;
углы тазобедренных суставов и их соотношения;
развитость костного купола вертлужной впадины;
развитость хрящевой зоны вертлужной впадины.
Интерпретацией полученных результатов занимается врач-ортопед. Он оценивает состояние суставов, делает заключение о наличии или отсутствии патологий и при необходимости предлагает схему лечения.
ПРИЕМ ВЕДУТ
Казакевич
Марина Викторовна
Врач ультразвуковой диагностики
Категория: вторая
Стаж работы: с 2010 г.
Тип приема: дети 0+, взрослые
Что такое дисплазия тазобедренных суставов?
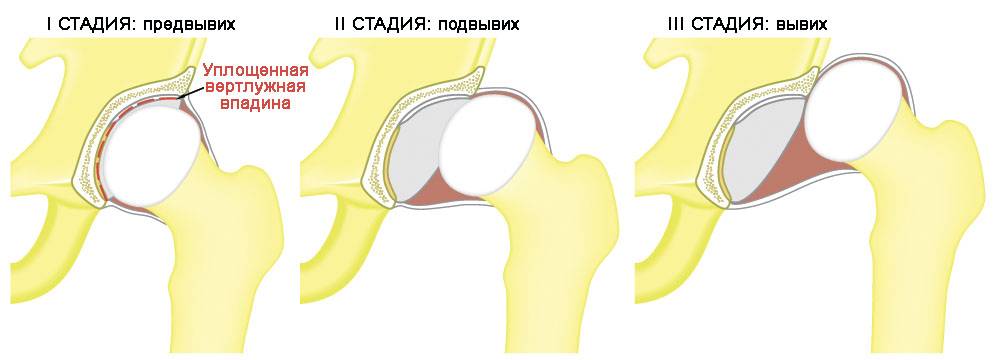
Дисплазия тазобедренного сустава представляет собой врожденное недоразвитие сустава, для которого характерны слабость околосуставных связок, избыточная подвижность сустава или недостаточно сформированная (плоская) вертлужная впадина тазобедренной кости, которая «держит» бедренную кость.
- I стадия: предвывих. На этой стадии бедренная кость находится в вертлужной впадине, смещения не наблюдается. Однако вертлужная впадина развита недостаточно хорошо, т.е. имеет более плоскую или скошенную форму. Это в дальнейшем может послужить причиной подвывиха и даже вывиха тазобедренного сустава. Поэтому, хотя смещение костей отсутствует, предвывих также требует коррекции.
- II стадия: подвывих. Подвывих представляет собой частичное смещение головки бедренной кости относительно вертлужной впадины.
- III стадия: вывих. Для вывиха характерно полное смещение головки бедренной кости относительно вертлужной впадины.
Дисплазия может быть как односторонней (только на одном суставе), так и двусторонней (на обоих суставах).

Одностороннюю дисплазию выявить намного проще, т.к. в таких случаях, как правило, наблюдается асимметрия в телосложении: асимметричные складочки в области бедер, ягодиц и паха, неравная длина ножек, затрудненное или ограниченное отведение в сторону только одной конечности и др..
В случае двусторонней дисплазии ножки могут выглядеть одинаково. Для ее выявления дополнительно ориентируются на наличие глухих щелчков или хруста при разведении ножек (для этого выполняют тест Ортолани и тест Барлоу).
Тем не менее, важно понимать, что описанные признаки: несимметричность складочек, затрудненное отведение ножек или глухие щелчки при этой манипуляции – не всегда являются проявлениями дисплазии и могут наблюдаться даже у здорового ребенка. (Например, затрудненное отведение ножек может быть следствием гипертонуса, никак не связанного с суставами)
Поэтому при обнаружении характерных симптомов при внешнем осмотре ортопед обязательно назначает дополнительные исследования, как правило, выбирая УЗИ. Ультразвуковое исследование не дает лучевой нагрузки в отличие от рентгена, а в возрасте до 3 месяцев (до начала отвердевания хрящевых структур, замены их костной тканью) является наиболее информативным методом диагностики, поскольку хрящевые структуры плохо видны на рентгеновских снимках.
Показания к проведению УЗИ тазобедренных суставов детям до года

- Асимметрия бедренных, ягодичных и/или паховых складок (в том числе, различия их по расположению, количеству и глубине)
- Неравная длина нижних конечностей
- Затрудненное или ограниченное отведение ног в стороны в согнутом положении (в норме согнутые ножки младенца должны легко отводиться в сторону на 80-90 градусов, т.е. практически касаться горизонтальной поверхности)
- Наличие глухого хруста или щелчков при сгибании ног в коленях и/или тазобедренных суставах, а также при разведении ног в согнутом положении
- первой или многоплодной беременности
- беременности крупным плодом
- при маловодии (недостаточном объеме околоплодной жидкости)
- при тазовом предлежании плода
- Преждевременные роды
- Наличие неврологических отклонений
- Повышенный тонус нижних конечностей
- Наличие родовых травм в анамнезе
- Наследственная предрасположенность: наличие дисплазии суставов во младенчестве у родителей или ближайших родственников
Подготовка к проведению УЗИ тазобедренных суставов детям до года
Перед проведением УЗИ тазобедренных суставов детям до года подготовка не требуется
Однако, чтобы исследование было максимально результативным, важно, чтобы малыш был спокоен во время диагностики. Для этого рекомендуется покормить ребенка за 30 минут до УЗИ, а также выполнить необходимые гигиенические процедуры
ЦЕНЫ НА УСЛУГИ
УЗИ тазобереднных суставов детям до года
| Услуга | Стоимость |
| УЗИ обоих тазобедренных суставов с окружающими мягкими тканями детям до года | 33.00 BYN |
Дополнительные линии для диагностики
УЗИ ТБС (тазобедренных суставов) входит в первый скрининг, который проводится для детей в возрасте 1 месяца. Это исследование проводится детям бесплатно. В любом возрасте такое диагностическое обследование может быть назначено специалистом-ортопедом, если он заподозрит при визуальном осмотре у ребенка определенные отклонения в развитии суставов.
Такое исследование при помощи ультразвука позволяет оценить состояние суставов, их положение, размеры. Чаще всего в раннем возрасте встречается подвывих тазобедренного сустава и предвывих. Реже встречается полноценный вывих. Все эти стадии легко диагностируются при проведении безболезненной неинвазивной процедуры обследования при помощи ультразвука.
Минздрав России рекомендует исследование всем грудничкам. Но особенно в нем нуждаются:
- недоношенные дети;
- дети, в семье которых есть родственники с патологиями суставов;
- детям, которые во время беременности находились в тазовом предлежании;
- малышам, которых вынашивали и рожали в крупных городах, на территориях с неблагоприятной экологической обстановкой;
- малышам, рожденным от беременности, сопровождавшейся маловодием, сильным токсикозом, дефицитом витаминов и анемией.
Предлагаем ознакомиться: Нейродистрофическая коксопатия тазобедренного сустава у детей Что касается целенаправленного направления на такое обследование, то его чаще всего дают при наличии таких симптомов:
- кожные складочки на ножках новорожденного не являются симметричными;
- разведение бедер малыша затруднено, ограничено;
- суставы при движении ножками создают хруст или щелкают;
- ножки ребенка не просто находятся в тонусе, доктор квалифицирует его как гипертонус;
- ребенок родился не один — он один из двойни или тройни;
- у малыша обнаружены родовая травма, неврологические нарушения;
- конечности имеют разную длину.
Расшифровка
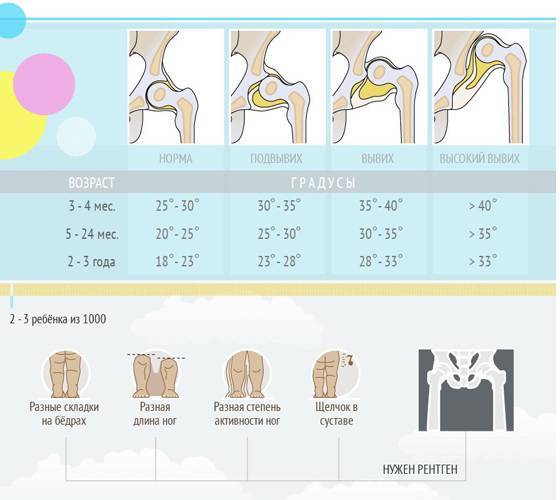
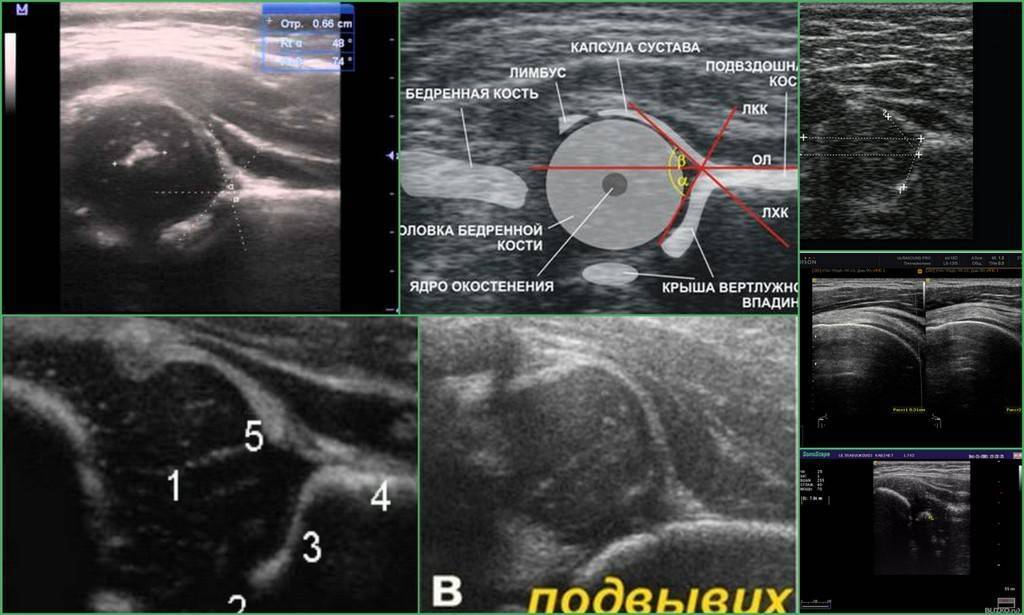
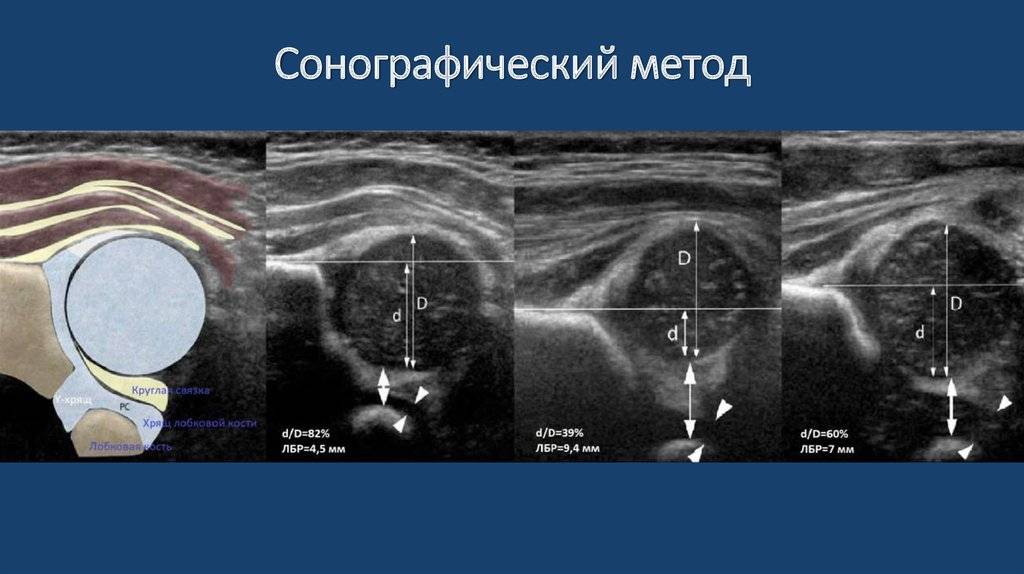
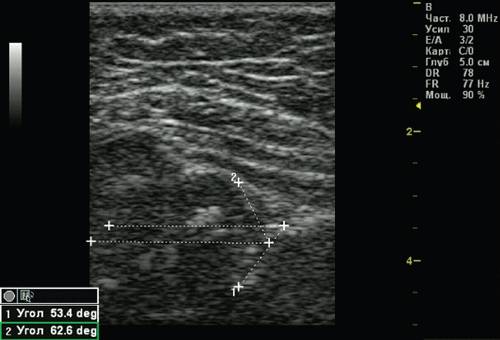
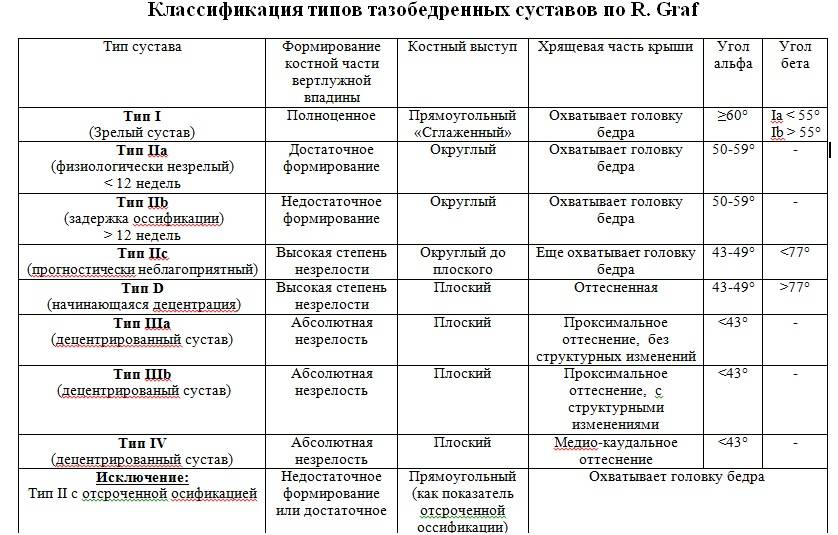
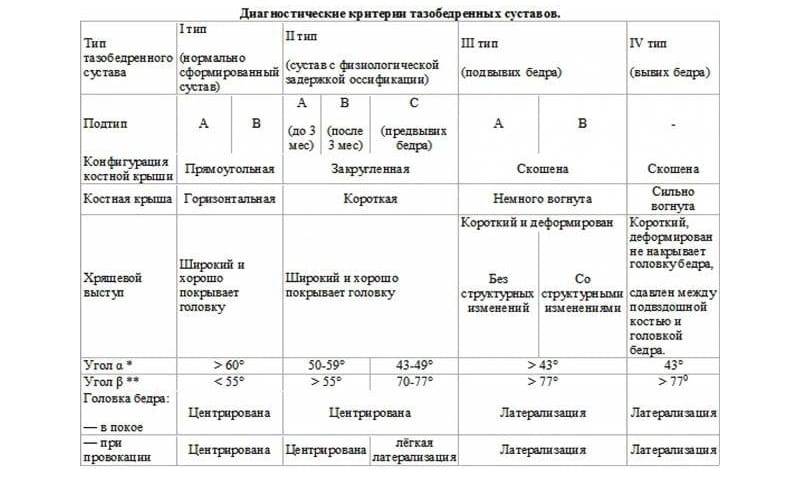
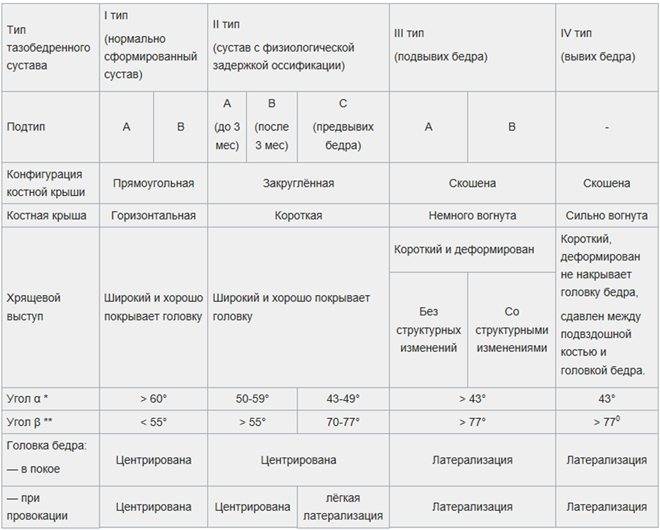
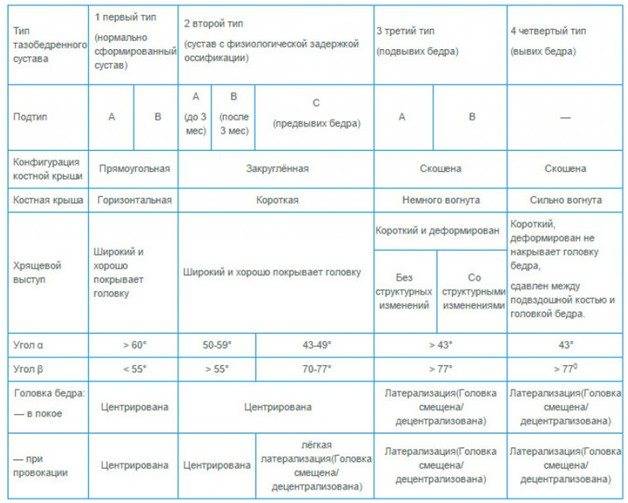
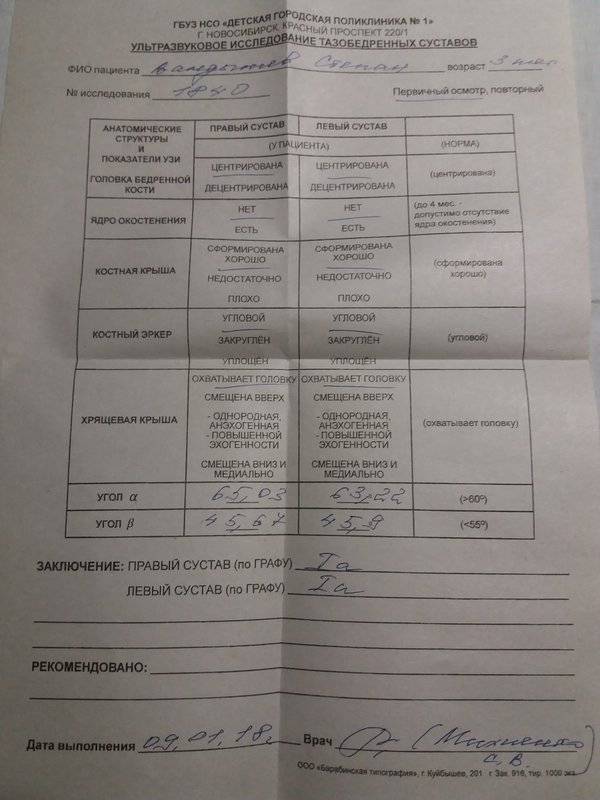
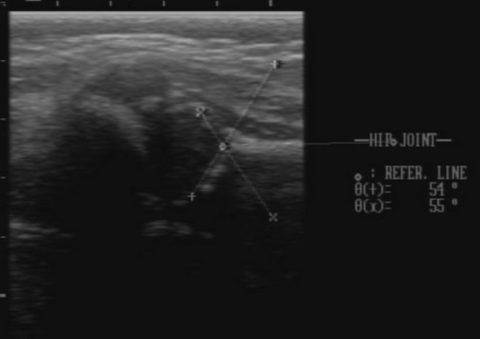
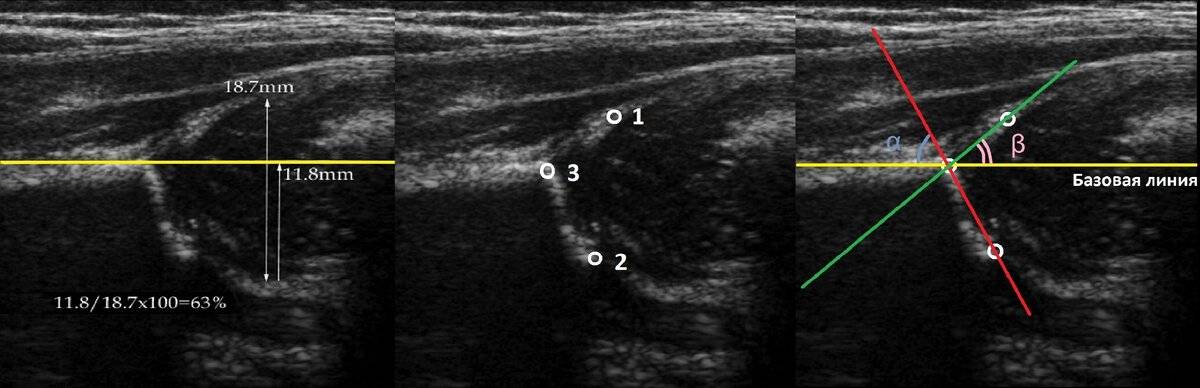
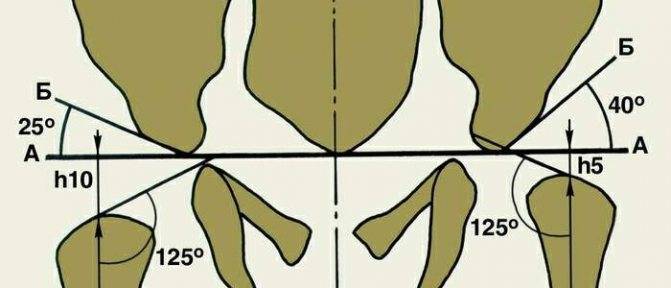
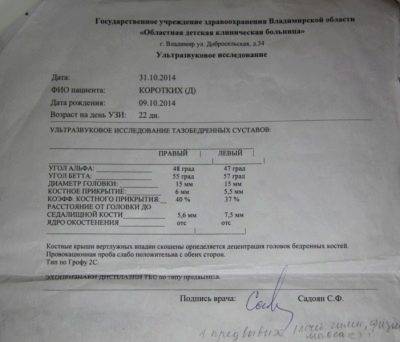
Положение суставов и головки бедренной кости оценивается не только визуально. Для определения их состояния используется специальное измерение углов по таблице Графа. Есть угол Альфа и угол Бета.
- Альфа обозначает развитие костной части ветлужной ямки.
- Бета описывает хрящевое пространство внутри ветлужной впадины.

Для здоровых детей считается нормальным, если угол Альфа составляет более 60 градусов, а угол Бета — менее 55 градусов.
Небольшое превышение нормы в 55 градусов допустимо, такой сустав считается нормальным, зрелым. Но если угол Бета составит 77 градусов, врач поставит в заключении подозрение на вывих или подвывих. Также на патологию указывает угол Альфа, который находится в диапазоне от 43 градусов.
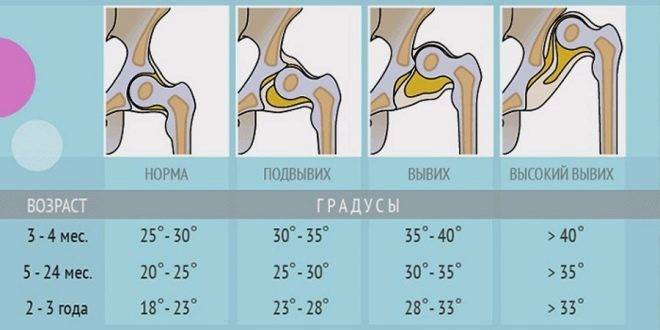
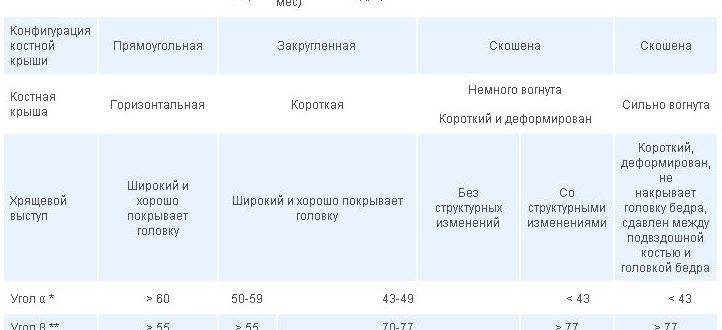
Норма углов в таблице выглядит следующим образом.
Угол «Альфа» | Угол «Бета» | Костный выступ | Заключение |
Более 60 градусов | В пределах 55 градусов | Сглаженный | Зрелый здоровый сустав |
50-59 градусов | Менее 55 градусов, плотно облегает головку бедра | Скругленный | Физиологически незрелый сустав |
50-59 градусов | Менее 55 градусов | Круглый, почти плоский | Задержка оссификации |
43-49 градусов | Менее 77 градусов | Уплощенный | Неблагоприятный прогноз |
43-49 градусов | Более 77 градусов | Уплощенный или плоский | Начальная децентрация |
Менее 43 градусов | Не охватывает головку | Плоский | Децентрация, полная незрелость сустава |
В ходе роста ребенка показатели могут меняться, именно это будет учитывать доктор во время проведения УЗИ. Если ребенку уже исполнилось четыре месяца, наиболее правильным и точным методом обследования станет рентгеновский снимок.
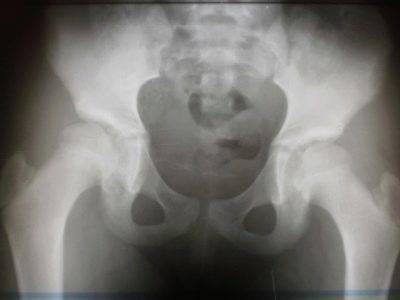
В случае обнаружения проблем врачи стараются обследовать одновременно и костное строение малого таза. Довольно часто патология тазобедренного сустава отражается именно на нем.
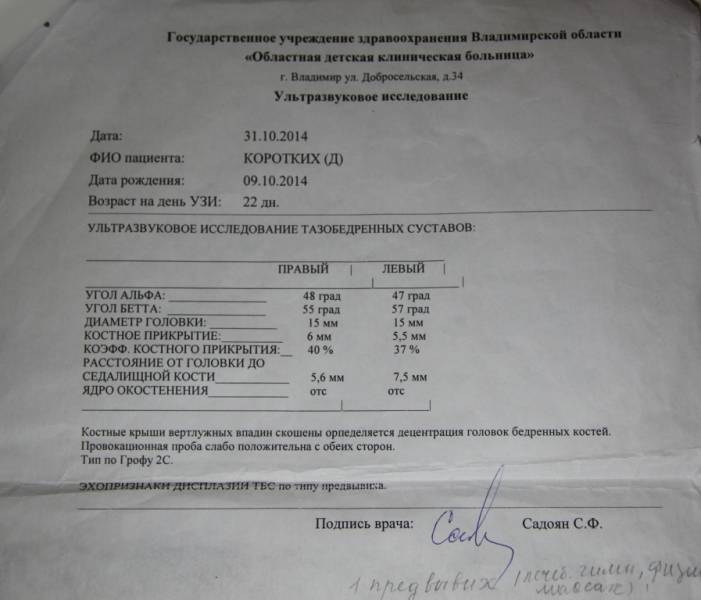
В заключении доктор может быть немногословен и предпочтет ограничиться буквенно-числовым обозначением типа сустава, обнаруженного у ребенка. Запомните, что здоровый сустав всегда обозначается как 1А или 1В.
Сустав 2С — сустав с признаками предвывиха. Обязательно требуется наблюдение у врача и выполнение всех его рекомендаций. 3А и 3В — суставы с подвывихом. Самая тяжелая патология — сустав 4 типа. Именно так обозначается тазобедренный сустав с признаками вывиха (дисплазии).
Дополнительные и альтернативные способы исследования состояния суставов
В основном, рентгенография тазобедренного сустава у детей даёт достаточно информации, чтобы определить наличие дисплазии и степень её развития. Однако, если процедура оказалась не настолько результативной, как это необходимо для постановки точного диагноза, врач назначает проведение компьютерной томографии сустава. Эта методика также связана с использованием рентгеновского облучения, но доза лучевой нагрузки на организм от неё значительно меньше, чем от рентгенографии. КТ даёт возможность исследовать глубинные структуры суставного аппарата, а также состояние суставных поверхностей. Все костные структуры выглядят более контрастными и насыщенными, чем на снимке рентгенографии, однако сложность состоит в том, что границу нормального хряща можно спутать с расширением суставной щели.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Если даже результаты КТ не позволяют врачу объективно оценить состояние сустава и степень поражения, может назначаться артрография – рентген сустава с контрастным веществом. На снимках артрографии визуализируются все части аппарата сустава, в том числе, суставные поверхности и их структура, а также суставная щель.
Самым щадящим способом диагностики состояния сустава по-прежнему считается ультразвуковое исследование – безвредный и безболезненный метод, применяющий свойства ультразвуковых волн для отображения картинки состояния внутренних органов, мышц, тканей, суставов. В течение первого месяца жизни детям рекомендуется провести УЗИ тазобедренных суставов в качестве профилактической диагностики. Однако по информативности УЗИ в определённой мере уступает рентгену.
Нормальная анатомия тазобедренных суставов подразумевает, что головки бедренных костей соотносятся по размеру с диаметром суставной впадины, имеют хорошую подвижность, при этом достаточно зафиксированы в вертлужной впадине с помощью связок, лимбуса и капсулы, а при движении конечности в суставе отсутствуют любые посторонние звуки, например, щелчки, хруст.
Врождённые отклонения в развитии сустава провоцируются множеством факторов, хотя научного обоснования объективных причин появления дисплазии на сегодняшний день нет.
Дисплазия представляет собой несоответствие размера и нарушение конгруэнтности суставных поверхностей, вывих или подвывих бедренной кости, при котором её головка неправильно входит в вертлужную впадину. Патология не просто нарушает подвижность сустава – если не выявить её в младенчестве, прогрессируя во взрослом возрасте, она способствует ускорению изнашиваемости сустава, и может стать причиной инвалидности.
Чтобы не допустить такого развития событий, нужно внимательно следить за наличием у ребёнка признаков, свидетельствующих о нарушении работы сустава. Обычно новорождённым назначается УЗИ, однако в сложных случаях врачи говорят о необходимости сделать ребёнку рентген тазобедренного сустава. Способ обследования даёт возможность диагностировать дисплазию с вероятностью до 75%. На основании имеющихся снимков, доктор определяет уровень развития дисплазии суставного аппарата, а также разрабатывает тактику лечения.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог, диетолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Каковы преимущества метода
С 1989 года в педиатрии начали применять ультразвук. Примечательно, что первые исследования были направлены на изучение тазобедренного сустава. Проблема дисплазии встречалась повсеместно, а значит требовала эффективного решения и постоянного контроля. Ультразвуковое исследование все еще не теряет популярности и остается наиболее безопасным, информативным и точным методом диагностики. Производство и применение УЗ-аппаратуры строго регулируется Всемирной организацией здравоохранения, поэтому родители могут быть уверены в их качестве и функциональности.
Главное преимущество УЗИ – безопасность. В отличии от рентгена или компьютерной томографии, после которых в организме накапливаются дозы облучения, ультразвук никак не влияет на человека. Именно эта разновидность диагностики подходит наиболее уязвимым категориям пациентов – новорожденным, беременным/кормящим женщинам и людям преклонного возраста.
Второе преимущество – максимальный комфорт пациента. Во время исследования малыша не нужно пристегивать мягкими ремнями или насильно удерживать на руках, чтобы аппарат зафиксировал состояние организма. Наоборот, активность в пределах нормы поможет врачу лучше изучить тазобедренный сустав и не омрачит настроения маленькому пациенту. Дополнительно специалист может отследить динамику изменений, зафиксировать воспалительные процессы или дефекты мышц, связок, сухожилий, суставной капсулы и хрящей.
Какими симптомами сопровождается дисплазия?
Для раннего выявления врожденной дисплазии тазобедренного сустава нужен осмотр детским ортопедом-травматологом в первый месяц жизни. Рациональным будет проводить осмотр грудничков как можно раньше, пока еще не сформировался физиологический гипертонус: 4-7 день после рождения.
О дисплазии говорят следующие симптомы:
- угол отведения одного или обоих бедер меньше 80°,
- звук щелчка при сгибании ножек ребенка под прямым углом, иногда вместе с вздрагиванием ножки,
- укорочение ножки,
- асимметрия паховых складок,
- избыточная подвижность, как будто разболтанность сустава,
- ротация ноги, при этом стопа выглядит как вывернутая наружу.
Без диагностики и лечения в процессе роста ребенка формируется тяжелое воспаление, вывих только усугубляется, и к двум годам состояние ребенка значительно ухудшается до появления хромоты и хронической боли.
Ортопеды-травматологи Александр Корольков и Василий Физор
Преимущества проведения УЗИ тазобедренных суставов в Медицинском центре «Парацельс».
Достоинствами нашего центра являются:
- комфортная обстановка и отсутствие очередей;
- аппараты ультразвуковой диагностики экспертного класса;
- высококвалифицированные врачи с большим опытом работы с детьми;
- комплексный подход к Вашему здоровью: наш медицинский центр выполняет широкий спектр диагностических процедур и анализов;
- применение только проверенных и научно обоснованных методов лечения и диагностики заболеваний;
- удобный график работы центра;
- быстрая запись на прием: на сайте/ заявкой онлайн/ через регистрацию в личном кабинете.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK,
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Что такое дисплазия и зачем диагностировать её наличие
Из ста новорождённых детей, трое появляются на свет с дисплазией ТЗБ суставов. Особенностью опорно-двигательной системы младенца является наличие большего количества хрящевой ткани, чем костной. Кости малыша ещё не содержат в себе достаточное количество кальция, они более гибкие, чем у взрослых. Поэтому детские переломы – явление не самое распространённое, в то время как вывихи и подвывихи у них встречаются куда чаще.
Дисплазия представляет собой врождённое нарушение анатомического строения и развития тазобедренного сустава. Патология может стать причиной нарушения его подвижности и хронического вывиха бедра. Точной информации о том, что именно становится причиной её появления, у врачей пока нет. Считается, что нарушение формируется у плода на 2-3 месяце беременности. Возможно, этому способствуют перенесённые инфекционные заболевания, неблагоприятное состояние экологии, воздействие токсинов и вредных привычек, например, употребления алкоголя или курения.
Другая теория говорит о том, что формированию хронического подвывиха ТЗБ сустава способствует чрезмерное накопление окситоцина – гормона беременных, который провоцирует начало родовой деятельности. Он вырабатывается в организме будущей матери к третьему триместру беременности, и вызывает повышение мышечного тонуса у плода, из-за чего и развивается дисплазия.
Появлению такого диагноза особенно способствует пребывание плода в утробе матери со скрещенными ногами.
Риск развития патологии повышает неправильное расположение плода в утробе, а также фактор наследственной предрасположенности.
У некоторых детей, рождённых с дисплазией ТЗБ сустава, вправление его происходит произвольно сразу же после родов.
По сути, дисплазия – это несоответствие суставных поверхностей. Если ребёнок лежит с перекрещенными ногами, вертлужная впадина и поверхность головки бедренной кости не находятся в непосредственном контакте в процессе развития. Даже в норме суставы и кости плода не отличаются особенной стабильностью – это связано с необходимостью облегчить его прохождение в процессе родов. Однако при дисплазии развитие точек окостенения сустава происходит с запозданием, а ядра окостенения имеют меньший размер, чем в норме. Визуально отчётливо заметно их вертикально-латеральное смещение относительно нормального положения. Также дисплазия характеризуется замедлением процесса окостенения.
Развитие вывихов и подвывихов ТЗБ суставов возможно и во время родов, так как сустав у новорождённого состоит из хрящевой ткани, а степень соответствия формы и размера суставных поверхностей (конгруэнтность сустава) невысока. Размер головки бедренной кости не соответствует размеру вертлужной впадины, связки малоэластичны. Всё это способствует появлению дисплазии тазобедренного сустава у детей.
В случае, если патологию не обнаружить сразу после появления ребёнка на свет, в дальнейшем работать над её исправлением будет сложнее. Когда ребёнок начинает ходить, дисплазия проявляется хромотой; также заметна разница в длине ног у малыша.
По достижении ребёнком трёх-четырёх лет, вылечить дисплазию становится значительно сложнее. Во взрослом возрасте исправить патологию уже невозможно. Более того, из-за неправильного формирования суставного аппарата, у человека может появиться хромота, нарушения походки, болевые ощущения. Дисплазия повышает риск перелома шейки бедра, и способствует более быстрому изнашиванию сустава, что может повлечь наступление инвалидности.
Показания к назначению УЗИ головного мозга у новорожденных
УЗИ головного мозга у новорожденных проводится, как правило, в тех случаях, когда есть основания подозревать какие-либо нарушения со стороны центральной нервной системы, в частности, если присутствуют следующие симптомы патологии:
oслишком большая головка (подозрение на гидроцефалию, которую в народе называют «водянкой мозга»)
oслишком маленькая головка (микроцефалия);
oнеобычная форма головы или менингоцеле (грыжи мозговых оболочек, выходящие через роднички или швы черепной коробки);
oвидимое выбухание родничков (как правило, свидетельствует о повышенном внутричерепном давлении);
oсудорожный синдром;
oвялость и заторможенность новорожденного (младенец плохо берет грудь, слабо реагирует на окружающие раздражители);
oкосоглазие;
oпараличи;
oвыявляемые при неврологическом обследовании нарушения рефлексов.
Однако далеко не всегда серьезные нарушения проявляются выраженными признаками патологии, поэтому УЗИ головного мозга новорожденным проводят во всех случаях, когда в период беременности и родов на ребенка воздействовали факторы, способные нарушить нормальное развитие ЦНС, а именно:
oвнутриутробная инфекция;
oнесовместимость матери и младенца по резус-фактору или системе АВО (группам крови);
oстремительные или затяжные роды;
oдлительный безводный период;
oиспользование каких-либо акушерских пособий или хирургических вмешательств во время родов (от кесарева сечения до вакуум-экстракции плода).
Разумеется, УЗИ головного мозга новорожденным проводят также в тех случаях, когда есть основания подозревать патологию нервной системы, возникшую после родов. К примеру, после травмы головы или при подозрении на менингит.
Следует учитывать, что некоторые нарушения развития довольно часто сочетаются с патологией центральной нервной системы, поэтому УЗИ головного мозга новорожденным также назначают при следующих патологиях:
oнедоношенность (рождение ребенка на сроке до 36 недель гестации);
oмалый вес (до 2700 грамм);
oпоказания по шкале Апгар ниже 7/7 (особенно опасны отклонения со стороны второй цифры);
oкривошея;
oкосолапость;
oхромосомные патологии;
oстигмы эмбриогенеза (мелкие пороки развития – лишние пальцы, сращение пальцев, нарушение формы ушной раковины и т.д.).
Поскольку УЗИ головного мозга у новорожденных – абсолютно безопасный, безболезненный и общедоступный метод, многие врачи советуют проводить диагностику с профилактической целью, чтобы полностью исключить патологию ЦНС, которая нередко на начальных стадиях развития протекает скрыто. Во многих странах УЗИ головного мозга у новорожденных является обязательным исследованием, так же как и УЗИ плода во время беременности.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой: