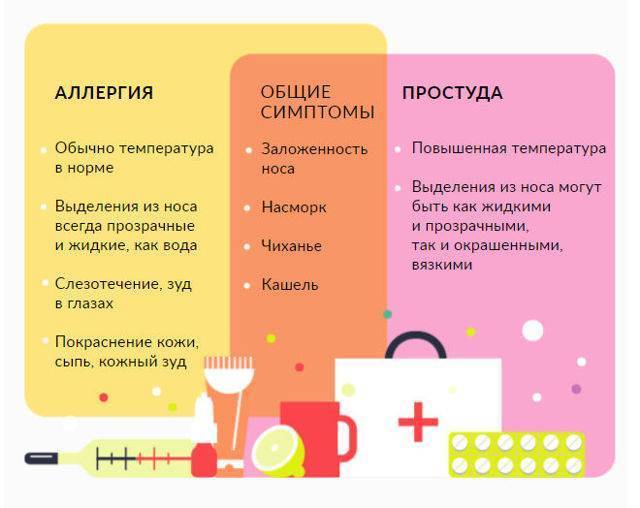
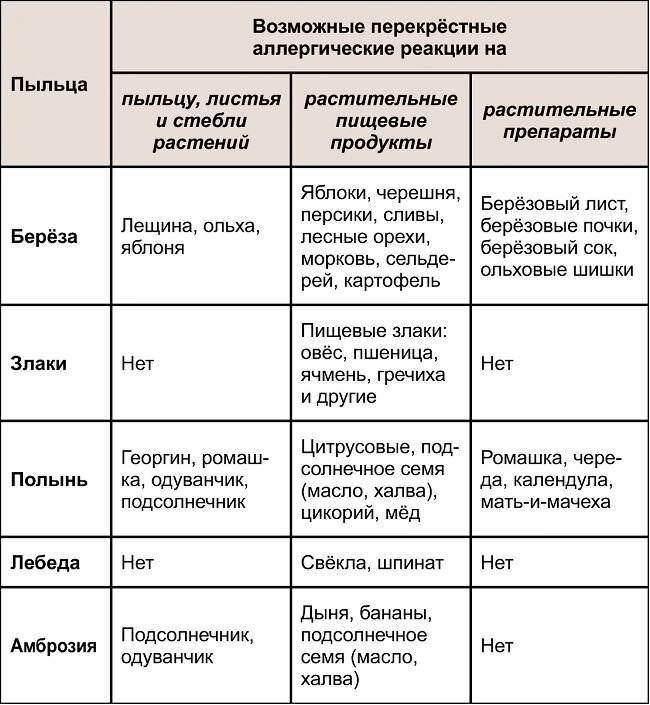
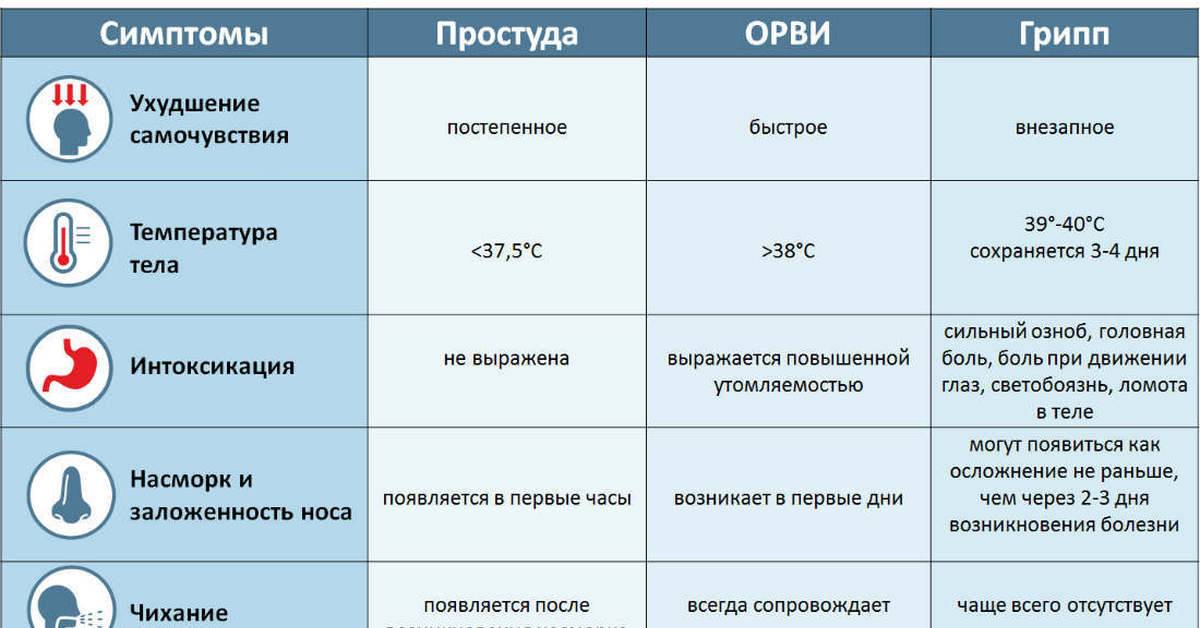
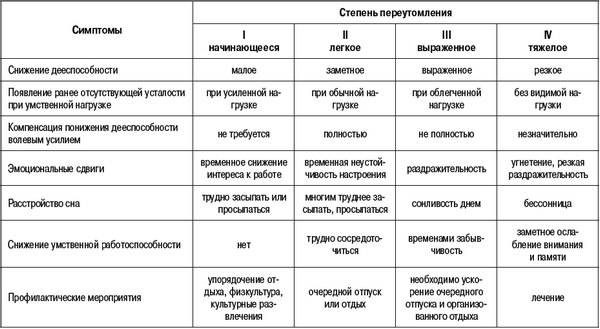
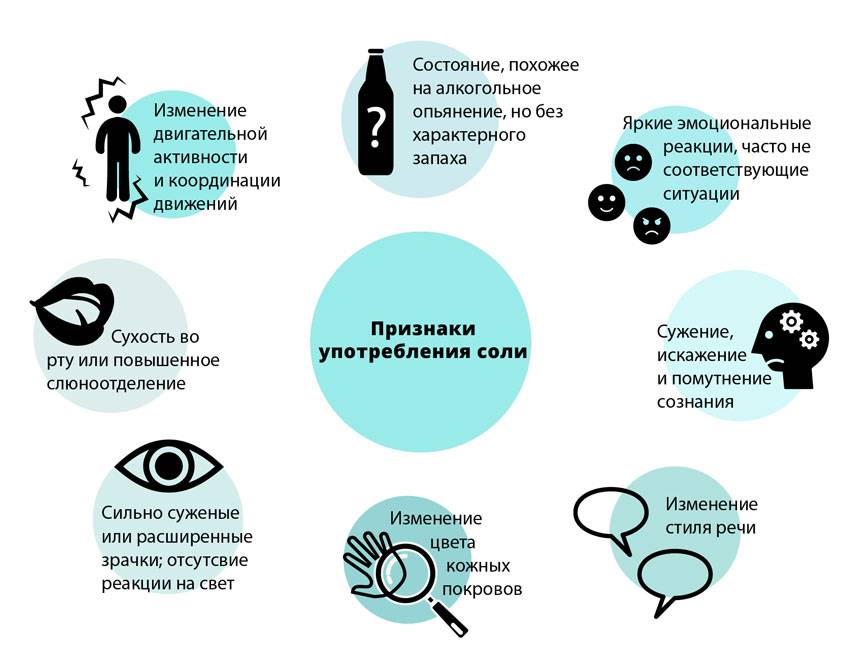
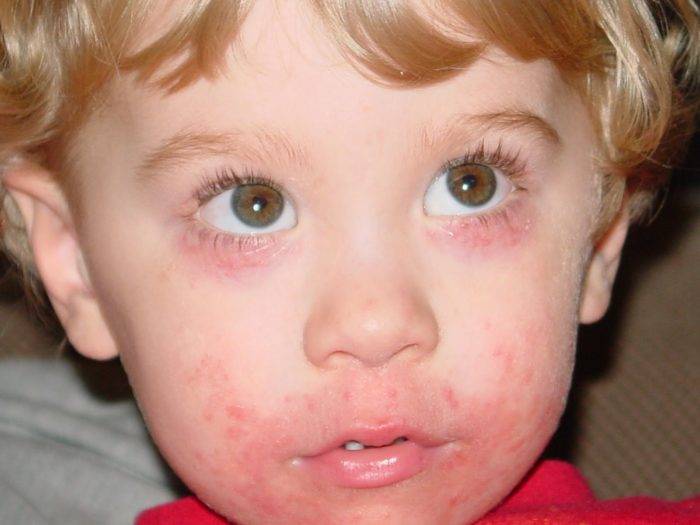
Симптоматика опухолей головного мозга
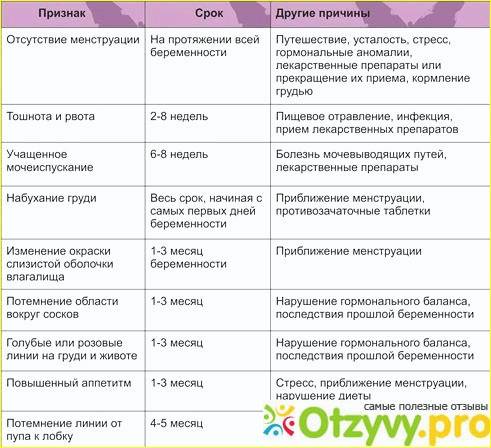
| Клиника опухоли | Как и чем проявлена? |
|---|---|
| Головные боли распирающего характера, нередко приступообразные | Ощущаются в области опухоли и являются ранним признаком заболевания. Развиваются из-за компрессии или раздражения рецепторов. |
| Нарушения двигательной функции | Проявляются более чем у 60% больных и являются первичным симптомом. В остальных случаях развиваются вследствие роста опухоли. Пациент отмечает: слабость в мышцах, их спазмы, неодинаковые сухожильные рефлексы конечностей. |
| Рвота | Является общим проявлением для всех опухолей мозга и не зависит от приёма пищи. |
| Изменения зрительных полей | Развиваются, если поражён перекрёст зрительных нервов и трактов. У пациента выявляют выпадения различных областей зрительных полей. |
| Застойные диски оптических нервов | Симптом развивается из-за повышения внутричерепного давления и проявляется «туманом» или «мушками» перед глазами. По мере роста опухоли наблюдается ухудшение зрительной функции вследствие развития атрофических процессов зрительных нервов. |
| Головокружение | Проявляется ощущением проваливания, вращения предметов вокруг или собственного тела. |
| Нарушения психической функции | Выявляют у 20% больных, в основном — при поражении лобной доли мозга. Пациент может демонстрировать апатичность и безынициативность или испытывать эйфорию и весёлость без причин. По мере развития процесса появляется агрессия и злобность, зрительные галлюцинации, прочее. |
Наши врачи

Кувшинов Константин Владимирович
Врач – нейрохирург
Стаж 27 лет
Записаться на прием
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием
Лечение опухоли головного мозга в ЦЭЛТ
Перед тем, как приступить к лечению опухоли, наши специалисты проводят всестороннюю диагностику, позволяющую определить её точную локализацию, размеры, вовлечённость в процесс соседних тканей. Для этого пациенту назначают:
- эхо-энцефалографию;
- комплекс исследований;
- или ;
- МРТ сосудов;
- позитронно-эмиссионную томографию.
Хирургическое удаление опухоли является наиболее эффективным методом лечения, однако сопряжено с рядом сложностей и требует от нейрохирурга особого мастерства, навыков и умений. Это обусловлено высоким риском повреждения здоровых тканей из-за большого диаметра опухоли или её размещения в жизненно важных областях мозга. На помощь приходят современные методики: лазерная, ультразвуковая, радио- и криохирургическая.
Выбор методики осуществляется нашими специалистами в индивидуальном порядке, в зависимости от области размещения опухоли, её диаметра, клеточного состава, состояния пациента. Хороших результатов позволяет добиться микроскопическая нейрохирургия, позволяющая удалить максимальное количество поражённых тканей, практически не затрагивая здоровые.
Узнать больше о хирургическом лечении опухолей в ЦЭЛТ можно записавшись на консультацию к нашим специалистам: +7 (495) 788-33-88.
- Спинальный стеноз
- Синовиальные кисты позвоночного канала, синовиомы
Как понять, что у ребенка нарушение слуха
В России с 2008 года врачи проверяют слух всем детям в роддоме на 2–3-й день жизни. Это аудиологический скрининг, который, согласно письму Минздравсоцразвития № 2383-РХ от 1 апреля 2008 года, проводится методом регистрации вызванной отоакустической эмиссии (ОАЭ). Если во время проверки выявляют проблемы, врач назначает ребенку дополнительные обследования.

Положительный результат скрининга
Благодаря аудиологическому скринингу снижается вероятность «упустить» врожденные нарушения слуха и глухоту. Однако скрининг – не окончательный диагноз, а только один из тестов. Если по какой-либо причине ОАЭ в роддоме малыш не прошел, это повод назначить расширенное исследование. Чаще всего – это объективная диагностика КСВП (чуть ниже мы расскажем об этом).
Но в любом случае родители должны замечать тревожные признаки, которые могут говорить о проблемах со слухом у малыша, и обращаться к врачу. В первую очередь это касается детей, имеющих факторы риска по тугоухости:
- Недоношенные и переношенные дети.
- Низкая масса тела при рождении.
- Внутричерепные родовые травмы.
- Асфиксия, гипоксические поражения ЦНС.
- Выраженный токсикоз у матери во время беременности.
- Введение новорожденному или младенцу ототоксических (негативно влияющих на состояние слухового аппарата) лекарств.
- Наследственный фактор (тугоухость у кровных родственников).
Проблемы со слухом у ребенка можно заметить уже в первые дни жизни. В норме новорожденные (дети до 28 дней) реагируют на звук: поворачивают голову на голос, просыпаются из-за громких звуков, вздрагивают в ответ на хлопок в ладоши или другой резкий звук. Если реакции нет, нужно поговорить с врачом.
В возрасте 2–3 месяцев младенцы узнают голос родителей и реагируют на него. Также они прислушиваются к другим звукам: погремушкам, музыкальным игрушкам, собачьему лаю и так далее.
В возрасте 3–4 месяцев о проблемах со слухом может сказать отсутствие гуления, а в возрасте 5–6 месяцев – отсутствие лепета. Здесь уже проявляется влияние тугоухости на психоэмоциональное и речевое развитие: оно задерживается.
К концу первого года жизни ребенок понимает простые слова, например «мама», «папа», «ням-ням», «пить», «да», «нет». Если этого нет, родители должны задуматься о том, чтобы пройти проверку слуха у малыша.
Как определить гипоксию плода
Определить гипоксию плода начиная с пятого месяца беременности не составит труда. Намного сложнее это сделать на первых 3-х месяцах, но чем раньше будет поставлен диагноз, тем выше вероятность избежать последствий заболевания.
Диагностика гипоксии плода состоит из:
- при помощи специальных гинекологических диагностических методик проводится оценка прозрачности, цвета и количества околоплодных вод
- допплерометрии, которая позволяет отследить скорость потока крови в пуповине и плаценте
- УЗИ
- КТГ
- прослушивания через стетоскоп частоты сердцебиения
- наблюдения за интенсивностью движений плода
Что такое синдром Дауна
В норме хромосомный набор человека содержит 23 пары или 46 хромосом. Но при определенных условиях 21 пара способна мутировать (чаще утраиваться), приводя к генетическому дефекту. Именно он и называется синдром Дауна.
Первый раз проявления болезни были зафиксированы в 1866 году врачом из Англии Джоном Дауном. Его имя и дало название синдрому. Однако зависимость между заболеванием и хромосомными парами установлена лишь в 50-х годах 20 века.
Википедия трактует данное понятие как геномное нарушение, при котором кариотип содержит 47 хромосом вместо привычных 46. Это происходит потому, что 1 из 23 пар хромосом – 21, вместо двух имеет 3 копии.
Но под данную трактовку подпадает самый распространенный вид дефекта – трисомия 21 пары, развивающаяся во всех клетках организма. Это самый тяжелый вид заболевания с ярко выраженными патологиями.
Другим вариантом синдромаявляется робертсоновская транслокация. Встречается она чуть реже, чем первый вариант. При ней 21 пара не утроена, а, наоборот, ее хромосомы склеены между собой, а общее количество хромосом составляет 45.
И, наконец, еще один вид патологии – мозаичный синдром Дауна. Его особенность проявляется тем, что пресловутая пара хромосом утраивается, но патология затрагивает только часть клеток.
Первые проявления
Начальные признаки шизофрении у подростка можно заметить еще в детском возрасте. Но они нерегулярны и выражены эпизодично, поэтому родители списывают их на какие-то индивидуальные особенности характера, усталость или капризность. К тому же подозревать у собственного ребенка психическое расстройство вряд ли кому-то в удовольствие.
Увидеть изменения в поведении ребенка не составит труда, если он вел энергичный образ жизни: хорошо учился, активно общался с друзьями, увлекался спортом или другими занятиями по интересам. Но вдруг происходит какое-то событие, которое кардинально меняет его жизнь. Его перестает интересовать учеба, он не находит общих тем для разговора с друзьями, отказывается заниматься спортом или любимыми прежде делами.
Подросток замыкается в себе, его поведение стает непредсказуемым. Настроение может в секунды поменяться в противоположную сторону.
Причиной для посещения психиатра должны стать следующие, неоднократно проявляющиеся симптомы:
- Прогрессирующие нелепые идеи и странные рассуждения.
- Изменения логики мышления, трансформация речи.
- Тяга к нелепым фантазиям, абсурдному философствованию.
- Эмоциональное отчуждение даже от близких людей, отсутствие или несоответствие реакции на происходящие события.
- Нетипичное и нелепое употребление слов и выражений в разговоре.
- Раздражительность без явного повода, лживость, проявление беспричинной агрессии.
- Бездеятельность, апатия, отсутствие какой-либо инициативы и интереса к жизни.
- Склонность к отчуждению, категорический отказ выходить на улицу, пренебрежение личной гигиеной, неряшливость, небрежность в одежде.
- Необычные фобии и страхи, нарушения пищевого поведения, странные хобби или накопление ненужных вещей.
- Употребление алкоголя, наркотических средств, склонность к бродяжничеству.
- Разговоры о суициде.
Довольно характерным проявлением психического расстройства следует отметить показную неприязнь к родителям или кому-то одному из них, кто был особенно близок.
Реабилитация
Если в ходе лечения детей СДВГ у детей был выбран правильный подход и соблюдался принцип комплексности, то положительные результаты не заставят себя ждать. Но для их закрепления необходимо осуществить ряд мероприятий, направленных на психосоциальную реабилитацию ребенка. Ведется такая работа по двум разным стратегиям, позволяющим сформировать или восстановить нарушенные расстройством навыки и знания. Это неизбежно приведет к улучшению социального функционированию ребенка с синдромом.
В эту работу вовлекается не только ребенок. Реабилитация не будет успешной без участия ближайшего окружения, учителей и воспитателей. Педагоги должны скорректировать учебную программу таким образом, чтобы она соответствовала возможностям ребенка и учитывала его особенности.
Но важнейшим условием выздоровления является изменение поведения родителей, а также их отношения к ребенку. Прежде всего, из речи мамы и папы должны исчезнуть слова «нет» и «нельзя». Это негативные методы воспитания, которые неприменимы к ребенку с СДВГ. Дело в том, что у таких деток довольно высокий порог чувствительности к различного рода наказаниям, а вот на похвалу они реагируют активнее. Если учесть эту особенность при построении взаимоотношений с детьми, то можно воспитательные мероприятия будут более успешными.
Еще одним условием для успешной адаптации ребенка является формирование адекватной самооценки. Добиться этого можно при сочетании индивидуальной и групповой психотерапии.
Грудное вскармливание
Все преимущества грудного вскармливания очевидны даже для не посвященных в эту тему людей. Врачи — как гинекологи, так и педиатры — давно и прочно доказали, как важен для ребенка и мамы именно такой способ кормления. К груди новорожденного прикладывают сразу, рекомендовано до 6 месяцев не давать ему ничего, кроме материнского молока, которое содержит все необходимые для полноценного развития и роста витамины. При кормлении между ребенком и матерью возникает совершенно особая духовная связь, это высшее проявление любви. Однако грудное вскармливание имеет и свои недостатки, из-за которых многие женщины, даже если они имеют возможность кормить таким способом, отказываются от него. Это:
- негативное отношение в обществе к кормящим мамам — как известно, дети едят по часам. Бежать домой с прогулки или поликлиники, чтобы без посторонних глаз покормить ребенка, невозможно. Такая же проблема возникает перед мамой, едущей, например, в поезде, общественном транспорте, находящейся в другом месте скопления людей. В этой ситуации можно понять всех — окружающие не желают созерцать такой интимный процесс, и их возмущения и осуждения вполне понятны. В России долгое время данная проблема не признавалась вообще, в отличие от западных стран, где она возникает регулярно. Сегодня отношение к кормящим грудью мамам стало более толерантным, однако негатива по-прежнему много, к чему нужно быть морально готовой;
- необходимость подстраивать свой рацион под ребенка — эти опасения вполне оправданы: конечно, кормящая мама не выпьет вина за столом,не съест килограмм клубники либо другого сильного аллергена. Придется терпеть и головную, зубную боль, так как ограничения касаются и лекарственных препаратов;
- невозможность надолго отлучиться из дома — кормящая мама целиком подчинена расписанию кормлений;
- деформация груди — беременность и роды в целом не проходят бесследно для женского организма, как и грудное вскармливание: грудь может потерять форму;
- необходимость ношения специального белья и одежды — молоко может подтекать, поэтому нужны специальные прокладки для груди.
Аргументы за грудное вскармливание:
- уникальный состав материнского молока, который не может восполнить смесь;
- развитие естественного иммунитета у ребенка;
- благотворное влияние на нервную систему;
- не требует материальных затрат;
- снижение риска возникновения аллергии, кишечных расстройств;
- более быстрое восстановление организма после родов.
Анализы при СД
Определить содержание сахара помогает лабораторное исследование крови и мочи. У молодежи и пациентов среднего возраста норма глюкозы – 3.3- 5.5 ммоль/л, если кровь сдается утром до еды. В моче людей без диабета сахара быть не должно.
В профилактических целях и при повышенном риске развития заболевания анализ крови на глюкозу следует сдавать дважды в год. При показателях глюкозы от 5 до 7 ммоль/л проводят глюкозотолерантный тест. Он включает два этапа. Сначала сахар измеряют на голодный желудок, затем человек должен выпить сладкую воду. Через два часа снова делают анализ крови, чтобы отследить изменения и тем самым оценить, как клетки реагируют на инсулин.
Самый точный – анализ крови на гликозированный гемоглобин. По нему определяют показатели сахара за последние три месяца.
Причины появления колик у новорожденных
Причиной кишечных колик у младенцев чаще всего является естественная с физиологической точки зрения неспособность перерабатывать некоторые вещества, поступающие в его организм вместе с питанием. С возрастом, когда пищеварительная система развивается, колики проходят, и перестают беспокоить малыша. Патологический характер причины колик у детей имеют достаточно редко. В этих случаях у ребенка появляются и другие симптомы, при появлении которых обязательно нужно вызвать педиатра.
Основными причинами колик у грудничков считаются:
- Недостаточная развитость пищеварительной системы;
- Незрелость центральной нервной системы;
- Дисбактериоз кишечника;
- Прием антибиотиков ребенком или мамой;
- Искусственное вскармливание;
- Аллергия на молочную смесь;
- Неправильное приготовление молочной смеси;
- Попадание воздуха в желудок во время кормления;
- Употребление кормящей мамой продуктов, усиливающих газообразование или вызывающих аллергию у ребенка;
- Гормональные нарушения у мамы;
- Добавление в рацион ребенка новых продуктов;
- Перекармливание младенца;
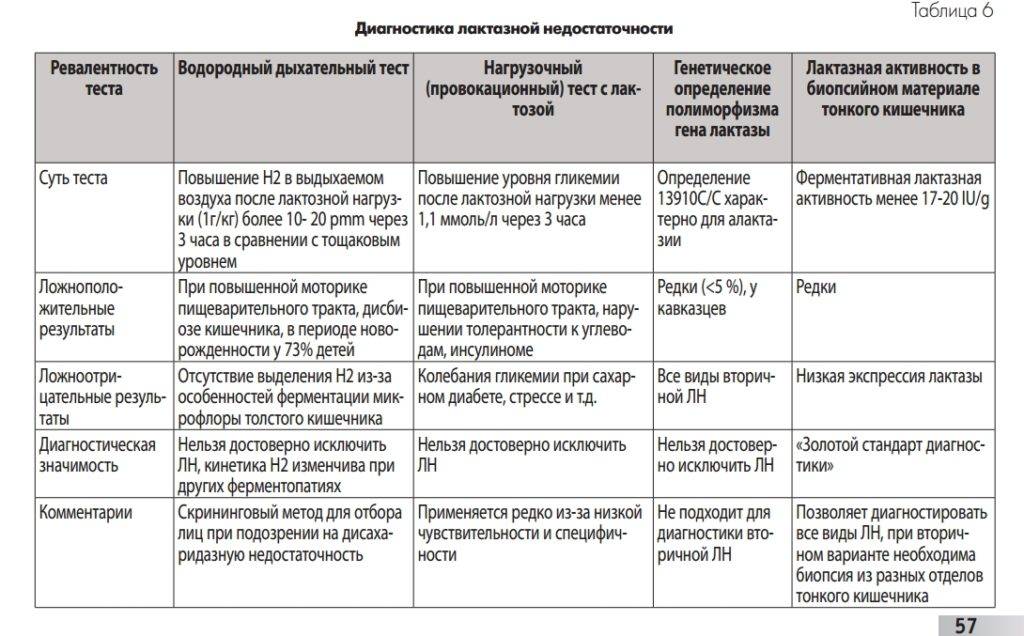
- Лактазная недостаточность;
- Инфекционные и другие заболевания.
Пищеварительная система детей развивается постепенно. В течение первых месяцев жизни она приспособлена к усвоению только материнского молока или специальной молочной смеси. При этом в организме ребенка могут еще не вырабатываться некоторые ферменты, необходимые для переваривания тех или иных микроэлементов, входящих в его питание. В результате они становятся причиной избыточного образования газов у грудничков. Поэтому кормящим женщинам рекомендуют придерживаться специальной диеты, исключающей продукты, тяжелые для усвоения, вызывающие аллергию у ребенка или повышенное газообразование.
Также пищеварительный тракт младенца, особенно рожденного раньше срока, может быть еще не готов к процессу пищеварения как таковому. В таких случаях пища усваивается не сразу и надолго задерживается в толстом кишечнике, что провоцирует его чрезмерное растяжение и газообразование. Из-за этого у малыша появляются кишечные спазмы и колики.
Распространенной причиной кишечных колик у новорожденных является также заглатывание большого количества воздуха во время кормления. Это происходит, когда ребенок недостаточно плотно обхватывает губами сосок или пьет молоко поспешно. В результате воздух попадает в желудок, а оттуда в кишечник, где и провоцирует появление колик. Чтобы проглоченный воздух после кормления вышел из желудка, малыша советуют подержать вертикально в течение 10-15 минут, пока не появится отрыжка.
Также колики могут появиться при развитии дисбактериоза на фоне применения антибиотиков у ребенка или мамы, аллергии на компоненты материнского молока или молочной смеси, неправильного ее приготовления или добавления в рацион новых продуктов.
В редких случаях колики в животе могут появляться из-за патологических причин. Это также нужно учитывать и своевременно обращаться в педиатрию.
Некоторые специалисты предполагают, что газы у грудничков могут появляться и в результате стресса или других психоэмоциональных причин, таких как неспокойная обстановка дома или материнская тревожность.
Обзор
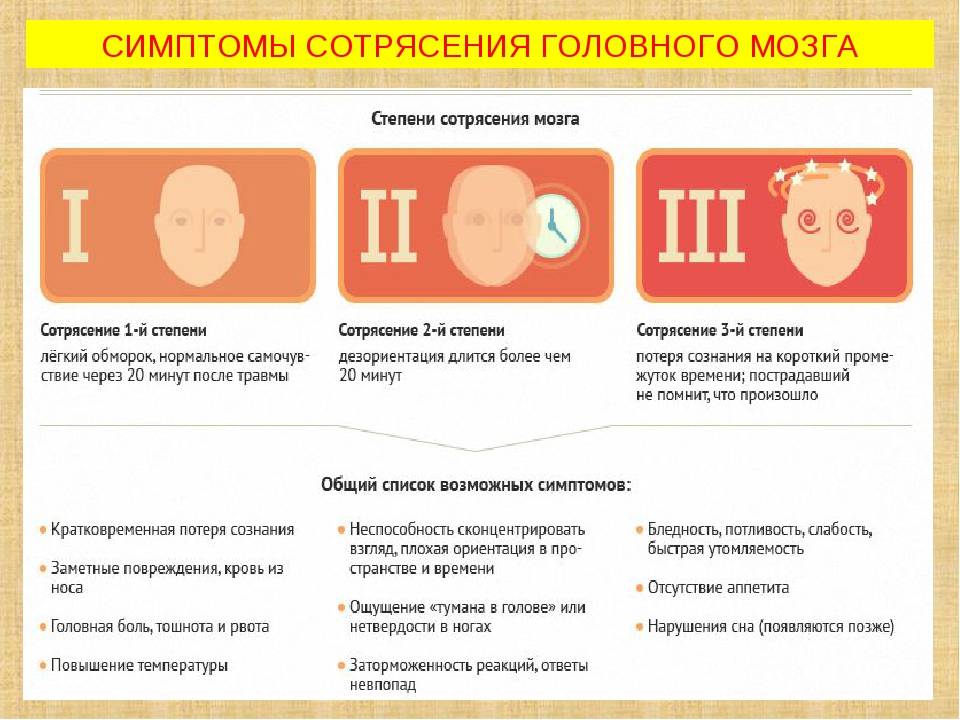
Сотрясение головного мозга — внезапная, но кратковременная потеря мыслительных функций, наступающая в результате удара по голове. Это наиболее распространенный и наименее тяжелый тип черепно-мозговой травмы.
Большинство случаев сотрясения мозга регистрируются среди детей в возрасте 5–14 лет, чаще всего травму получают во время занятий спортом или при падении с велосипеда. Падения и автомобильные аварии — наиболее распространенные причины сотрясений среди взрослых. Риск сотрясения выше среди людей, регулярно занимающихся соревновательными, групповыми, а также контактными видами спорта, например, футболом или хоккеем.
При сотрясении возможна спутанность или потеря сознания, бывают провалы в памяти, наблюдается помутнение в глазах и замедляется реакция на задаваемые вопросы. При проведении сканирования головного мозга диагноз сотрясения ставится лишь тогда, когда на снимке нет патологий — например, следов кровотечения или отека мозга. Термин «легкая черепно-мозговая травма» может звучать угрожающе, но на самом деле поражение мозга минимально и обычно не приводит к каким-либо необратимым осложнениям.
В то же время результаты исследований показали, что неоднократное сотрясение мозга может привести к долгосрочному ухудшению умственных способностей и спровоцировать слабоумие. Такой тип слабоумия называют хронической травматической энцефалопатией. Однако существенный риск такого осложнения есть только у тех, кто несколько раз получал травмы головы, например, боксеры. Иногда это состояние называют «энцефалопатией боксеров».
В ряде случаев после сотрясения мозга развивается посткоммоционный синдром — плохо изученное состояние, при котором симптомы сотрясения мозга не проходят в течение нескольких недель или месяцев.
Типы СДВГ
Высококвалифицированные специалисты практикуют индивидуальный подход к лечению синдрома. Это связано, прежде всего, с тем, что для успешного выздоровления требуется устранить причины патологии. На сегодняшний день выявлено несколько типов данного расстройства, требующих разного подхода к проведению терапии:
- классический вид связан с нарушениями в работе коры лобных долей. В этом случае будут проявляться классические СДВГ симптомы, это и неустойчивость внимания, и рассеянность, и дезориентация и т.д. Для достижения устойчивых результатов может быть применена медикаментозная терапия, способная повысить уровень дофамина в головном мозге. Пациентам рекомендуется снизить употребление в пищу простых углеводов, а продукты с высоким содержанием белка ввести в рацион;
- невнимательный тип. Основные симптомы СДВГ будут дополнены склонностью зацикливаться на себе, упадком сил, отстраненностью и отсутствием мотивации. Данная разновидность расстройства обычно диагностируется в старшем возрасте, чаще встречается у девочек. Развитие невнимательного типа СДВГ обусловлено снижением мозговой активности в мозжечке и лобной коре;
- синдром дефицита внимания с чрезмерной фиксацией. Классические СДВГ симптомы в этом случае сочетаются со склонностью зацикливаться на мыслях негативного содержания, навязчивым поведением. Больные с таким типом заболневания чрезмерно обидчивы и беспокойны, часто спорят и идут наперекор наставникам;
- при нарушениях в работе височных долей СДВГ симптомы будут включать в себя повышенную вспыльчивость. Больной может испытывать чувство тревоги, его мучают головные боли и дискомфорт в области живота. Характерно появление мрачных мыслей, проблемы с памятью, затруднения при чтении текстов, а также неправильная интерпретация замечаний, обращенных к больному;
- лимбический тип. Первичные СДВГ симптомы сопровождаются меланхолией, желанием оградиться от окружающих, пониженной самооценкой, расстройствами сна и отсутствием аппетита. Для лечения этого типа синдрома нельзя применять стимуляторы, так как они могут привести к развитию депрессии.
Также основные симптомы рсстройства могут сопровождать вспышки гнева и капризность, желание всегда быть в оппозиции и повышенная болтливость, гиперчувствительность к громким звукам и яркому свету, а также поспешность мышления.
Как понять, что смесь не подходит грудничку
Определить, что ребенку не подходит молочная смесь, можно внимательно наблюдая за самочувствием крохи. Организм малыша подаёт маме признаки, сигнализирующие о возможных неполадках с питанием. Задача родителей – вовремя распознать знаки, установить причину и предпринять необходимые меры. Если грудничок переведён на искусственное вскармливание и потребляет неподходящее для организма питание возможно возникновение следующих симптомов:
- Аллергические реакции. Аллергия будет проявляться в виде зудящих участков, сыпи, покраснений и шелушения кожи. Иногда возникает насморк, малыш становится беспокойным и капризным.
- Нарушение работы пищеварения. При переводе грудного ребенка на искусственное вскармливание кал грудного ребёнка изменяется: становится пастообразным, крошковидным, бело-жёлтой окраски с характерным гнилостным запахом. Эти изменения считаются нормой. Нехарактерно частые и обильные срыгивания, изменения в характере стула в виде запоров или диареи относятся к признакам того, что подобранная смесь требует замены.
- Кроху беспокоят колики и газы. Чтобы убедиться, что проблема в питании, соблюдайте правила кормления – рекомендуется держать малыша «столбиком» после еды, правильно давать бутылочку, периодически выкладывать на животик, делать массаж.
- Появляются проблемы с набором веса. Дети на искусственном вскармливании хорошо набирают вес, ведь едят по часам и необходимый объем. Если младенец не увеличивается в весе или набор отличается минимальными показателями, это свидетельствует о том, что пища не полностью всасывается в кишечнике, не усваивается организмом, а молочный продукт следует поменять.
- Проявляются изменения в поведении. Нарушения сна, повышенная возбудимость, частый плач или, напротив, пассивность — свидетельство неполадок пищеварения связанных с изменившимся питанием.
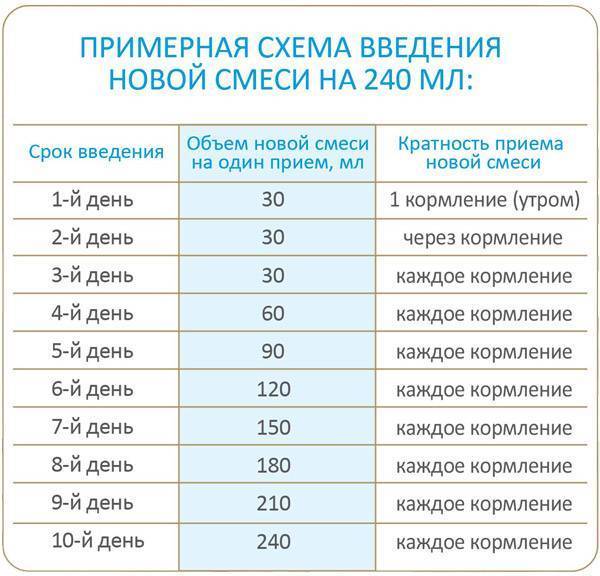
Используя новую искусственную смесь важно внимательно отслеживать возможные нарушения в организме ребенка в течение 3 дней. Переход на искусственное вскармливание — стресс для организма детей и крохе надо время, чтобы адаптироваться
Запаситесь терпением и будьте внимательны к малышу. Это позволит избежать серьезных проблем и осложнений, своевременно определить, что смесь не подходит новорожденным.
Что такое слухоречевая реабилитация
Лечение тугоухости не завершается после устранения причины или установки кохлеарного имплантата. Ребенку требуется слухоречевая реабилитация, в процессе которой он учится реагировать на звуки, понимать речь и говорить.
В реабилитации ребенка после установки имплантата участвуют несколько специалистов, включая отоларинголога (хирурга), аудиолога, сурдолога, сурдопедагога, психолога или психиатра. Каждый специалист решает важные задачи:
- Отоларинголог следит, чтобы в послеоперационном периоде не было осложнений.
- Аудиолог настраивает процессор кохлеарного имплантата.
- Сурдолог оценивает эффективность имплантации.
- Сурдопедагоги учат ребенка реагировать на звуки, понимать речь и говорить.
- Психолог создает условия, в которых ребенок адаптируется к новым ситуациям и вызовам.
- Психиатр при необходимости корректирует дефекты психоэмоционального развития пациента.
После эффективной слухоречевой реабилитации ребенок может посещать специализированное дошкольное учреждение и школу-интернат или общеобразовательную школу и детский сад.
Лечение аденоидита
Лечение аденоидита принято разделять на консервативное и оперативное. Консервативное лечение требует от родителей, в первую очередь, большого терпения (надо научить малыша правильно высмаркиваться, проводить с ним туалет полости носа иногда несколько раз в день!), посещения процедур (промывание носа ЛОР врачом, физиолечение и др.), четкого выполнения всех назначений врача. Это далеко не быстрый процесс, но если родители и врач заодно, и действуют сплоченной командой, то результат не заставляет себя ждать! Но бывают случаи, когда консервативное лечение неэффективно, тогда врач принимает решение об оперативном вмешательстве, и не всегда это зависит только от степени аденоидов. Чаще всего показаниями к оперативному лечению являются: полное отсутствие носового дыхания, рецидивирующие отиты (тубоотиты), ночное апное, стойкое снижение слуха.
«Если они участвуют в иммунном ответе, зачем их удалять? Ничего лишнего в организме нет!»
Действительно, аденоидная ткань является частью лимфоидного кольца глотки, как было сказано выше, но только частью! Здесь важно оценивать соотношение вреда и пользы для организма. В случае хронического аденоидита сама миндалина становится местом обитания и размножения патогенных микроорганизмов, что явно не приносит пользы ребёнку, а частые обострения приводят к увеличению аденоидной ткани в размере, вызывая параллельно заболевание ушей, с последующим стойким снижением слуха.. «Если их удалить – они вырастут заново!»
«Если их удалить – они вырастут заново!»
На данном этапе развития медицины это мнение является ошибочным. Операция аденотомия выполняется под общим наркозом, с использованием эндоскопической техники. Современное оснащение позволяет удалять аденоидную ткань полностью под визуальным контролем, тем самым гарантируя отсутствие рецидивов. При аденотомии под местной анестезией, как выполнялось ранее повсеместно, действительно высок риск повторных аденотомий, так как чаще всего часть миндалины не удаляется с первого раза, что и вызывает рецидив.
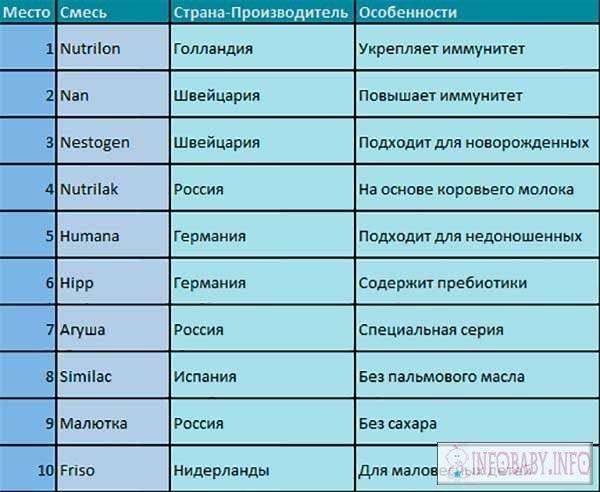
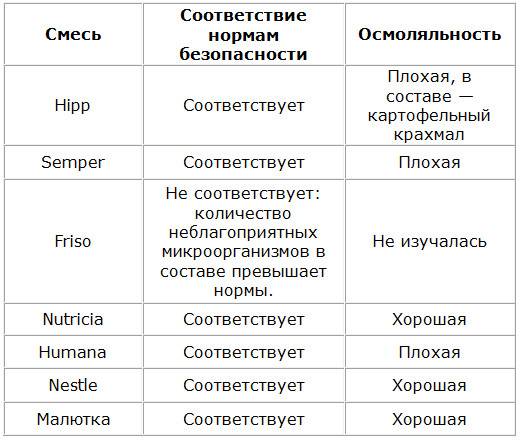
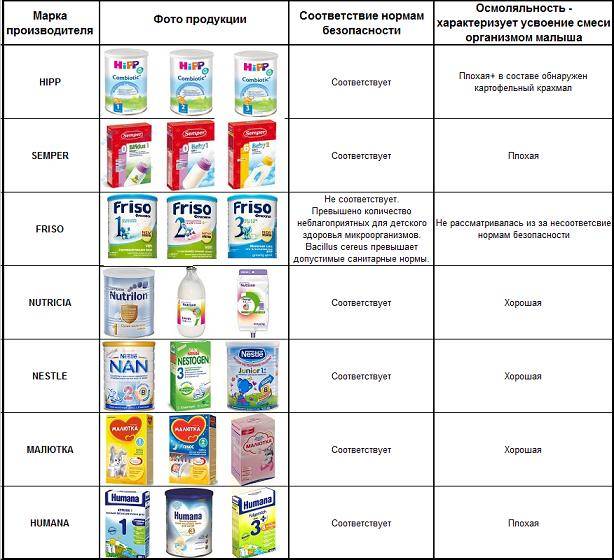
Как выбрать молочную смесь
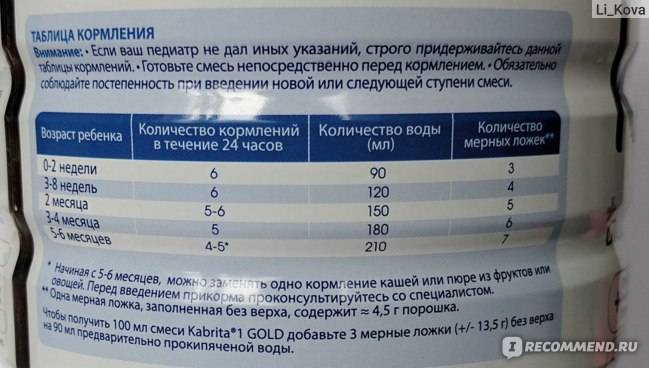
К выбору заготовок для приготовления детской пищи следует подойти ответственно и серьезно, предварительно проконсультироваться с педиатром. Используется следующая классификация искусственного питания:
- Базовые смеси. В свою очередь, подразделяются в зависимости от возраста на высокоадаптированные (от 0 до 6 месяцев), последующие (от 4 до 12 месяцев) и другие, в зависимости от возраста. Базовые смеси различаются по консистенции (сухие и жидкие), преобладанию белкового компонента (сывороточные, казеиновые), по наличию биологически активных добавок.
- Лечебно-профилактические и лечебные. Их назначает врач. Подвидами лечебной смеси для грудничков являются гипоаллергенные, антирефлюксные, кисломолочные, содержащие крахмал или пребиотики, смеси для недоношенных деток. Для детей с фенилкетонурией, целиакией, муковисцидозом необходимо использование специальных смесей.
Известный доктор Комаровский Е.О. отмечает, что здоровому ребенку надо давать обычные смеси. Особое или специализированное питание (гипоаллергенное, безлактозное и т. д.) покупайте только тогда, когда у малыша отмечаются реальные проблемы со здоровьем и физиологические отклонения.
Чтобы выбрать из представленного разнообразия подходящий вариант, мамочке надо придерживаться простых рекомендаций и советов:
- перед выбором или использованием уже приобретённой смеси обязательно проконсультируйтесь с педиатром;
- смотрите на срок годности, не берите продукт, если до конца срока осталось несколько недель или дней;
- подбирайте питание в соответствии с возрастом крохи. Информация о том, со скольки месяцев можно употреблять питание всегда указывается на коробке;
- если продукт подходит карапузу, возьмите сразу несколько упаковок, чтобы не ждать, когда он снова появится в продаже, и не менять подходящий вариант;
- выбрав производителя продукции, отдавайте предпочтение и остальным его товарам;
- не ориентируйтесь на стоимость, оценивайте качество;
- не принимайте советов других мамочек или продавцов за истину в последней инстанции! Каждый ребенок индивидуален и то, что подходит одному крохе, способно навредить другому.
Если питание подходит малышу и удовлетворяет его вкусовые потребности, он хорошо и активно сосет во время кормления. Спит отведенное количество часов днем и ночью, т. к. чувствует насыщение. У него регулярный стул без резкого запаха, нет кожных реакции. При правильном выборе карапуз будет активно набирать вес. Этого достаточно, чтобы сделать нужные выводы.

Что будет, если не лечить аденоиды?
Степень нарушения носового дыхания зависит от величины, формы и строения аденоидов, отношения их объема к размеру полости носоглотки.
Затруднение носового дыхания и сон с открытым ртом ведет к недостаточному увлажнению, очищению вдыхаемого воздуха, оседанию микробов и пылевых частиц на слизистой оболочке гортани, трахеи. Во время сна аденоиды отекают из-за нарушения венозного оттока и вызывают выраженное нарушение дыхания вплоть до апноэ (остановка дыхания во сне). Нередко у таких детей отмечается затекание слизи из носоглотки в глотку и гортань, что приводит к длительному кашлю.
Воспаление распространяется в полость носа, формируя ринит и синусит. Затрудненное носовое дыхание при аденоидитах ведет к нарушению памяти и снижению умственной способности, физической активности. У детей отмечается беспокойный сон с ночными страхами, сновидениями, храпом, с эпизодами двигательного беспокойства, энуреза (повышение содержания углекислоты и недостаток кислорода в крови приводит к расслаблению сфинктеров). Ограничение подвижности мягкого неба из-за аденоидов вызывает нарушение речи: дети с трудом произносят носовые согласные звуки, речь у них глухая, отрывистая. Дети с аденоидами, дышащие ртом, находятся в состоянии постоянного кислородного голодания. При длительном течении заболевания возникают нарушения в развитии лицевого скелета: постоянно отвисшая нижняя челюсть становится узкой и удлиненной, твердое небо формируется высоким и узким, нарушается прикус. Эти изменения придают лицу характерный «аденоидный» вид.
Многие авторы указывают на связь аденоидитов с заболеваниями среднего уха. В основе этой взаимосвязи лежит механическая закупорка слуховой трубы (проход между носоглоткой и ухом) увеличенной аденоидной тканью. Частые средние отиты, причиной которых является хронический аденоидит, могут способствовать снижению слуха.