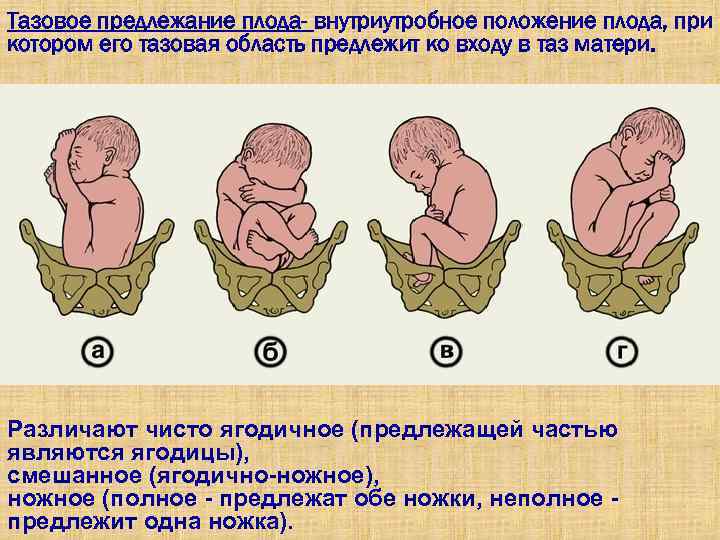
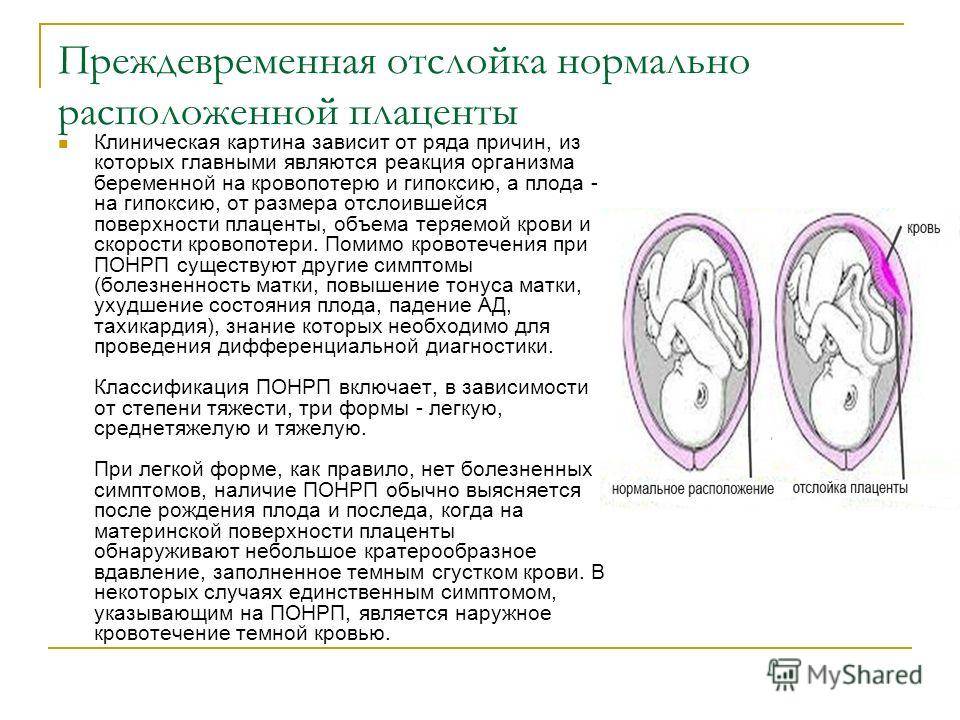
«Это моя дочка, и я ею горжусь»
София родилась на сроке 30 недель весом 1480 граммов. Ее маме, Анне, сделали экстренное кесарево сечение. Она говорит, что в диагнозе указано: преждевременные роды произошли из-за внутриутробной инфекции.
— Начали идти воды, я обратилась в женскую консультацию, нас сразу же отправили в роддом, там сделали тест и подтвердили, что это воды. Решили не сохранять, опасаясь рисков, и сделали кесарево, — рассказывает она. — Когда все произошло, было очень страшно. Это сейчас уже… И то, наверное, если я начну углубляться, то вспомню. А это очень тяжело. Произошедшее стало хорошей проверкой для семьи. Потому что ты весь на нервах, дома еще один ребенок, муж… Но мы прошли эту проверку, и я поняла, что удачно вышла замуж, потому что мой муж всегда подставлял плечо и поддерживал.
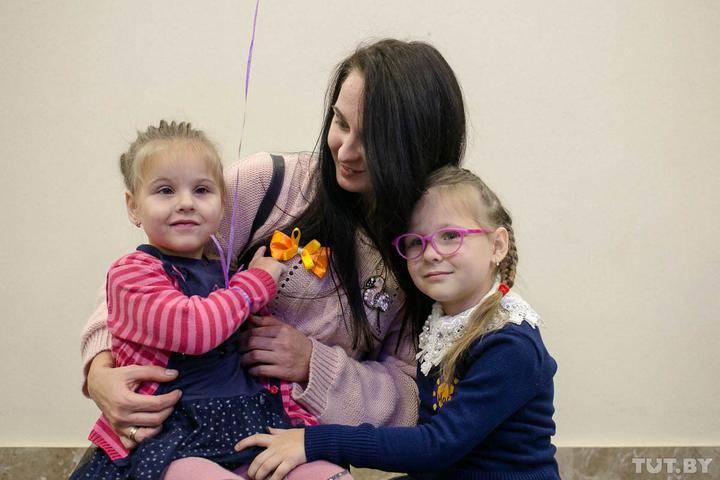 Анна Корделюк вместе с дочерьми Софией, 3,5 года, и Настей, 5 лет.
Анна Корделюк вместе с дочерьми Софией, 3,5 года, и Настей, 5 лет.
Сразу после рождения София сама не дышала.
— Но достаточно быстро ее сняли с аппарата искусственной вентиляции легких, потому что на шестые сутки уже делала попытки дышать самостоятельно. Затем кишечник не выдержал наращивание питания, и у нас случился перитонит. В 17 дней ей сделали операцию, на живот вывели стому (отверстие, где кишка выводится на переднюю брюшную стенку. — Прим. TUT.BY). Это делают специально, чтобы разгрузить кишечник. Помню, когда мы с мужем пришли в реанимацию, увидели, что она реально фиолетового цвета. Просто фиолетовая. Сильно упал уровень тромбоцитов, и началось кровоизлияние. Нам сказали: все, готовьтесь. Мы пошли в церковь.
С Софией всегда все было волнами: вроде становится лучше и все хорошо, а потом резко плохо. И когда ее состояние стало более-менее стабильным, возникли проблемы со зрением: диагностировали ретинопатию (поражение сетчатой оболочки глазного яблока. — Прим. TUT.BY). Девочку перевезли в РНПЦ «Мать и дитя» и там спасли зрение.
— Сделали чудо. Да, мы носим очки, у нас небольшой минус по зрению, но она видит сама, — говорит ее мама.
 София в кувезе. Здесь ей один месяц и несколько дней. Фото: предоставлено Анной Корделюк
София в кувезе. Здесь ей один месяц и несколько дней. Фото: предоставлено Анной Корделюк
Анна открыто обо всем рассказывает и говорит, что это часть их жизни. Она вспоминает, что когда девочка лежала в кувезе и ее выхаживали, пятка Софии была размером меньше маминого мизинца.
Всего Софии сделали семь операций, после последней она перестала говорить. Родители сейчас активно с ней занимаются, чтобы вернуть навыки.
— На фоне кровоизлияния был высокий риск ДЦП. Но мы много занимались. В Бресте есть центр реабилитации «Тонус», и мы регулярно туда ходим. У нас нет ДЦП, но с левой стороны у нее слегка нарушена координация. Она пользуется и левой рукой, но если присмотреться, то немного коряво, еще она слегка прихрамывает.
Сейчас Софии 3,5 года, и в этом году она пошла в обычный детский сад.
— Я поняла, что это моя дочка, и я ею горжусь, я ее очень люблю, она сильная, классная. И сейчас я не считаю, что у нее есть какое-то отличие от других детей. Просто, как говорит одна мама из нашей организации (объединения РАНО. — Прим. TUT.BY), у нас было фееричное появление на свет.
Тактика ведения преждевременных родов
Если риск преждевременных родов не высок, или раскрытие шейки матки минимальное, тактика направляется на продолжение вынашивания плода. Пациентку госпитализируют, обеспечивают ей полный покой, назначают седативные и спазмолитические препараты – Но-шпу, Папаверин, настойку пиона или валерианы.
Далее устраняют причины, угрожающие преждевременному родоразрешению:
- снижают риск развития гипоксии плода назначением Преднизолона или Дексаметазона;
- замедляют сократительную деятельность матки с помощью Индометацина или Фенотерола;
- устраняют инфекционный процесс антибактериальными препаратами;
- стимулируют поступление кислорода через плаценту ребенку назначением витамина Е и Пентоксифиллина.
Не всегда такая тактика дает положительный результат, особенно при начавшемся раскрытии шейки и регулярных схватках. Врачи производят регулярный контроль сердечной деятельности плода, измеряют роженице давление и температуру. Роды ведут в положении женщины лежа на боку, чтобы предотвратить сдавление крупных венозных сосудов.
Когда нужно ехать в роддом
Началом родовой деятельности считаются схватки – регулярные и нарастающие. То есть если напряжение в животе возникает с некой периодичностью и не стихает, то вам нужно сравнить 3 соседние схватки и два промежутка времени между ними. Схватки должны быть примерно одинаковыми по силе, длине, частоте и интервалу между ними. Тренировочные через час стихнут, а истинные будут нарастать.
Если вы ждете первенца, то в роддом стоит поехать, когда промежуток между схватками составит 10 минут. В иных случаях лучше сделать это заранее, при первых периодичных схватках: каждые последующие роды проходят быстрее предыдущих.
Когда стоит особенно поспешить
Если роды не начинаются самостоятельно и беременную ничего не беспокоит, то обычно ее просят самостоятельно прийти в роддом на сроке 41 недели и 5 дней, когда уже будет ставиться вопрос о дополнительной медицинской стимуляции родовой деятельности. Однако есть симптомы, при которых следует немедленно обратиться в родильное отделение:
- коричневые или красные выделения.
- подтекание околоплодных вод, особенно тревожный знак – если они непрозрачные, с зеленоватым оттенком. Обязательно сообщите об этом при поступлении в роддом.
- повышенное кровяное давление и учащенный пульс.
- тошнота и рвота на фоне общей слабости – возможные симптомы маловодия.
«С каждым годом выхаживаются все более тяжелые дети»
Юлия Рожко, врач-реаниматолог, заведующая педиатрическим отделением для недоношенных новорожденных детей РНПЦ «Мать и дитя», кандидат медицинских наук:
— С недоношенными малышами я работаю уже больше двадцати лет. Сегодня из них выживают 85−90%. Этот показатель за последние два десятилетия увеличился в два раза. С каждым годом выхаживаются все более тяжелые дети — с маленьким сроком гестации на 24−25-й неделях беременности. В нашем центре зарегистрирован рекордный случай, когда врачи выходили кроху весом в 480 граммов.
Как показывает практика, у недоношенных детей высока вероятность развития ДЦП, бронхолегочной дисплазии, тугоухости, ретинопатии, которая в редких случаях может привести даже к слепоте. У четвертой части недоношенных с массой при рождении меньше килограмма в первый год жизни развивается какая-либо патология, и они остаются инвалидами.
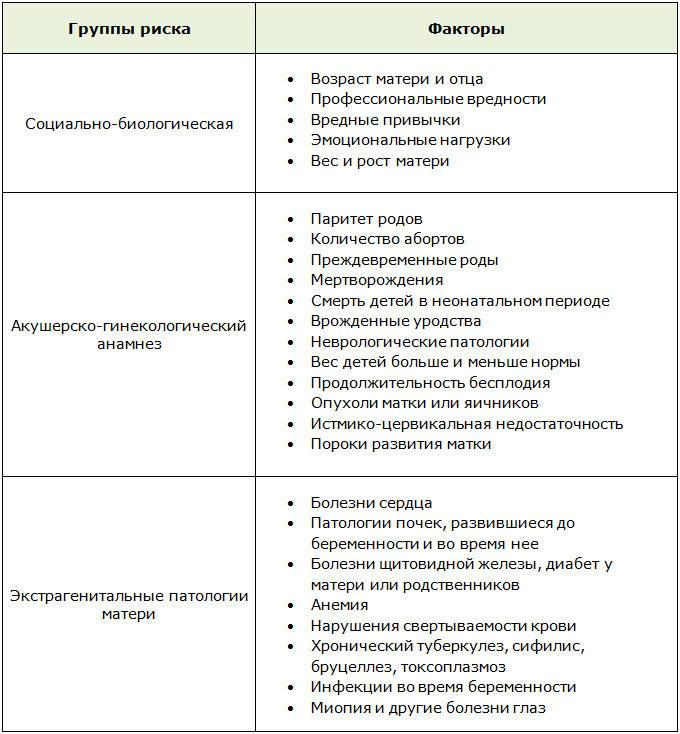
Полностью застраховаться от недоношенности невозможно. На здоровье и развитие плода значительно влияют хронические очаги инфекций мамы, поэтому перед беременностью женщинам рекомендуется залечить все имеющиеся болячки. Влияет на вынашиваемость и возраст женщины: чем она старше, тем выше риски рождения раньше срока.
Для поддержки родителей недоношенных детей у нас в стране уже два года функционирует РОО «Рано». Эта площадка объединяет профильных специалистов и родителей недоношенных детей. На базе организации работает школа матерей, когда мамы уже подросших ребят передают опыт новоиспеченным родителям.
Уже в течение года у нас в центре работает катамнестический кабинет, где наблюдаются дети, перенесшие критическое состояние в ранний неонатальный период. Новая форма работы с недоношенными позволяет снизить уровень инвалидизации с детства, а также уменьшить степень отдаленных последствий и врожденной и перинатальной патологии. На сегодня за консультацией специалистов в катамнестический кабинет обратились родители более 150 детей со всей страны.
Еще несколько лет назад педиатрические отделения были закрыты для пап. Сейчас же мы начали практиковать семейное выхаживание: в реанимацию впускаем как мам, так и пап, а в других отделениях стараемся оборудовать специальные комнаты для отцов, где они могут провести время с ребенком. Когда стали привлекать пап к выхаживанию недоношенных, разводов в таких семьях стало меньше.
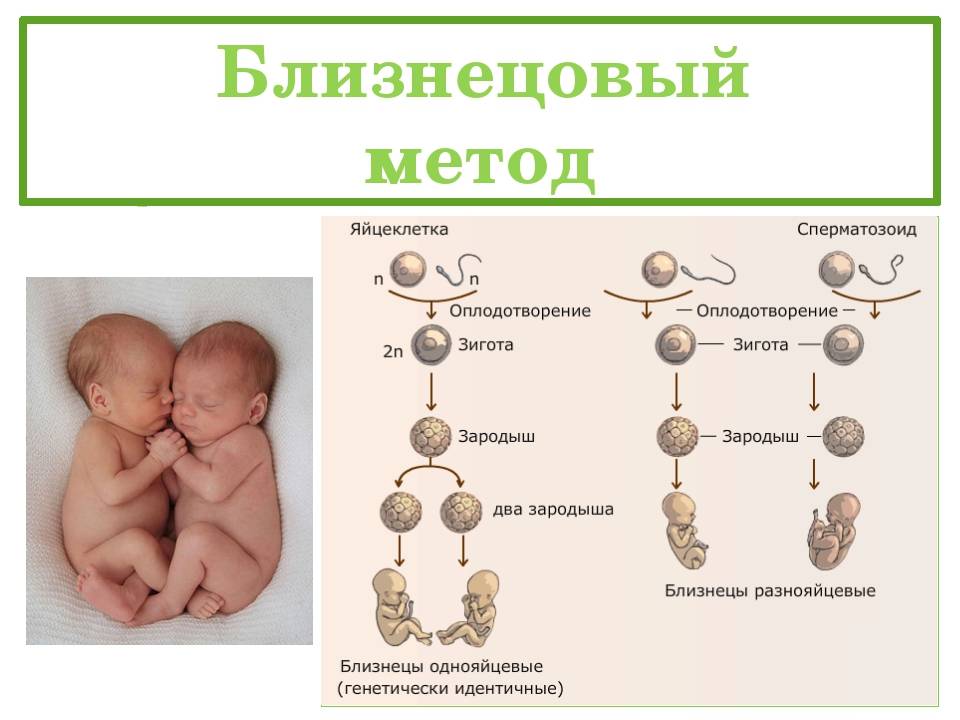
Каковы шансы пары родить близнецов, и от чего это зависит?
В прошлом у каждой 80-й европейской пары были близнецы. В настоящее время шанс родить близнецов есть у каждой 60-й пары. Частота рождения однояйцевых близнецов практически одинакова в разных странах – примерно 3-5 на 1000 рождений.
Вероятность рождения близнецов зависит от определенных факторов: страны, наследственности и даже возраста женщины и количества предыдущих родов. Увеличение случаев многоплодной беременности в последние десятилетия в основном объясняется двумя причинами:
- Одна из них – лечение бесплодия с помощью стимуляции яичников и вспомогательной репродукции, когда в матку имплантируется более одного эмбриона.
- Вторая причина – растущий средний возраст матерей.
В настоящее время только 60-70% близнецов рождаются после естественного зачатия.
Возможные проблемы
Основными проблемами беременных на 32 неделе считаются отеки и болезненные ощущения. При этом боль может локализоваться одновременно в ногах, пояснице, внизу живота и даже в паху. Это вызвано нагрузкой на внутренние органы и смещением центра тяжести тела беременной ввиду стремительного роста живота.
Тянущие боли внизу живота
Подобные боли вызваны размягчением связок, удерживающих матку. При этом неприятные ощущения могут возникать внезапно и в определенных ситуациях: перемене положения тела, чихании, кашле и проч.
Если же выделения кровянистые, и сопровождаются сильными болями внизу живота, следует незамедлительно обратиться к врачу — вполне вероятно, что речь идет об отслойке плаценты.
Вам будет интересно узнать
Зачем необходимо родовый сертификат?
Пригодится ли бандаж для беременных после родов? Узнайте тут.
Отеки
Как правило, отеки на 32 неделе гестации (особенно при многоплодной беременности) — явление нередкое. Выросшая матка сдавливает мочевой пузырь и затрудняет работу почек, что приводит к застаиванию жидкости в организме.
Также отечность нередко есть результатом набора лишнего веса. Так или иначе, сильные отеки следует контролировать, своевременно посещая врача. В противном случае велик риск упустить симптомы опасного состояния, именуемого гестозом.
Отечность ноги при беременности
Болят бока
Боль в подреберье — неизменная спутница многоплодной беременности в 3 триместре:
- высоко поднявшаяся матка (на 12 см выше пупка) сдавливает легкие и нижние ребра, отчего последние могут даже раздвинуться;
- не стоит сбрасывать со счетов активность малышей, которые могут упираться в ребра ручками или ножками.
Будущей маме следует смириться и набраться терпения — после родов эти трудности останутся позади.
Болит в паху
Боль в паху свидетельствует о подготовке женского организма к родам.
Если неприятные ощущения терпимы, женщине не следует беспокоиться. Если же боли в паху становятся невыносимыми, стоит незамедлительно навестить врача для отслеживания состояния плодов.
Болят ноги
Боль в ногах также связана с увеличением веса беременной и избыточной нагрузкой на нижние конечности. Нередко будущая мама по вечерам отмечает тяжесть и жжение в ногах.
Избежать этих неприятных ощущений можно, взяв на заметку несколько рекомендаций:
- не находиться длительное время на ногах;
- не носить обувь на каблуке;
- не закидывать ногу на ногу, присаживаясь на стул;
- в процессе сидения подкладывать под ноги специальную поставку.
Также беременной следует непременно выделять дневное время для отдыха не только ногам, но и всему организму.
Обвитие пуповиной
Еще один отслеживаемый на УЗИ параметр — обвитие одного или обоих плодов пуповиной.
Так, тройное обвитие существенно увеличивает риск гибели плода от асфиксии в процессе родов, даже при нормальной родовой деятельности.
У вас близнецы?
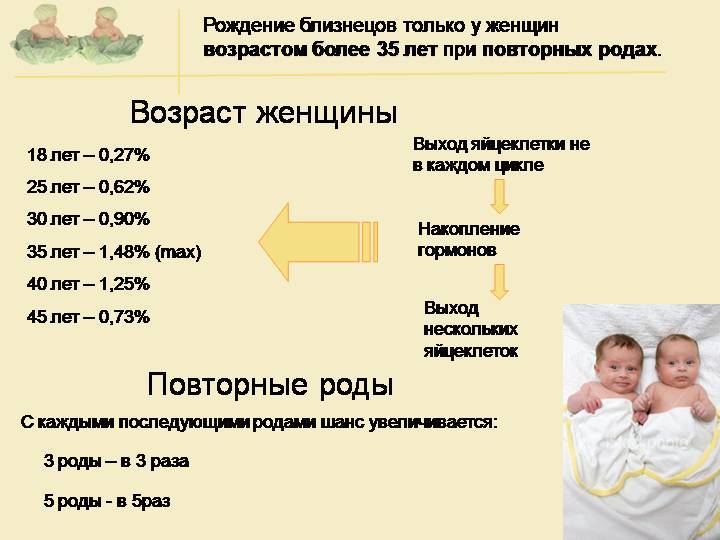
Чаще рожают близнецов женщины старше 35 лет, так как во время этого периода в организме женщины увеличивается количество гормона, отвечающего за стимуляцию созревания яйцеклеток. В результате во время овуляции из яичника выходят не одна, а 2-3 яйцеклетки, которые могут быть оплодотворены. На выработку гормона, стимулирующего яичник, кроме того, сильно влияют стрессы и продолжительность светового дня, поэтому отмечено: чаще всего зачатие близнецов происходит весной, а также в периоды, когда женщины переживают потрясения или у них возникают проблемы в жизни. Несколько яйцеклеток могут чаще созревать у женщин, продолжительность менструального цикла у которых короткая — 21-24 дня. Кроме того, близнецы чаще рождаются у женщин с аномалиями в строении матки — двурогой или имеющей перегородку в полости. Однояйцевые близнецы нередко появляются в семьях, имеющих наследственную предрасположенность. Обычно эта способность передается по материнской линии. Папы могут передавать эту способность своим дочкам, но у них рождения близнецов не отмечается, зато дедушками двойняшек они могут стать с большой вероятностью.
В последнее время отмечается рост количества близнецов. Это связано с активным внедрением в акушерство репродуктивных технологий — тем парам, у которых ранее не было возможности иметь малышей, предоставлен шанс: с помощью гормональной стимуляции или метода ЭКО появляется возможность забеременеть и родить. “Побочным” эффектом от стимуляции является появление на свет не одного, а двух или даже трех детей. При ЭКО для увеличения процента успешных попыток подсаживают не один, а 2-3 эмбриона, и бывает, что все они приживаются и развиваются.
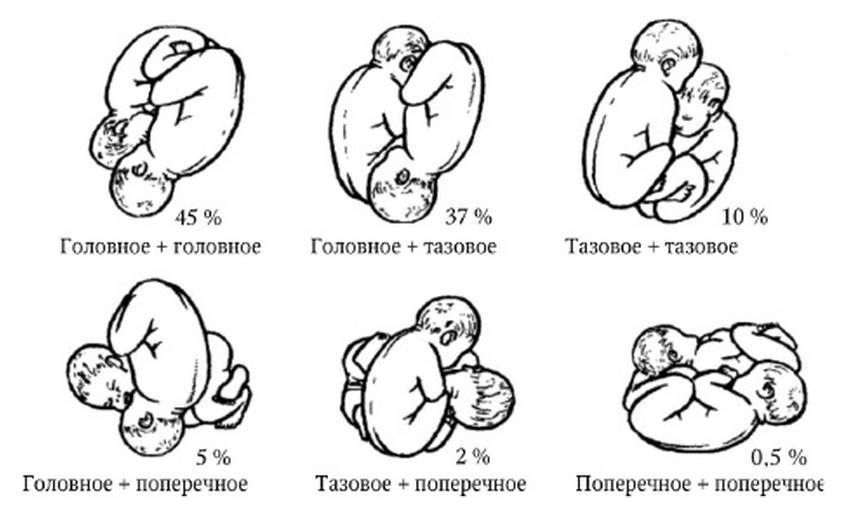
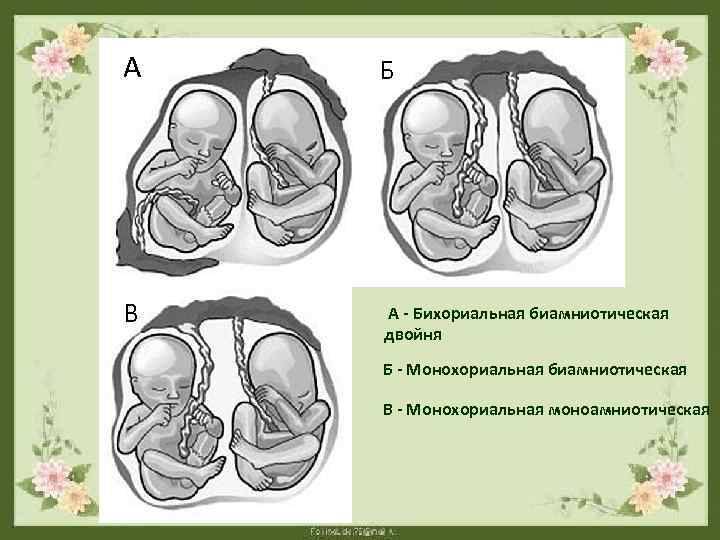
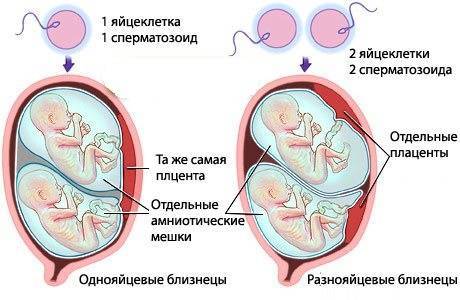
Какие бывают двойни?
Расположение близнецов в утробе матери определяет ведение беременности и выбор тактики при родах. Существует несколько вариантов двойни:
- монохореальная моноамниотическая – малыши располагаются в одной оболочке, делят одну на двоих плаценту;
- монохореальная диамниотическая – у каждого своя оболочка, но плацента одна;
- бихореальная биамниотическая – двойня с двумя плацентами и оболочками.
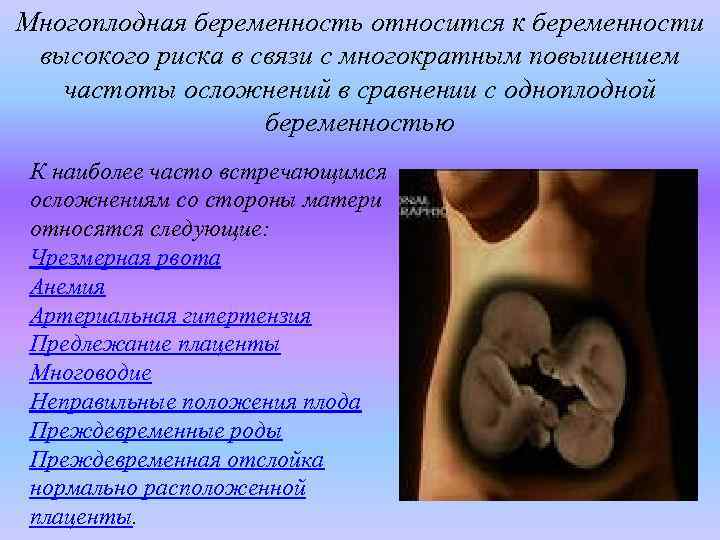
Беременность двойней требует особого внимания, так как нагрузка на организм матери в этом случае выше, чем при обычной беременности, и чаще развиваются осложнения. Есть группа специфических патологий беременности, характерных для вынашивания близнецов. Они также влияют на выбор срока и метода родоразрешения.
На что обратить внимание?
При вынашивании двух крох на маму ложится двойная, а при тройне — соответственно, тройная нагрузка, к организму предъявляются особые требования. Риск различных осложнений во время беременности выше, поэтому надо чутко следить за своим здоровьем. При многоплодной беременности женщина чаще устает, ведь ей приходится носить больший вес, у нее увеличивается объем крови. Со второго триместра могут появиться одышка, учащение сердцебиений. Это обусловлено интенсивно растущей маткой, смещением диафрагмы, усилением нагрузки на сердечную мышцу. Беременные двойней чаще страдают повышенным давлением, чаще возникает варикозное расширение вен и повышается риск тромбозов. Поэтому никаких тяжестей, длительного стояния или сидения! Допустимы легкие пешие прогулки, плавание, гимнастика. Чаще отдыхайте с приподнятыми ногами — это улучшает отток крови от конечностей, является профилактикой варикоза и улучшает работу сердца. Из-за достаточно большого живота рекомендуется ношение бандажа и специальных колготок. Кроме того, быстрый рост живота может привести к растяжкам — заранее позаботьтесь об уходе за кожей с помощью специальных кремов или гелей. Матка давит на мочевой пузырь, из-за чего учащается мочеиспускание. Нередко из-за очень большой матки к концу беременности появляются запоры, изжога, поэтому надо кушать чаще, но малыми порциями. Каждый малыш требует дополнительно к рациону по 300 калорий и повышение в питании уровня кальция и железа. Дефицит железа и фолиевой кислоты при повышенных расходах для нескольких малышей приводит к развитию анемии, а это риск кислородного голодания малышей и самой матери. Поэтому мамам в обязательном порядке пропишут препараты железа, поливитамины и минералы, очень хорошо, если гемоглобин не будет снижаться ниже 110 г/л.

Как проходит процедура?
В кабинете УЗ-диагностики беременной женщине предлагается принять горизонтальное положение на спине или на боку (по показаниям врача) на кушетке. Предварительно следует оголить исследуемую зону (область живота, лобка и паха). После этого специалист наносит гель, обеспечивающий плотный контакт с кожей.
Далее врач-диагност проводит датчиком в различных областях. При этом посредством действия высокочастотных звуковых волн происходит визуализация органов и систем матери и плода. Специалист оценивает полученную информацию и производит необходимые измерения.
Также возможно проведение доплерографии, при которой обследуется кровоток плода.
После окончания процедуры выдается одноразовая салфетка для вытирания излишков геля. Далее остается только ждать расшифровки результатов исследования.
Анна, родилась весом 1300 граммов, ростом 37 сантиметров
Сейчас Анне Ягелло 29 лет, она сама уже мама.
Рассказы своей мамы о недоношенности девушка воспринимала с долей романтики, пока сама не попала в похожую ситуацию.
— Мама дремала на диване, а сестра — у нас с ней три с половиной года разницы — залезла на спинку дивана и хотела накрыть ее одеялом. Сестра была маленькая, запуталась в одеяле и прямо со спинки грохнулась на мамин живот. Мама заметила, что я перестала шевелиться, и сама поехала в больницу, — передает уже не раз прослушанную историю Анна. — Как позже объяснили врачи, процесс вряд ли можно было назвать деторождением, это был просто выкидыш на 28-й неделе.
Ане год и 8 месяцев, на фото со старшей сестрой. Фото: семейный архив
Девочка чудом осталась жива. Сейчас ее каждый день рождения плавно переходит в рассказ мамы о том, что ей пришлось пережить и как трудно было справляться:
— Она всегда вспоминает, что в отличие от других недоношенных детей я стабильно набирала вес, а не сбрасывала. Это ее очень радовало, ведь при рождении я не могла дышать самостоятельно, легкие полностью раскрылись лишь через две недели. Мама рассказывала, что тогда не было многих методов диагностики. Мне сделали УЗИ головного мозга и сказали, что патологий развития нет. С этим маму и выписали домой. После таких рассказов мне казалось, что недоношенность — это что-то романтическое. В школе всегда была самой старшей, а когда в детстве увлекалась гороскопами, то прикидывала, что по знаку зодиака могла бы быть не Стрельцом, а Рыбой.
Увы, Анне предстояло прочувствовать все мамины переживания на себе. Когда девушка забеременела, у нее сразу же возникли мысли о возможной недоношенности, чем она поделилась с лечащим врачом. Тот успокоил.
— Беременность проходила спокойно, но не без токсикоза. Однажды я легла спать и почувствовала, что ребенок шевелится не так активно, как обычно. На утро — та же картина. Обратилась к гинекологу, мне сделали КТГ. Исследование показало, что сердцебиение ребенка монотонное, будто малыш спит. Перед выходными меня положили на пару дней в стационар понаблюдаться. Там повторяли исследование, результаты врачам не нравились: такое сердцебиение характерно для ребенка, за которым гонятся, ему было дискомфортно, — описывает сложившуюся ситуацию мама недоношенного. — В итоге меня перевезли в РНПЦ «Мать и дитя», а там ночью на 28-й неделе беременности у меня начались схватки.
Егор родился на 50 граммов меньше своей мамы — 1 кило 250 граммов, рост — 39 сантиметров. Супруги увидели малыша через 4 дня после рождения, когда Анну выписали из реанимации. Малыш был очень слабый, врачи не спешили обнадеживать родителей, а ведь им так хотелось услышать позитивные новости.
— Егорка лежал в подгузнике-нулевочке, как лягушонок, будто завернутый в парашют практически по шею. Только через месяц и шесть дней нам сказали, что ему стало лучше. За это время я почувствовала, как сплотилась наша семья, — со слезами рассказывает Анна. — Из тех страшных диагнозов, которые нам ставили при рождении, подтвердились единичные. У мальчика сохраняется бронхолегочная дисплазия в легкой степени, нужно опасаться всевозможных инфекций. Сейчас сыну год и три месяца, самое страшное уже позади. После всего очень трудно думать о втором ребенке, хоть раньше мы с супругом и планировали.
Проблемы при родах
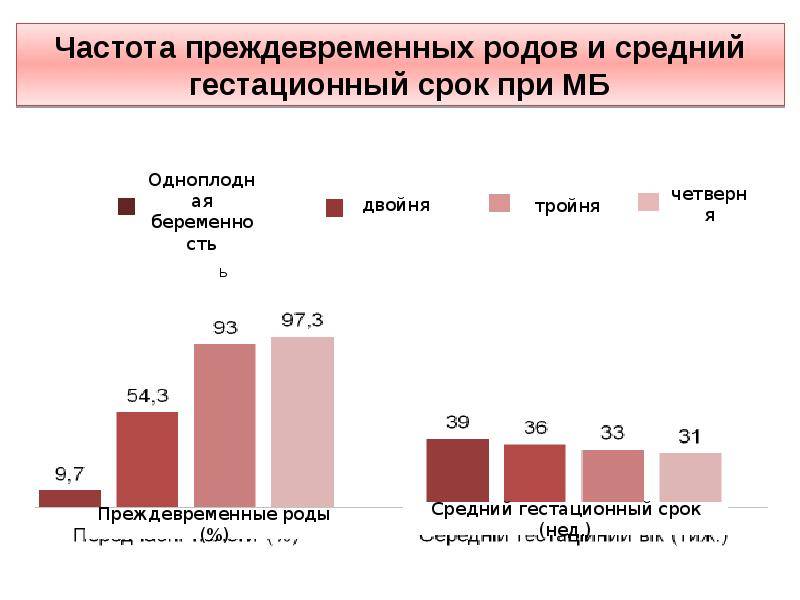
- Недоношенная беременность. Нормой считается, если двойня родилась на сроке 36 недель, тройня — 34 недели, четверня-пятерня — 28 недель и раньше. Минимальный срок, при котором младенцы выживают, составляет 22 недели.
- Преждевременный разрыв плаценты (25% многоплодных беременностей). Если своевременно провести предупредительные меры, этого можно избежать. Если же околоплодные воды отошли, но плацента сохранилось, женщину держат на медикаментах до определённого срока, когда малыши с высокой вероятностью родятся жизнеспособными.
- Слабость родовой деятельности. При вынашивании нескольких плодов матка растягивается, и эндометрий в месте прикрепления плаценты на некоторое время утрачивает способность к сокращению. Из-за этого родовая деятельность затягивается, женщина утомляется. Поэтому обычно беременной с многоплодием предлагают кесарево сечение либо вводят окситоцин, который стимулирует маточные сокращения и способствуют выталкиванию плодов из матки.
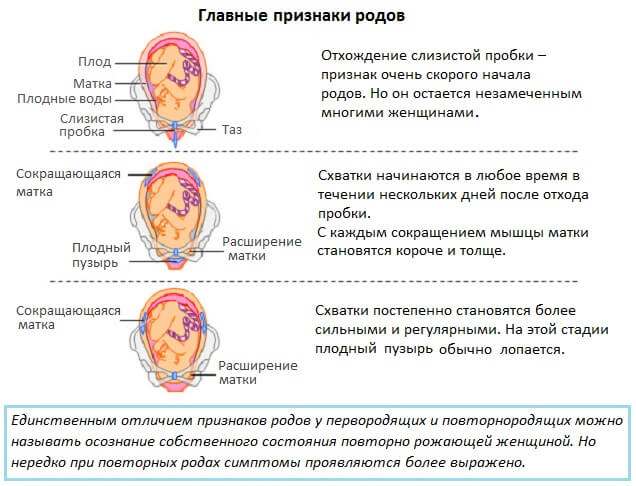
Роды приближаются
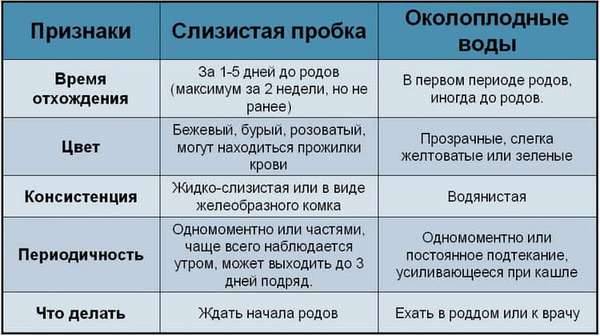
Слизистая пробка
Под воздействием гормональных изменений может отойти слизистая пробка. Она выглядит как комочек слизи объемом от одной чайной ложки до двух столовых – прозрачный или с небольшими прожилками крови, сукровицей или даже бурого цвета (все это абсолютно нормально). Пробка может отойти на разных сроках – от 1-2 недели до родов или непосредственно в день «Икс». У одних женщин пробка выходит за один раз, у других – выделения продолжаются несколько дней.
Схватки
Как мы помним, тренировочные схватки начинаются еще на 30 неделе беременности, постепенно они становятся все чаще. Как же определить, чем тренировочные (иначе их еще называют ложными) схватки отличаются от настоящих, родовых?
Для этого существует несколько четких показателей:
- Регулярность. Ложные схватки нерегулярны, истинные постепенно становятся сильнее, продолжительнее и чаще. Впрочем, иногда по вечерам бывают периоды регулярных схваток (в течение двух или четырех часов), которые потом сами проходят. Время и продолжительность схваток лучше записывать в специальный блокнот – он поможет и вам справиться с волнением, и пригодится врачу, чтобы оценить ваше состояние.
- Продолжительность. Ложные схватки длятся 15-20 секунд, истинные постепенно становятся все длиннее. Если вам удалось спокойно заснуть между схватками, значит, они были ложными.
- Примите теплый душ или ванну. Ложные схватки исчезнут, истинные – продолжатся.
- Во время ложных схваток нет слизистых выделений из влагалища, истинные же часто сопровождаются выделениями с примесью крови.
- Известные американские педиатры Уильям и Марта Серзы предлагают такой способ. Если вы сомневаетесь, начались у вас роды или нет, проследите за характером схваток в течение часа. Если в течение часа у вас будет шесть или более постепенно усиливающихся схваток продолжительностью не менее 30 секунд, то, скорее всего, у вас начинаются самые, что ни на есть настоящие, роды. Родовые схватки продолжаются в среднем 10-12 часов при первых родах и 6-8 часов при повторных.
Отхождение околоплодных вод
В норме околоплодные воды отходят в конце первого периода родов, когда раскрытие шейки матки достигает 7 см и более. Но иногда это происходит и раньше, порой еще до начала схваток
На что важно обратить внимание, если у вас отошли воды?
- Цвет. В норме воды должны быть светлые и прозрачные, допустимы и белые хлопья – это сыровидная смазка. Темные, зеленовато-коричневые воды – тревожный признак, свидетельствующий о гипоксии плода.
- Запах. Обычные околоплодные воды запаха не имеют. Неприятный запах может говорить о том, что у малыша отходит меконий – первородный кал.
- Количество вод. Их обычно бывает около 1-1,5 литров. 500-700 мл – недостаточный объем, часто случается при переношенной беременности. Впрочем, не спешите сами себе ставить диагноз. Иногда сначала отходят лишь так называемые передние воды, в то время как сам плодный пузырь может еще оставаться целым. В этом случае количество околоплодных вод может быть совсем небольшим – около 200-300 мл.
В любом случае, если у вас отошли воды, роды должны начаться в течение 24 часов, так что не затягивайте со сборами. После отхождения вод меняется характер схваток, они становятся сильнее и болезненнее.
Предвестники родов
Наш организм устроен чрезвычайно мудро. Постепенно, шаг за шагом, ваше тело само будет готовиться к родам. Нужно только вовремя обратить внимания на некоторые физические и психологические изменения, происходящие с вами.
Схватки Брекстона-Хикса
Появляются с 30 недели беременности. Это безболезненные сокращения матки – поначалу редкие и нерегулярные. Живот на 5-10 секунд как бы «каменеет». Чаще всего это происходит в горизонтальном положении. Никакого специального лечения такие схватки не требуют, таким образом матка просто готовится к более серьезной работе, которая ей предстоит. Неприятные ощущения во время таких тренировочных схваток можно уменьшить, если принять теплую ванну (36-37 С) с морской солью. Если ванна недоступна, можно попробовать дышать животом – для контроля положите на живот руку, во время вдоха она должна приподниматься.
Тазовые кости и низ живота
Кости и связки тоже готовятся к родам. С 32-34 недель вы замечаете, как тянет область крестца, лона, бедер, походка становится расхлябанной. Не забывайте об упражнениях на растяжку (подойдет, например, поза «бабочка»). Сидя на полу, разведите ноги, затем согните их в коленях и положите так, чтобы ступни соприкасались, а колени были направлены в противоположные стороны
Положите ладони на колени и, осторожно надавливая, попытайтесь прижать колени к полу, подтянув пятки к промежности. Не торопитесь
Почувствуйте момент крайнего напряжения, после которого мышцы станут чуть мягче и податливей и позволят еще на пару миллиметров приблизить колени к полу.
Другое известное упражнение – «кошка». Стоя на четвереньках, поочередно округляйте спину и прогибайте ее как можно ниже. С помощью таких нехитрых упражнений, а также массажа и бассейна вы поможете своим костям и связкам подготовиться к родам.
С этого же срока вы можете заметить и тянущие боли внизу живота , похожие на менструальные. На выручку опять придет теплая ванна, поглаживание живота, коленно-локтевое положение в течение 5-10 минут.
Опустился живот
Обычно на сроке 36-38 недель будущая мама замечает, что дышать ей стало значительно легче. Это малыш примеряется головкой ко входу в малый таз и действительно опускается ниже. Уменьшается давление на мамину диафрагму и желудок, исчезает мучительная изжога. Но поскольку давление перемещается на органы таза, готовьтесь к увеличению нагрузки на мочевой пузырь. Поэтому вы можете чаще, чем раньше испытывать позывы к мочеиспусканию.
На этом сроке меняется гормональный фон. В результате увеличиваются слизистые выделения из влагалища и полостей носа. За пару недель до родов нередко уменьшается вес на 0,5-1 кг.
Инстинкт гнездования
Определенные изменения происходят и в психологическом настрое. Ни с того, ни с сего вам вдруг захочется отмыть до блеска квартиру, переставить мебель или хотя бы непрерывно проветривать помещение – ведь вы готовите свое «гнездо» для маленького птенца. Если учесть что до этого вы чувствовали усталость и апатию, перемены весьма ощутимы. Бороться с инстинктом гнездования бесполезно, его нужно лишь пережить
Но будьте осторожны и не переусердствуйте в подготовке к самой важной встрече
Третье плановое УЗИ на 30-32 неделе беременности
Ультразвуковое исследование плода во время беременности является обязательным методом обследования в комплексе диагностических мероприятий. Данная методика применяется 3 раза за весь период беременности (в I, II, III триместрах). УЗ-диагностика позволяет оценить развитие и состояние плода на различных этапах беременности, выявить патологические состояния, в том числе и генетические заболевания и при необходимости предпринять комплекс мероприятий для сохранения беременности. Данные исследования также предоставляют важную информацию, благодаря которой специалист подбирает наиболее целесообразный способ ведения родов.
Третий триместр беременности начинается с 28 недели. Ультразвуковое исследование принято проводить на 30, 31 или 32 неделе. Именно в этот промежуток времени информация является наиболее показательной и позволяет произвести необходимую оценку состояния плода.
Для чего делают УЗИ на 32 неделе беременности?
Проводится с целью окончательного определения предлежания, положения, позиции и вида позиции плода. Также выполняют ряд измерений – фетометрию (определяют вес ребенка, размеры тела, головы, рост и др.) – и сравнивают показатели со средними величинами в норме. Все полученные данные тщательно анализируются, при необходимости назначаются определенные мероприятия. Решается вопрос о тактике родоразрешения.
УЗИ на 32 неделе позволяет произвести диагностику и анализ работы сердца плода. Оценивается частота сердечных сокращений, а также их ритмичность.
Эти результаты дадут представление о настоящем состоянии ребенка, правильно ли он развивается и соответствует ли срокам его развитие.