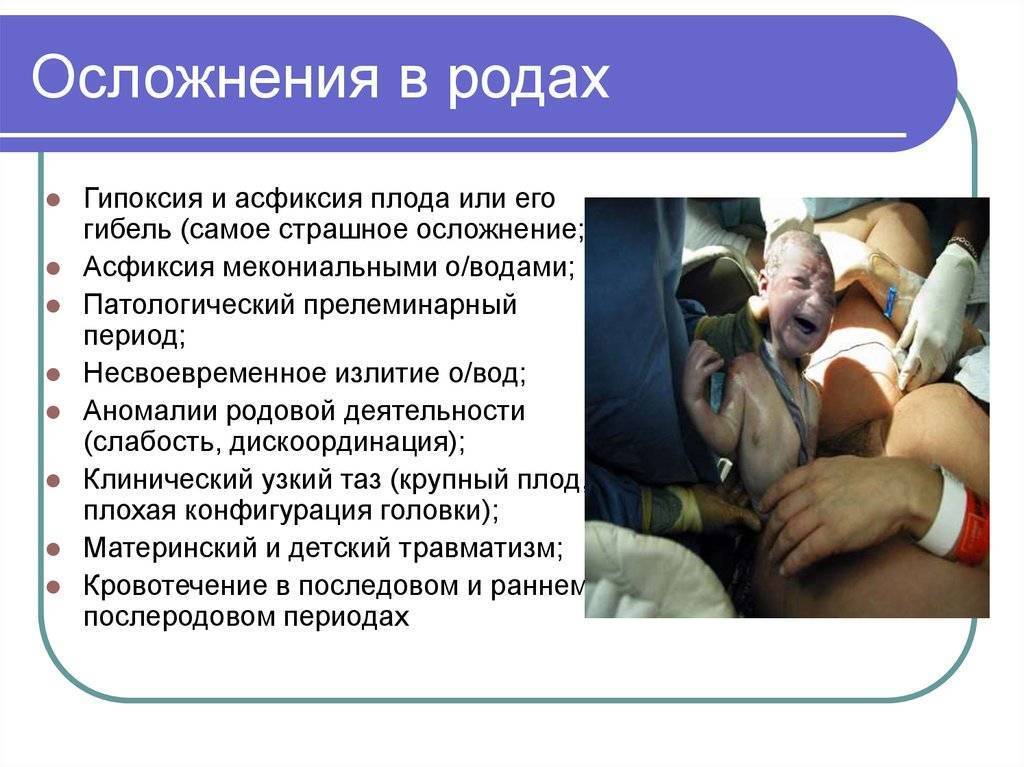
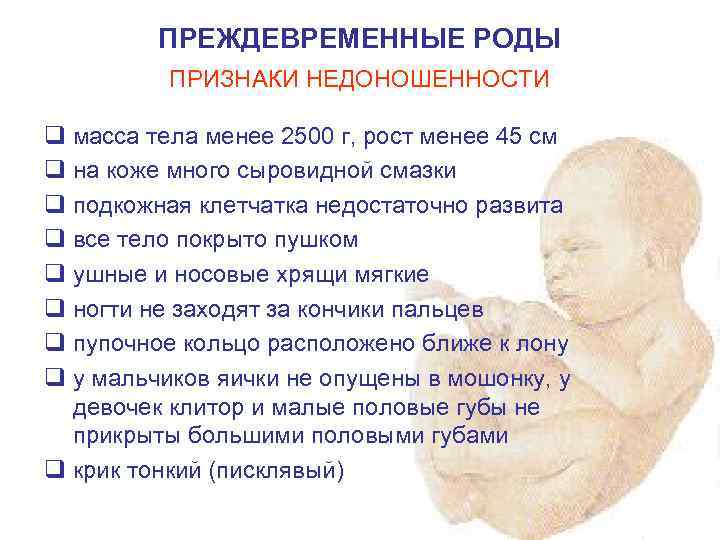
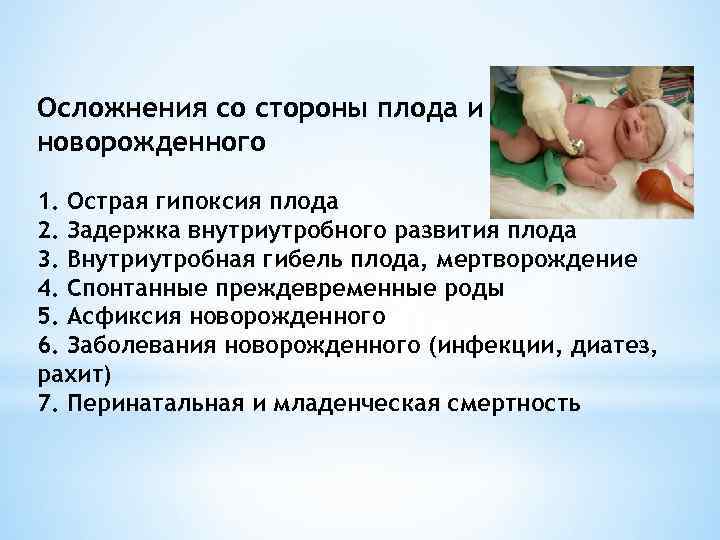
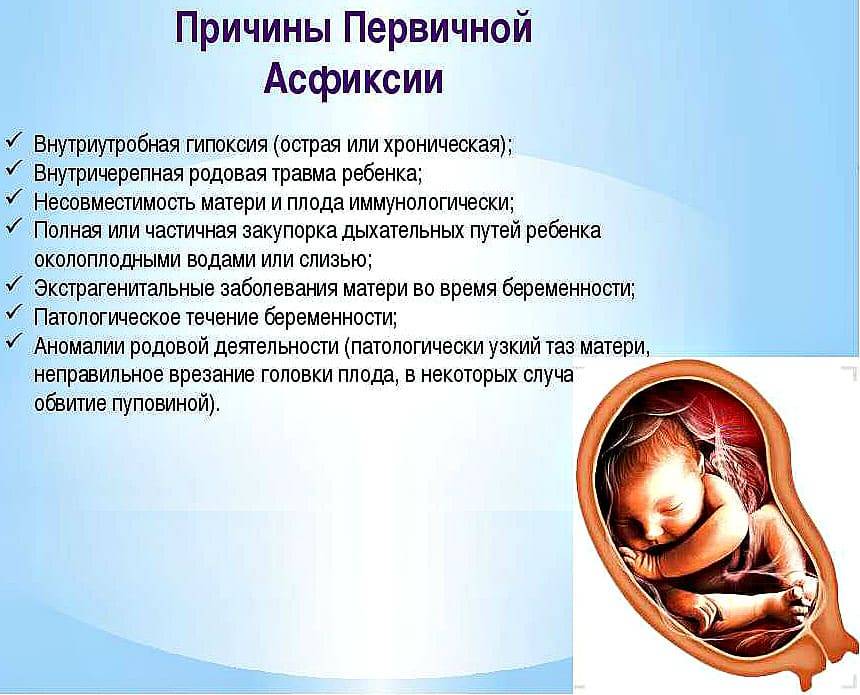
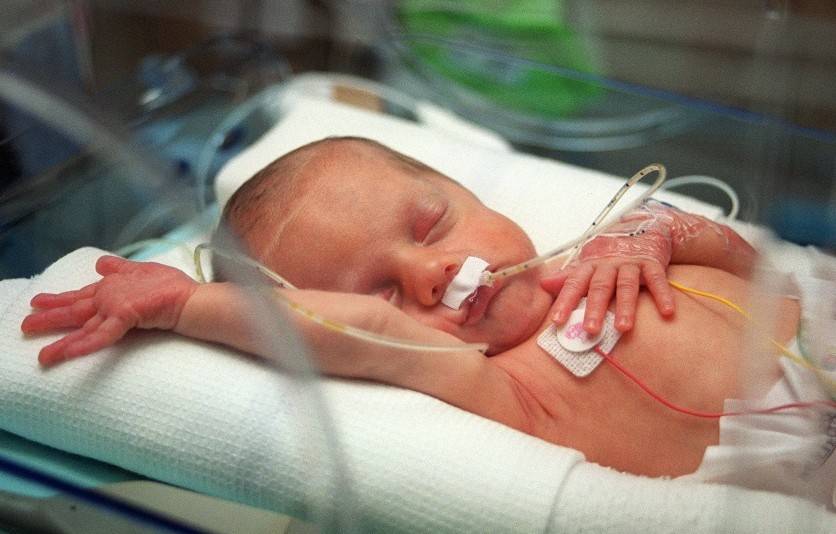
Изменения в женском организме
Беременность – это тяжелейшее испытание для организма женщины. В это время у многих будущих мамочек наблюдаются такие симптомы и явления:
Смена настроения с радостного на угнетенное без видимой причины.
Неприятие любимых блюд и тяга к такой еде, на которую раньше не хотелось смотреть.
Повышенная раздражительность, капризность.
Боли в ногах, их отечность.
Тошнота.
Частые походы в туалет (по маленькой нужде).
Бессонница.
Ко всем этим симптомам женщина постепенно привыкает.

Они не являются предвестниками родов на 35 неделе беременности, а означают естественное состояние организма будущей мамы. Кроме того, на этом сроке женщины часто ощущают такие симптомы:
Боли в пояснице. В этом повинен гормон релаксин, воздействующий на связки позвоночника. К 35 неделе беременности его вырабатывается меньше.
Ложные схватки. Они так называются, потому что длятся не очень долго и заканчиваются сами собой.
Трудности с дыханием. На этом сроке матка занимает свое самое высокое положение (ее дно находится в 15 см от пупка), ребенок давит на диафрагму, из-за чего маме порой не хватает воздуха. Если начался подобный приступ, нужно опуститься на коленки и постараться сделать несколько спокойных вдохов/выдохов. Когда живот опустится, что является признаком скорых родов, маме сразу становится дышать легче.
Боли внизу живота. Если они не очень интенсивные, можно сделать несколько круговых движений бедрами. Болезненные ощущения вызываются тем, что таким образом матка готовится к предстоящему событию. Тренируется, так сказать.
Выделения из сосков. Это молозиво. Ничего опасного в таком явлении нет, но женщина должна уделять больше внимания своей гигиене.
Эти симптомы также еще не являются предвестниками родов на 35-36 неделе беременности.
Риск замершей беременности

Замершей беременностью называют гибель эмбриона, при которой он остается в матке более 1 недели. Причины замирания могут быть следующие:
- Аномалии и патология со стороны матки женщины: двурогая матка, спайки, миома и т.п.
- Генетические нарушения, наиболее частая причина гибели эмбриона.
- Нарушения свертываемости крови: патология тромбоцитов и свертывающих факторов, прием некоторых лекарственных препаратов
- Патологические процессы в эндометрии: атрофия, воспалительный процесс, нарушение регенеративных процессов
Факторы риска замершей беременности:
- Подростковый возраст
- Возраст старше 40 лет
- Рецидив невынашивания в анамнезе
- Заболевания репродуктивных органов: поликистоз и гипофункция яичников, болезни матки
- Вирусные и бактериальные инфекции
- Аборты
- Сопутствующие заболевания: диабет, красная волчанка и др.
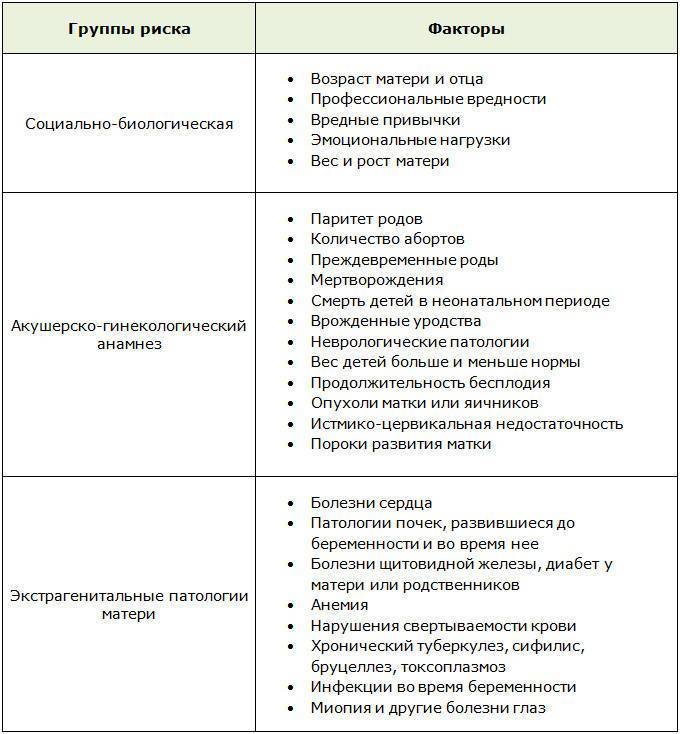
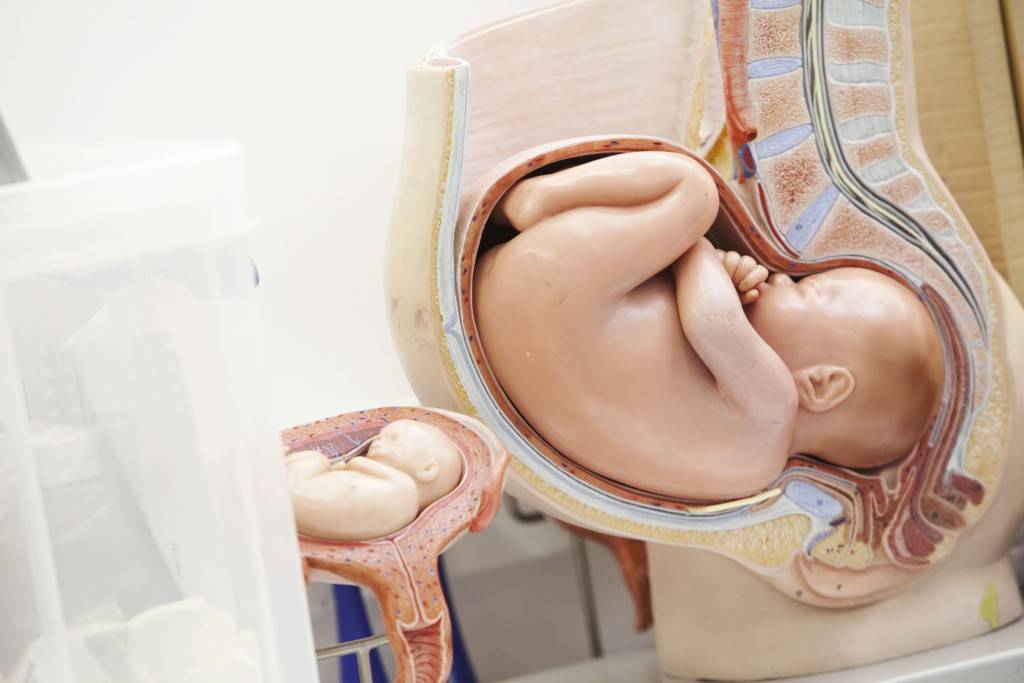
Беременность с повышенным риском
Под термином «беременность с повышенным риском» понимают такое протекание беременности, при которой возникает опасность развития патологии или смерти матери и плода. Оценку возможных рисков начинают с обследования беременной женщины. Врач проводит осмотр, собирает анамнез, назначает при необходимости дополнительные обследования.
Беременность с высокими рисками часто оканчивается преждевременными родами. Жизнеспособность плода напрямую зависит от степени его доношенности
Выявить и купировать патологический процесс у беременной женщины является важной задачей.
В случае выявления высоких рисков при беременности врач направит женщину в перинатальное отделение для осуществления динамического наблюдения. Контроль протекания осложненной беременности позволяет снизить вероятность преждевременного прерывания беременности, развития осложнений и помогает сохранить здоровье матери и ребенка.
Факторы риска, выявляемые при внешнем осмотре
35 неделя беременности двойней
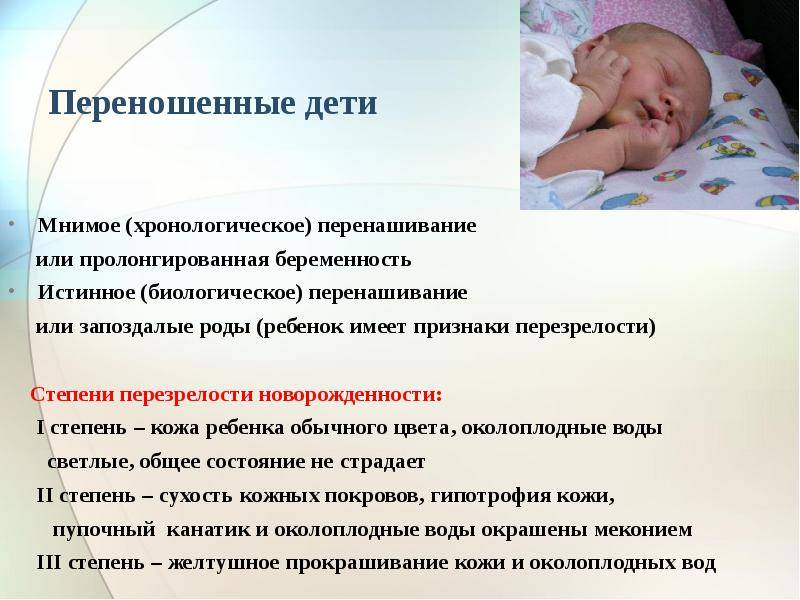
Развитие двойняшек отличается от развития ребёнка, развивающегося в одиночку. Им приходится делить и без того тесное пространство, поэтому немного уступают в развитии. Так, вес одного из двойняшек на 35 неделе беременности равен 2250 г, а рост – 45 см. Организм беременной испытывает большую нагрузку, поэтому чаще всего женщины, вынашивающие двойню, рожают раньше срока. Полноценно развитыми двойняшки считаются к 37 неделе беременности, но вполне возможно, что и на этой неделе вы можете родить. Будьте готовы к этому, чтобы сразу отправиться в роддом. Под наблюдением врачей ваши малыши быстро догонят своих сверстников в развитии.
«Я только на третьи сутки узнала, что она жива»
У Людмилы Лариной четверо детей. Из них одна девочка и мальчик родились раньше срока. Ульяна появилась на свет на 27-й неделе и весила 520 граммов, а Дима — на 34-й неделе с весом 1400 граммов.
 Людмила Ларина с дочкой Ульяной, которой 2 года и 5 месяцев, и сыном Димой, которому 1 год и 5 месяцев
Людмила Ларина с дочкой Ульяной, которой 2 года и 5 месяцев, и сыном Димой, которому 1 год и 5 месяцев
— Естественно, было страшно, когда Ульяна родилась. Нам никаких гарантий никто не давал. Я только на третьи сутки узнала, что она жива. На 24-й неделе беременности мне делали УЗИ, и все было в порядке, на 27-й неделе снова поехала на УЗИ, и моя гинеколог начала сомневаться, отправила на УЗИ в роддом. Оказалось, что кровоток был нарушен и ребенок мог задохнуться. Мне сделали кесарево. Выхаживали девочку в роддоме № 2, оттуда нас и выписывали. Два месяца она пролежала в реанимации, выписали еще через месяц с весом 2200 граммов. Сегодня у нас все в порядке. Единственное, что была одна операция из-за непроходимости пищи в желудке. Но прооперировали — и все нормально.
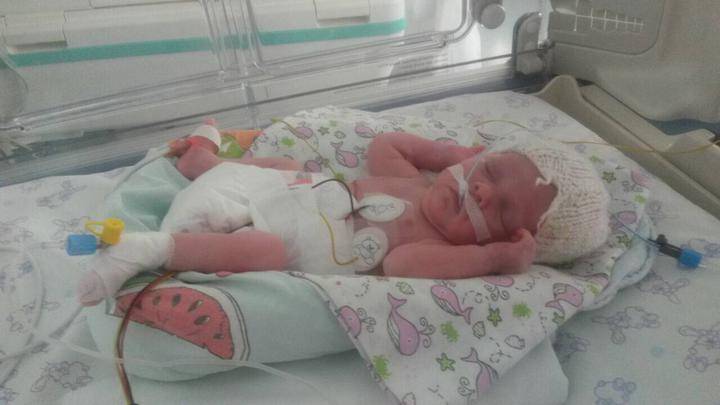 Ульяне здесь три дня. Фото: из личного архива семьи
Ульяне здесь три дня. Фото: из личного архива семьи
Дима, брат Ульяны, тоже родился раньше срока, и тоже из-за нарушения кровотока. Но в этом случае Людмила уже лежала на сохранении, чтобы был больше срок беременности. В реанимации Дима провел двое суток и сразу сам задышал.
— Я горжусь своими детьми и бесконечно благодарна врачам, что все закончилось благополучно, — говорит она.
Ваше самочувствие
Скорее всего, в течение 35 недель беременности вы уже привыкли к ежедневному присутствию в жизни самых разных неприятных ощущений — в позвоночнике, пояснице, ногах. Боли появляются из-за огромной нагрузки на организм и смещения центра тяжести. Не забывайте надевать бандаж, избегайте длительного пребывания на ногах и периодически разгружайте позвоночник в положении лежа или полулежа. Справиться с обострениями болей поможет и регулярная разминка (каждые 15 – 20 минут), в которую желательно включить круговые движения тазом: они не только уменьшают, но и предотвращают боли в бедрах и крестце.
Еще одна неприятность срока 34 – 35 недель беременности — возможные боли в запястьях и пальцах, которые появляются у тех, кто подолгу сидит за компьютером. Это так называемый туннельный синдром. Если вы ощущаете тяжесть в руках, онемение и боли в кистях, покалывание в пальцах, периодически делайте расслабляющие упражнения и растирайте руки до ощущения тепла.
Возможно, время от времени у вас болит голова. Помогут прохладные компрессы и отдых в полутемной комнате с открытым окном. Помимо общего дискомфорта, на 35-й неделе беременности иногда появляется тошнота. Из-за того, что почти вся брюшная полость занята маткой, пищеварительная функция нарушается. Старайтесь не перегружать желудок: ешьте маленькими порциями, но часто. Так вы избежите переедания и уменьшите неприятные явления.
На 34 – 35-й неделе беременности в положении на спине может проявиться синдром сдавления нижней полой вены, когда женщина ощущает головокружение и чувство нехватки воздуха. В таком состоянии частота сердцебиения плода резко падает, а это очень опасно. Во время отдыха допустимо полусидячее положение, при котором спина отклоняется по горизонтали на 45 – 30 градусов. А спать лучше на левой стороне или в промежуточном положении, подложив под спину пару подушек. Самая правильная поза для кровообращения в матке — лежа на боку с подушкой между ногами. Для удобства можно подложить плоскую думку под живот.
На сроке 35 недель беременности вы можете заметить, что изменился характер выделений. Они по-прежнему светло-молочные, но в кремообразной массе появляются примеси слизи. Это не что иное, как частички пробки, «закупоривающей» шейку матки. Незадолго до родов цервикальный канал приоткрывается, и слизистая пробка постепенно отделяется. У некоторых женщин она выходит не частями, а целиком — в таком случае вы увидите сгусток слизи с прожилками крови. Если это произошло, надо быть готовой к тому, что в любой момент могут начаться роды, и заблаговременно собрать пакеты в роддом.
Необходимые исследования и анализы
На 35 неделе беременности, если вам назначен приём у гинеколога, вам необходимо сдать общий анализ крови. К концу беременности данный анализ особенно важен, ведь по его результатам можно судить о наличии или отсутствии гестоза у беременной. Также врач мог назначить анализ крови для контроля уровня гемоглобина, если до этого была тенденция к его снижению. Могли быть назначены и другие анализы по показаниям.
УЗИ на 35 неделе обычно не проводится, ведь по срокам третье плановое ультразвуковое исследование уже было проведено. Однако, когда состояние беременной требует срочных дополнительных обследований, ей обязательно проведут дополнительное УЗИ для выявления патологии.
На приёме гинеколог проверяет те же параметры, что и в предыдущий раз. Врач посмотрит, насколько увеличилась высота стояния дна матки и окружность живота. Обязательно будет выслушана частота сердцебиения малыша и определено его положение в животе у мамы. Обследуя женщину, врач может посмотреть состояние шейки матки, а также проверит изменение веса и артериальное давление.
КТГ при беременности, расшифровка (35 недель)
Проведение кардиотокографии плода на 35 неделе беременности позволяет оценить состояние плода. В ходе данного исследования аппарат КТГ фиксирует несколько показателей, отвечающих за деятельность сердца малыша, а также за сократительную деятельность мышц матки. Анализируя полученные результаты, врач выставляет определённое количество баллов, которые и характеризуют состояние плода.
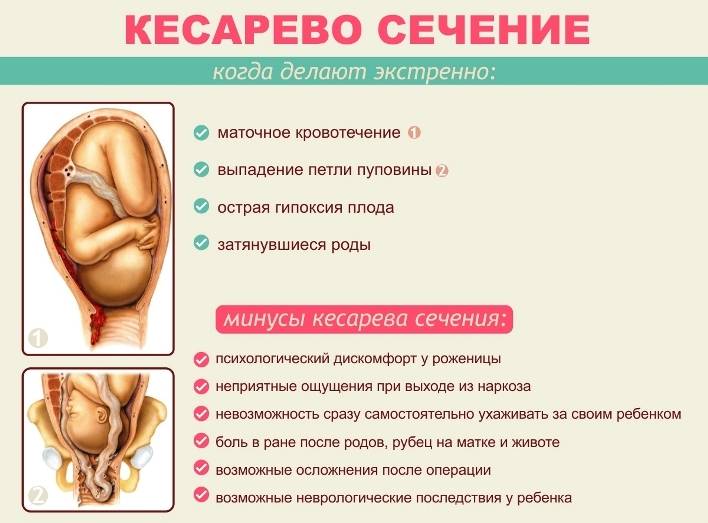
- 8-10 баллов говорят о том, что нет никаких проблем, и у малыша хорошее самочувствие.
- 5-7 баллов свидетельствуют о начальной стадии гипоксии (кислородного голодания). В таком случае большой угрозы для жизни крохи нет, но необходимо будет снова провести КТГ, чтобы оценить динамику состояния.
- Меньше 5 баллов – это тяжёлая гипоксия. В данном случае, скорее всего, проведут экстренное родоразрешение путём кесарева сечения.
Анна, родилась весом 1300 граммов, ростом 37 сантиметров
Сейчас Анне Ягелло 29 лет, она сама уже мама.
Рассказы своей мамы о недоношенности девушка воспринимала с долей романтики, пока сама не попала в похожую ситуацию.
— Мама дремала на диване, а сестра — у нас с ней три с половиной года разницы — залезла на спинку дивана и хотела накрыть ее одеялом. Сестра была маленькая, запуталась в одеяле и прямо со спинки грохнулась на мамин живот. Мама заметила, что я перестала шевелиться, и сама поехала в больницу, — передает уже не раз прослушанную историю Анна. — Как позже объяснили врачи, процесс вряд ли можно было назвать деторождением, это был просто выкидыш на 28-й неделе.
Ане год и 8 месяцев, на фото со старшей сестрой. Фото: семейный архив
Девочка чудом осталась жива. Сейчас ее каждый день рождения плавно переходит в рассказ мамы о том, что ей пришлось пережить и как трудно было справляться:
— Она всегда вспоминает, что в отличие от других недоношенных детей я стабильно набирала вес, а не сбрасывала. Это ее очень радовало, ведь при рождении я не могла дышать самостоятельно, легкие полностью раскрылись лишь через две недели. Мама рассказывала, что тогда не было многих методов диагностики. Мне сделали УЗИ головного мозга и сказали, что патологий развития нет. С этим маму и выписали домой. После таких рассказов мне казалось, что недоношенность — это что-то романтическое. В школе всегда была самой старшей, а когда в детстве увлекалась гороскопами, то прикидывала, что по знаку зодиака могла бы быть не Стрельцом, а Рыбой.
Увы, Анне предстояло прочувствовать все мамины переживания на себе. Когда девушка забеременела, у нее сразу же возникли мысли о возможной недоношенности, чем она поделилась с лечащим врачом. Тот успокоил.
— Беременность проходила спокойно, но не без токсикоза. Однажды я легла спать и почувствовала, что ребенок шевелится не так активно, как обычно. На утро — та же картина. Обратилась к гинекологу, мне сделали КТГ. Исследование показало, что сердцебиение ребенка монотонное, будто малыш спит. Перед выходными меня положили на пару дней в стационар понаблюдаться. Там повторяли исследование, результаты врачам не нравились: такое сердцебиение характерно для ребенка, за которым гонятся, ему было дискомфортно, — описывает сложившуюся ситуацию мама недоношенного. — В итоге меня перевезли в РНПЦ «Мать и дитя», а там ночью на 28-й неделе беременности у меня начались схватки.
Егор родился на 50 граммов меньше своей мамы — 1 кило 250 граммов, рост — 39 сантиметров. Супруги увидели малыша через 4 дня после рождения, когда Анну выписали из реанимации. Малыш был очень слабый, врачи не спешили обнадеживать родителей, а ведь им так хотелось услышать позитивные новости.
— Егорка лежал в подгузнике-нулевочке, как лягушонок, будто завернутый в парашют практически по шею. Только через месяц и шесть дней нам сказали, что ему стало лучше. За это время я почувствовала, как сплотилась наша семья, — со слезами рассказывает Анна. — Из тех страшных диагнозов, которые нам ставили при рождении, подтвердились единичные. У мальчика сохраняется бронхолегочная дисплазия в легкой степени, нужно опасаться всевозможных инфекций. Сейчас сыну год и три месяца, самое страшное уже позади. После всего очень трудно думать о втором ребенке, хоть раньше мы с супругом и планировали.
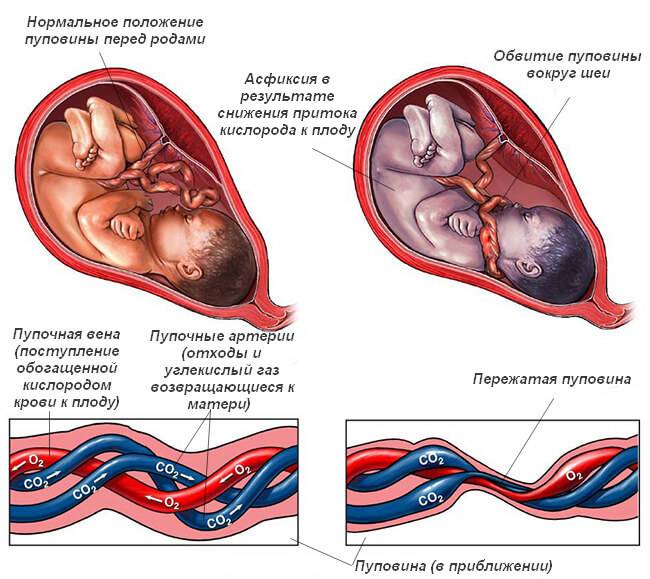
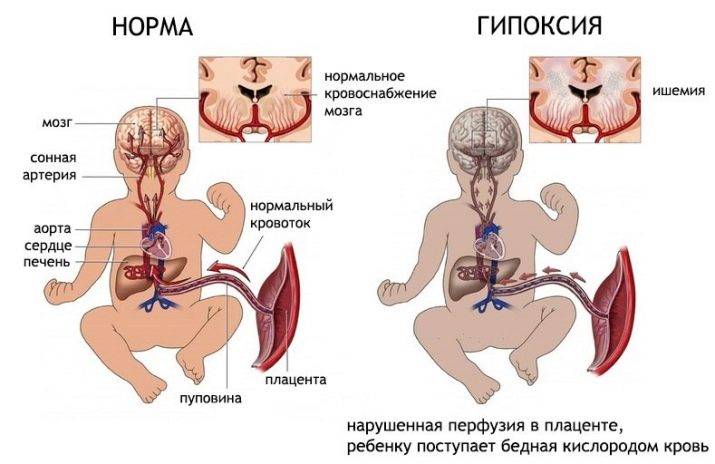
Лечение гипоксии плода
Кислородное голодание — это состояние, которое развивается в ответ на патологический процесс в организме матери при вынашивании ребенка. Несмотря на его опасность, сам по себе он не является болезнью. И вылечить его каким-либо способом невозможно.
При хронической форме врач может только наблюдать за состоянием будущей мамы, особенностями течения беременности, выполнять тесты, назначать необходимые обследования. Эти меры позволяют снизить риск осложнений. При выявлении преэклампсии задача врача — предупредить ее переход из легкой степени в среднюю и тяжелую. При гипертонии — подобрать безопасную и эффективную терапию для контроля артериального давления женщины.
При задержке развития младенец, испытывавший кислородное голодание при внутриутробном развитии, будет весить меньше, чем здоровый малыш. Его вес при родах может составлять 1700-1800 граммов. И такая масса тела, по словам специалиста, достаточна для появления на свет. Если же выявлена острая гипоксия или осложнения беременности приняли фатальный характер, требуется срочное кесарево сечение. Только таким способом можно спасти жизнь ребенку, а нередко и матери.
pixabay.com  / 
Степени гипоксии плода
По скорости протекания гипоксия делится на:
- кратковременная, т. е. возникает быстро и неожиданно
- средней тяжести – выражается непосредственно во время родов
- острая – признаки болезни наблюдаются за несколько дней до предстоящих родов
- хроническая гипоксия плода – появляется она при сильном токсикозе, несовместимости групп крови или резус-факторов матери и ребёнка, внутриутробных инфекциях плода.
По времени возникновения гипоксия делится:
- образовавшееся на первых месяцах беременности
- во второй половине из отведённого срока
- во время родов
- после родов возникает очень редко.
Как предотвратить пиелонефрит?
В профилактике важную роль играет ранняя диагностика
Важно прислушиваться к собственному самочувствию и сообщать врачу о беспокоящих симптомах. Анализы и исследования, назначаемые во время беременности, способствуют раннему обнаружению болезни
Чем раньше выявлена болезнь, тем проще ее лечить и тем меньше риск возникновения осложнений.
Чтобы предупредить болезнь, необходимо:
- пролечить инфекции, имеющиеся в организме, желательно до наступления беременности;
- провести раннее лечение бактериурии и затруднения пассажа мочи, особенно у беременных с многоплодием, крупным плодом, многоводием;
- вести здоровый образ жизни, придерживаться советов врача, ведущего беременность, регулярно посещать женскую консультацию;
- соблюдать личную гигиену;
- избегать переохлаждения, переутомления, стрессов.
Чем опасен герпес при беременности
Я беременна, срок небольшой, и у меня генитальный герпес. Значит ли это, что мне нужно прерывать беременность?
Ни в коем случае! Генитальный герпес не является показанием для прерывания беременности. Вирус проникает через плаценту крайне редко. Но для ребенка герпес опасен, если впервые проявился за месяц до родов или повторился за несколько дней до родов, поскольку есть риск заражения малыша в момент его прохождения по инфицированным родовым путям. В случае заражения у младенца разовьется тяжелое заболевание — неонатальный герпес, часто протекающий с поражением центральной нервной системы.
После 14 недель беременности при возникновении генитального герпеса возможно лечение противовирусным препаратом ацикловир. После 22 недель возможна терапия валацикловиром.
Если первичный генитальный герпес или рецидив заболевания возникли на 36-й неделе беременности или позднее, то врачи не ограничивают лечение 5−10 днями, а продолжают весь период до момента родов. Как и в случае очень частых рецидивов генитального герпеса во время беременности (одна вспышка за 1—2 месяца) — на 36-й неделе начинают упреждающее лечение ацикловиром или его аналогами и продолжают вплоть до момента родов. Цель упреждающего лечения — не допустить возникновения рецидива незадолго до родов и снизить вероятность бессимптомного носительства.
Необходимо помнить, что именно бессимптомное выделение вируса из урогенитального тракта нередко может быть причиной заражения ребенка во время родов.
Такой анализ необходим при первичном генитальном герпесе или его рецидивах в 1 и/или 2 триместре, рецидивах генитального герпеса до беременности, рецидивах генитального герпеса у полового партнера, поражениях урогенитального тракта неясной причины, антителах к вирусу простого герпеса 1 и 2 типа класса IgM, обнаруженных при плановом обследовании во время беременности.
Я лишь планирую беременность. И хочу избавиться от рецидивов герпеса, давно преследующих меня. Как вы относитесь к лечению генитального герпеса индукторами интерферона и иммуномодуляторами?
Широкое применение в российских медицинских центрах иммуномодуляторов и препаратов интерферонового ряда (виферон, полиоксидоний, изопринозин и др.) для лечения герпесвирусных инфекций совершенно не обосновано. Не поможет больному и так называемая «озонотерапия». Эти способы вы не найдете в международных протоколах, рекомендациях по лечению вирусных инфекций у детей и взрослых, в том числе, у беременных женщин. Ни в России, ни за границей не были проведены исследования, доказывающие эффективность этих препаратов согласно всем международным правилам.
Терапия должна быть начата как можно раньше при самых первых признаках обострения. Возможно применение противогерпетических препаратов в качестве упреждающего лечения – за 2–3 дня до предполагаемого рецидива, если пациент знает о факторах, провоцирующих его, и на весь период действия фактора риска. Если генитальный герпес тревожит человека чаще 6 раз в год и/или рецидивы снижают качество жизни пациента и приносят ему не только физический, но и серьезный психологический дискомфорт, следует обсудить с пациентом проведение длительной (не менее 12 месяцев) ежедневной супрессивной противовирусной терапии (например валацикловиром). Эффективность такой лечебной тактики для профилактики рецидивов герпетической инфекции доказана всеми международными правилами.
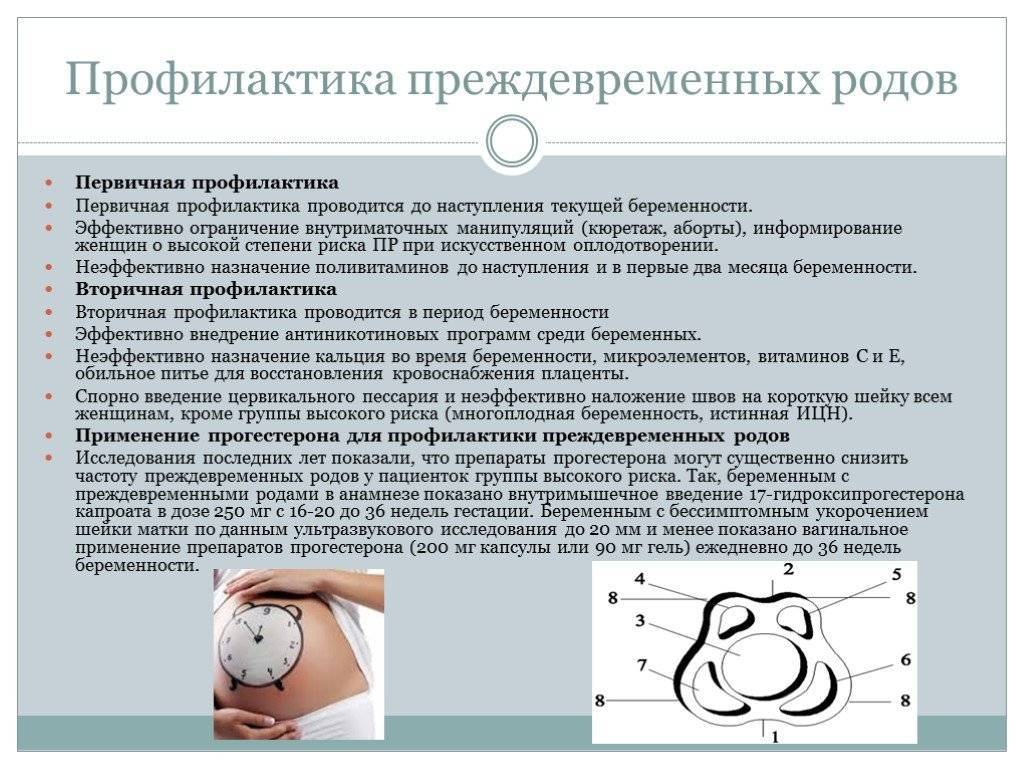
Способы предотвращения ранних родов
Для предупреждения ранней родовой деятельности назначается введение специальных средств – токолитиков, способствующих расслаблению матки, благодаря которым маточный тонус и сокращения уменьшаются. Также препараты назначаются для улучшения плацентарного кровотока при позднем токсикозе.
Однако существуют и противопоказания для введения токолитиков. К ним относятся:
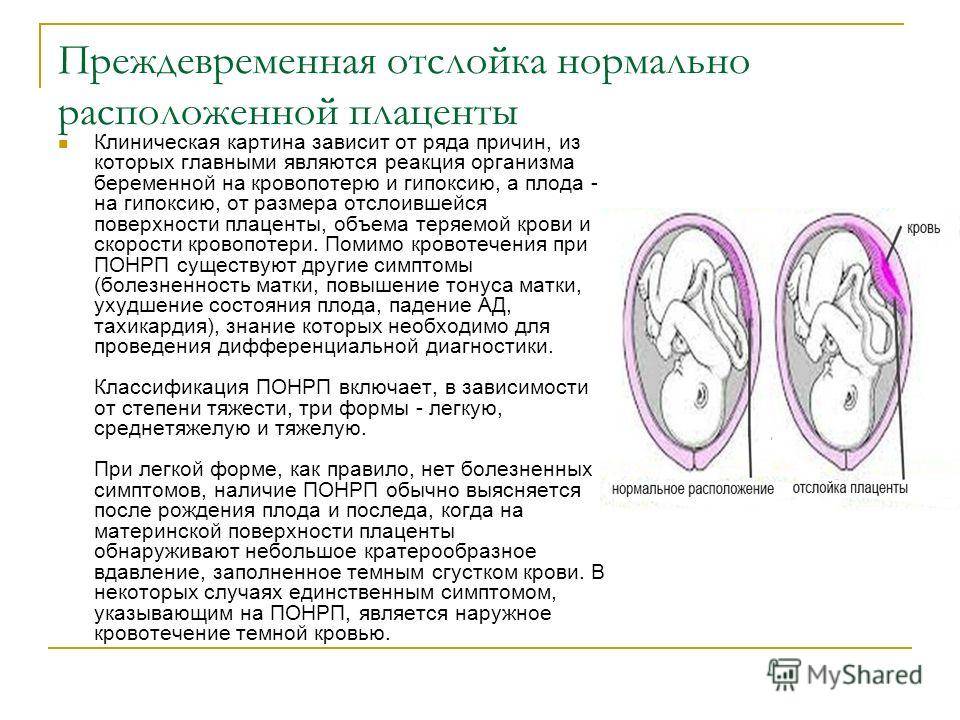
- Отслойка плаценты.
- Гибель плода в чреве матери или аномалии, при которых младенец может умереть при рождении.
- Хориоамнионит – воспаление плодных оболочек.
- Кровотечение.
Лечение производится на протяжении двух суток. При вскрытии околоплодного пузыря родоразрешение проводится в обязательном порядке. Чаще всего родовой процесс заканчивается благоприятным исходом, но иногда приходится прибегнуть к кесареву сечению. Нередко показателем для оперативного вмешательства является неправильное положение головки плода, поскольку не все малыши успевают перевернуться. В любом случае беременной женщине необходимо сохранять спокойствие, ведь ребенок, которого она носит под сердцем, чувствует ее переживания и волнение. Поэтому будущая мама должна настраивать себя только на лучшее.
 Существуют способы, способные предотвратить преждевременные роды
Существуют способы, способные предотвратить преждевременные роды
Полезный совет будущим родителям
Образ Малыша редко бывает отчетливым. А если и бывает, то чаще всего привязан к моменту его появления на свет. И этому есть простое объяснение: образ должен быть целостным, а до момента рождения Малыш постоянно изменяется, и представить, какой он в данный момент, просто невозможно. Немного способствует этому УЗИ, хотя получающиеся снимки для вас, скорее, положительный факт существования ребенка, чем портрет, который захочется повесить на стену.
И все-таки над образом Малыша нужно будет поработать: чем более отчетливым он получится, тем более теплыми и активными будут ваши взаимоотношения с крохой еще до рождения. Образ Малыша складывается из нескольких составляющих:
- визуальный образ. Кто-то в своем воображении делает Малыша похожим на карапузов с журнальных страниц, или знакомых детей, или старших детей (если они есть в семье), или даже на самих родителей в младенческом возрасте. А у кого-то складывается независимый ни от чего образ. Есть и такие (и их, пожалуй, больше всего), у кого визуальный образ не складывается вообще. Как бы то ни было, визуальный образ — это далеко не главная составляющая образа вашего Малыша;
- эмоциональный образ. Он связан с чувствами, которые вы испытываете к своему крохе. Ваша любовь, нежность, оптимизм позволят представить радостного, активного, солнечного Малыша. У мам, переживающих спад настроения, физической активности, появляются образы капризных, грустных, сопереживающих им Малышей. Эмоциональный образ вашего Малыша — один из самых сильных;
- тактильный образ. Проявляется в представлениях о физическом контакте с Малышом: о том, как вы будете его кормить, качать, гладить его голову, животик, спинку, сгибать и разгибать ручки и ножки и т.д. Многие мамы, того не осознавая, активно способствуют формированию тактильного образа: возятся с младенцами, спят в обнимку с игрушками, а уж если в доме есть кошки или собаки, то им придется попробовать себя в роли Малыша, которого тискают и воспитывают. В связке с эмоциональным образом тактильный образ создает почти осязаемое представление о Малыше.
Создать образ Малыша помогает информация о том, какой он в каждый конкретный период до рождения, сведения от ведущего врача о размерах его тела, о том, как бьется его сердечко, как он подрос за неделю (месяц) и какое положение занимает в вашем животике.
Образ Малыша тесно связан с вашей деятельностью и саморазвитием. Так, если вы активны, в целом удовлетворены жизнью, у вас много жизненных планов, есть любимые увлечения, то и Малыш будет видеться вам таким же разносторонне развитым, жизнелюбивым и талантливым.
Немалая роль в формировании образа Малыша принадлежит и его папе. Очень часто отцы еще до рождения смело создают конкретные образы: “Вот вырастет — будем с ним на великах гонять”, “Моя дочь ничего не будет бояться“, “Буду гулять с сыном хоть в дождь, хоть в снег — пусть закаляется”, “Наконец-то у меня появится реальный соперник по компьютерным играм”, “Родится девчонка — отрастим косу до самых пят”.
Среди других признаков приближающихся родов
Снижение веса
Вам может вдруг показаться, что вы несколько похудели. Это связано с выведением из организма лишней жидкости, отечность сокращается. С этим связаны и изменения в характере дефекации. В туалет может хотеться чаще, консистенция стула становится более жидкой, многие женщины жалуются на понос.
Опущение дна матки
Малыш прижимается головкой к нижней части матки и притягивает ее вниз ко входу в малый таз. Сам он занимает наиболее удобное положение для появления на свет. В результате этих приготовлений вы почувствуете, как стало легче дышать и исчезла изжога.
Отметим, что даже самый опытный гинеколог не сможет вам сказать, как скоро начнутся роды после появления названных симптомов.
Опасность для женщины
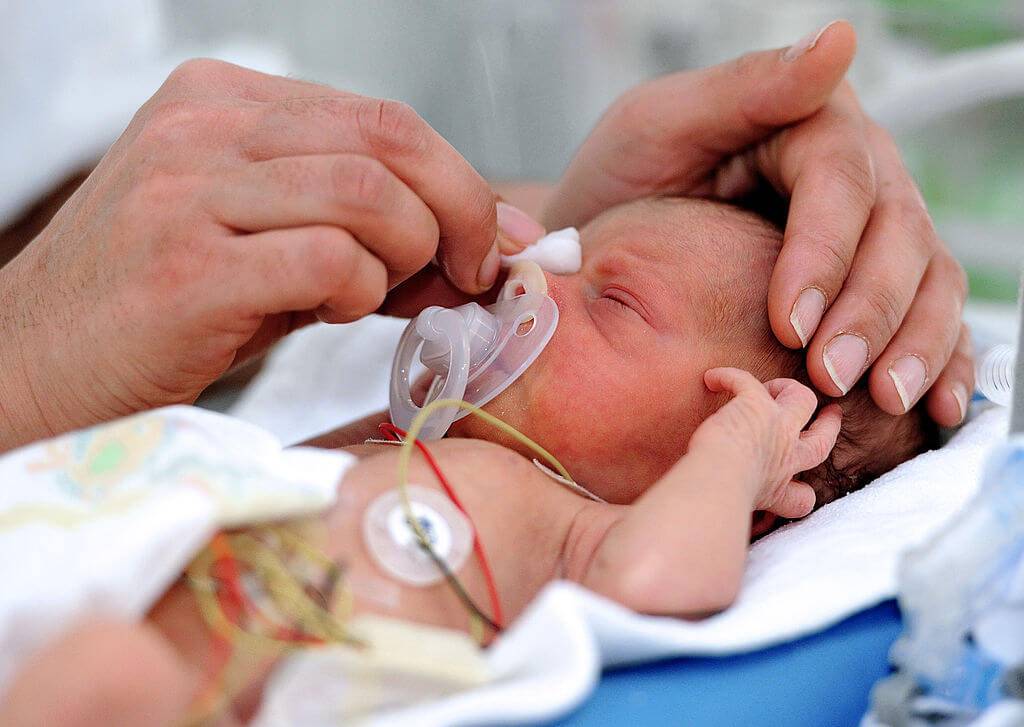
Женщине, которой пришлось родить ребенка на 35 неделе, могут угрожать различные послеродовые осложнения, вероятность которых после досрочного деторождения всегда повышена.
У таких рожениц чаще, чем у остальных, регистрируются разрывы половых путей и промежности. Нередко травмируется шейка матки. Со всеми этими состояниями акушерская бригада в состоянии справиться еще в родзале, но вот восстановление после рождения малыша займет по понятным причинам больше времени.
Чуть выше и базовые риски по инфекционным и воспалительным осложнениям после родов.
Восстановительный период может быть омрачен долгим заживлением швов в промежности, а также проблемами с сократительной способностью матки.

Как определить гипоксию плода
Определить гипоксию плода начиная с пятого месяца беременности не составит труда. Намного сложнее это сделать на первых 3-х месяцах, но чем раньше будет поставлен диагноз, тем выше вероятность избежать последствий заболевания.
Диагностика гипоксии плода состоит из:
- при помощи специальных гинекологических диагностических методик проводится оценка прозрачности, цвета и количества околоплодных вод
- допплерометрии, которая позволяет отследить скорость потока крови в пуповине и плаценте
- УЗИ
- КТГ
- прослушивания через стетоскоп частоты сердцебиения
- наблюдения за интенсивностью движений плода
Влияние на зачатие ребенка
Когда женщина узнает о диагнозе “миома матки”, она начинает паниковать: “возможно ли зачатие?”, “рожают ли с миомой матки”, “опасно ли это?”.
Часто миома матки не оказывает никакого влияния на репродуктивную функцию женщины. Тем не менее, около 3% женщин были диагностированы с проблемами зачатия из-за наличия больших миом в матке. Женщины с большими опухолями, которые начали свой рост на внешней поверхности матки, могут иметь проблемы, связанные с компрессией маточных труб. Это может частично или полностью блокировать прохождение яйцеклетки по трубам. Возникает проблема спуститься вниз и встретиться со сперматозоидами, что в конечном итоге предотвращает беременность.
Когда миома занимает все пространство матки, оплодотворенная яйцеклетка не может прикрепиться к стенке и погибает .В случае когда оплодотворенной яйцеклетке все же удается прикрепиться к внутренней стенке матки с рядом растущей миомой, начинается конфликт за питание и пространство. В результате эта борьба заканчивается выкидышем.
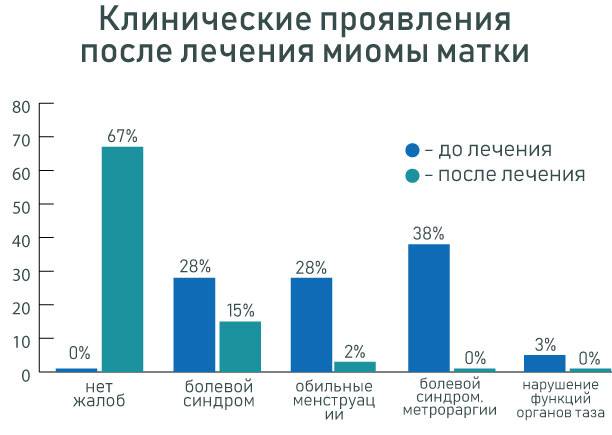 Статистика клинических проявлений после лечения
Статистика клинических проявлений после лечения
Миома матки при беременности опасна?
Важно знать, что расположение и размер миомы при беременности во многом определяют течение осложнения, если они возникают. Когда у женщины диагностирована миома во время беременности, врач должен быть готов к ее появлению и точно определить тактику возможного лечения и ведения самих родов.. Мнение эксперта
У женщин на ранних стадиях беременности наличие нескольких миом в матке или в случае, когда она располагается в подслизистом слое матки, беременность может закончиться выкидышем.Когда плацента имплантируется близко к миоматозному зулу, возможен большой риск кровотечения и отслойки плаценты.На более поздних сроках беременности миома может спровоцировать преждевременные роды.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Мнение эксперта
У женщин на ранних стадиях беременности наличие нескольких миом в матке или в случае, когда она располагается в подслизистом слое матки, беременность может закончиться выкидышем.Когда плацента имплантируется близко к миоматозному зулу, возможен большой риск кровотечения и отслойки плаценты.На более поздних сроках беременности миома может спровоцировать преждевременные роды.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
При локализации в области шейки матки миома может блокировать проход мочи, тем самым привести к острой задержке мочи. Если не предпринять меры, то у женщины может перейти в почечную недостаточность.
 Беременность и миома матки
Беременность и миома матки
Лечение до наступления беременности
Специалист может рекомендовать лечение миомы до наступления беременности, если у женщины возникли проблемы с зачатием или если расположение миомы может привести к осложнениям во время беременности.
Гормональная терапия – самый просто метод лечения. Обычно такую терапию назначают за несколько месяцев до того, как женщина планирует забеременеть.
Гормональные препараты уменьшают опухоль, но могут и уменьшить шанс забеременеть. Хирургический метод (миомэктомия) является альтернативным методом удаления миомы матки, при котором также сохраняется репродуктивная функция. Миомэктомия может включать в себя процедуры удаления с помощью лапароскопической или гистероскопической хирургии.
Миомеэктомия может привести к рубцеванию матки, что вызовет проблемы для успешной имплантации эмбриона. После процедуры есть 25-процентный шанс роста новой фибромы в течение десяти лет.
Беременность после удаления миомы наступает беспрепятственно и протекает без выраженных осложнений.