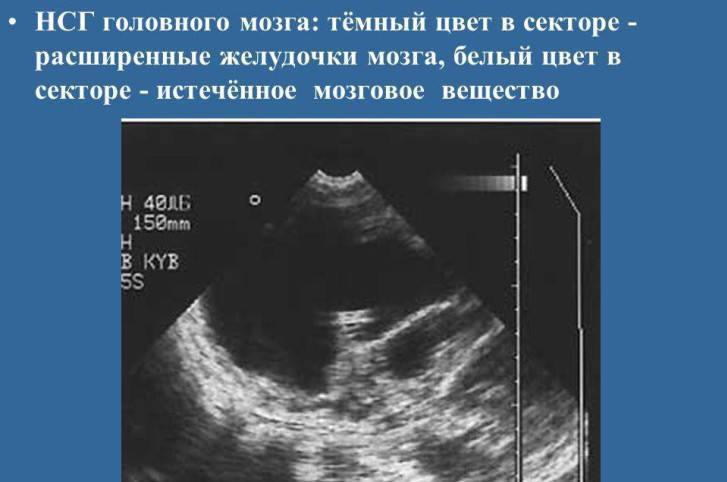
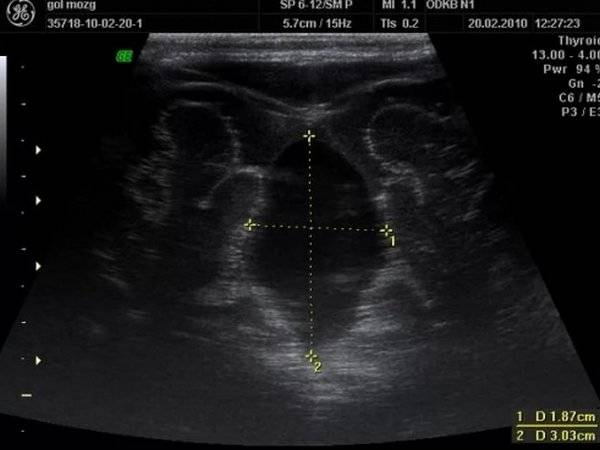
Результаты
Нейросонография – важная часть неврологического обследования малыша. Цель исследования – выявление или исключение следующих заболеваний:
- аномалии строения и развития головного мозга;
- кисты сосудистых сплетений головного мозга;
- субэпендимальные кисты;
- арахноидальные кисты;
- кровоизлияния головного мозга;
- пороки головного мозга.
Если результаты нейросонографии выявили патологию, невролог рекомендует дополнительные исследования (ЭЭГ, ЭхоЭГ, РЭГ, УЗДС артерий головы, КТ головного мозга), после чего – в случае подтверждения диагноза – рекомендует малышу индивидуальную программу лечения, направленную на скорейшее выздоровление.
Каждый курс лечения создается при взаимодействии команды квалифицированных детских специалистов с учетом всех особенностей организма ребенка и общей медицинской ситуации. Лечение может быть консервативным – медикаментозным и физиотерапевтическим, оперативным, либо комплексным.
Если малыш нуждается в стационарном лечении, мама или любой другой член семьи могут быть госпитализированы вместе с ним на весь необходимый период. Детские стационары «Мать и дитя» включают однокомнатные и двухкомнатные индивидуальные палаты, интерьер которых выполнен в уютном «домашнем стиле».
Методика нейросонографии
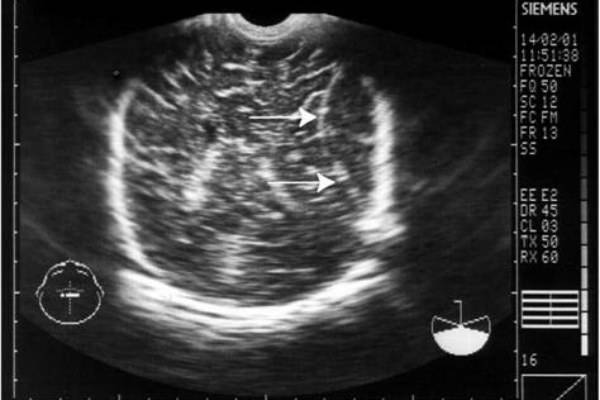
Стандартную нейросонографию проводят через большой (передний) родничок, на котором располагают ультразвуковой датчик для получения изображений во фронтальной (коронарной), сагиттальной и парасагиттальных плоскостях. При расположении датчика строго по коронарному шву получают сечения во фронтальной плоскости, далее, поворачивая датчик на 90°, выводят сечения в сагиттальной и парасагиттальных плоскостях. Путем изменения наклона датчика вперед – назад, вправо – влево, последовательно получают ряд сечений для оценки структур правого и левого полушарий.
[], [], [], [], [], [], []
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Виды УЗИ головного мозга для детей
При нейросонографии датчик располагается в различных областях головы. В связи с его положением различают несколько видов УЗИ головного мозга для детей: чрезродничковое, транскраниальное, комбинированное и обследование через повреждения костей.
Транскраниальная ультрасонография проводится детям старше года, так как из-за зарастания родничков приходится проводить обследование через височную или теменную кость. Комбинированный метод используется для получения максимально подробного изображения головного мозга с различных ракурсов. Обследование сочетает положение датчика при транскраниальном чрезродничковом обследовании.
Нейросонография
При нейросонографии обследование проводится через неокостеневшие участки черепа – роднички. Их зарастание происходит к году, реже – к полутора годам, поэтому УЗИ головы через роднички проводят ребенку до года.
Описание процедуры
Как правило, такое обследование как УЗИ головного мозга назначается младенцам либо детям, возраст которых составляет не более 1 года. Это обусловлено тем, что у новорожденных детей костная структура черепа, на определенных участках головы, в отличие от взрослых людей, не прилегает плотно по отношению друг к другу.
Такие места, где соединительная ткань еще не успела преобразоваться в костную структуру, называются родничками. Поэтому в данном случае сделать УЗИ младенцу и получить детальные результаты обследования несложно. Этот метод нейросонографии называется чрезродничковым.
Однако следует отметить, что в некоторых случаях, такая диагностика как УЗИ головного мозга, может применяться и для проведения обследования детей, возраст которых составляет более 1 года. В этом случае проводится так называемая транскраниальная нейросонография. Она предусматривает проведение обследования непосредственно через так называемую височную кость черепной коробки. Транскраниальную нейросонографию целесообразно использовать при обследовании детей и подростков, возраст которых не превышает 17 лет.
На заметку! Нейросонография является обязательной процедурой. Она назначается младенцам, возраст которых составляет от 1 до 1,5 месяцев. В некоторых случаях она может быть назначена детям в возрасте от 3 до 9 месяцев.
УЗИ головного мозга является абсолютно безопасной и безболезненной процедурой, у которой нет противопоказаний к назначению и проведению. Этот метод обследования активно используется в мировой медицине с 80-х годов прошлого столетия. Для проведения УЗИ не нужно проводить никаких предварительных подготовительных мероприятий. Кроме того, это обследование может быть проведено даже в тех случаях, когда ребенок находится в состоянии сна.
Как проводится процедура
Процедура проводится в условиях больницы или физиотерапевтического кабинета поликлиники. В некоторых случаях, при наличии у врачей портативного прибора и отсутствии у больного возможности посещать лечебное учреждение, допускается проведение терапии в домашних условиях. Помещение, в котором проводят данную физиопроцедуру, непременно должно быть затемнённым и с хорошей звукоизоляцией.
Перед сеансом электросна обязательно следует перекусить, так как при проведении процедуры на голодный желудок возможно возникновение неприятных ощущений, которые не позволят больному полноценно расслабиться. Женщинам перед процедурой необходимо отказаться от нанесения на лицо косметики, которая под воздействием тока может привести к неприятным последствиям. Не стоит забывать и о том, что надо перед наложением электродов вынуть контактные линзы.
Во время процедуры человек в комфортной для себя позе располагается на кушетке.
Процедура не должна вызывать у больного человека боль или дискомфорт. Врач до того момента, пока пациент не впадёт в сон, находится рядом и просит сообщать обо всех ощущениях. Если они стали неприятными, подбирается другой режим электрических импульсов. Процедура (сеанс сна), в зависимости от возраста больного и заболевания, от которого он страдает, может длиться от 20 минут до 1,5 часов.
Аппарат для проведения процедуры электросон имеет две фазы работы. В первую фазу, фазу торможения, аппарат генерирует импульсы, приводящие к дремотному состоянию, иногда даже и полноценному сну. При этом снижается артериальное давление, уменьшается биоэлектрическая активность головного мозга. В фазу активации происходит после окончания процедуры и характеризуется повышением тонуса организма, улучшением настроения, повышением работоспособности.
Особенности проведения при беременности и в детском возрасте
Ответом на вопрос, для чего назначают электросон при беременности, может служить токсикоз– эта процедура мягко и без вреда для малыша помогает будущей матери. Лечебный курс в медицине состоит из 10-15 процедур, в зависимости от интенсивности симптомов токсикоза. В ряде случаев наблюдается не только снижение интенсивности проявлений, но и полное избавление от них.
Некоторые специалисты назначают такое физиолечение перед экстренными родами. Даже за один сеанс беременная женщина успокаивается, получает «запас» новых сил, стабилизируется эмоциональный фон.
Детям такая физиотерапия назначается после достижения трехлетнего возраста. Электросон показания и противопоказания для детей имеет такие же, как и для взрослых. Несмотря на относительную безвредность, воздействие на ребенка оказывается токами меньшей интенсивности, а общее время каждого сеанса не должно превышать 15 минут. Во время сна в палате присутствуют родители или медицинский персонал.
Детям электросон обычно назначают с 3-5 лет.
Как подготовиться к обследованию?
Алгоритм проведения исследования отличается в зависимости от возраста ребенка. Общим правилом является мытье головы накануне снятия электроэнцефалограммы, чтобы удалить кожный жир с ее поверхности.
ЭЭГ грудничку нередко делают преимущественно во время сна, поэтому выбранное время проведения исследования должно совпадать с графиком сна. Перед исследованием необходимо покормить малыша.
Если возраст малыша старше года, важным условием является выполнение всех просьб врача. С детьми родители предварительно должны провести беседу, подготовив их психологически к сеансу:
- Детям 2-3 лет можно попробовать представить исследование в виде увлекательного путешествия, пусть они побудут супергероями.
- Усидчивому ребенку рекомендуют взять с собой любимую игрушку или книгу с картинками.
- Научите кроху открывать и закрывать глаза, при этом сохраняя дыхание ровным и не боясь.
Если ребенку назначен прием лекарственных препаратов, отказываться от них нельзя. Исключением являются ситуации, когда противосудорожные средства отменяют за 1-3 дня до обследования по требованию лечащего врача. Попросите перенести проведение исследования, если оно совпала с респираторным заболеванием, сопровождающимся выраженными катаральными явлениями (насморк, кашель).
Поведение пациента во время сеанса сказывается на информативности полученных данных, поэтому отнеситесь к подготовке серьезно.
Постарайтесь по возможности снизить нагрузку на нервную систему накануне проведения обследования. Это касается не только эмоционального перевозбуждения, но и погрешностей в питании. Не стоит накануне поить ребенка тонизирующими напитками. В то же время, за два часа до электроэнцефалографии лучше его покормить, чтобы ребенок лучше перенес исследование.
Что показывает нейросонография (УЗИ мозга)
Как правило, УЗИ мозга назначается детям в раннем возрасте (до 6 месяцев). Благодаря проведению этой процедуры могут диагностироваться такие заболевания и патологии как:
- Повышенное внутричерепное давление.
- Разнообразные аномалии в развитии.
- Гидроцефалия.
- Кровоизлияние.
- Аневризма.
- Доброкачественные, а также злокачественные образования.
- Ишемия.
Кроме того, благодаря проведению ультразвукового исследования коры головного мозга можно обнаружить возникновение разнообразных осложнений, которые, как правило, возникают после перенесенных травм либо инфекционных заболеваний. Полученная информация, после прохождения этой диагностики, позволяет поставить более точный диагноз пациенту и назначить наиболее эффективный курс лечения.
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Интерпретация результатов УЗИ сосудов головного мозга
Процедуру УЗИ выполняет врач-радиолог. Но нередко обнаруженная патология требует дополнительных методов визуализации или динамического наблюдения состояния. УЗИ исследования в динамике позволяют определить эффективность лечения и прогрессирование состояния.
Интерпретация
Интерпретация результатов УЗИ сосудов головного мозга имеет определенные критерии.
- Каждая клиника должна иметь критерии интерпретации, которые используются всеми членами технического и медицинского персонала.
- Диагностические критерии должны быть получены из литературы или из внутренней валидации, основанной на корреляции с другими методами визуализации или хирургической и / или патологической корреляции.
- В отчете УЗИ сосудов должны быть указаны категории стеноза внутренних сонных артерий, которые являются клинически полезными и приняты на национальном или международном уровне и основаны главным образом на критериях скорости и анализе формы волны. Стенозы выше 50% должны быть оценены с точностью до диапазона (например, от 50% до 69%, от 70% до почти окклюзии) или с числовой оценкой (например, 60% ± 10%), чтобы предоставить адекватную информацию для принятия клинических решений.
- Многочисленные факторы могут ложно увеличивать или уменьшать скорости (например, системное заболевание, сердечно-сосудистое заболевание, тяжелое контралатеральное заболевание или окклюзия, неполные окклюзионные стенозы). Простые критерии скорости могут быть недопустимы для молодого населения.
- В отчете должны быть описаны аномальные формы сигналов, если они есть.
- В отчете должно быть указано направление потока позвоночной артерии.
- Отчет может характеризовать бляшки в зависимости от лабораторных критериев интерпретации.
- В отчете должны быть описаны значительные несосудистые нарушения.
- Критерии для стеноза общей сонной и позвоночной артерии отличаются от критериев внутренней сонной артерии.
- Порог скорости, который указывает на внешний стеноз сонной артерии, не установлен. Может быть представлено простое описание, указывающее на стеноз, если он присутствует. Идентификация стеноза может быть основана на сужении серого и / или цветового потока, повышенной скорости прохождения стеноза и типичных постстенотических формах волны.
- Критерии скорости для стеноза после вмешательств могут потребовать различных критических показателей.
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
УЗИ тазобедренных суставов у грудничков и новорожденных: есть ли альтернативные способы исследования?
До введения в широкую практику УЗИ тазобедренных суставов у грудничков и новорожденных врачи ориентировались на 5 симптомов, которые стали классикой ортопедии:
1.Асимметричность кожных складок на внутренней стороне бедер. Широкая известность и доступность проверки симптома стала причиной ужаса многих родителей. Подобная асимметричность встречается у абсолютно здоровых младенцев, так что данный признак имеет значение только в совокупности с остальными.
2. Симптом щелчка (симптом Ортолани-Маркса). Врач-ортопед кладет малыша на спинку и разводит ножки согнутые в коленном и тазобедренном суставах на 90 градусов. В случае дисплазии при разведении раздается характерный щелчок, свидетельствующий о патологии. Опытный врач может выявить таким способом даже легкую степень дисплазии, поэтому данный симптом остается золотым правилом диагностики. Тем не менее, симптом щелчка нередко исчезает уже к концу второй недели жизни, и крайне редко сохраняется до 3 месяцев.
3.Ограничение отведения бедра на пораженной стороне. В норме согнутые ножки в коленном и тазобедренном суставах ножки новорожденного можно развести до горизонтальной плоскости. При дисплазии эта способность теряется. Симптом не выявляется при легкой дисплазии. Полезен в первые две недели жизни, особенно при односторонней патологии.
4.Относительное укорочение конечности на пораженной стороне (выявляется в положении на спинке при приведенных и согнутых в коленном и тазобедренном суставе ногах (ступня должна стоять на столе). Выявляется только в случае тяжелой деформации со смещением вышедшей из суставной впадины головки вверх.
5.Наружная ротация бедра. Во время сна ребенка родители могут заметить поворот одной ножки кнаружи. Крайне ненадежный симптом (при вывихах определяется не всегда, в то же время может выявляться и у абсолютно здоровых детей).
Таки образом, по сравнению с УЗИ тазобедренных суставов у грудничков и новорожденных, клинические симптомы дисплазии тазобедренного сустава имеют ограничения, связанные с возрастом малыша, и не всегда достоверны. Поэтому их сегодня используют только в качестве показания к дальнейшему обследованию.
Наиболее высокой диагностической ценностью обладает рентгенологическое исследование. Но его назначают исключительно по строгим показаниям (необходимость уточнения диагноза), в виду возможных, в том числе и отдаленных, неблагоприятных последствий для еще не сформировавшегося организма.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
По показаниям ультразвуковое исследование головного мозга у новорожденных (в возрасте до 1 месяца) проводится в следующих случаях:
- при родах на сроке до 36 недель,
- при родах кесаревым сечением,
- при наличии резус-конфликта (разный резус-фактор у мамы и ребенка),
- если у мамы были стремительные или затяжные роды,
- в случае, если ребенку проводились реанимационные мероприятия после родов,
- при массе тела новорожденного менее 2800 грамм,
- при оценке по шкале Апгар после родов менее 7 баллов,
- при ранее выявленной патологии головного и спинного мозга у плода,
- при подозрении на врожденную инфекцию,
- после внутриутробной гипоксии или гипоксии плода в родах,
- при наличии признаков родовой травмы нервной системы,
- при обнаружении кефалогематомы (скопления крови между костью черепа и надкостницей),
- при деформациях черепа у новорожденного или грудничка,
- если при осмотре врач обнаружил признаки повреждения нервной системы.
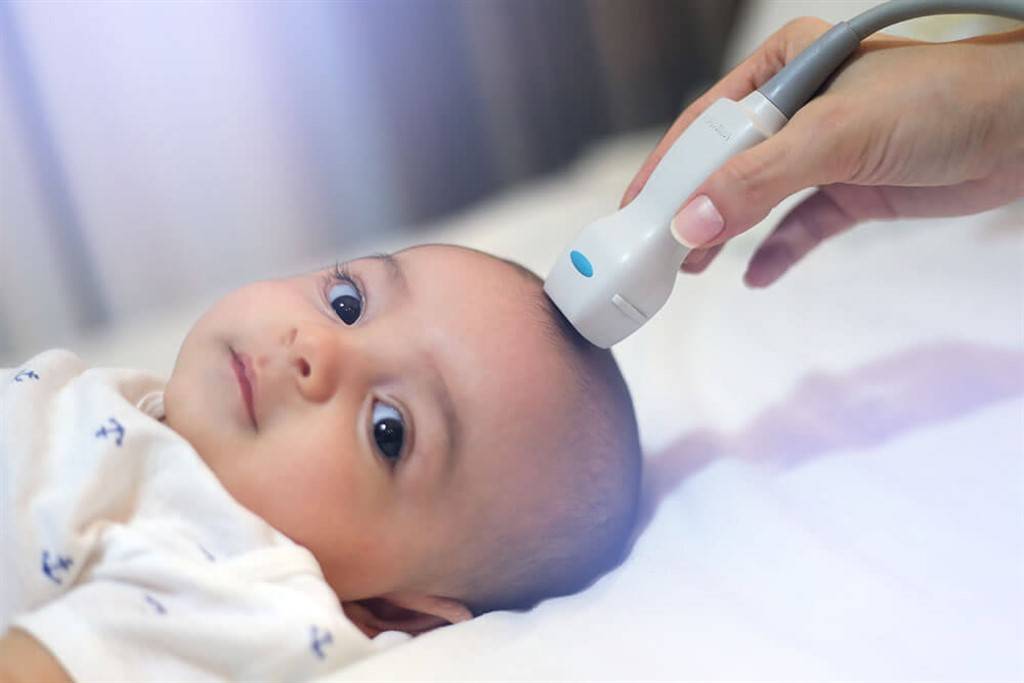
Когда надо проводить УЗИ головного мозга новорожденному ребенку:
В качестве профилактического (скринингового) метода диагностики для раннего обнаружения возможной патологии нейросонографию проводят в следующие сроки:
- 1-14-е сутки жизни новорожденного – в роддоме. Это исследование направлено на диагностику врожденной патологии, которая не была диагностирована у плода (пороки развития, кисты, опухоли и др.), а также возможных послеродовых осложнений (кровоизлияния, инфекция).
- В возрасте грудничка 3-4 месяца – в медицинском центре. Ко второму месяцу жизни младенца нормальным является увеличение объема внутримозговой жидкости (ликвора), а к третьему месяцу жизни начинают проявляться патологии, которые могли возникнуть во время родов. УЗИ головного мозга на этом этапе позволяет увидеть признаки возможных патологических состояний (гидроцефалия и др.). Патология, которая не был заметна при первом УЗИ головного мозга в возрасте до 1 месяца, проявится именно при втором исследовании.
При необходимости дополнительной диагностики, врач может назначить проведение компьютерной томографии – КТ или магнитно-резонансной томографии – МРТ.
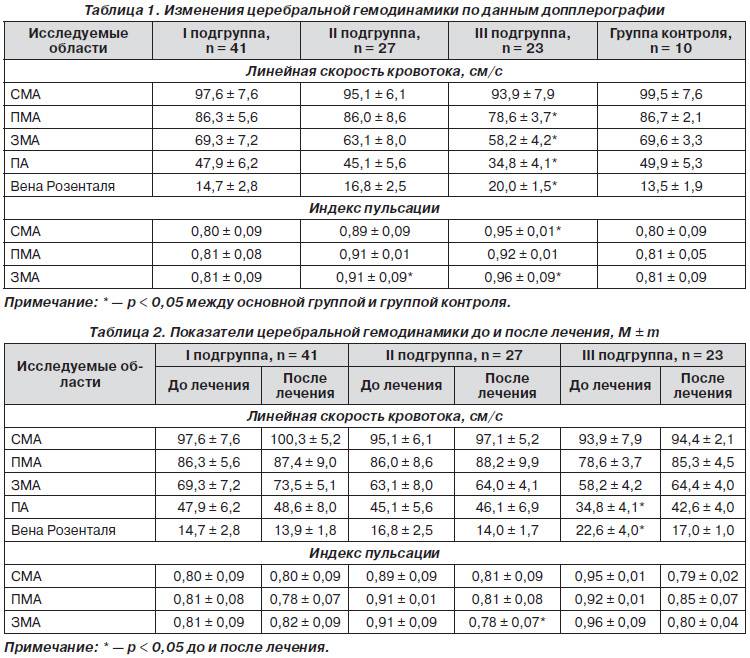
Изменения гемодинамики мозга, связанные с ростом и развитием ребенка
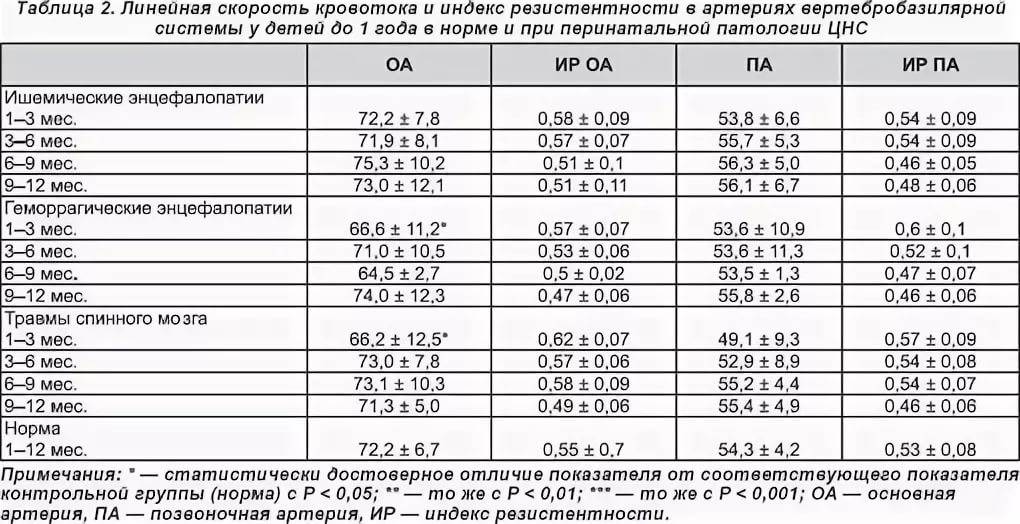
Показатели церебрального кровотока здорового новорожденного определяются, прежде всего, гестационным возрастом и наличием (или отсутствием) гемодинамически значимого функционирующего артериального протока. Персистенция последнего сопровождается сбросом крови в малый круг кровообращения с обеднением кровотока в сосудах мозга, что характеризуется низкой диастолической скоростью, а иногда и изменением систолической скорости. В норме с увеличением гестационного, постнатального возраста и веса на протяжении первых месяцев жизни отмечают постепенное повышение показателей ЛСК, снижение ИП и ИР в артериях и повышение средней скорости в крупных венозных коллекторах. Наибольшие изменения происходят на первые 2-4 сутки жизни, что связано с закрытием фетальных коммуникаций и постепенным снижением резистентности мозговых сосудов.
[], [], [], [], [], [], [], [], [], []
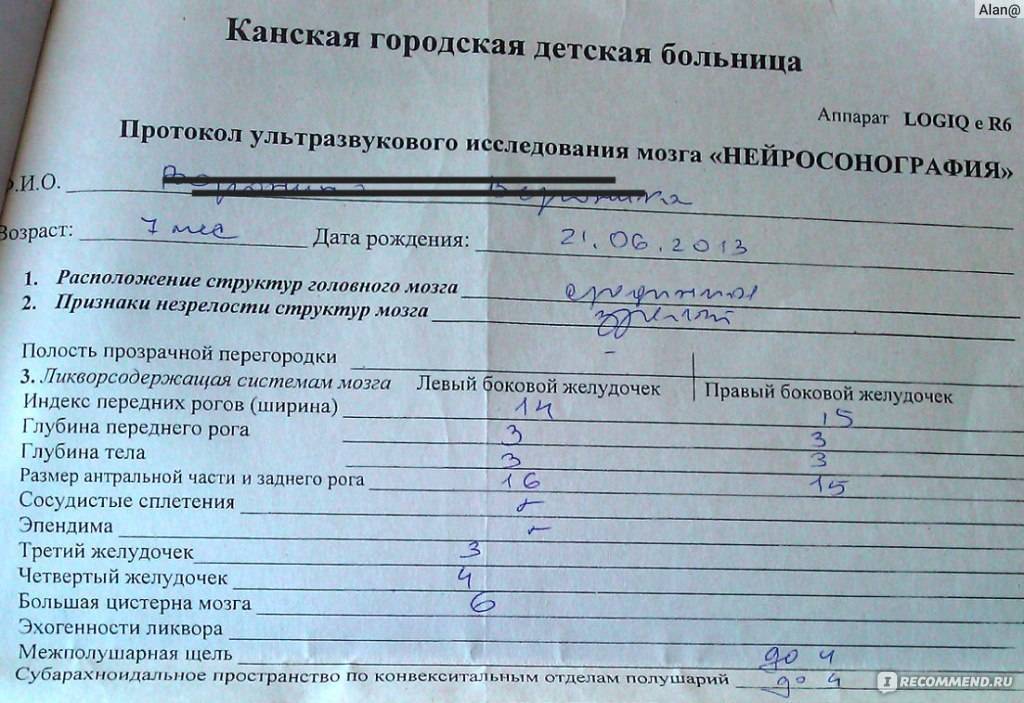
Расшифровка результата
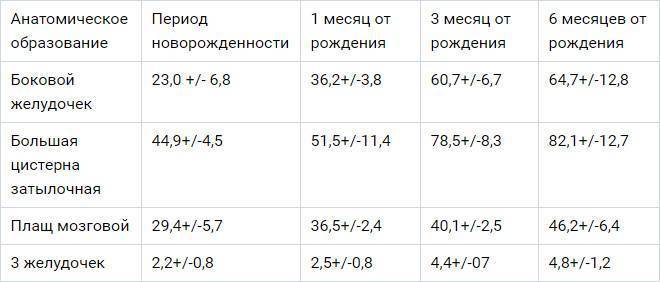
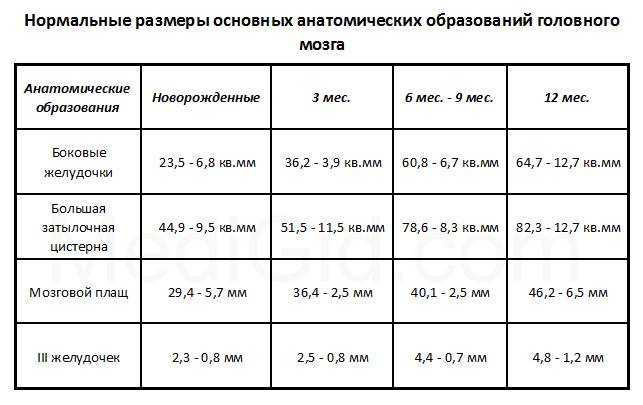
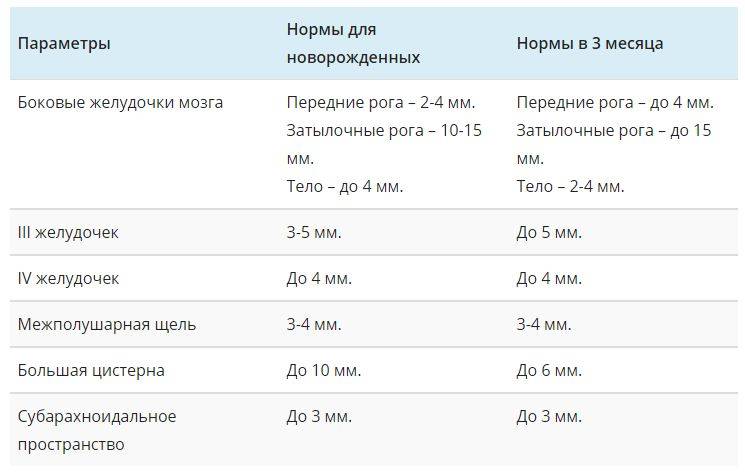
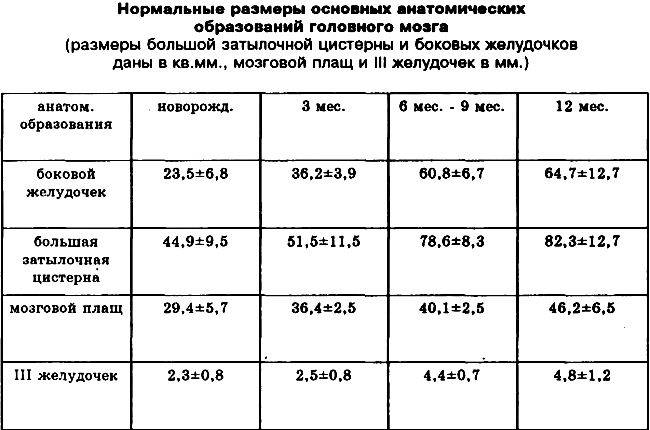
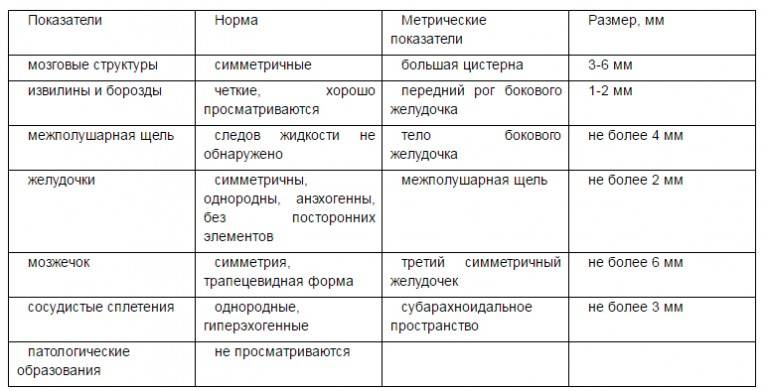
Данные УЗИ головного мозга у новорожденных рассматриваются в комплексе с тем, что показывают другие методы исследования. Норма сильно зависит от срока беременности, на котором родился малыш. Поэтому результаты УЗИ головного мозга новорожденных требуют тщательной расшифровки и сверки с таблицами нормативных показателей.
Тем не менее, УЗИ головного мозга имеет общие для всех детей нормативные показатели:
- Структура желудочков мозга однородна.
- Стволовые структуры без смещения.
- Извилины и борозды хорошо просматриваются.
- Симметричность мозговых структур.
- Подкорковые ядра и таламус имеют среднюю эхогенность.
Внутричерепные гематомы
Гематомы могут появиться в результате асфиксии во время родов или при внутриутробной гипоксии либо из-за механического воздействия на голову в процессе родов. Кровоизлияние диагностирует специалист при осмотре, УЗИ головного мозга подтверждает диагноз у новорожденных.
Внутричерепное давление
Целый ряд заболеваний, в том числе гидроцефалия, травмы, кровоизлияния, опухоль и различные инфекции, могут приводить к повышению внутричерепного давления. Диагноз ставится на основании комплекса данных, УЗИ головы новорожденного выполняется в качестве дополнительного обследования.
Гидроцефалия
Недуг приводит к повышению внутричерепного давления. Ребенок страдает головными болями, быстро устает. Без лечения гидроцефалия приводит к отставанию в физическом и психическом развитии. Нейросонография выполняется для диагностики заболевания в качестве дополнительного обследования.
Ишемия
Ишемия у новорожденных развивается в результате недостатка кислорода во время беременности или родов. В легкой степени заболевание приводит к чрезмерной возбудимости или подавленности ребенка. Более тяжелые формы характеризуются внутричерепной гипертензией и сильными судорогами
Тяжелая форма ишемии приводит к отеку мозга и коме.
Для здоровья малыша важно во время диагностировать заболевание и приступить к лечению. Для выявления недуга проводится исследование сосудов и УЗИ головного мозга новорожденного.
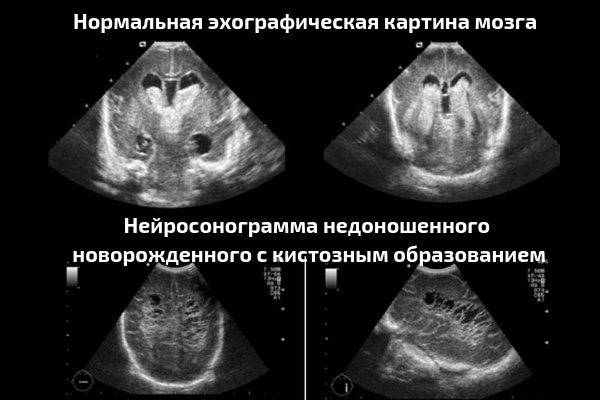
Кисты
Кистами называют заполненные жидкостью шарообразные полости, которые возникают на месте отмирания нервной ткани. Кисты могут появиться в различных областях мозга в качестве единичного новообразования или группой.
УЗИ головного мозга считается наиболее надежным методом диагностики подобных заболеваний для детей до года.
Показания к проведению УЗИ головного мозга ребенку
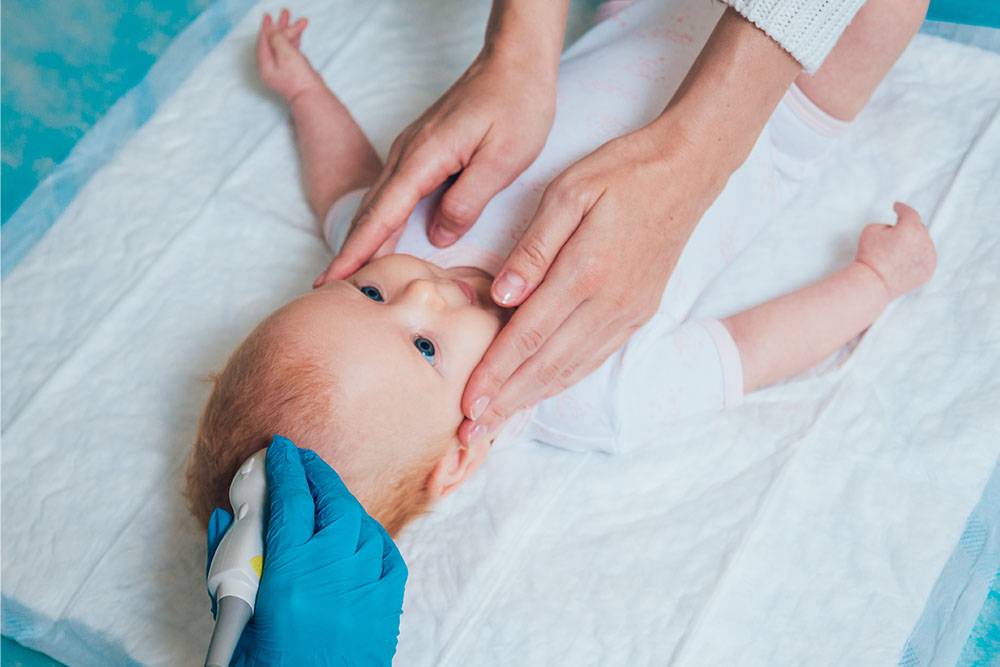
- измененная форма головы (наличие отеков, вдавленных участков и др.)
- необычное строение лица (широко расставленные глаза и высокое небо, искривление ушей, выдающаяся вперед верхняя челюсть и др.)
- быстрое увеличение окружности головы, не соответствующее возрасту ребенка
- выпуклые роднички (при рождении насчитывают 6 открытых родничком, но с возрастом их количество постепенно уменьшается). Выпуклые роднички могут быть признаком повышенного внутричерепного давления у младенца.
- наличие тремора, вздрагиваний, судорог
- частые и/или обильные срыгивания
- нарушение тонуса мышц, снижение двигательной активности
- отсутствие или слабая выраженность врожденных рефлексов, а также другие неврологические симптомы
- множественные пороки развития внутренних органов и/или костей
- травмы головы, полученные во время родов
- кислородное голодание малыша во время беременности или родов (гипоксия плода) или после появления на свет (асфиксия новорожденного)
- низкая оценка по шкале Апгар
- внутриутробная инфекция либо инфицирование ребенка в процессе родов
- беременность протекала с осложнениями (маловодие, многоводие, гестоз и др.)
- во время беременности будущая мама перенесла инфекционное заболевание, злоупотребляла курением или алкоголем, принимала нежелательные лекарственные препараты
- мама имеет хронические заболевания сердечно-сосудистой или дыхательной систем, болезни крови и др., которые могли привести к гипоксии плода во время беременности
- были сложные, преждевременные, затяжные или стремительные роды
- понадобилось проведение экстренного кесарева сечения
- ребенок родился с низким или, наоборот, очень большим весом и др.