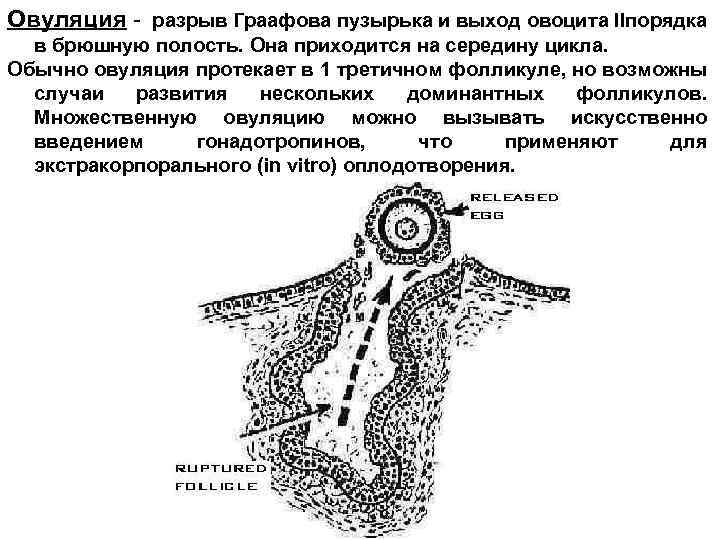
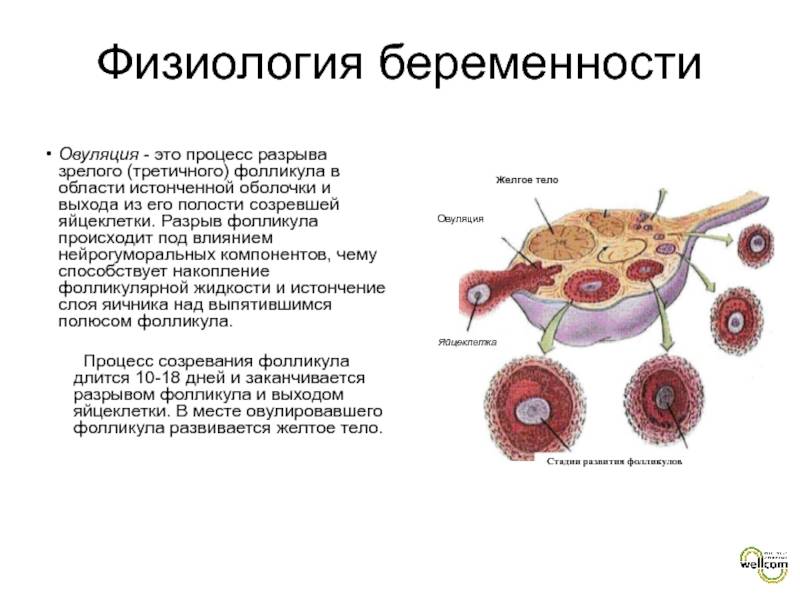
Препарат «Пурегон»
«Пурегон» относится к гонадотропным препаратам. Он стимулирует выработку половых гормонов ФСГ и ЛГ гипофизом. Препарат стимулирует рост нескольких фолликулов и делает возможным наступление овуляции у женщин в середине менструального цикла. Его применяют с целью естественного зачатия и в ходе проведения ЭКО.
Препарат вводят ежедневно по 50 МЕ на протяжении 7 дней. При отсутствии реакции яичников ежедневную дозу препарата увеличивают до тех пор, пока не будут достигнуты рост фолликулов или повышение уровня эстрадиола, который в свою очередь свидетельствует о достаточной реакции яичников. Оптимальным ежедневным увеличением концентрации эстрадиола в крови считается 40-100%.
Полученную таким образом дозу поддерживают до наступления преовуляции. Как правило, такое состояние достигается в течение 7-14 дней применения препарата. Далее введение препарата прекращается и овуляцию индуцируют при помощи ХЧГ.
Для стимуляции гиперовуляции в ходе проведения ЭКО применяют различные схемы применения препарата. В первые 4 дня пациенткам вводят по 100-225 МЕ «Пурегона». В дальнейшем врач определяет дозу препарата индивидуально в каждом отдельном случае.
Осложнения
Развитие осложнений – это всегда следствие некорректной или несвоевременной медицинской помощи.
К осложнениям внематочной беременности относится:
- Сильное кровотечение (при позднем обращении за помощью часто заканчивается геморрагическим шоком, вплоть до летального исхода);
- Разрыв фаллопиевой трубы (провоцирует синдром «острого живота» и требует экстренного хирургического вмешательства);
- Удаление маточной трубы (может привести к бесплодию);
- Удаление матки (при обширном патологическом процессе, заканчивается 100%-й бесплодностью);
- Повторная внематочная беременность (возникает в 20% случаев).
Вот почему так важно вовремя обращаться к гинекологу. Только своевременная диагностика и правильное лечение помогут избежать разного рода осложнений и сохранить репродуктивные органы, что особенно важно для тех женщин, которые в будущем планируют беременеть
Роддом «Лелека» – это современное лечебное учреждение, которое оказывает специализированную высококвалифицированную акушерско-гинекологическую и неонатологическую медицинскую помощь на уровне мировых стандартов.
К тому же, роддом “Лелека” – единственное медицинское учреждение в Украине, которое имеет Золотую медаль качества от аккредитационной комиссии Joint Commision International.
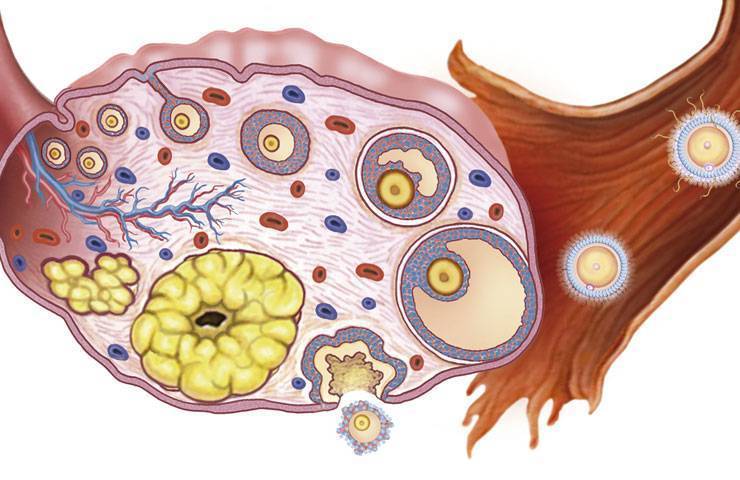
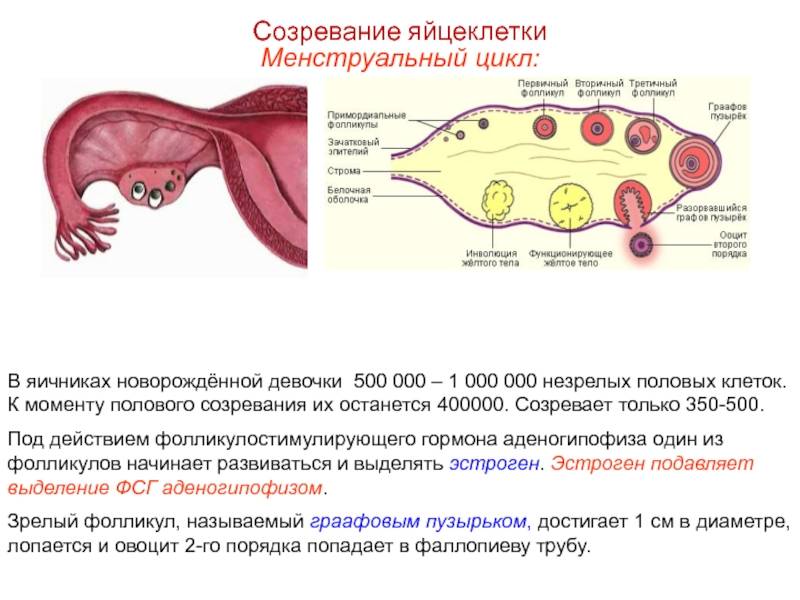
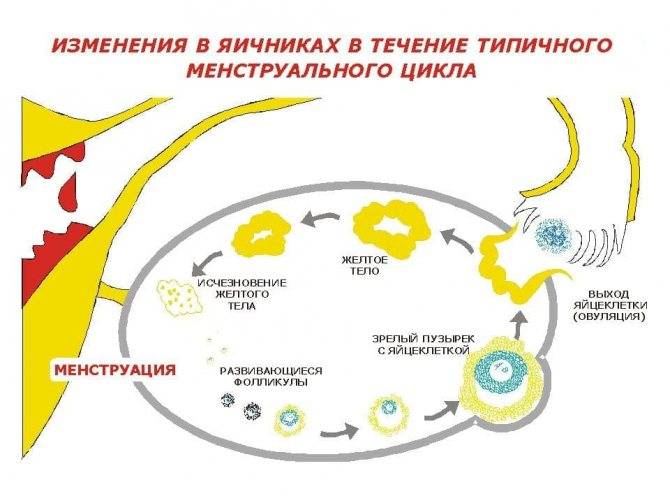
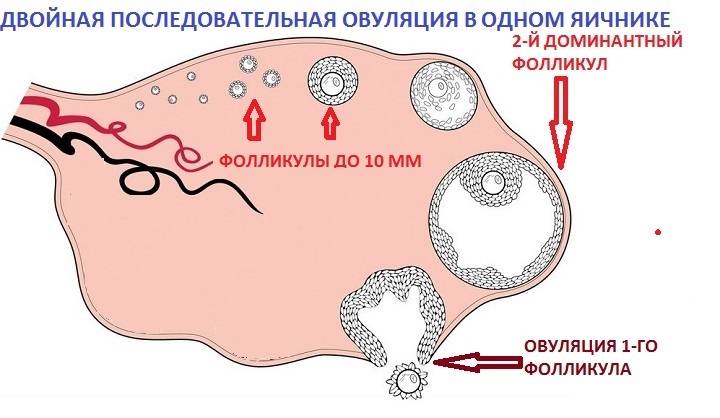
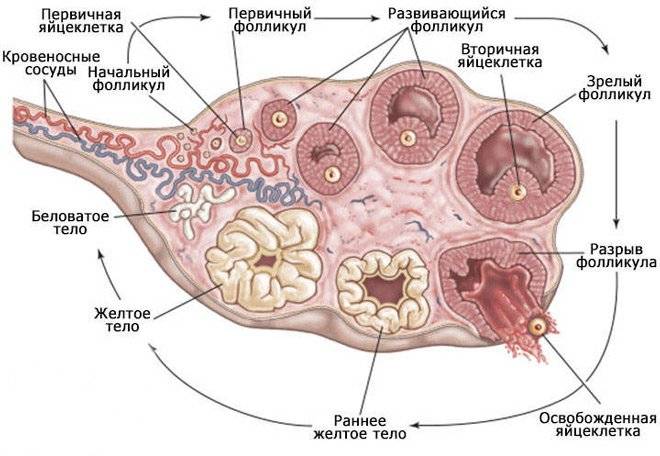
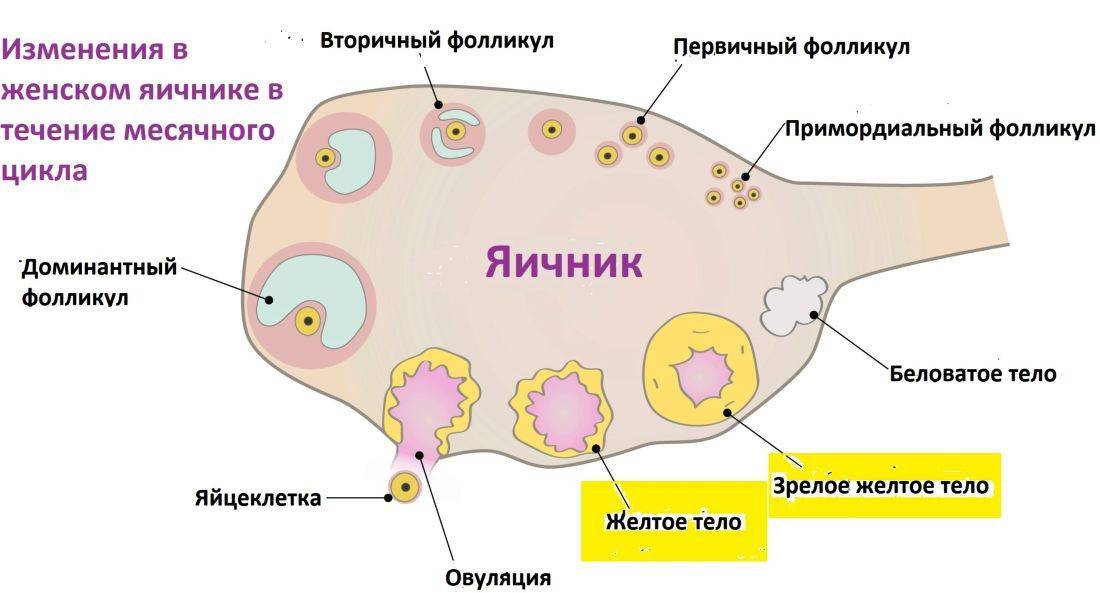
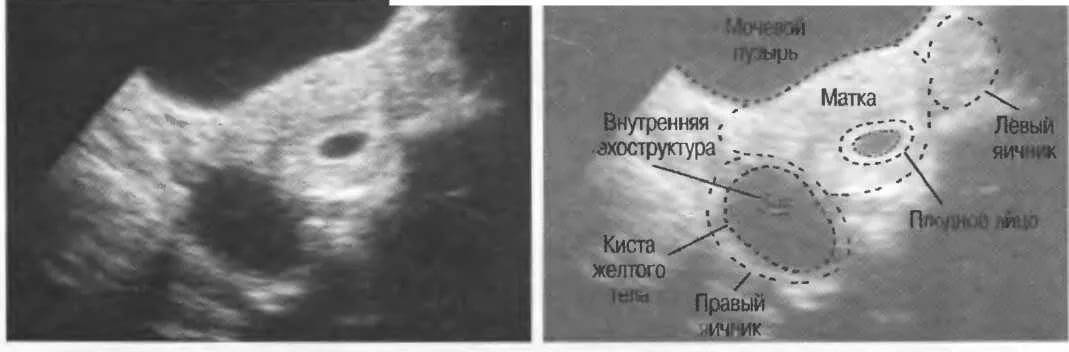
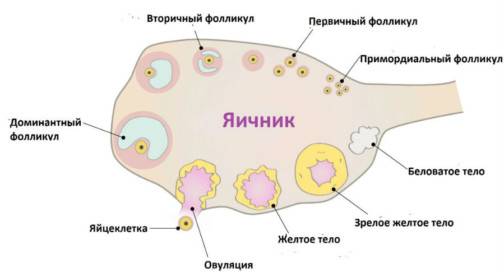
Причины мультифолликулярных яичников
Причин такого состояния может быть несколько. Среди основных:
- мультифолликулярность заложена на генетическом уровне;
- эндокринные заболевания, в частности, нарушение работы щитовидной железы;
- резкое изменение веса (женщина похудела или наоборот страдает ожирением);
- повышение уровня пролактина (чаще всего это происходит в период кормления грудью);
- прием гормонльных контрацептивов;
- половое созревание (данное состояние часто сопутствует подростковому возрасту);
- стрессы;
- нередко подобного рода изменения яичников происходят у совершенно здоровых женщин в первую неделю менструального цикла.

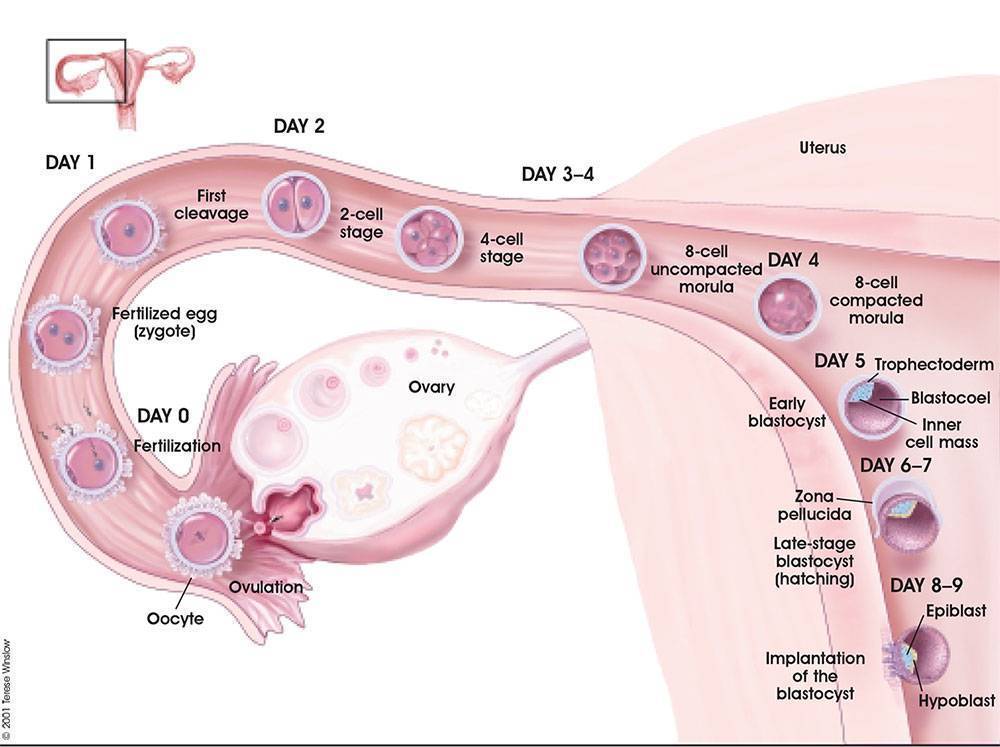
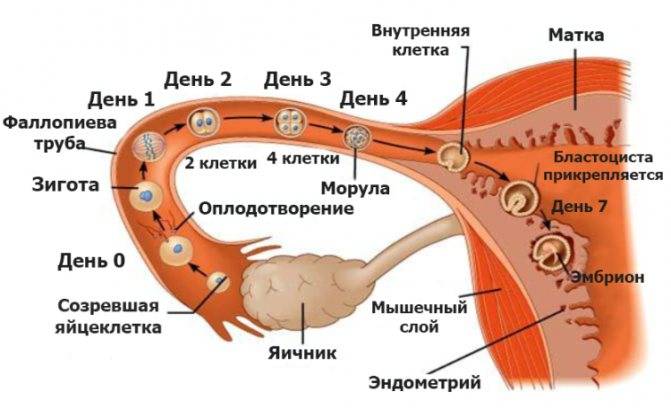
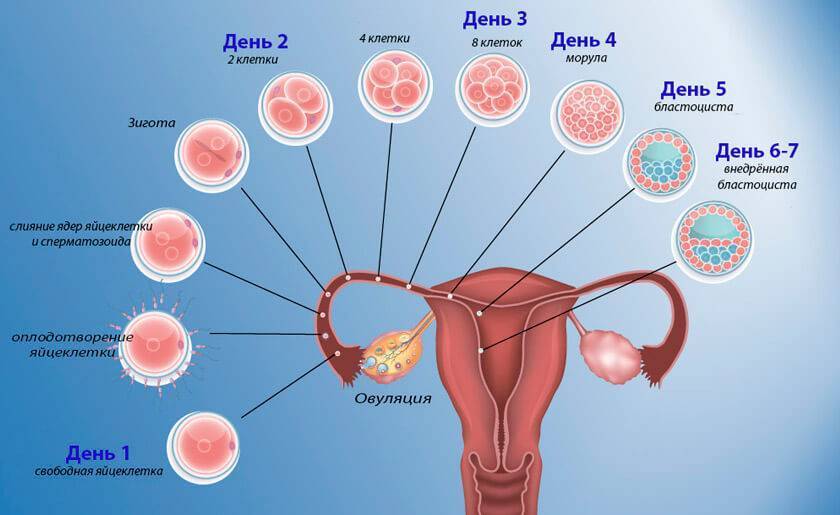
1 неделя после переноса эмбрионов – ощущения
Выраженность признаков беременности определяется стадиями развития эмбриона после переноса в полость матки:
- 1 день – оболочка вокруг бластоцисты лопается и она выходит наружу для дальнейшей имплантации в разрыхленный эндометрий;
- 2 день – оплодотворенная яйцеклетка касается стенки матки и готовится к проникновению внутрь слизистой;
- 3 день – бластоциста имплантируется и углубляется в мягкие ткани репродуктивного органа;
- 4 день – происходит формирование зародышевых листков, после чего бластоциста превращается в гаструлу;
- 5 день – гаструла врастает в эндометрий и начинает получать из него питательные вещества;
- 6 день – происходит первичное формирование плаценты и трубки, соединяющей плод с организмом матери;
- 7 день – эмбрион начинает выделять ХГЧ, стимулирующий дальнейшее внутриутробное развитие.
В пятый день после трансфера диплоидной клетки возможно усилению дискомфортных ощущений в области живота. Процесс внедрения гаструлы в эндометрий может быть болезненным и сопровождаться незначительными кровянистыми выделениями.
Обзор
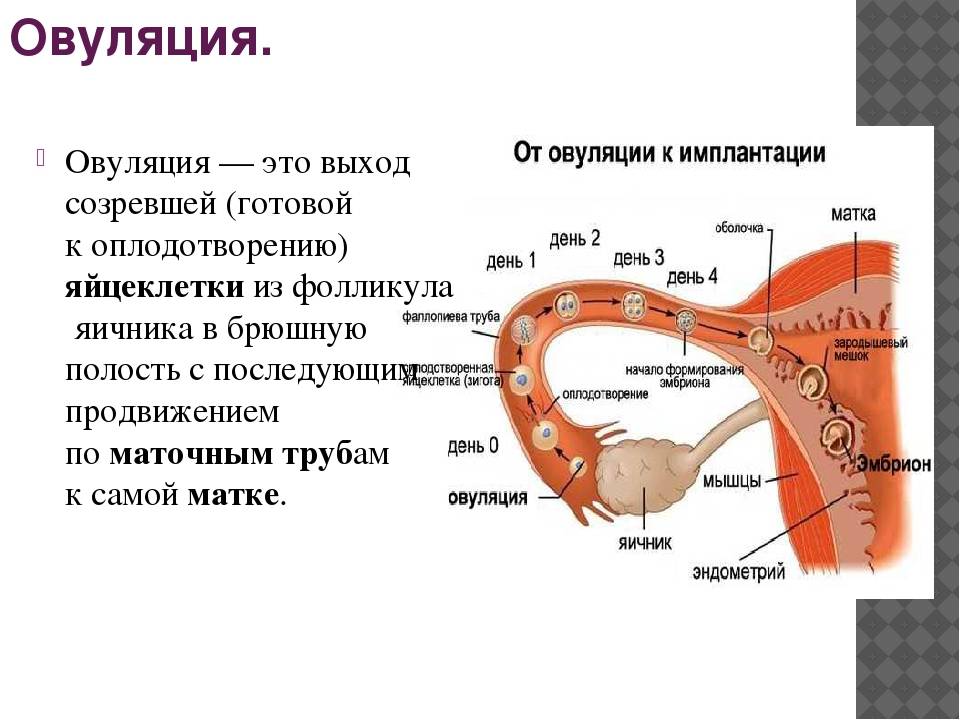
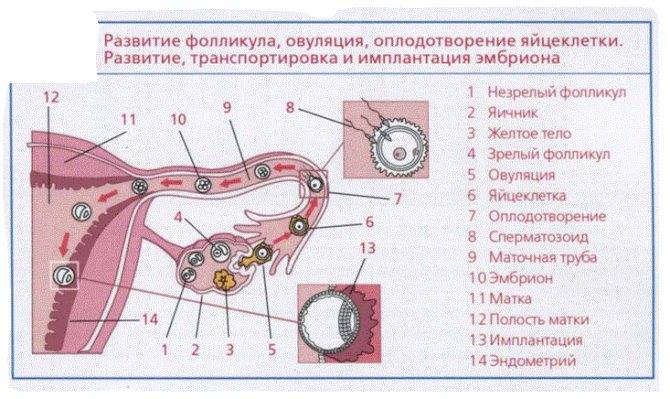
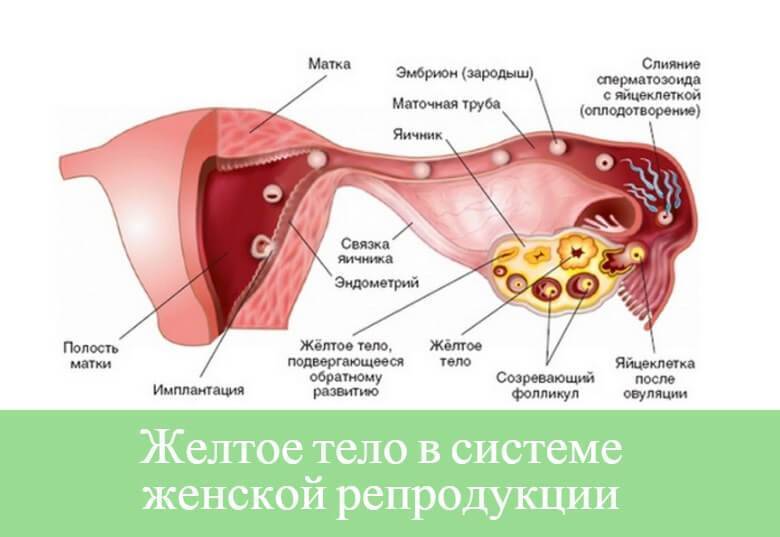
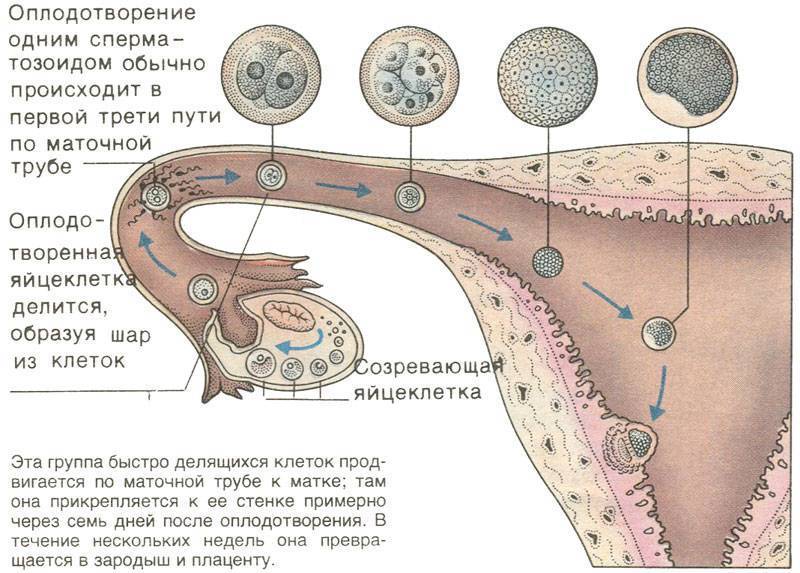
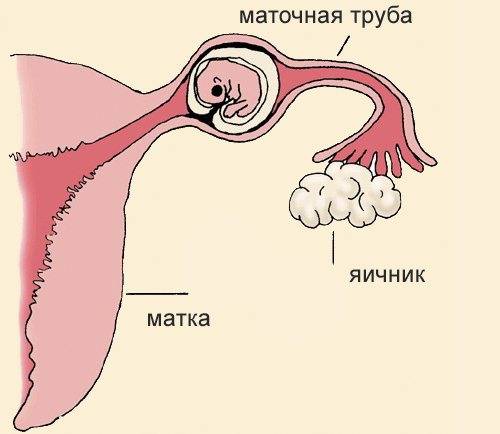
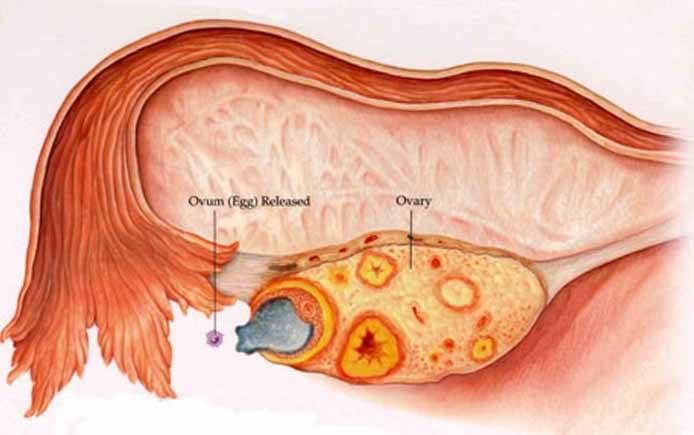
Внематочная беременность (эктопическая беременность) — прикрепление (имплантация) оплодотворенной яйцеклетки (зиготы) вне полости матки, обычно в одной из маточных труб.
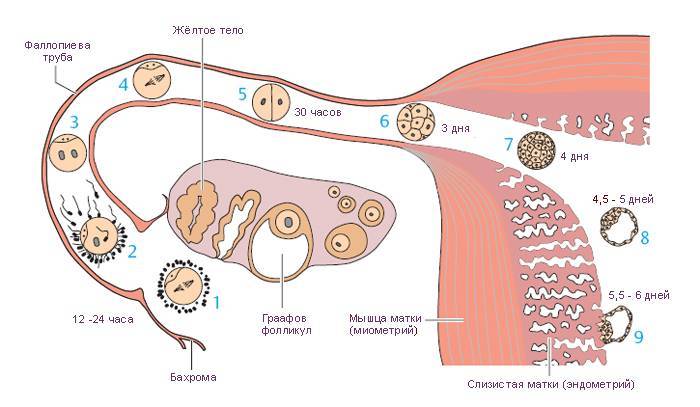
При нормальной беременности сперматозоид оплодотворяет яйцеклетку в одной из маточных труб, соединяющих матку с яичниками. Затем оплодотворенная яйцеклетка попадает в матку, прикрепляется к ее слизистой оболочке (эндометрию), начинает расти и развиваться.
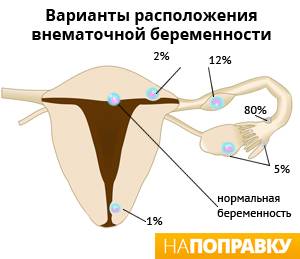 При внематочной беременности зигота имплантируется вне полости матки, чаще всего в одной из маточных труб (т. н. трубная беременность). Обычно это связано с повреждением трубы или нарушением ее функции. Реже (около 2% случаев) яйцеклетка прикрепляется к яичнику, остается в брюшной полости или спускается в шейку матки.
При внематочной беременности зигота имплантируется вне полости матки, чаще всего в одной из маточных труб (т. н. трубная беременность). Обычно это связано с повреждением трубы или нарушением ее функции. Реже (около 2% случаев) яйцеклетка прикрепляется к яичнику, остается в брюшной полости или спускается в шейку матки.
Пока эктопическая беременность прогрессирует (развивается), она не вызывает каких-либо заметных жалоб и обнаруживается лишь в ходе простого теста на беременность. Однако большинство женщин обращаются за медицинской помощью, когда беременность нарушается и появляются выраженные симптомы. Обычно это происходит на сроке 5–14 недель.
Рождение ребенка в результате внематочной беременности невозможно, и потеря плода может стать тяжелым ударом для женщины. Но если внематочную беременность не прервать, дальнейшее развитие яйцеклетки может привести к разрыву маточной трубы, что сопровождается обильным внутренним кровотечением, опасным для жизни.
Психологические проблемы
При экстракорпоральном оплодотворении основная нагрузка ложится на плечи женщины. Походы к доктору, прием лекарств, строгое соблюдение предписаний, беспокойство за малыша — все это может привести к плохому самочувствию, повышенной усталости, раздражительности. Такие проявления сугубо индивидуальны, и период долгожданной беременности может оказаться для будущей мамы очень счастливым.
Психологическая поддержка при ЭКО очень важна
У некоторых женщин, однако, появляются проблемы. У них снижается самооценка, возникает депрессия или повышенная тревожность. Иногда семейные пары скрывают, что в скором времени станут родителями и что зачатие произошло не естественным способом, не желая подвергаться «допросу» со стороны друзей и знакомых. Это трудно, так как именно в такой период мужчина и особенно женщина нуждаются в поддержке и одобрении со стороны окружающих.
Диагностика
Единых диагностических мероприятий для выявления бедного ответа яичников не существует. Методов диагностики десятки и каждый специалист подбирает способы определения исходя из индивидуальных особенностей пациентки и собственного опыта. Независимо от особенностей диагностики в клиниках, обязательными манипуляциями при подготовке к ЭКО являются:
- лабораторные исследования: определение концентрации эстрадиола, ингибина В, антимюллерова гормона;
- фолликулометрия (вагинальное УЗИ для отслеживания динамики роста фолликулов).
Немаловажную роль в диагностике играет техническое оснащение клиники. При наличии собственной лаборатории, специализирующейся на исследованиях в сфере репродуктивной гинекологии, и при наличии аппаратуры для тщательных осмотров, вероятность постановки точного диагноза (и, как следствие, наиболее эффективной схемы стимуляции) возрастает.
Возможна ли беременность с одной маточной трубой?
Если состояние второй фаллопиевой трубы пригодно для зачатия, то беременность после внематочной беременности с удалением трубы возможна. Оплодотворение яйцеклетки сперматозоидом происходит в просвете маточной трубы, поэтому если у женщины всего одна труба, но она проходима, то шансы забеременеть достаточно высоки.
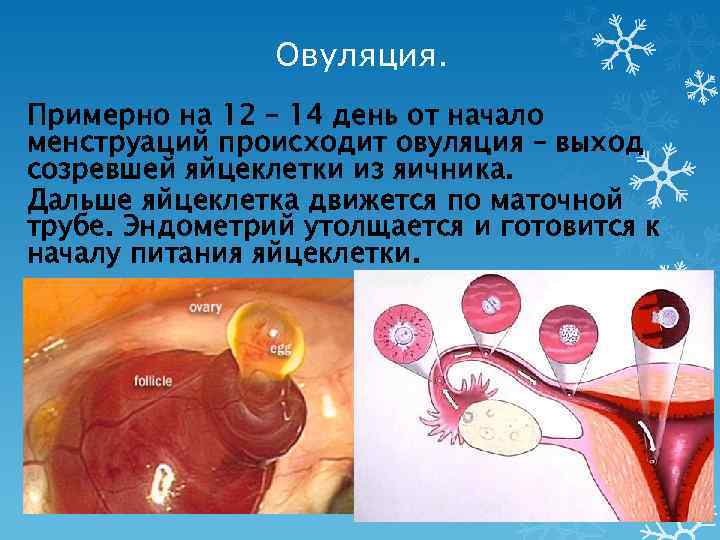
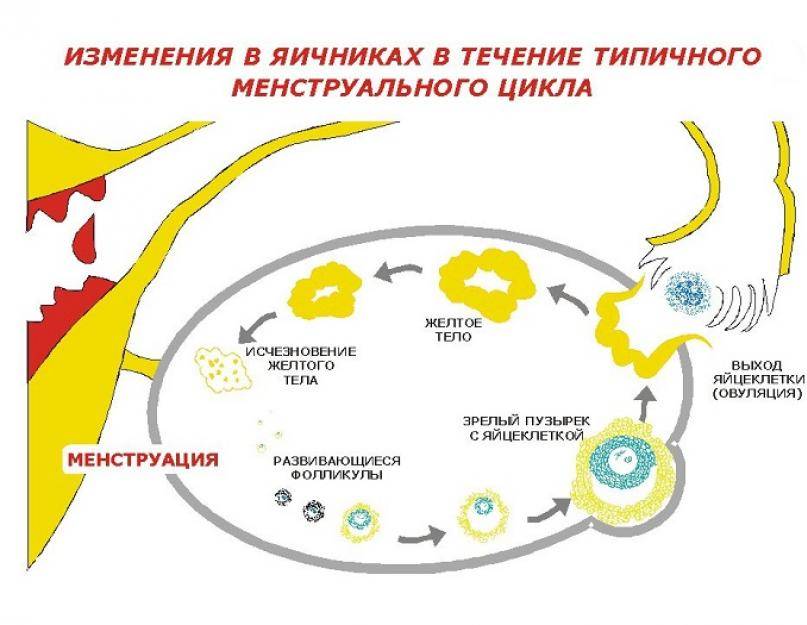
Овуляция у здоровой женщины происходит по очереди то в правом, то в левом яичнике, соответственно и зачатие может произойти, как в правой, так и в левой фаллопиевой трубе. Если один месяц вызревает яйцеклетка в яичнике справа, но правая труба удалена, то оплодотворение не произойдет. Однако в следующем месяце, когда овуляция в левом яичнике и левая маточная труба проходима – зачатие естественным путем и беременность с одной трубой может произойти.
Диагностика внематочной беременности
Самостоятельно диагностировать внематочную беременность невозможно. Поэтому при первых подозрительных симптомах нужно обратиться к гинекологу чтобы исключить внематочную беременность.
Своевременная диагностика в родильном центре «Лелека» позволит предотвратить опасные осложнения патологической беременности и поможет женщине сохранить репродуктивное здоровье.
При подозрении на внематочную беременность назначается:
- УЗИ органов малого таза, брюшной полости (трансвагинальное УЗИ на 25% информативней абдоминального).
- Лабораторная диагностика на ХГЧ и содержание прогестерона.
При нормальной физиологической беременности бета-субъединицы ХГЧ удваиваются каждые 1,5 суток, а ближе к 6-й неделе – каждые вторые сутки. При внематочной беременности уровень ХГЧ увеличивается с меньшей скоростью, что и свидетельствует о патологии.
Касаемо прогестерона ситуация аналогична, при нормальном течении беременности в ранние сроки уровень прогестерона в крови определяется свыше 25 нг/мл, при внематочной беременности – меньше 5 нг/мл.
Данные исследования информативны только в комплексе, по одному анализу крови нельзя отличить внематочную беременность от гибели плода, например, так как и в первом и во втором случае уровень ХГЧ и прогестерона будет практически одинаковым.
Критерии, на основании которых гинеколог должен заподозрить внематочную беременность:
- Уровень ХГЧ в крови от 1000 до 2000 МЕ/л;
- Выраженный абдоминальный синдром (боли внизу живота, ригидность мышц);
- На УЗИ зигота в полости матки не визуализируется.
При сочетании с положительным результатом теста на беременность.
Уколы ХГЧ во время беременности
В некоторых случаях, при угрозе выкидыша в анамнезе или после ЭКО, для поддержки беременности назначают таблетки или уколы ХГЧ непосредственно во время беременности (в первом триместре). Хорионический гонадотропин поддерживает жизнь желтого тела, которое вырабатывает прогестерон, необходимый для развития ребенка. Именно поэтому ХГЧ так интенсивно увеличивается в первом триместре: до тех пор, пока плацента не сможет синтезировать прогестерон в необходимом количестве самостоятельно, что происходит к 12-ой неделе.
Дозировка и длительность введения поддерживающих препаратов будет отличаться в каждом индивидуальном случае.
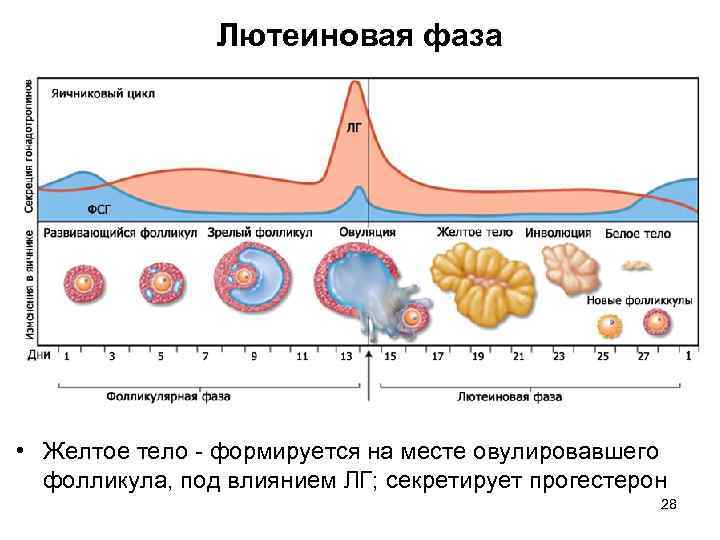
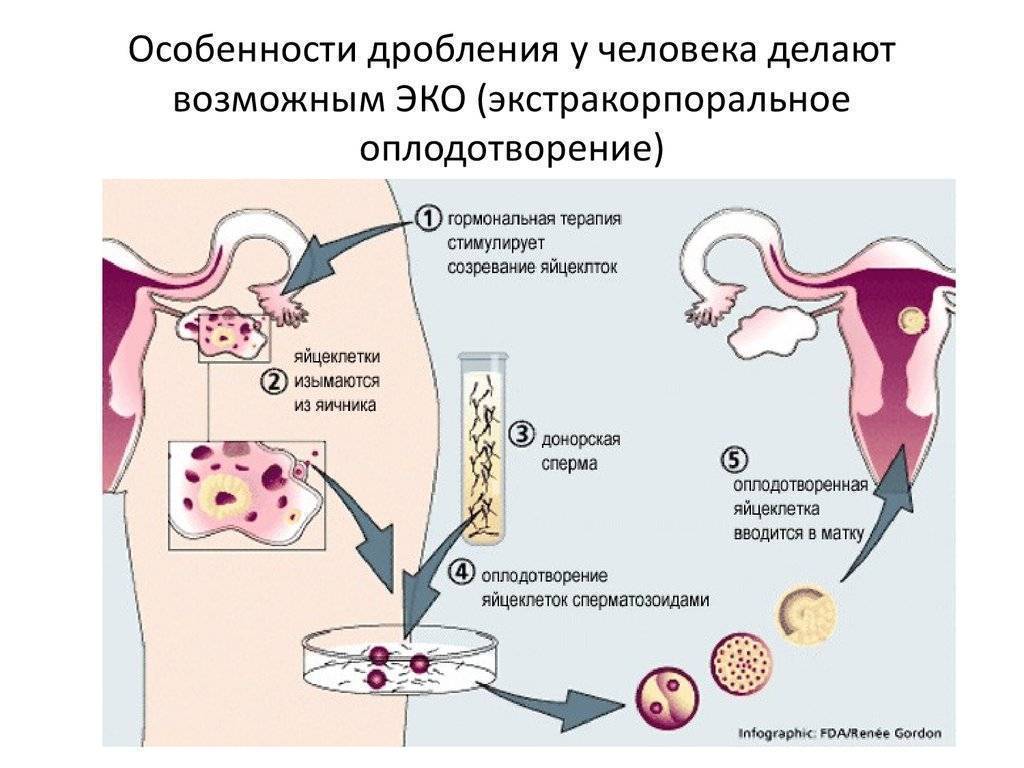
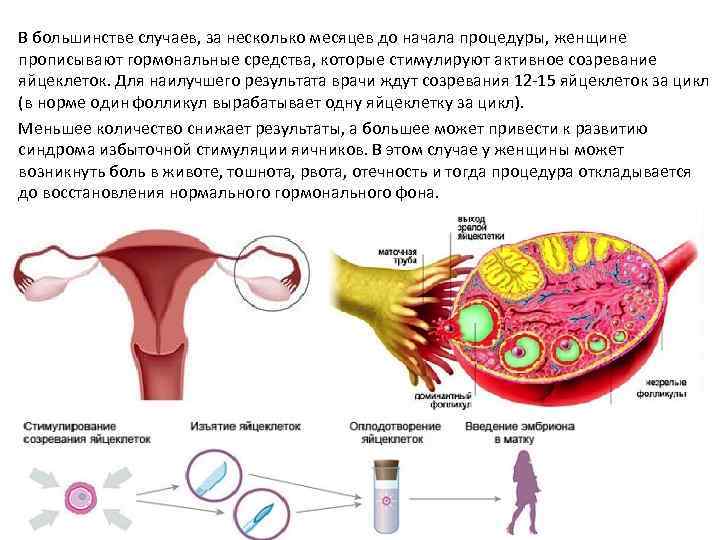
Экстракорпоральное оплодотворение
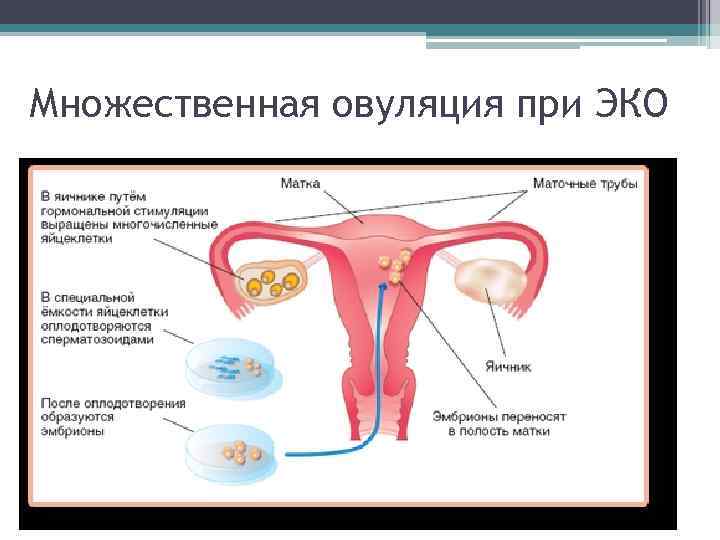
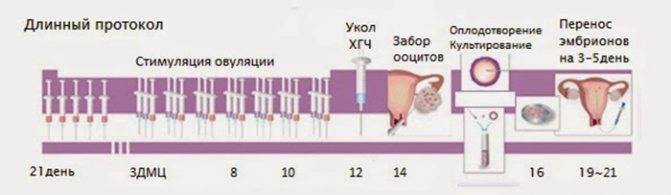
При проведении экстракорпорального оплодотворения стимуляция овуляции проводится для получения максимального количества зрелых яйцеклеток. Этот процесс называется суперовуляция. Существует несколько способов (протоколов) проведения ЭКО. Тем не менее, в любом из них используются гонадотропные препараты, которые стимулируют рост фолликулов и яйцеклеток, а также укол ХГЧ. Способы проведения ЭКО будут отличаться продолжительностью и дозировкой препаратов. Выбор необходимого протокола ЭКО осуществляется лечащим врачом исходя из состояния здоровья пациентки.
Длинный протокол ЭКО начинается с введения блокаторов гипофиза – препаратов гонадотропин рилизинг-гормонов. Это необходимо для контроля естественного гормонального фона женщины.
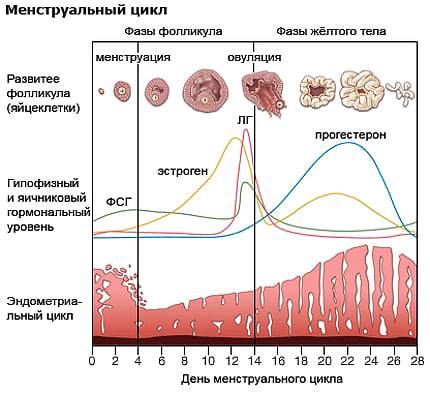
С 3-5-го дня менструального цикла назначают гонадотропные препараты, стимулирующие рост фолликулов. Эти препараты будут содержать синтетические аналоги фолликулостимулирующего гормона, который в норме вырабатывается гипофизом. Дополнительно может быть назначен лютеинизирующий гормон, который необходим для предотвращения преждевременной овуляции.
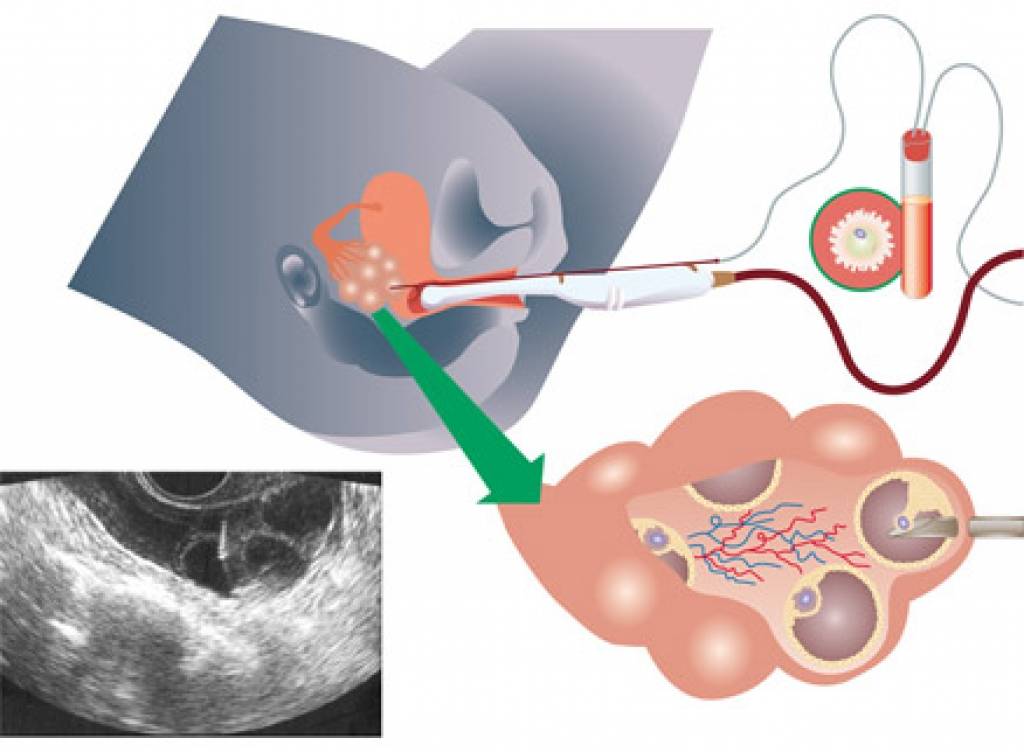
Когда фолликулы созрели (что определяется при помощи УЗИ), женщине назначают укол ХГЧ. После укола ХГЧ проводят пункцию яичников примерно через 36 часов (более точные сроки определяет лечащий врач в каждом индивидуальном случае). Пункция яичников представляет собой малоинвазивную процедуру, при помощи которой производят забор яйцеклеток
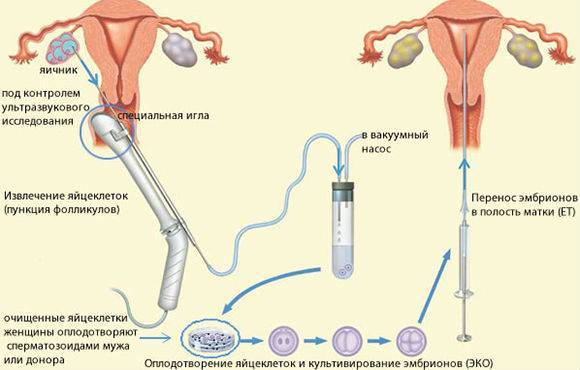
Во время ЭКО важно получить яйцеклетки до их непосредственного выхода в брюшную полость, иначе в дальнейшем их забрать практически невозможно и стимуляцию необходимо будет повторять заново. Процедуру осуществляют под общим наркозом, поэтому предварительно нельзя есть (за 6-8 часов) и пить (за 2 часа)
Во время проведения пункции женщине через влагалище под контролем УЗИ вводят специальную иглу к яичникам. Когда игла достигнет созревшего фолликула, производят забор яйцеклеток с фолликулярной жидкостью. Манипуляцию повторяют с каждым созревшим фолликулом.
Для дальнейшего проведения ЭКО мужчина должен предоставить спермоматериал, который был получен в день пункции. Если используется сперма донора, она должна быть готовка к эксплуатации в этот же день.
Отобранные яйцеклетки и специально обработанный эякулят помещают на среду в чаше Петри для оплодотворения. Среда в чаше Петри максимально приближена по составу к естественной среде маточных труб, где должно происходить зачатие. После оплодотворения наиболее качественные зиготы продолжают культивировать до достижения ими стадии бластоцисты. Культивация продолжается 3-5 дней.
Далее эмбрионы пересаживают в матку женщины для дальнейшей имплантации и развития. Обычно пересаживают 1-2 эмбриона, что увеличивает вероятность положительного исхода проведения ЭКО.
В Калининграде ЭКО и другие методы репродуктивных технологий можно сделать в клинике «Центр ЭКО», специалисты которой успешно занимаются устранением бесплодия любой этиологии.
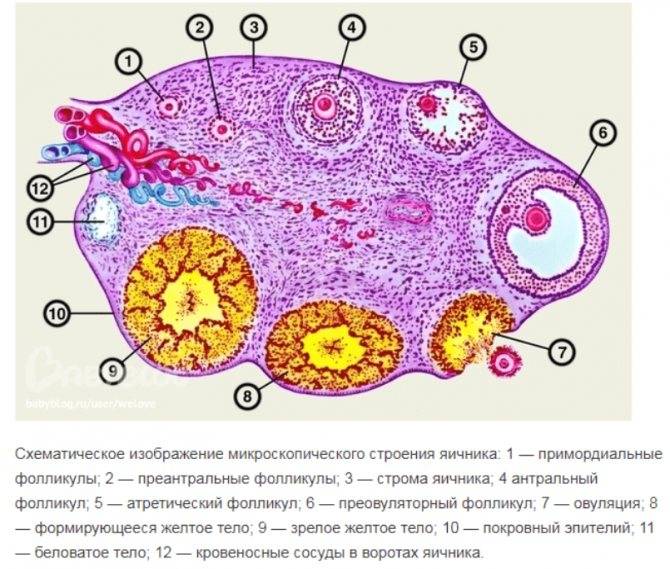
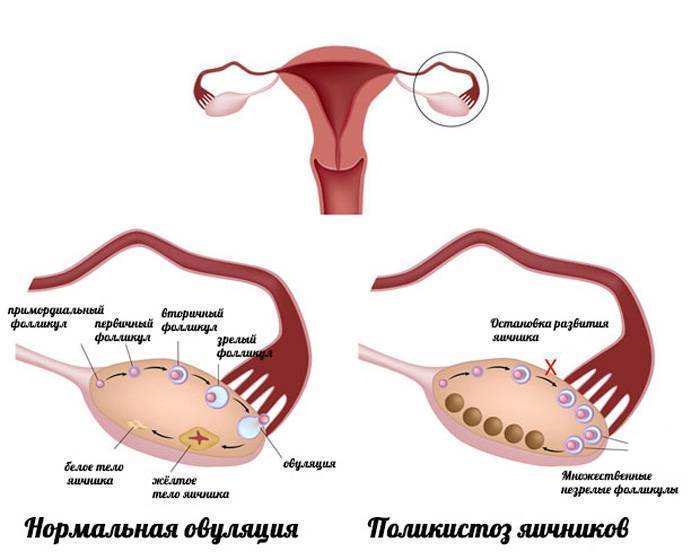
Мультифолликулярность и поликистоз
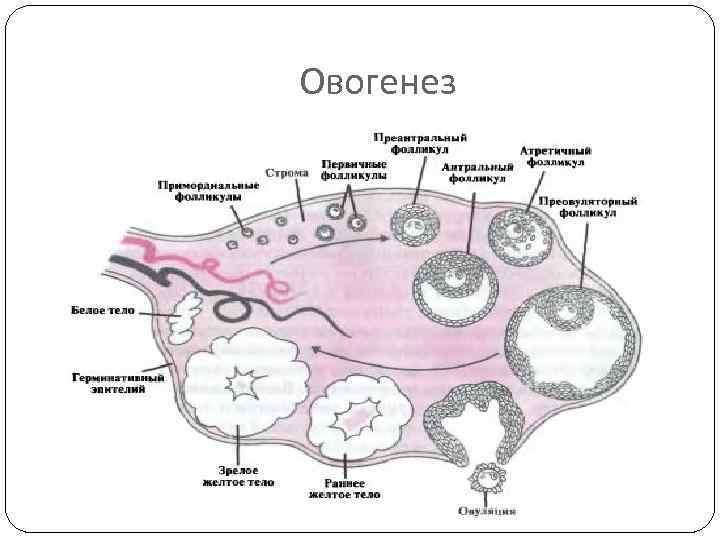
Поликистоз может стать следствием мультифолликулярности, но никак не ее синонимом, а, во-вторых, никакого отношения к кистам он не имеет. По данным многих исследований, примерно каждое третье-четвертое УЗИ выясняет у обследуемых женщин мультифолликулярные яичники – отсюда понятно, что данное состояние не является редким и каким-то очень особенным. В то время как диагноз «поликистоз яичников» имеют около 3-4% женщин.
Различие между этими двумя диагнозами состоит в следующем:
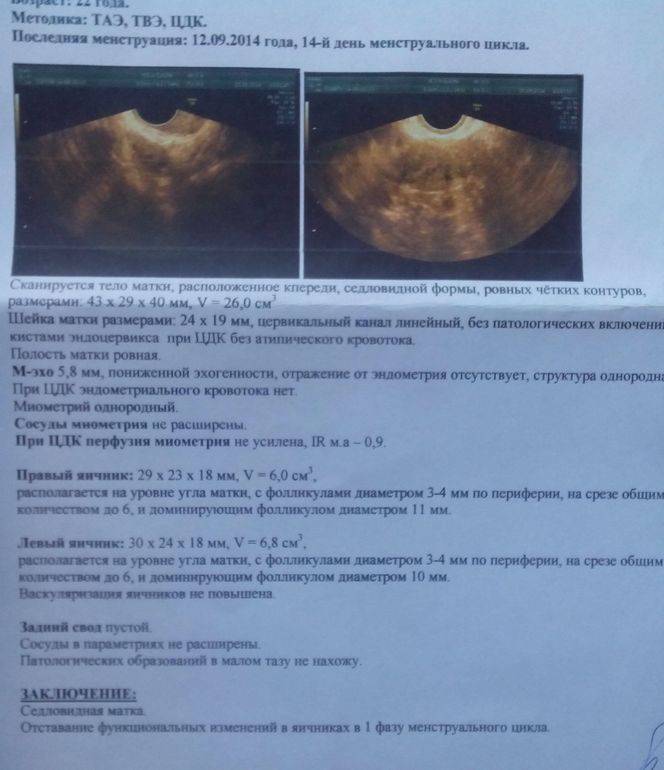
- Эхогенность – определяет плотность ткани исследуемого органа. При МФЯ эхогенность яичников не превышает эхогенность матки. При СПКЯ она намного выше, ткани яичника намного плотнее тканей матки.
- Размер яичников – при МФЯ яичники в объеме чуть больше нормы. Часто значения бывают на отметках 34 – 37 мм длина и 18 – 22 ширина. При СПКЯ длина яичника всегда составляет больше 40 мм, опытный узист в таком случае даже до замеров определит, что они сильно увеличены.
- Гормоны ДЭГА и 17-ОН прогестерон – это мужские гормоны, продуцируемые корой надпочечников. При МФЯ их значения сохраняются в пределах нормы (допустимо даже если они на верхней границе нормы). При СПКЯ уровень этих гормонов всегда повышен.
- Размеры фолликулов – оба диагноза предполагают множественные фолликулы в яичниках, но при МФЯ их диаметр не превышает 9 мм. При СПКЯ многие из этих фолликулов достигают больших размеров, но при этом ни один не может совулировать.
- Толщина капсулы фолликула – при СПКЯ капсула фолликула всегда сильно утолщена. Поэтому даже если в нем и созревает яйцеклетка, то она не имеет возможности выйти наружу даже в том случае, если в организме женщины при этом вырабатывается достаточное количество гормона ЛГ. Таким образом образуется фолликулярная киста. При МФЯ такие кисты тоже бывают, но гораздо реже (не более 2 раз в год).
- Расположение фолликулов – на аппарате УЗИ отчетливо видно где локализуется фолликулярный аппарат. При МФЯ антральные фолликулы расположены диффузно. При СПКЯ они почти всегда расположены по периферии, в форме ожерелья.

Лечение ановуляции
Можно ли вылечить ановуляцию, решает врач гинеколог-эндокринолог, который занимается подобными патологиями. Перед доктором ставятся две важнейшие задачи:
- как лечить собственно ановуляцию и восстановить цикл;
- как помочь женщине забеременеть (индукция беременности). Ановуляция и беременность не исключают друг друга.
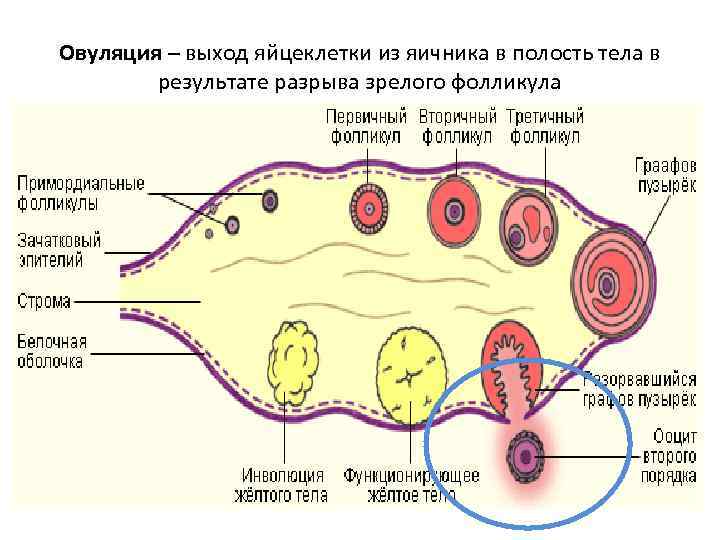
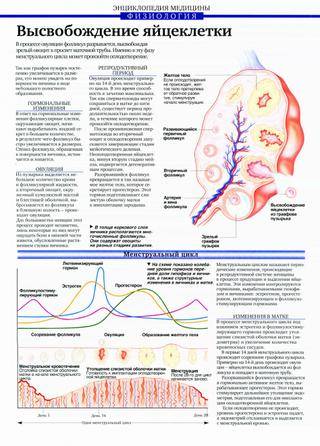
Для стимуляции созревания и выхода яйцеклетки существует несколько методов.
Медикаментозное лечение ановуляции
Как лечить ановуляцию медикаментозно? Терапию начинают со следующих групп препаратов:
Кломифена цитрат, которыйсвязывается с эстрогеновыми рецепторами, стимулируя выработку ФСГ и ЛГ гипофизом и вызывает рост фолликула в яичнике. Если у женщины отсутствуют месячные, то проводят формирование цикла с помощью прогестинов, например, дюфастона в течение 5-12 дней. При приеме кломифена в 5-8% случаев возможны многоплодные беременности.
Ингибиторы ароматазы временно снижают уровень эстрогенов, стимулируют выработку ФСГ. Назначают анастрозол или летрозол в течение 5 дней, начиная с любого дня при ановуляции. Возможна гиперстимуляция яичников и развитие более чем одного фолликула.
Препараты, повышающие чувствительность к инсулину. Инсулинорезистентность часто сопутствует синдрому поликистозных яичников и не всегда поддается лечению кломифеном. В этом случае возможно использование метформина в течение 4-6 месяцев.
Гонадотропины, содержащие ФСГ и ЛГ. Эти препараты вводят инъекционно. Гонадотропины показаны в случаях, когда гипофиз вырабатывает недостаточное количество собственных гормонов. Лечение начинают со 2 дня цикла в течение 7-12 дней с коррекцией дозы по данным уровня эстрогена и УЗИ-мониторинга яичников.
Хорионический гонадотропин человека (ХГЧ). По своему строению сходен с ЛГ, поэтому введение ХГЧ имитирует естественный выброс ЛГ и вызывает овуляцию. Часто используется вместе с введением гонадотропинов или ингибиторов ароматазы, овуляция обычно происходит через 36 ч после инъекции.
Бромокриптин и каберголин используют при избыточной выработке пролактина гипофизом. Излишнее количество пролактина тормозит высвобождение ФСГ и ЛГ, что приводит к отсутствию роста доминантного фолликула. Бромокриптин снижает высокий уровень пролактина в 90% случаев, его назначают ежедневно, а каберголин – дважды в неделю.
Гонадотропин-рилизинг-гормон (гонадолиберин). В норме этот гормон гипоталамуса регулирует выброс гипофизом ЛГ и ФСГ, выделяется он ритмично, 1 раз в полтора часа. В лечебных целях с помощью специальной помпы вводят небольшие дозы гормона подкожно или внутривенно, имитируя естественный ритм выработки.
Аналоги гонадтропин-рилизинг гормона – искусственно синтезированные вещества часто имеют длительный период действия (депо-формы) и вводятся инъекционно (лейпролерин, трипторелин, нафарелин, гозелерин). Препараты не могут простовоспроизводить естественный ритм выброса женскихгормонов, поэтому сначала происходит повышение уровня ФСГ и ЛГ, а затем при длительном применении возникает угнетение выработки половых гормонов.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
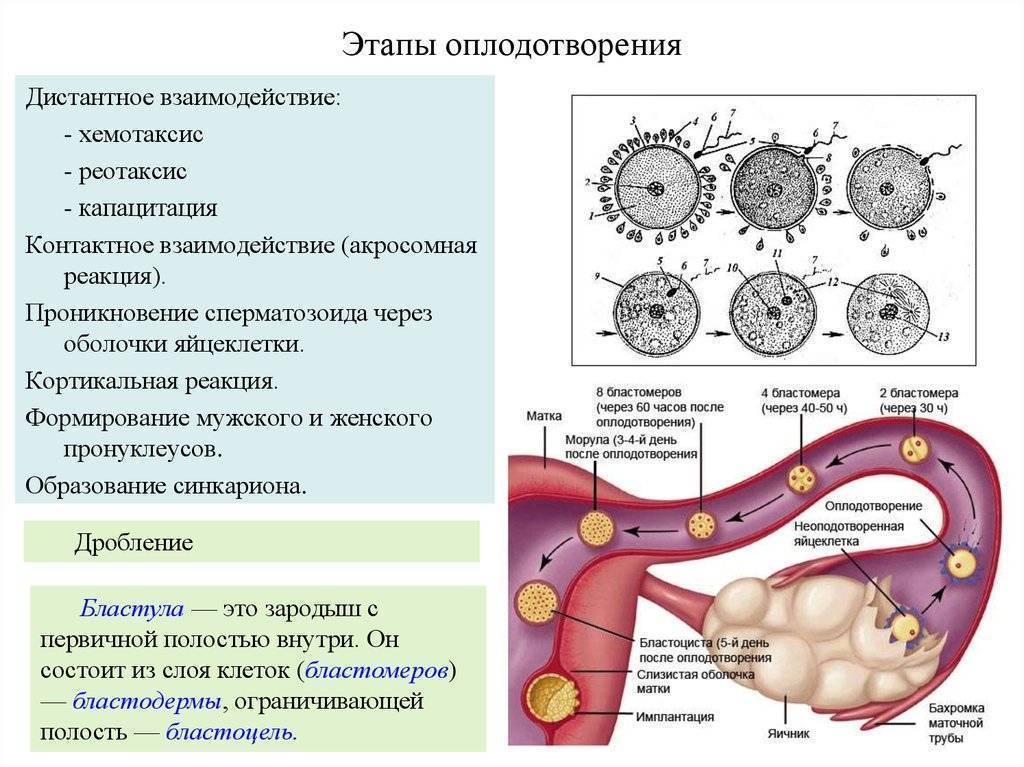
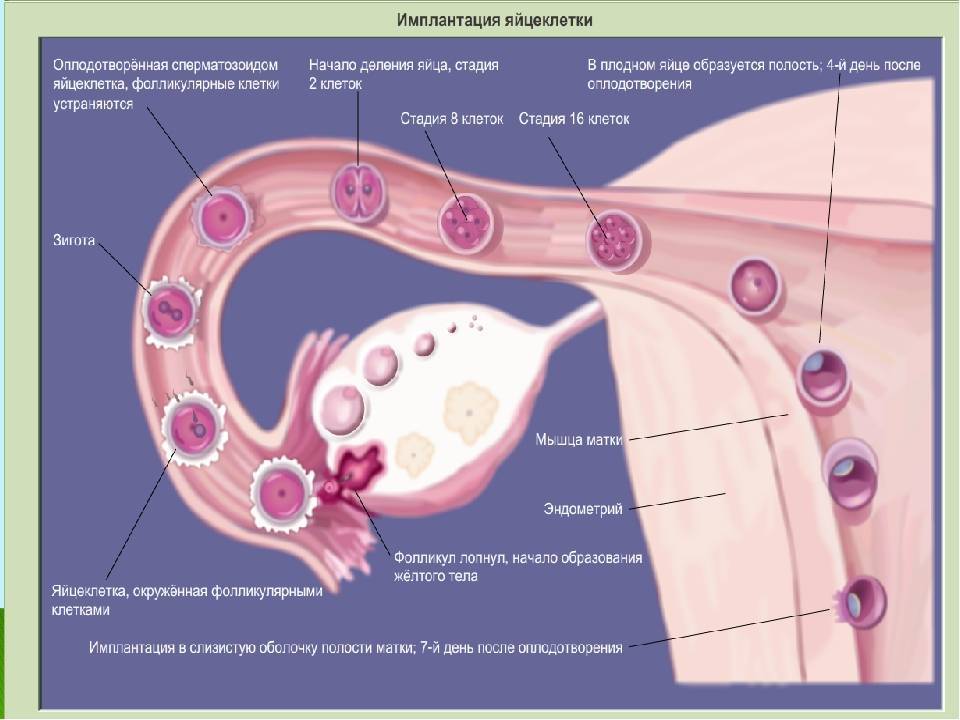
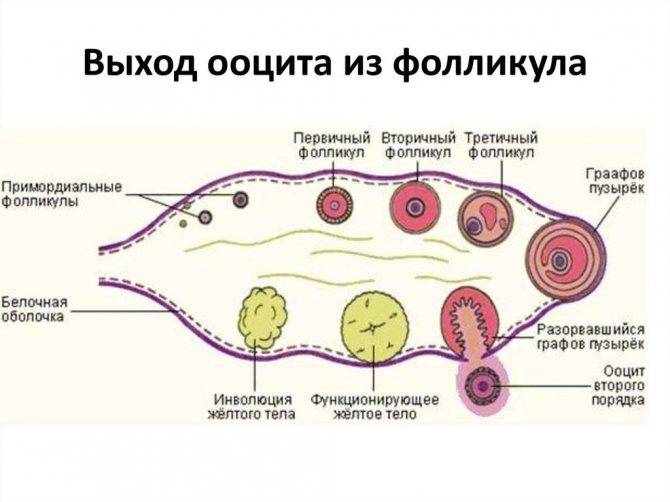
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
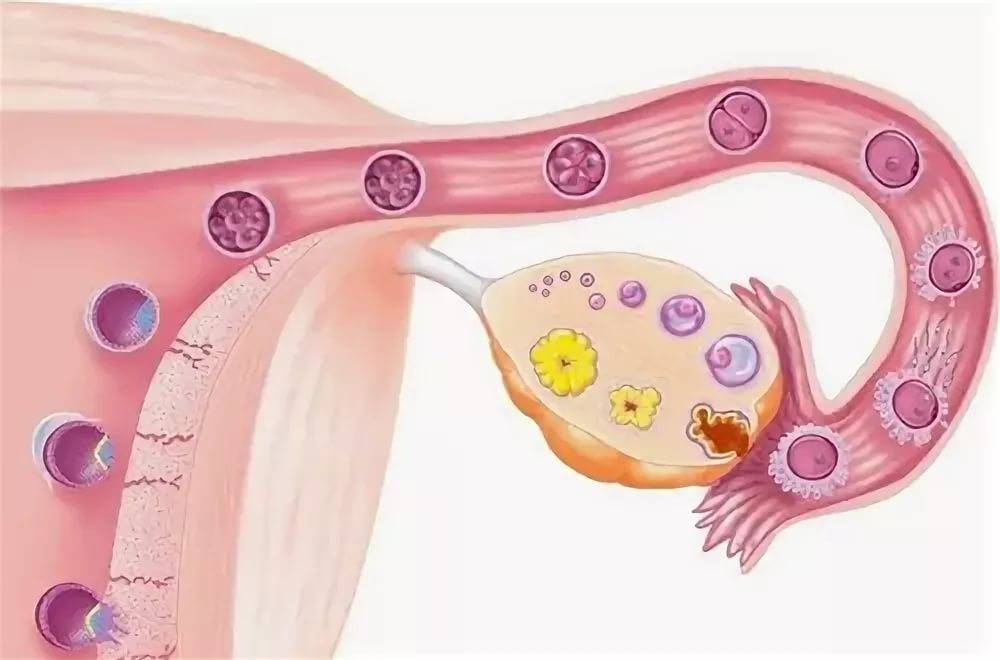
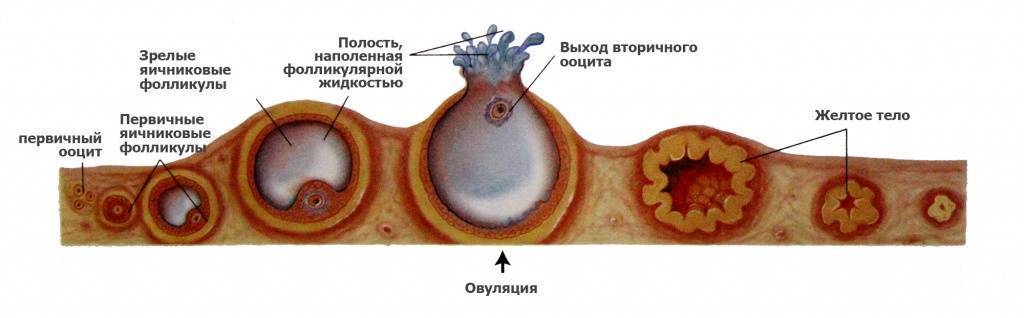
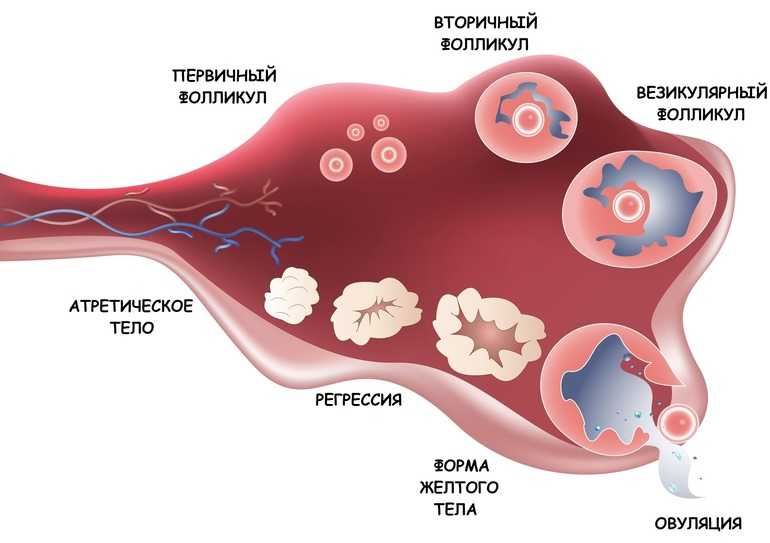
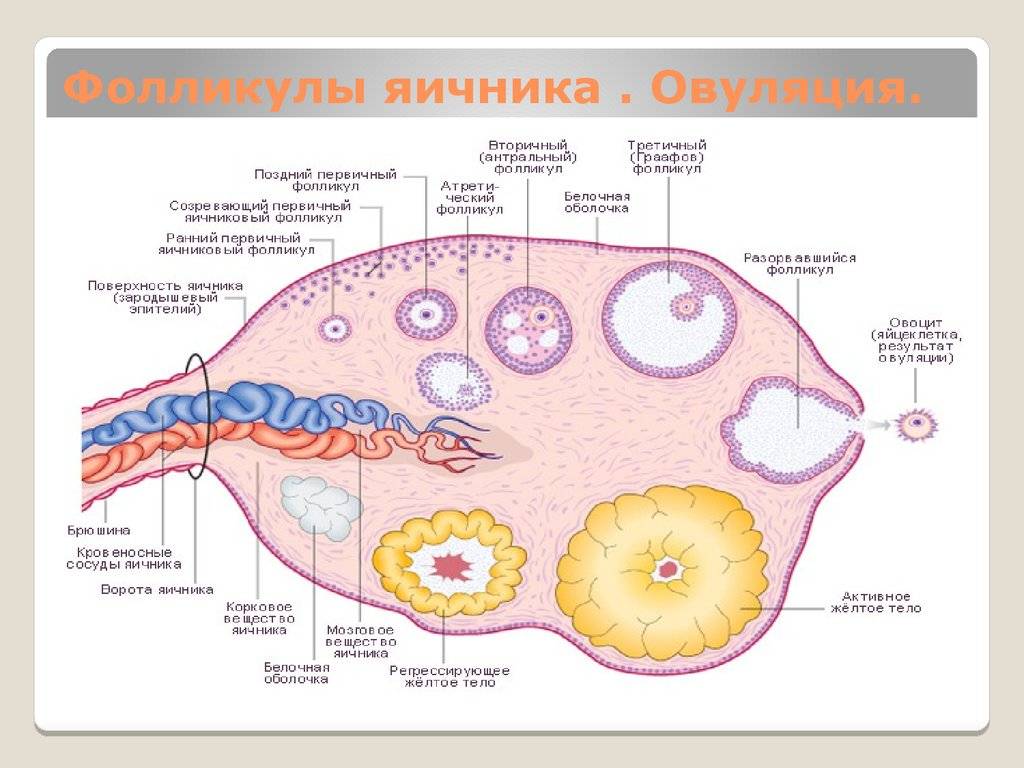
Рост фолликулов при эко
В процессе стимуляции суперовуляции врачами контролируется скорость роста половых клеток, которая осуществляется с помощью трансвагинального УЗИ. Обследование начинают через пять дней после начала гормональной терапии. При недостаточном развитии органических структур яичников увеличивается доза принимаемых лекарств.
Скорость роста женских половых клеток составляет не более 2 мм в сутки. Когда диаметр фолликулов достигает 16 мм, пациентку подготавливают к пункции для забора ооцита. К моменту начала процедуры оценивается состояние эндометрия, толщина которого должна находиться в пределах от 7 до 9 мм.
Риски ЭКО
Эффективность ЭКО составляет 30–40 %, при этом организму умышленно причиняется вред, а выносить и родить малыша получается далеко не всегда. Искусственное оплодотворение переносится женским организмом непросто. Последствиями процедуры могут быть:
- внематочная или многоплодная беременность;
- синдром гиперстимуляции яичников;
- аномалии в развитии ребенка;
- заболевания сосудов, щитовидной железы и других органов;
- осложнения после хирургических манипуляций (например, разрыв мочевого пузыря).
Большинство последствий связаны с употреблением гормональных препаратов. Кроме того, риски существуют и для ребенка. Так, некоторые ученые уверены, что родившиеся «из пробирки» малыши чаще болеют раком и в будущем сами не смогут стать родителями.