Почему появляются схватки Брэкстона-Хикса?
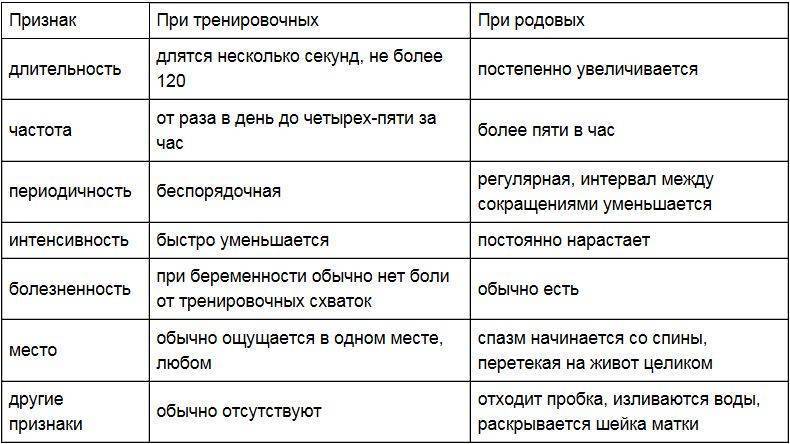
Схватки Брэкстона-Хикса – это следствие повышения возбудимости матки. Матка имеет самостоятельный центр, который генерирует нервные импульсы для сокращения. Эта функция называется автоматизмом. Такую же функцию имеет сердце. По этой же причине матку называют «нижним сердцем». Мышцы матки расположены в несколько слоев. Этот важный момент определяет возможность существования зон, которые больше склонны к расслаблению и зон, которые чаще других должны сокращаться. При возникновении импульса, исходящего из какой-либо группы мышечных пучков, он передается соседним клеткам, но так как не все клетки находятся в состоянии «готовности к сокращению», то импульс вскоре гаснет, не вызывая сокращения всей матки, но вызывая похожие на схватки спазмы.
Таким образом, способность клеток быстро реагировать на импульс и сокращаться (возбудимость) в разных зонах матки отличается. Такие сокращения и расслабления матки обычно беременной женщиной не ощущаются, но они нужны, чтобы обеспечить нормальный маточно-плацентарный кровоток и выталкивание венозной крови из матки. Это и есть схватки Брэкстона-Хикса.
Сократительная деятельность матки в норме при беременности
Сократительная деятельность матки – это ее возможность сохранять тонус и сокращаться. Схватки – это непроизвольное напряжение всей мышцы матки, которое вызывает сокращение ее мышцы, способствует раскрытию канала шейки матки и выталкиванию плода. Женщина не может контролировать схватки, так как гладкие мышцы матки не контролируется волевым импульсом из центральной нервной системы.
При нормально протекающей беременности матка также сокращается, она никогда не теряет своего тонуса. Но при беременности в головном мозге образуется очаг, тормозящий сократительную активность многих органов, в том числе и матки. Это так называемая «доминанта беременности». Чем ближе к родам, тем больше начинают преобладать стимулирующие матку импульсы из уже другого очага в головном мозге – «доминанты родов». Эта регуляция осуществляется под воздействием гормонов и биологически активных веществ.
Все вещества, регулирующие сокращение матки подразделяются на следующие 2 группы:
- вещества, способствующие подготовке матки к родам;
- вещества, которые напрямую активируют сократительную деятельность матки (утеротоники).
Истинные или родовые схватки вызываются, преимущественно, гормоном окситоцином (для стимуляции родов уже рожающей женщине также вводится препарат на основе этого гормона – это и есть утеротоник). Схватки Брэкстона-Хикса больше вызваны изменением количества нейромедиаторов – это вещества, которые передают нервный импульс из головного мозга матке по стимулирующим или тормозящим нервным волокнам (адреналин, дофамин, норадреналин, ацетилхолин). Частота и выраженность схваток Брэкстона-Хикса, точно так же, как и частота сердечных сокращений, зависят от преобладания тормозящих или стимулирующих нейромедиаторов. Выделение тех или иных нейромедиаторов зависит от многих факторов, в том числе и от физической и психической активности беременной, от состояния ее организма (водный баланс, нормальный сон). Ближе к родам схватки Брэкстона-Хикса вызываются, в том числе, и окситоцином и постепенно переходят в истинные родовые схватки.
На сократительную деятельность матки влияют также механические факторы, то есть давление на матку изнутри или извне.
Что делать?

Несмотря на то, что тренировочные сокращения матки редко бывают очень болезненными, от дискомфорта и тянущей тяжести внизу живота хочется избавиться быстрее. Поэтому будущим мамочкам будет полезно узнать, что делать при ложных схватках, чтобы и малышу не навредить, и себе помочь. Можно предпринять ряд расслабляющих мер, которые помогут организму и матке прийти в норму.
- Погулять хотя бы полчаса на свежем воздухе;
- принять ненадолго тёплую ванну или душ;
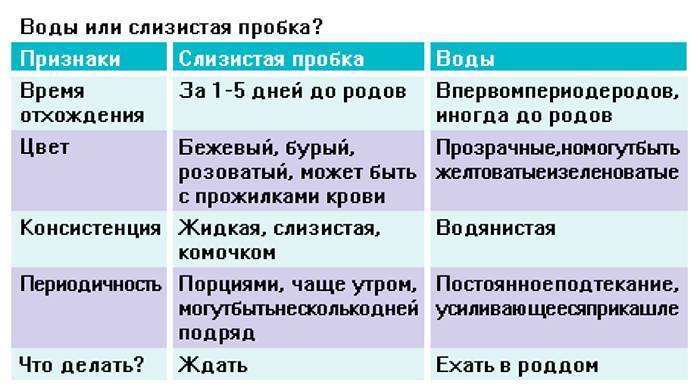
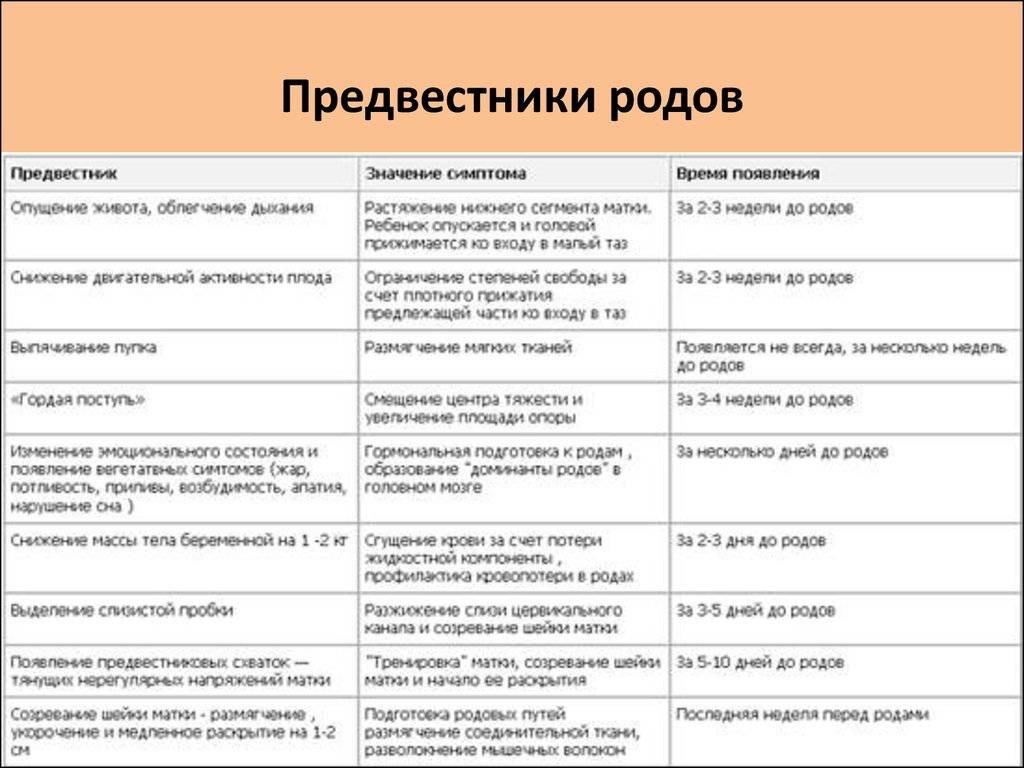
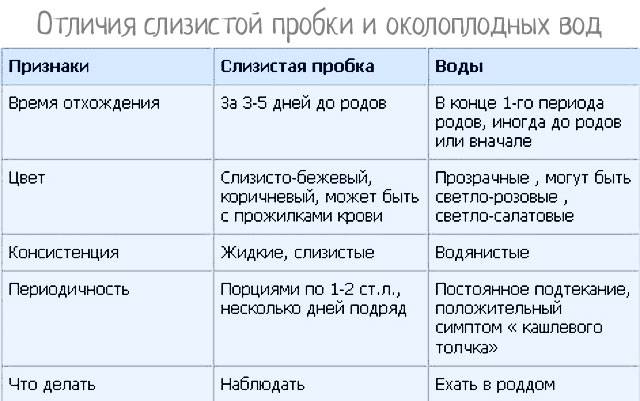
- если у вас уже 36-37 неделя, нужно не пропустить отхождения слизистой пробки, заметить вовремя опущение живота и в соответствии со всеми этими предвестниками ждать родов, которые могут начаться через 2-3 недели;
- выпить стакан чистой воды комнатной температуры;
- поменять позу на более удобную;
- послушать любимую музыку;
- расслабиться;
- ничего страшного не будет, если приехать в роддом с ложными схватками: вас осмотрят и отпустят домой, предварительно проконсультировав по данному вопросу;
- сделать несколько упражнений из дыхательной гимнастики.
Здесь самое главное — не перепутать ложные схватки с настоящими и не пойти на прогулку вместо того, чтобы уже быть на пути в роддом. Так что будьте внимательнее, не пропускайте ни один предвестник. Анализируйте ситуацию: отошла ли у вас уже пробка, опустился ли живот, не стали ли мочеиспускания более частыми?
Если все эти признаки приближающихся родов налицо, а схватки приобретают регулярный и болезненный характер, тогда, не раздумывая, отправляйтесь в роддом. Бывает и так, что в данной ситуации возникают определённые проблемы, которые требуют быстрого и верного решения.
Ещё один совет. Если вы поняли, что у вас всего лишь ложные схватки, но они доставляют неприятные ощущения, от которых вы не можете отвлечься, начните. петь. Как показывает практика, любимые мотивы снимают напряжение и помогают восстановить душевное равновесие.
Лохии после родов: норма и патология
 Сколько идут лохии после родов
Сколько идут лохии после родов
Чтобы вовремя отреагировать на возможные отклонения от нормы, каждая роженица должна знать ответы на следующие вопросы: когда заканчиваются и сколько в норме идут лохии после родов. Это поможет выявить наличие патологии и своевременно обратиться к врачу.
В каких случаях может возникнуть подозрение на отклонение от нормы?
- Скудные лохии после родов (особенно в течение первой недели) могут свидетельствовать о наличии лохиометры – патологического состояния, при котором выделения скапливаются в полости матки. Застой лохий после родов может быть вызван затруднением отхождения через цервикальный канал из-за сгустков крови или его спазма.
- В некоторых случаях цвет лохий со временем не меняется с ярко-красного на коричневый и желтый. Это может быть симптомом нарушения свертываемости крови.
- Неприятный запах лохий после родов, боли в нижней части живота, повышенная температура, слабость, присутствие гнойных примесей – все это может быть признаком эндометрита (Endometritis) или эндомиометрита – воспаления матки.
- Раннее прекращение и возобновление обильных лохий красного цвета со сгустками крови через месяц после родов или раньше может свидетельствовать о маточном кровотечении из-за остатков плаценты или околоплодных оболочек.
- Длительные кровянистые выделения (более 1,5-2 месяцев) могут говорить о недостаточной сократительной способности матки. В таких случаях могут быть прописаны инъекции окситоцина (Oxytocinum) – гормона, способствующего интенсивным сокращениям этого органа.
Мнение эксперта
Если у вас есть сомнения относительно интенсивности, продолжительности, запаха и цвета лохий, обязательно обратитесь к специалисту. Врач проведет осмотр и УЗИ органов малого таза, а также ответит на ваши вопросы по поводу того, какими должны быть лохии после родов.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Рейтинг особенно важных витаминов и микроэлементов в менопаузальный период
- Витамины группы А
Очень нужный витамин, замедляющий старение. Защищают женские репродуктивные органы от новообразований. Улучшают состояние кожи. Для лучшего усвоения рекомендуется употреблять в комплексе с витамином Е.
Наибольшее содержание в моркови, абрикосах, тыкве, шпинате, цельном молоке, сливочном масле, печени. - Витамин В1 (тиамин, (Thiaminum)
Расслабляет и уравновешивает центральную нервную систему, снижая количество перепадов настроения. Отвечает за стабилизацию психологического состояния, положительно влияет на сердечно-сосудистую систему, защищает мозг от старения.
Наибольшее содержание в пивных дрожжах, пророщенной пшенице, овсяных хлопьях, печени. - Витамин В6 (рибофлавин, (Riboflavinum)
Данный витамин является особенно важным для женщин в возрасте от 45 лет. Он отвечает за создание и продление бодрого настроения, сообщает организму энергию, придает тонус. Помогает вырабатывать гормон эндорфин, отвечающий за здоровый сон и аппетит.
Наибольшее содержание в тунце, говядине, кукурузе, гречневой крупе, картофеле. - Витамин В9 (фолиевая кислота)
Незаменим при борьбе с горячими приливами, поскольку нормализует кровеносную и вегетативную системы. Кроме того, оказывает поддержку иммунной системе и способен частично выполнять функции эстрогена, чья концентрация в связи с естественным процессом прекращения репродуктивной функции постепенно сужается.
Наибольшее содержание в капусте, свекле, огурцах, яйцах. - Витамин В12
Стратегически важный микроэлемент, поскольку с его помощью формируется ДНК и РНК, улучшается усвоение основных питательных веществ. Предупреждает депрессивные состояния, укрепляют нервную систему, столь нестабильную в начальном климактерическом периоде.
Содержится только в продуктах животного происхождения. - Витамин С
Укрепляет иммунную систему, стимулирует организм бороться с вирусными заболеваниями. Кроме того, укрепляет стенки сосудов, уменьшает общую отечность. Помогает усваивать железо.
Наибольшее содержание в цитрусовых, кислых ягодах, болгарском перце, брокколи. - Витамин Е
Один из самых важных в гормональной перестройке женского организма. Стимулирует яичники для самостоятельной выработки гормонов, улучшая общее состояние организма. Приводит в порядок артериальное давление, насыщает ткани организма питательными веществами, улучшает кровообращение. Наибольшее содержание в подсолнечных семенах, орехах, различных видах масел. - Витамин D
Витамин Д предупреждает развитие остеопороза (Osteoporosis). Способствует повышению усвояемости кальция. Регулирует нормальную свертываемость крови, поддерживает сердечно-сосудистую и иммунную системы.
Наибольшее содержание в рыбе, молоке, яйцах, икре.
Мнение эксперта
Роль витамина D в поддержании хорошего самочувствия в период менопаузы сложно переоценить. Кроме его функций, названных выше, этот витамин оказывает воздействие на выработку серотонина, который, в свою очередь, влияет на психоэмоциональное состояние женщин. Таким образом, прием витамина D во время климакса помогает минимизировать проявления раздражительности, повышенной утомляемости, плаксивости.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Помимо ключевых витаминов, перечисленных выше, нужно отдельно упомянуть магний – элемент, который также участвует в профилактике остеопороза, улучшает структуру кожи и волос, помогает женщине снизить раздражительность и реже испытывать усталость.
Не стоит забывать, что витамины можно принимать не только из продуктов питания, но и через прием добавок к пище и витаминных комплексов для периода менопаузы. Например, специально разработанный препарат Гинокомфорт Климафемин содержит в своем составе витамин Е, нутрикосметический комплекс и фитоэстрогены, поддерживающие гормональную терапию.
Несмотря на то, что климакс – достаточно тяжелый период для женщин, есть большая вероятность пройти его как можно легче. Для этого нужно максимально поддержать организм на этапе входа в переменопаузу, менопаузу, не забывая заботиться о себе и в постменопаузальном периоде. Богатое микро- и макронутриентами питание, умеренные физические нагрузки, использование специальной косметики для ухода за интимными зонами, которая избавляет от сухости и жжения, больше приятных впечатлений – и никакой климакс вам не страшен!
Безусловно, не стоит забывать о консультации со специалистом – его помощь необходима в выборе приоритетных для вашего состояния здоровья витаминов и минералов в сочетании с индивидуально подобранной терапией.
Эпидуральная анестезия
Преимущества
Эпидуральная анестезия абсолютно безопасна для ребенка, при ее применении полностью обезболивается и снимается чувствительность, поэтому ее часто используют в процессе операции кесарева сечения. Пациентка при этом остается в сознании, но абсолютно ничего не чувствует, однако при введении небольших доз анестетиков некоторые женщины ощущают сокращения матки.
Проводится процедура эпидуральной анестезии под местным обезболиванием области поясницы, затем врач тонкой длинной иглой вводит в позвоночник, точнее в его эпидуральное пространство, катетер, через который при необходимости вводится доза анестетика. После процедуры надо полежать пятнадцать минут, как раз за это время лекарство начнет действовать. Катетер не извлекается, пока не окончатся роды, обычно пациенткам вставать с кровати, лежать не рекомендуют, но существует и мобильная разновидность эпидуральной анестезии.
По отзывам пациенток, перенесших роды с такой разновидностью анестезии, боли практически не ощущаются, особенно если своевременно введена дополнительная доза лекарства. Однако и для этой процедуры есть строгие противопоказания:
- Различные неврологические заболевания;
- плацентарное кровотечение или любого другого генеза;
- применение антикоагулянтов или нарушение свертываемости крови.
И наконец, отказ от подобной процедуры тоже является категорическим противопоказанием.
Побочные действия
Обычно женщина, размышляющая о побочных действиях такого рода обезболивания, думает о параличе нижних конечностей, повреждении спинного нерва или остановка дыхания. Однако эти осложнения являются, скорее, исключениями. Основную опасность представляют отдаленные последствия: головные боли, сильные боли в спине, которые могут длиться месяцами. Лекарственная терапия подобных болей обычно не дает результатов и они проходят только с течением времени.
Во время действия лекарства пациентка может испытывать озноб, дрожь, снижение артериального давления и нарушение дыхания. Обо всех симптомах обязательно надо рассказать врачу, чтобы при необходимости он назначил симптоматическое лечение. Затруднение дыхания возникает в процессе эпидуральной анестезии достаточно часто. Это следствие слишком большой дозы введенного препарата и требует применения кислородной маски.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
По последним данным врачебных исследований, применение эпидуральной анестезии почти в половине случаев приводило к различным затруднениям в процессе родов. Так как роженица не может контролировать процесс родов и не понимает, когда надо тужиться. Это в сороках процентов случаев приводило к затяжным родам, наложению щипцов на головку младенца и черепно-мозговым травмам ребенка. Большая вероятность разрывов промежности и влагалища при таких родах тоже не добавляет плюсов такому обезболиванию.
С такой реакцией организма на эпидуральную анестезию сталкивается примерно сорок пять процентов женщин, подвергшихся ей. Это достаточно много и прежде чем согласиться на такую процедуру, надо все хорошо взвесить и обдумать.
Когда ехать в роддом?
Не все женщины рожают в роддоме. Женщины, которые планировали рожать дома с акушерками, должны позвонить своему врачу при первых схватках для получения указаний, что делать дальше. Женщины, которые планируют рожать в роддоме, также должны позвонить врачу, когда начинаются схватки
Особенно важно немедленно получить медицинскую помощь, если у женщины есть какие-либо проблемы со здоровьем
Женщина должна обратиться в роддом, если у нее:
- сильное кровотечение
- регулярные схватки до 37 недель
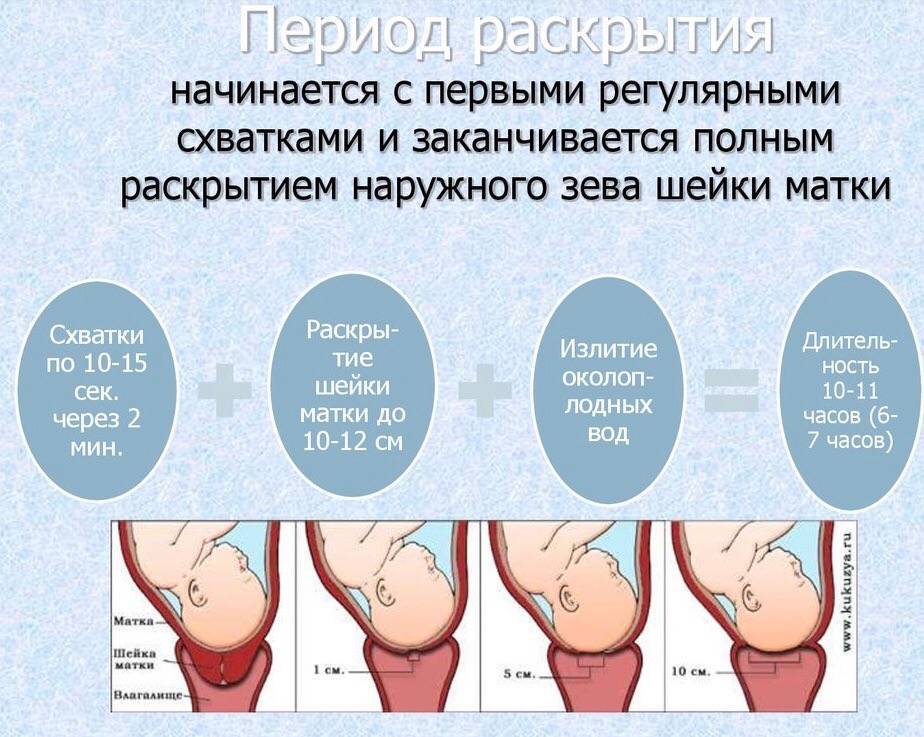
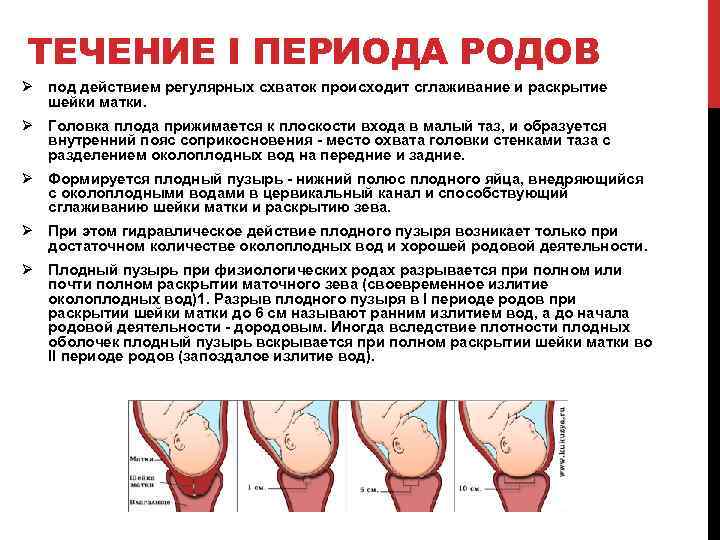
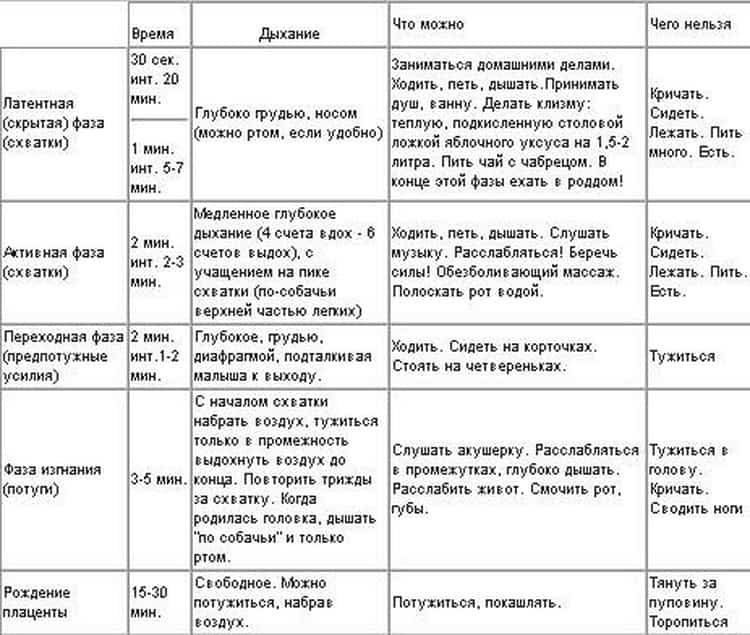
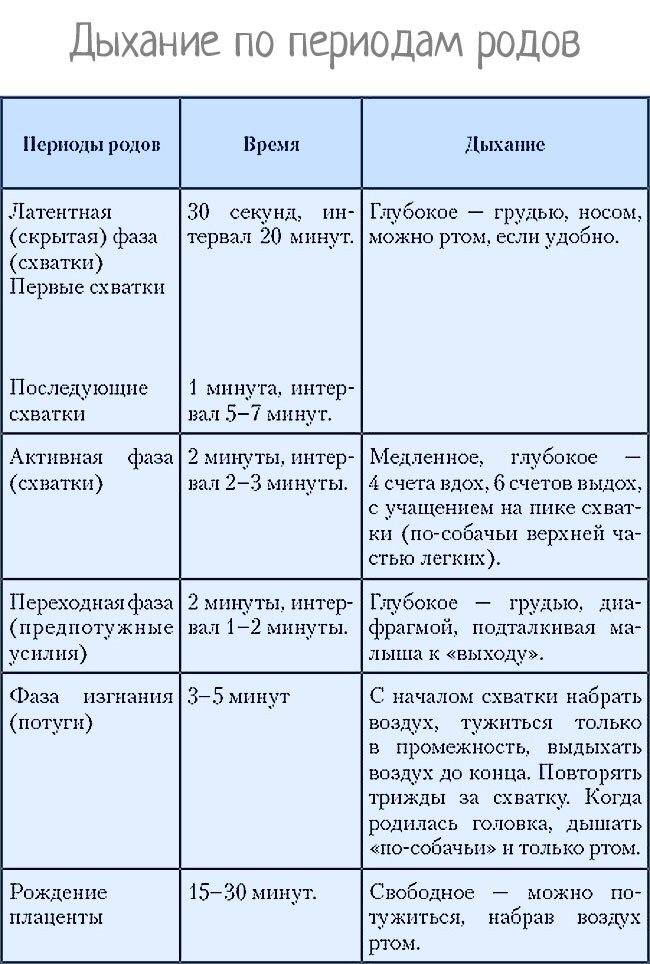
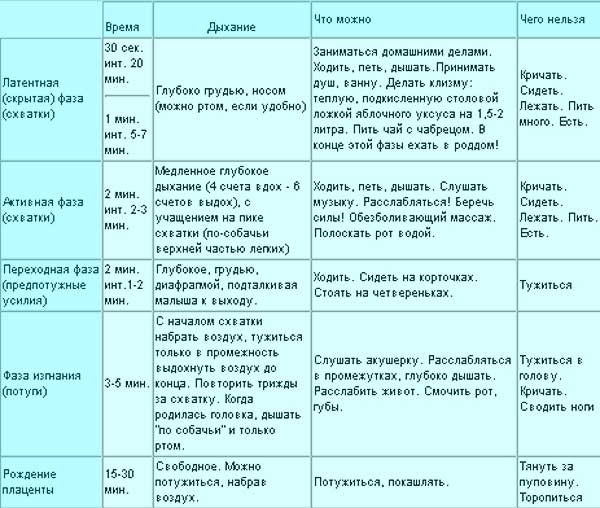
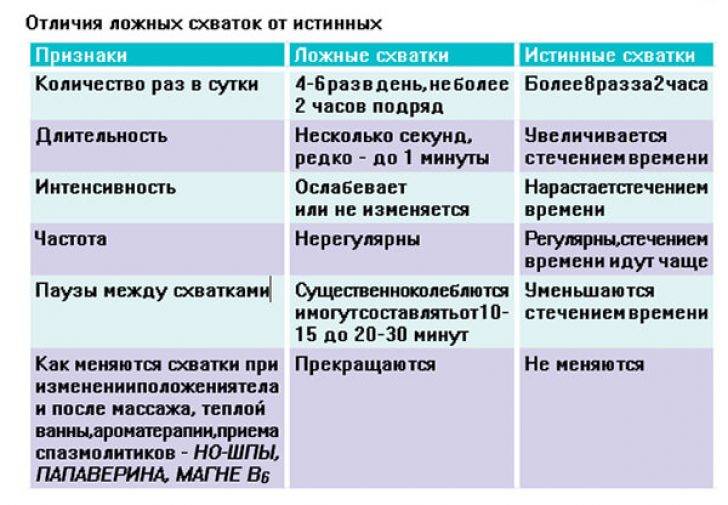
Схватки должны происходить через равные промежутки времени, примерно каждые 3-4 минуты или чаще, в течение примерно 1 часа. Каждое сокращение должно длиться около 60 секунд.
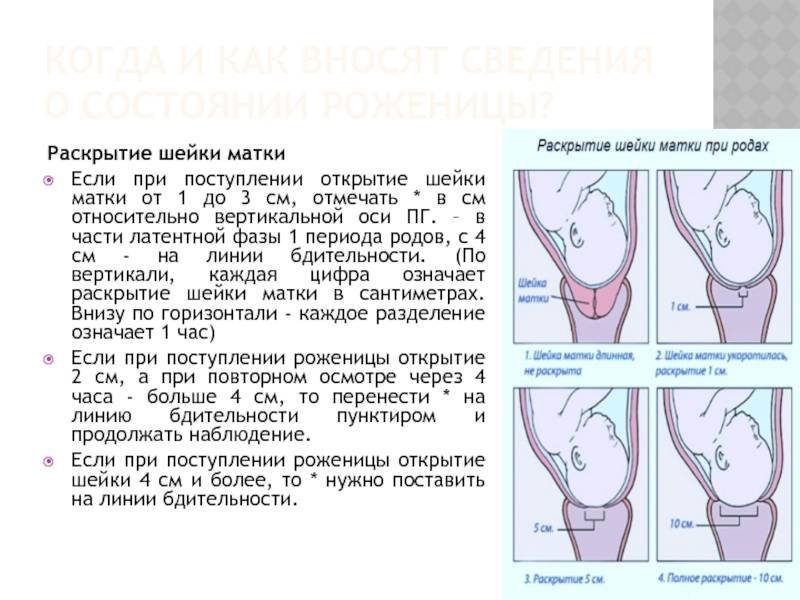
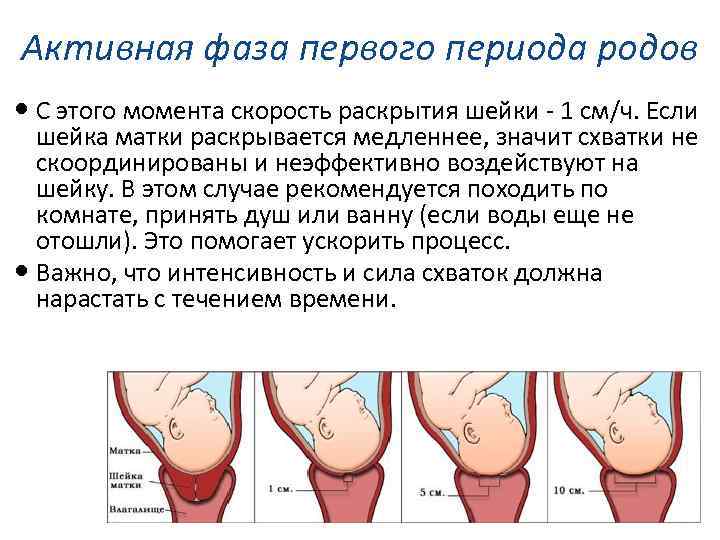
Активные родовые схватки более регулярны. Обычно шейка матки расширена больше чем на 6 см. Активные родовые схватки более интенсивные — женщина обычно не может говорить или сосредоточиться на чем-то еще во время схватки. Признаки активных родовых схваток:
- Схватки происходят через регулярные промежутки времени, обычно не реже, чем каждые 3-4 минуты.
- Каждое сокращение длится 30-60 секунд или даже до 90 секунд.
- Схватки становятся более интенсивными и болезненными.
Переходная стадия — это переход от активных схваток к потугам. Для многих женщин, хотя и не для всех, это самый трудный этап. Во время перехода схватки становятся очень интенсивными. Промежуток между ними составляет всего 60-90 секунд. Признаки перехода к потугам включают в себя:
- чувство подавленности или истощения
- желание принять препарат, чтобы справиться с болью
- ощущение как будто нет перерыва между схватками
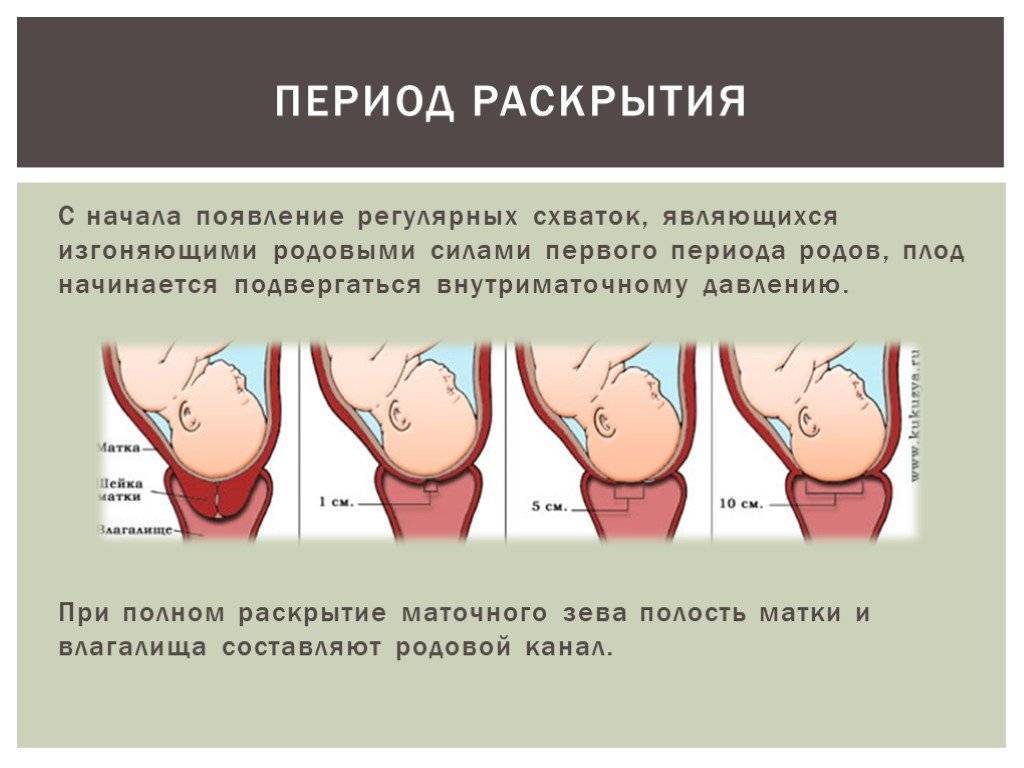
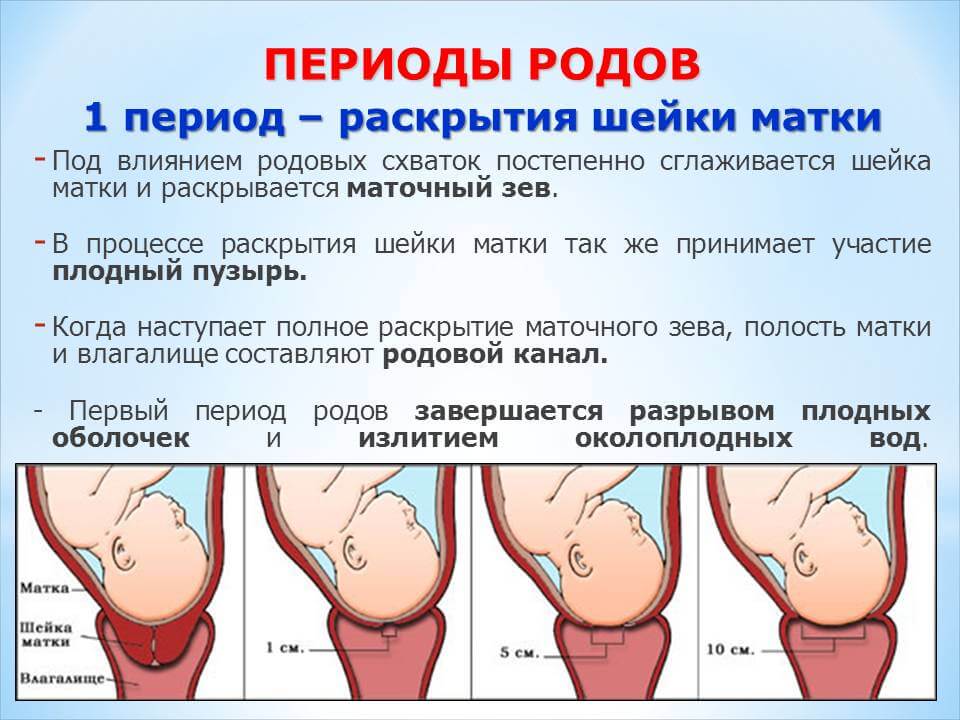
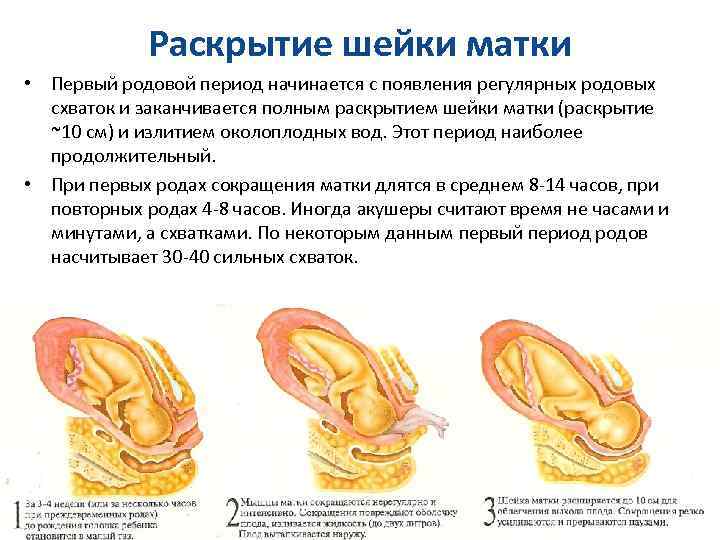
Женщина готова к родам, когда шейка матки расширена до 10 см.
Потуги — это вторая стадия родов, и некоторые женщины говорят, что это чувство похоже на потребность в дефекации. Потуги могут быть приятными, и быть очень болезненным, а может быть и тем и другим. Когда головка ребенка движется вниз и выходит из влагалища, кожа влагалища и промежности растягивается. Многие женщины сообщают о сильном покалывании или жжении, называемом «огненным кольцом», во время этой стадии. Это длится всего несколько минут и сигнализирует о том, что скоро состоятся роды. Если проведена эпидуральная анестезия, она, как правило, все еще испытывает ощущения, такие как давление, но значительное уменьшение болевого синдрома.
Лечение эндометриоза матки у женщин в климактерии (после 40-50 лет)
Главная задача при лечении эндометриоза заключается в устранении боли и удалении очагов поражения. При наличии ярко выраженного болевого синдрома пациентке могут быть назначены анальгетики и нестероидные противовоспалительные препараты.
Так как одной из предпосылок к развитию заболевания является характерное для климакса изменение гормонального фона, важная роль при лечении эндометриоза отводится приему гормональных препаратов.
Терапия может включать в себя как синтетические гормоны (эстроген-прогестероновые препараты), так и растительные – фитогормоны.
К числу препаратов на растительной основе относится Климафемин Гинокомфорт – биологически активная добавка на основе фитоэстрогена – генистеина. В результате его применения нормализуется гормональный фон женщины, улучшается обмен веществ без использования гормонов. Также в состав средства входит нутрикосметический комплекс, представленный коэнзимом Q5, экстрактом виноградных косточек и витамином Е. Благотворное воздействие нутрикосметического комплекса на женское здоровье заключается в оказании антиоксидантного действия, сохранении упругости и эластичности кожи и предупреждении возрастных изменений. Средство было разработано специалистами фармацевтической компании ВЕРТЕКС и имеет необходимые документы и сертификаты.
Если медикаментозная терапия не дает положительных результатов, может потребоваться хирургическое удаление очагов поражения. При наличии небольших участков разросшегося эндометрия оптимальным решением становится проведение лапароскопии. Если же поражены значительные участки матки или придатков, может потребоваться полное хирургическое удаление этих органов.
Что может быть причиной преждевременных родов?
В первую очередь инфекция2. В норме полость матки стерильна. Любой воспалительный процесс делает стенку матки неполноценной, поэтому беременность продолжается до тех пор, пока стенка матки может растягиваться, а затем организм пытается избавиться от зародыша.
Именно поэтому не надо жалеть денег, времени и сил для обследования на предмет наличия инфекции. Каждая женщина — в идеале еще до беременности — должна обследоваться на наличие инфекционных заболеваний, особенно тех из них, которые нередко протекают бессимптомно (носительство хламидийной, уреаплазменной, микоплазменной, токсоплазменной инфекции, вируса простого герпеса, цитомегаловируса). Особого внимания должны заслуживать женщины, имеющие в анамнезе хронические и острые воспаления придатков матки и эндометрия (слизистой оболочки тела матки), внутриматочные вмешательства (аборты, диагностические выскабливания), а также случаи самопроизвольного прерывания беременности. При наличии воспалительного процесса его, естественно, нужно вылечить. Подобранные врачом препараты и процедуры помогут изгнать инфекцию из организма еще до зачатия. Если по каким-то причинам необходимые анализы до зачатия сделаны не были, то при диагностировании беременности следует непременно пройти соответствующее медицинское обследование, да и в дальнейшем пренебрегать регулярными обследованиями не стоит. Чем раньше будет выявлено присутствие в организме женщины микробов, способных вызвать преждевременные роды или потенциально опасных для плода, — тем лучше. Современная медицина располагает значительным арсеналом средств для того, чтобы снизить риск невынашивания беременности и заражения плода.
Вторая распространенная причина преждевременных родов — истмико-цервикальная недостаточность, ИЦН (isthmus — “перешеек”, место перехода тела матки в шейку матки, cervix — “матка”), то есть неполноценность мышечного слоя шейки матки, который при нормально протекающей беременности играет роль своеобразного сфинктера (удерживающего кольца), не позволяющего зародышу “покинуть” полость матки. ИЦН бывает врожденной (очень редко) и приобретенной. Что же может вызвать развитие ИЦН? Причины довольно банальны: травмы перешейка и шейки матки при абортах, особенно при прерывании первой беременности, глубокие разрывы шейки матки в предыдущих родах (это может случиться, например, при родах крупным плодом, наложении акушерских щипцов), грубое насильственное расширение цервикального канала при диагностических манипуляциях в полости матки (гистероскопии, т.е. осмотра полости матки при помощи специального прибора — гистероскопа; выскабливания эндометрия), то есть любые травмы мышечного слоя шейки матки.
Очень часто ИЦН формируется при гиперандрогении — повышенном содержании в крови мужских половых гормонов, которые вырабатываются в надпочечниках матери, а позже — и плода.
Инфекции и истмико-цервикальная недостаточность — главные, но не единственные факторы, обусловливающие преждевременные роды. Нередко к преждевременным родам приводят эндокринопатии — негрубые нарушения функции желез внутренней секреции — щитовидной железы, надпочечников, яичников, гипофиза (при грубых нарушениях женщины, как правило, вообще не могут забеременеть самостоятельно).
Также преждевременные роды могут возникать при перерастяжении матки, вызванном многоплодной беременностью, многоводием, крупным плодом.
Тяжелая физическая работа, хроническая стрессовая ситуация на работе или дома, любое острое инфекционное заболевание (грипп, ОРЗ, ангина, пиелонефрит, особенно с повышением температуры тела и др.) тоже могут спровоцировать прерывание беременности.
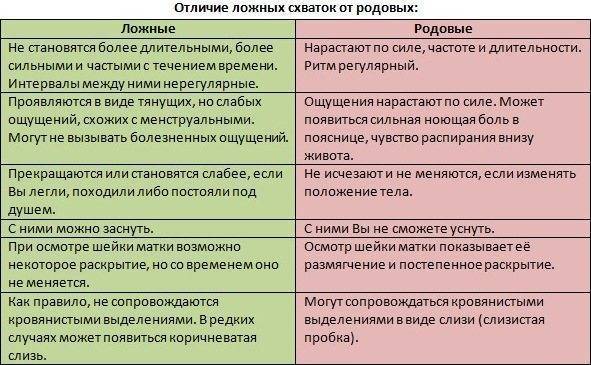
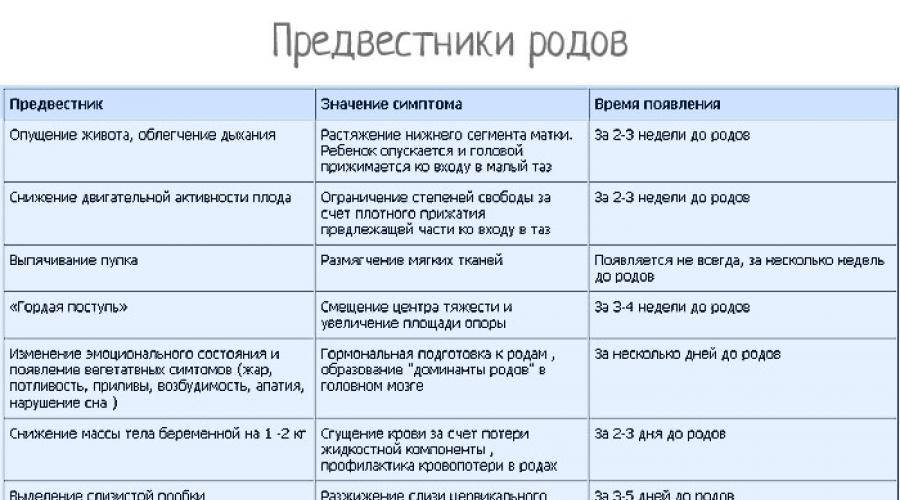
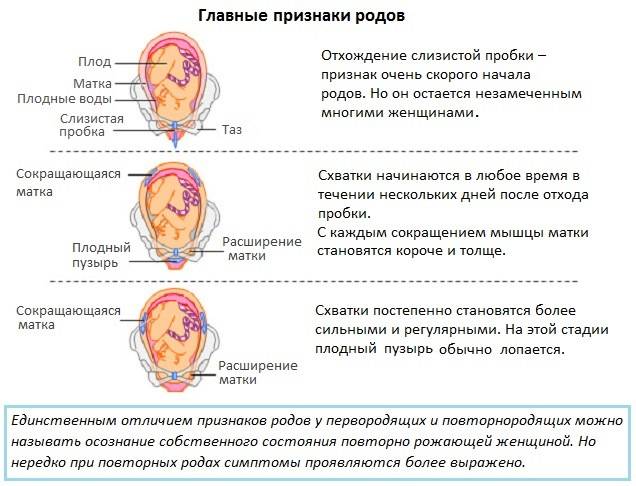
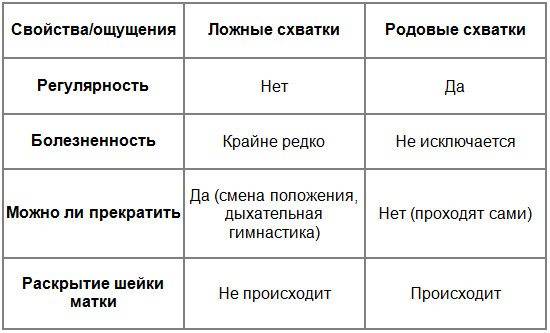
Ложные схватки: за сколько дней до родов начинаются, сколько длятся, как отличить от родовых
Волнение и лёгкая мнительность, нетерпеливое ожидание и ежеминутная готовность отправиться в больницу перед родами — вполне естественные чувства, обуревающие каждую беременную женщину. Именно поэтому любая тянущая боль, дискомфорт, импульс внизу живота, лишнее движение малыша в утробе воспринимаются как сигнал о том, что всё началось и пора ехать в роддом.
На самом же деле на последних сроках время от времени могут возникать ложные схватки, которые ещё называют тренировочными, или Брекстона-Хикса, или «брекстоны». Их нужно уметь отличать от настоящих, чтобы не паниковать зря и не вызывать каждый раз бригаду Скорой помощи.

Несмотря на то, что ложные схватки признаны нормой и не свидетельствуют об отклонениях в течении беременности, они редко происходят сами по себе. Чаще всего их появление провоцируют какие-то внешние или внутренние факторы.
Причинами могут стать:
- слишком интенсивные физические нагрузки (женщина во время беременности продолжает активно заниматься спортом, её работа связана с физическим трудом, она слишком много всего делает по дому, была вынуждена длительное время стоять на ногах и т. д.);
- горячий душ или ванна;
- внутриутробная гиперактивность ребёнка;
- употребление кофе;
- сильный стресс, нервные переживания;
- оргазм;
- усталость;
- вредные привычки;
- переполненный мочевой пузырь;
- бессонница;
- диеты;
- обезвоживание организма, когда женщина слишком мало потребляет чистой питьевой воды.
Ложных схваток бояться не нужно, никакого вреда здоровью они с собой не несут ни матери, ни малышу. Однако ощущения, которые они доставляют, — не самые приятные и точно не скрасят положение беременной женщины.
Если же избегать выше перечисленных факторов, провоцирующих слишком частые сокращения матки, пусть даже и тренировочные, ничто не сможет омрачить радостное ожидание малыша.

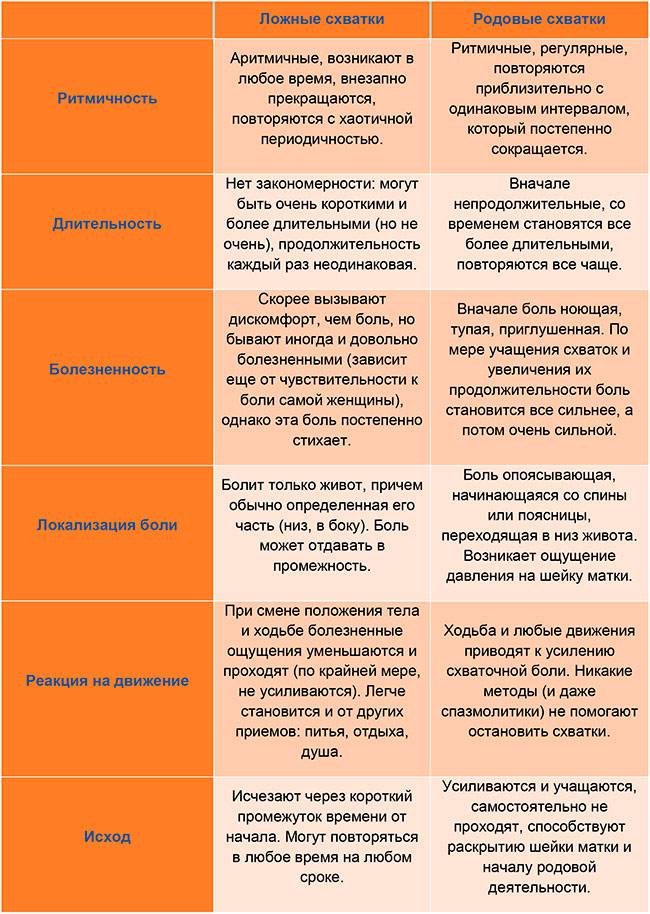
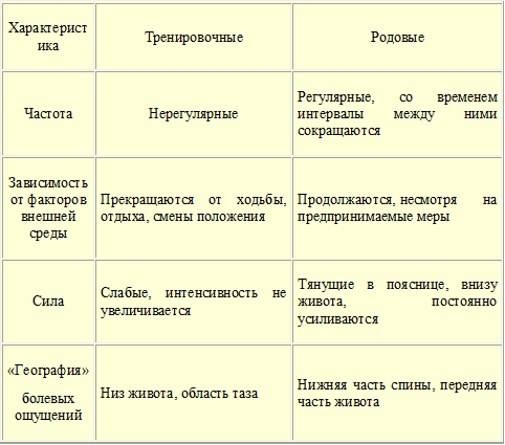
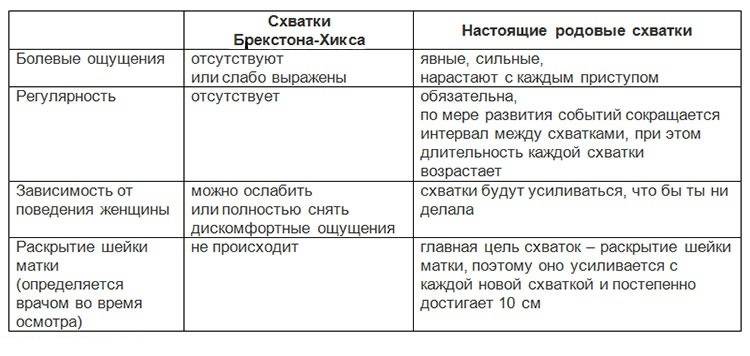
На самом деле учёные ещё только изучают, что на самом деле представляют собой ложные схватки при беременности, которые достаточно похожи на настоящие, но не являются ещё предвестниками начинающихся родов. Вот что им удалось выяснить на данный момент времени.
- Это ритмичные сокращения маточной гладкой мускулатуры, не приводящие к раскрытию шейки и родам.
- Начинаются они с 20-ой недели. Но на таком сроке их мало кто ощущает, так как они незаметны. А вот на 38 или даже на 37 неделе беременности матка начинает тренироваться более активно, поэтому тянущую тяжесть внизу живота ощущают около 70% будущих мамочек. Это нормально.
- Некоторые их не чувствуют вообще, кто-то регулярно жалуется на ноющую тяжесть внизу живота, отличающуюся пугающей интенсивностью.
- Ни отсутствие, ни наличие ложных схваток не является свидетельством каких-то патологий беременности.
- Они насыщают плаценту кислородом, различными питательными веществами, потому что в момент сокращения матки кровь приливает к плоду активнее, чем обычно.
- Их появление связывают с возбудимостью матки, которая в определённые моменты может повышаться.
- Их главная задача — размягчить и укоротить шейку матки, таким образом подготовив её для родов. Не зря ведь ложные схватки называются ещё и тренировочными.
Так что пугаться ложных схваток в конце беременности вовсе не нужно: это вполне естественная подготовка организма к предстоящим родам. Однако будущие мамочки должны знать их основные симптомы, чтобы уметь отличать от настоящих. Иначе на последних сроках придётся то и дело вызывать Скорую помощь и мчаться на всех парах в роддом, а потом возвращаться домой, узнав, что тревога была напрасной.
По страницам истории. Ложные схватки носят имя английского врача Джона Брекстона Хикса, который в XIX веке (1872 год) первым описал это явление.