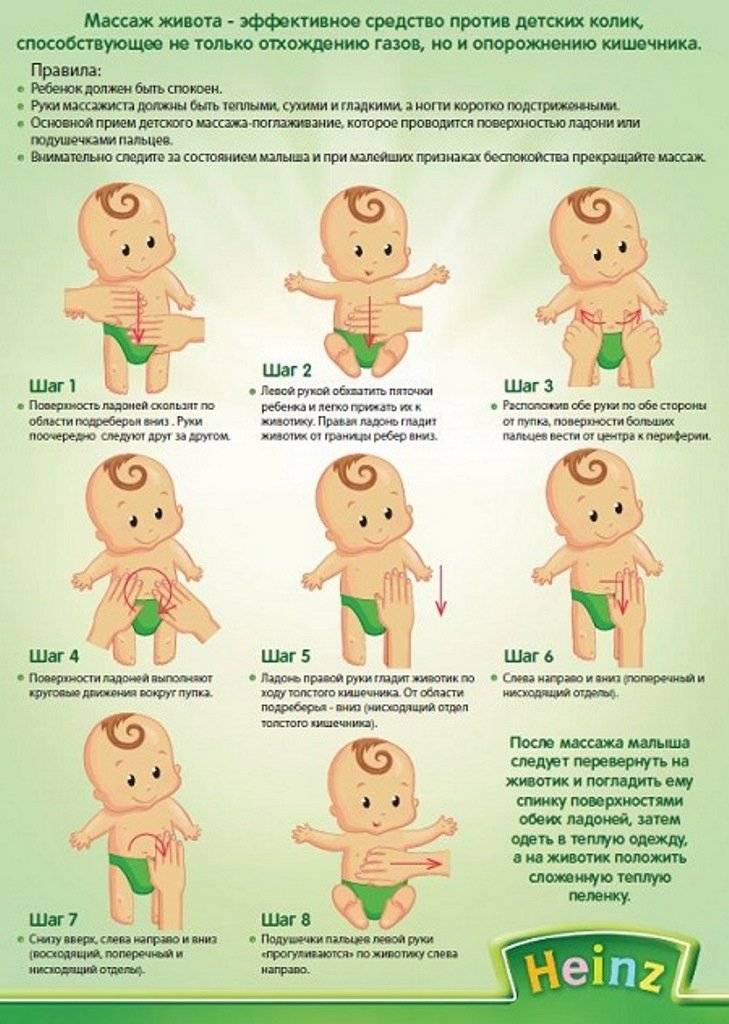
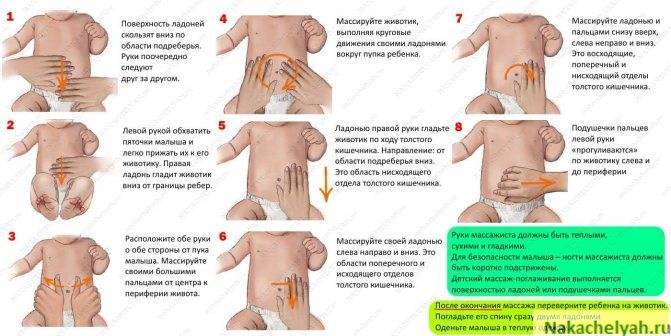
Как помочь ребенку при икоте
Кратковременные спастические сокращения диафрагмы лечения не требуют Однако когда они причиняют дискомфорт или мешают спать, можно попробовать уменьшить количество приступов или сократить их продолжительность.
Как избавить от икоты
Если появляется икота у новорожденных после кормления, что делать, можно решить только, проанализировав, когда спазмы сильнее, и с чего приступы начинаются.
- Во время еды. Если сосок молочной железы некрупный, полностью не захватывается, желательно держать младенца вертикально. В этом случае воздух, захватывающийся вместе с молоком, в желудок не попадает. Когда отпускают сосок или соску, нужно погладить по спине, чтобы расслабить мышцы диафрагмы.
- Из-за захватывания воздуха. После кормления ребенка держат «столбиком», прижимая к собственному телу, но не оказывая давления на живот. Это поможет удалить воздух, который попал вместе с молоком.
- Младенец икает после каждого кормления и прижимает колени к животу. Эти признаки указывают на повышенный метеоризм, скопление газов в кишечнике. В этом случае можно дать укропную воду.
- В случае когда спазмы связаны с изменением температурного режима, следует во время еды снять часть одежды, а после – накрыть пеленкой или надеть теплую распашонку. Когда ребенок сосет, он потеет, а когда отпускает грудь или соску, быстро переохлаждается.
- При переедании. Ограничивают количество пищи. Для этого проводят взвешивание до и после еды.
- После срыгивания. Дают попить водички, лучше из ложки.
Если заглатывание воздуха происходит из-за заложенности носа, то перед кормлением следует удалить корочки и слизь. Не нужно мучить ребенка глубоким промыванием. Достаточно закапать по 1 капле масла (кипяченного подсолнечного или облепихового), дождаться, чтобы размокли корочки, и прочистить носовые проходы ватными турундами.
Как предотвратить икоту
Способы, которые помогают уменьшить давление на диафрагму:
- Не отвлекать ребенка во время кормления. Резкий свет или звук спровоцируют заглатывание воздуха.
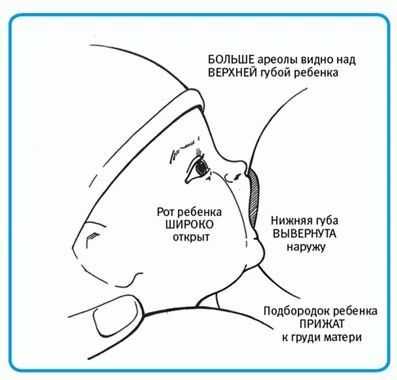
- Правильно давать грудь. Нужно, чтобы ареола молочной железы полностью захватывалась губами. Плотное прилегание возможно, когда лицо и тело новорожденного находятся в одной плоскости вне зависимости от того, грудное вскармливание или искусственное. Детей постарше лучше посадить.
- Перед кормлением выкладывают на живот или делают легкий массаж: укладывают на спину, сгибают и разгибают ножки, прижимая к грудке.
- Если замечено, что икота начинается на фоне перевозбуждения, график кормления меняют. Тут нужно понять, что больше подходит: режим по требованию или по графику.
Если при искусственном вскармливании ребенок икает после еды, причиной может стать слишком узкое или широкое отверстие в соске. В первом случае воздух попадает из-за перенапряжения, во втором – его заглатывают, так как захлебываются. Скорректировав размер отверстия, решают проблему.
Наиболее распространенные причины
Как понятно из названия, срыгивание — частичный возврат из желудка съеденного при кормлении молока и выброс его через рот. Самим грудничкам этот процесс в большей части случаев дискомфорта не доставляет. Однако родители беспокоятся – здоров ли кроха, наедается ли, как ему помочь?
Частыми и относительно безопасными причинами, по которым ребенок срыгивает, являются:
- Банальное переедание. Излишек молока, растягивающий стенки желудка, удаляется наиболее быстрым способом.
- Неправильное прикладывание. В этом случае грудничок не захватывает сосок полностью, вместе с частью ареолы, и заглатывает при кормлении воздух, который опускается в желудке ниже молока и создает давление – все съеденное практически выталкивается с выходящим в виде отрыжки воздухом.
- Слишком активное поведение во время еды, овороты в стороны и плач – при этом также захватывается немного воздуха.
- Ошибочное поведение родителей – тисканье, перевороты, подбрасывание малыша сразу после еды.
Более тревожными являются такие причины:
- Незрелость органов пищеварения у новорожденных. Встречается у недоношенных детей, после трудных родов, обычно постепенно сходит на нет к 2-месячному возрасту – при дозревании органов и систем.
- Непереносимость лактозы – белка молока. Встречается при недостаточном вырабатывании нужного фермента для его расщепления – лактазы.
- Инфекционные заболевания. При этом отрыжка будет зеленоватого цвета, с желчью, у крохи поднимется температура – медлить нельзя, срочно обращайтесь в больницу.
- Неврологические нарушения или аномалии в cтроении ЖКТ – в этом случае обязательна консультация специалиста. Понапрасну волноваться не стоит – столь серьезные проблемы не пройдут мимо внимания неонатологов уже в роддоме, поэтому родители обязательно получат необходимую консультацию и назначения.
Объем и частота срыгиваний
Если после кормления ребенок срыгивает эпизодически, не более 3 ложек створоженного молока, животик мягкий, запоры его не беспокоят, то повода для беспокойства нет. Срыгивания пройдут самостоятельно по мере взросления малыша.
Если же кроха срыгивает постоянно, с сильным кашлем, плачем, фонтаном, в больших объемах, исторгаются массы с неприятным запахом, зеленью или коричневым оттенком, малыш плохо набирает или вовсе теряет вес – при таких симптомах необходимо обязательно обратиться к педиатру, неврологу и гастроэнтерологу. Консультация нужна также, если срыгивания не прекратились после одного года ребенка.
Действия родителей
При серьезных патологиях лечение назначит врач, при лактазной недостаточности педиатр подберет необходимую смесь, дополняющую кормление грудным молоком.
Если серьезных патологий нет, то сократить количество и объем срыгиваний помогут такие профилактические меры:
- обязательное выкладывание младенца на животик перед тем, как дать ему грудь;
- соблюдение правил техники прикладывания к груди при кормлении, голова не должна быть запрокинута – немного приподнимайте ее в положении полулежа;
- перерывы во время кормления и подъем крохи «столбиком» для избавления от захваченного воздуха;
- кормление небольшими порциями по требованию, избегание перекармливания;
- крошечного грудничка после еды также нужно подержать вертикально, младенца, умеющего сидеть – усадить. Так вы избежите срыгивания в положении лежа – в особо серьезных случаях малыш может даже задохнуться;
- избегайте бурной активности ребенка после кормления;
- при частых срыгиваниях укладывайте кроху с приподнятой и немного повернутой вбок головой – подложите под матрас в изголовье свернутое полотенце или тонкое одеяло.
В целом, если срыгивания не сопровождаются потерей веса, то они не опасны для здоровья малыша. При потере массы тела, температуре, изменении цвета и запаха рвотных масс нужна непременная консультация врача. Облегчить состояние крохи и уменьшить количество и объемы срыгиваний можно при правильном прикладывании, избегании излишнего кормления, выкладывании на живот и ношении малыша вертикально. Так и частота срыгиваний, и интенсивность болезненных колик от повышенного газообразования уменьшится. В дальнейшем, к 6-12 месяцам, когда кроха окрепнет, срыгивания проходят сами.
Нужно разобраться в причинах и некоторых особенностях этого явления.
Чтобы понять, как помочь грудничку при срыгивании после кормления, необходимо разобраться в причинах и некоторых особенностях этого явления.
Само по себе срыгивание у новорожденных — естественный процесс. Таким образом выходит воздух, скопившийся во время кормления. Вместе с ним грудное молоко или смесь может непроизвольно подняться обратно из желудка в пищевод и выше, в горло и ротовую полость малыша.
Прогноз
При синдроме раздраженного кишечника прогноз является благоприятным: состояние пациента не ухудшается, а при правильном лечении симптомы можно контролировать или полностью убирать. При легкой форме синдрома обычно достаточно постановки диагноза, консультации, формирования рекомендаций по питанию и назначения препаратов для приема при появлении симптомов. Если состояние длится долго, является средним или тяжелым, назначают комплексное лечение. Пациента направляют к гастроэнтерологу, психотерапевту и альгологу (специалист по лечению боли). Обычно при соблюдении рекомендаций врачей состояние удается быстро улучшить.
Лечение
Синдром раздраженного кишечника проявляется под влиянием комплекса факторов, и лечение должно компенсировать это и устранять основные симптомы
Для успешной терапии важно сотрудничество между врачом и пациентом, участие больного в лечении, его мотивация для преодоления и психоэмоциональных, и физиологических проблем. Для лечения может использоваться психотерапия, диетотерапия, лекарственные препараты
Врач выбирает методы лечения, учитывая, какие факторы в большей степени влияют на проявления синдрома. Также учитывают особенности здоровья пациента, длительность заболевания, то, как именно проявляется синдром.
Лекарственные препараты
Лекарства выбирают по набору симптомов:
- при диарее назначают обволакивающие, вяжущие и снижающие кишечную моторику лекарства, нормализующие перистальтику;
- при запорах используют слабительные с растительным составом, солевые растворы осмотического действия, другие препараты, усиливающие перистальтику;
- при метеоризме используют прокинетики, спазмолитики для нормализации перистальтики;
- для снятия болевого синдрома назначают спазмолитики.
При выраженных эмоциональных расстройствах (тревожность или возбудимость, неврастения, депрессия), дополнительно могут назначать антидепрессанты или седативные препараты.
Важно! Назначать лекарственные средства, давать рекомендации по их приему, устанавливать дозировки может только врач после подтверждения диагноза. Самолечение может быть опасным, ухудшать самочувствие, затруднять диагностику
Психотерапия
Если появление симптомов синдрома раздраженного кишечника связано со стрессом, эмоциональным напряжением, тревожностью, помочь в решении проблемы может психотерапия. Чаще других применяют когнитивно-поведенческую терапию. Обычно это — краткосрочное лечение, которое помогает корректировать поведение, эмоциональный отклик, мысли, существующие установки. Реже может использоваться гипносуггестивная терапия, нейролингвистическое программирование или другие терапевтические методики.
Важно! Прежде, чем обращаться к психотерапевту, нужно пройти обследование у терапевта или гастроэнтеролога. Необходимо убедиться в том, что возникающие симптомы связаны именно с синдромом раздраженного кишечника, а не с другими заболеваниями
Диета
При синдроме раздраженного кишечника пациентам рекомендуют соблюдать принципы здорового питания:
- рацион должен быть сбалансированным;
- лучше есть небольшими порциями, не торопясь;
- при вздутии живота исключают продукты, провоцирующие метеоризм (бобовые, капусту, другие продукты с высоким содержанием ферментируемой клетчатки);
- снижают потребление подсластителей, сахара, фруктозы, чтобы уменьшить риск диареи и метеоризма;
- для борьбы с запорами используют содержащие пищевые волокна пищевые добавки.
При построении плана питания для уменьшения симптомов синдрома раздраженного кишечника могут использоваться готовые диеты. Чаще других рекомендуют диету Low-FODMAP. Это — рацион из продуктов, содержащих минимум FODMAP-веществ (т.н. короткоцепочечных углеводов). К таким веществам относят:
- олигосахариды (содержатся в ржи, пшенице, бобовых, соевых продуктах, чесноке, луке);
- дисахариды (содержатся в молочных продуктах);
- моносахариды (фруктоза);
- полиолы (содержатся в сливах, персиках, грибах, цветной капусте).
Исключение продуктов, содержащих FODMAP-вещества, может уменьшать диарею и метеоризм, но такая диета эффективна не для всех пациентов. Если ее использование не дает результата, нужно отказаться от нее. Также для уменьшения проявлений синдрома раздраженного кишечника может использоваться безглютеновая диета. Формировать подходящий рацион лучше вместе с врачом после обследования.
Как оказать первую помощь малышу?
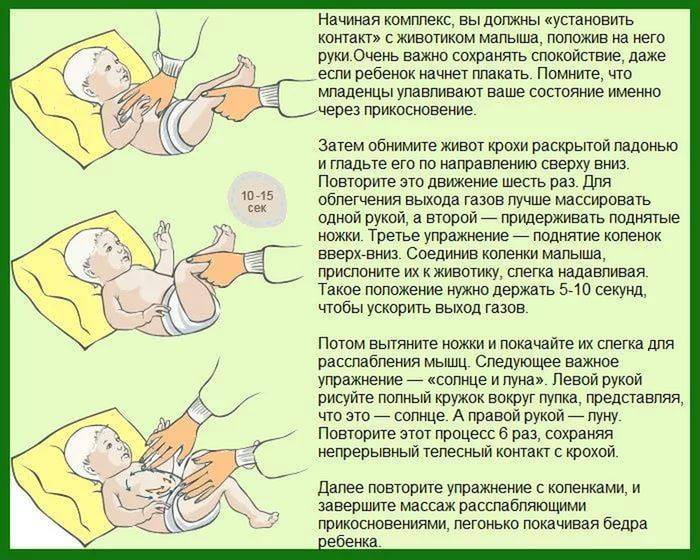
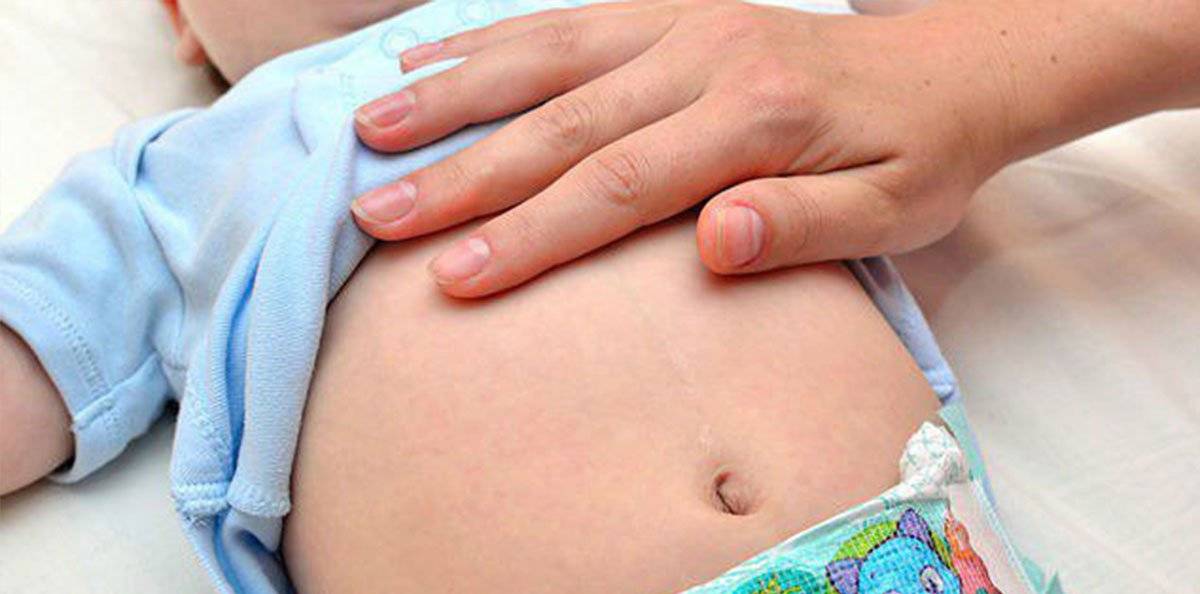
Первым делом установить причины, почему урчит в животе при кормлении и после. Если загвоздка в коликах, прикладывать теплую ткань к животику малыша, проглаженную утюгом. Прижать ножки к груди. После манипуляций кроха начнёт успокаиваться и засыпать.
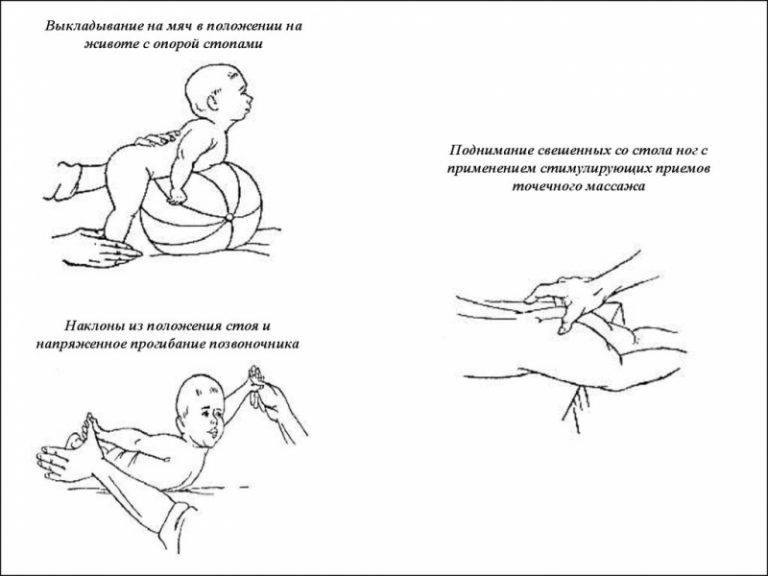
Известный педиатр Комаровский рекомендует выполнять с ребенком упражнение «велосипед», это поможет пище лучше проходить в кишечник. Также доктор советует чаще выкладывать малыша на живот, прикладывать теплую грелку. Если описанные средства не помогли, допустимо приготовить укропную воду, раствор ромашки, слабый настой фенхеля.
Лечение
Если при грудном вскармливании животик ребенка урчит постоянно, пора идти к врачу. Только доктор сможет провести необходимые анализы и назначить соответствующее лечение.
Возникновение бурчания в животе у новорожденного заключается в самом процессе кормления. Молодая мама должна смотреть, как ребенок берет грудь и заглатывает воздух. Следует отрегулировать режим питания, чтобы исключить голод у младенца.
Педиатры рекомендуют кормить часто, но малыми порциями. При этом женщине необходимо следить за рационом. Питаться следует правильно и сбалансировано, лучше завести дневник питания. Тщательно выбирать смеси при переходе на искусственное кормление, организм ребенка должен хорошо их усваивать. Введение в прикорм козьего или коровьего молока разрешено после 1 года.
Если у двухмесячного ребенка в организме плохо усваивается лактоза, исключите ее из рациона питания. Следует заменить на специальное питание, продающееся в аптеках, предварительно проконсультировавшись с врачом.
Для устранения нарушения микрофлоры кишечника малышу назначат пробиотки и пребиотики. Для устранения инфекции используют медикаментозное лечение. Для предотвращения дисбактериоза следить за питанием, гигиеной ребенка и содержать дом в чистоте
Особенно важно, когда малыш начнет познавать мир. Любое лечение проводится строго под наблюдением врача
Причины, почему животик «разговаривает»
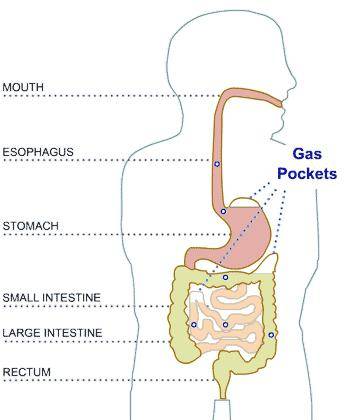
При переваривании пищи организм ребенка может издавать различный звук. Чтобы понять, почему у малыша ворчит животик, требуется разобраться в причинах, вызвавших подобное состояние. Распространенная причина – заглатывание воздуха во время кормления. Молоко течет сильно и малыш не успевает его заглатывать или неправильно берет грудь, что приводит к заглатыванию воздуха. Это одна из возможных причин, но бурчание развивается и посредством прочих источников.
Малыш проголодался
Причиной, по которой животик урчит, становится пустой желудок. О том, что малыш голодный, узнаете по плачу. В первый год жизни лишь подобным образом кроха ведёт диалог. Каждый взрослый сталкивался с бурлящим звуком в области живота, когда голоден.
Если у младенца начинает бурлить в животе, нужно его покормить. Материнское молоко – частая полезная и питательная еда для новорожденного. После кормления живот успокоился, а малыш не кричит, значит, причина была в голоде.
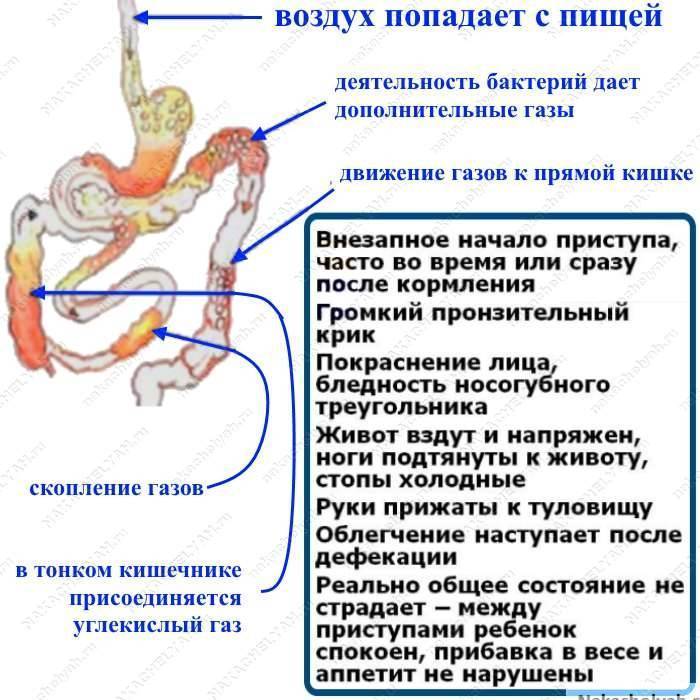
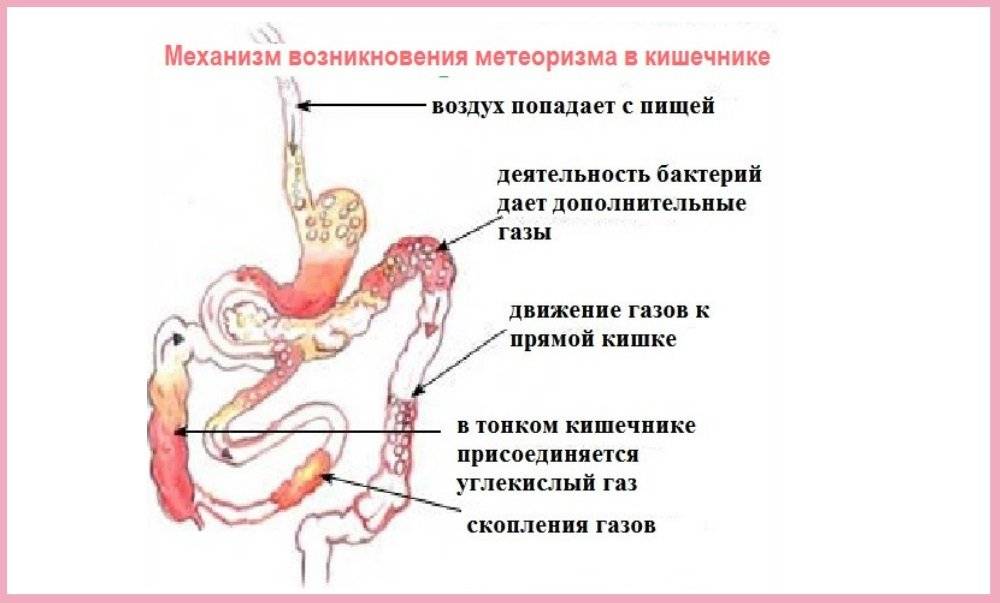
Колики в животике
Если после грудного вскармливания ребенок плачет, сложность заключается в коликах. Кишечник у месячного ребенка стерилен. В кале малыша нет бактерий. С первым кормлением организм получает первую дозу молока, налаживающую работу микрофлоры. Происходит брожение, появляется вздутие. Паниковать не следует, реакция организма вполне нормальна. Лечение не требуется, только спокойствие со стороны родителей. Проходят колики обычно к полугоду.
Лактазная недостаточность
Лактазный дефицит – один из диагнозов, поставленный каждому третьему новорожденному. Причина возникновения – снижение или полное отсутствие лактазы, фермента расщепляющего молочный сахар. От того, что сахар не переваривается, происходит брожение.

Непереносимость лактозы может стать причиной патологий:
- Диарея, последствием станет обезвоживание организма.
- Потеря веса из-за нарушения питания.
- Дефицит микроэлементов приводит к нарушению всасывания веществ.
- Снижается защитная функция иммунитета из-за вынужденного отказа от естественного кормления.
В первые месяцы после появления ребенка на свет мамочка корректирует и следит за собственным питанием.
Продукты, провоцирующие лактазный дефицит:
- Белок злаковых культур. Исключить во время кормления грудью продукты с содержанием глютена.
- Никаких консервантов и красителей.
- Специи и травяные сборы.
- Убрать из рациона кисломолочные продукты.
Педиатр назначит сдать общий анализ крови и мочи. По результатам рекомендацией нужно будет изменить кормление. В аптеках продаются молочные смеси, подходящие для кормления малышей с таким диагнозом
Важно помнить, что непереносимость лактозы пожизненная, полагается следить за ее содержанием в продуктах, выдаваемых детям
Врач порекомендует применять ферментные добавки:
- Бэби Док.
- Лактазар.
- Лактаза Бэби и др.

Дисбактериоз
Урчание в животике во время кормления, стул становится жидким и пенистым – предвестник дисбактериоза. Его развитие происходит из-за нарушения микрофлоры кишечника. Для нормальной работы кишечнику требуются лакто- и бифидобактерии, отвечающие за защитную функцию.
В организме происходит размножение патологических бактерий, это приводит к дисбактериозу. Частой его причиной становится неправильное питание матери. Организм младенца реагирует на набор новых веществ, поступающих с молоком мамы. Какие продукты могут стать причиной дисбактериоза:
- Жирная пища.
- Жаренная, тушеная еда.
- Никотин, алкоголь.
- Кофе, цитрусовые, шоколад.
Употребление таких продуктов приведет к нарушению микрофлоры кишечника, но и к:
- Аллергическому дерматиту.
- Бронхиальной астме.
- Снижению иммунитета.
- Хроническому гастриту и колиту.
Перед назначением лечения проводят анализ кала. По имеющимся данным педиатр назначает лечение препаратами, нормализующими работу кишечника.

Недостаточно ферментов
Частое урчание у грудничка появляется от недостатка ферментов. Проявление данного признака происходит во время ввода прикорма. Переваривание пищи происходит за счет определенных ферментов, вырабатываемых организмом.
Из-за нехватки одного из веществ пища не переваривается, происходит увеличение газов и брожение в животе. Появляется снижение аппетита, жидкий стул, тошнота и рвота у ребенка.
Ферментативную недостаточность легко скорректировать. После детального обследования врач назначает препараты для восполнения недостающих веществ:
- Пищевые добавки: Лактазар.
- Лекарства ферментной группы: Мезим форте, Панкреатин, Фестал.
- Для улучшения состояния кишечника: Хилак форте, Линекс, Пробифор.
- При газах и поносе: Боботик, Эспумизан Бэби.
Для предотвращения болевых ощущений врач назначит Но-шпу, Дротаверин гидрохлорид (аналог Но-шпы).
Профилактические действия
Выполнение простых профилактических действий поможет избежать появления колик и урчания в животике у ребенка.
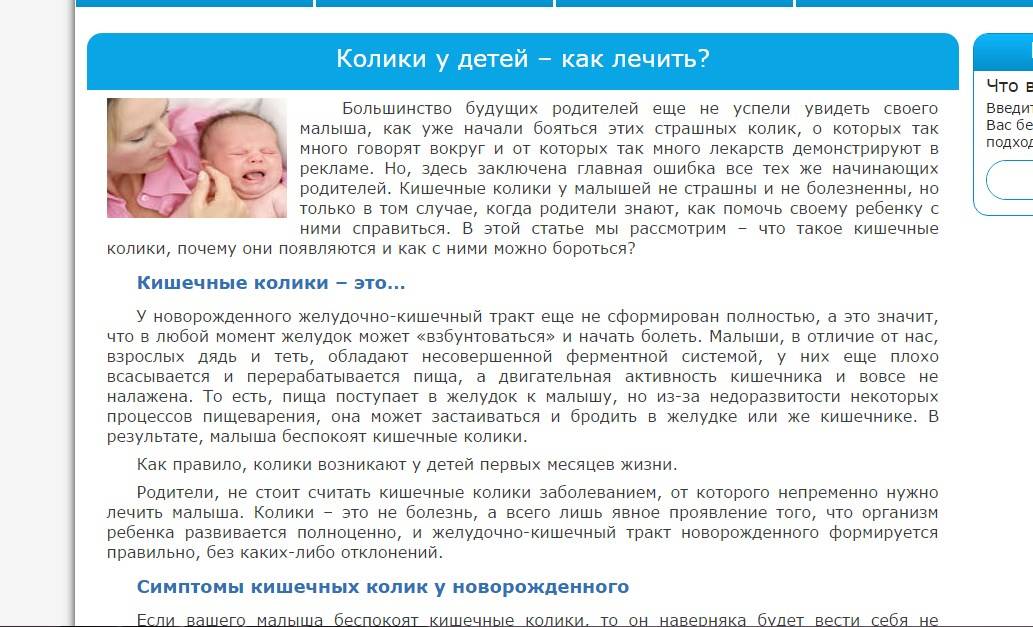
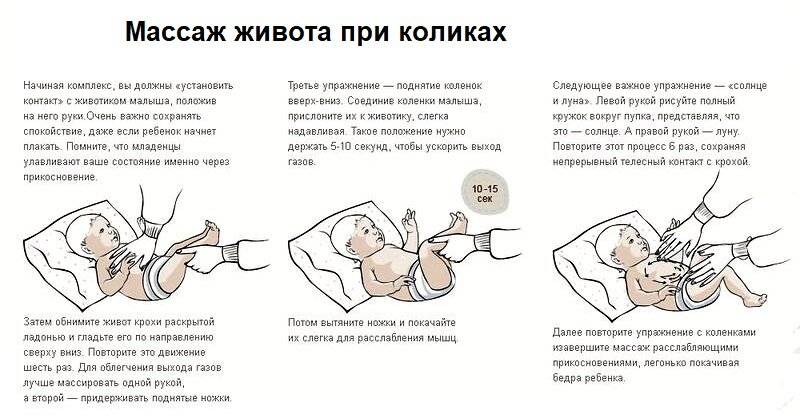
- Делайте массаж. Простые массажные движения помогут вывести газы и наладить работу кишечника.
- Гимнастика. Начните заниматься гимнастикой с ребенком. Упражнение «велосипед», подтягивание ножек к груди, упражнение «березка» в облегченном варианте. Это поможет нормализовать работу живота и укрепит иммунитет. Ребенок окажется с пеленок приучен к физкультуре.
- Кормите, когда проголодался. Время, когда детей кормили по часам, прошло. Педиатры советуют начинать кормить по первому требованию. Наблюдайте, как малыш ест и берет грудь, не допускайте заглатывания воздуха. Новорожденный должен срыгивать воздух после каждой процедуры кормления. Кормите без спешки.
Не бойтесь спрашивать у педиатра о том, что волнует. Чем больше узнаете и зададите вопросов, тем больше ответов получите. Предупреждён – вооружён.
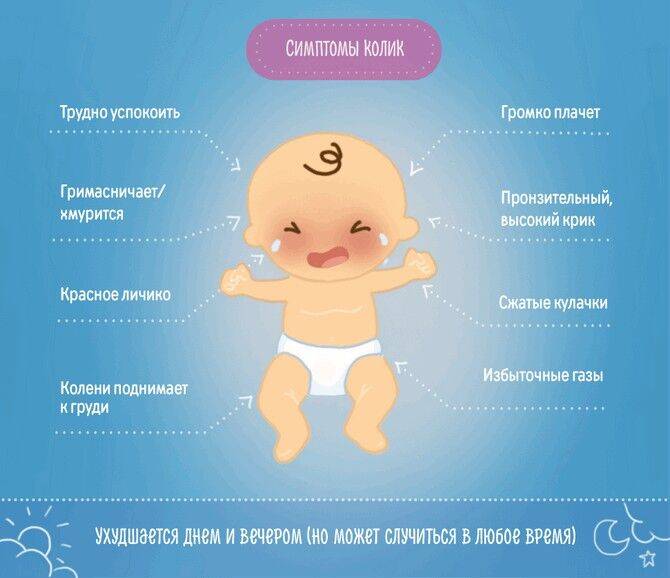
Основные признаки и симптомы
Урчание в животе у ребенка обычно сопровождается рядом симптомов. Признаки характерны для новорожденного, его организм только приспосабливается к новой пище
Уделите происходящему особое внимание, увидев симптомы:
- У малыша болит живот при нажатии на него, поджимает ножки.
- Беспокойство, малыш отказывается от еды. Немотивированные капризы.
- Неспокойный сон. Ребенок мало спит, часто просыпается ночью. День начинается исключительно с плача.
- Газообразование, вздутие. Жидкий стул с зеленоватым цветом.
Если грудничок плохо засыпает в кроватке, поможет совместный сон с мамой
Важно не переусердствовать, отучить окажется сложно

Профилактика
Меры профилактики помогают уменьшить проявления синдрома раздраженного кишечника, лучше контролировать его, избегать боли и других симптомов.
Для профилактики врач может назначить соблюдение диеты: сбалансированное, умеренное питание. В рационе не должно быть продуктов, способных провоцировать диарею или запоры, метеоризм, абдоминальные боли. Желательно употреблять как можно меньше алкоголя, газированных, содержащих кофеин или сахарозаменители напитков, есть меньше соленого, острого, жареного. Потреблять пищу лучше небольшими порциями, через равные промежутки времени. Если синдром сопровождается запорами, лучше пить больше чистой воды.
Важно заботиться о собственном психологическом состоянии, сохранять эмоциональное равновесие. Нужно учиться контролировать эмоциональные реакции, осваивать методы релаксации
Чтобы снизить уровень стресса, соблюдают режим дня, контролируют уровень нагрузок, следят, чтобы отдых был достаточным. Хобби, занятия творчеством, увлечения помогают снижать эмоциональное напряжение и уменьшают риск появления синдрома.
Физические упражнения
Для профилактики синдрома раздраженного кишечника эффективны физические упражнения, занятия спортом. Нагрузки должны быть умеренными, посильными. Это может быть ходьба, плавание, гимнастика, йога, цигун, другие виды тренировок.
Влияние физической активности на состояние здоровья пациента с синдромом раздраженного кишечника:
- занятия спортом снимают психическое напряжение, помогают противостоять стрессу, улучшают эмоциональное состояние;
- в сочетании с диетой физические нагрузки нормализуют вес, улучшают общее самочувствие, защищают от недомоганий;
- формирование мышечного корсета в области брюшного пресса может корректировать перистальтику.
Рекомендации по физическим нагрузкам может дать лечащий терапевт, специалист по лечебной физкультуре или врач-реабилитолог. План тренировок составляют с учетом физической подготовки, состояния здоровья. Режим питания при занятиях спортом выстраивают так, чтобы между приемом пищи и началом тренировки проходило не меньше 1,5-2 часов.
Диагностика
Чтобы диагностировать синдром раздраженного кишечника, оценивают клиническую картину, историю болезни, потенциальное влияние психологических факторов, проводят осмотр.
Чтобы уточнить диагноз и исключить другие нарушения в работе кишечника, проводят ряд основных исследований и тестов. (таблица 1).
| Таблица 1. Перечень исследований для подтверждения синдрома раздраженного кишечника | |
|---|---|
| Исследование | Результаты |
| Клинический анализ крови | Проводится, чтобы исключить анемию, воспалительный процесс, инфекцию. |
| Биохимическое исследование крови | Контроль метаболических нарушений. При частой диарее; выявление электролитного дисбаланса. |
| Копрологические исследования | Анализы кала на содержание яиц гельминтов, простейших, кишечных патогенов, скрытой крови, патологических примесей. |
| Колоноскопия | Эндоскопическое обследование толстой кишки для оценки внутренней поверхности толстой кишки. |
| Ирригоскопия | Рентгенография толстой кишки с использованием контрастного вещества для диагностики воспалительных процессов слизистой, образования полипов, язв, для оценки строения, эластичности стенок, просвета. |
Дополнительно оценивают психологический статус пациента и отдельно — уровень тревоги и депрессии.
Большое значение имеет дифференциальная диагностика
Важно исключить воспалительные заболевания, инфекции, острые состояния, колиты, метаболические нарушения, другие заболевания. С синдромом раздраженного кишечника не связаны перечисленные ниже симптомы и состояния:
- возникновение болей по ночам;
- потеря веса;
- постоянные боли в животе при отсутствии других симптомов;
- заболевание прогрессирует, его проявления усиливаются;
- повышение температуры, лихорадка;
- наличие у родственников язвенного колита, целиакии, болезни Крона, рака толстой кишки;
- при лабораторной диагностике — выявление скрытой крови в кале, изменений в биохимических показателях крови, лейкоцитоза, повышения СОЭ, снижения уровня гемоглобина.
Это — признаки органических изменений, которые требуют углубленного обследования.
Причины
Синдром раздраженного кишечника часто встречается у взрослых. Его распространенность в мире может варьироваться от 1 до 28%. На частоту встречаемости влияет место проживания(она выше в странах Европы, в США, состояние чаще диагностируют у жителей городов, а не сельской местности), пол (женщины обращаются к врачу с этой проблемой в среднем в два раза чаще, чем мужчины).
При этом синдроме периодически возникают боли в животе. Они сопровождаются метеоризмом, диареей или, наоборот, запорами. Это происходит из-за изменения кишечной моторики и чувствительности к стимуляции, которые, в свою очередь могут быть связаны с сочетанием психосоциальных и физиологических факторов.
Психосоциальные нарушения
Синдром раздраженного кишечника связывают с рядом состояний, среди которых тревожность, депрессия, расстройства сна, хроническая усталость и другие. Конфликты и стрессы могут усиливать симптомы, провоцировать обострение, но иногда они вообще не влияют на появление недомогания.
Физиологические изменения
Особенности физиологии кишечника могут влиять на появление симптомов. При гипералгезии чувствительность кишечника к обычному растяжению стенок повышается, и возникают болевые ощущения. Дискомфорт могут вызывать вегетативные расстройства, острый гастроэнтерит в анамнезе, слишком сильный сократительный ответ толстой кишки на прием пищи. У женщин функции кишечника могут частично зависеть от колебаний уровня гормонов и его изменения в течение менструального цикла.
На появление синдрома раздраженного кишечника также могут влиять наследственные факторы, физическое перенапряжение, несбалансированное питание, нарушение работы вегетативной нервной системы, нарушение кишечной микрофлоры. Эти факторы могут оказывать комбинированное действие, усиливая или уменьшая проявления синдрома. В то же время их наличие не означает, что синдром возникнет обязательно. Он не связан со структурными изменениями кишечника (диагностика не выявляет их).