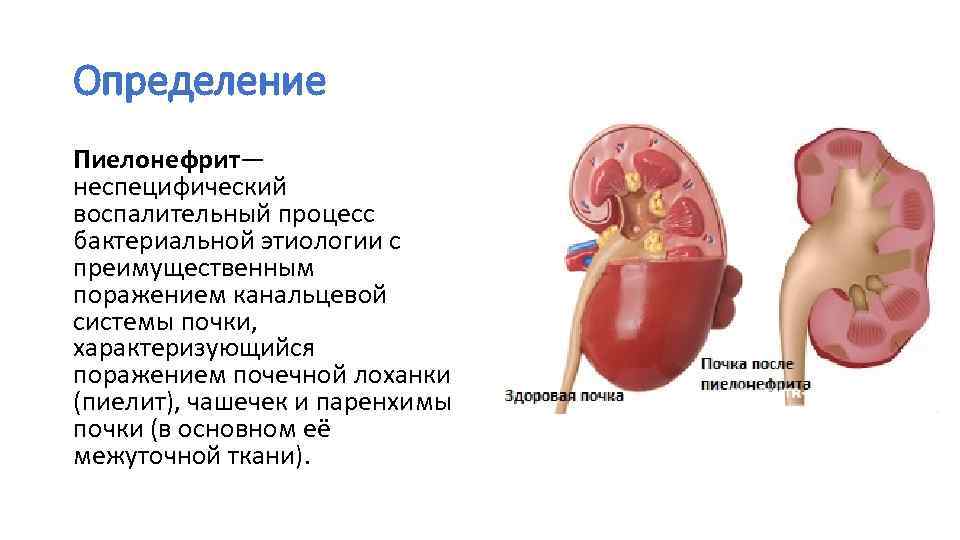
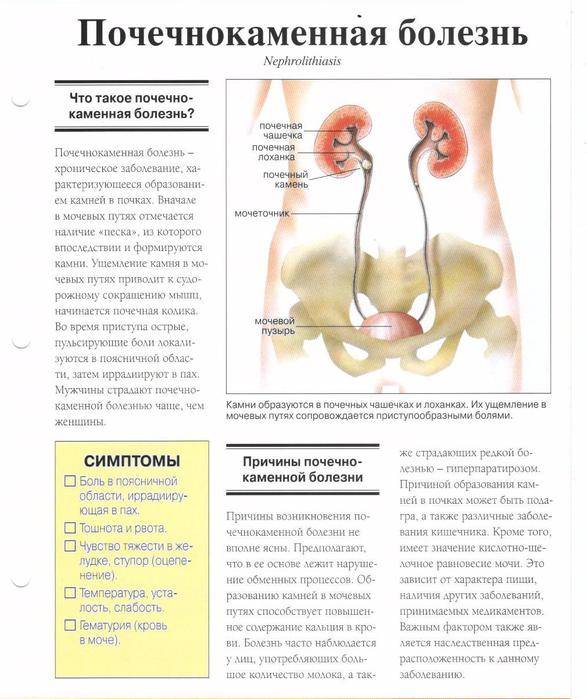
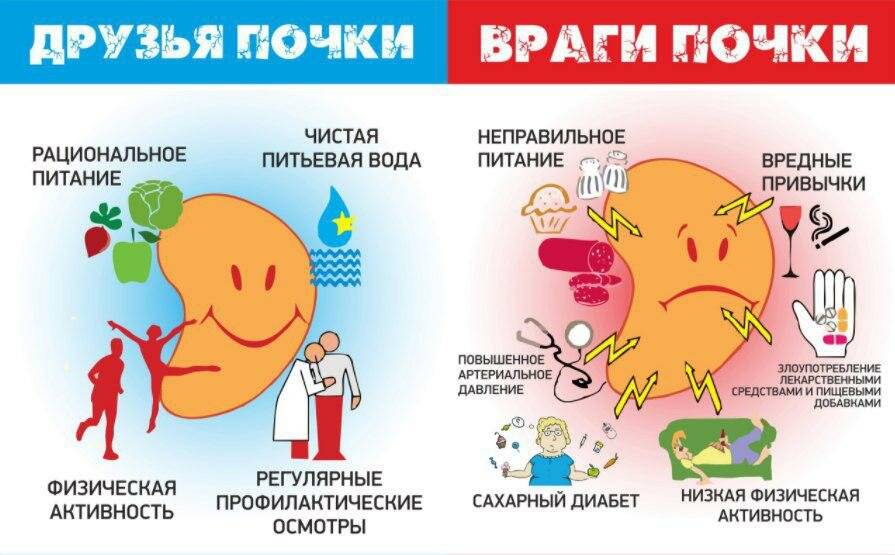
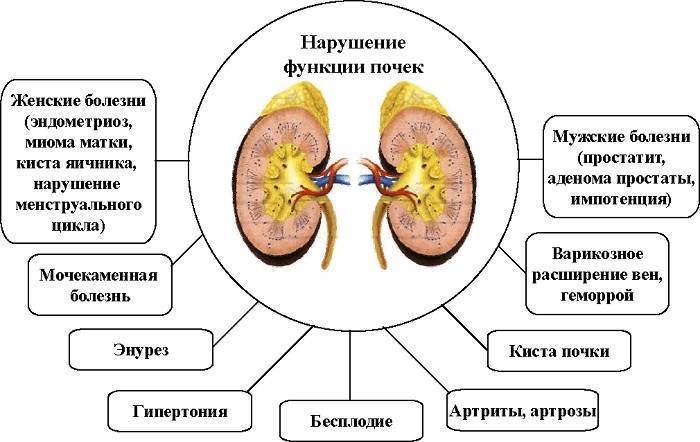
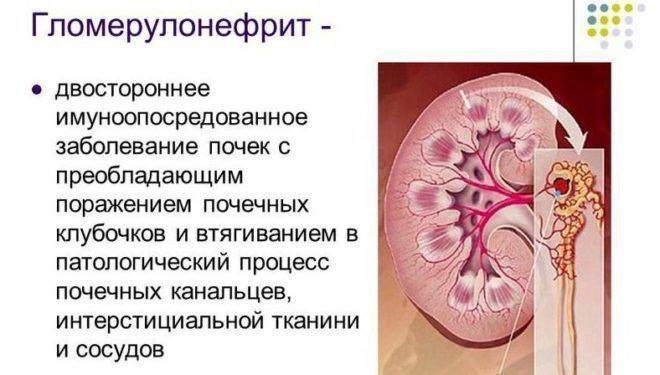
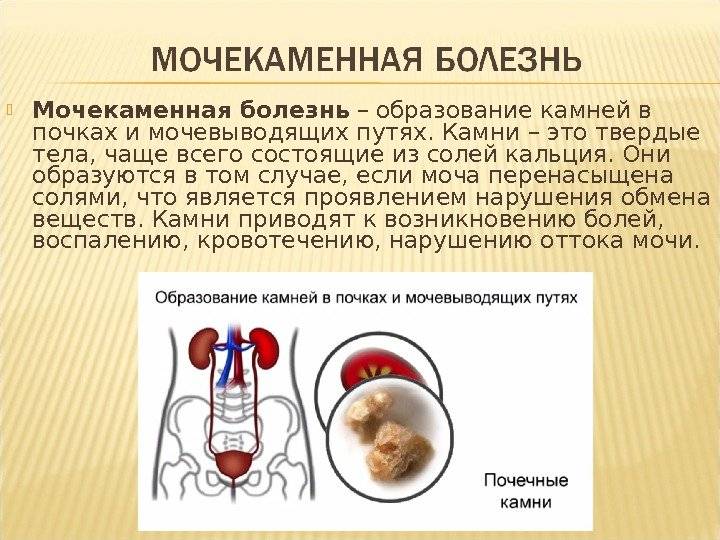
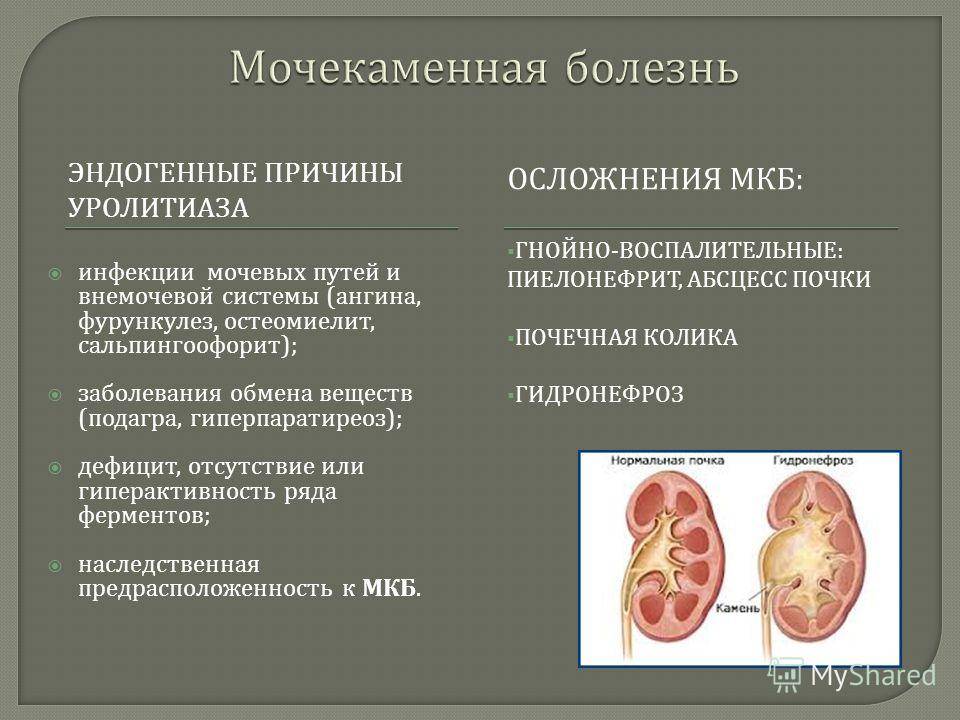
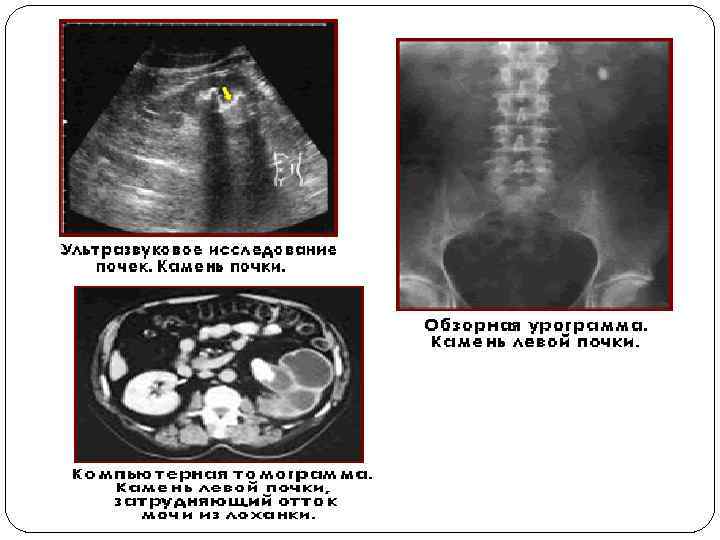
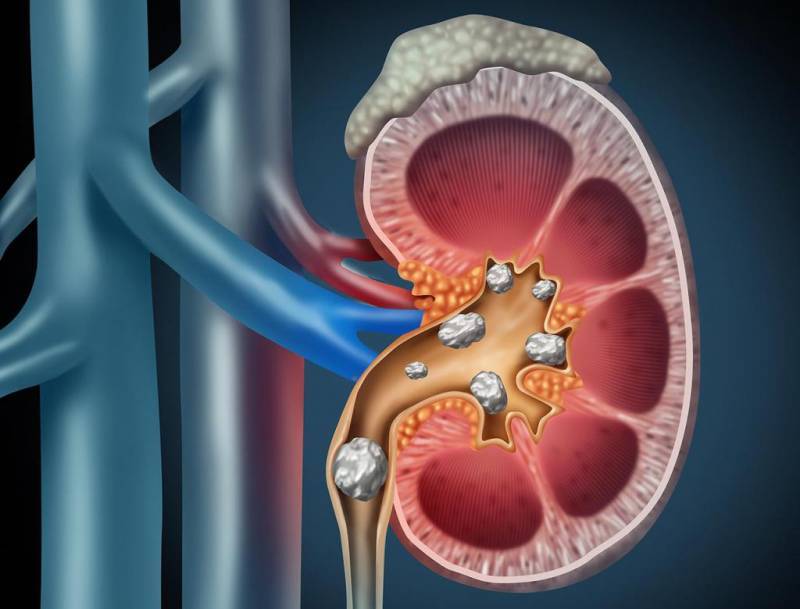
Диагностические критерии хронической надпочечниковой недостаточности
Так как клинические проявления в начале заболевания всегда смазаны и неспецифичны, при сборе анамнеза важно акцентировать внимание на времени возникновения утомляемости, мышечной слабости, потери аппетита, снижении веса, гиперпигментации и других признаков, а также на скорости их развития и сочетании их с другими признаками надпочечниковой недостаточности
При осмотре у больных выявляются участки коричневых или бронзовых потемнений, особенно выраженные в местах трения одежды, на рубцах и шрамах, на линиях ладоней, на слизистых оболочках полости рта, в области сосков и наружных половых органов. У некоторых пациентов можно обнаружить участки депигментации, что будет свидетельством аутоиммунного процесса. На лице больных часто обнаруживаются темные веснушки.
При измерении массы тела больного отмечается её снижение. Артериальное давление колеблется в пределах 90/60 – 100/70 мм рт. ст., а у больных с сопутствующей артериальной гипертензией приближено к норме – 120/80 мм рт. ст. или умеренно повышено.
Состояние слабости, сопровождаемое чувством голода и повышенной потливостью, характерное для гипогликемии, наблюдается у больных и натощак, и через пару часов после еды. Кроме того, выявляется нарушение функции центральной нервной системы в виде снижения памяти, внимания, угнетенного состояния и раздражительности.
Из-за сниженного уровня андрогенов у больных женского пола отмечается полное отсутствие или наличие скудного оволосения в подмышечной области и на лобке.
Основным диагностическим критерием хронической надпочечниковой недостаточности является определение уровня кортизола и альдостерона в крови. При первичной хронической надпочечниковой недостаточности наряду со снижением концентрации этих гормонов отмечается также повышение уровня адренокортикотропного гормона и ренина в плазме крови.
При проведении анализа на сахар крови выявляется его пониженный уровень. Концентрация солей калия в крови повышена, а соединений натрия – понижена.
Для постановки диагноза при стертой клинической картине прибегают к стимуляционному тесту с адренокортикотропным гормоном. Если после дополнительного введения извне кортикотропина или синкорпина уровень адренокортикотропного гормона не будет превышать базальный уровень в несколько раз, можно судить о снижении возможностей коры надпочечников.
Затруднение для ранней постановки диагноза хронической надпочечниковой недостаточности возникает из-за того, что признаки заболевания весьма часто встречаются и при других патологиях. Поэтому заболевание следует дифференцировать от нейроциркуляторной дистонии, для которой характерны общая и мышечная слабость, однако они нивелируются под влиянием психоэмоциональных факторов, а также от язвенной болезни желудка, опухолевых процессов, нервной анорексии, для которых характерно сочетание снижения массы тела с артериальной гипотензией. Темные пятна на коже помимо хронической надпочечниковой недостаточности наблюдаются также при пеллагре, циррозе печени, меланоме, отравлениях солями тяжелых металлов.
Причины кисты почки
Кисты почек бывают врожденными и приобретенными:
врожденные кисты возникают во внутриутробном развитии плода;
приобретенные кисты возникают в после рождения человека в течении его жизни.
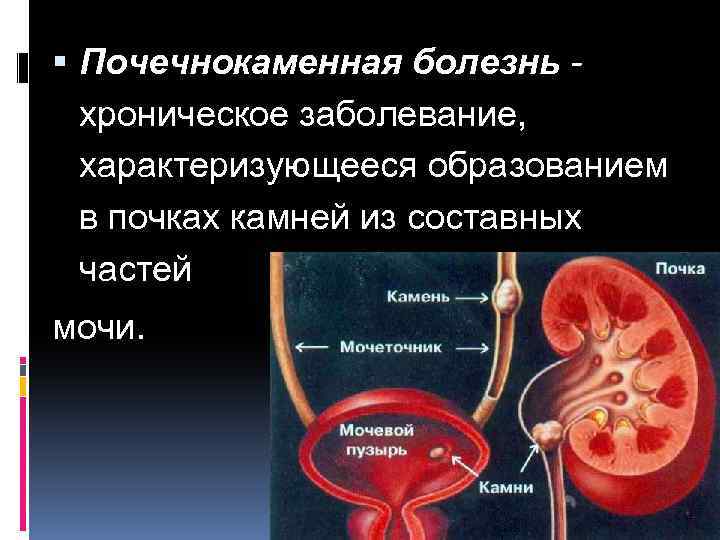
Причина появления кист почек не совсем ясна. Одна из гипотез объясняет их появление отравлением ткани почки солями тяжелых металлов, белком, бактериями, различными ядами и, вследствие этого, забиванием канальцев почечной ткани белковыми массами. Клубочки почечной паренхимы продолжая продуцировать первичную мочу расширяются и дают появление кисты. Как правило, появившись, киста достигает своего размера и прекращает увеличиваться. Таких кист около 97%. Но есть кисты, которые продолжают медленно увеличиваться. Поэтому пациентам рекомендовано регулярно проходить контрольные обследования.
К появлению кист могут приводить также:
наследственная предрасположенность;
туберкулёз;
инфекционные заболевания и другие факторы.
В 1,5-3% случаев встречаются злокачественные кисты почек. Их называют «дермоидными» кистами. Данные кисты всегда врожденные и требуют оперативного лечения. Внутри этих кист находят волосы и первичные зубы. Отсюда и название этих кист – из-за тканей дермоса (кожи).
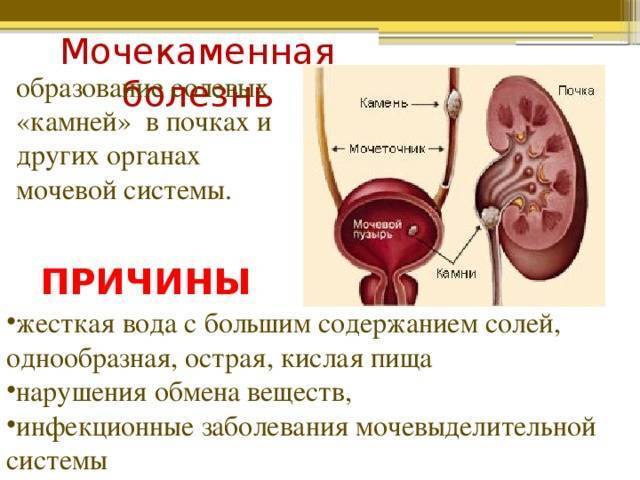
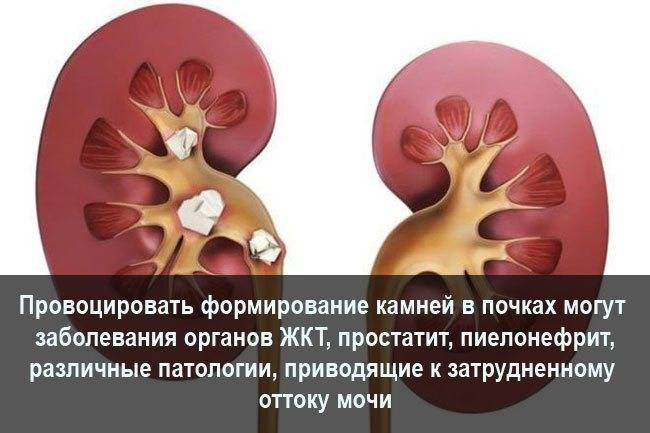
Профилактика образования камней в почках
Для профилактики образования камней в почках ежедневно пейте много жидкости
Очень важно, чтобы ваша моча всегда содержала много воды, чтобы конечные продукты обмена не накапливались в почках
Вы можете определить степень концентрации мочи по ее цвету. Чем она темнее, тем выше концентрация. Как правило, по утрам ваша моча имеет темно-желтый цвет, так как она содержит накопившиеся отходы, произведенные организмом за ночь. По сравнению с чаем, кофе и фруктовыми соками, вода считается наиболее эффективным и полезным напитком для профилактики образования камней. Вам также следует больше пить в жару и во время занятий спортом, чтобы восполнить жидкость, потерянную с потом.
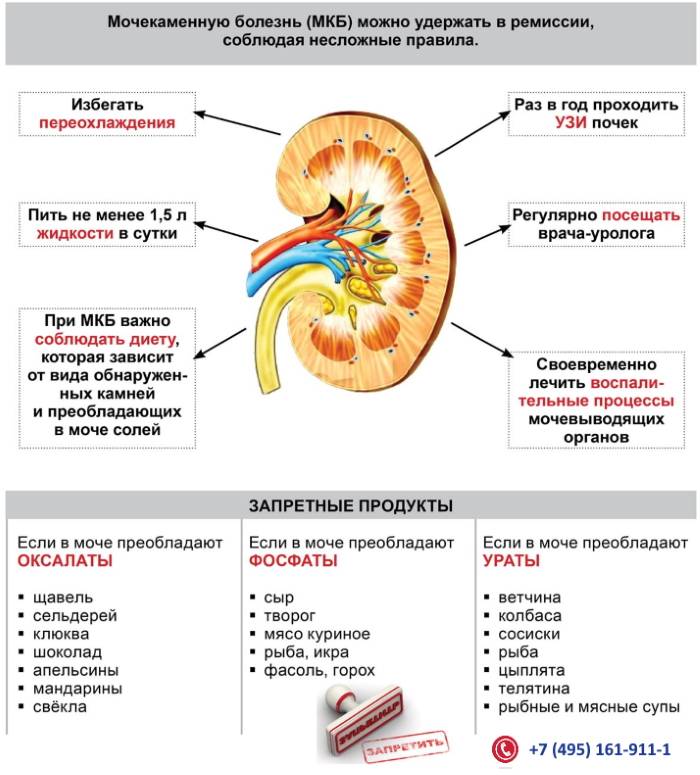
Диета при мочекаменной болезни
Если образование камней вызвано избытком кальция, вам следует снизить содержание оксалатов в рационе. Оксалаты не дают вашему организму усваивать кальций и могут накапливаться в ваших почках, образуя камни.
Оксалаты содержаться в следующих продуктах:
- свекла;
- спаржа;
- ревень;
- шоколад;
- ягоды;
- лук-порей;
- петрушка;
- сельдерей;
- миндаль, арахис и кешью;
- соевые продукты;
- зерновые, например, овсяные хлопья, ростки пшеницы и цельнозерновая пшеница.
Вам не следует снижать потребление кальция, если этого не рекомендует врач, так как кальций очень важен для здоровья костей и зубов. Для предотвращения образования уратных камней сократите потребление мяса, птицы и рыбы. Вам также может быть прописан препарат для изменения кислотного или щелочного уровня в вашей моче.
Лекарственные препараты для профилактики камней в почках
При образовании почечного камня обычно прописываются лекарственные средства для облегчения боли или предотвращения развития инфекции. Однако врачу следует пересмотреть средства, которые вы принимаете, если есть подозрение, что они вызвали образование камней в почках.
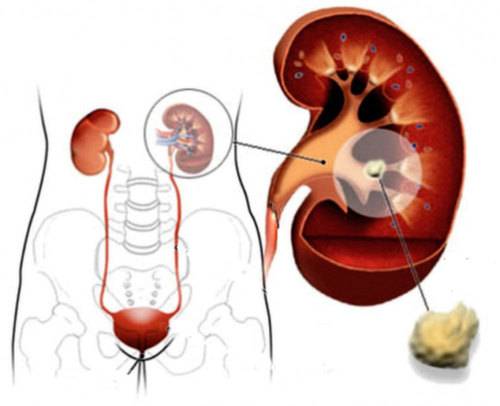
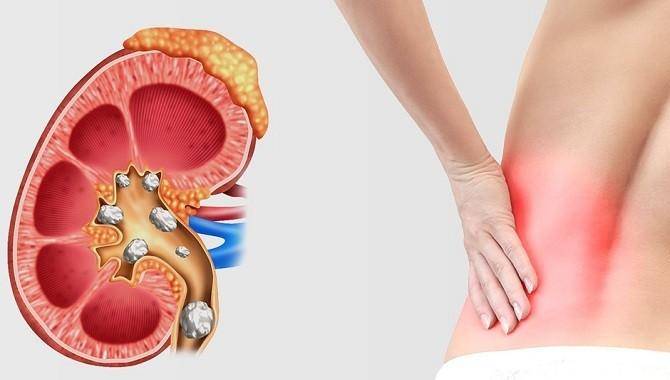
Симптомы камней в почках
Если у вас образовался очень маленький почечный камень, он не должен вызвать никаких симптомов. Возможно, вы даже его не заметите, и он выйдет из вашего организма с мочой.
Как правило, симптомы возникают, если камень:
- застревает в вашей почке;
- начинает двигаться по мочеточнику: мочеточник — это узкая трубка, соединяющая почку с мочевым пузырем, и, когда камень пытается пройти по нему, это вызывает боль;
- вызывает развитие инфекции.
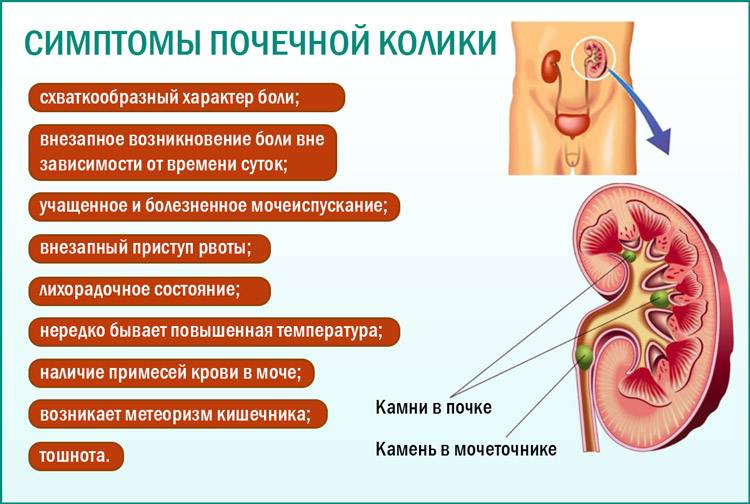
Распространенные симптомы камней в почках:
- сильная схваткообразная боль в спине, боковой части живота или, иногда, в паху, которая может длиться несколько минут или часов;
- беспокойство и невозможность лежать спокойно;
- тошнота;
- кровь в моче, которая часто появляется потому, что камень царапает мочеточник;
- мутная моча с неприятным запахом;
- жжение при мочеиспускании;
- высокая температура 38º C или выше;
- частые, иногда — ложные позывы к мочеиспусканию;
- боль при мочеиспускании.
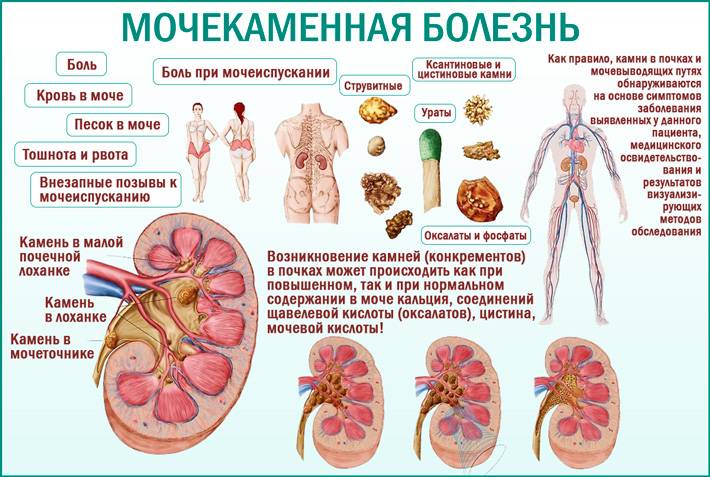
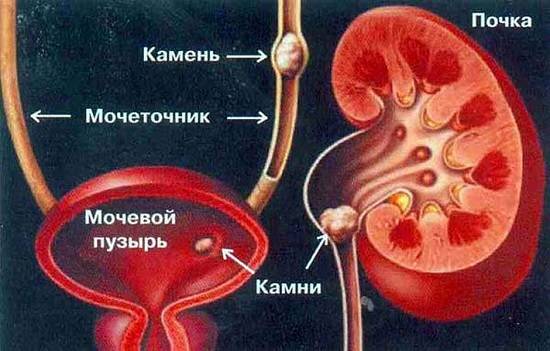
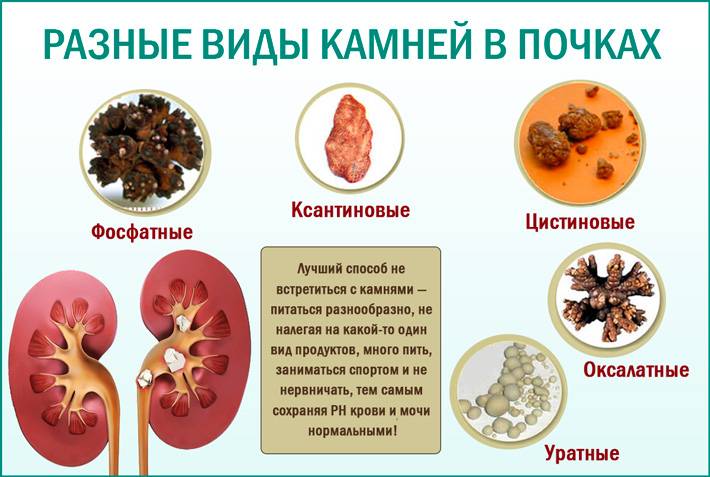
Типы камней в почках
Существует четыре основных вида камней в почках:
- кальциевые камни;
- струвитные камни — содержат магний и аммиак, довольно крупные, часто имеют форму рога;
- уратные камни— обычно гладкие, коричневые и самые мягкие по сравнению с другими типами камней;
- цистиновые камни— часто желтые, больше похожи на кристаллы, чем на камни.
Камни в почках могут быть различной формы, размеров и цветов. Некоторые похожи на песчинки, а другие, в редких случаях, могут вырастать до размеров мяча для гольфа.
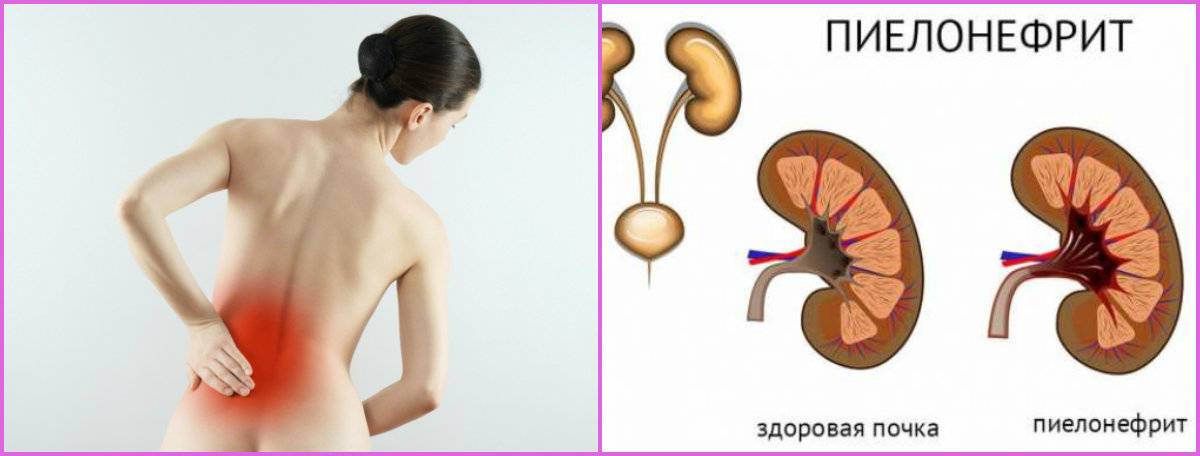
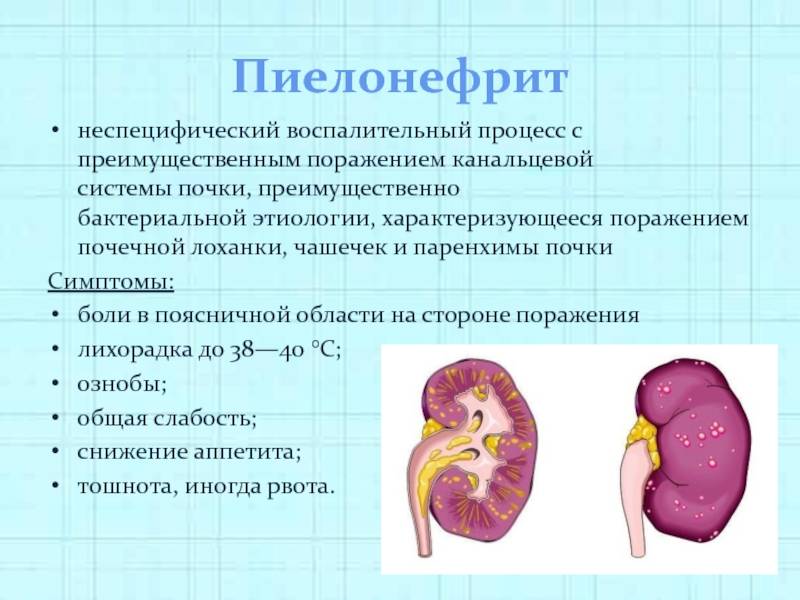
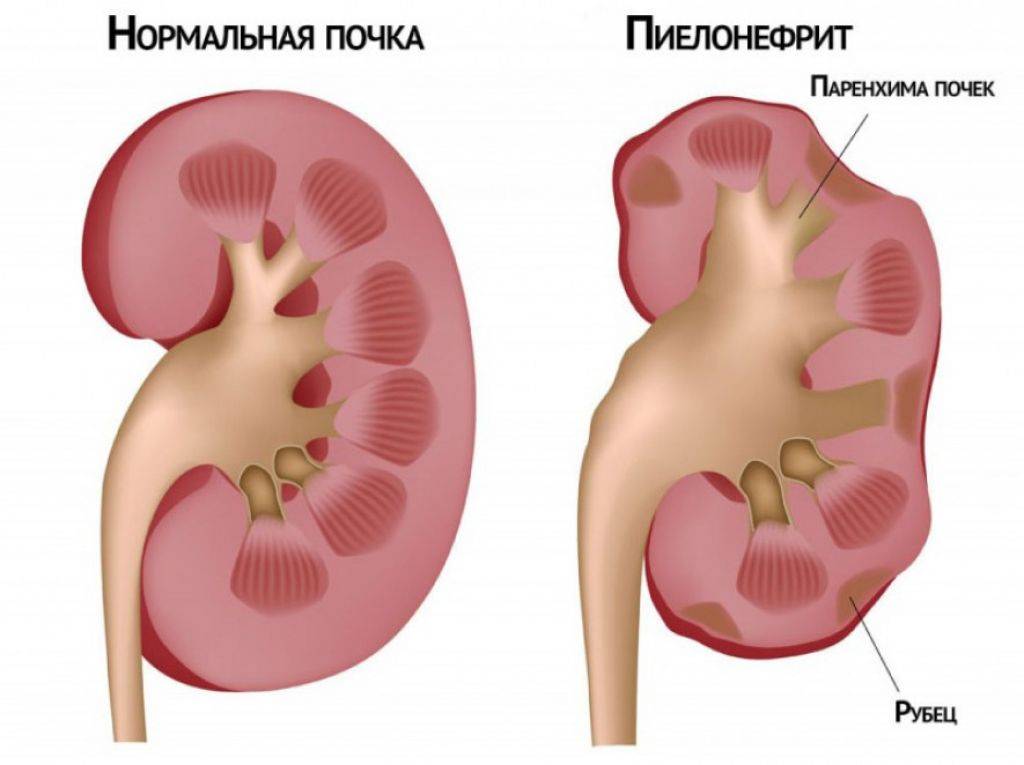
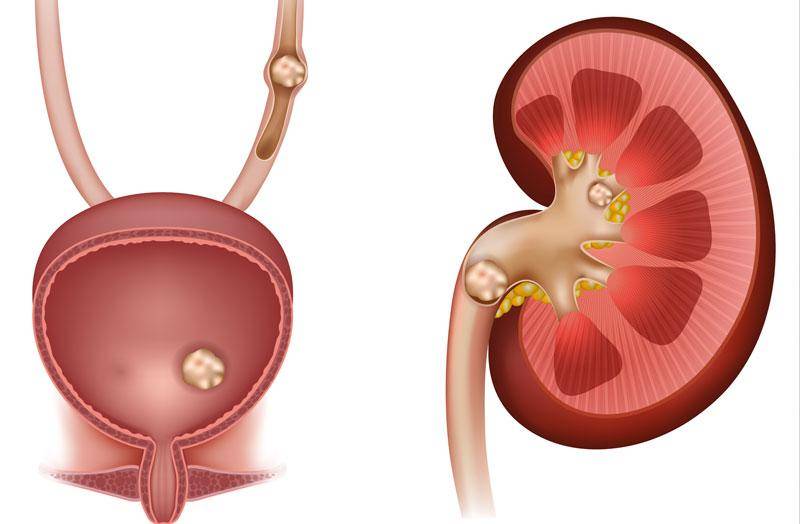
Если почечный камень закупоривает мочеточник, моча, содержащая отходы обмена веществ, застаивается в почках. Это может вызвать накопление бактерий и развитие пиелонефрита. Симптомы пиелонефрита:
- боль в нижней части спины;
- высокая температура 38 °C или выше;
- озноб;
- тошнота и рвота;
- понос;
- появление мутной мочи с плохим запахом;
- учащенное мочеиспускание;
- боль при мочеиспускании.
Рекомендации после лечения
После хирургического лечения нужно:
- Выполнить контрастную рентгенографию или УЗИ для оценки результата (спустя 5-7 дней).
- Пить антибиотики и противомикробные средства по рекомендации специалиста.
- Сдать общий анализ крови спустя 2-3 дня для исключения воспаления и внутреннего кровотечения.
Общие рекомендации после хирургического и консервативного лечения:
- Увеличить потребление чистой воды до 2-3 литров в сутки.
- Использовать средства для усиления диуреза.
- Принимать мочегонные травы для вывода остатка солей и минералов.
- Полностью избегать физических нагрузок и резких движений.
Чтобы избежать рецидива, следуйте данным правилам и регулярно посещайте лечащего врача.
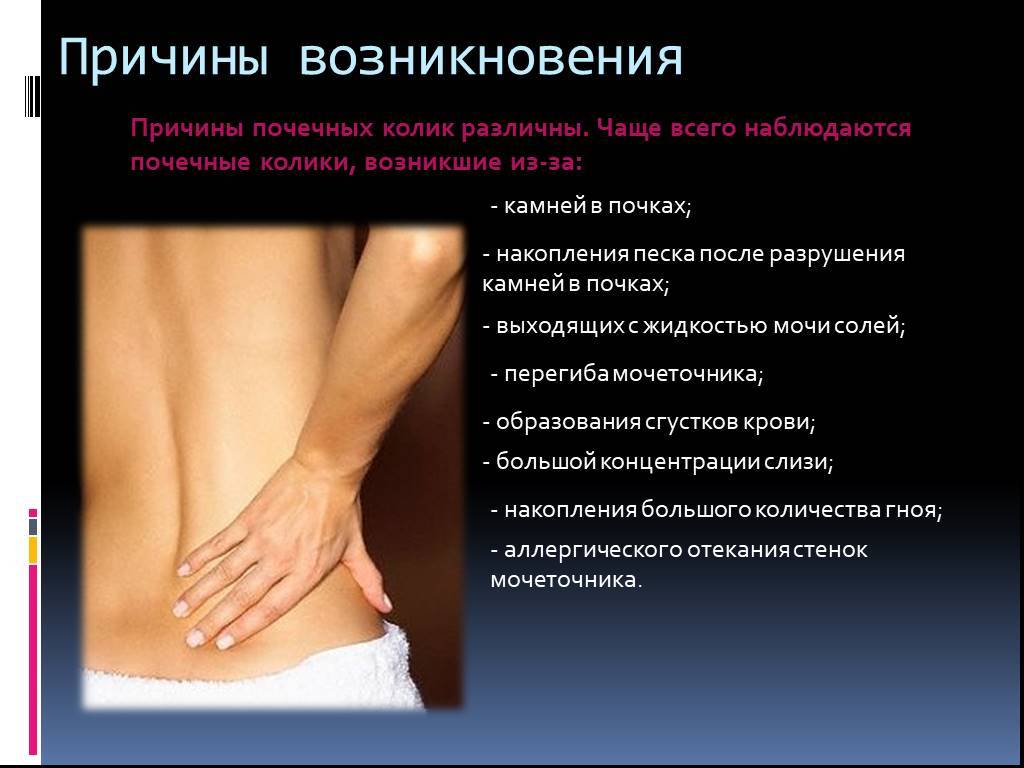
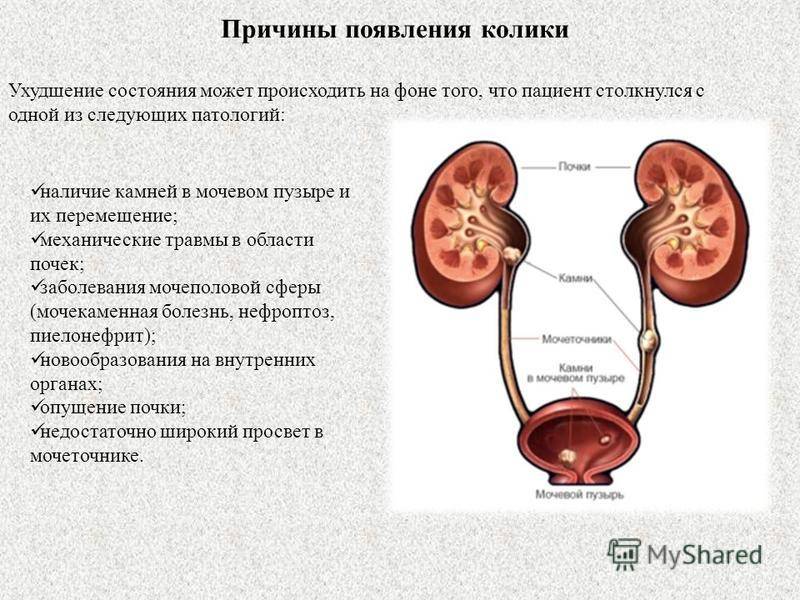
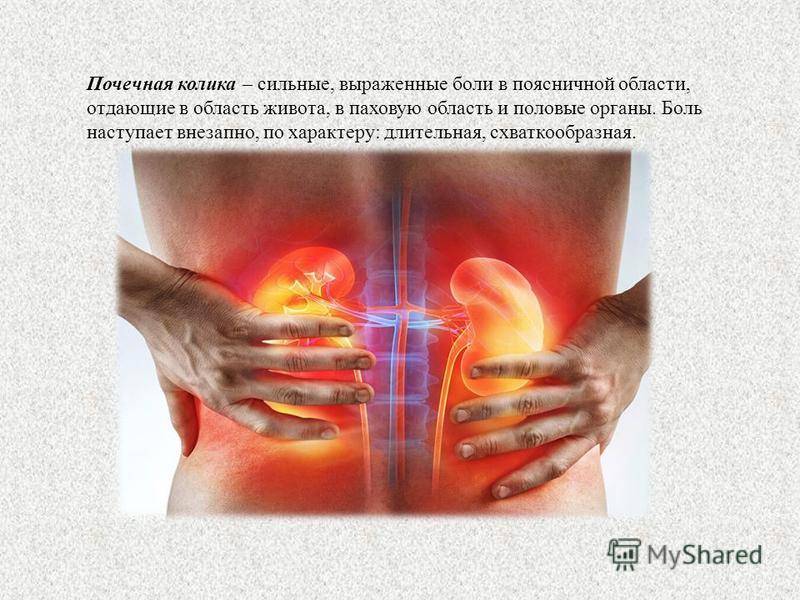
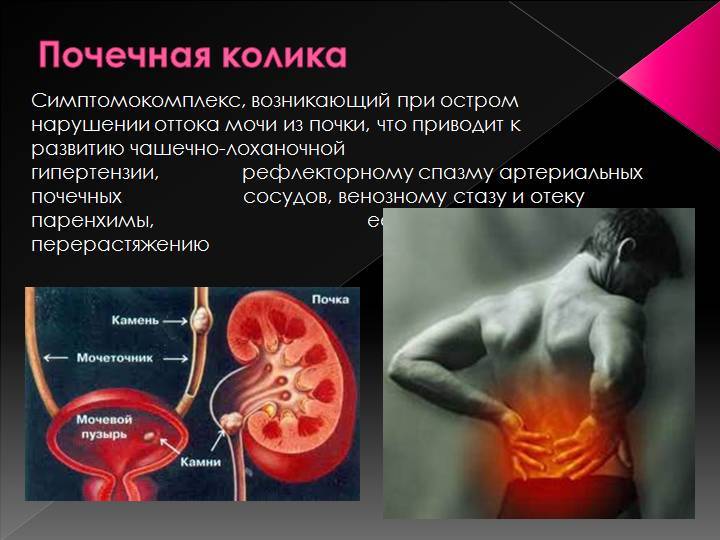
Этиология почечной колики
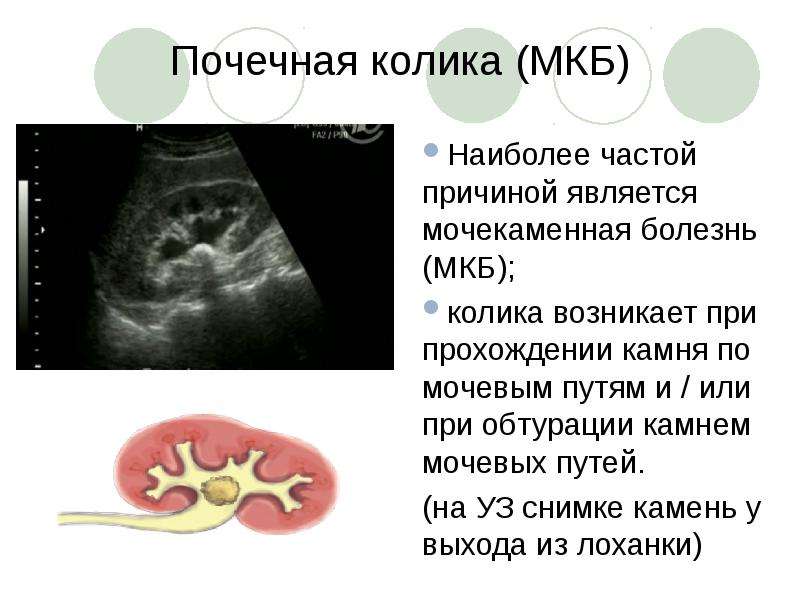
Самой распространённой причиной почечной колики является уролитиаз (МЧБ), который характеризуется формированием и мочевом пузыре. Исходя из статистических сведений, чаще всего (98%) приступы развиваются в момент, когда камень проходит через мочеточник, несколько реже (50%) — когда он находится в почке. Развитие приступов связано с резким нарушением отвода урины из почки вследствие обструкции или компрессии верхних мочевыводящих путей: мочеточника, чашечки почки и лоханки.
Этиология обструкции
- Конкременты при МЧБ (почти 58%);
- Крупные сгустки крови при воспалении каналов почки;
- Крупные скопления слизи при воспалении каналов почки;
- Скопления гноя;
- Кристаллические конгломераты мочевых солей;
- Некротизированные ткани;
- Перегиб мочеточника при опущении или дистопии почки;
- Сужение мочеточника.
Этиология компрессии ВМП
- Новообразования почек добро- и злокачественной природы;
- Новообразования мочеточника добро- и злокачественной природы;
- Новообразования простаты добро- и злокачественной природы;
- Гематомы, появившиеся после травм и неправильно проведённых медицинских процедур.
Помимо этого, помощь при почечной колике может потребоваться пациентам, которые страдают от воспалительных и сосудистых патологий мочевыводящих путей, а также ряда врождённых аномалий.
| Воспаления мочевыводящих путей | Поражения сосудов мочевыводящих путей | Врождённые аномалии |
|---|---|---|
|
|
|
Помощь справочной «Ваш доктор»
 Справочная «Ваш доктор» – это новейшая сервисная услуга для пациентов. Благодаря справочно при помощи телефонного звонка можно осуществить вызов уролога на дом. Почечная колика является состоянием, которое не позволяет пациенту добраться до поликлиники или другого медицинского учреждения.
Справочная «Ваш доктор» – это новейшая сервисная услуга для пациентов. Благодаря справочно при помощи телефонного звонка можно осуществить вызов уролога на дом. Почечная колика является состоянием, которое не позволяет пациенту добраться до поликлиники или другого медицинского учреждения.
Урологчастной клиники прибудет по указанному адресу и окажет необходимый объём квалифицированной помощи. После улучшения состояния пациента будет принято решение о дальнейшей тактике лечения.
Полезная информация по теме:
- Боли при камнях в почках
- Диагностика камней в почках
- Лечение камней в почках
- Песок в почках
- Причины образования камней в почках
- Удаление камней в почках
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Полезная информация по теме:
- УЗИ при камнях в почках
- Вызов уролога на дом при камнях в почках
- Где лечат камни в почках?
- Какие анализы необходимо сдать при камнях в почках?
- Куда обратиться с камнями в почках?
- Помощь при камнях в почках
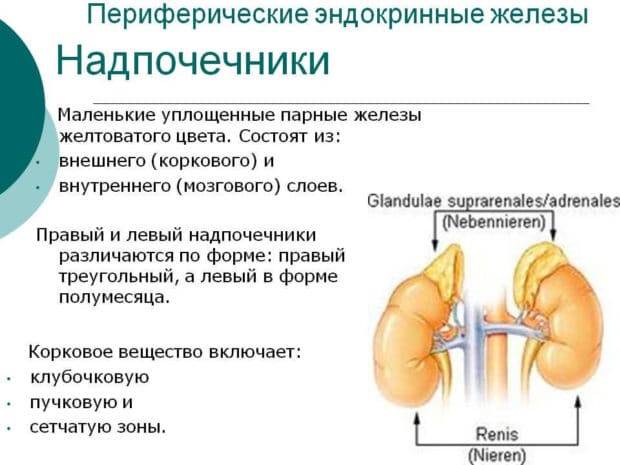
Симптомы заболевания надпочечников
Клиническая картина заболеваний надпочечников очень разнородна и зависит от конкретных патологических сдвигов в данном органе.
При усиленной стимуляции головным мозгом синтеза гормонов надпочечника, развивается синдром Иценко-Кушинга. Это проявляется ожирением верхней половины туловища, атрофией мышц, повышением артериального давления и др.
При низкой активности надпочечников, когда гипофиз не в силе стимулировать их работу, развивается болезнь Аддисона (хроническая недостаточность коры надпочечников). В этом случае появляется быстрая физическая и умственная усталость, особый, золотисто-коричневый цвет кожи, снижение аппетита, потеря массы тела, наличие тошноты и рвоты.
Особое место занимают опухоли надпочечника, которые появляются как в корковом, так и в мозговом слое. В первом случае наиболее распространенной является опухоль из клеток, продуцирующих альдостерон. В результате возникает гиперальдостеронизм, что выражается в повышенном артериальном давлении, появлении отеков, мышечной слабости и судорог.
Одна из самых известных и коварных опухолей мозгового слоя надпочечников – феохромоцитома. Именно это заболевание чаще всего является причиной катехоламинового криза, когда в кровь выбрасывается большое количество адреналина и других биогенных аминов.
Симптомы феохромоцитомы:
- артериальная гипертензия,
- которая трудно поддается лечению,
- сердцебиение,
- головные боли с тошнотой и рвотой,
- потливость,
- слабость,
- потеря массы тела.
В момент кризов выше перечисленные симптомы ярко выражены и развиваются стремительно. Артериальное давление повышается до 220/120 мм. рт. ст., появляется бледность, усиливается потоотделение, расширяются зрачки и повышается температура тела. Иногда такой криз купируется самостоятельно, а иногда требует экстренной помощи.
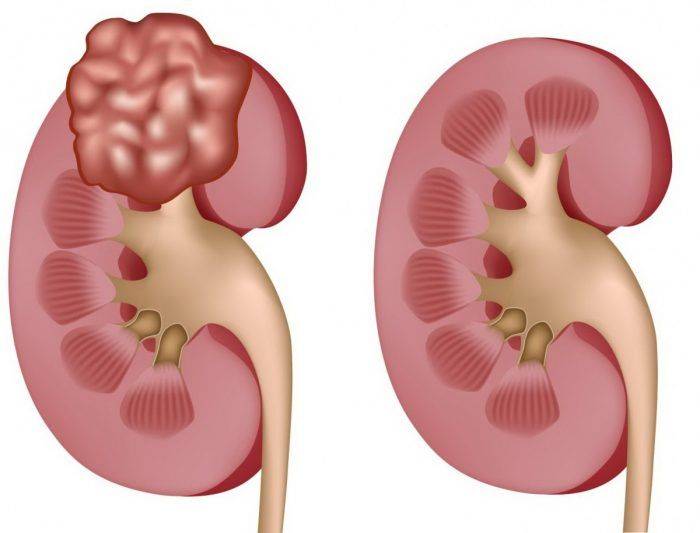
Симптомы рака почки
Описанные здесь симптомы характерны для опухолей почек, однако они не являются специфичными и могут быть вызваны различными другими состояниями. На ранних стадиях, когда опухоль небольшого размера зачастую никаких субъективных симптомов не возникает. При дальнейшем развитии и распространении заболевания, клиническая картина становится более выраженной и часто люди, которые не проходят ежегодное обследование, обращаются к врачу уже на поздних стадиях, когда опухоль начинает интенсивно расти, оттесняет соседние органы или распространяется (метастазирует) в другие органы: легкие, кости, лимфатические узлы, печень и т.д.
Проконсультируйтесь с вашим врачом, если вы отмечаете:
Хирургическое лечение рака почки
Основным методом лечения местнораспространённых форм рака почки является хирургический. Выполняются следующие виды операций:
Резекция почки (удаление фрагмента почки с опухолью): во время операции хирург удаляет только опухоль в пределах здоровых тканей для сохранения функции почки. Иногда эта операция жизненно необходима, например, при единственной почке, при функционально непригодной второй почки (поликистоз почки, вторично или первично сморщенная почка, дефекты развития и др).Резекция почки является основным методом лечения начальной стадии рака почки, но в некоторых случаях, при удачном расположении опухоли, может быть применена у больных со II стадией. Результаты этой операции во многом зависят от опыта врача. Резекция почки может выполняться открытым доступом – через брюшную полость, с осуществлением доступа через стенку живота, через поясничный доступ, или лапароскопическим доступом. Эндоскопический метод резекции почки обладает рядом преимуществ: небольшие кожные разрезы, меньший послеоперационный болевой синдром и короткий койко-день с возможностью быстрого восстановления и возврата к привычной жизнедеятельности и работе.
Радикальная нефрэктомия (полное удаление почки): этот вариант хирургического лечения в основном применяется при местно-распространённых и больших опухолях почки, но также может использоваться при глубоко и неудобно расположенных опухолях почки. В случае большой опухоли верхнего полюса почки необходимо удалять и надпочечник с окружающей жировой клетчаткой. Данный вид операции называется адреналэктомия. Кроме того, при наличии информации о распространенной опухоли почки с или без наличия увеличенных лимфатических узлов, расположенных вдоль сосудов почки или аорты и нижней полой вены, обязывает хирургов выполнить парааортальную лимфаденэктомию, т.е. убрать всю клетчатку вдоль этих сосудов с увеличенными лимфатическими узлами. Выполнение радикальной нефрэктомии, как и резекции, также возможно в различных вариантах: открытом или эндоскопическом.
Аблативные методики. Чаще всего рак почки развивается у пациентов старшего возраста (средний возраст 60 лет), у которых помимо опухоли присутствуют тяжелые сопутствующие заболевания, которые не позволяют выполнить хирургическое лечение. Для таких пациентов есть альтернативные аблативные методики: криоабляция и радиочастотная термоабляция опухоли. Криоабляция и радиочастотная термоабляция опухоли почки отличаются характером воздействия, т.е. либо охлаждением опухоли до экстремально низких или нагревом до крайне высоких температур. Выполнение аблативных методик возможно в различных вариантах, как в чрескожном варианте, так и при необходимости эндоскопическом. Чрескожный вариант выполняют под краткосрочным внутривенным наркозом. Методика заключается в том, что под контролем УЗИ, через стенку живота в центр опухоли устанавливают специальный электрод, после чего в зависимости от методики проводят нагревание опухоли до высоких температур или 2 цикла замораживания и оттаивания, вследствие чего опухолевые клетки погибают.
Профилактика почечной колики
Основными мерами профилактики заболевания являются:
- правильное питание — отказ от фастфуда и другой вредной пищи, введение в рацион свежих фруктов и овощей, в которых содержатся необходимые организму витамины и микроэлементы;
- отказ от вредных привычек;
- недопущение переохлаждения организма;
- своевременное лечение заболеваний, которые могут привести к развитию колики;
- регулярное проведение санации очагов хронической инфекции в организме;
- соблюдение питьевого режима — в сутки необходимо употреблять не менее 1,5-2 литров жидкости (лучше всего обычной очищенной воды);
- отказ от малоподвижного образа жизни — ежедневные пешие прогулки на свежем воздухе, занятия физкультурой;
- периодический прием поливитаминных комплексов (особенно весной и осенью, когда организм максимально ослаблен);
- соблюдение правил безопасности, недопущение травмирования области поясницы;
- избегание сквозняков;
- регулярное посещение уролога для прохождения профилактического осмотра — это поможет обнаружить возможные заболевания почек на ранней стадии, что существенно облегчит последующее лечение и позволит избежать развития осложнений.
Здоровья вам!
Как проводится лечение кисты почки?

Лапароскопическое иссечение кисты почки
- Стоимость: 105 000 – 140 000 руб.
- Продолжительность: 40-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Чрескожная игнипунктура
- Стоимость: 55 000 – 75 000 руб.
- Продолжительность: 15-20 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
При неосложненном заболевании специалисты клиники ЦЭЛТ назначают симптоматическое лечение (например, препараты для снижения артериального давления, противовоспалительные средства, при наличии инфекции используются антибиотики). Иногда, если киста небольшая, никакого лечения вообще не требуется. Пациент просто находится под наблюдением нашего специалиста.
Неотложное хирургическое вмешательство применяется в случаях, когда возникают острые осложнения в виде нагноения, кровоизлияния или разрыва почечной капсулы.
- значительных размеров кисты, вызывающих нарушения кровообращения или оттока мочи;
- сильных болей;
- хронического почечного кровотечения;
- наличия в кисте опухолевого новообразования.
Хирургическое лечение кисты почки может заключаться в ее пункции и опорожнении под контролем УЗИ с последующей или с возможной резекцией при необходимости. Это малотравматичная операция, проводящаяся под общим наркозом.
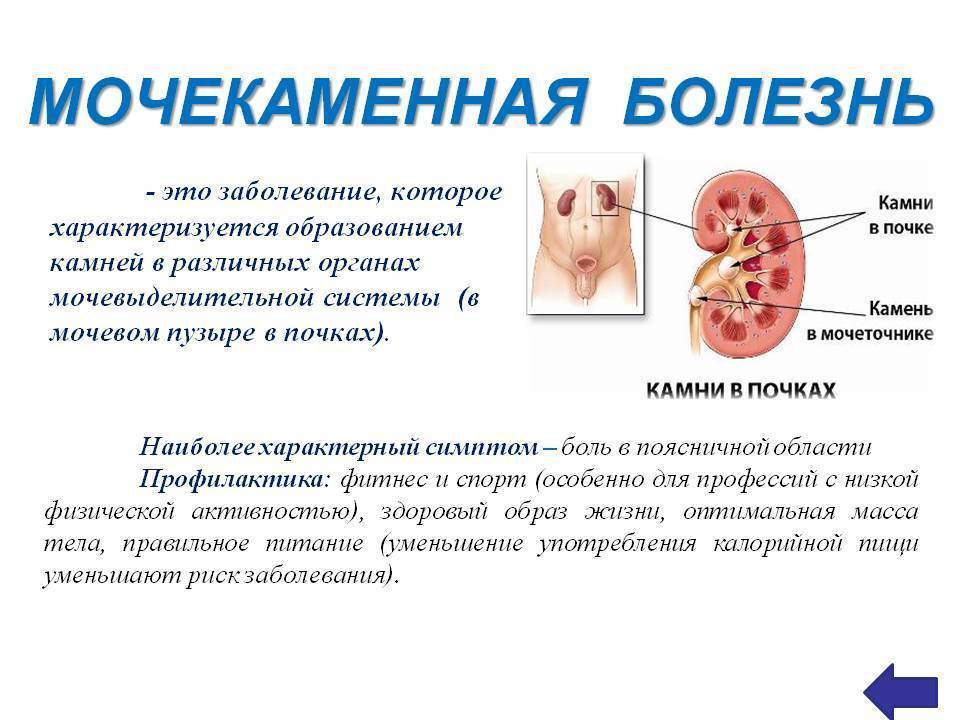
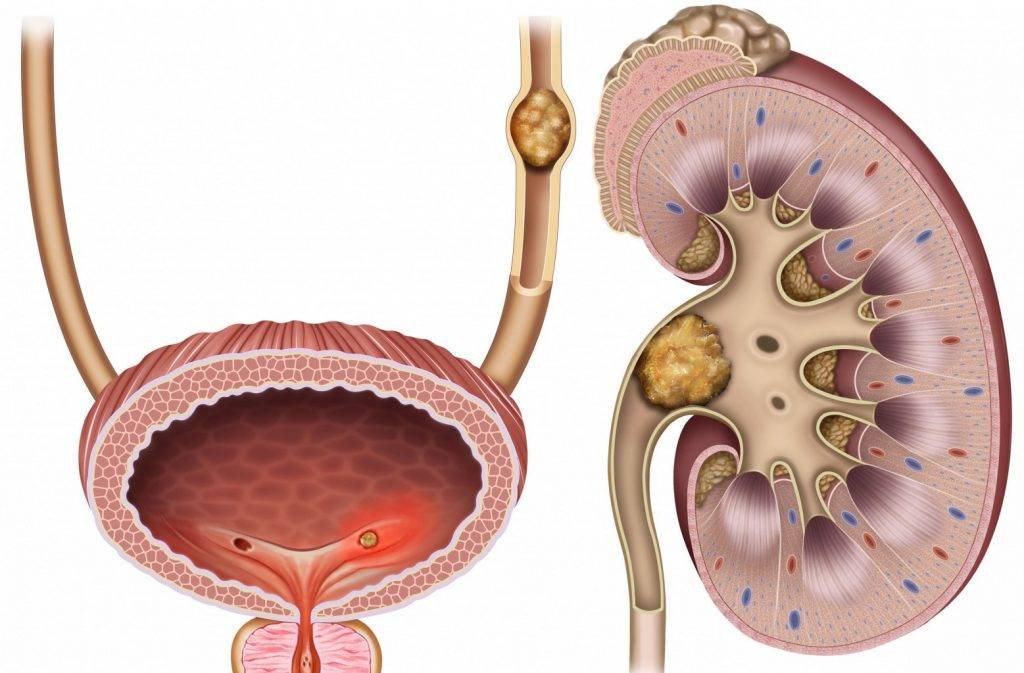
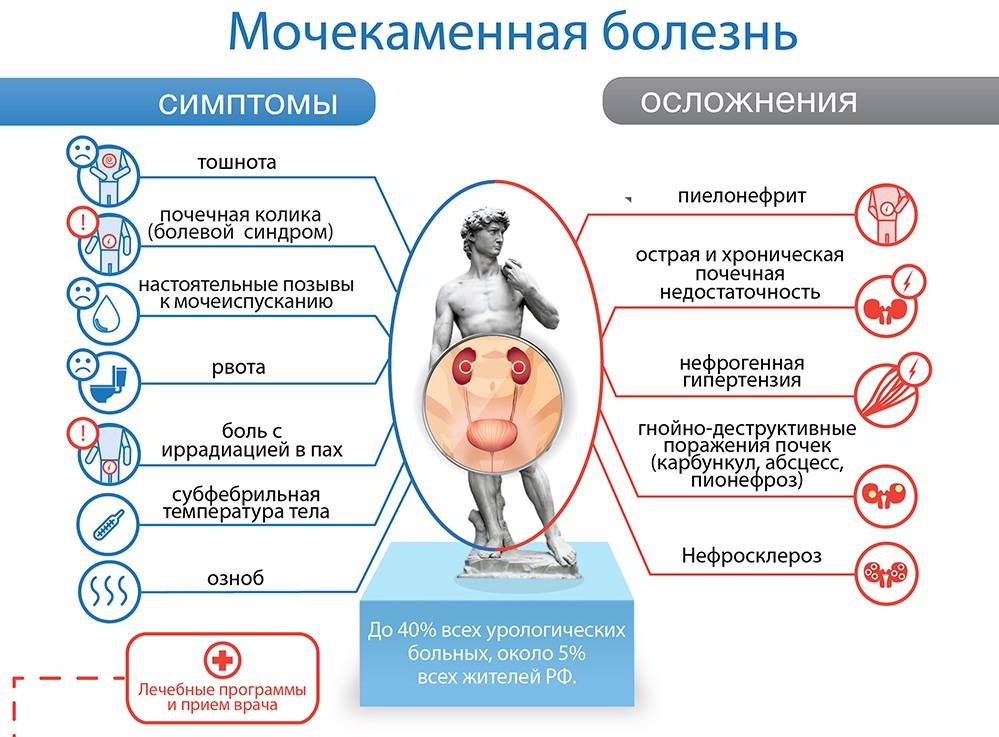
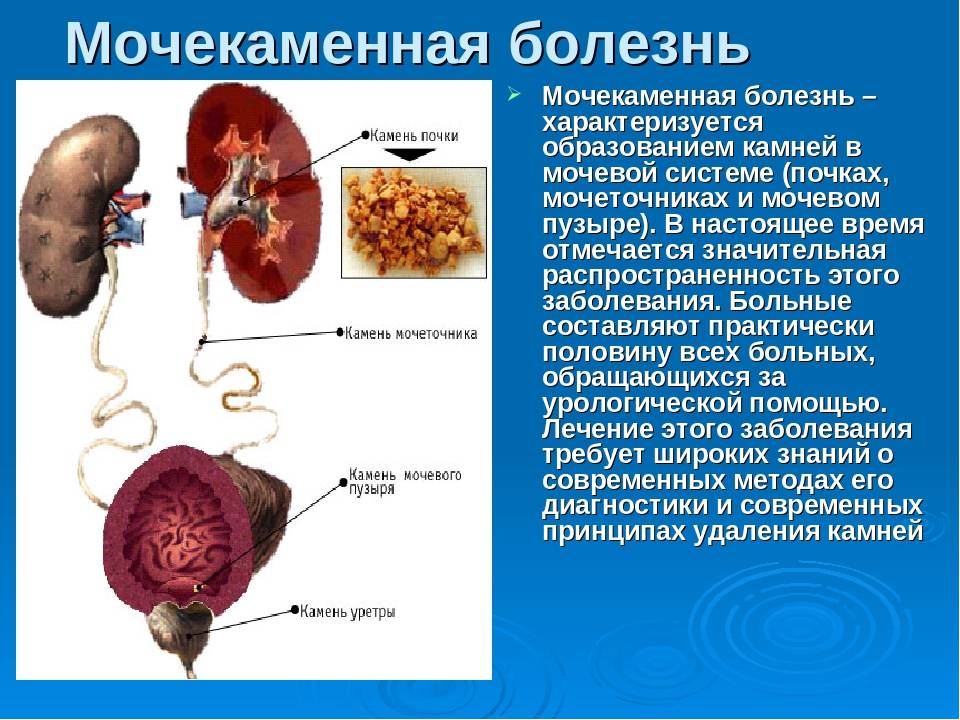
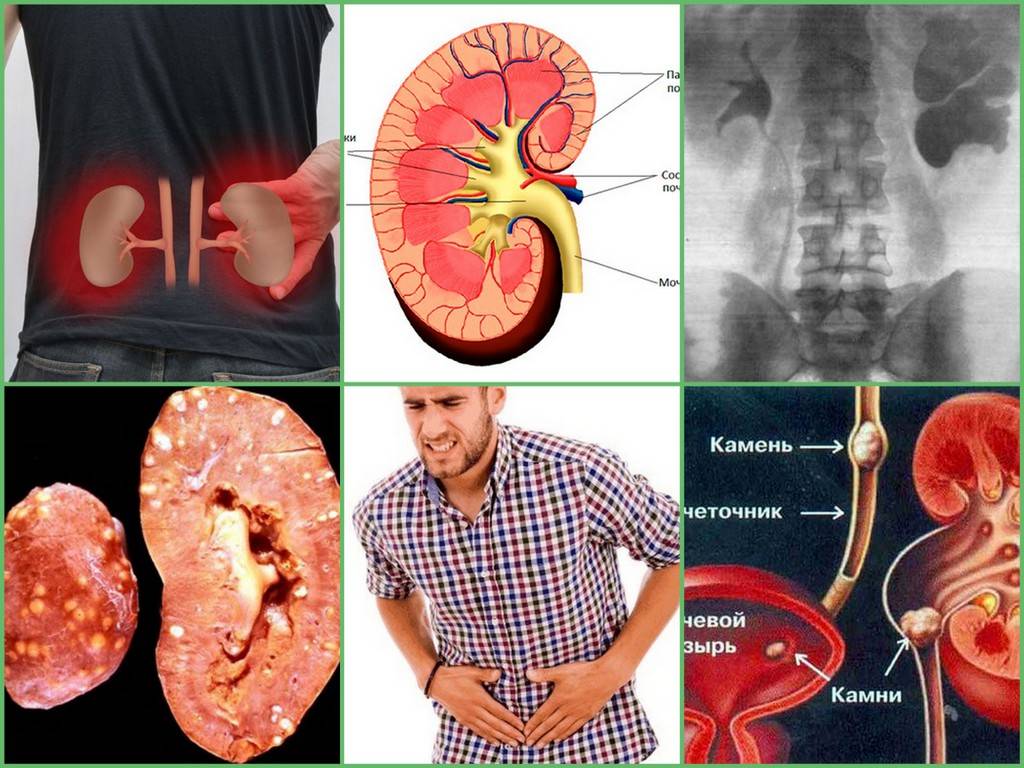
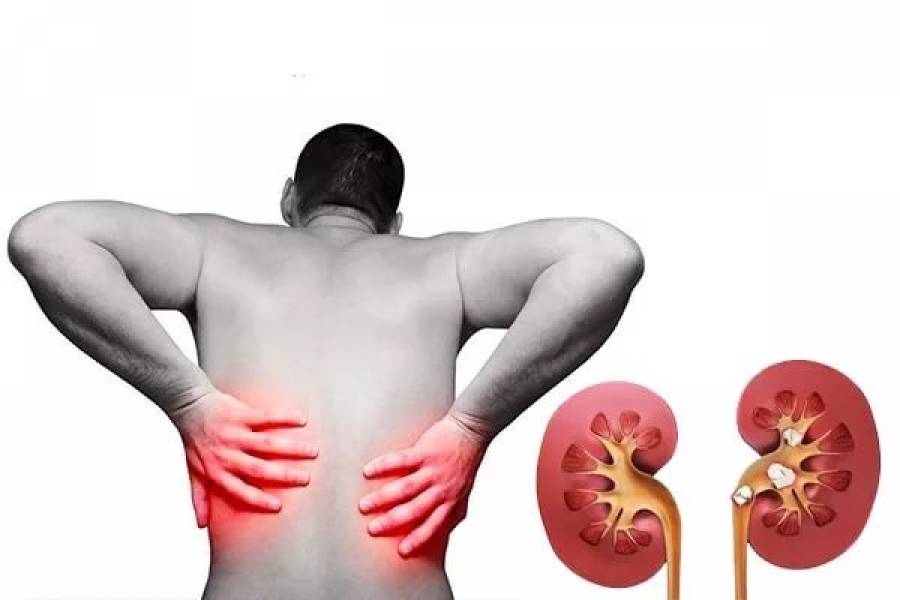
Симптомы мочекаменной болезни
- Болевые ощущения в поясной области (это может быть непрекращающаяся или периодическая тупая либо острая боль).
- Почечная колика (стихийно возникающая сильнейшая боль, которая свидетельствует о закупорке мочеточника).
- Боль при мочеиспускании и изменение цвета урины (частая потребность справлять нужду, примеси крови или гноя в моче).
- Тошнота, рвота, повышенное артериальное давление и температура, вздутие.
У детей симптомы мочекаменной болезни нередко не совпадают с указанными. В любом случае поставить диагноз и назначить лечение может только квалифицированный специалист.
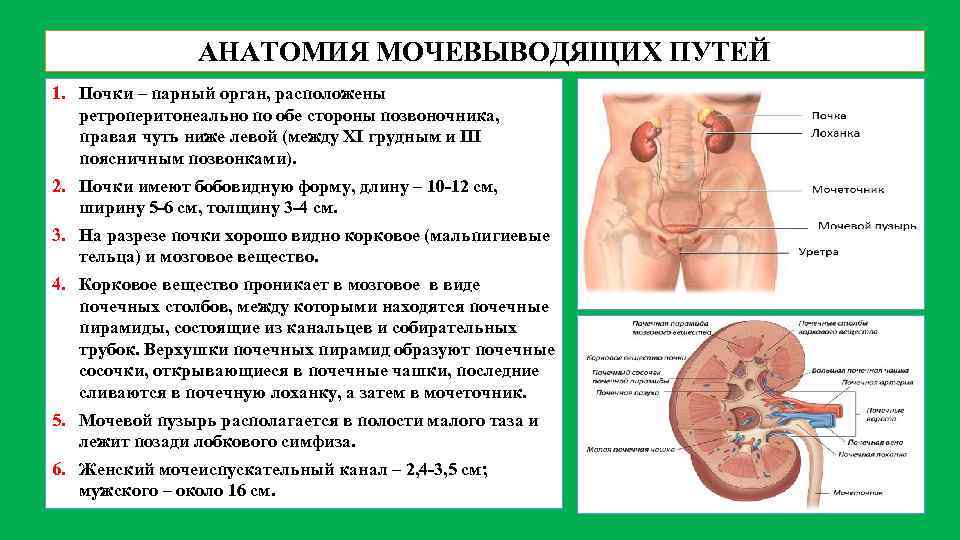
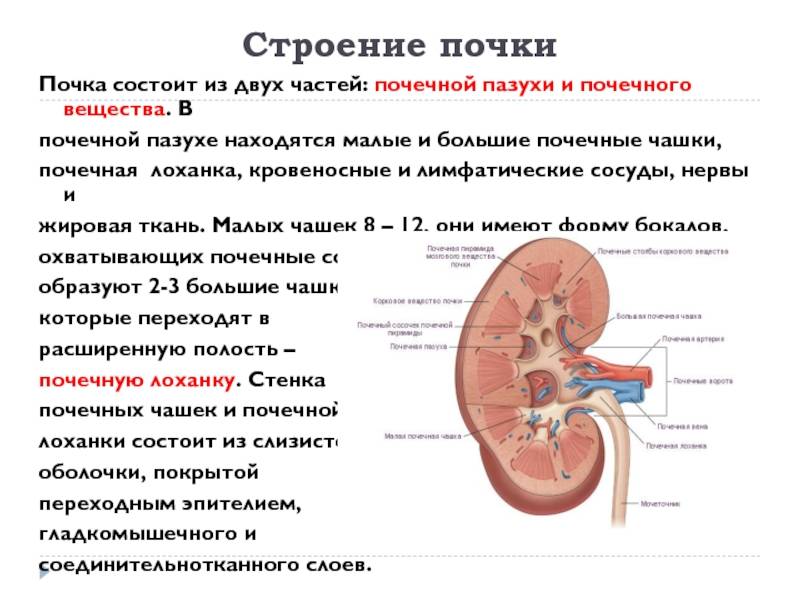
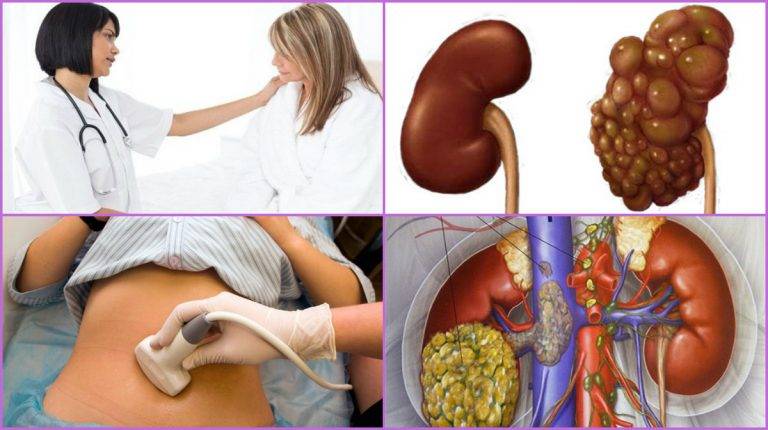
Обследования при болезнях мочеполовой системы
На приеме уточняется характер болевых ощущений и других жалоб, беспокоящих больного. Врач проводит осмотр, определяя наличие отеков и бледности кожи.
Врач пальпирует (прощупывает) область почек и мочевого пузыря. В норме почки не прощупываются, однако при опухолях, крупных камнях и воспалительных заболеваниях их удается пропальпировать. Для почечных патологий характерен симптом Пастернацкого – боль при поколачивании по пояснице.
Для уточнения диагноза и степени поражения органов пациенту назначаются:
- Общий анализ крови, показывающий признаки воспаления и анемию, вызванную кровопотерей и снижением выработки эритроцитов организмом.
- Общий анализ мочи, выявляющий наличие крови, гноя и белка, появляющихся при патологиях органов мочевыделения.
- Трехстаканная проба мочи, при проведении которой можно выявить, где находится источник появления крови и гноя – в почках, мочевом пузыре, мочеиспускательном канале или простате.
- Определение суточного диуреза – количества мочи, выделенного за сутки. В норме объем урины, выходящей за 24 ч, составляет 1500–2000 мл. Методика позволяет диагностировать увеличение или уменьшение диуреза, свидетельствующее о нарушениях мочевыделения.
- Биохимический анализ на определение почечных показателей – креатинина, мочевины, мочевой кислоты, общего белка, альбумина, электролитов (калия, натрия, хлора).
| Почечный показатель | Норма | |
| мужчины | женщины | |
| Креатинин | 62.0-115.0 мкмоль/л | 53.0-97.0 мкмоль/л |
| Мочевина | 2,8-7,2 ммоль/л | |
| Мочевая кислота | 210.0-420.0 мкмоль/л | 150.0-350.0 мкмоль/л |
| Общий белок | 66-83 г/л | |
| Альбумин | 35-52 г/л | |
| Калий (К+) | 3,5-5,5 ммоль/л | |
| Натрий (Na+) | 136-145 ммоль/л | |
| Хлор (Сl-) | 98-107 ммоль/л |
- УЗИ почек, мочевого пузыря и ТрУЗИ простаты, при проведении которых видны патологические очаги, расположенные в этих органах. Диагностика позволяет определить заболевания даже на самой ранней стадии.
- Цистоскопия – осмотр внутренней поверхности мочевого пузыря с помощью специального прибора – цистоскопа. Исследование позволяет не только обнаружить патологические очаги, но и убрать их при проведении процедуры.
- Биопсия почек, мочевого пузыря и предстательной железы, позволяющая взять образцы тканей на анализ. Методика выявляет раковые, предраковые и другие опасные заболевания.
Причины почечной колики
Болевые ощущения могут быть вызваны сдавливанием или растяжением мочеточника, когда в него попадают какие-либо конкременты.
Мышцы мочеточников начинают патологически сокращаться, препятствуя свободному оттоку мочи. В результате нарушается отток крови, паренхиматозные ткани почки отекают, возникает ишемия. Приступ почечной колики у женщин или мужчин требует немедленного оперативного вмешательства или купирования при помощи сильных анальгетиков.
Безусловно, чаще всего причиной развития данной патологии являются камни в почках. Кроме этого, почечная колика может возникать при почечном туберкулезе, когда происходит закупорка клетками отмершего эпителия мочевыводящих путей, а также при воспалении почечной паренхимы, когда «пробку» образуют слипшиеся комки крови или слизи.
У женщин к развитию синдрома почечной колики могут привести поликистоз и водянка почки, внематочная беременность, аднексит, нарушение проходимости фаллопиевых труб, выкидыш, перекручивание ложа кисты яичника, разрыв яичника.
Другие возможные причины:
- перекручивание мочеточника;
- травматические гематомы;
- опухоли;
- сосудистые патологии;
- врожденные аномалии.