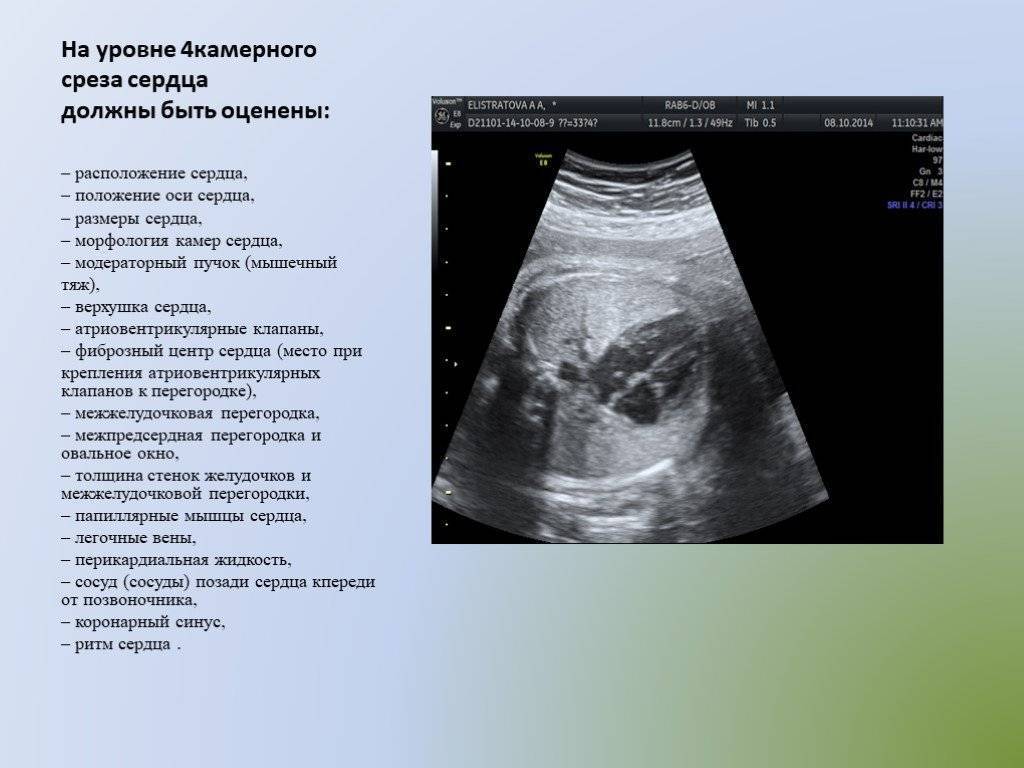
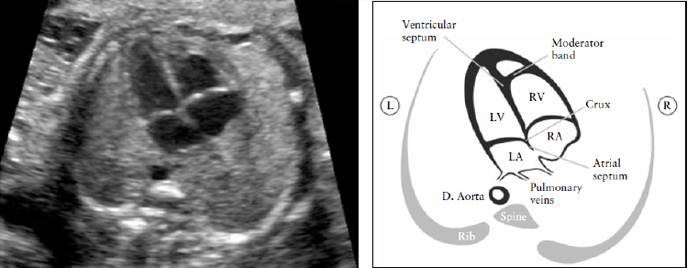
Эхокардиоскопия
При диагностировании у плода фокуса повышенной эхогенности левого желудочка эффективным шагом окажется использование, для детального контроля за функционированием сердечной мышцы, метода эхокардиоскопии. Эта процедура позволяет в режиме реального времени с помощью ультразвукового исследования наблюдать за основными параметрами сердца плода (наполнение предсердий, сокращение желудочков и другие) и обнаружить возможные отклонения от нормы.

Эхокардиоскопия сердца – это изучение строения сердца и его работы с помощью ультразвука
Основными показаниями для проведения обследования с помощью эхокардиоскопии являются:
- возраст беременной женщины превышает 36 лет;
- наличие у будущей матери или ближайших родственников сахарного диабета;
- недавно перенесенное инфекционное или вирусное заболевание на ранней стадии беременности;
- наличие у женщины врожденного порока сердца, при этом учитываются ближайшие родственники;
- присутствие в крови будущей матери маркеров наследственной патологии.
Проведение эхокардиоскопии является целесообразным и действенным методом лишь до 25 недели беременности. На более поздних сроках процедура окажется малоэффективной по причине большого размера плода и незначительного количества околоплодной жидкости.
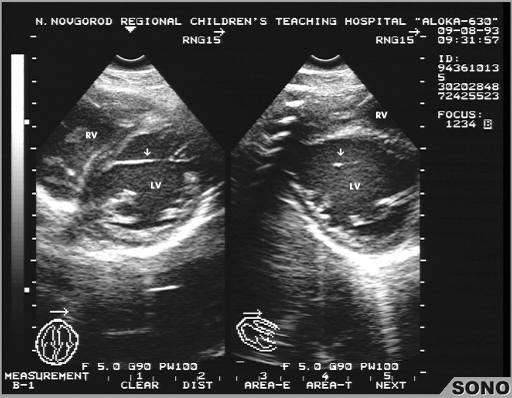
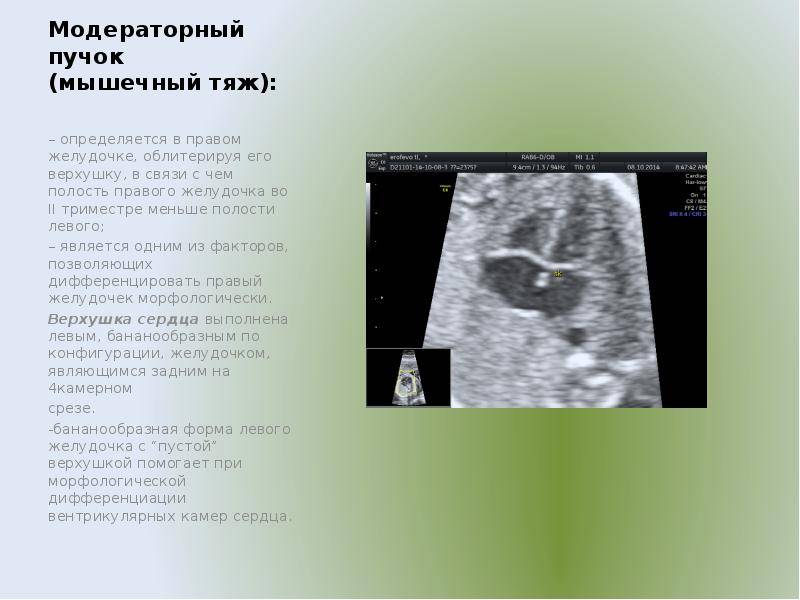
Правый желудочек
Функциональная анатомия правого желудочка
Объем правого желудочка у новорожденных составляет 8,5-11 см3,
у детей первого года жизни – 13-20 см3, в 7-9 лет – 28-40 см3,
к 18 годам достигает 150-225 см3. У новорожденных и детей до
1 года длина правого желудочка составляет 4,3-6,2 см, ширина 2,1-3,2
см, у 7-12 летних детей длина желудочка увеличивается до 5-7,2 см,
ширина – до 2-3,5 см. К 18 годам длина правого желудочка достигает
7,3-9,2 см, ширина – 3-5 см. Толщина свободной стенки правого желудочка
у детей до 1 года равна 0,1-0,16 см, к 6 годам она возрастает до 0,2
см, а к 12 годам достигает 0,32 см. Полость правого желудочка имеет
выраженную трабекулярность, при этом основания сосочковых мышц располагаются
в толще трабекул.
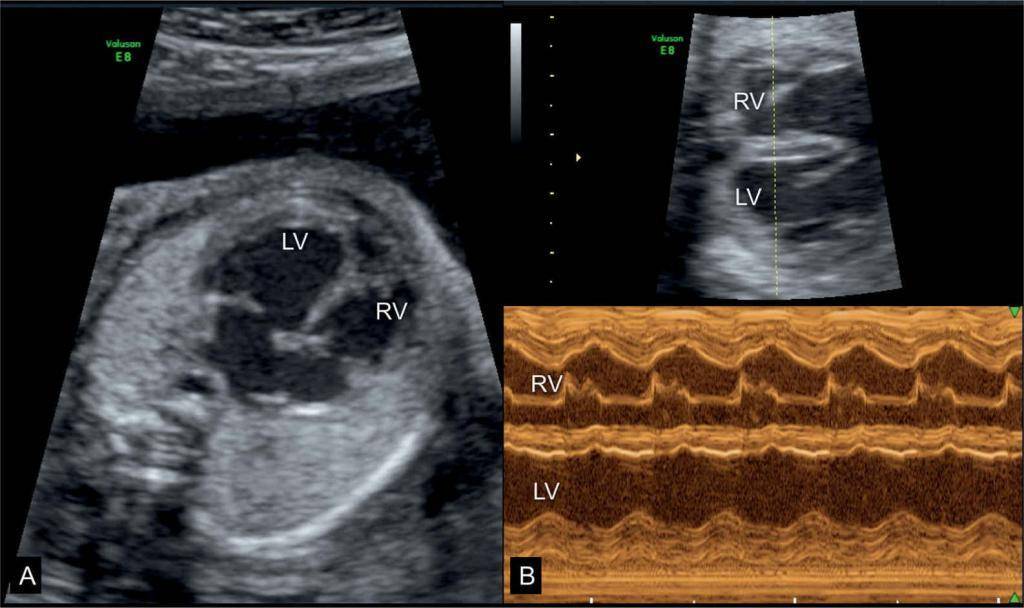
Одномерная эхокардиография правого желудочка
Приточный отдел правого желудочка изучают в I стандартной позиции,
отточный в IV позиции. Поперечный размер правого желудочка по данным
эхометрии не соответствует анатомическому поскольку ультразвуковой
луч пересекает полость желудочка в зоне соответствующей 1/3 максимального
поперечного диаметра сферы. Толщина свободной стенки правого желудочка
в одномерном и двухмерном изображении обычно больше, чем анатомическая
из-за выраженной трабекулярности полости. Нормальные значения полости
правого желудочка и толщины его свободной стенки представлены в таблицах
5, 8, 15.
Семиотика правого желудочка
Дилатация правого желудочка
- Идиопатическая дилатация легочной артерии.
- Врожденное отсутствие клапана легочной артерии.
- Частичное отсутствие перикарда.
- Дефект межпредсердной перегородки (первичный, вторичный).
- Аномальный дренаж легочных вен (частичный, тотальный).
- Аномалия Эбштейна (имеется в виду увеличение атриализированной
порции желудочка). - Недостаточность трикуспидального клапана.
- Недостаточность клапана легочной артерии.
- Фистула правой коронарной артерии в правый желудочек.
- Врожденное отсутствие клапана легочной артерии.
- Опухоль правого желудочка.
- Синдром гипоплазии левого желудочка.
- Транспозиция магистральных сосудов.
- Легочная гипертензия (первичная, вторичная).
- Миокардит.
- Застойная сердечная недостаточность.
- Рестриктивная кардиомиопатия.
- Изменение позиции сердца (ротация правого желудочка
кпереди).
Уменьшение полости правого желудочка
- Атрезия трикуспидального клапана.
- Тампонада перикарда.
- Атрезия легочной артерии с интактной межжелудочковой
перегородкой. - Концентрическая гипертрофия правого желудочка.
- Аневризма межжелудочковой перегородки.
- Сдавление правого желудочка объемным образованием
средостения. - Изменение позиции сердца (ротация правого желудочка
кзади).
Гипертрофия свободной стенки правого желудочка
(увеличение толщины стенки более 3 – 5 мм)
- Стеноз легочной артерии (инфундибулярный, клапанный,
надклапанный, стеноз левой или правой ветви легочной артерии). - Легочная гипертензия (первичная, вторичная).
- Рестриктивная кардиомиопатия.
- Опухоль правого желудочка.
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
- У новорожденных, рожденных от матерей,страдающих
диабетом. - Гипертрофическая кардиомиопатия с обструкцией выходного
тракта правого желудочка.
Дополнительные эхосигналы в полости правого желудочка
- Аномальные мышечные пучки.
- Опухоли правого желудочка (чаще рабдомиомы).
- Разрыв аневризмы синуса Вальсальвы в полость правого
желудочка. - Аневризма межжелудочковой перегородки.
- Тромб в правом желудочке.
Двухмерная эхокардиография правого желудочка
Правый желудочек визуализируют во взаимно перпендикулярных осях сканирования:
приточную порцию – в проекции 4-х камер с верхушки и поперечном парастернальном
сечении; отточную – в парастернальной проекции выходного тракта
правого желудочка и поперечном сечении на уровне магистральных сосудов.
Объемная перегрузка правого желудочка
- Дилатация правого желудочка.
- Парадоксальное движение межжелудочковой перегородки
(см) (при наличии легочной гипертензии может не определяться). - Увеличение экскурсии передней створки трикуспидального
клапана. - Систолическое трепетание трикуспидального клапана.
- Уменьшение амплитуды и скорости открытия передней
створки митрального клапана.
Гипертрофия правого желудочка
- Увеличение толщины свободной стенки правого желудочка
более 5 мм. - Гипертрофия (правосторонняя) межжелудочковой перегородки.
- Повышенная трабекулярность полости правого желудочка.
Диагностика
УЗИ сердца — эффективная диагностика патологии
При проявлении выше перечисленных симптомов или же в порядке планового обследования врач может назначить такие методы диагностики, как ЭКГ, эхокардиограмма и т.д.
Все методы обследования сердца, как правило, безболезненны, неинвазивны и совершенно безопасны:
- Осмотр пациента и сбор анамнеза. Врач внимательно осмотрит ребенка, выслушает все жалобы, зафиксирует их, уточнит, когда именно появились симптомы и с какой частотой они появляются, а также послушает сердечный ритм на предмет шумов.
- Эхокардиография (или УЗИ сердца). Это наиболее информативная процедура для выявления трабекулы левого желудочка. Она представляет собой неинвазивную безболезненную ультразвуковую диагностику сердца. Принцип данного метода тот же, что при обычном УЗИ, ультразвуковые волны определенной частоты отражаются от тканей, и на мониторе выводится изображение. Эхокардиографию назначают пациентам с жалобами на работу сердца, одышку, учащенное сердцебиение, боли в груди. Подобная процедура не приносит дискомфорта, абсолютно безопасна и не имеет противопоказаний, однако диагностика может быть затруднена у женщин и девушек с большим размером груди, у пациентов с деформацией грудной клетки.
- ЭКГ. Электрокардиография позволяет оценить работу сердца, но заметить трабекулу в сердце таким образом практически невозможно. ЭКГ назначается для выявления осложнений. Процедура также безболезненная, неинвазивная, проводится достаточно быстро, может включать физическую нагрузку. Суть этой процедуры заключается в том, что к грудной клетке и конечностям прикрепляются электроды, а затем аппарат регистрирует сердечные сокращения и выводит их в виде кривой. Для большей информативности можно сделать мониторинговое ЭКГ, когда аппарат прикрепляется к пациенту на сутки и регистрирует работу сердца в течение всего дня. Существует также такая разновидность ЭКГ, как ЭКГ с нагрузкой и ЭКГ чрезпищеводное. Последнее проводится в том случае, когда обычная элетрокардиограмма оказалась малоинформативной.
Методика лечения
Лечение патологии зависит от индивидуальных признаков развития заболевания
Бессимптомное течение заболевания не требует никакого лечения. Трабекулу левого желудочка трудно назвать заболеванием в традиционном смысле этого слова, это скорее анатомическая особенность. Дополнительная хорда требует лишь наблюдения, но не лечения.
Лечение трабекулы левого желудочка может понадобиться при наличии осложнений и возникновении трабекул на фоне соединительно-тканной дисплазии. Если у больного наблюдаются различные нарушения со стороны сердечно-сосудистой системы, врач пропишет медикаментозное лечение. Хирургическое удаление трабекулы назначается крайне редко и только в тяжелых случаях.
Особенности лечения патологии:
Витаминотерапия. Для поддержания работы сердца и сосудов необходимо достаточное количество витаминов В1, В2, РР. Витамины могут приниматься перорально или назначаться в виде инъекций. Как правило, курсы витаминотерапии длятся не менее месяца и повторяются несколько раз в год
Особенно важно достаточно поступление витаминов растущему организму.
Препараты, содержащие магний и калий. Эти вещества помогают нормализовать работу сердечно-сосудистой системы, улучшить проведение импульса по волокнам миокарда
Препараты магния и калия пьются курсами в дозировке, прописанной врачом. К таким препаратам можно отнести Магне В6, калия оротат, Панангин. Принимать эти препараты без рекомендации врача не следует, так как передозировка может вызвать большое количество побочных эффектов, особенно у детей.
Препараты, улучшающие обменные процессы в организме. К таким препаратам относят L-карнитин, Элькар, Убихинон. Они укрепляют организм, улучшают состояние пациента, повышают аппетит, улучшают клеточную энергетику миокарда.
Помимо медикаментозного лечения врач может назначить диету, содержащую минимум холестерина, а также соблюдение режима дня, снижение физических нагрузок и стресса, успокоительные препараты, закаливание.
Например, плавание и йога в некоторых случаях помогут укрепить сердечно-сосудистую систему. По поводу занятий спортом необходимо консультироваться с врачом.
ГЭФ в желудочках сердца плода
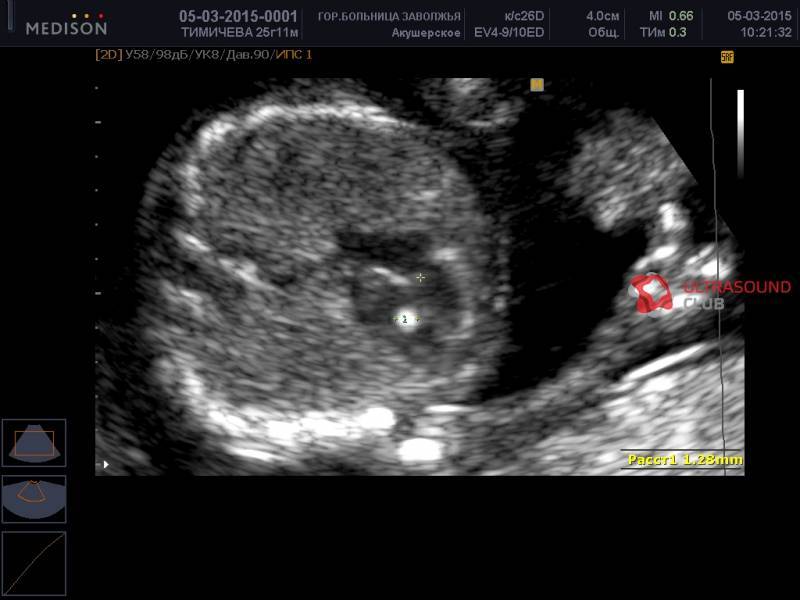
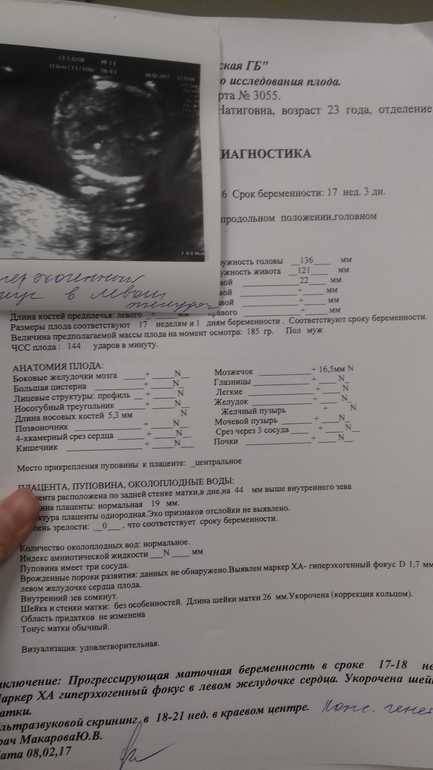
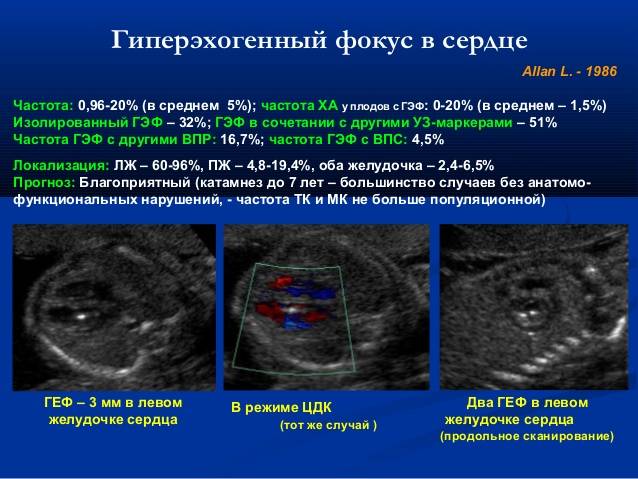
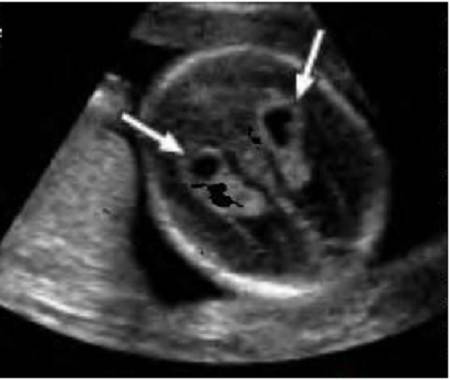
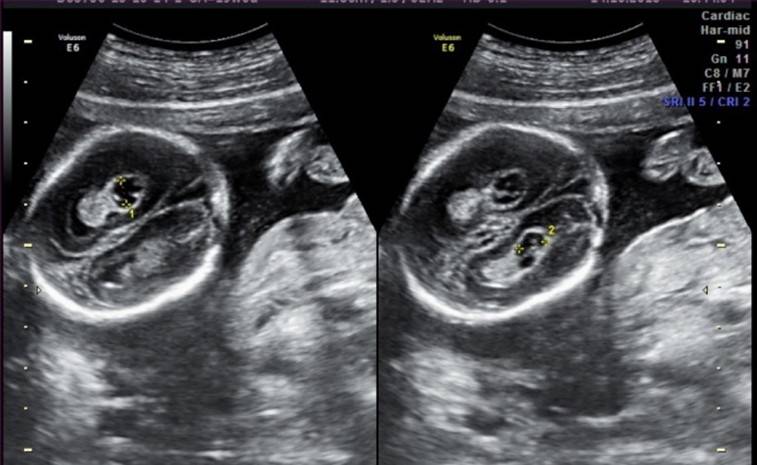
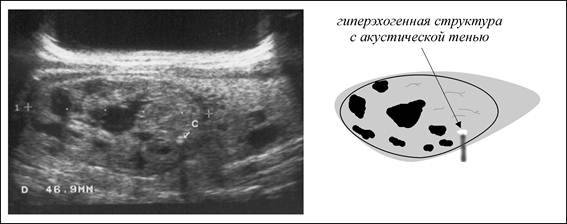
Частота встречаемости – около 7%. ГЭФ в желудочках сердца плода – это маленькое образование внутри полости сердца, которое при проведении УЗИ по эхоструктуре сравнимо с костной тканью. К основным УЗ критериям патологии относятся:
- Размер от 1 до 6 мм;
- Месторасположение – на папиллярной сердечной мышце или на сухожильной хорде;
- Чаще всего выявляется в левом желудочке (94% случаев);
- Не дает специфической звуковой тени при проведении УЗИ;
- Двигается синхронно с сердечными клапанами.
Альтернативные названия ГЭФ в желудочках сердца плода – «гольфный мяч», «горошина». Не всегда врач ультразвуковой диагностики сможет обнаружить изменения в полостях сердца плода, но в любом случае при обнаружении «горошины» не нужно впадать в панику. К возможным исходам ГЭФ относятся:
- Уменьшение в размерах и исчезновения при беременности (около 30%);
- Сохранение на протяжении всего срока вынашивания плода и отсутствие проблем после рождения ребенка (около 60%);
- Выявление изменений в сердце новорожденного малыша (3-5%), не требующие проведения операции и самостоятельно исчезающие к 4 годам жизни ребенка.
В редких случаях при сочетании ГЭФ с другими признаками врожденных аномалий можно ожидать, что дообследование с помощью инвазивных методов диагностики выявит хромосомные аномалии или пороки развития у ребенка.
Особенности функционирования сердца у плода на УЗИ
Образование сердечной мышцы приходится на 4-ую неделю срока вынашивания. На этом этапе развития орган больше похож на полую трубочку. В середине 5-ой недели происходит запуск деятельности сердца, его первые сокращения. К подходу 9-ой недели эта мышца уже имеет 4 камеры и можно назвать ее полноценным органом, так как наблюдаются желудочки и предсердия.
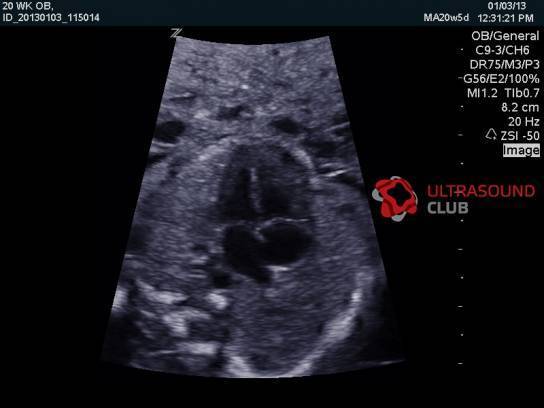
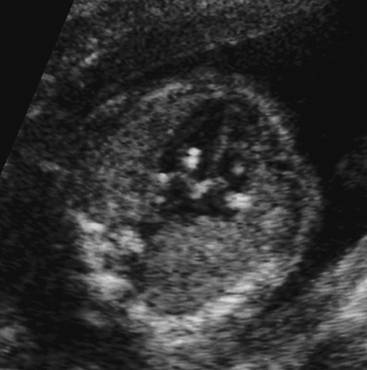
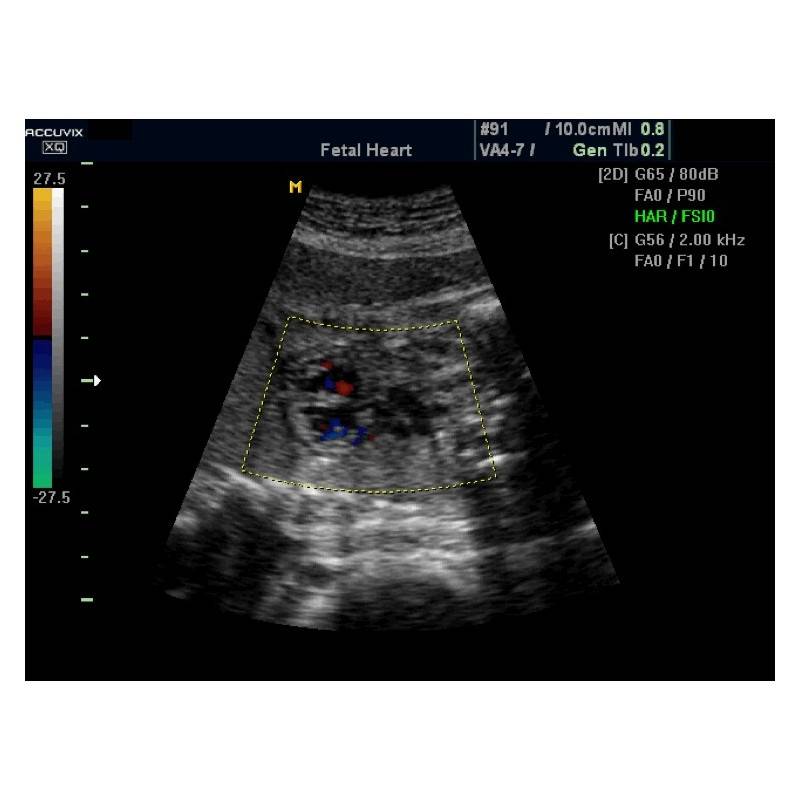
Если УЗИ проводится правильно, то сердцебиение малыша можно услышать уже на 5-6 неделе вынашивания. При использовании датчика трасабдоминального вида позволяет распознать биение органа чуть позже, примерно, на 1 неделю. Гиперэхогенный фокус в области левого желудочка сердца (ЛЖ) плода еще не появился, поэтому переживать о его возможном формировании не стоит.
Первое ультразвуковое исследование проводится на сроке трех месяцев, для выявления любых патологий. Синдром Дауна встречается часто и необходимо именно в этот период проходить диагностику, чтобы исключить подобное отклонение. Работа сердца тоже изучается впервые на данном этапе формирования малыша. Существуют определенные нормы, по которым можно понять, здоров плод или нет.
СрокКол-во ударов органа за 1 минуту
| 6-8 неделя формирования плода | 110-131 уд/мин |
| 9-10 неделя развития ребенка | 170-191 уд/мин |
| С 11 недели и до наступления родов | 140-162 уд/мин |

Такие изменения скорость сокращений органа обусловлены формированием и дальнейшим развитием вегетативной системы. Именно эта область отвечает за правильную и слаженную работу любого из внутренних органов, а также систем
Есть определенные показатели, на которые необходимо обратить внимание врачу. По причине подобных факторов у младенца в утробе возникают некоторые нарушения в виде гиперэхогенного, гипогенного фокуса.67
На что нужно обратить внимание:
- в анамнезе детей, рожденных ранее, есть записи о подобном состоянии;
- наличие пороков сердца врожденного характера у любого родителя;
- наступление беременности у женщины старше 38-ми лет;
- болезни инфекционной природы у будущей матери;
- задержка формирования плода;
- сахарный диабет у беременной;
- наличие пороков других органов у ребенка в утробе.
Несмотря на то, что гиперэхогенное включение в левом желудочке сердца плода не считается опасной патологией, есть определенный риск. Если говорить простым языком, то наличие гиперэхогенности в органе может быть следствием заболевания, но только если у малыша присутствуют проблемы на генетическом уровне, мутации хромосом и другие.
Дополнительная трабекула левого желудочка часто выявляется у грудничков. Связано подобное явление с улучшением медицинского оборудования для диагностики и более тщательным обследованием новорожденных детей. Полученных данных обычно хватает для точной постановки диагноза, но переживать преждевременно не стоит, так как столь незначительное отклонение не может быть опасным для здоровья.
С точки зрения анатомии, трабекула является эктопическим сухожильным образованием. Оно локализовано преимущественно в левом сердечном желудочке и никак не относится к клапану. Такую аномалию очень часто путают с хордой. Отличить их можно, ориентируясь на следующие нюансы:
- Хорда представлена в виде нити, связывающей митральный (двустворчатый) клапан и желудочек.
- Трабекула – это аномальный вырост, тяж или перегородка. Она зачастую просто свисает в полости желудочка, не соединяя его с клапаном.
Некоторые специалисты не воспринимают подобных отличий и пишут в своем заключении, что у ребенка дополнительная хорда, вместо трабекулы. Особого вреда от этого не будет, но все же желательно знать, в чем между ними разница.
Основной причиной развития аномалии является генетическая предрасположенность. Она передается по наследству в более чем 90% случаях и возникает уже в эмбриональный период.
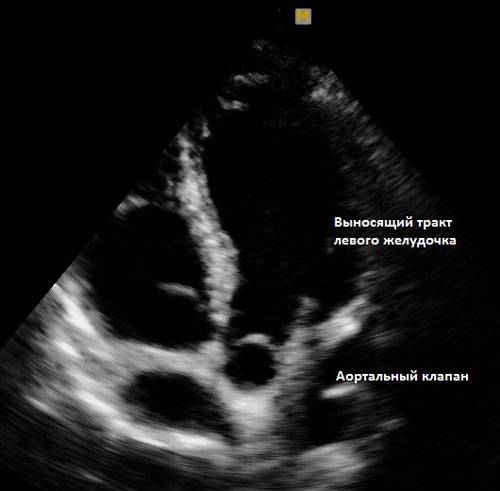
Эхокардиоскопия
При диагностировании у плода фокуса повышенной эхогенности левого желудочка эффективным шагом окажется использование, для детального контроля за функционированием сердечной мышцы, метода эхокардиоскопии. Эта процедура позволяет в режиме реального времени с помощью ультразвукового исследования наблюдать за основными параметрами сердца плода (наполнение предсердий, сокращение желудочков и другие) и обнаружить возможные отклонения от нормы.

Эхокардиоскопия сердца – это изучение строения сердца и его работы с помощью ультразвука
Основными показаниями для проведения обследования с помощью эхокардиоскопии являются:
- возраст беременной женщины превышает 36 лет;
- наличие у будущей матери или ближайших родственников сахарного диабета;
- недавно перенесенное инфекционное или вирусное заболевание на ранней стадии беременности;
- наличие у женщины врожденного порока сердца, при этом учитываются ближайшие родственники;
- присутствие в крови будущей матери маркеров наследственной патологии.
Проведение эхокардиоскопии является целесообразным и действенным методом лишь до 25 недели беременности. На более поздних сроках процедура окажется малоэффективной по причине большого размера плода и незначительного количества околоплодной жидкости.
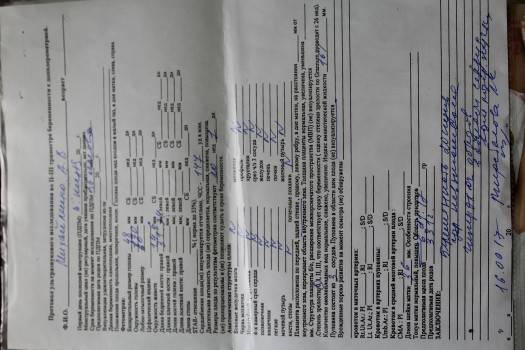
Расшифровка и нормы
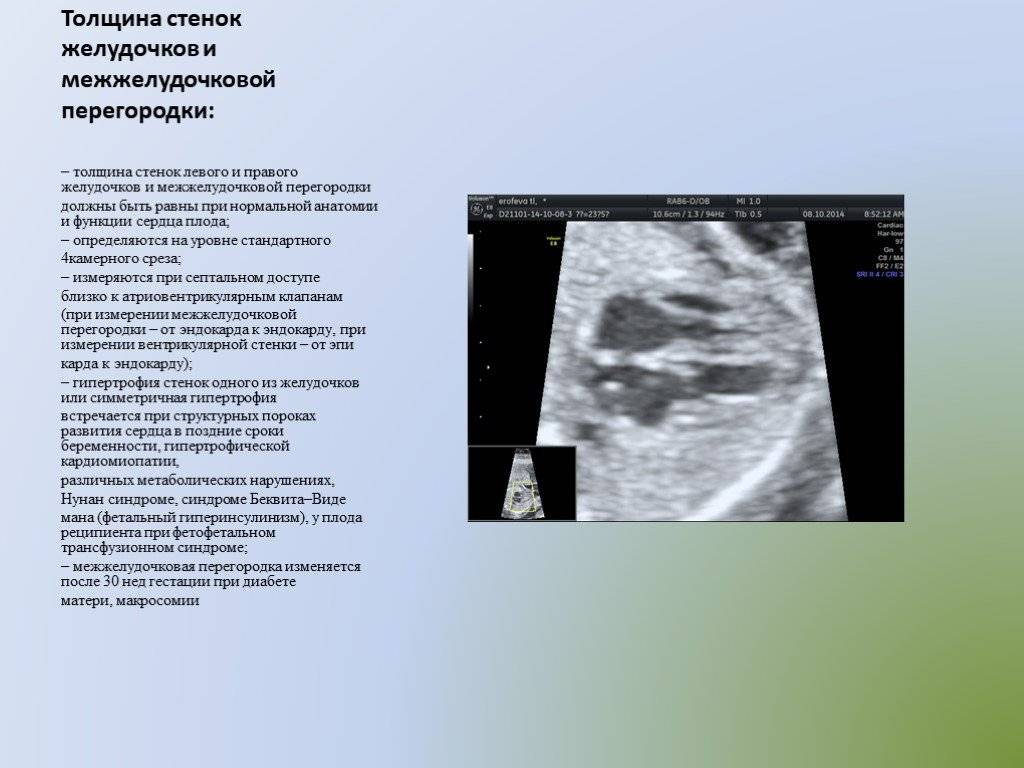
При обследовании плода измеряются все полости его сердца и результаты доктор сравнивает со специальными нормативами:
- длина правого желудочка – от 0,5 до 1,75 см;
- ширина правого желудочка – от 0,4 до 1,1 см;
- длина левого желудочка – от 0,9 до 1,8 см;
- ширина левого желудочка – от 0,44 до 0,89 см;
- отношение показателей ширины левого желудочка к правому – от 0,45 до 0,9 см;
- устье аорты – от 0,3 до 0,52 см;
- устье лёгочной артерии – от 0,3 до 0,5 см;
- митральное отверстие – от 0,35 до 0,6 см;
- трикуспидальное отверстие – от 0,3 до 0,63 см;
- устье лёгочной артерии – от 0,3 до 0,5 см;
- митральное отверстие – от 0,35 до 0,6 см;
- трикуспидальное отверстие – от 0,3 до 0,63 см;
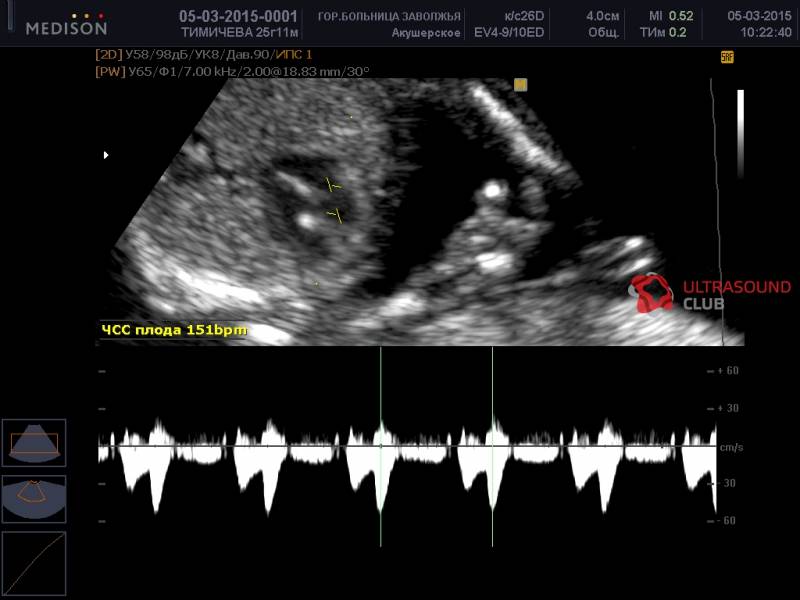
- количество сердечных сокращений – от 140 до 160 ударов/минуту.
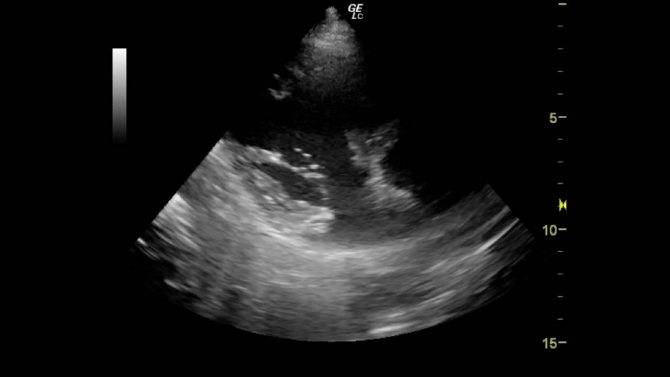
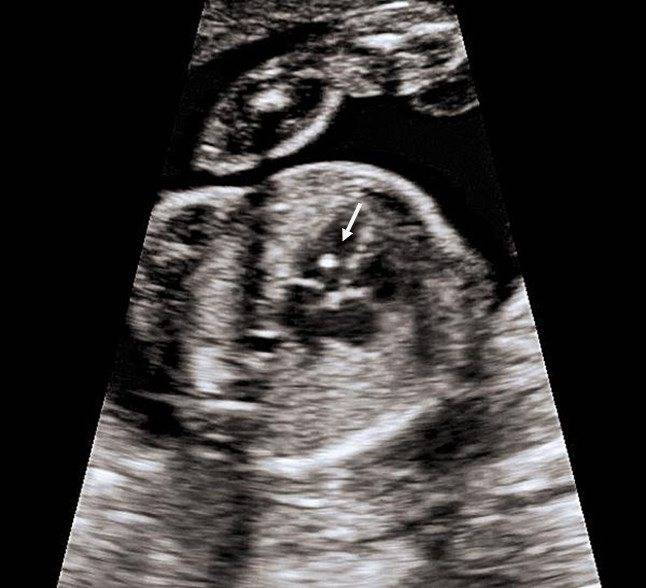
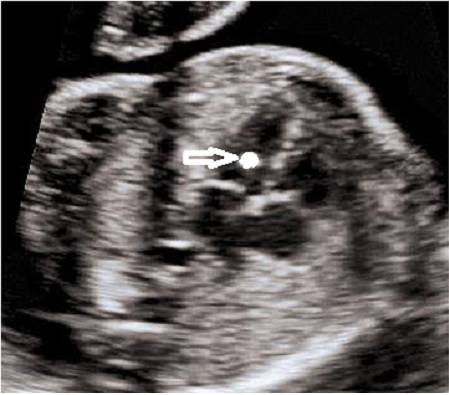
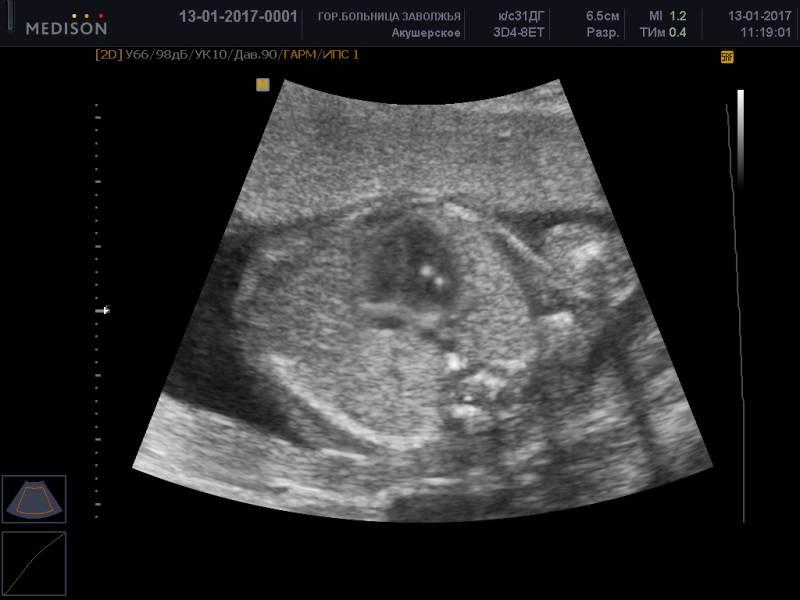
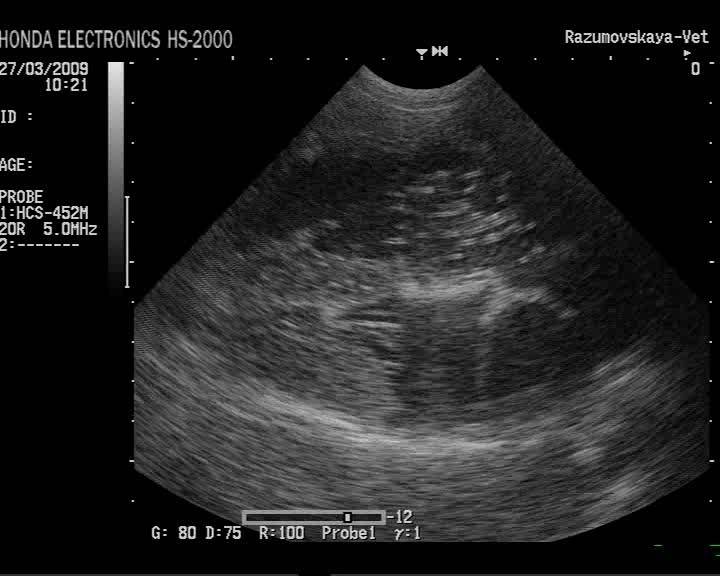
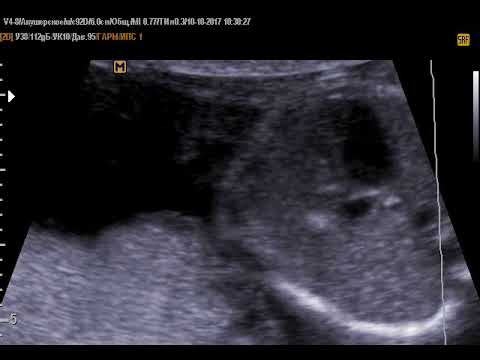
Фото 1. Гиперэхогенный фокус в левом желудочке сердца плода.
Причины
Источником гиперэхогенного включения сердца плода может быть отложение солей кальция в сосочковых мышцах левого желудочка. В указанные сроки происходят значительная активация минерального обмена и интенсивное формирование костной системы. Со временем соль всасывается в кровь и уплотнение исчезает.
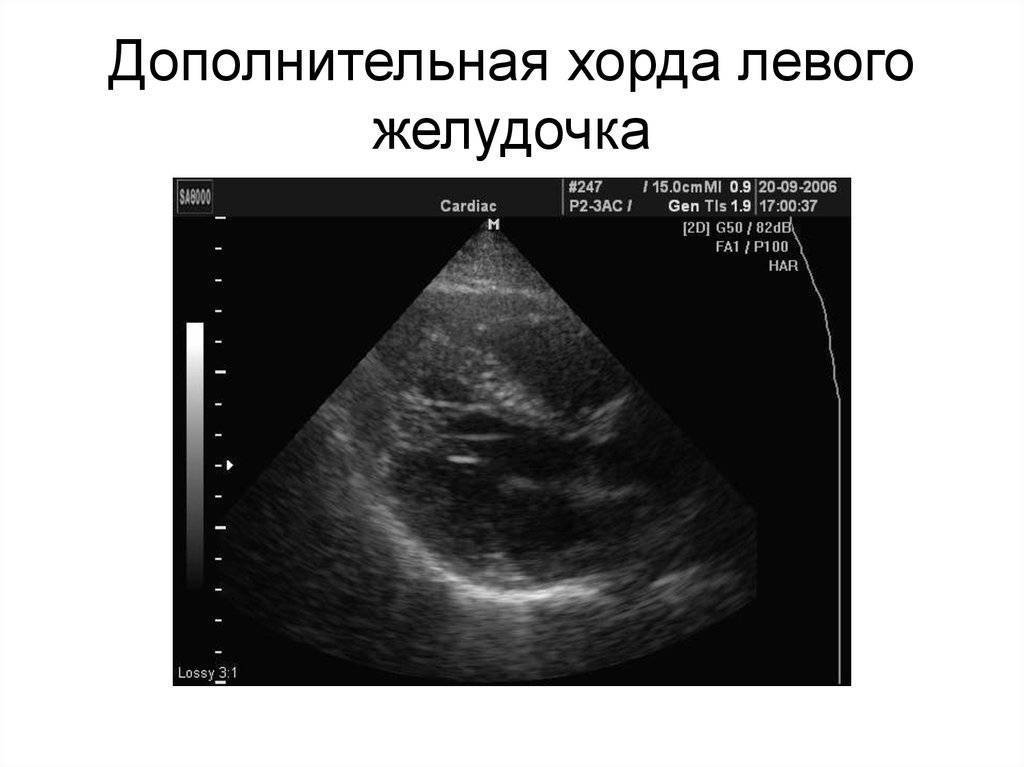
В некоторых случаях подобный симптом дает наличие добавочной хорды. Это соединительнотканная нить, которая проходит от клапанов сердца к папиллярным (сосочковым) мышцам. Чаще всего каждой мышце соответствует одна нить, однако в данном случае их образуется несколько.
При прохождении крови через хорды будут возникать завихрения, которые могут образовывать сердечные шумы, выслушиваемые при аускультации. Об этом следует помнить, потому что в дальнейшем из-за присутствия данного феномена педиатр может поставить неправильный диагноз. Несмотря на то что это явление рассматривается как аномалия сердца, такой вариант развития принимается за норму.
Обнаружение дополнительной хорды не требует дальнейшего исследования и лечения. Как правило, они срастаются еще до рождения или в первые годы жизни.
Раньше считалось, что ГЭФ ЛЖ является четким признаком синдрома Дауна или других хромосомных заболеваний. Но в последние годы появилось много научных работ, благодаря которым теперь известно, что это справедливо лишь при наличии дополнительных симптомов. Обнаружение только одного этого признака не может быть поводом для беспокойства, дальнейшие обследования не требуются.
Когда ГЭФ – сигнал опасности?
Иногда гиперэхогенный фокус удается обнаружить у малюток с генетическими патологиями. Раньше женщин пугали им, поскольку он считался одним из наглядных признаков врожденных грубых патологий плода, в частности, признаком наличия у крохи синдрома Дауна.
Сегодня к ГЭФ более лояльное отношение, поскольку изолированная «находка» в сердечке малыша без других характерных маркеров трисомии ни в коем случае не может указывать на то, что у малютки есть таковые патологии, а также ни в коей мере не увеличивает риска хромосомных патологий. Поэтому предположить у плода тот же синдром Дауна или иную хромосомную аномалию только на основании случайной находки на ультразвуковом исследовании гиперэхогенного фокуса нельзя.
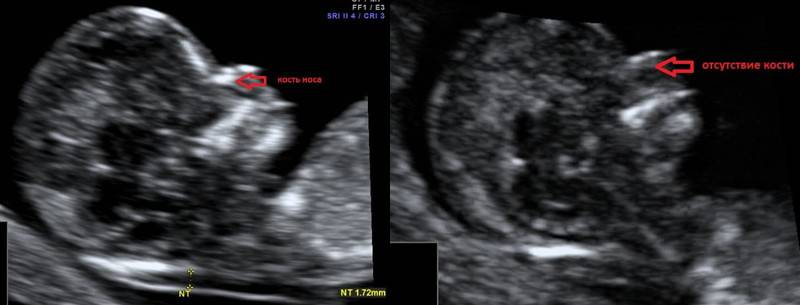
К генетику на консультацию женщину отправят только тогда, когда будут обнаружены и другие характерные для хромосомных патологий признаки – уплощение носовых костей, утолщение задней части шейной складочки (воротникового пространства), отклонение от норм количественных показателей определенных гормонов и белков, которые определяются в крови будущей матери в рамках пренатального скрининга.

Как быть при обнаружении?
Если на УЗ-сканировании у женщины обнаруживается гиперэхогенный фокус в левом желудочке сердечка ребенка, единственное, что нужно на этой стадии – тщательное обследование, чтобы понять, если ли у малютки иные отклонения, или кроме ГЭФ нет ничего.
Для этого могут рекомендовать следующее.
- УЗИ экспертного класса (такие аппараты есть в каждом регионе в крупных родильных домах или в перинатальных центрах. Можно сделать 3D-УЗИ.
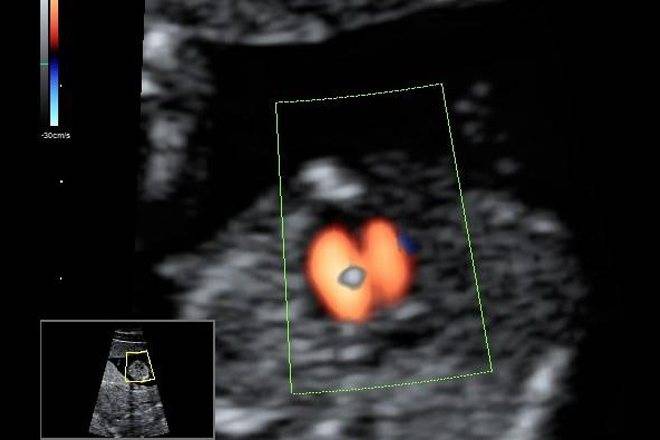
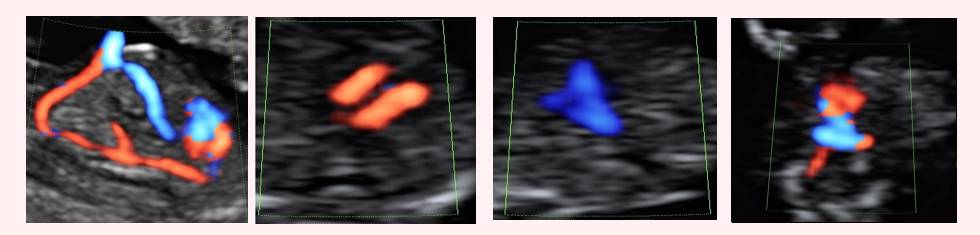
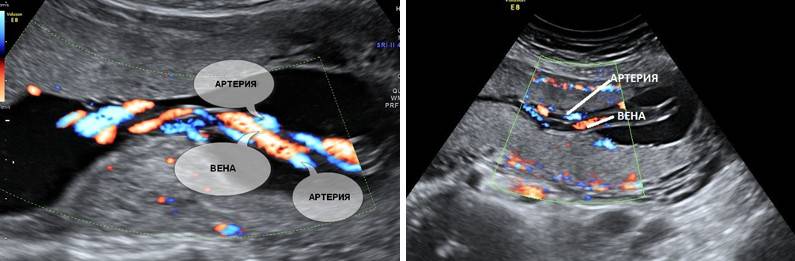
- УЗИ с допплером для оценки правильности, скорости и особенностей кровотока в сердечке и сосудах малыша.
- Кардиотокография плода, если срок беременности превышает 29 недель.
Даже если у будущей мамы нет поводов волноваться и доктора сообщат об изолированном ГЭФ, в ее обменной карте такая отметка все-таки появится, но такого опять же не стоит пугаться. Это сообщается, в частности, для неонатолога в роддоме, где будет рожать женщина, но ровным счетом не указывает на патологию, аномалии или болезнь. ГЭФ не нуждается ни в какой терапии. В 33-34 недели гестации будущей матери с установленным ранее гиперэхогенным фокусом в левом желудочке плода проводят контрольное УЗ-обследование, которое подтверждает или опровергает его наличие.
Просто после рождения малютки на свет неонатологи в детском отделении роддома будут более внимательно выслушивать тоны и шумы в сердечке малыша, если понадобится, сделают УЗИ сердца новорожденному.
Нет никаких оснований у будущей мамы с ГЭФ волноваться и вредить тем самым своему ребенку – гормоны стресса, который она при этом испытывает, снижает выработку половых гормонов, повышается вероятность преждевременных родов, развития плацентарной недостаточности. К тому же перинатальные психологи давно доказали, что дети в утробе прекрасно чувствуют настроение мамы, и ее волнения могут навредить кроху куда сильнее, тогда как сами хорды или отложения кальция в сердечной мышце никакого вреда ребенку не причиняют.

Подробнее о гиперэхогенном фокусе в сердце плода смотрите следующем видео.
Зачем назначают УЗИ сердца плода при беременности?
Сердце – это жизненно важный орган. Его патология может сказываться уже во внутриутробном периоде, но после рождения все пороки проявятся в полной мере.
На каком сроке делают УЗИ сердца плода? Планово УЗИ сердца у плода проводят во время скрининговых исследований. При наличии показаний, о которых будет сказано ниже, процедуру проводят дополнительно.
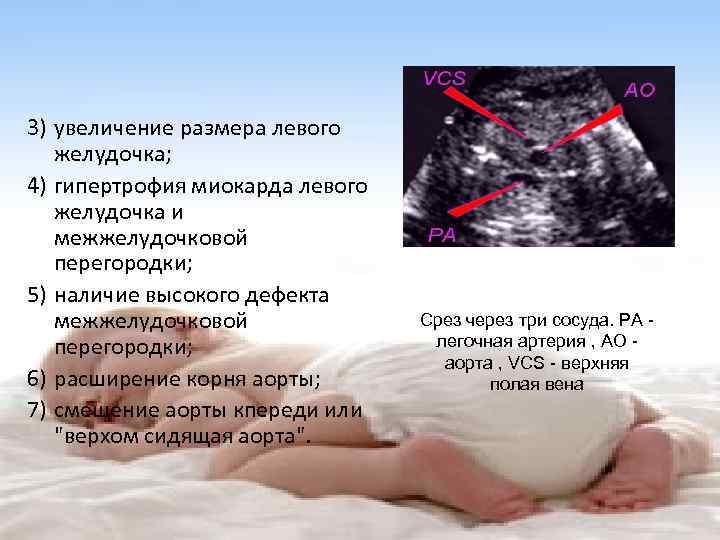
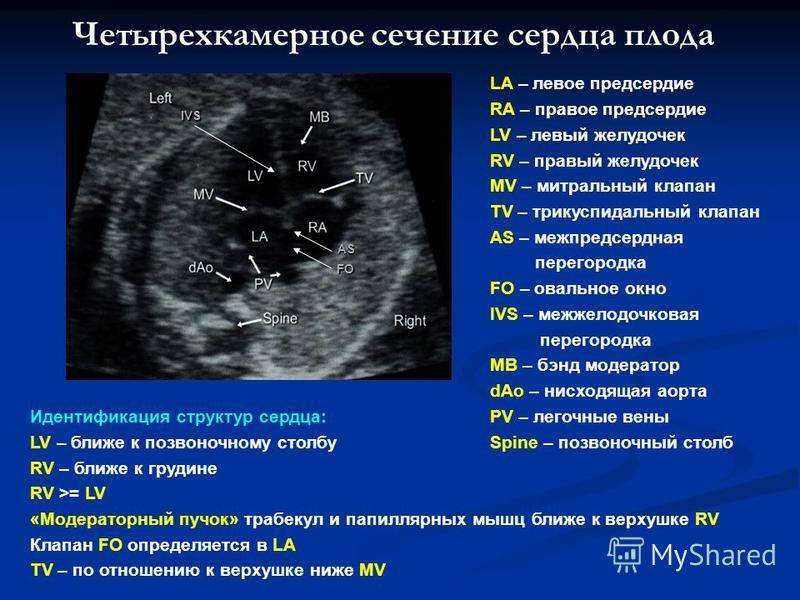
Во время первого скрининга в 11-12 недель еще не все структуры сердца различимы. В это время врачу достаточно сведений о том, что оно четырехкамерное и сокращается в нормальном ритме. Вместе с тем, на 11 неделе беременности на УЗИ уже определяются такие пороки сердца плода как:
- дефекты левого предсердия или желудочка;
- атрезия трикуспидального клапана;
- гипоплазия клапана или левого ствола легочной артерии;
Большая часть выявляемых ранних пороков неоперабельны и не совместимы с жизнью. В этом случае женщине предлагают прервать беременность.
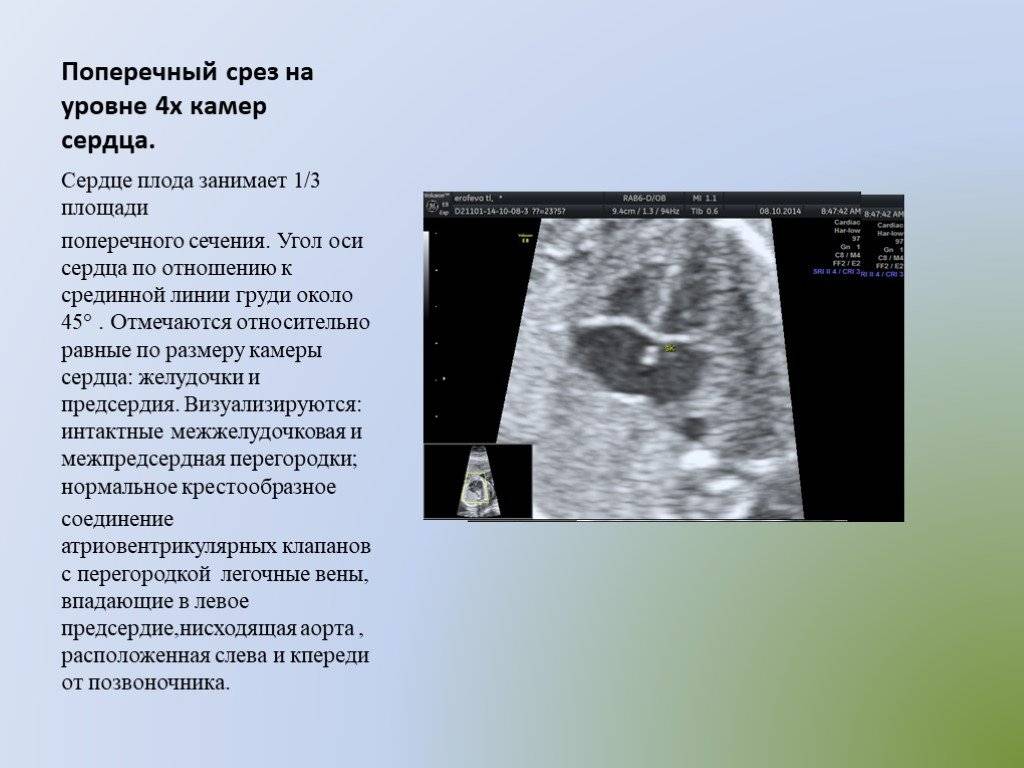
Во втором триместре УЗИ наиболее информативно с 18 по 28 недели, как раз когда проводится второй скрининг, но оптимально в 24. К этому времени можно максимально полно рассмотреть структуры, заметить нарушение ритма. Сердце на мониторе крупного размера и занимает третью часть грудной клетки.
В более позднем сроке УЗИ сердца становится малоинформативно. Большой размер органа не всегда позволяет рассмотреть его полностью.
Почему так важно знать о состоянии сердца малыша еще до его рождения? Наличие порока сердца у плода определяет тактику родоразрешения. В большинстве случаев, чтобы избежать осложнений, проводят кесарево сечение
Бригада врачей заранее готовят аппаратуру, которая поможет ребенку в первое время после появления на свет.

Показания к дополнительной диагностике сердца плода
Дополнительное исследование проводят при наличии показаний со стороны матери или ребенка. В первом случае они следующие:
- врожденные пороки сердца у одного из родителей;
- предыдущий ребенок был рожден с аномалиями;
- беременная больна диабетом, фенилкетонурией или имеет патологию щитовидной железы;
- будущая мама принимала в начале беременности противоэпилептические препараты, антидепрессанты, НПВС;
- злоупотребление алкоголем, курение;
- аутоиммунные болезни матери;
- выявленная во время беременности краснуха, токсоплазма, цитомегаловирусная инфекция;
- беременность с помощью ЭКО.
Показания со стороны ребенка:
- нарушения ритма сердца;
- изменение толщины воротниковой зоны;
- установленные наследственные хромосомные заболевания – синдром Дауна, Эдварда, Патау, Шерешевского-Тернера;
- аномалии кровотока в венозном протоке;
- синдром фето-фетальной трансфузии у близнецов;
- единственная артерия пуповины.