Почему из-за стресса мы начинаем болеть
Психосоматика — что это такое? Это наука, которая с каждым годом проходит новые этапы развития, ведь человечество с появлением новых технологий все больше узнает на себе, что же означает стресс. В психологии очень много внимания уделено такому понятию, как стресс, и не зря. Рассмотрим, что же это такое.
Стрессом называется защитная реакция организма, которая возникает в результате наличия потенциальной опасности. При стрессе в организме значительно увеличивается выработка некоторых гормонов экстренного реагирования, поэтому все процессы начинают значительно ускоряться. У человека учащается дыхание и сердцебиение, а также ускоряется работа почек и желудочно-кишечного тракта. Таким образом наш организм находится в защитном состоянии и думает о том, что же ему нужно делать: бежать от опасности или противостоять ей. Для того чтобы обеспечить мышцы и органы кислородом в стрессовом состоянии, кровеносной системе нужно прокачать больше крови, таким образом в сосудах должно увеличиться давление. После того как действие стресса окончится, человек выплеснет свои эмоции, работа сердечно-сосудистой системы начнет приходить в норму.
Однако если же у человека разрядка так и не появится, то сосуды будут долгое время находиться в состоянии спазма, а это может стать причиной артериальной гипертензии.
Животные в дикой природе постоянно живут в состоянии стресса, однако при этом не болеют различными соматическими заболеваниями. Однако с человеком все обстоит далеко не так. Дело в том, что в современном мире люди должны постоянно сдерживать свои эмоции, например страх или агрессию, и таким образом начинают происходить изменения во внутренних органах. В результате этого начинают обостряться старые заболевания или возникать новые.
Психосоматика заболеваний зависит от того, насколько человек устойчив к стрессу, а также от его других личностных факторов.
Можно ли забеременеть после удаления кисты яичника?
Забеременеть можно даже с кистой яичника. Чаще всего они не мешают вынашиванию беременности, но из-за них бывает сложно зачать ребенка.
Если во время операции удаляют только кисту или оставляют хотя бы один яичник, фертильность женщины сохраняется. В будущем она может забеременеть. Конечно же, нужно понимать, что на репродуктивную функцию влияет не только операция. Играет роль овариальный резерв (количество яйцеклеток в яичниках — оно постоянно снижается с возрастом), сопутствующие заболевания.
Получите консультацию у врача в Европейской клинике. Наш доктор расскажет о том, нужно ли лечение в вашем случае, какой вид операции вам показан, и какова вероятность того, что в будущем вам удастся зачать, выносить беременность.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Причины кист яичников
Кисты яичников часто развиваются без видимой причины у женщин детородного возраста (имеющих менструации). Среди множества кист яичников выделяют две основные группы:
- Функциональные кисты – формируются в ходе нормального менструального цикла и, как правило, не представляют никакой опасности. Это наиболее распространенный вариант кист.
- Патологические кисты – это опухоли яичников, которые могут быть как доброкачественными, так и злокачественными (раковыми).
Причины функциональных кист яичников
Среди функциональных кист различают два типа:
- фолликулярные кисты;
- лютеиновые кисты (кисты желтого тела).
Фолликулярные кисты – это наиболее распространенные кисты яичников. Каждый месяц в яичнике женщины созревает яйцеклетка, которая по маточным трубам перемещается в матку, где может произойти оплодотворение. В яичнике, каждая яйцеклетка развивается в крошечном образовании, которое называют фолликулом. В фолликуле содержится небольшое количество жидкости, которая защищает растущую яйцеклетку от повреждений. При высвобождении созревшей яйцеклетки фолликул разрывается.
Но иногда выхода яйцеклетки из фолликула не происходит, и он сохраняет целостность. Или в фолликуле задерживается жидкость, и после выхода яйцеклетки он не сморщивается. В таких случаях, фолликул продолжает накапливать жидкость и со временем увеличивается в размерах. Такой переполненный жидкостью фолликул и называют фолликулярной кистой.
За один менструальный цикл обычно образуется только одна фолликулярная киста. Как правило, она исчезает самостоятельно, без постороннего вмешательства в течение нескольких недель.
Лютеиновые кисты (их еще называют кисты желтого тела) встречаются реже. Они формируются на месте лопнувшего фолликула, когда образование, оставшееся после выхода яйцеклетки (желтое тело) наполняется кровью. Чаще всего лютеиновые кисты исчезают самопроизвольно в течение нескольких месяцев. Но иногда происходит разрыв кисты с возникновением сильной боли и внутреннего кровотечения.
Причины патологических кист яичников
У женщин моложе 40 лет наиболее распространенным вариантом патологических кист являются дермоидные кисты. У женщин старше 40 лет преобладают цистаденомы.
Дермоидные кисты развиваются из тех же клеток, из которых в норме формируются яйцеклетки. Также как яйцеклетка может давать начало разным типам тканей, дермоидная киста может состоять из самых различных элементов: костей, волос, крови и жира. Дермоидные кисты могут достигать очень больших размеров. Иногда они вырастают до 15 см в диаметре. Как правило, они не являются злокачественными, но часто требуют хирургического лечения.
Цистаденомы развиваются из клеток, покрывающих яичники снаружи. Их можно подразделить на 2 большие группы:
- серозные цистаденомы;
- муцинозные цистаденомы.
Серозные цистаденомы редко вырастают до больших размеров, но иногда могут разрываться, что приводит к появлению соответствующих симптомов. Напротив, муцинозные цистаденомы часто достигают значительных размеров – до 30 см в диаметре. Они оказывают давление на расположенные рядом органы (мочевой пузырь и прямую кишку), что проявляется нарушением пищеварения и частыми позывами к мочеиспусканию.
Большие муцинозные цистаденомы могут разрываться или перекручиваться, нарушая приток крови к яичнику). Как и дермоидные, муцинозные цистаденомы изредка перерождаются в злокачественные опухоли.
Состояния, предрасполагающие к появлению кист
В некоторых случаях образование кист в яичниках может быть вызвано такими заболеваниями как: эндометриоз или синдром поликистозных яичников (СПКЯ).
Эндометриоз – это заболевание, при котором части внутренней оболочки матки (эндометрия) оказываются за пределами матки: в маточных трубах, яичниках, мочевом пузыре, во влагалище, прямой кишке или других внутренних органах. В этих местах могут образовываться заполненные кровью кисты.
Причины кисты яичника
Факторами, способствующими образованию кисты яичника, являются:
- нарушения гормонального баланса, возникшие как в результате заболеваний эндокринной системы (в частности, гипотиреоз), так и вследствие приема медицинских препаратов (например, с целью стимулирования овуляции);
- воспалительные заболевания органов малого таза (эндометрит, сальпингоофорит);
- спаечный процесс в малом тазу;
- эндометриоз;
- операции на органах малого таза (удаление матки, одностороннее удаление яичника, резекция яичника);
- аборты;
- ожирение;
- курение;
- нарушение менструального цикла (нерегулярные менструации);
- раннее начало менструаций (в одиннадцатилетнем возрасте и ранее);
- стресс как психологический, так и физический, смена климата, неблагоприятная экологическая ситуация;
- возрастные гормональные изменения в период пременопаузы.
Обзор
Кистой яичника называют образование в виде мешка, заполненного жидкостью, которое развивается на яичнике женщины. Кисты яичников широко распространены и обычно протекают бессимптомно.
Кисты яичников это довольно распространенное явление. Практически у каждой женщины детородного возраста (от начала полового созревания до наступления менопаузы) и у 1 из 5 женщин в менопаузе можно обнаружить одну или несколько кист яичников. В большинстве случаев кисты совершенно безобидны и, как правило, исчезают самостоятельно, не требуя лечения.
Существенно реже встречаются кисты, причиняющие беспокойство – приблизительно у 1 из 25 женщин на протяжении жизни. Если кисты большие или вызывают жалобы, их приходится удалять. Обычно кисты вызывают беспокойство только тогда, когда достигают крупных размеров, нарушают приток крови к яичнику или разрываются.
Яичники – важные элементы женской половой системы. Это два бобовидных органа небольшого размера, расположенные по обеим сторона от матки. Основные функции яичников:
- являются местом созревания яйцеклетки, которая покидает яичник приблизительно раз в 28 дней, в ходе менструального цикла;
- отвечают за синтез женских половых гормонов, эстрогена и прогестерона, которые необходимы для детородной функции.
Кисты яичников чаще всего не оказывают никакого влияния на фертильность (способность к зачатию). Большинство кист яичников остаются нераспознанными. Иногда кисты становятся случайной находкой при обследовании органов таза или во время ультразвукового исследование по поводу других заболеваний. Если у вас есть какие-либо симптомы, которые могут быть связаны с наличием кисты, посетите гинеколога для проведения влагалищного исследования.
Симптомы, которые нельзя игнорировать
- Боль и коричневые выделения, возникающие во время или после соития, имеющие малую выраженность или умеренные проявления
- Выраженная боль и коричневые выделения из влагалища, которые не связаны с механическим воздействием, возникают периодически и спонтанно проходят
- Сильная боль в левой или правой области малого таза, обширная боль в малом тазу, сопровождающаяся коричневыми выделениями, которые нарастают и могут привести к выраженному кровотечению.
- Боль и коричневые выделения из влагалища у беременных
- Появление признаков раздражения брюшины: напряжение мышц брюшного отдела, вынужденное положение тела, частый пульс, головокружение, побледнение кожи, холодный мелкий пот – требуют вызова кареты скорой помощи.
Не зависимо от того, появились ли впервые эти признаки или они имею периодическое течение, боль и коричневые выделения никогда не могут быть беспричинными. Многие состояния, при которых наблюдаются эти патологические явления, требуют срочного хирургического лечения или интенсивной терапии.
Патологические кисты яичника
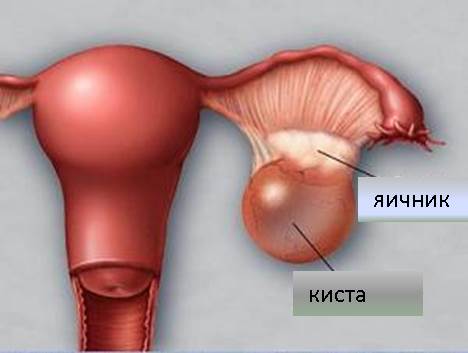
В некоторых случаях, киста яичника сохраняется длительное время (свыше 3-4 месяцев) и не уменьшаться в размерах, а, наоборот, растет. Размер кисты может варьироваться от 1-3 до 20-30 см. в диаметре. Киста размером свыше 8-10 см. расценивается как патологическая. Большая киста, в частности, опасна тем, что существует риск перекрутки ножки кисты.
В зависимости от особенностей образования и его содержимого различают несколько видов кист яичника. Патологическими являются следующие виды кист:
- дермоидная киста яичника. Формируется из зародышевых эмбриональных листков и содержит в своем составе части развитых тканей, не характерных для яичника. Это может быть кожа, жировая ткань, сальные железы, волосы, кости, зубы, нервная ткань. Подобное содержимое способствует нагноению кисты.
- эндометриоидная киста яичника. Формируется при активном разрастании в яичниках ткани эндометрия (эндометриозе). Содержание эндометриоидной кисты образовано скопившейся менструальной кровью. В большинстве случаев заболевание является двусторонним (т.е. развивается на яичниках с обеих сторон).
- муцинозная киста яичника. Наполнена слизистым содержимым (муцином, представляющим собой выделения слизистой). Часто состоит из нескольких камер.
Эндометриоидные и муцинозные кисты яичника могут быстро расти в размерах, а также способны к злокачественному перерождению.
Патологическая киста в силу своей природы уже не может рассосаться, поэтому единственный способ лечения такой кисты – это удаление образования.
Диагностика
Лечение воспаления яичников у женщин начинается с консультации гинеколога. Сбор анамнеза отражает субъективные данные — жалобы. Врач узнает о предположительном источнике, хронологии заболевания.
Осмотр в зеркалах определяет изменения интимной зоны. Если женщина средней конституции, легко прощупать придатки. Поврежденные железы увеличены, малоподвижны.
Клинические анализы (кровь, моча, мазок) подтверждают наличие, локализацию возбудителя. Устанавливают вид антигена расширенные исследования:
- Бактериология на стекле под микроскопом.
- Бакпосев на питательной среде с подбором антибиотика.
- ПЦР — определение вируса.
- ИФА — установление антител.
Дать точную оценку физиологическим изменениям способно УЗИ, КТ, МРТ. Ультразвуковой метод не уступает компьютерной томографии в диагностике оофорита. УЗИ гораздо дешевле, является качественным и доступным обследованием.