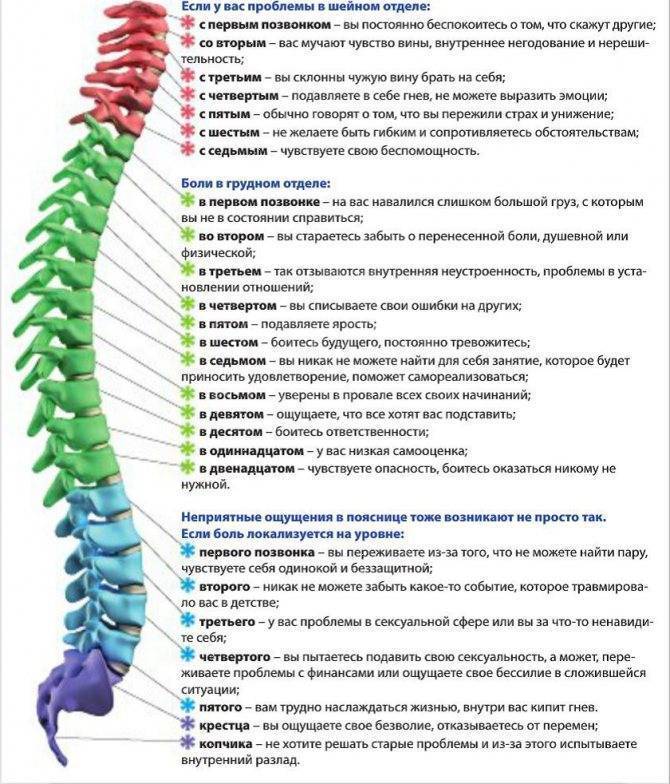
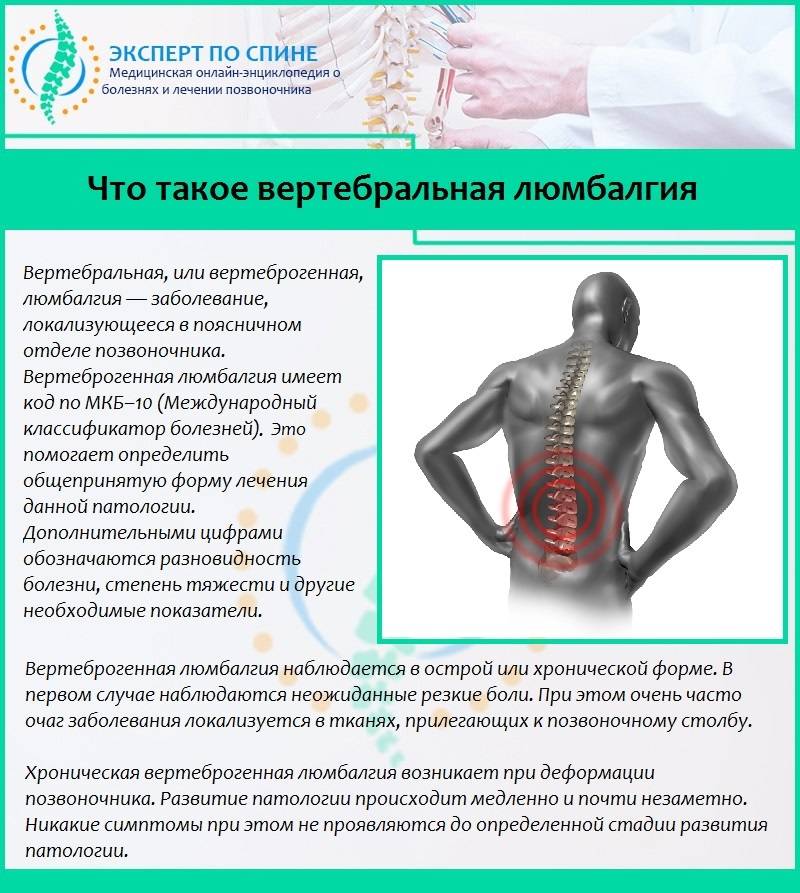
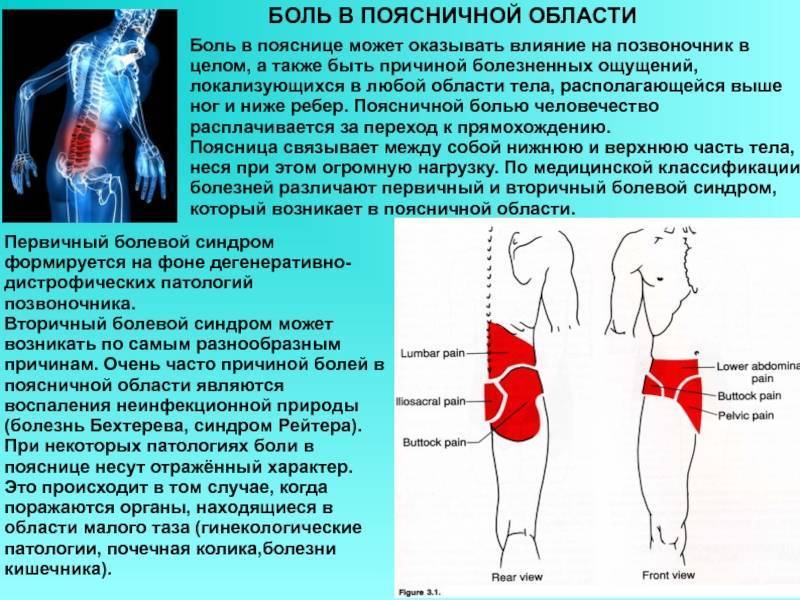
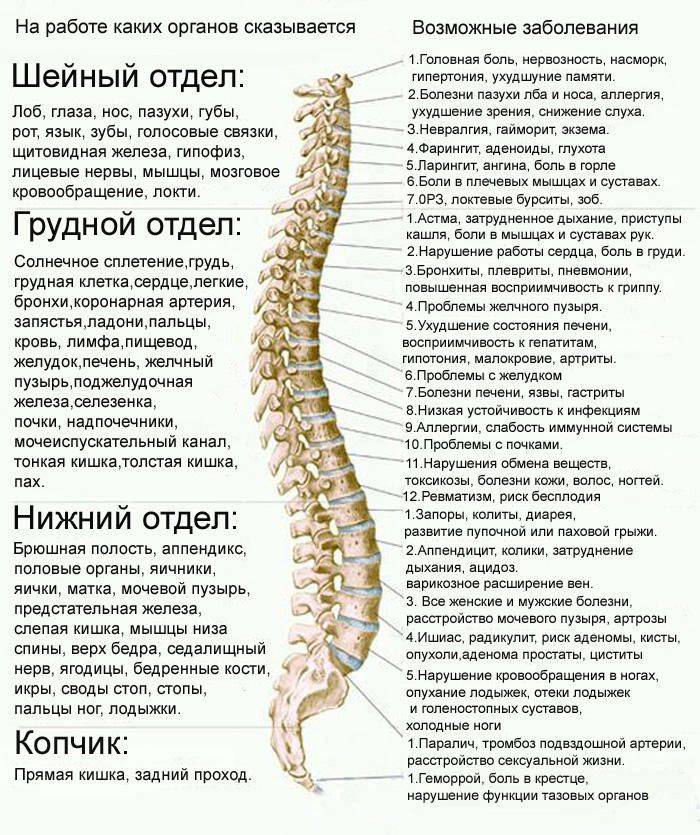
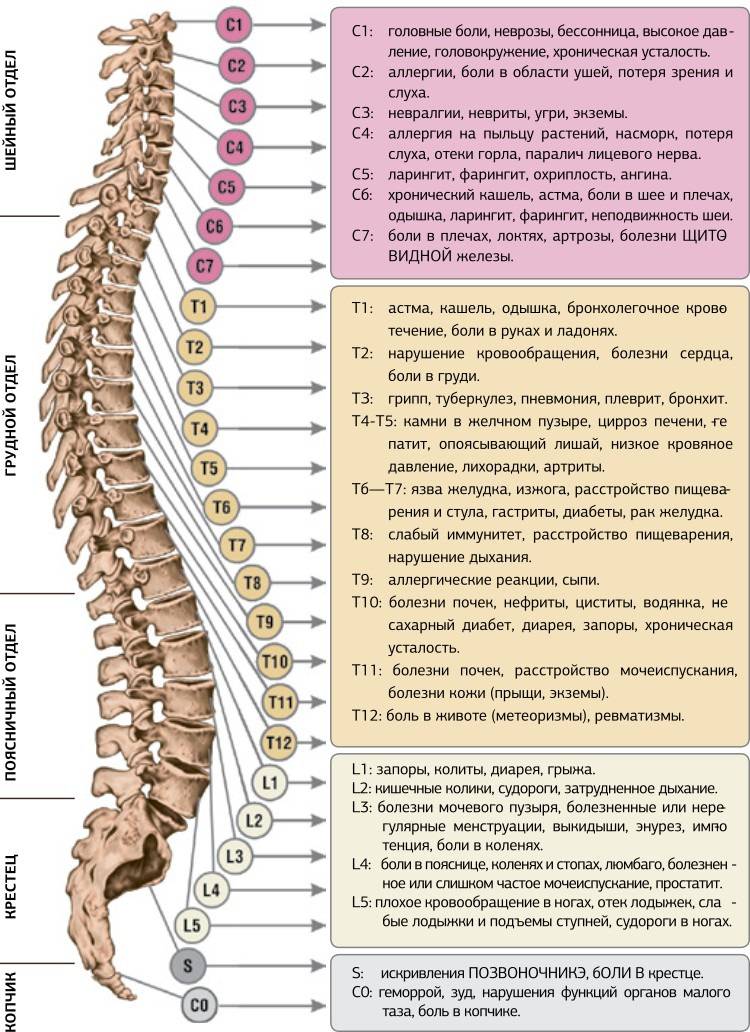
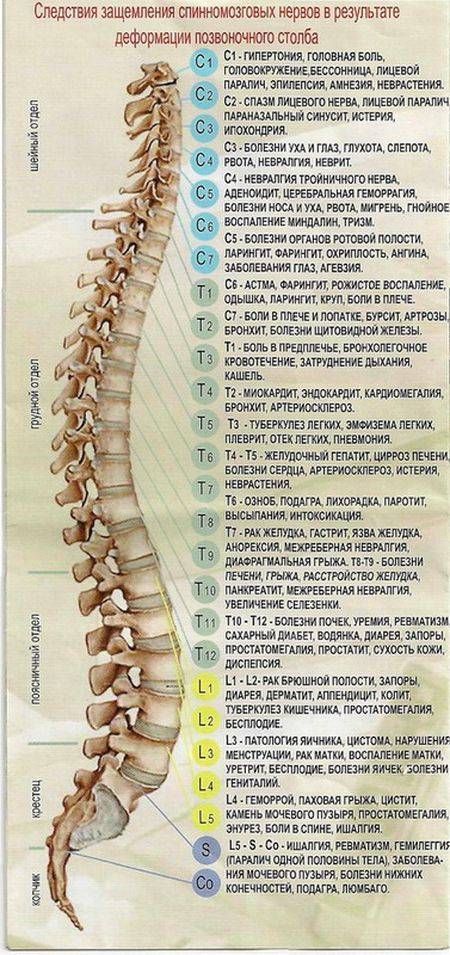
Самые частые заболевания, вызывающие боли в спине
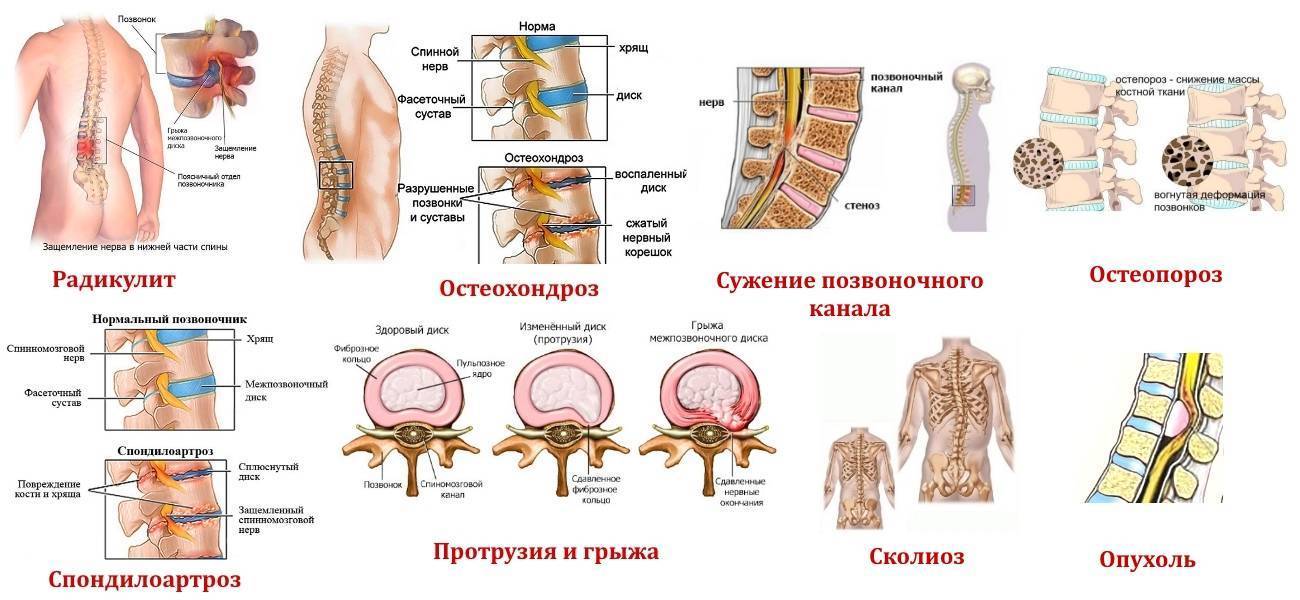
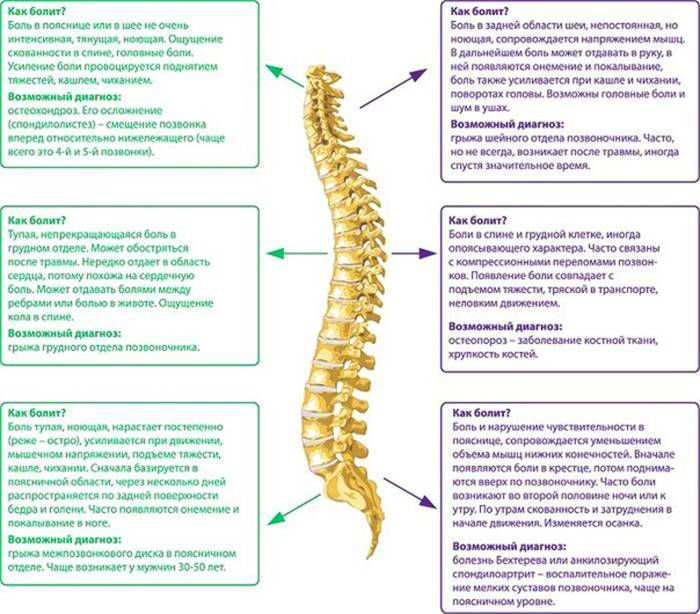
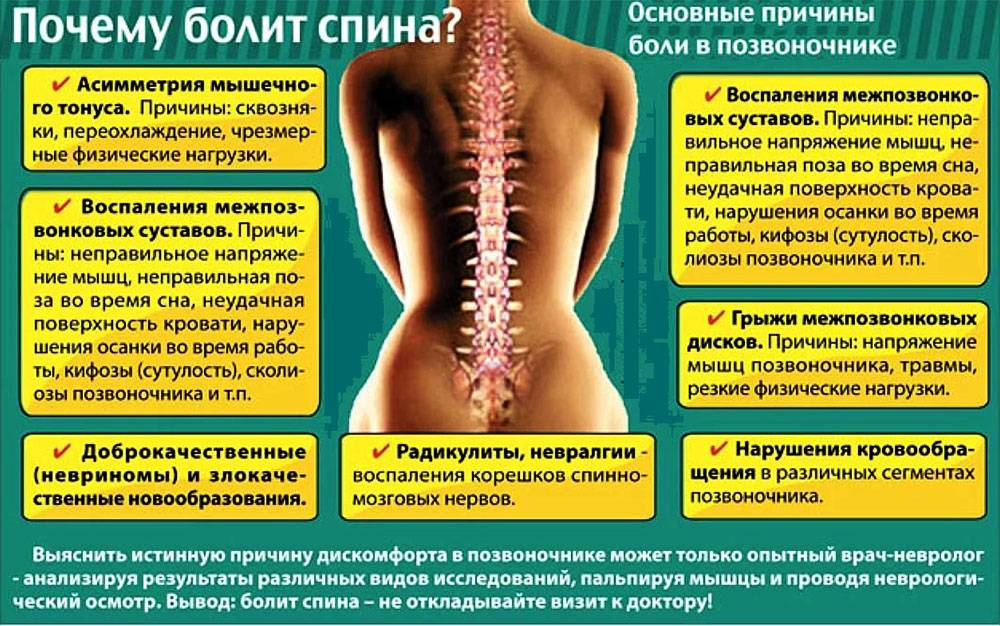
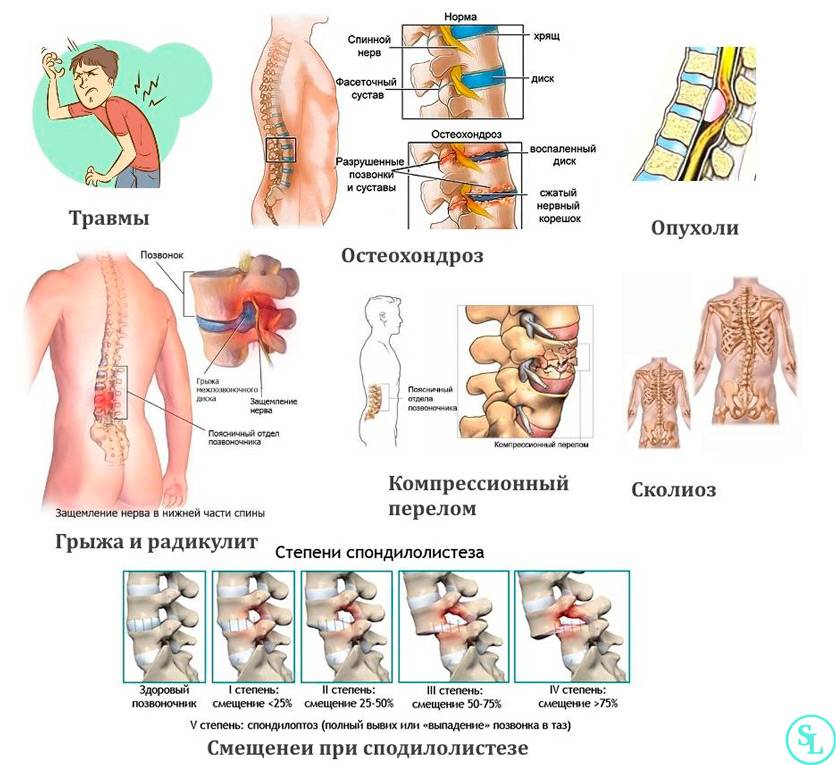
Болевой синдром в области спины в большинстве случаев развивается на фоне каких-либо заболеваний опорно-двигательного аппарата, нейроэндокринной системы или внутренних органов. Самыми частыми являются остеохондроз, межпозвоночная грыжа, болезнь Бехтерева, онкологические процессы в позвоночнике и др.
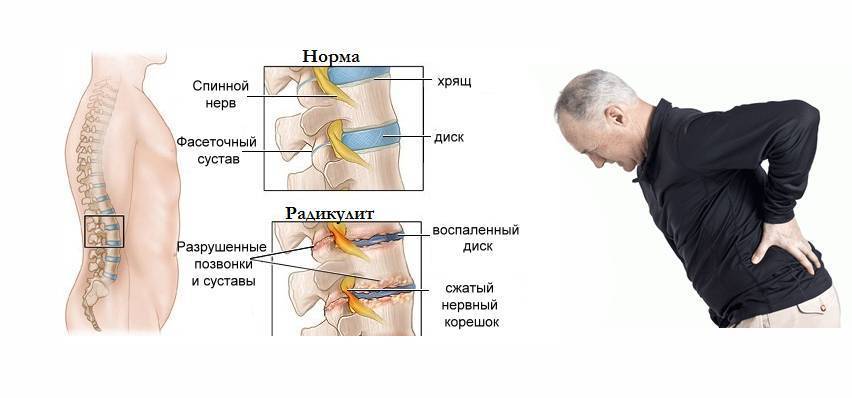
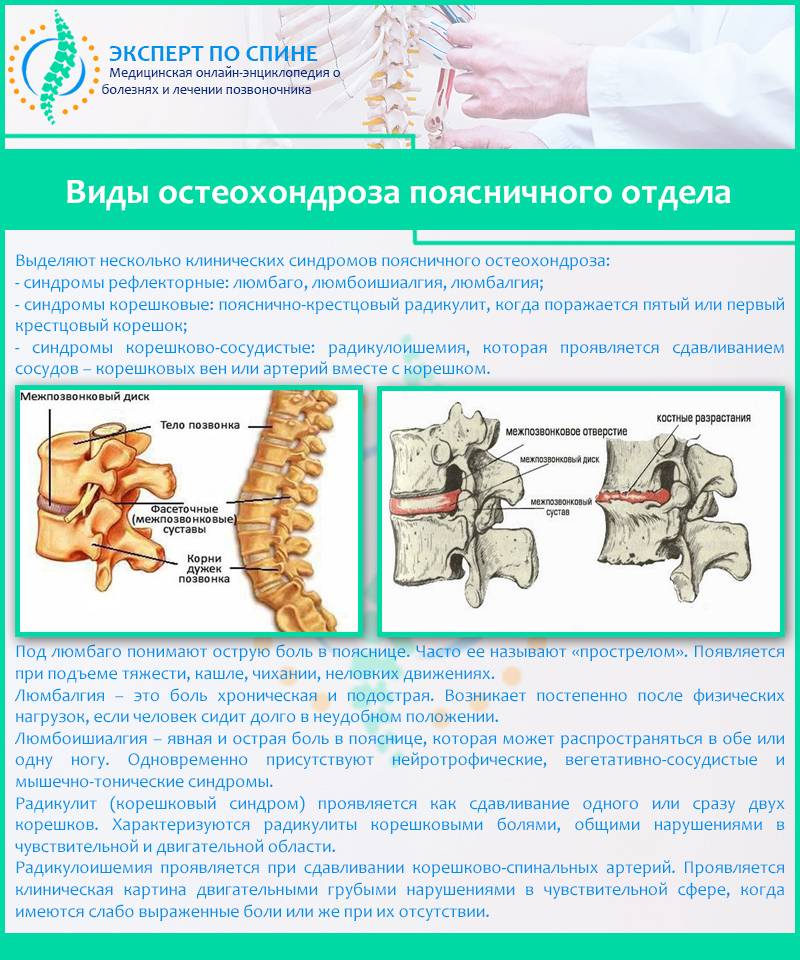
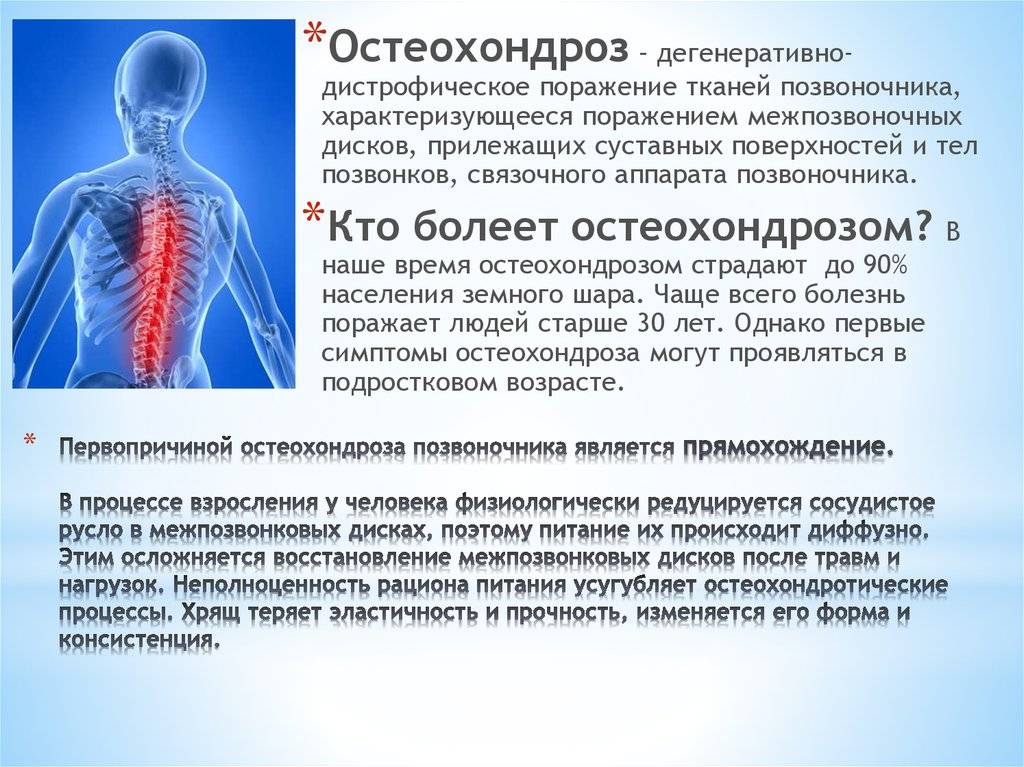
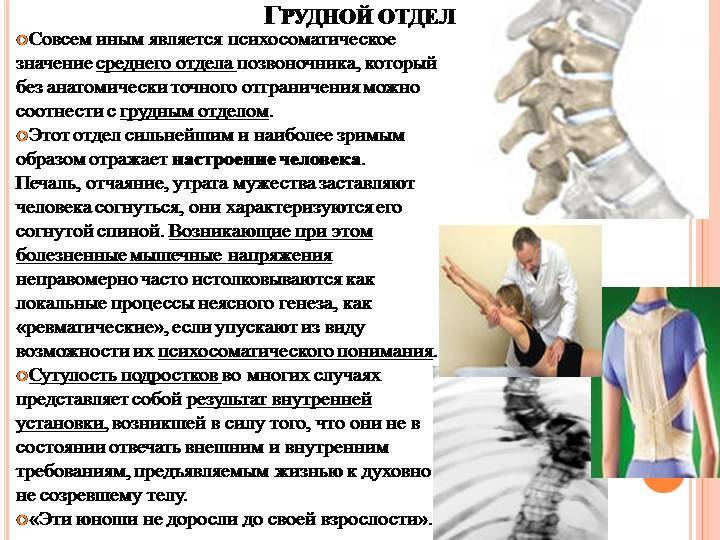
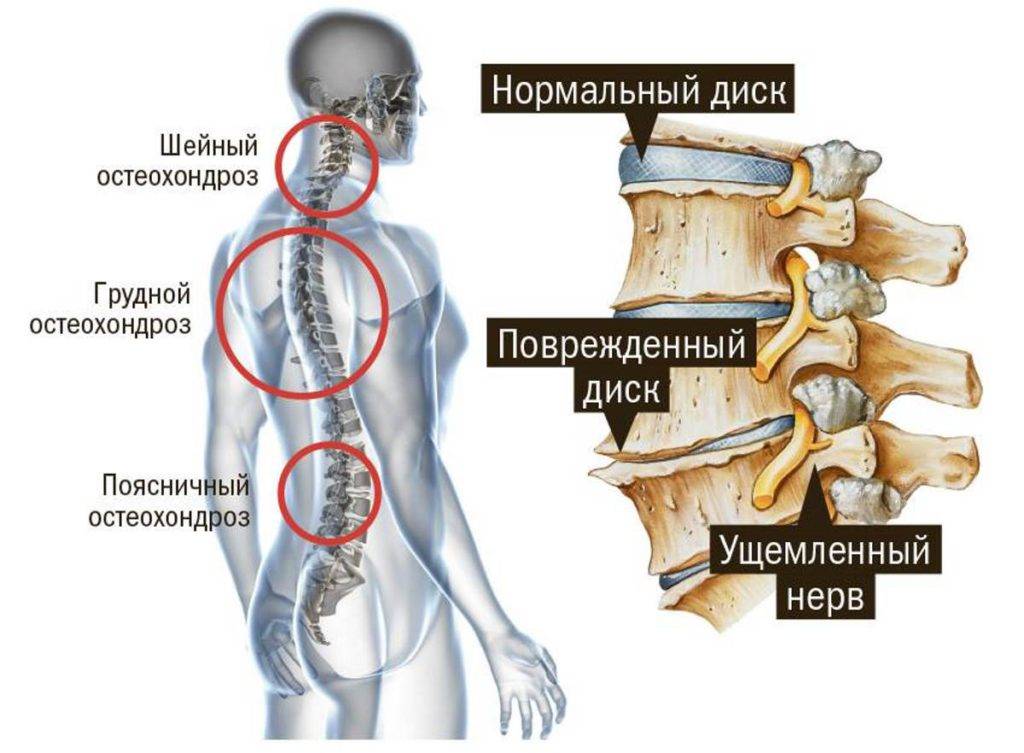
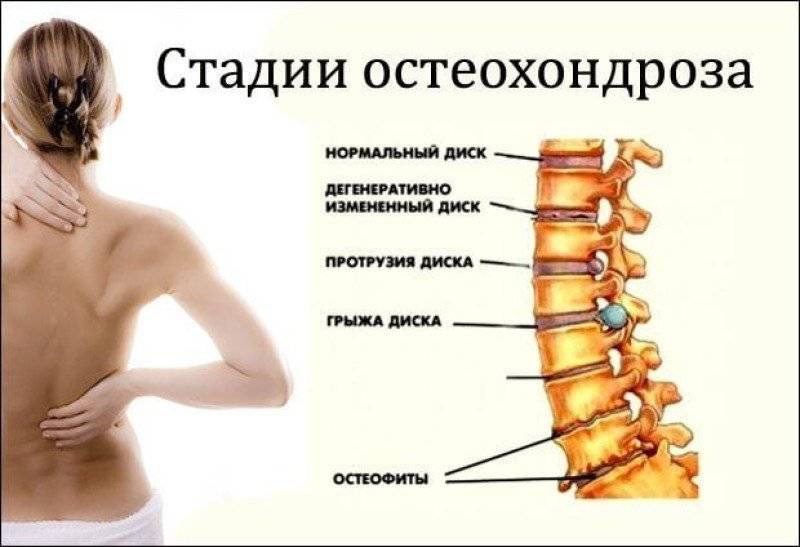
Остеохондроз и грыжа диска
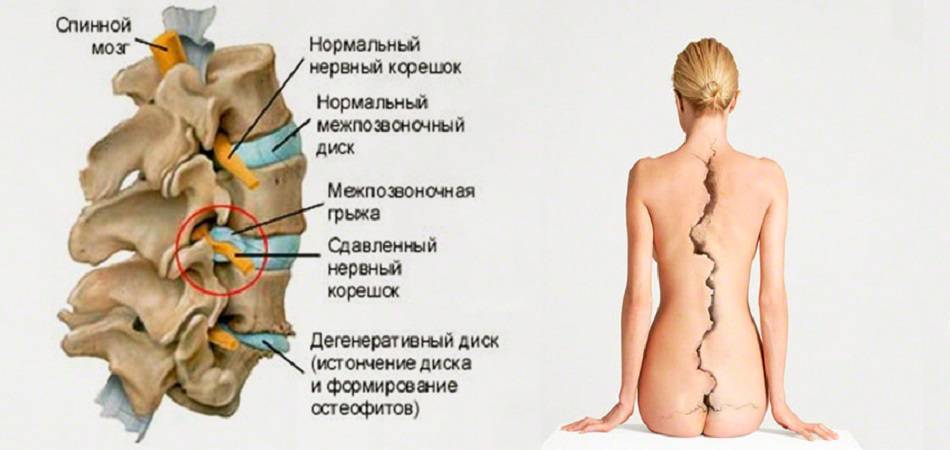
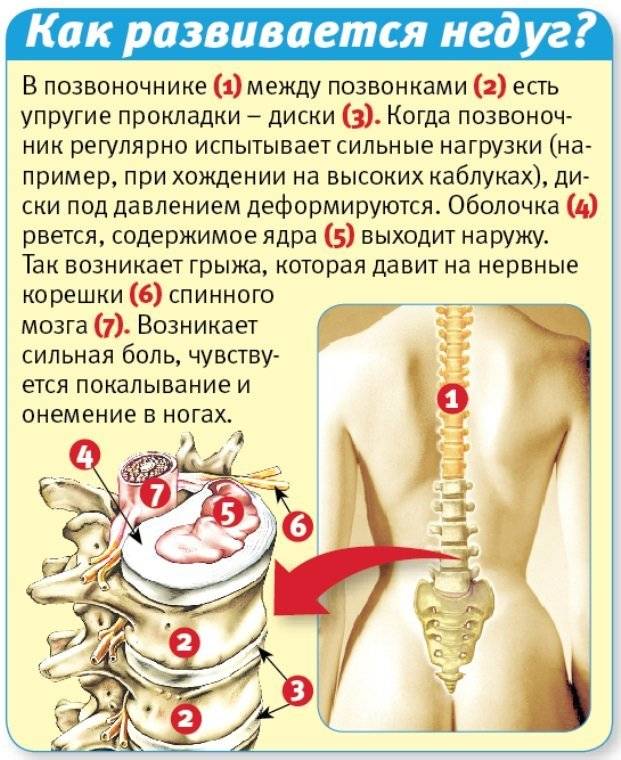
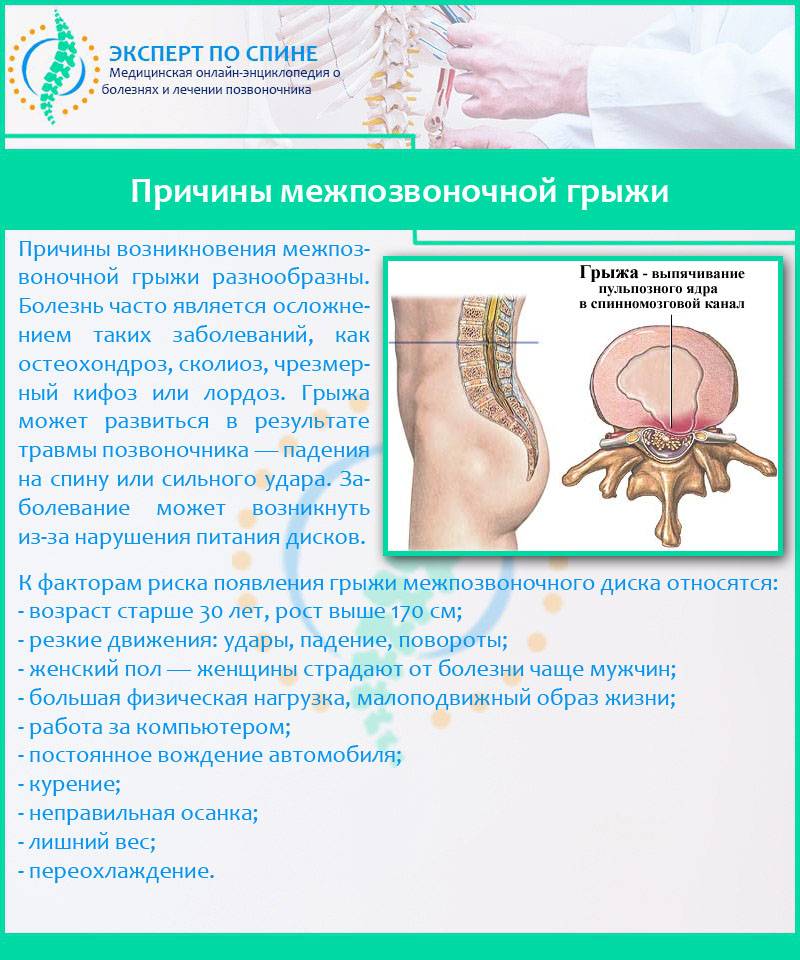
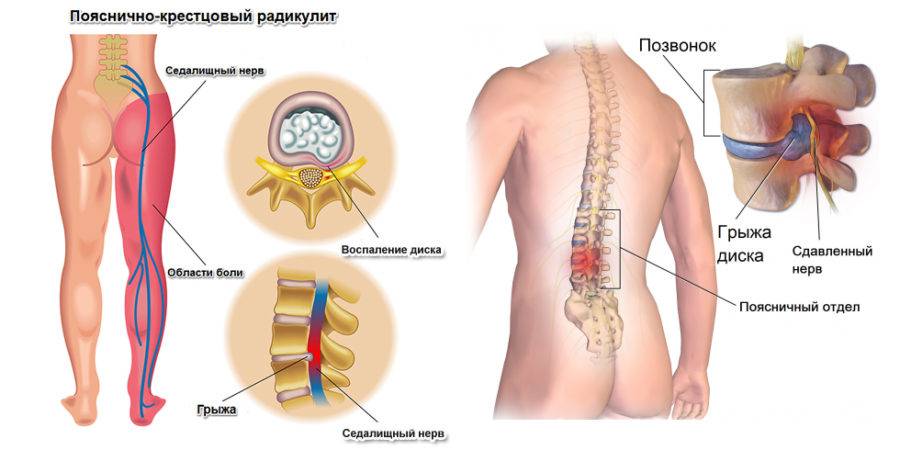
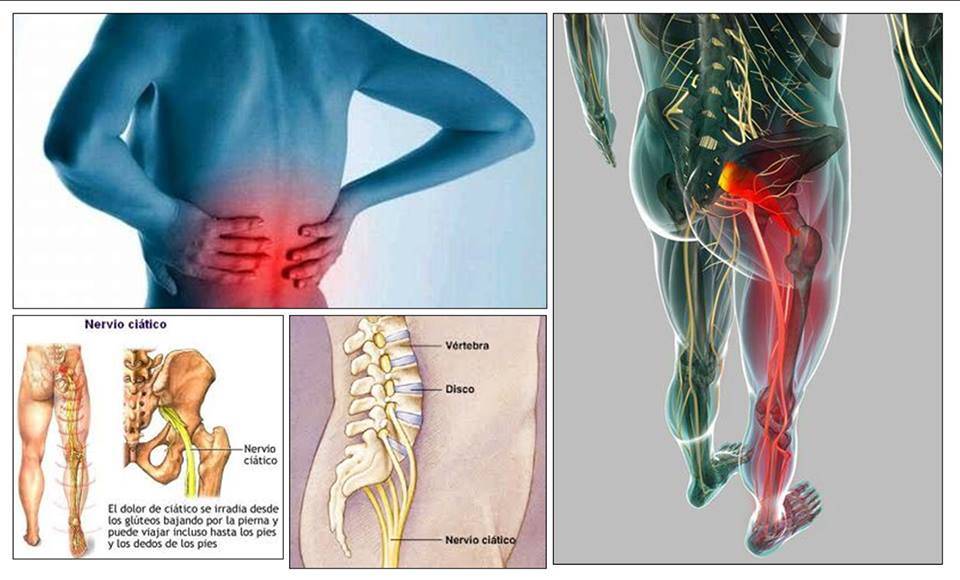
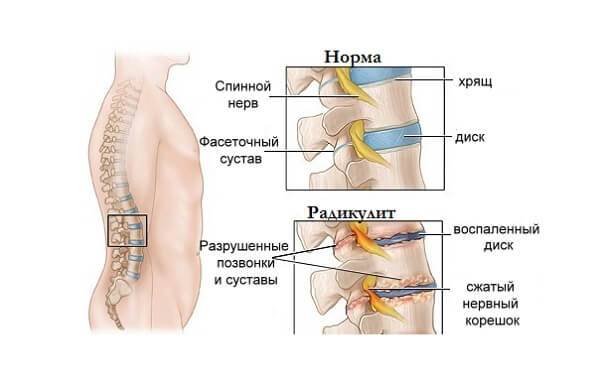
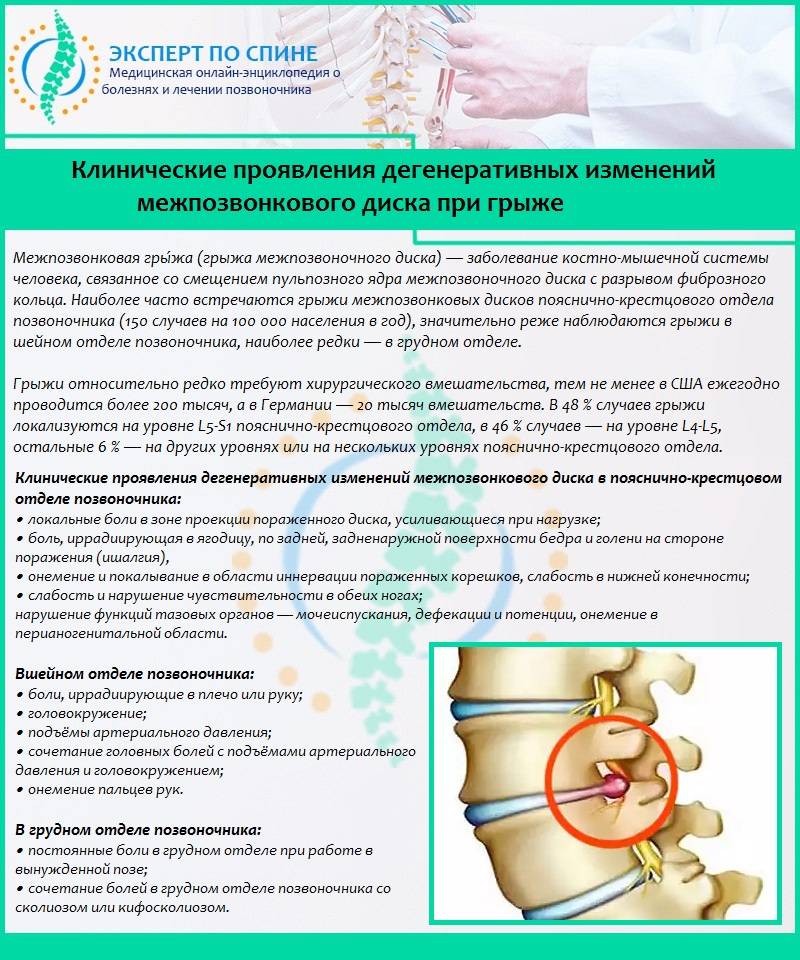
Это дегенеративно-дистрофический процесс, приводящий к постепенному разрушению межпозвоночных дисков (хрящевых амортизационных пластинок с упругим ядром в середине). Диски растрескиваются, теряют упругость и могут полностью разрушаться. При этом ядро диска выпячивается и сдавливает нервные корешки или спинной мозг – развивается грыжа диска.
При ущемлении корешков появляются сильные боли в спине, часто иррадиирующие в крупные нервные стволы. Чаще всего это происходит в поясничном отделе, выдерживающем самую высокую нагрузку. Болит сначала в области поясницы, а затем иррадиирует на заднюю поверхность нижней конечности (люмбоишиалгия). Чем раньше начато лечение этого заболевания, тем быстрее больной избавится от болевых ощущений.
Болезнь Бехтерева
Правильное название заболевания – анкилозирующий спондилоартрит. Это хроническое воспалительное системное заболевание соединительной ткани, связанное с аутоиммунными процессами (аллергией на собственные ткани больного) и отягощенной наследственностью. Болеют в основном мужчины до 40 лет.
Происходит поражение суставов и связок позвоночника, сопровождающееся сильными болями в спине и постепенным формированием неподвижности позвоночного столба (анкилоза). Процесс начинается в нижних отделах позвоночника и постепенно понимается вверх. Особенностями болевого синдрома являются: ночные и утренние боли в спине, утренняя скованность, проходящая не менее, чем через полчаса после пробуждения и начала активных движений
Очень важно своевременно обратить внимание на эти симптомы и как можно раньше обратиться к врачу
Рак легких
Опухоль развивается медленно из слизистой оболочки крупных или мелких бронхов. Вначале болезнь протекает бессимптомно, затем появляется кашель и периодически развиваются воспалительные процессы в бронхах и легких. При прорастании опухоли в плевру (тонкую пленку, покрывающую одним своим листком грудную клетку, а другим – легкие) появляются боли в спине, усиливающиеся при глубоком вдохе, кашле, чихании.
При появлении болей в спине, усиливающейся при дыхании и кашле, нужно немедленно обращаться к врачу!
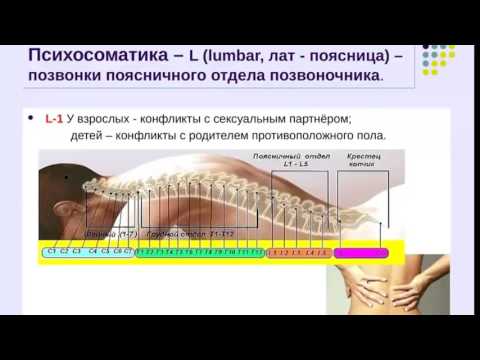
Какие бывают психосоматические расстройства
Психосоматические расстройства разделяются на группы:
- конверсионные симптомы,
- психосоматозы,
- функциональные синдромы.
Конверсионные симптомы появляются в результате конверсии психологической проблемы в телесное проявление, которое носит символический характер. Обычно затрагиваются органы чувств и двигательные функции. Это истерические параличи, парестезии (потеря чувствительности), психогенная слепота или глухота, рвота, болевые синдромы и др.
На развитие психосоматоза также влияет какое-то конфликтное переживание, развивается телесная реакция с нарушением функций органов и морфологическими (органическими) изменениями в них.
Существует перечень заболеваний, так называемая «классическая чикагская семерка», которые называют истинными психосоматозами:
- язва двеннадцатиперстной кишки или желудка;
- артериальная гипертензия;
- язвенный неспецифический колит;
- бронхиальная астма;
- нейродермит;
- ревматоидный артрит;
- гипертиреоз.
В последнее время этот список пополняется, например, сахарным диабетом и даже раковыми заболеваниями.
Функциональные синдромы отличаются нарушением функций каких-либо органов (систем органов) без развития органической патологии в них. В эту группу попадает большинство «проблемных» пациентов, когда жалобы есть, а различные исследования ничего не находят. При этом жалобы человека не вымышлены, он действительно страдает.
Согласно 10-й международной классификации болезней используется термин «соматоформные расстройства». Они проявляются в виде жалоб и симптомов, напоминающих соматическое заболевание, но при этом не подтверждаются исследованиями. Важным критерием их диагностики является наличие чрезмерной озабоченности (тревоги) пациента за свое физическое здоровье. При этом человек просит многократных исследований и не доверяет врачу, который говорит, что соматического заболевания нет. Чаще встречается соматоформная вегетативная дисфункция сердечно-сосудистой системы, дыхательной, желудочно-кишечного тракта и др. В зависимости от того, в рамках какой системы органов превалируют жалобы.
Юлия Каминская: «Вместе с тем до сих пор никто не может ответить на вопрос, каков патогенез того или иного психосоматического заболевания. А ведь чтобы вылечить его, нужно знать первопричину, что же послужило тем толчком, который вызвал недуг. Поэтому когда мы лечим пациентов с такими расстройствами, всегда подходим индивидуально, анализируем психологическое состояние человека».
Как проходит диагностика и обследование у врача
В первую очередь врач должен исключить состояния, которые опасны для жизни. С этой целью проводятся клинический и биохимический анализы крови. Они позволяют обнаружить воспалительные процессы, превышение нормы кальция, что характерно для рака, который дал метастазы в кости. Также анализы выявляют миеломную болезнь и многие другие патологии.
Мужчине, которому больше 50 лет, могут назначить исследование на простатспецифический антиген, чтобы исключить рак предстательной железы.
Обязательно назначается рентгенография, чтобы определить высоту межпозвонковых дисков и выявить остеофиты, если они есть. Последние – это разрастания костной ткани, которые появляются из-за неправильно распределенной нагрузки на позвонки и изменения их формы.
МРТ и КТ нужны, чтобы определить, нет ли выбухания межпозвонкового диска, кальцификатов, стеноза позвоночного канала. Аналогичные изменения можно увидеть на УЗИ, которое все чаще назначается вместо КТ, так как не дает лучевой нагрузки.
Пациенту обязательно нужно проконсультироваться с неврологом и, если нужно, с мануальным терапевтом.
Когда обследование закончено, врач может точно поставить диагноз и определить тактику лечения. Успешность терапии возрастает в десятки раз при раннем обращении.
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Как лечить боль в спине
Основной задачей лечения является снятие болевого синдрома и подавление перехода остророго патологического процесса в хронический. С этой целью назначают лечение основного заболевания, а также симптоматическую медикаментозную терапию и немедикаментозные методы лечения.
Алгоритм лечение острого болевого синдрома:
- кратковременный постельный режим (2 – 5 дней) в сочетании с медикаментозной терапией и рефлексотерапией (РТ); длительное соблюдение постельного режима способствует переходу острого процесса в хронический; возможно назначение краткого курса ношения ортопедических приспособлений: шейного воротника при патологии в верхней части спины и шее или поясничного пояса;
- полупостельный режим в следующие 7 – 8 дней; курс медикаментозной терапии и РТ продолжается, присоединяют легкие физические упражнения, физиотерапевтические процедуры (электрофорез с обезболивающими лекарственными растворами);
- режим двигательной активности с небольшими ограничениями (10 – 20 день); медикаментозная терапия проводится по показаниям; физиопроцедуры (лазеро- и магнитотерапия), РТ; присоединяют курс мануальной терапии и массажа;
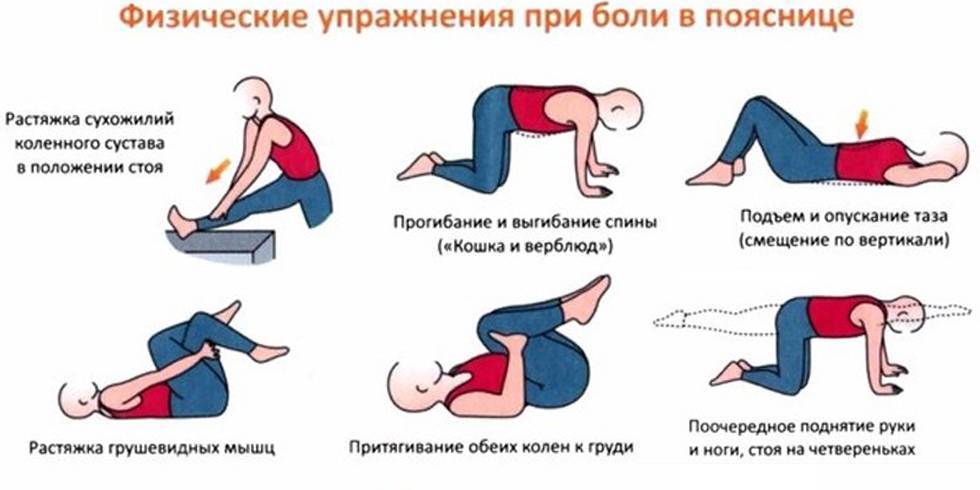
- режим двигательной активности без ограничений (но без поднятия тяжестей) с выполнением специально подобранных упражнений ЛФК;
- профилактика болей – регулярные занятия ЛФК и посильными видами спорта для того, чтобы поднять качество жизни на новый уровень.
Медикаментозная терапия
Так как проведенное обследование не всегда выявляет причины болей, в лечении учитывается ее характер (ноцецептическая, нейропатическая):
- При очень сильных резких болях проводятся паравертебральные блокады с новокаином. Если болевой синдром не снимается, проводятся эпидуральные блокады – обезболивание путем введения анестетиков в эпидуральную полость, расположенную между твердой мозговой оболочкой и надкостницей позвоночного столба.
- Менее выраденный болевой синдром снимается внутримышечным введением лекарств из группы НПВС. Подбор лекарств проводится индивидуально с учетом свойств препарата и индивидуальных особенностей больного. Самое эффективное средство – Диклофенак, может давать осложнения со стороны ЖКТ, поэтому при наличии у больного заболеваний желудка обезболить спину помогут более современные НПВС (Целебрекс, Найз, Мелоксикам).
- Для устранения спазма мышц спины назначают миорелаксанты – Мовалис, Сирдалуд.
- Витамины группы В (В1, В6, В12) оказывают благоприятное действие на периферическую нервную систему и усиливают обезболивающее действие НПВС. Эти препараты можно вводить в виде инъекций отдельных витаминов или в виде раствора Мильгаммы, в состав которой входят все 3 витамина и обезболивающее средство лидокаин. После улучшения состояния можно принимать внутрь таблетки Мильгаммы Композитум или Нейромультивита.
- При нейропатических болях, связанных с вовлечением в процесс нервных волокон, в состав комплексного лечения вводят антидепрессанты (амитриптилин) и противосудорожные средства (прегабалин). Это средства помогают устранить боль.
Психосоматика в переводе с греческого – «душа и тело»
Несмотря на существование множества теорий, которые описывают влияние психологических факторов на возникновение психосоматических заболеваний, никто не сможет однозначно объяснить, почему человека постигла та или иная болезнь, говорит Юлия Каминская. Теории по-разному трактуют их патогенез (развитие), где-то дополняя друг друга, а где-то даже противореча.
Одни теории говорят, что психологические проблемы могут вытесняться в бессознательное, а затем проявляться каким-либо телесным расстройством. При этом телесному симптому придается символическое значение. Например, отвращение или непринятие чего-либо (кого-либо) может выражаться нарушением работы желудка, рвотой.
Психосоматика – это когда происходит конверсия психологического в физиологическое.
Американский врач и психоаналитик Александер выделил вегетативные неврозы. Он считал, что подобные расстройства являются нормальным и закономерным следствием хронического эмоционального негативного состояния, а специфика развившегося расстройства зависит от особенностей эмоционального конфликта. Например, нейродермит может возникнуть у человека, который имеет нарушенные на бессознательном уровне границы телесного образа «Я», определяющие его отношения с окружающими, имеет неудовлетворенную потребность в близком объекте, подавленную агрессивность.
Согласно теории психолога Ф. Данбар, стиль эмоциональных реакций зависит от личности человека, а значит, существует предрасположенность людей с определенными особенностями личности к соответствующим психосоматическим расстройствам.
Она выделила типы личности: гипертонический, коронарный, аллергический и т. д.
Однако и эта теория не учитывает всего, например того, что и само заболевание приводит к изменениям психики.
Юлия Каминская: «Очень много можно говорить о существующих теориях, но все они указывают на одно: психологические конфликты, эмоциональные переживания могут оказывать серьезное влияние на наше тело. Например, дети реагируют телесными симптомами на эмоциональные трудности. Банальный пример: ребенок может начать часто болеть в силу потребности во внимании матери, недостаточном по каким-то причинам, ведь когда он болен, мама рядом, и он получает больше тепла и ласки».
Мнение доктора
В наши дни человек постоянно находится в зоне воздействия стресса (автотранспорт, метро, работа, школа, больница и другие общественные места), он мало двигается, много сидит за компьютером и т. д. .
В связи с этим на фоне психических проблем у нас возникают соматические патологии. При психосоматических заболеваниях человек постоянно находится в тревожном состоянии, у него наблюдаются головокружение, сдвиги в сторону паники, нарушается зрение и сон.
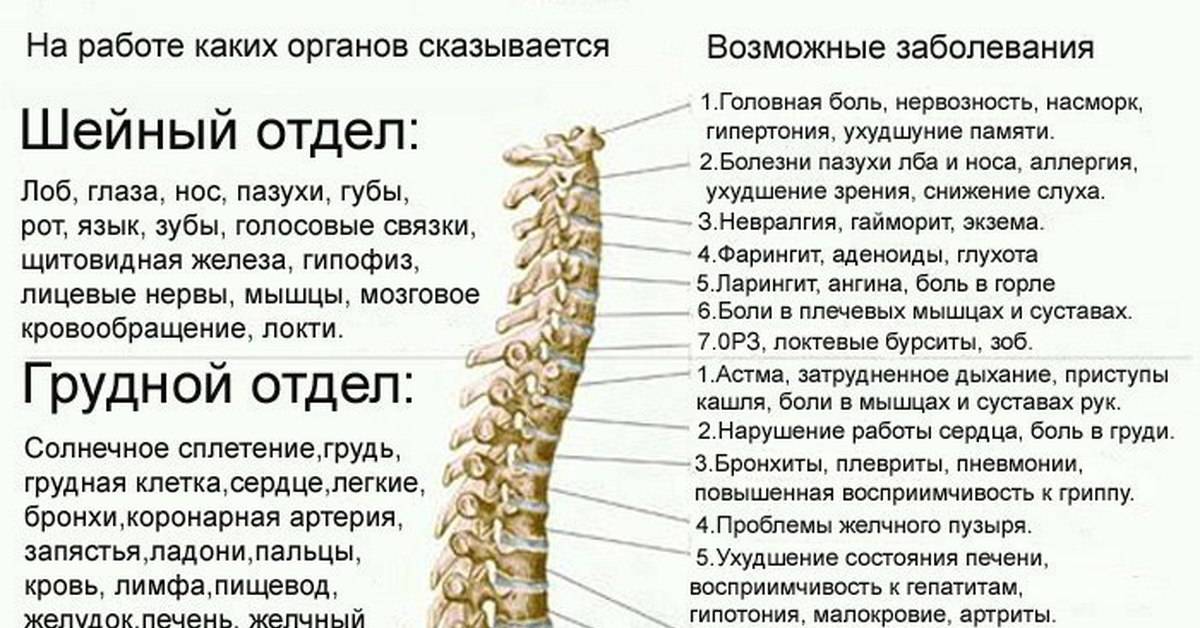
Как отмечает А. Ю. Шишонин, основной причиной вышеописанных состояний является банальная нехватка кислорода в головном мозге.
У пациента наблюдаются панические атаки, он плохо спит, поскольку для этого процесса ему нужно много энергии. Ведь во время сна отдыхает только наше сознание, а весь организм продолжает работать, и для восстановления сил ему нужно потреблять много питательных веществ и кислорода. Поэтому если зажат шейный отдел позвоночника, человек будет плохо спать, ему постоянно будут сниться кошмары.

Важно. При нарушении кровоснабжения головного мозга развивается гипоксия, из-за этого наблюдаются проблемы в работе мозжечка и внутреннего уха. Если человеку вылечить шею, то есть освободить от компрессии зажатыми позвонками позвоночные артерии, то так называемая психосоматика уйдет раз и навсегда, так как в головном мозге восстановится ток крови.. Психосоматические дисфункции – это нарастающие болезни цивилизации
Нужно понимать, что при негативных эмоциях, даже если у человека нормальное кровоснабжение головного мозга, могут возникнуть соматические заболевания. Пациент действительно силой своего мозга и активности лимбической системы может вызвать развитие разных хронических патологий (онкология, нейродегенеративные заболевания и т. д.).
Психосоматические дисфункции – это нарастающие болезни цивилизации. Нужно понимать, что при негативных эмоциях, даже если у человека нормальное кровоснабжение головного мозга, могут возникнуть соматические заболевания. Пациент действительно силой своего мозга и активности лимбической системы может вызвать развитие разных хронических патологий (онкология, нейродегенеративные заболевания и т. д.).
Присоединяйтесь к Клубу Бывших Гипертоников
- Скачайте гимнастику, которая помогла уже сотням тысяч людей победить скачки давления и гипертонию.
- Получайте самую актуальную и достоверную информацию о проблемах, связанных с артериальным давлением, остеохондрозом и атеросклерозом.
- Задавайте свои вопросы доктору Шишонину и просто общайтесь.

Нервный тик
 Фото: unsplash.com
Фото: unsplash.com
Два месяца был постоянный нервный тик нижнего века, потом резкое (без стрессовых ситуаций) увеличение давления до 150/110 с предобморочным состоянием на протяжении недели. Полное обследование всего организма ничего не прояснило, в итоге — диагноз “периодические вестибулярные пароксизмы невыясненной этимологии”. Но на словах сказали, что это психосоматика. Что можно предпринять, чтобы в дальнейшем избежать таких приступов?
— Обычно тики возникают в стрессовой ситуации, которая связана с окружающими обстановкой и людьми. Необходимо постараться понять причину появления тика. Как правило, он возникает, когда мы хотим что-то скрыть и не можем справиться со своими переживаниями.
Когда человек вспомнит причину, он перестанет так реагировать на похожие ситуации. Понимание освобождает от необходимости использовать один и тот же прием, чтобы скрыть свое внутреннее беспокойство, снять напряжение. Это помогает избавиться от тика или перенаправить реакцию в более приемлемое русло, например сжимать кулаки, а не дергать веком. Имеет смысл нанести визит к психотерапевту, потому что он поможет найти причину, так как люди обычно к себе необъективны: мы часто сами себя обманываем.
Если такая реакция приобретает хронический характер, потребуется длительное время и постоянная психологическая работа, иногда в комплексе с медикаментозным лечением для снятия напряжения.
Что можно сделать, чтобы избавиться от надоедливого дергания нижнего века? Беспокоит на протяжении нескольких месяцев, невролог говорит, что это психосоматика, и не назначает никакого лечения.
— Чтобы остановить тик, как вариант, можно усилить это дергание. Напряжение не бывает бесконечным, в какой-то момент оно приведет к расслаблению и веко перестанет дергаться. Можно использовать другие приемы: вместо тика рвать бумагу. Но для стойкого эффекта в первую очередь необходимо, как я говорил выше, понять, на фоне каких событий происходит тик, постараться найти первопричину.
Подход к лечению заболевания в московской клинике «Парамита»
В нашей клинике применяются все известные методы лечения поясничных грыж. Особенность подхода наших специалистов к лечению данных заболеваний является сочетание стандартных и новейших западных методик с проверенными тысячелетиями традиционными восточными методиками, нацеленными на восстановления равновесия во всех органах и системах, что и приводит к устранению патологии.
Мы обязательно тщательно обследуем своих больных с применение восточных методик и современных инструментальных исследований. У нас нет стандартного плана лечения, каждому больному врач подбирает индивидуальное сочетание различных методик.
Специалисты клиники «Парамита» знают, как лечить грыжу позвоночника поясничного отдела. Все наши пациенты избавляются от боли в кратчайшие сроки, а затем возвращаются в клинику для регулярного поддерживающего лечения и навсегда забывают о своих проблемах. Подробную информацию о лечении можно узнать на нашем сайте.
Преимущества клиники
Современная медицина – это максимальная эффективность и удобство для пациента. Клиника «Энергия здоровья» оснащена в соответствии с последними стандартами диагностики и лечения заболеваний. Мы предлагаем каждому пациенту возможность получить максимум информации о состоянии его здоровья. К Вашим услугам:
- опытные врачи, регулярно совершенствующие свою квалификацию;
- разнообразные диагностические и лечебные манипуляции, включая малые хирургические вмешательства;
- индивидуальный подбор терапии в соответствии с результатами обследования;
- прием по предварительной записи в удобное для Вас время;
- собственная парковка и удобное расположение клиники недалеко от станции метро;
- доступные цены на все медицинские услуги.
Диагностика поясничной грыжи
Чтобы назначить правильное лечение, больному необходимо провести обследование и установить окончательный диагноз. С этой целью врач проводит осмотр пациента и назначает следующие инструментальные исследования:
- Магнитно-резонансная томография (МРТ) – идеальный метод для выявления грыжи поясничного отдела, позволяющий увидеть мягкие ткани – диски;
- Компьютерная томография (КТ) – позволяет рассмотреть состояние костных тканей позвоночника и по косвенным признакам определить наличие грыжевого выпячивания;
- Рентгенография позвоночника в двух проекциях – грыжу можно выявить только по косвенным признакам.
Без обследования поставить диагноз межпозвоночной грыжи и назначить полноценное лечение невозможно. Не стоит сидеть дома и дожидаться осложнений, обращайтесь к врачу как можно раньше.
Какие типы межпозвоночных грыж сложнее всего лечатся
4 этапа лечения межпозвоночной грыжи