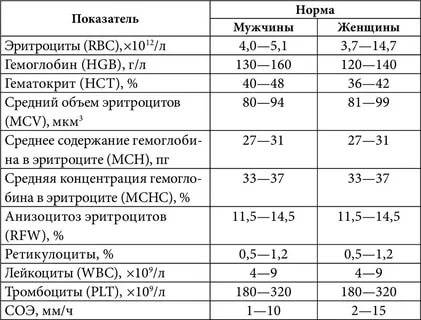
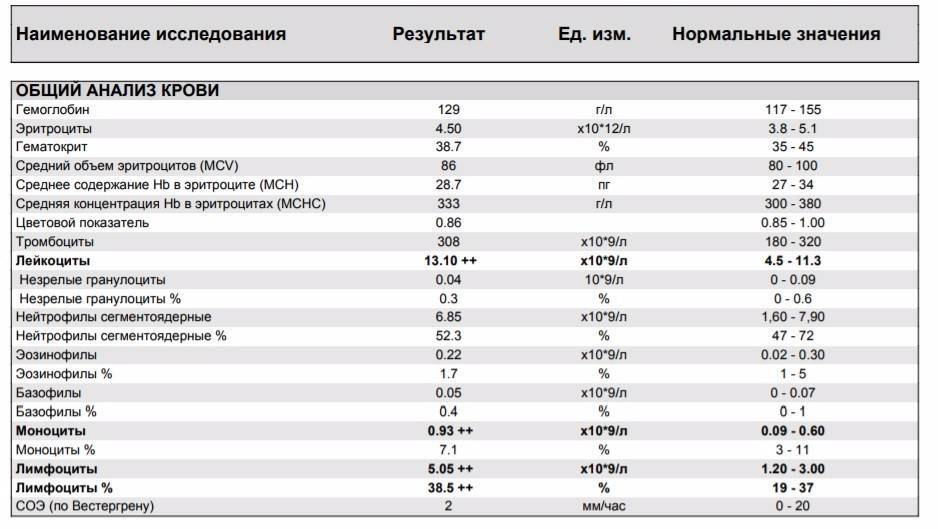
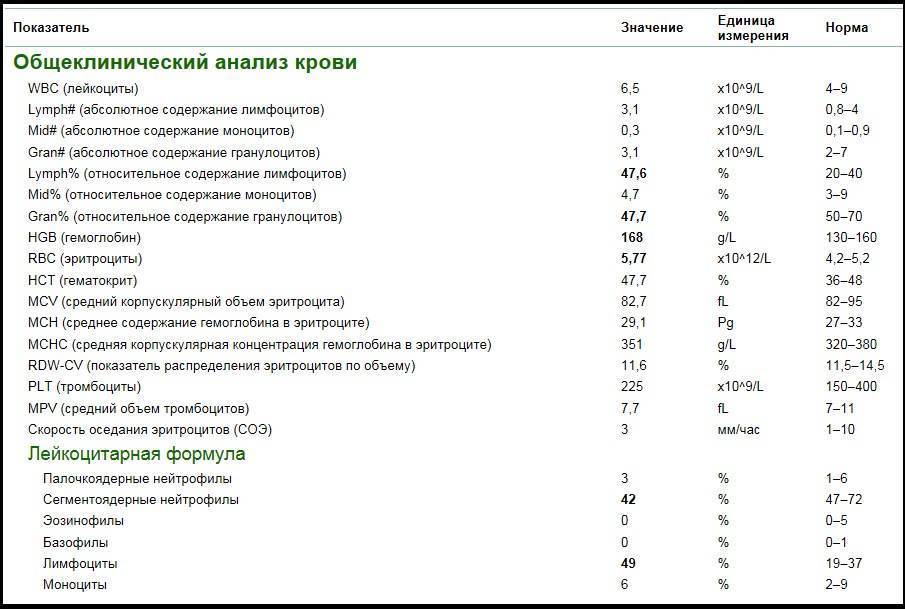
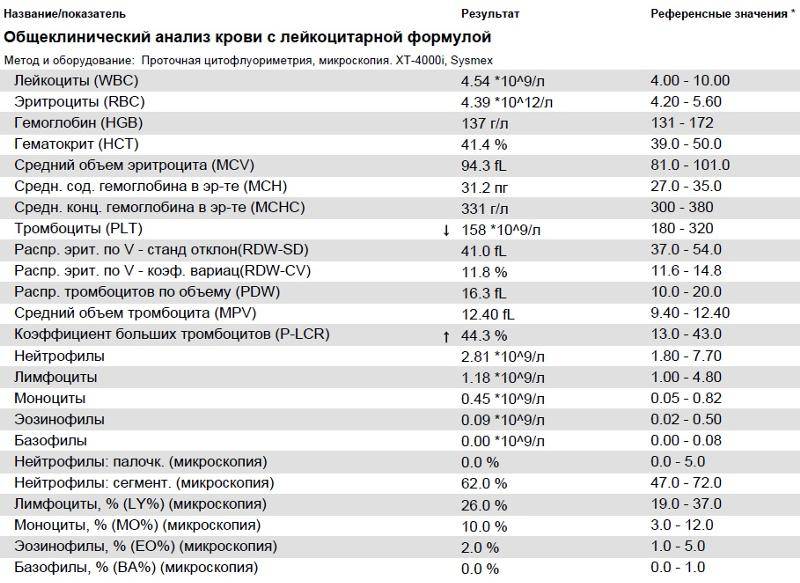
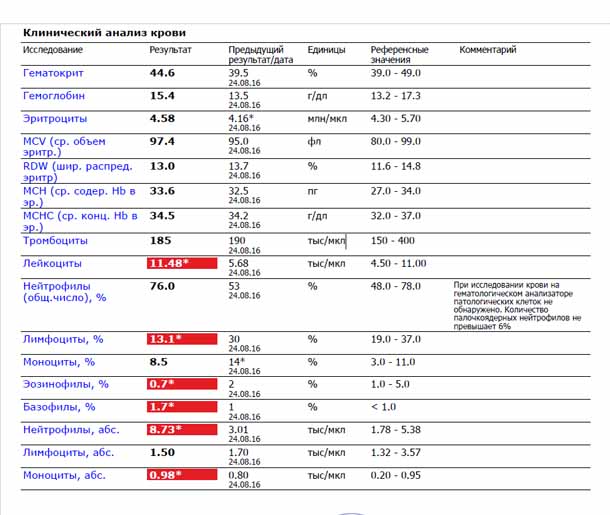
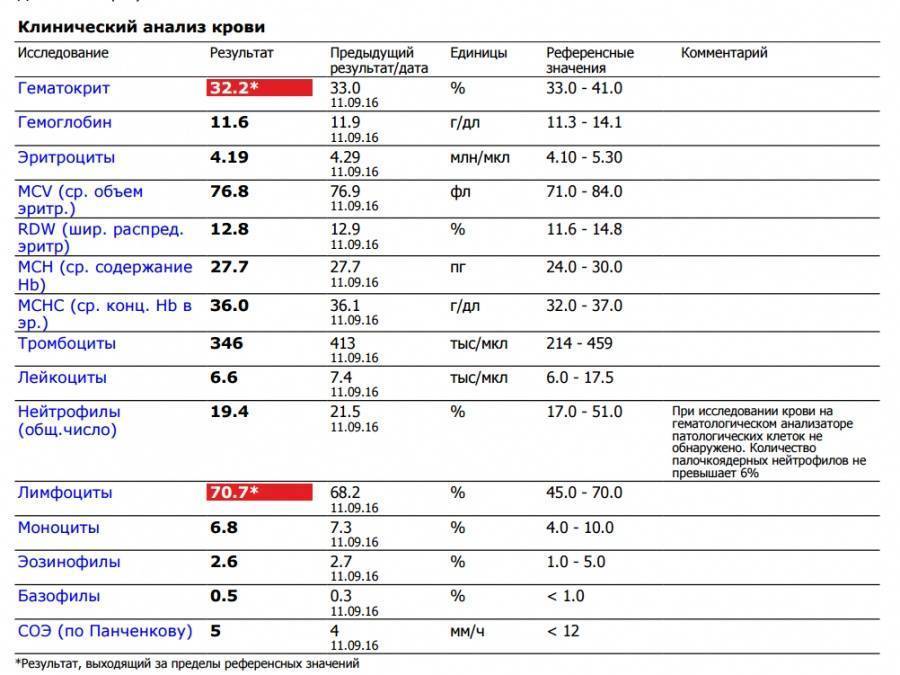
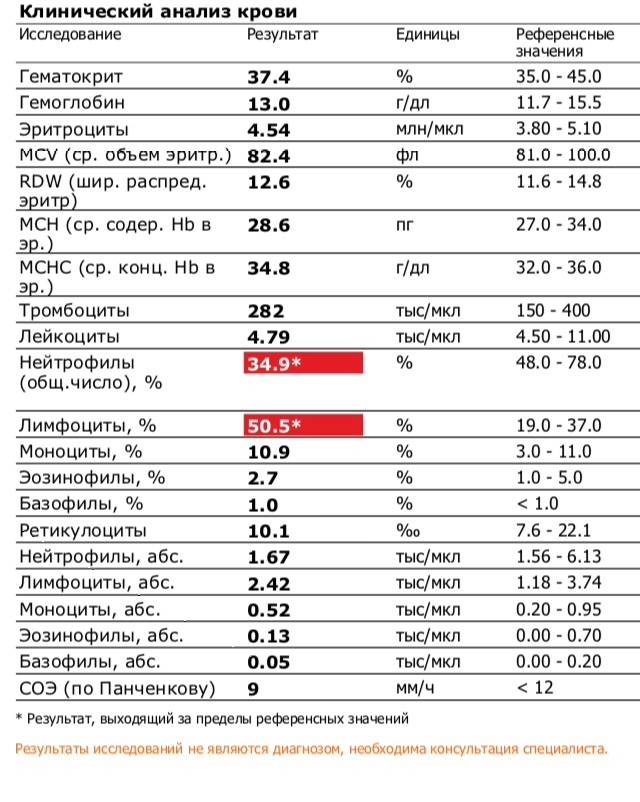
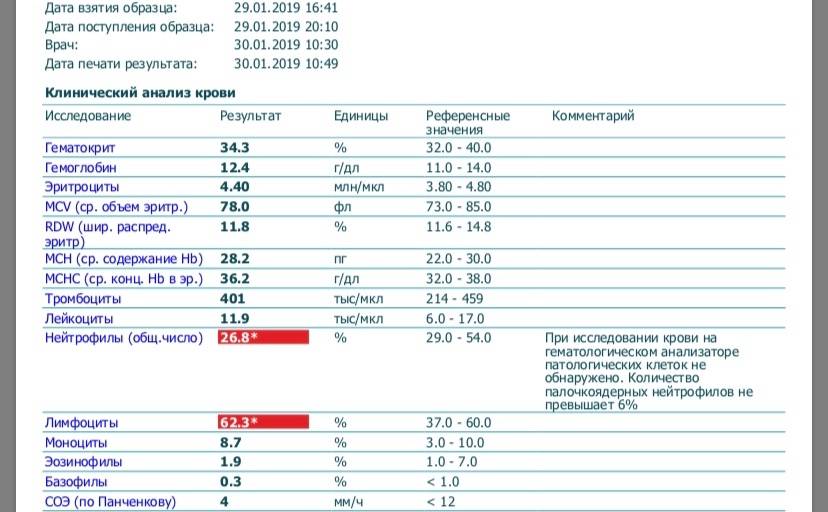
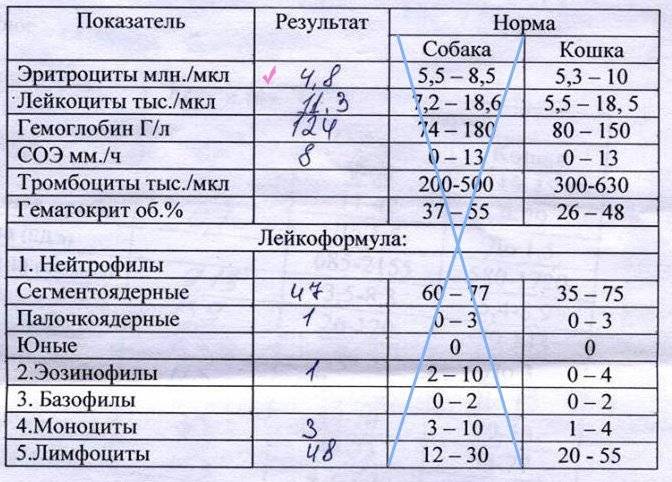
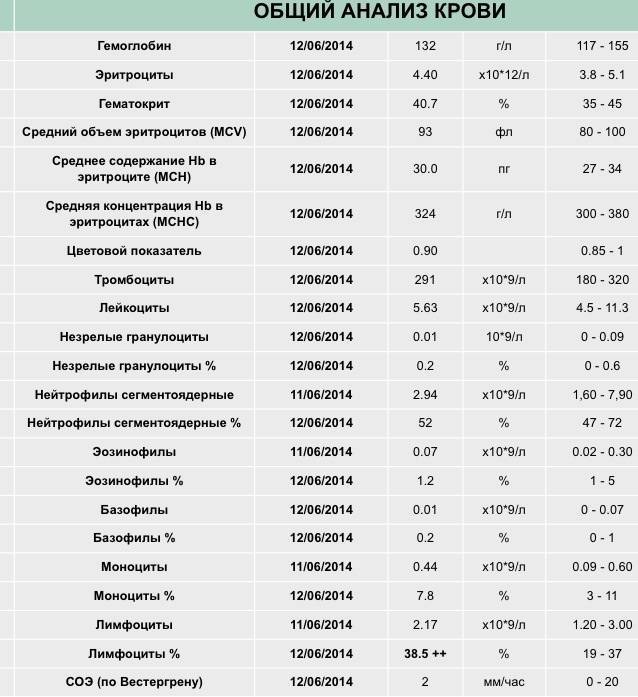
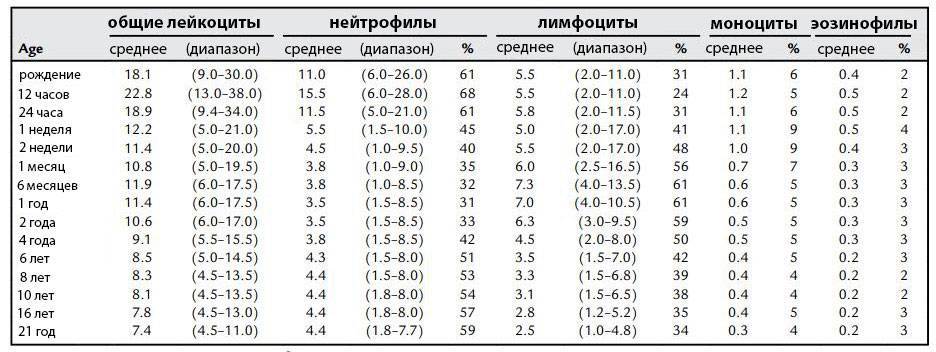
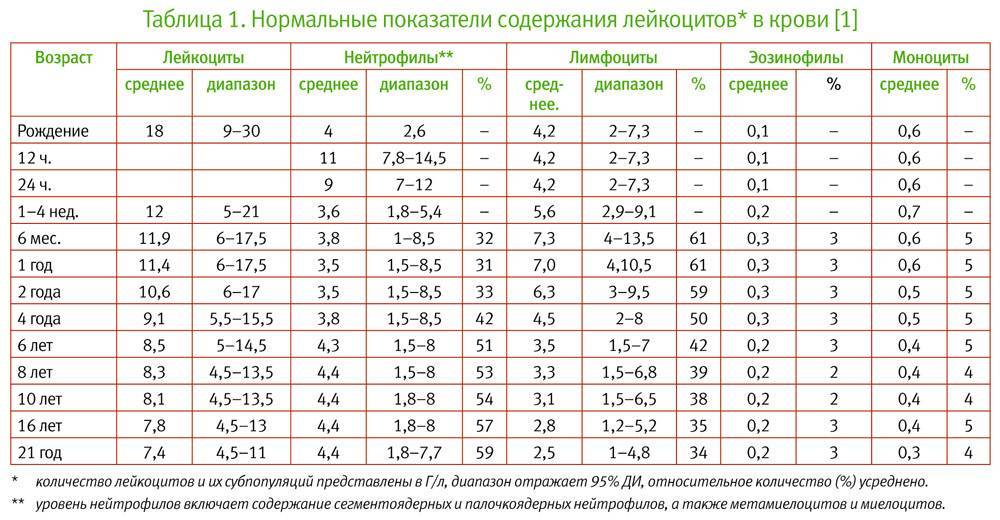
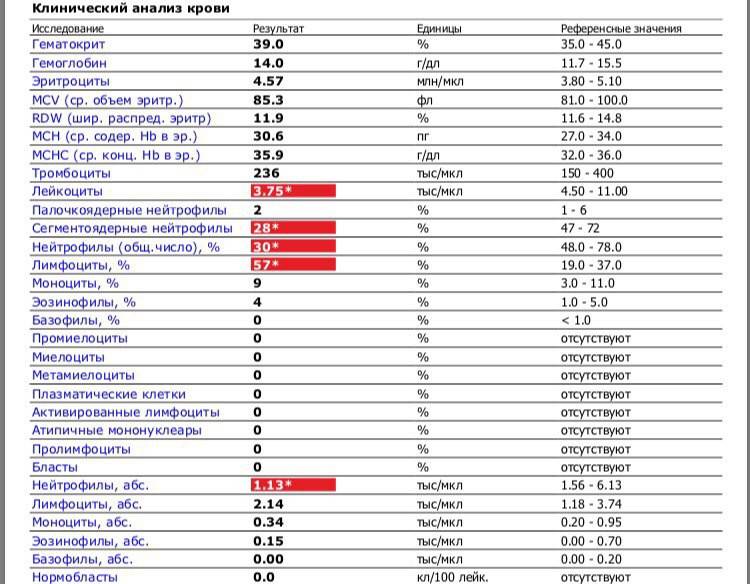
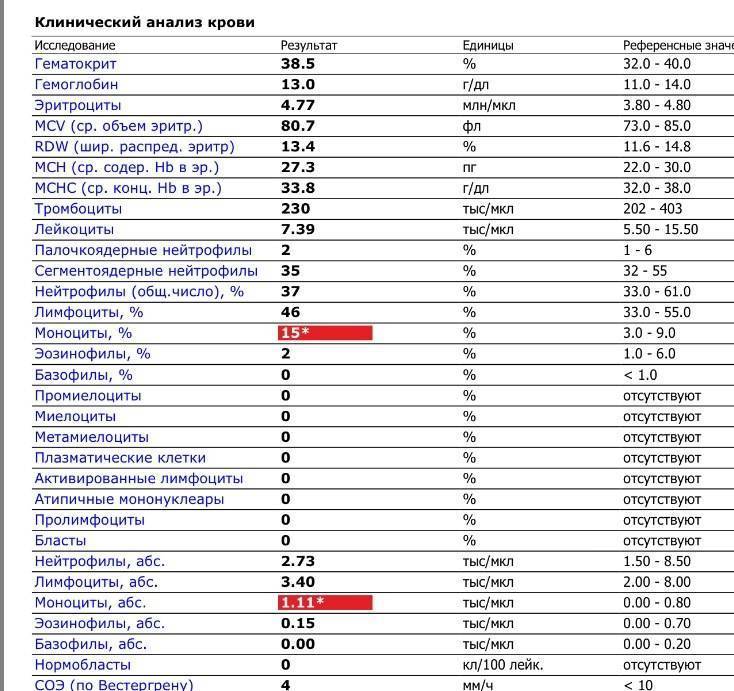
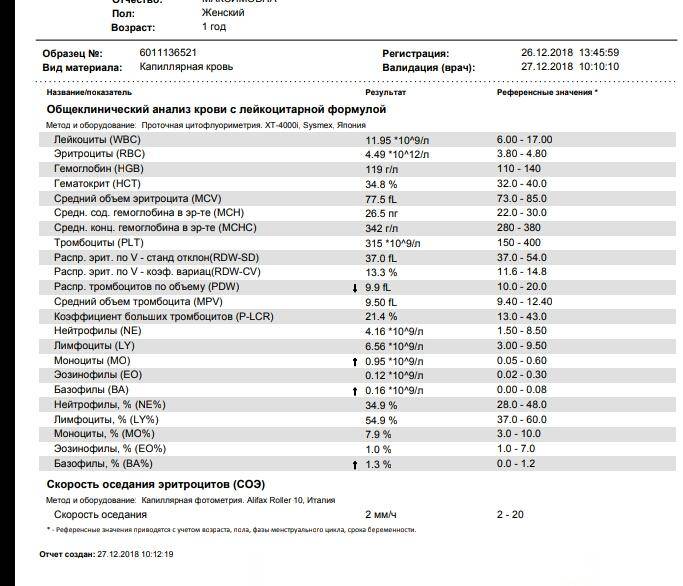
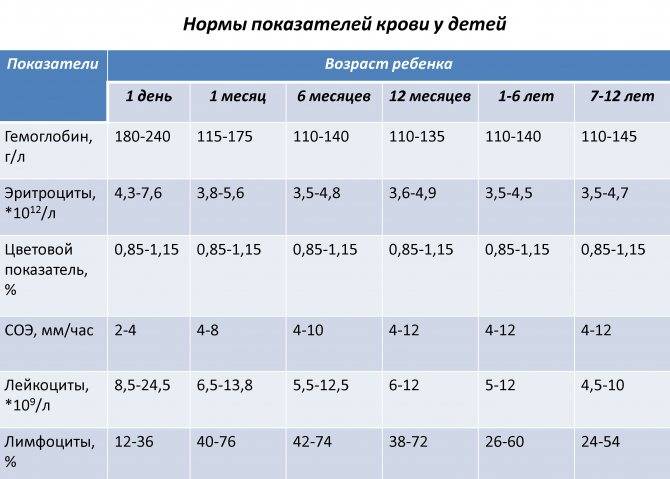
Классификация
Если у больного низкие лейкоциты, это состояние классифицируется в зависимости от ряда показателей.
С учетом механизма развития определяются такие разновидности лейкопении:
- Временная (перераспределительная) – при таком состоянии лейкоциты собираются в легких, селезенке.
- Постоянная (истинная) – связанная со снижением продукции лейкоцитов из-за нарушения их дифференциации и созревания или с ускоренным разрушением лейкоцитов и их выведением.
С учетом причины развития такого состояния определяются такие типы лейкопении:
- Инфекционно-токсические – развиваются вследствие влияния ядов, применения ряда лекарств, инфекционных болезней, острых вирусных инфекций.
- Как следствие влияния ионизирующей радиации.
- Как следствие системных поражений кроветворного аппарата.
- Дефицитные – развиваются из-за недостаточного поступления в организм аминокислот, белков, витаминов группы В.
В зависимости от особенностей течения лейкопении выделяются:
- Острая.
- Хроническая.
- Циклическая.
- Рецидивирующая.
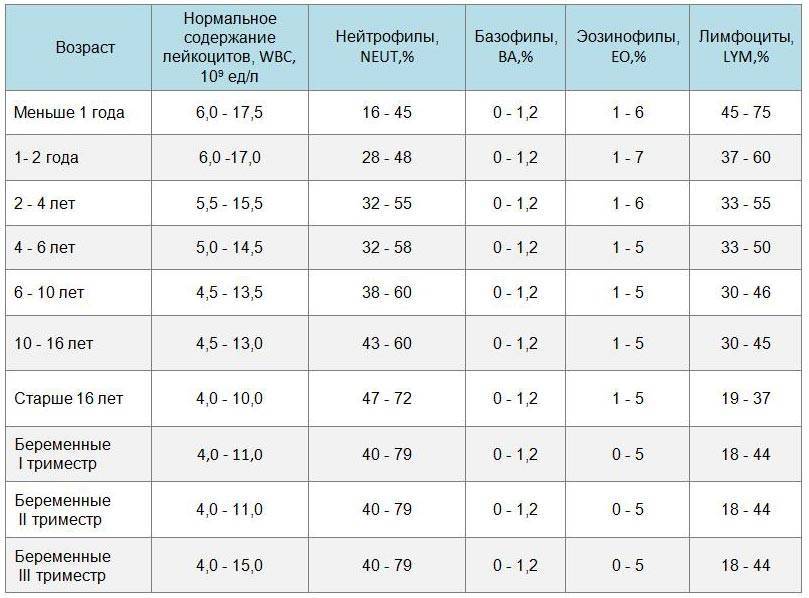
В зависимости от типа лейкоцитов, количество которых уменьшается, определяются такие типы этого состояния:
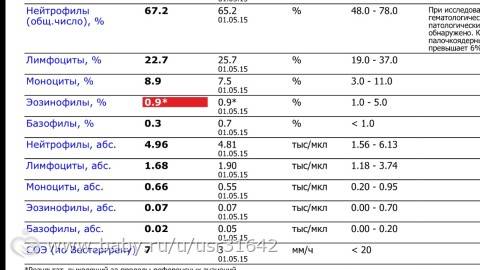
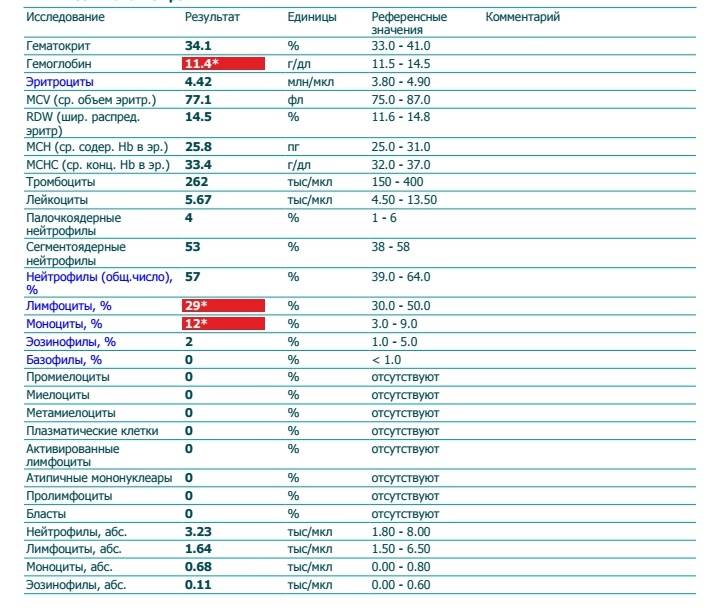
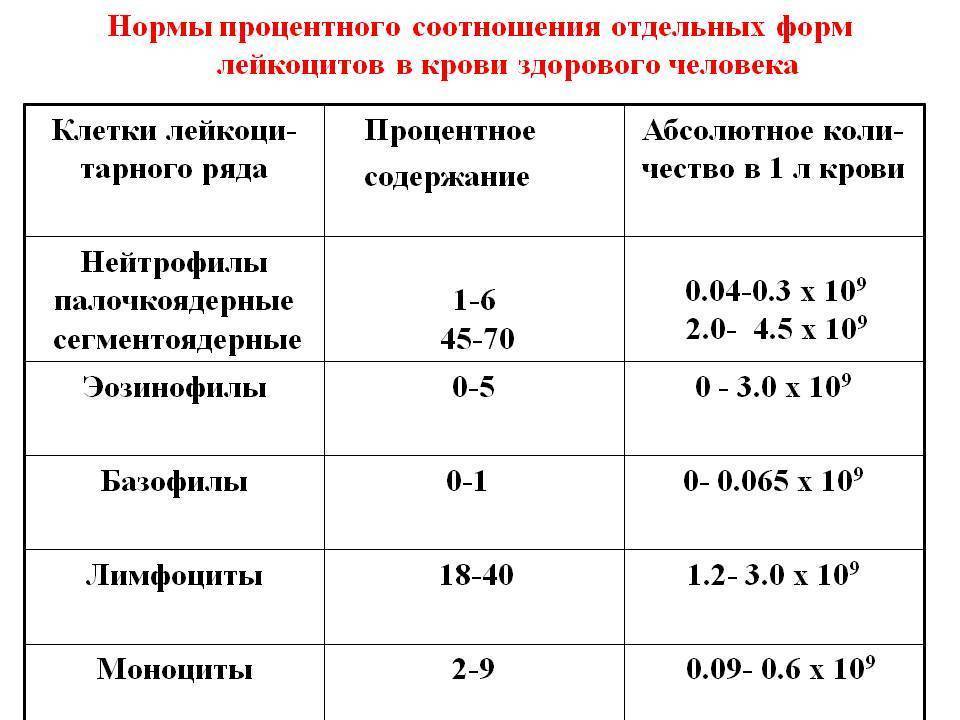
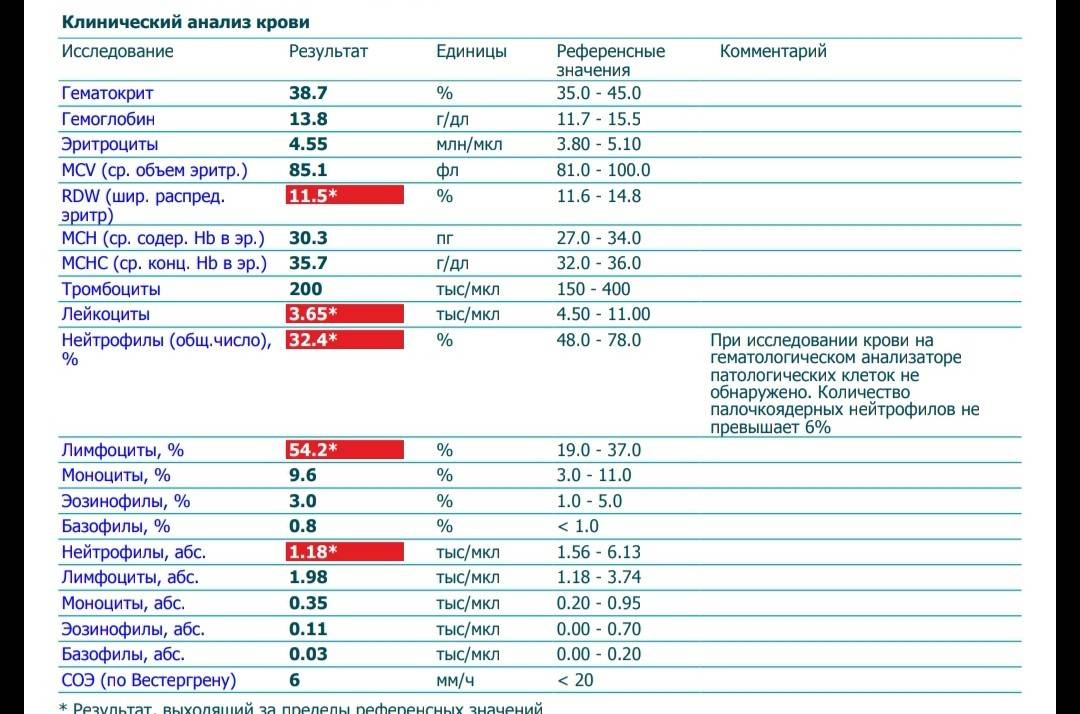
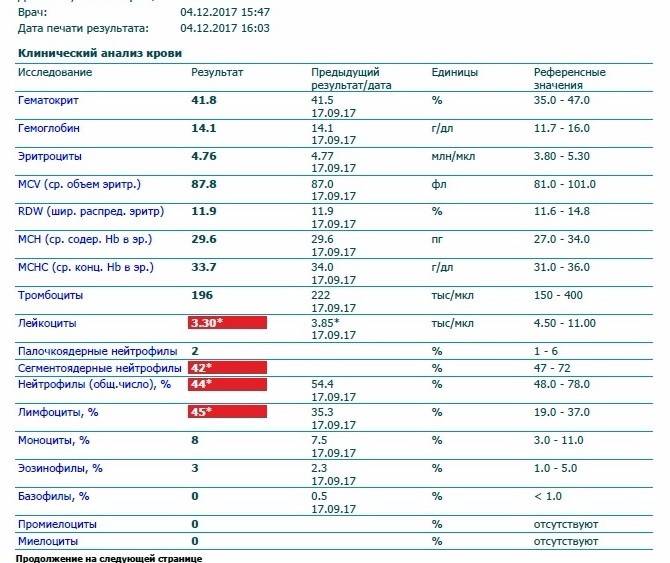
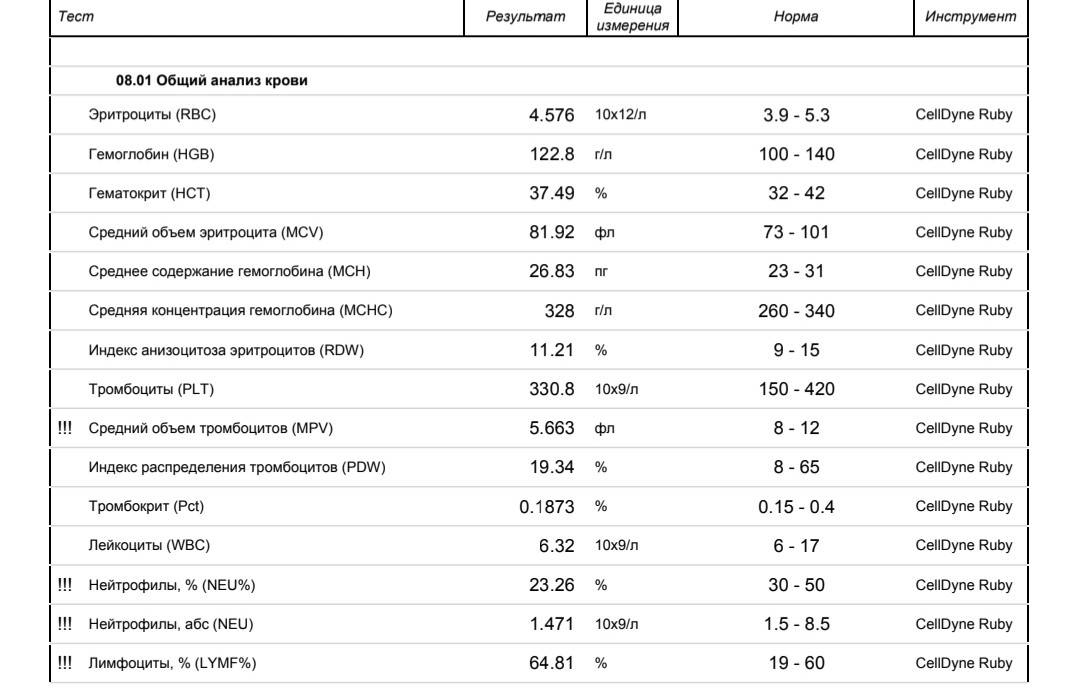
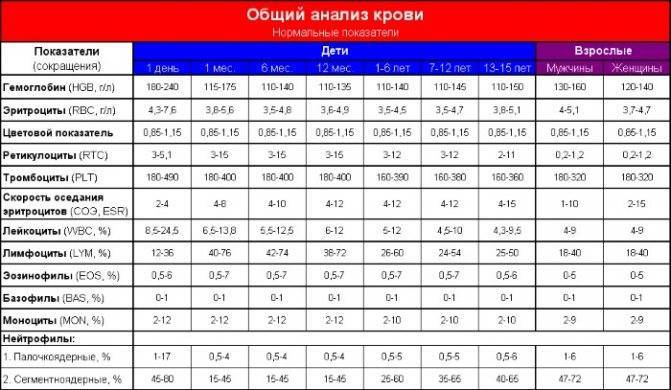
- Нейтропения – снижается количество нейтрофилов (< 1500/мкл на микролитр крови).
- Эозинопения – уменьшается количество эозинофилов (<0,05•109/л).
- Лимфопения – отмечается снижение количества лимфоцитов (< 1000/мкл).
- Моноцитопения – снижается количество моноцитов (< 500/мкл).
- Агранулоцитоз – состояние, при котором отмечается гранулоцитопения на фоне выраженной лейкопении (менее 1•109/л).
Кроме того определяется такие типы этого состояния:
- наследственные и приобретенные;
- физиологические и патологические.
Расшифровка результатов анализа (повышенные лейкоциты)
Несмотря на то, что уровень гемоглобина зависит от многих факторов (возраст, приём пищи, пол, физиологическое состояние), есть определенные рамки нормы содержания, которые уже были приведены выше.
Отклонение уровня гемоглобина от нормы, не вызванное каким-либо заболеванием называется физиологическим и, зачастую, либо не требует вообще никакого лечения, либо все корректируется диетой, железосодержащими препаратами или изменением образа жизни. Так физиологическое повышение гемоглобина может быть у людей, потребляющих недостаточное количество воды. Сокращается производство плазмы, вырабатывается больше эритроцитов, повышается вязкость крови. Безусловно, это состояние нельзя назвать вариантов нормы, оно опасно для здоровья, но его легко скорректировать потреблением больше количества чистой питьевой воды.
Повышенный гемоглобин наблюдается у курящих людей. Их организм испытывает серьезное кислородное голодание, так как возникают прочные соединения гемоглобина и угарного газа. Все решит отказ от вредной привычки. Влияет также и место проживания, например, у людей живущих в высокогорье, где воздух разряжен и в нем сравнительно небольшое содержание кислорода или же у пилотов и стюардесс наблюдается повышенный уровень гемоглобина, который не является отклонением и не требует каких-либо методов лечения.
Высокий гемоглобин может возникнуть у профессиональных спортсменов, это также является вариантом нормы. Повышенным уровнем белка для женщин и детей является показатель выше 150 г/л, а для мужчин выше 180 г/л.
Пониженным считается уровень гемоглобина, который меньше нормы на 20 г/л. Физиологическое понижение гемоглобина может быть вызвано неправильным питанием: человек употребляет в пищу мало мяса, молочных и железосодержащих продуктов
В данном случае все корректируется соответствующей диетой и витаминами, но важно не запускать ситуацию и придерживаться всех предписаний врача, потому что при дальнейшем снижении гемоглобина можно заработать анемию
Лечение
Если у вас наблюдаются симптомы пониженного сахара, вы можете быстро от них избавиться, потребляя продукты или напитки, которые быстро повышают уровень сахара в крови.
Варианты включают стакан молока или апельсинового сока и продукты, богатые углеводами, например, бутерброд.
Если прошло 15 минут, а симптомы не изменились, вам следует еще немного поесть или попить.
В случаях очень сильного падения уровня сахара в крови, вы можете стать сонным и растерянным, потерять сознание. Если это повторяющееся событие, гипогликемию следует лечить с помощью инъекции глюкагона.
Однако, если инъекция глюкагона неэффективна или недоступна, необходимо немедленно вызвать скорую медицинскую помощь. Симптомы могут стать более серьезными, что приведет к судорогам или коме.
Важно запомнить
- Тесты на воспаление — СОЭ, СРБ и прокальцитониновый тест — помогают определить, есть ли в организме скрытое воспаление
- Самый чувствительный анализ из этой тройки — прокальцитониновый тест — позволяет отличить вирусную инфекцию от бактериальной, но не позволяет выяснить, какие именно бактерии спровоцировали инфекцию. Как правило, его используют в больнице для контроля за состоянием тяжелых пациентов
- Менее чувствительные тесты — СОЭ и СРБ — позволяют понять, есть воспаление или нет. СРБ делает это точнее, чем СОЭ, но обходится дороже, поэтому его редко назначают «на всякий случай». Тем не менее, и СРБ и СОЭ часто назначают пациентам, которые выздоравливают дома
- Делать тесты на воспаление в рамках чек-апа бессмысленно: у здоровых людей они не дадут никакой интересной информации. А если и дадут, самостоятельно разобраться с результатами будет очень тяжело. Назначение тестов на воспаление лучше оставить врачу — он определит, какой именно тест нужен, поможет разобраться с результатами и назначит грамотное лечение.
Каковы причины нейтропении у детей?
Наиболее частая причина — это доброкачественная нейтропения детского возраста. В этом случае она совершенно не опасна, и проходит за несколько месяцев или несколько лет. Обычно никак себя не проявляет, а значит – не требует никакого лечения, никаких ограничений в быте, диете или вакцинации. Но об этом – чуть ниже.
Реже – нейтропения может вызываться приемом некоторых лекарств. Антибиотики (особенно левомицетин), жаропонижающие препараты (особенно анальгин) и многие другие препараты способны вызывать временное (на несколько месяцев) снижение уровня нейтрофилов. Ну и, разумеется, к нейтропении часто приводят препараты, применяемые для лечения злокачественных опухолей и/или препараты, назначаемые после трансплантации органов.
Гораздо реже – нейтропения может быть симптомом заболеваний крови, и требовать активного лечения. В случаях, когда нейтропения сопровождается рецидивирующими упорными инфекциями, и/или количество нейтрофилов падает ниже 500-100 кл/мкл – требуется консультация гематолога, для исключения .
Причины пониженного пульса
Несмотря на то, что показатели максимальной частоты можно назвать условными и индивидуальными, зависящими от ряда факторов (несомненно, в определённых границах), то пульс ниже 50-ти уд./мин. — признак наличия заболевания. Его снижение до сорока ударов несёт в себе угрозу для здоровья и жизни, поскольку головной мозг страдает от кислородного голодания. Если он не превышает сорока ударов в течение семи дней — это признак брадикардии, а при прогрессирующем снижении следует срочно обратиться за профессиональной медицинской помощью.
Почти все инициирующие факторы пульса ниже нормы имеют отношение к патологическим состояниям. Специалисты для удобства разделяют их на различные категории, ознакомиться с которыми можно в нашей таблице.
Категория причин
Чем проявлена?
Физиологические
Выделяют ряд естественных факторов и внешних воздействий, инициирующих низкий пульс при нормальном давлении. Такие состояния не являются опасными. Это:
Ночной сон — когда человек спит, все процессы в его организме замедляются, в том числе ритмы сердца и циркуляция крови. В то же время, если в помещении спёртый воздух, слишком холодно или жарко, сердцебиение может снизиться критически;
Температура воздуха: чем она ниже, тем ниже сердцебиение. Такой явление обусловлено защитными процессами организма, они не имеют отношения к переохлаждению или обморожению;
Перестройка гормонального фона в подростковом возрасте. В период с 12-ти до 17-ти лет частота пульса может составлять от 30-ти до 200 ударов. Подобное происходит из-за «встряски» в период перестройки организма, его взросления;
Профессиональные занятия спортом. У многих спортсменов настолько хорошо прокачана сердечная мышца, а само оно имеет увеличенный объём, что создаются предпосылки для развития так называемого «синдрома атлетического сердца», при котором частота пульса не превышает 50-ти уд./мин
Стоит сказать, что подобное явление не очень полезно для здоровья из-за кислородного голодания мозга, а также высокого риска опухолей сердца злокачественной природы и инфарктов.
Кардиологические
Причины низкого давления и низкого пульса могут крыться в слабости такого жизненно важного органа, как сердце. Они возникают при следующих заболеваниях:
Снижение местного кровоснабжения — ишемия;
Ишемический некроз тканей миокарда из-за дефицита кровоснабжения — инфаркт миокарда;
Синдром сердечной недостаточности вследствие декомпенсированного нарушения функции миокарда;
Первичное поражение сердечной мышцы невоспалительной природы вследствие дистрофических и склеротических процессов в сердечных клетках — кардиомиопатия;
Воспалительные процессы сердечной мышечной оболочки инфекционного, аллергического или ревматического характера — миокардит;
Врождённые и приобретённые пороки сердца вследствие анатомических особенностей, формирования рубцов, сбоев насосной функции.
Токсикологические
Низкое давление и низкий пульс могут развиться вследствие взаимодействия с токсическими веществами при:
Острой интоксикации ядами на производстве, потреблении пищи, содержащей их, лучевой терапии;
Самолечении с приёмом фармакологических препаратов, не назначенных врачом;
Дефицит или переизбыток в организме калия, натрия, магния из-за приёма витаминных комплексов, не подходящих в том или ином случае;
Соблюдении диет, не включающих в себя важные для организма углеводы, белки, витамины;
Злоупотребление алкогольными напитками, табакокурение, потребление наркотиками.
Сопутствующие патологические состояния
Комплекс функциональных расстройств вследствие сбоев регуляции сосудистого тонуса ВНС — вегетососудистая дистония;
Сбои в работе эндокринной системы — заболевания ЩЖ, надпочечников, сахарный диабет;
Снижение уровня эритроцитов и гемоглобина в крови — малокровие;
Болезни органов дыхания, характеризующиеся сужением трахеи вследствие воспалительных процессов;
Тяжёлые заболевания инфекционной этиологии, характеризующиеся блокировкой рецепторов, контролирующих работу аорты, и клапанов;
Отёки, кровоизлияния, новообразования добро- и злокачественной этиологии в полости черепа.
Низкий пульс у пожилых связан с возрастными изменениями организма. Нередко он развивается из-за сопутствующих болезней или естественного замедления обменных процессов организма.
Формы болезни
По степени тяжести нейтропения может быть легкой, средней и тяжелой. Существуют врожденные и приобретенные формы заболевания. Врожденные формы могут проявляться в виде:
- Синдрома «ленивых лейкоцитов», который проявляется в виде подверженности систематическим воспалительным патологиям с самого раннего возраста.
- Циклической нейтропении, которая отличается повторяющимся характером и часто сопровождается развитием агранулоцитоза (синдрома, при котором нейтрофильные гранулофиты резко снижены или вовсе отсутствуют).
- Синдрома Костмана, при котором у ребенка отсутствуют зрелые клетки нейтрофилов в плазме крови. Характерна тяжелая клиническая картина, которая проявляется практически сразу после рождения.
- Семейной доброкачественной нетропении, которая возникает из-за нарушений дозревания нейтрофильного гранулоцита. Клинические проявления подобной формы болезни в большинстве случаев отсутствуют, специфическая терапия не требуется.
На протяжении первых 12 месяцев жизни ребенок в большей степени подвержен развитию такой патологии как хроническая доброкачественная нейтропения. Заболевание отличается цикличностью: количественное содержание клеток может изменяться на протяжении разных периодов времени. Наблюдаются колебания от пониженной концентрации до нормализации показателей. Данное нарушение самоустраняется, когда ребенку исполняется 2-3 года.
Развитие приобретенной формы болезни наблюдается при воздействии ряда физических, химических и биологических факторов
Подготовка к анализу
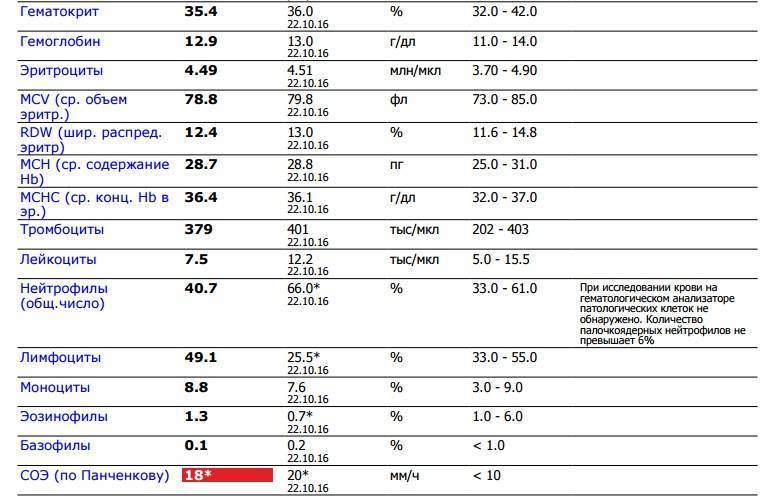
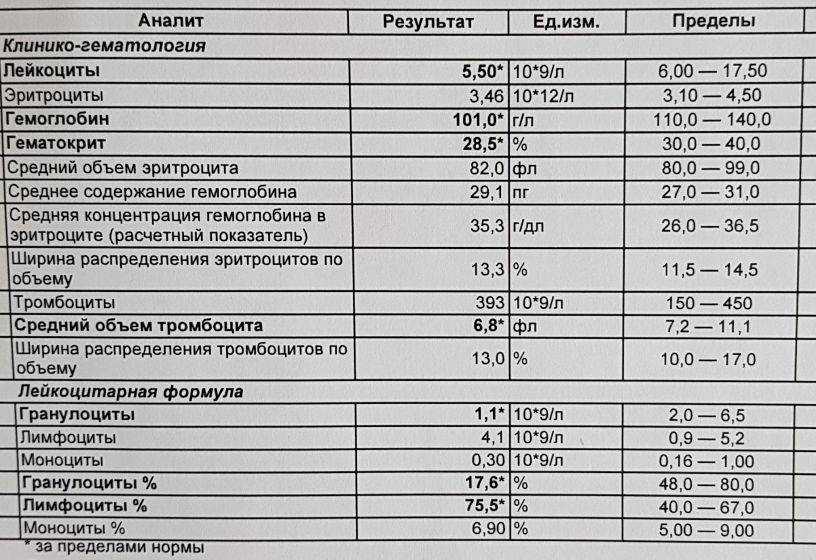
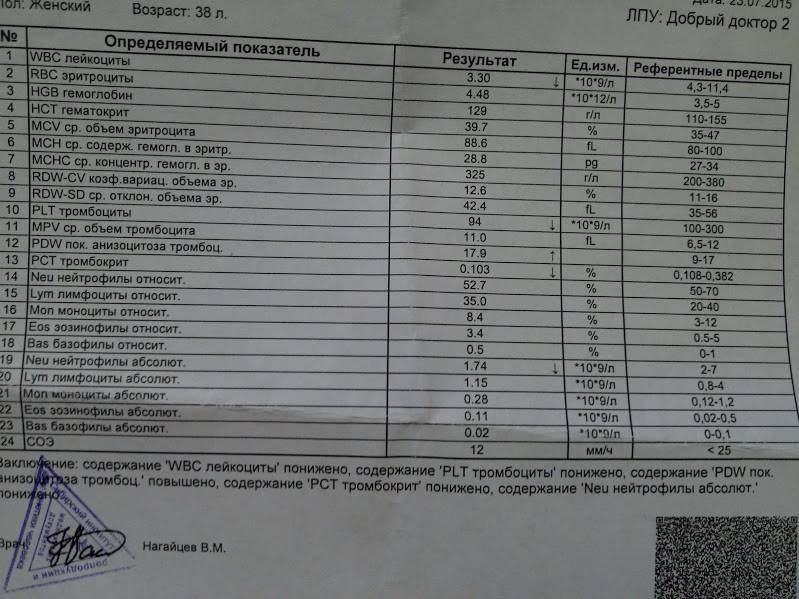
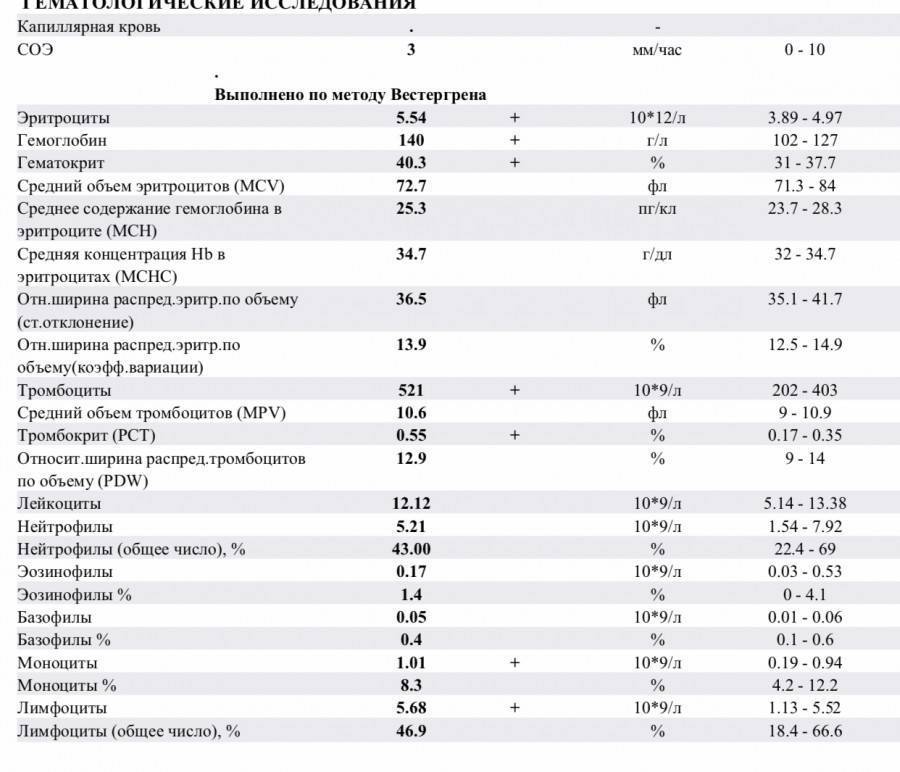
Исследование гемоглобина входит в общий (клинический) анализ крови, забор крови для которого осуществляется либо из вены, либо из пальца. Причем у детей предпочтителен вариант забора именно капиллярной крови. Далее материал загружается в анализатор для подсчета количества клеток и оценки характеристик эритроцитов, лейкоцитов (в том числе и составление лейкоцитарного плана) и тромбоцитов. Конечно, наиболее точным способом исследования считается ручной подсчет, но поскольку этот процесс очень долгий и трудоемкий, сейчас его уже практически не используют, лишь в тех случаях, когда требуется максимальная точность анализа.
Подготовка к общему анализу подразумевает стандартные шаги для предотвращения искажения результатов:
- Анализ в обязательном порядке сдаётся утром и натощак, последний прием пищи должен быть легким, необильным, как минимум за 8 часов до забора крови;
- За несколько дней до анализа не рекомендуется есть жирную и жареную пищу, так как она негативно отражается на организме и вызывает повышенную выработку лейкоцитов;
- За два дня перед анализом категорически не рекомендуется принимать алкоголь;
- Перед сдачей крови противопоказаны физические и эмоциональные нагрузки, анализ нужно сдавать в спокойном и отдохнувшем состоянии;
- Нельзя курить за час до забора крови;
- Отдельного внимания заслуживает факт приема каких-либо медикаментозных препаратов, необходимо проконсультироваться с врачом о возможном приостановлении приема лекарств, либо же пить их непосредственно после забора крови, но никак не перед.
В случае если экстренно необходимо сдать общий анализ крови (непредвиденная госпитализация), то забор крови делается без какой-либо подготовки. Также нет никаких ограничений на обычную питьевую воду.
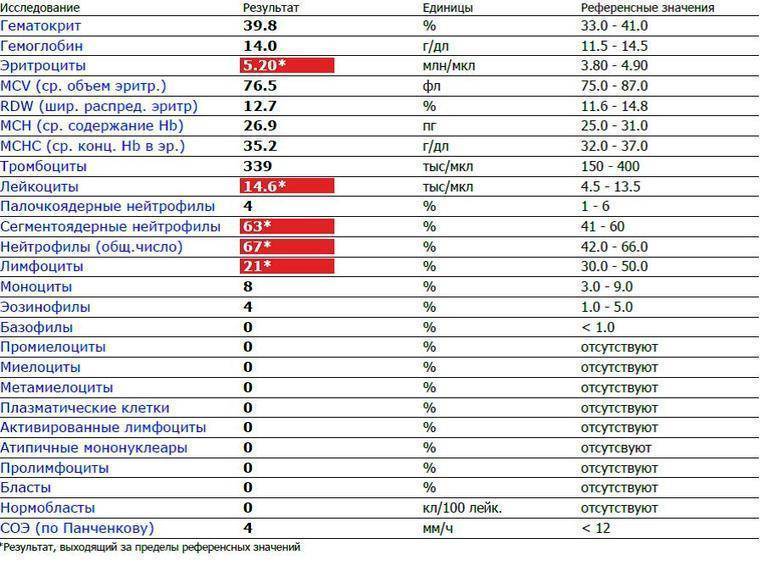
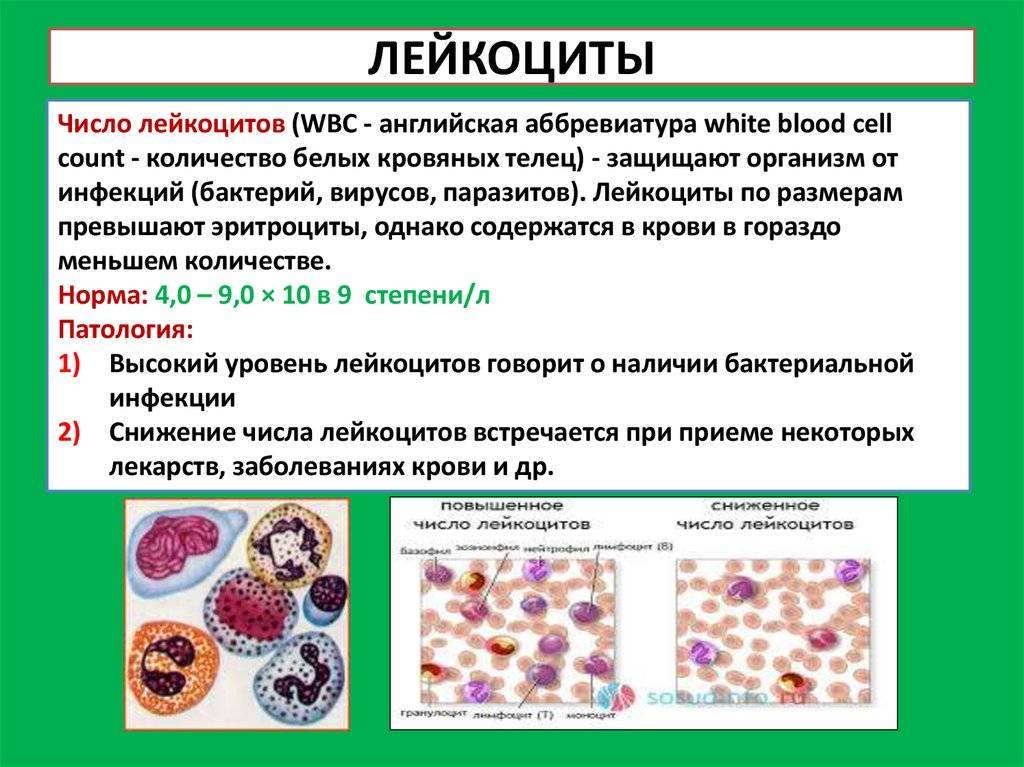
Если лейкоцитов много
Лейкоцитоз – состояние, при котором в крови наблюдается не недостаток, а избыток лейкоцитов, наблюдается гораздо чаще, чем лейкопения. Лейкоцитоз бывает физиологическим (физическая нагрузка, стресс, плач, переедание и др.) и патологическим. Патологический лейкоцитоз диагностируется в следующих случаях:
- на фоне инфекций бактериального типа (это может быть пневмония, ангина и др.);
- после операционного вмешательства, направленного на удаление органа или его части (после воспаления аппендикса или миндалин);
- на фоне некоторых хронических воспалительных процессов, таких как артрит или воспалительная патология кишечника;
- при вирусных заболеваниях, таких как гепатит, ВИЧ, краснуха, ОРВИ и др.;
- при контакте с паразитами или грибками;
- при контакте с аллергенами;
- при сильных ожогах или травмах любого происхождения;
- на фоне онкопатологии;
- из-за приема ряда лекарственных препаратов, таких как иммуностимуляторы или гормоны.
Лейкоцитоз – состояние, которое в большинстве случаев благополучно разрешается, как только ребенок излечивается от основного заболевания. Повышение уровня лейкоцитов в крови направлено на облегчение процесса борьбы с инфекцией.
Причины развития заболевания
Существует очень много разных причин возникновения лейкопении. Перечислим некоторые из них:
- Бактериальные и вирусные инфекции. Самый распространенный пример — ОРВИ.
- Врожденные нарушения работы красного костного мозга — органа, который производит клетки крови.
- Онкологические заболевания, поражающие красный костный мозг, например, лейкозы, множественная миелома.
- Аутоиммунные заболевания, при которых происходит разрушение лейкоцитов или клеток-предшественниц в красном костном мозге.
- Тяжелые инфекции (например, пневмония, фурункулез, сепсис), при которых организм не успевает восполнить «израсходованные» белые кровяные тельца.
- Прием некоторых лекарственных препаратов.
- Саркоидоз — неинфекционная патология, при которой в разных органах развивается воспаление и образуются узелки (гранулемы).
- Апластическая анемия — заболевание, при котором в красном костном мозге перестают вырабатываться все виды кровяных телец. Развивается анемия, лейкопения и тромбоцитопения.
- ВИЧ-инфекция, СПИД.
- Голодание, неполноценное питание, нехватка витаминов в организме.
- Системная красная волчанка.
- Миелодиспластические синдромы — заболевания, при которых в результате мутаций нарушается нормальное кроветворение.
- Ревматоидный артрит.
- Туберкулез.

Лейкопения в онкологии
Снижение уровня лейкоцитов в крови нередко встречается у людей, страдающих злокачественными опухолями
Здесь причины тоже бывают очень разными, важно в них правильно разобраться, чтобы понять, как помочь пациенту
Нередко лейкопения возникает после химиотерапии, лучевой терапии и трансплантации красного костного мозга как побочный эффект этих видов лечения. Это происходит из-за того, что химиопрепараты и ионизирующие излучения уничтожают не только опухолевые, но и здоровые быстро размножающиеся клетки, в том числе в красном костном мозге. Лучевая терапия несет особенно высокие риски лейкопении, когда облучают несколько частей тела.
Тяжесть лейкопении во время курса химиотерапии зависит от видов и дозировок препаратов. Обычно уровень белых кровяных телец начинает снижаться через неделю с момента начала очередного цикла. Через 7–14 дней он достигает минимума. В это время наиболее высок риск заболеть инфекцией. Затем уровень лейкоцитов начинает постепенно подниматься. Обычно он возвращается к норме через 3–4 недели. После этого пациент готов к новому циклу химиотерапии.
К снижению уровня лейкоцитов может привести рак с метастазами. Это типичный симптом злокачественных опухолей кроветворной и лимфоидной ткани: лимфом, лейкозов, множественной миеломы.
Многие люди, страдающие злокачественными опухолями на поздних стадиях, находятся в ослабленном, истощенном состоянии, не могут полноценно питаться. У больных в отделении реанимации повышены риски тяжелых инфекций — сепсиса, пневмонии.
Наиболее высок риск лейкопении у онкологических больных старше 70 лет, у людей с изначально сниженной иммунной защитой: при ВИЧ/СПИД, приеме иммунодепрессантов после трансплантации органов, других сопутствующих заболеваниях, которые мы перечислили выше.
Анализ крови на гемоглобин в МедАрт
Лаборатория медицинского центра МедАрт оснащена автоматическим гематологическим анализатором DxH 500 Beckman Coulter, произведенным в США. Данное оборудование отличается повышенной точностью при проведении исследований. Медицинский персонал нашего центра высоко квалифицирован и хорошо подготовлен к работе. Результат общего анализа крови будет достоверен на 100% и не вызовет у вас никаких сомнений.
У нас вы сможете сдать общий (клинический) анализ крови, не тратя много времени и сил на получение направления, а потом и выяснение результатов анализа. Мы гарантируем быструю и качественную гематологическую диагностику. Результаты вы сможете получить уже через день, а в экстренных ситуациях, по показаниям уже через 1 час.
Комфортная и спокойная обстановка поможет вам расслабиться, в этом случае результаты анализа не будут искажены из-за стресса или нервозности.
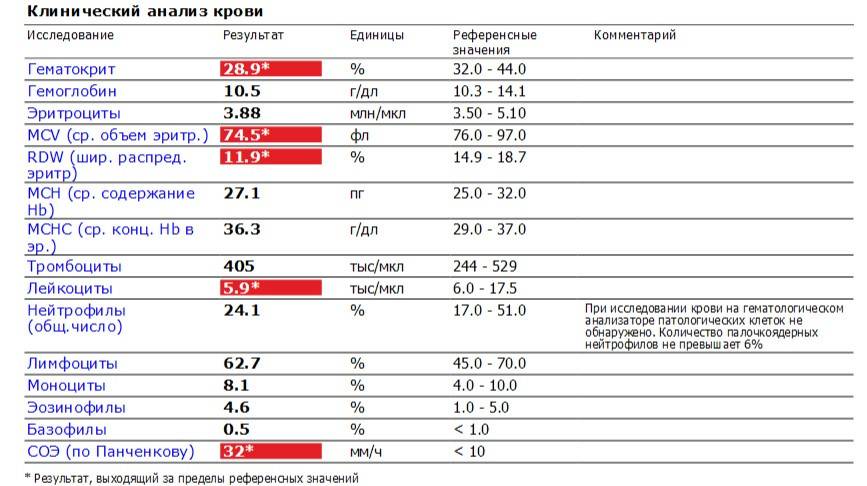
Если лейкоцитов мало
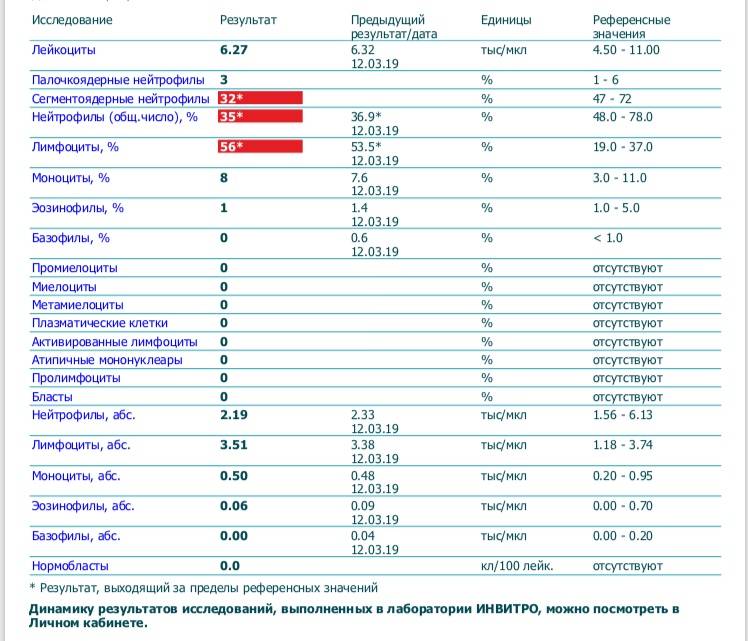
Лейкопения – состояние, при котором в крови ребенка или взрослого меньше лейкоцитов, чем установлено референсными значениями. Подобное состояние практически не встречается у здоровых детей, чаще всего его объясняет наличие какой-либо патологии.
Лейкопения может наблюдаться в следующих случаях:
- при длительном голодании, истощении любого происхождения или недостаточном поступлении витаминов в организм при полноценном питании;
- при инфекционной патологии бактериального типа;
- в качестве последствия отравления;
- на фоне приема ряда лекарственных средств, таких как цитостатики, гормоны, противосудорожные препараты, антибиотики;
- в период выздоровления после некоторых вирусных патологий (ветрянка, краснуха и др.);
- при какой-либо патологии костного мозга, которая может быть вызвана как воздействием лекарств, так и болезнью;
- при различных опухолях (чаще всего речь о лейкозе);
- при некоторых заболеваниях аутоиммунного происхождения (системная красная волчанка и др.);
- при повышенной активности селезенке, сахарном диабете, гипертиреозе.
Снижение уровня лейкоцитов в крови свидетельствует о том, что организм ребенка больше не может полноценно защищаться от внешнего негативного воздействия. Лейкопению нельзя оставлять без внимания.
Норма ЛДГ
Норма ЛДГ в крови у женщин, детей и мужчин меняется в соответствии с возрастом человека. Расшифровка показателей лактатдегидрогеназы для детей определяется по таблице:
| Возраст | Показатели, норма (Ед/л) |
| до 1 года | до 450 |
| 2–3 года | до 345 |
| 4–6 лет | до 315 |
| 7–12 | до 300 |
| 13–18 | до 270 |
У людей, старше 18 лет нормальные показатели определяются в соответствии с полом. Так, для женского организма этот параметр может меняться от 13 до 220 Ед/л. У мужчин при норме значения LDG выше, чем у женщин и составляют 130 – 235 Ед/л.
Значительное снижение или увеличение единиц свидетельствует о развитии патологий. Но, следует учитывать, что несоответствие референсным показателям может возникать вследствие неправильной подготовки к биохимическому анализу: чрезмерной физической активности, приеме определенных препаратов.
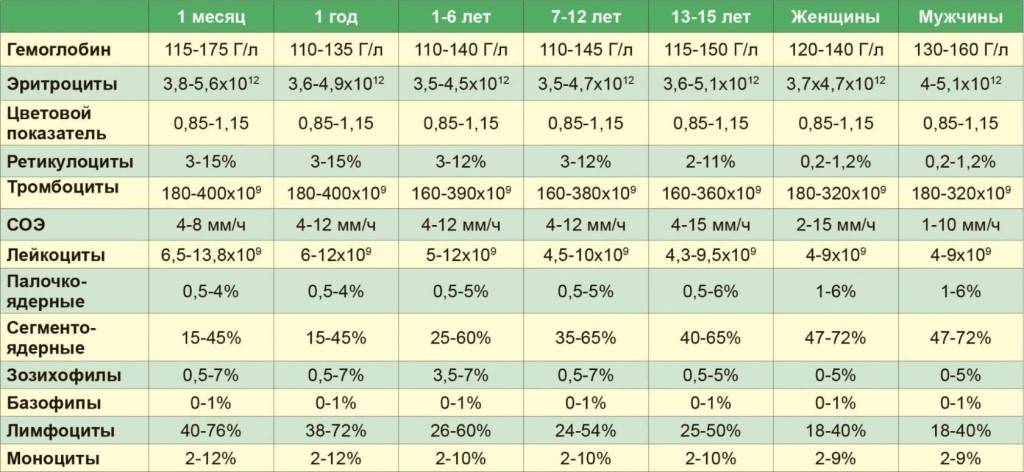
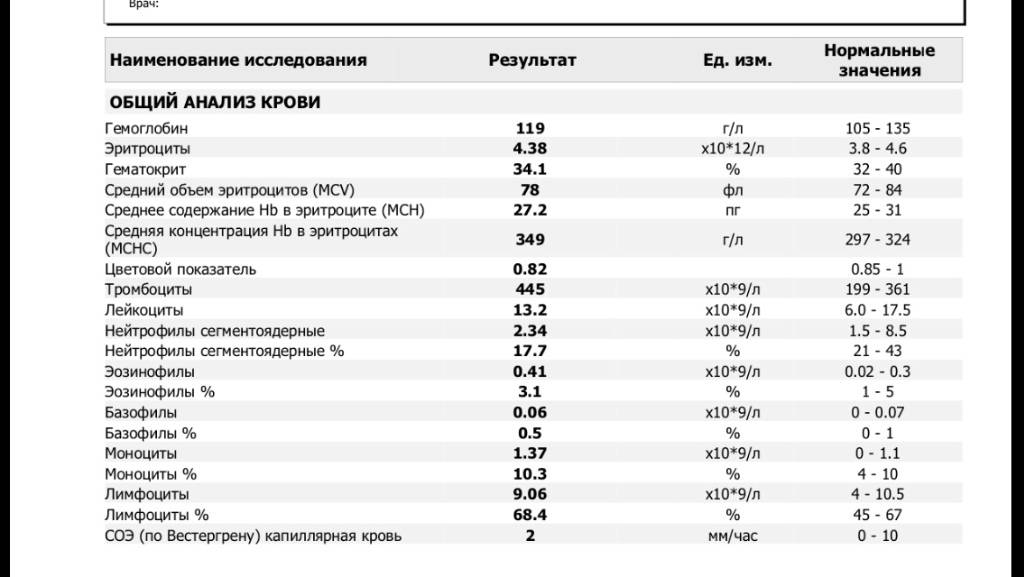
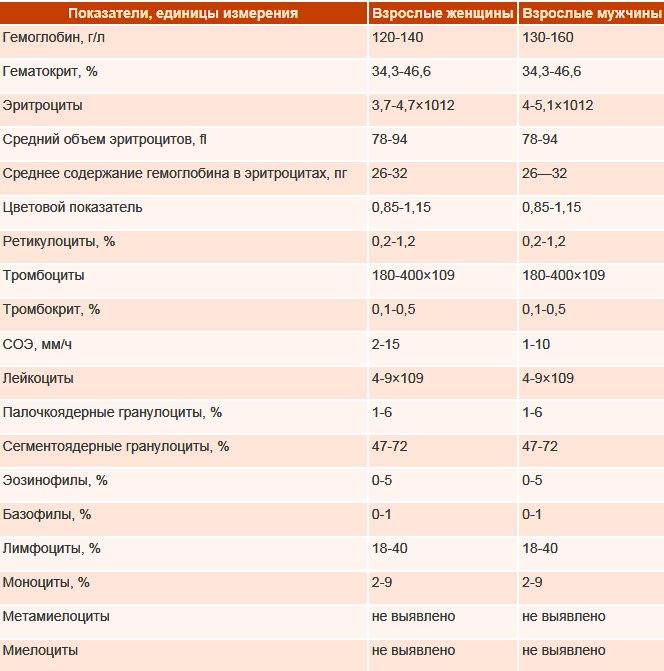
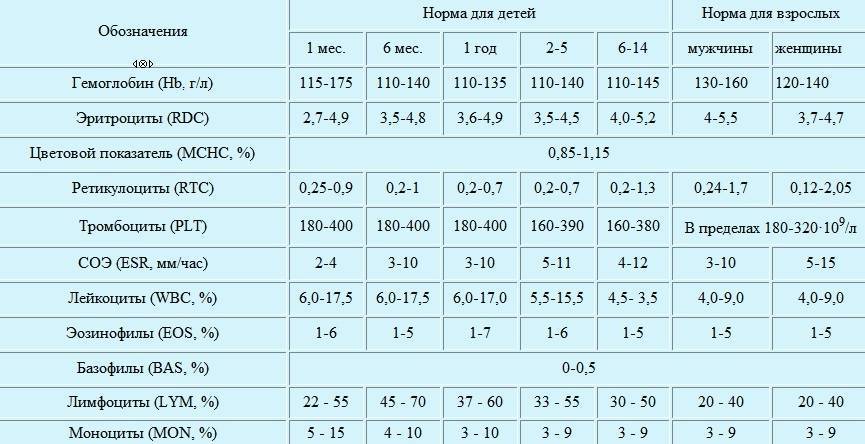
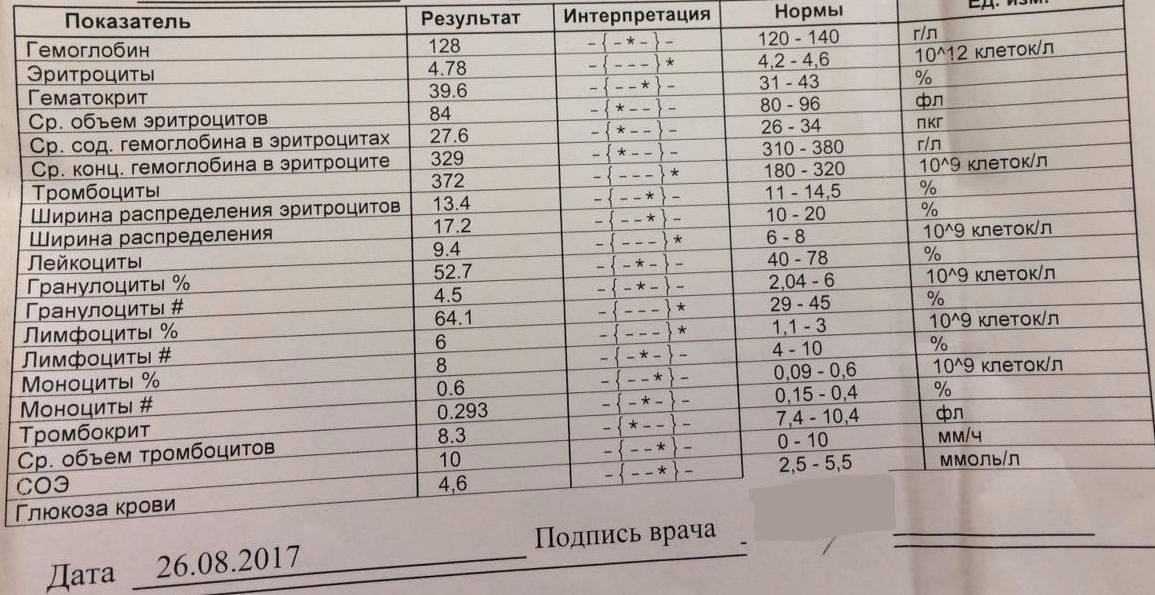
Норма гемоглобина в крови
Нельзя сказать, что показатели гемоглобина индивидуальны и каждому человеку свойственны свои границы нормы. Но при этом они зависят от возраста, пола и определенных физиологических состояний. Например, у беременных женщин в норме уровень гемоглобина находятся несколько ниже, чем у всех остальных, так как их организм работает за двоих. В среднем у здорового человека гемоглобин должен варьироваться от 110 до 160 г/л.
Так у беременной женщины нормой считается 110 г/л, та же норма и у новорожденного ребенка. Уровень данного белка младенец берет от своей матери, так как самостоятельно вырабатываться в организме он начинает только после 6-ти месячного возраста. У взрослых женщин гемоглобин может варьироваться от 120 до 140 г/л (зачастую это зависит от питания и образа жизни).
Для взрослых мужчин нормой считается более высокий уровень, нежели у женщин. Этот показатель должен находиться в промежутке от 130 до 160 г/л. Стоит также отметить возможное понижение уровня гемоглобина у пожилых людей и у лиц страдающих алкоголизмом. Подобное явление носит физиологический характер и не будет отклонением от нормы, оно лишь свидетельствует о нехватке витаминов группы В.
Перспективы
Если причина низкого уровня сахара в крови носит временный характер — например, после пропуска приема пищи — получение глюкозы через пищу и сладкие напитки должно почти немедленно начать действовать на улучшение состояния.
Однако гипогликемия не всегда поддается лечению с помощью еды и питья. При частом наблюдении пониженного сахара, и развитии тяжелой гипогликемии, врач может предоставить набор для экстренной помощи с глюкагоном, который включает инъекцию в случае необходимости.
В таком случае больным следует носить браслет с медицинским предупреждением, чтобы другие знали, что делать в случае возникновения чрезвычайной ситуации.
Нейтрофилы — норма
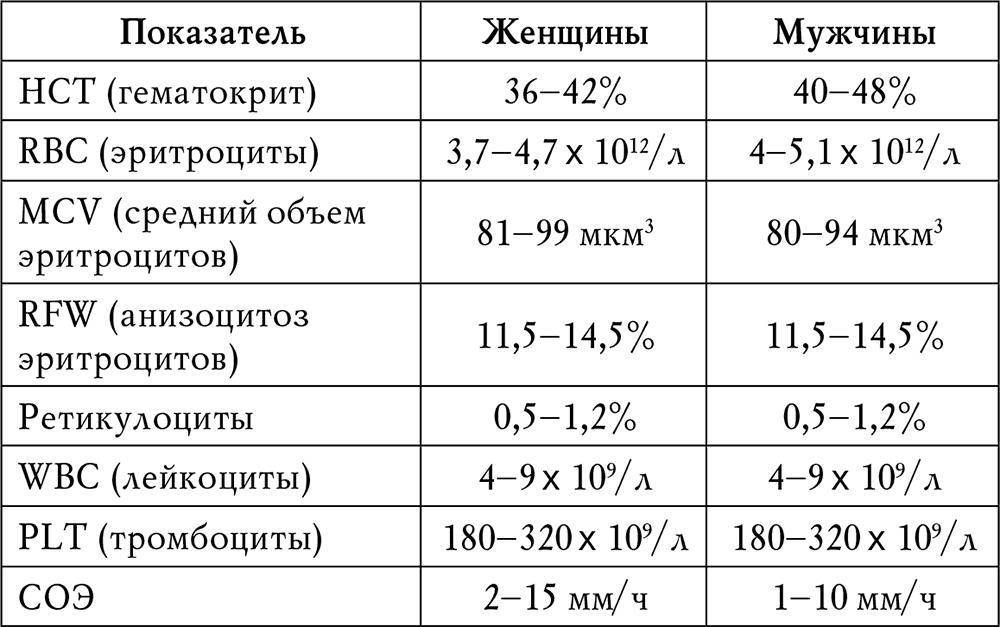
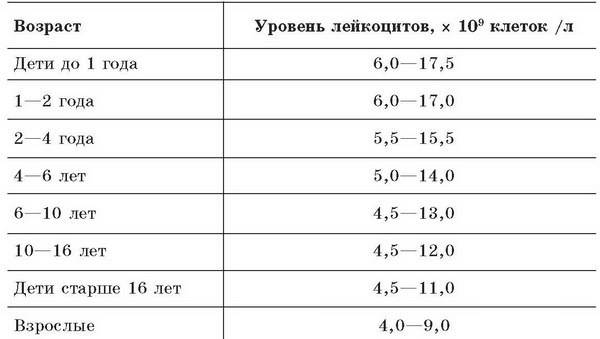
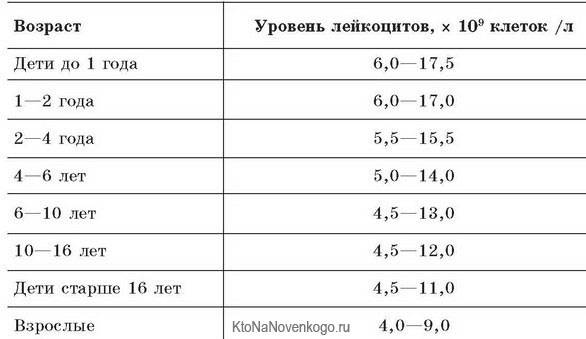
Организм производит нейтрофилы в костном мозге, и они составляют 55-70% всех лейкоцитов в кровотоке. Нормальный общий уровень лейкоцитов в крови у взрослого человека составляет от 4500 до 11000 на миллиметр в кубе (мм3).
Когда в организме появляется инфекция или другой источник воспаления, специальные химические вещества предупреждают зрелые нейтрофилы, которые покидают костный мозг и проходят через кровоток в нужное место. В отличие от других клеток, нейтрофилы могут проходить через соединения в клетках, которые выстилают стенки кровеносных сосудов и напрямую попадают в ткани.
Существует много различных причин, почему у человека может быть высокий или низкий уровень нейтрофилов в крови.
Изменения уровня нейтрофилов часто являются признаком значительных изменений общего количества лейкоцитов. Количество и доля лейкоцитов в кровотоке меняются с возрастом и при других состояниях, таких как беременность. Хотя обычный диапазон у всех немного отличается, часто используемые диапазоны включают в себя:
- Новорожденные: от 13 000 до 38 000 мм3;
- Младенец в возрасте 2 недель: от 5000 до 20000 мм3;
- Взрослый: от 4500 до 11000 мм3;
- Беременная женщина (третий триместр): от 5 800 до 13 200 мм3;
Уровень лейкоцитов выше 11 000 мм3 известен как лейкоцитоз, то есть имеет место повышенный уровень лейкоцитов в крови. Нейтрофильный лейкоцитоз определяется, когда человек имеет более 7000 мм3 зрелых нейтрофилов в крови.
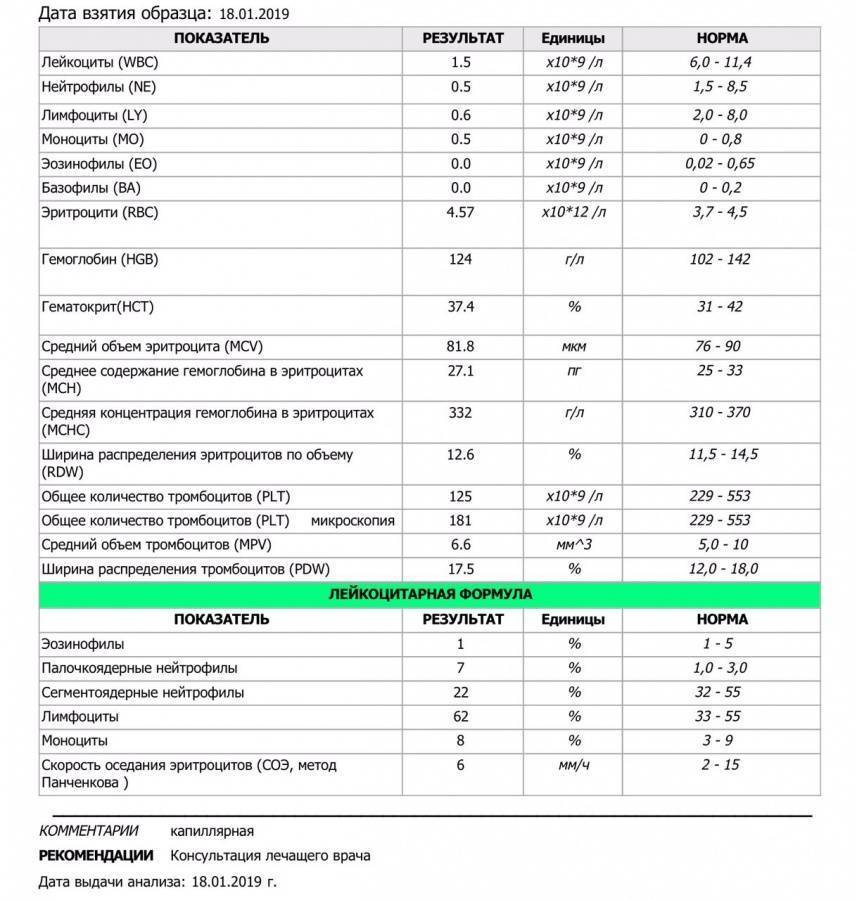
Нижний предел уровня нейтрофилов в крови человека составляет 1500 на мм3. Если у человека низкий уровень нейтрофилов, это состояние известно как нейтропения. Чем ниже уровень нейтрофилов, циркулирующих в крови, тем тяжелее нейтропения. Уровни нейтропении:
- Легкая нейтропения: от 1000 до 1500 мм3;
- Умеренная нейтропения: от 500 до 999 мм3;
- Сильная нейтропения: 200-499 мм3;
- Очень тяжелая нейтропения: ниже 200 мм3.
Если уровень нейтрофилов или лейкоцитов незначительно изменен, то не о чем беспокоиться, пока они носят временный характер. Повышенное количество лейкоцитов часто означает, что организм реагирует на инфекцию, травму или стресс. У некоторых людей уровень лейкоцитов и нейтрофилов в природе ниже, чем у других, что обусловлено рядом факторов, в том числе врожденными.
Если уровни нейтрофилов и лейкоцитов значительно изменяются без видимой причины или остаются повышенными или пониженными, врач назначит дополнительные анализы для определения причины.
Сильно высокий или низкий уровень лейкоцитов часто требует неотложной помощи и мониторинга. Люди с тяжелой нейтропенией будут иметь недостаточную защиту от инфекции. Люди с тяжелой нейтрофилией обычно имеют опасный для жизни тип инфекции или другого воспалительного заболевания, требующего лечения, такого как рак.
Что делать, если ЛДГ не в норме?
Для того чтобы нормализовать уровень фермента, нужно в первую очередь выяснить почему возникли отклонения. Только установив причины пониженного ЛДГ в крови и устранив основное заболевание, которое является катализатором, будет возможность вернуть значения к нормальному диапазону. Для определения причины необходимо пройти детальное обследование, так как каждая патология имеет свои нюансы лечения. При анемии проводят коррекцию питания и назначают препараты для восстановления баланса железа, при онкологических заболеваниях назначают масштабный скрининг больного, в случае острых форм патологий определяют стационарное лечение.