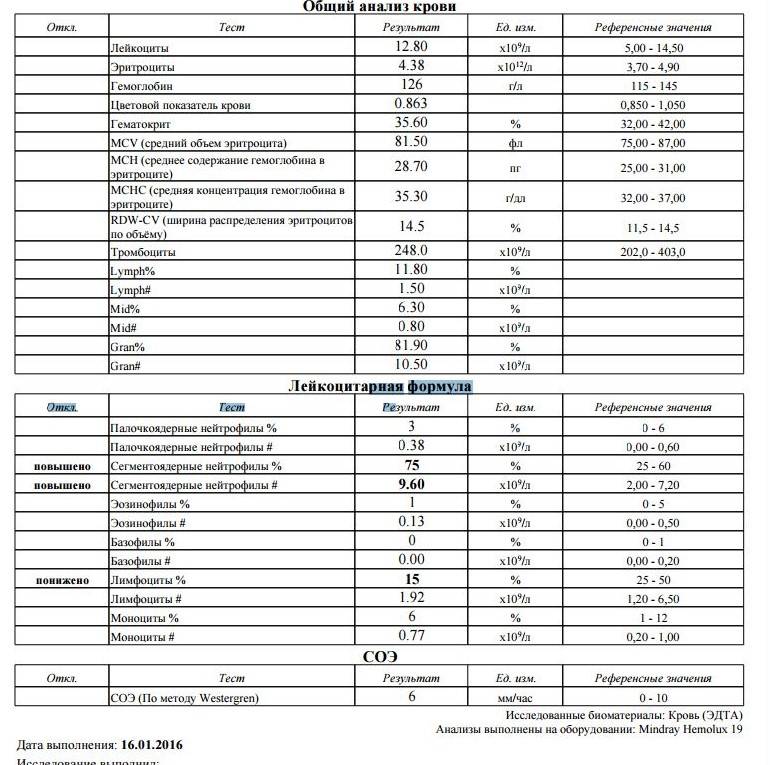
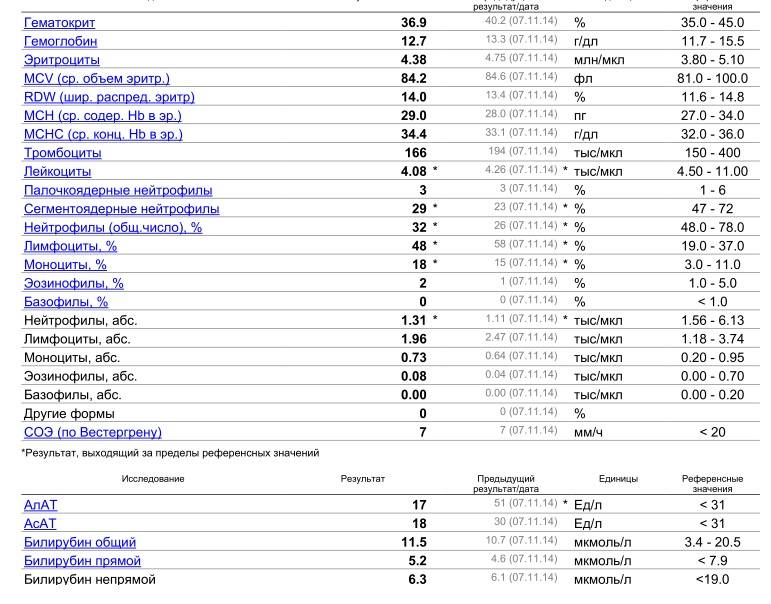
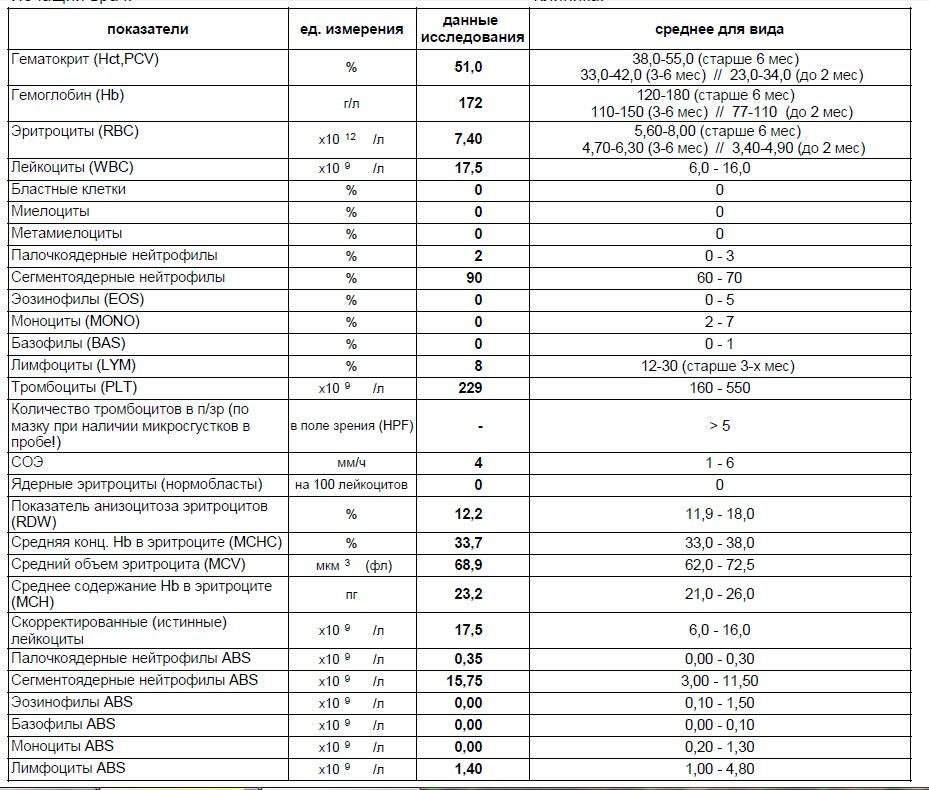
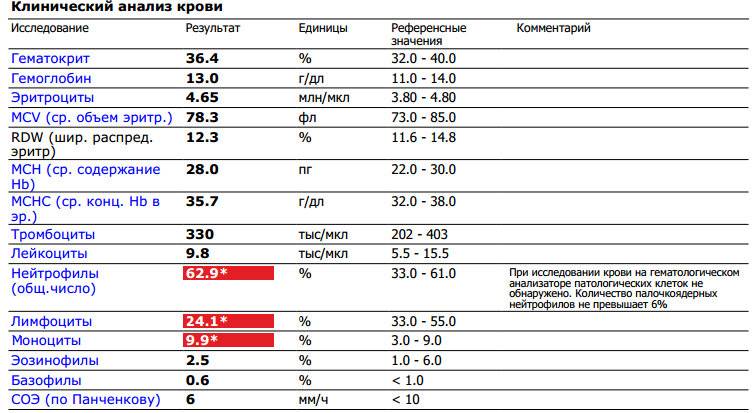
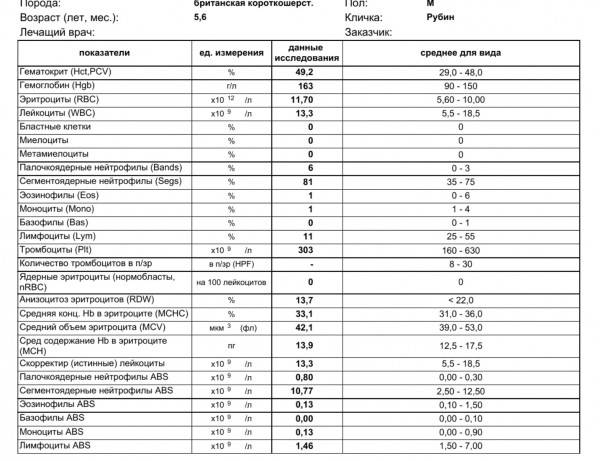
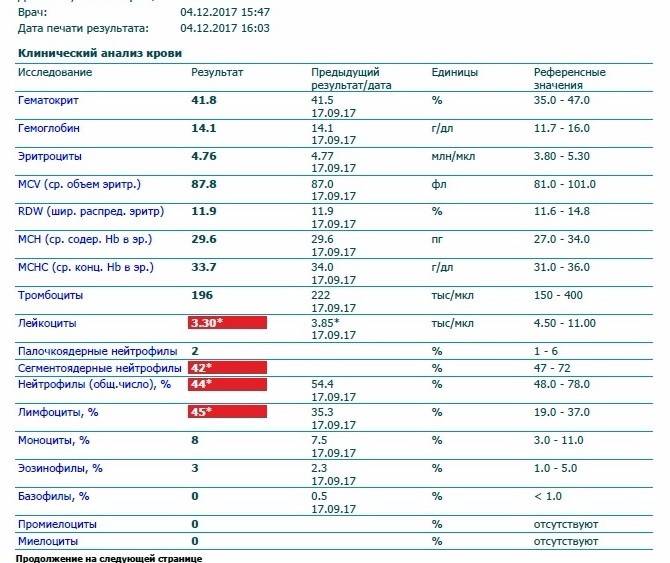
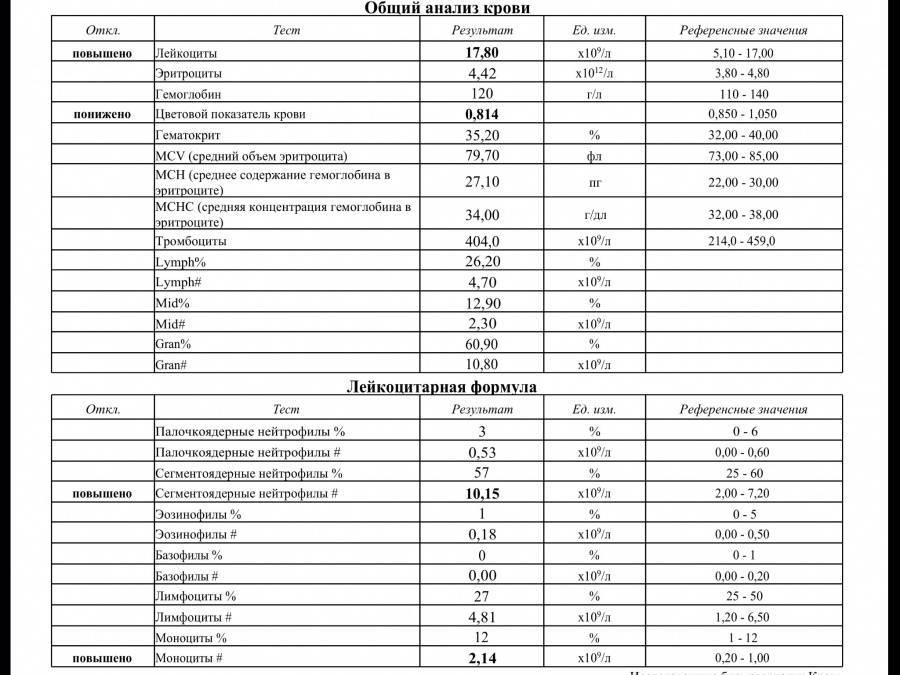
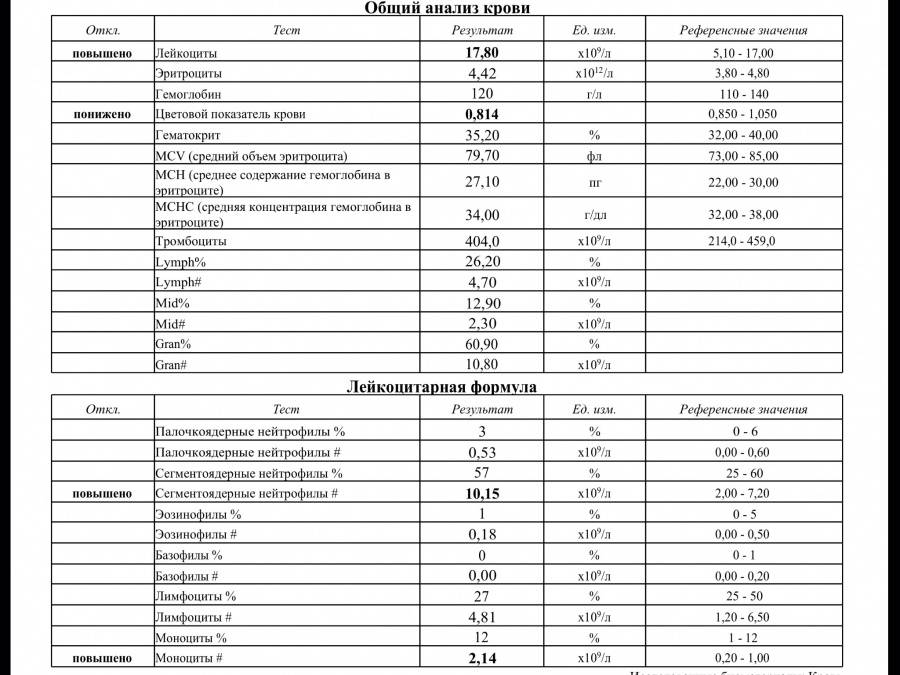
Проведение диагностики
Диагностические мероприятия включают в себя:
Сбор анамнеза: врач опрашивает родителей о наличии подобных наследственных патологий у родственников различных поколений.
В ходе физикального осмотра внимание обращают на физическое развитие ребенка, наличие увеличенных лимфатических узлов, а также селезенки и печени. Бактериальные осложнения будут характеризоваться различными выраженным внешними проявлениями, на которые врач также обратит внимание.. Основой диагностики врожденной формы болезни является проведение:
Основой диагностики врожденной формы болезни является проведение:
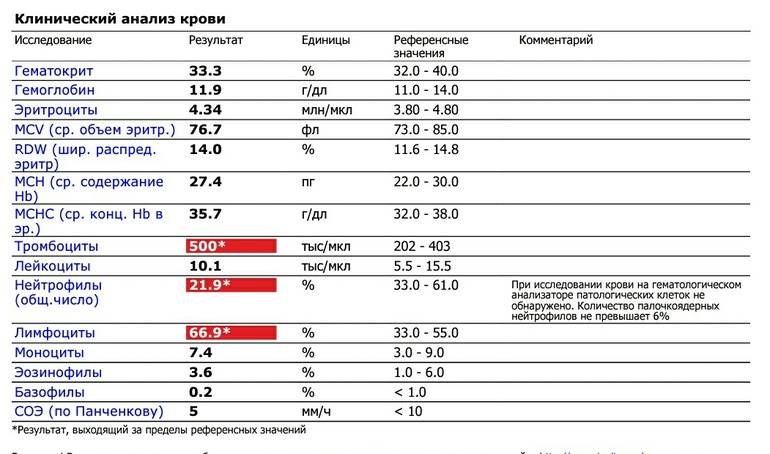
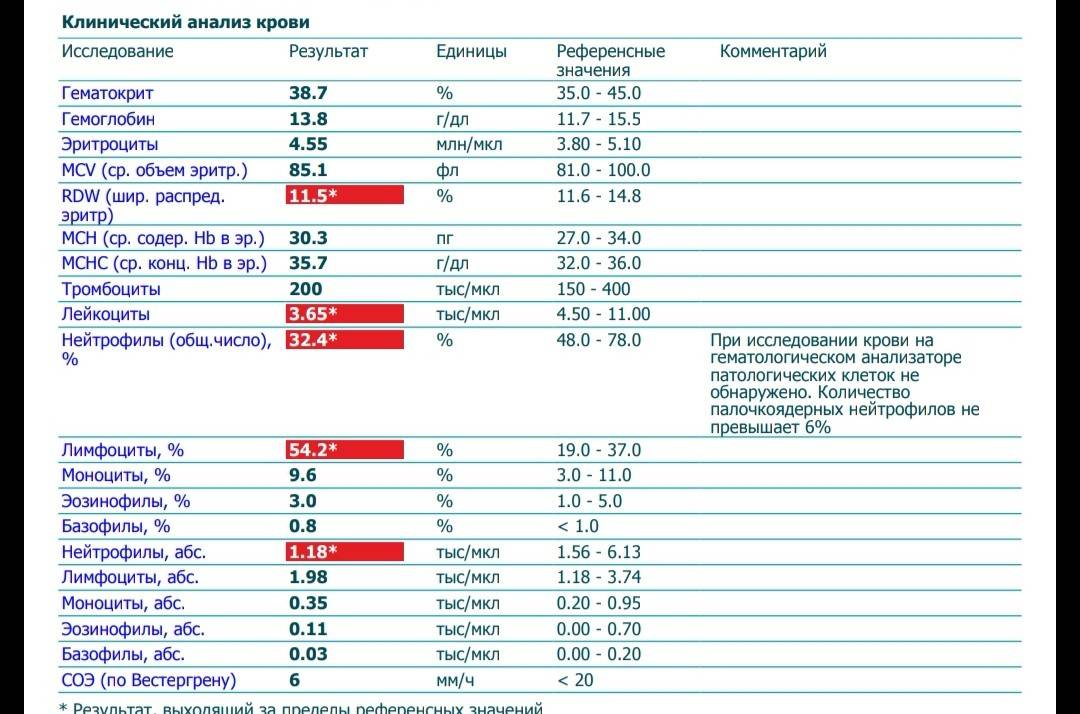
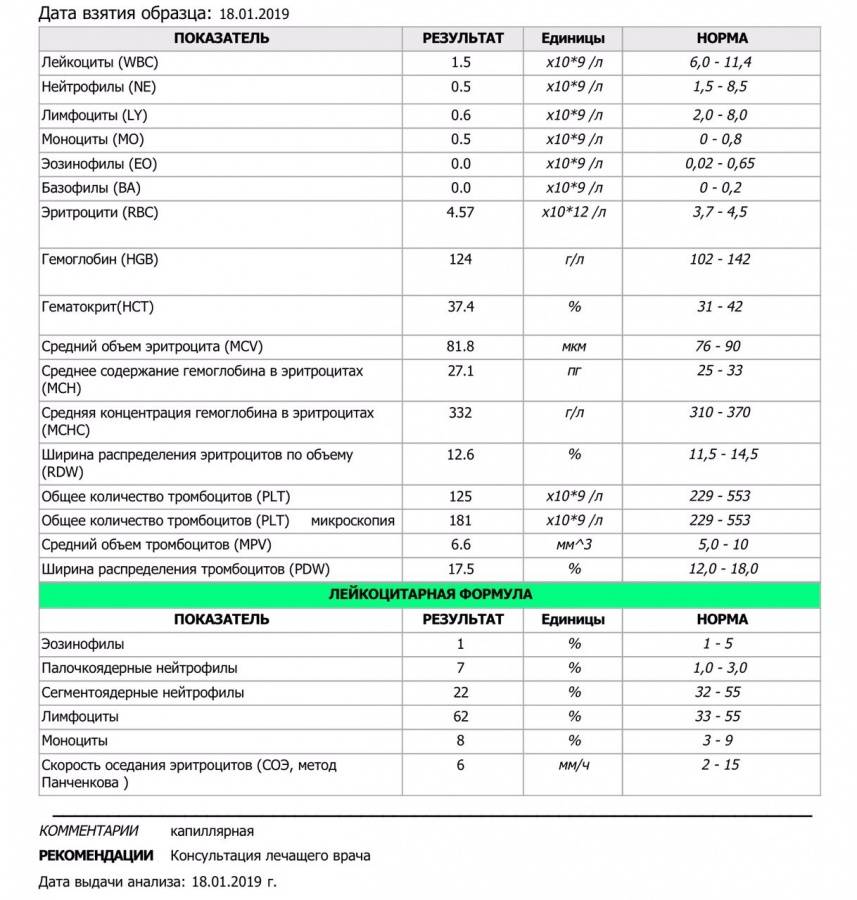
- Общего анализа крови, который выявляет сниженную концентрацию лейкоцитов и нейтрофилов, а также развитие моноцитоза и эозинофилии.
- Миелограммы, которая при положительном результате выявляет только клетки, предшествующие нейтрофилам.
При циклической форме болезни наблюдается отсутствие зрелых клеток нейтрофилов. Повторные тесты обнаруживают развитие лейкоцитоза. При синдроме «ленивых лейкоцитов» наблюдается перенасыщение костного мозга всеми видами клеток нейтрофилов.
Повышены нейтрофилы в крови
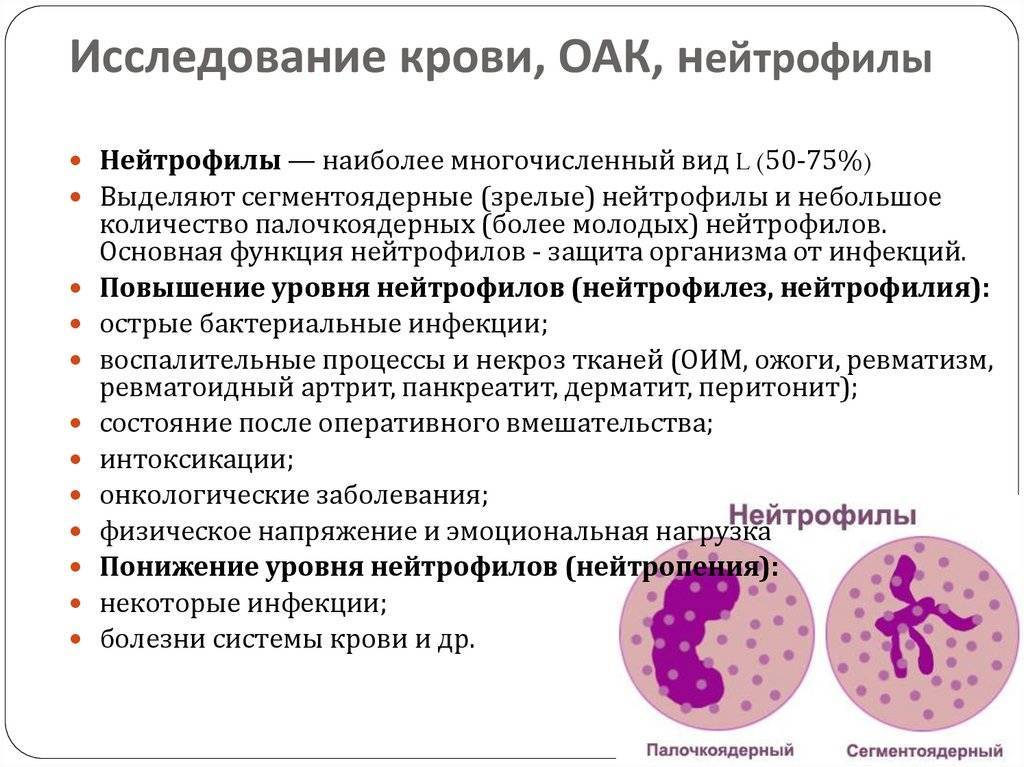
Наличие аномально высокого уровня нейтрофилов в крови известно как нейтрофильный лейкоцитоз или нейтрофилия. Повышение уровня нейтрофилов обычно происходит естественным путем из-за инфекций или травм. Тем не менее, уровень нейтрофилов в крови может также увеличиться в ответ на:
- некоторые препараты, такие как кортикостероиды, бета-2-агонисты и адреналин;
- некоторые раковые заболевания
- физическое или эмоциональное напряжение
- операции или несчастные случаи
- курение
- беременность
- генетические условия, такие как синдром Дауна
- хирургическое удаление селезенки
Некоторые воспалительные состояния могут повышать уровень нейтрофилов, включая ревматоидный артрит, воспалительные заболевания кишечника, гепатит и васкулит.
Как поднять и уменьшить уровень нейтрофилов
Лучший способ исправить аномальные уровни нейтрофилов — это устранить причину. Антибиотики назначают при бактериальной инфекции, в то время как противогрибковые препараты борются с грибковыми инфекциями. Определенные вирусные инфекции лечат с помощью препаратов, которые замедляют вирусную активность. Поддерживающие методы лечения, такие как прием жидкости и отдых, могут быть частью плана лечения.
Людям с измененными уровнями нейтрофилов, вызванными лекарствами и процедурами, может потребоваться прекратить или скорректировать лечение. Людям с хроническими заболеваниями, которые нарушают выработку или созревание нейтрофилов, может потребоваться принимать препараты, которые позволяют организму увеличивать выработку нейтрофилов, такие как:
- колониестимулирующие факторы;
- кортикостероиды;
- анти-тимоцитарный глобулин;
- трансплантация костного мозга или стволовых клеток.
Люди с очень низким уровнем нейтрофилов зачастую нуждаются в наблюдении, антибиотикотерапии и госпитализации, чтобы снизить риск тяжелой инфекции. Этот период интенсивной терапии помогает держать людей с ослабленной иммунной системой вдали от потенциально вредных микроорганизмов, а также поддерживать организм, давая ему время производить больше белых кровяных клеток.
Одной из причин низкого уровня нейтрофилов в крови является дефицит витамина B12. Употребление в пищу продуктов, богатых B12, помогает нормализовать уровень нейтрофилов в крови. Примеры продуктов, богатых витамином B12, включают:
- яйца;
- молоко и другие молочные продукты;
- мясо;
- рыба;
- домашняя птица;
- обогащенные сухие завтраки и хлебобулочные изделия;
- обогащенные пищевые дрожжи.
Чтобы снизить риск высокого или низкого уровня нейтрофилов, людям можно порекомендовать:
- Старайтесь не переусердствовать с тренировками;
- Избегайте хронический или сильный стресс;
- При признаках инфекции, таких как лихорадка, слабость, усталость или боль, обратиться к врачу;
- Следуйте здоровой, сбалансированной диете;
- Потребляйте достаточно белка;
- Лечите хронические заболевания, такие как генетические или воспалительные заболевания.
Нейтрофилы: что это такое, зачем они нужны в организме?
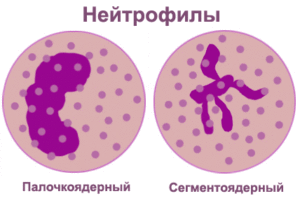
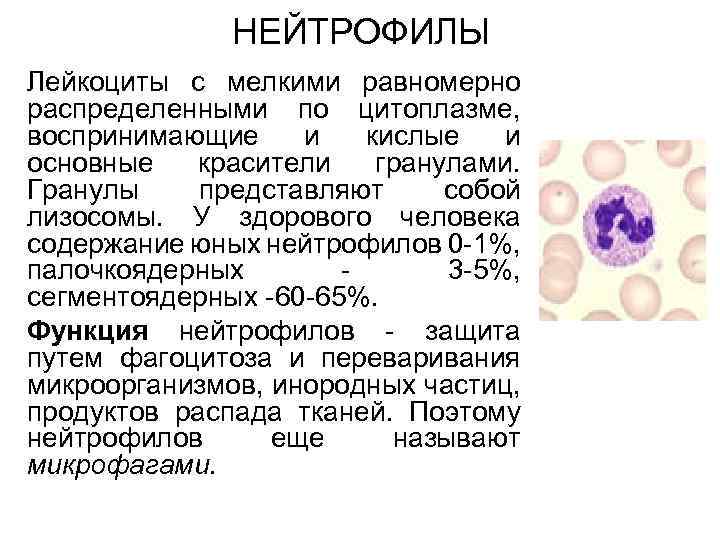
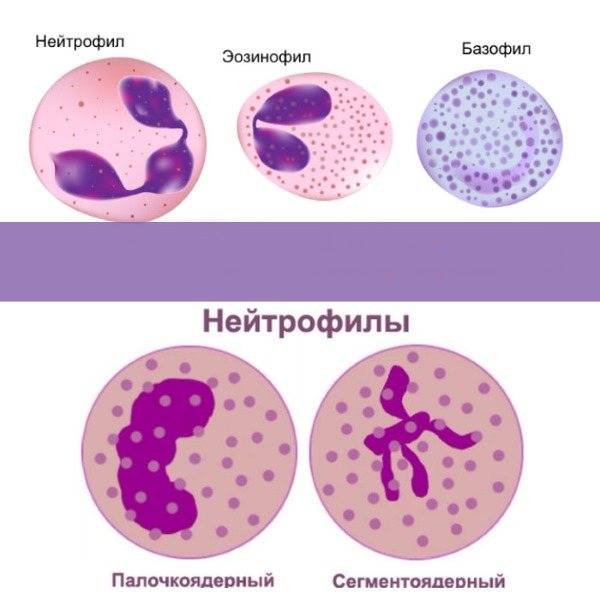
Данный вид лейкоцитов формируется в костном мозге. В крови человека содержится около 1% нейтрофилов, остальная часть сосредоточена в органах. Нейтрофилы или нейтрофильные гранулоциты делятся на две группы – палочкоядерные и сегментоядерные. У первых ядро до конца не сформированное, у вторых — полностью зрелое. Если у ребенка заболевание инфекционного или воспалительного характера, в крови нередко обнаруживают незрелые подвиды нейтрофильных гранулоцитов – бласты, миелоциты, миелобласты и метамиелоциты.
Задачей нейтрофилов является защита организма от микроорганизмов грибкового, вирусного, бактериального происхождения. Кроме уничтожения чужеродных агентов, они ликвидируют старые и отмершие клетки. Процесс поглощения нейтрофилом вредоносного микроорганизма и дальнейшая гибель клетки называется фагоцитозом.
Если в результате проведенного анализа есть пометка о сдвиге лейкоцитарной формулы влево, это говорит о росте процентного соотношения нейтрофилов и о том, что костный мозг активно вырабатывает иммунные клетки. Зачастую много нейтрофилов и недостаточный показатель лимфоцитов указывает на инфекционную или вирусную природу заболевания (инфекции дыхательной системы, тонзиллит, ожог, проблемы с мочеполовой системой).
Когда наблюдается сдвиг вправо, речь идет о завышенном количестве сегментоядерных клеток, при детальном изучении лаборант может отметить признаки старения нейтрофилов, которые характерны для пониженного гемоглобина и лейкемии.
Принципы лечения
Нейтрофилия не относится к самостоятельным патологиям, поэтому лечения повышенного количества клеток не существует. Прежде всего, педиатр определяет, чем вызвано отклонение и назначает повторное исследование.
Нередко основная причина — несоблюдение правил при сдаче крови. Например, мама не проследила, и ребенок перед анализом поел.
Также если перед сдачей крови дети перенесли эмоциональное потрясение или усиленно готовятся к спортивным соревнованиям, беспокоиться о результате анализа не стоит. Вероятнее всего, это и является фактором, повлиявшим на активное производство нейтрофилов костным мозгом. Однако проведение повторного анализа обязательно. В других случаях методы лечения зависят непосредственно от заболевания:
- при болезнях инфекционной природы, сопровождаемых высокой температурой тела и гнойными выделениями, назначаются антибиотики;
- при вирусах — противовирусные средства и мероприятия, направленные на повышение иммунитета;
- если на рост нейтрофилов повлияло несбалансированное питание малыша, необходима коррекция меню, а также прием витаминных комплексов;
- при грибках – противомикозные медикаменты;
- при патологиях костного мозга – препараты, угнетающие чрезмерное производство данных клеток;
- если причиной является прием определенных лекарств, меняется курс лечения;
- при инфаркте мозга, миокарда, легких или почек – реанимационные мероприятия.
Диагностика агранулоцитоза
Заподозрить агранулоцитоз можно при детальном обследовании пациента. Самый важный тест, помогающий диагностировать это заболевание, – это анализ крови на лейкоцитарную формулу, определяющий нейтропению, ее степень.
Диагностика агранулоцитоза
Общий анализ крови при агранулоцитозе показывает абсолютное снижение количества нейтрофилов <100 / мкл (<0,1 x 10 9 / л). Сопутствующие изменения в количестве других клеток крови являются обычным явлением. После отмены препарата количество гранулоцитов восстанавливается через 7-10 дней. В костном мозге заметно нарушение созревания гранулоцитов, преобладают промиелоциты. Другие клетки крови (эритроциты, тромбоциты созревают нормально).
Если терапевт обнаружит агранулоцитоз, вас направят к специалисту-специалисту — гематологу. Гематолог продолжит обследование, чтобы определить причину агранулоцитоза. Гематолог может порекомендовать пункцию аспирации костного мозга и биопсию.
В этих тестах образец берется из костного мозга. Затем можно оценить клетки костного мозга (цитологическое исследование после пункции) или всю их ткань (гистологическое исследование после биопсии). Иногда врачи могут назначить другие дополнительные тесты, например, определение антител к нейтрофилам.
О чём говорят повышенные нейтрофилы?
Центр нейтрофила имеет зерно, содержащее комплекс ферментов для уничтожения бактерий и дезактивации их токсинов. Задачи нейтрофилов в крови:
- поражать чужеродные микробные клетки;
- сопровождать воспалительные реакции организма.
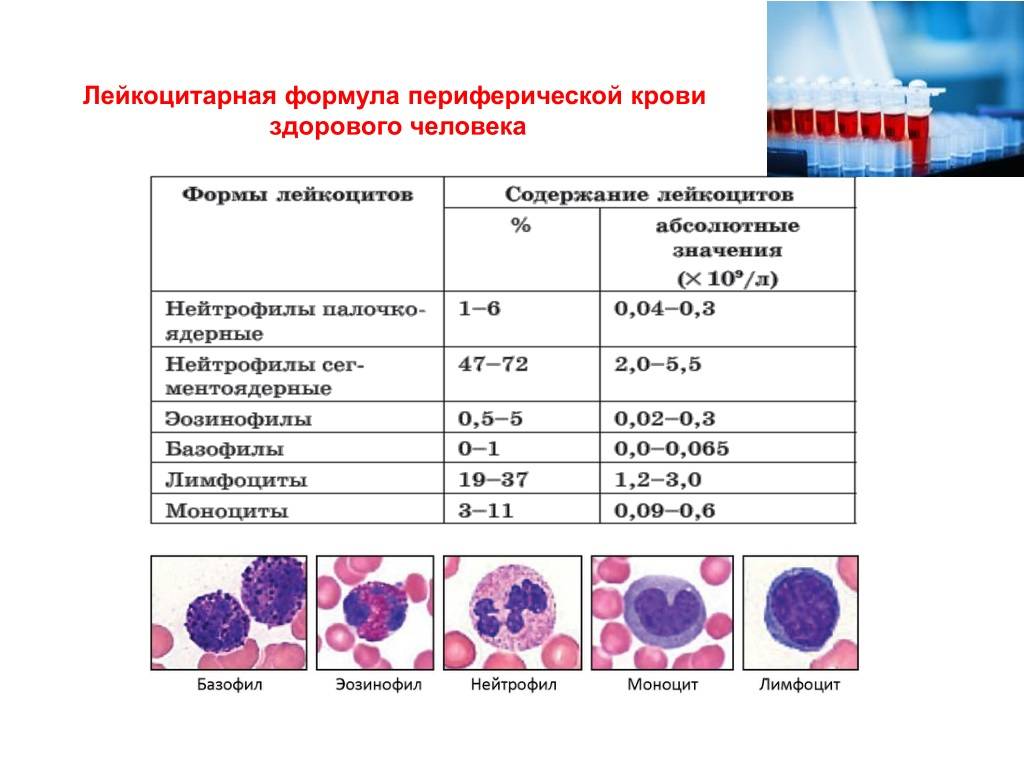
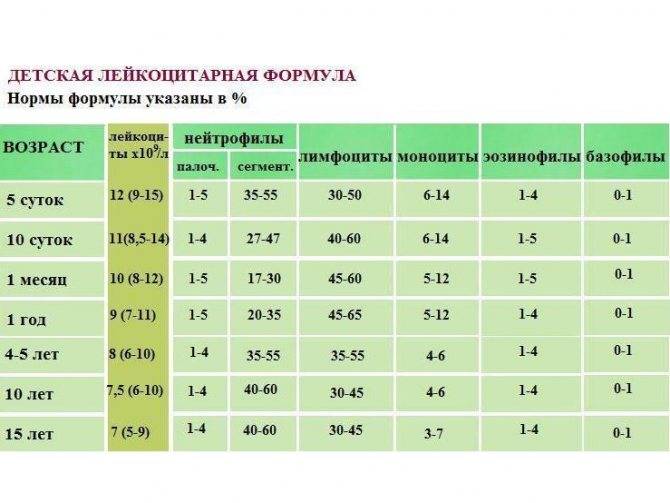
Нормальным считается 50-70% нейтрофилов от всего количества лейкоцитов. Показатели абсолютного содержания нейтрофильных элементов в норме для детей разного возраста представлены в таблице.
| Сколько лет ребёнку | Абсолютное число нейтрофилов в 10⁹/л |
|---|---|
| До годовалого возраста | 1,5-8,5 |
| 1-2-х летние | 1,5-8.5 |
| 2-4-х летние | 1,5-8.5 |
| 4-6-ти летние | 1.5-8 |
| 6-8-ми летние | 1,5-8 |
| 8-10-ти летние | 1,8-8 |
| 10-16-ти летние | 1.8-8 |
Повышенный уровень нейтрофилов в крови относительно нормы означает борьбу организма с инфекционным агентом – бактериями или грибками. Повышенные нейтрофилы говорят о том, что нужно продолжить обследование для выявления причины нейтрофилии и выделения возбудителя заболевания.
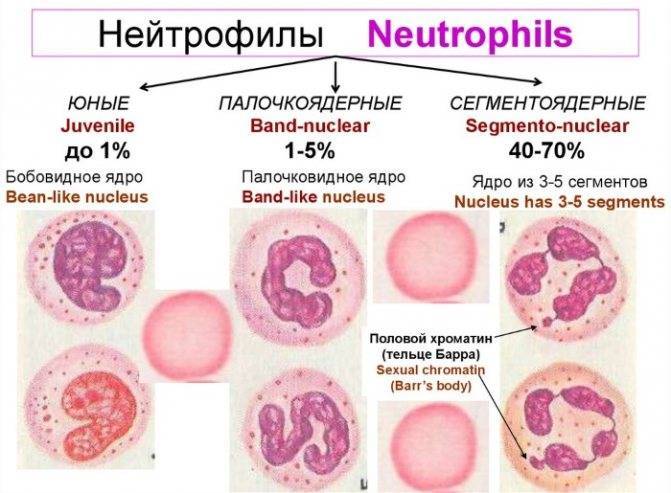
Сегментоядерные
В крови одновременно находятся нейтрофилы разной степени зрелости. Сегментоядерные нейтрофилы – зрелая форма, готовая к уничтожению бактерий и грибков. У них просматриваются деления между сегментами ядра.
Показатели сегментоядерных форм в лейкограмме здоровых детей указаны таблицей.
| Сколько лет ребёнку | % сегментоядерных нейтрофилов от общего числа лейкоцитов |
|---|---|
| До годовалого возраста | 10-44 |
| 1-2-х летние | 22-47 |
| 2-4-х летние | 26-54 |
| 4-6-ти летние | 26-57 |
| 6-8-ми летние | 32-59 |
| 8-10-ти летние | 35-59 |
| 10-16-ти летние | 37-59 |
Повышенные сегментоядерные нейтрофилы считаются сдвигом лейкоцитарной формулы вправо. Если сегментоядерные нейтрофилы повышенные, это говорит о бактериальной или грибковой инфекции, воспалительном процессе в лёгкой форме. Когда инфекционной угрозы нет, полный цикл жизни нейтрофила длится около 14 дней, а затем он разрушается в селезёнке. При заражении один сегментоядерный нейтрофил уничтожает 5-7 микробов и погибает.
Повышенные зрелые клетки с ядром, имеющим более 5-ти сегментов, дают подозрение на болезни почек и печени, лучевую болезнь, недавнее переливание крови. Повышенные сегментоядерные формы с увеличенной зернистостью ядра, пузырьками (вакуолями) цитоплазмы указывают на угнетение работы костного мозга.
Повышенные зрелые нейтрофильные элементы с нормальным ядром говорят о присутствии в организме микробных или грибковых токсинов, несильной воспалительной реакции. Данные анализов показывают динамику заболевания, уровень иммунного ответа, эффективность лечения.
 Нейтрофилы под микроскопом
Нейтрофилы под микроскопом
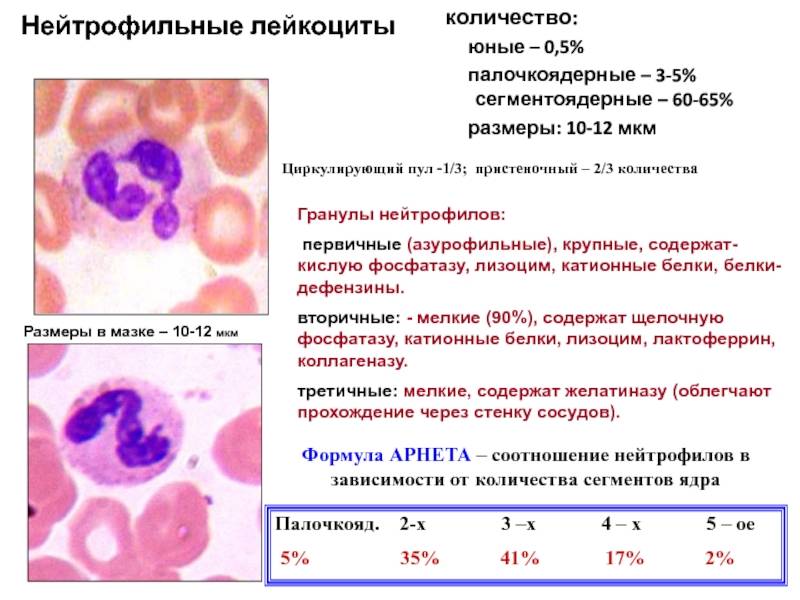
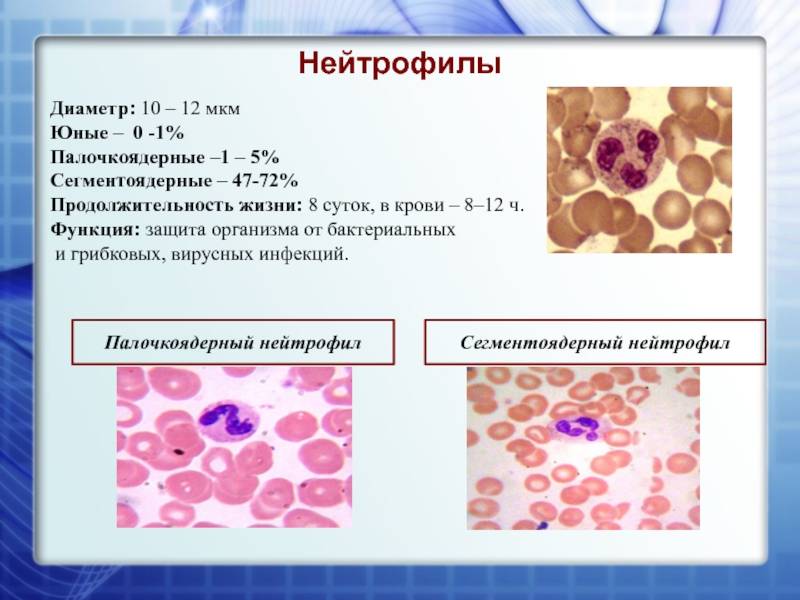
Палочкоядерные
Нейтрофильные клетки рождаются в красном костном мозге и проходят через последовательные стадии развития:
- Миелоцит – самая ранняя форма созревания;
- Метамиелоцит или юная клетка;
- Палочкоядерный нейтрофил;
- Сегментоядерная нейтрофил.
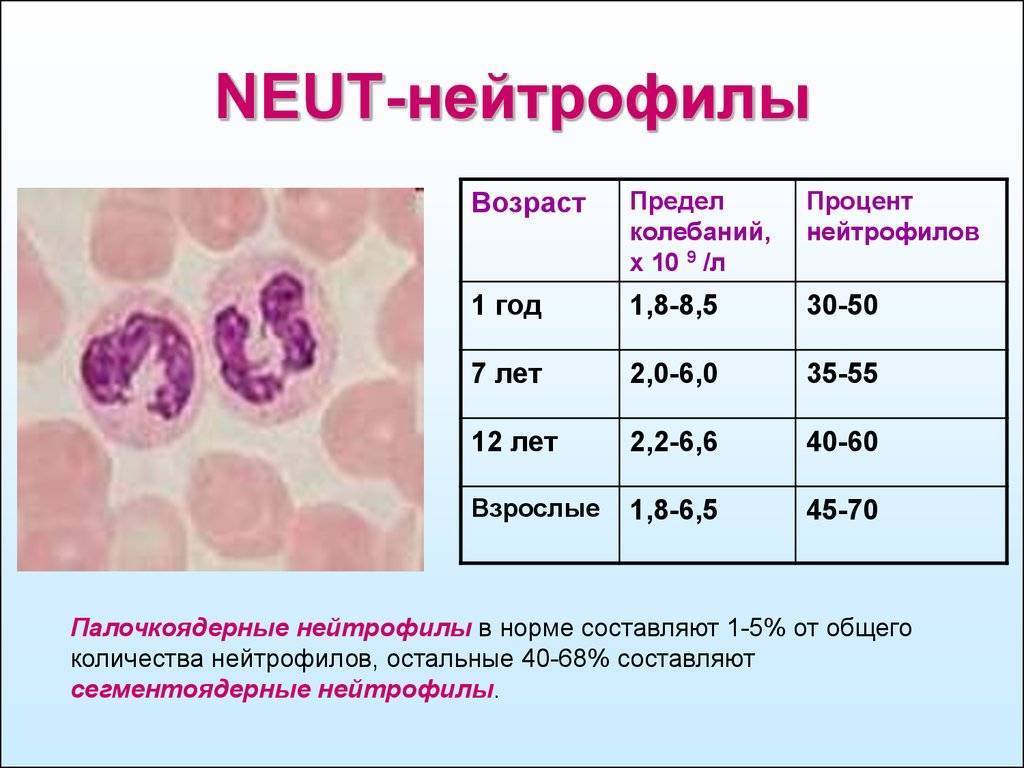
Ядра палочкоядерных клеток не имеют фрагментарных делений. При рассматривании под микроскопом ядра незрелых лейкоцитов похожи на палочку. Палочкоядерных элементов в анализе здорового ребёнка сравнительно мало. Норма процентного соотношения палочкоядерных нейтрофилов к общему числу лейкоцитов:
- новорожденные дети – 3-12%;
- от 5 дней и старше – 1-5%.
Повышенный процент палочкоядерных форм в крови называют сдвигом лейкограммы влево. Это значит, что у ребёнка острое бактериальное или грибковое инфицирование.
Когда уровень палочкоядерных нейтрофилов в анализе повышенный, это говорит о том, что организму тяжело справляться с инфекционно-воспалительным процессом. Основная причина повышенных палочкоядерных клеток – серьёзное микробное заражение. На помощь зрелым сегментоядерным клеткам из резерва выбрасываются для борьбы с инфекционным агентом молодые палочкоядерные лейкоциты.
Нейтрофилы выше нормы
Нейтрофилез — увеличение количества нейтрофилов
— является отражением своеобразной защиты организма в ответ на действие
многочисленных экзогенных и эндогенных факторов.
Основные причинами нейтрофилеза:
1. Острые инфекции (бактериальные, паразитарные, грибковые и др.).
2. Острые воспалительные и гнойные процессы (сепсис, абсцедирующая пневмония, плеврит, перикардит, артрит, миозит, миокардит, васкулит, перитонит, аппендицит, холецистит, панкреатит и многие другие).
3. Заболевания, сопровождающиеся некрозом, распадом и повреждением тканей (инфаркт миокарда, инсульт, обширные ожоги, трофические язвы, гангрена, панкреонекроз и др.).
4. Интоксикации (уремия, диабетический кетоацидоз, печеночная кома).
5. Действие медикаментов (кортикостероиды, гистамин, гепарин, дигиталис, фенацетин, введение белка, отравления свинцом, бензолом и т. п.).
6. Острое кровотечение.
7. Гемолитический криз.
8. Злокачественные новообразования (особенно часто — опухоли желудка, бронхов, поджелудочной железы, нервной системы, лимфомы и др.).
9. Болезни крови (эритремия, острый и хронический миелолейкоз, миелофиброз).
Нейтрофилез в большинстве случаев сочетающегося с лейкоцитозом.
Понижены нейтрофилы в крови
Аномально низкий уровень нейтрофилов в крови — это состояние, называемое нейтропенией. Падение уровня нейтрофилов в крови обычно происходит, когда организм использует иммунные клетки быстрее, чем производит, или костный мозг вырабатывает их неправильно. Увеличенная селезенка также может вызывать снижение уровня нейтрофилов, так как селезенка захватывает и уничтожает нейтрофилы и другие клетки крови. Некоторые заболевания и процедуры, которые заставляют организм слишком быстро использовать нейтрофилы, включают:
- тяжелые или хронические бактериальные инфекции;
- аллергические расстройства;
- определенные лекарственные средства;
- аутоиммунные заболевания.
Некоторые состояния, процедуры и препараты, которые мешают выработке нейтрофилов, включают:
- рак;
- вирусные инфекции, такие как грипп;
- бактериальные инфекции, такие как туберкулез;
- миелофиброз, расстройство, которое включает рубцевание костного мозга;
- дефицит витамина B12;
- лучевая терапия с участием костного мозга;
- фенитоин и сульфаниламидные препараты;
- химиотерапевтические препараты;
- токсины, такие как бензолы и инсектициды;
- апластическая анемия, когда костный мозг перестает продуцировать достаточное количество клеток крови;
- тяжелая врожденная нейтропения, при которой нейтрофилы не могут созреть;
- циклическая нейтропения, которая вызывает повышение и падение уровня клеток;
- хроническая доброкачественная нейтропения, которая вызывает низкий уровень клеток без видимой причины.
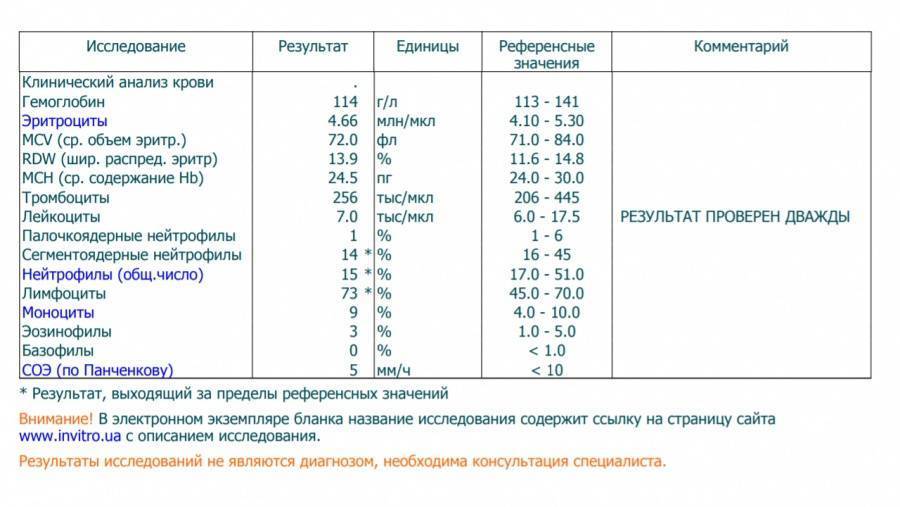
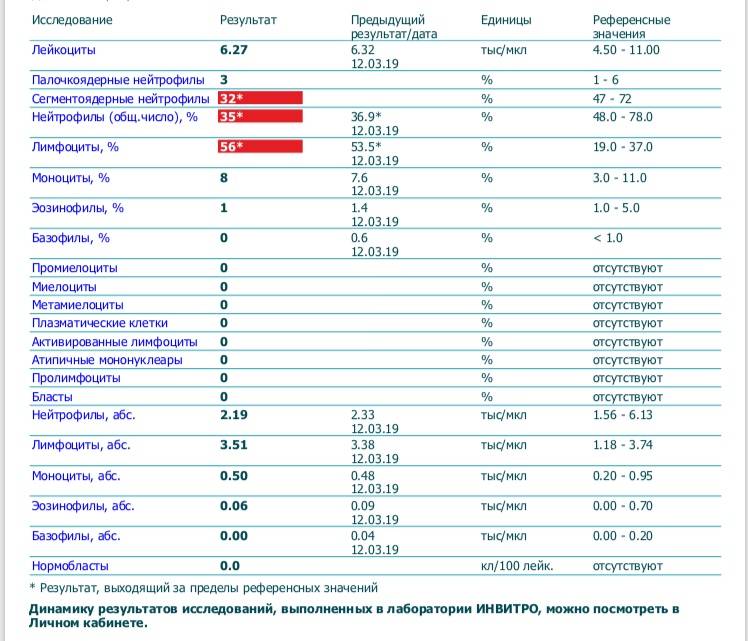
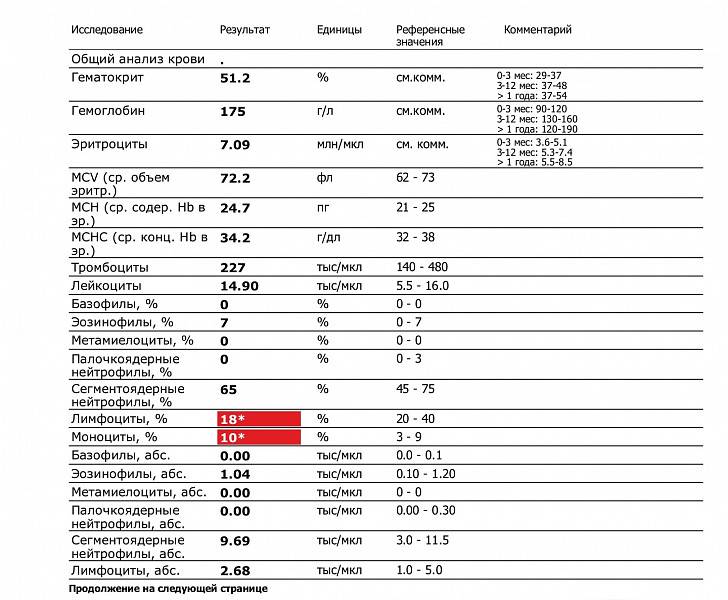
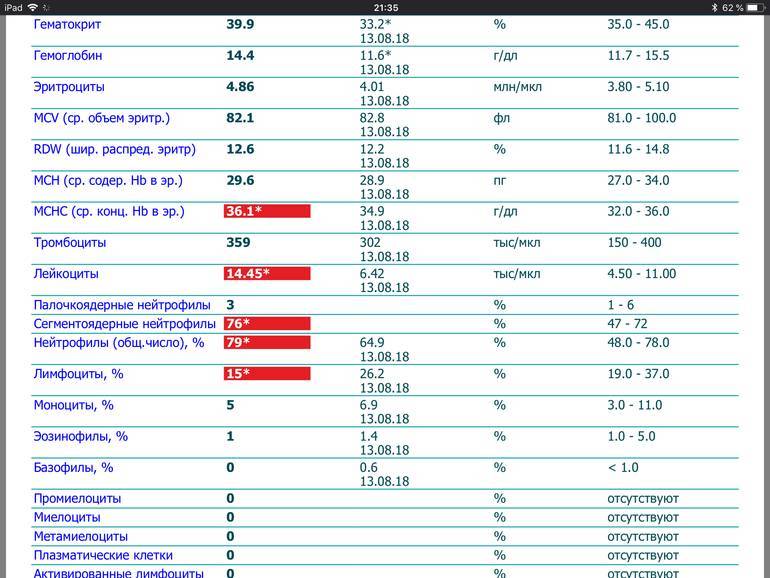
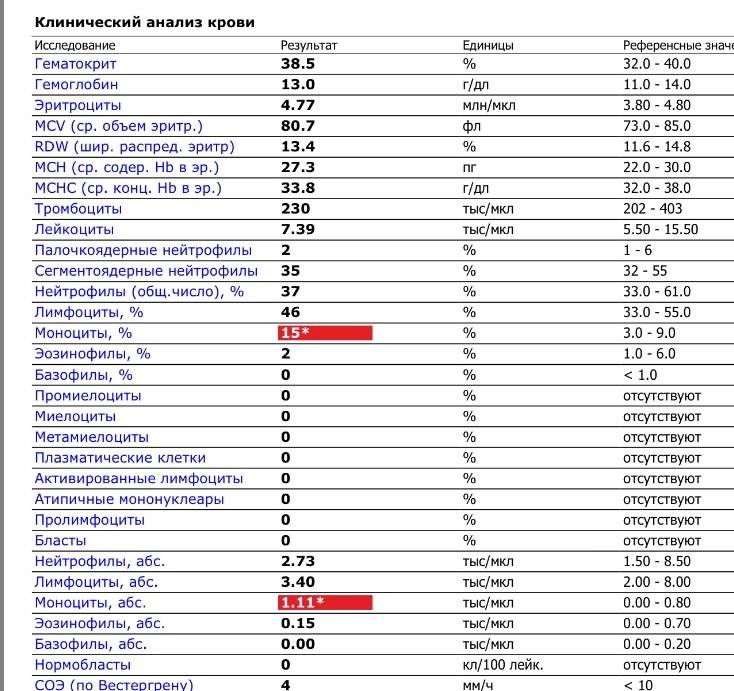
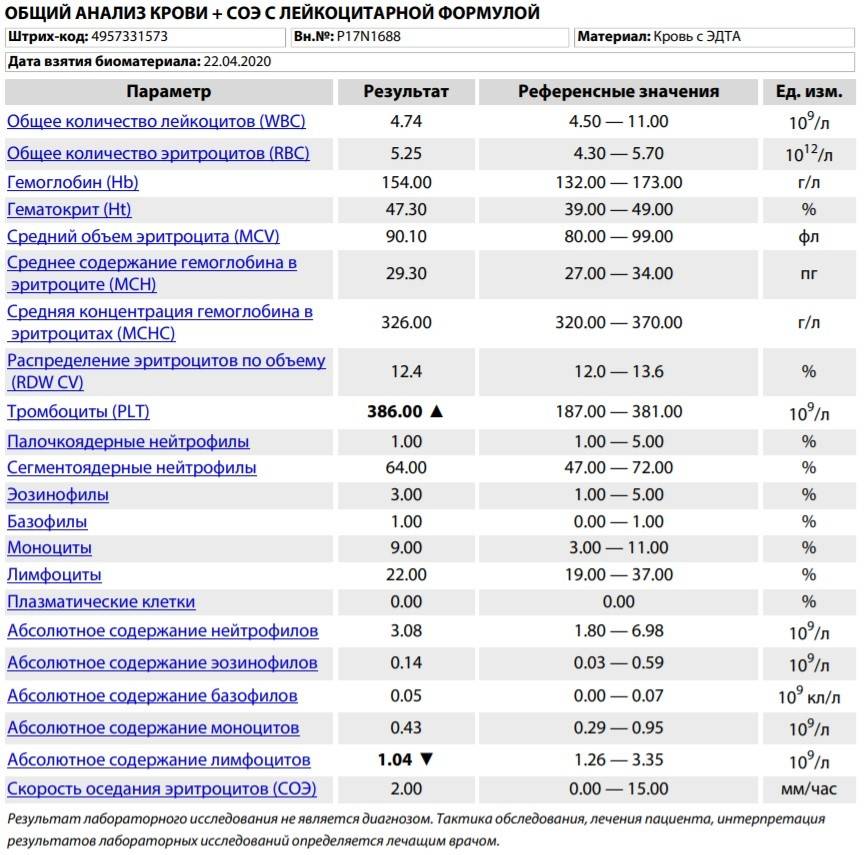
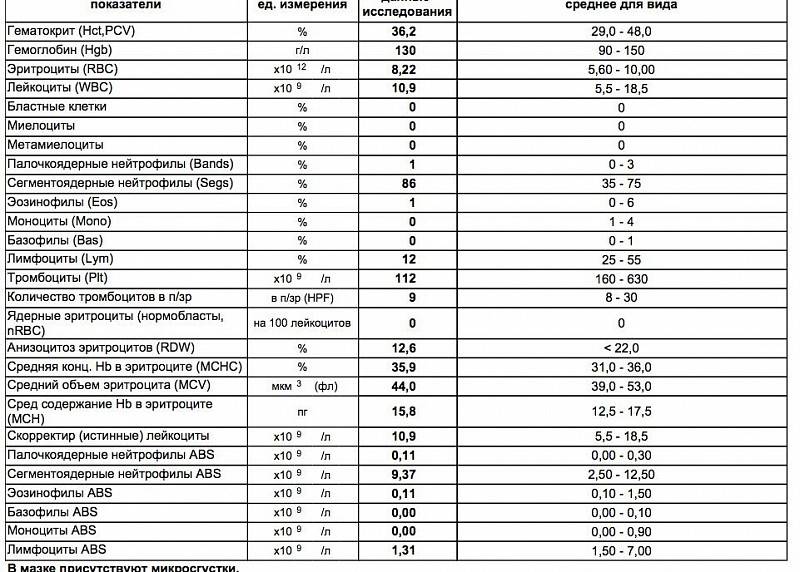
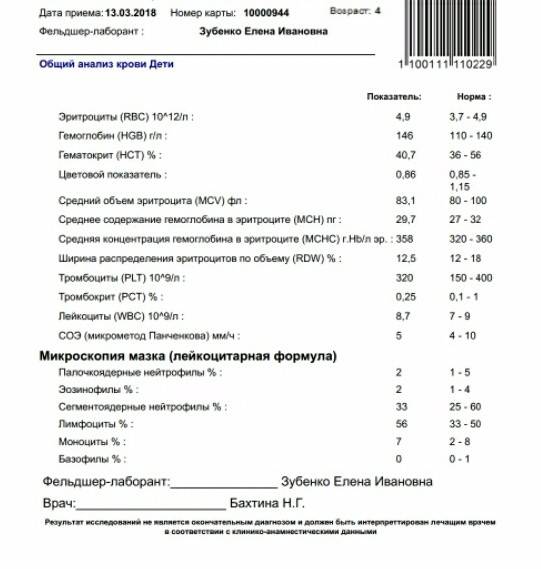
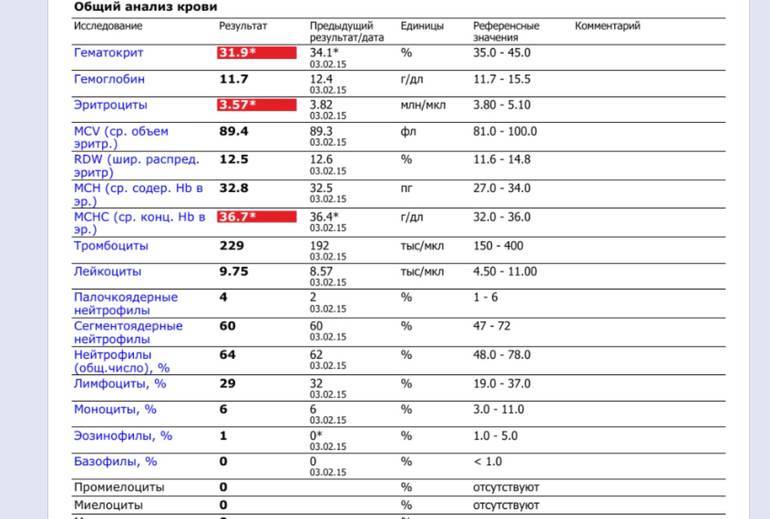
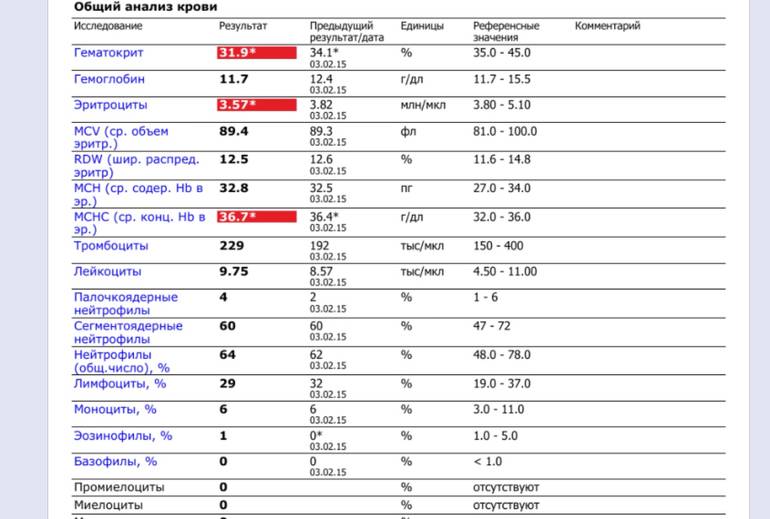
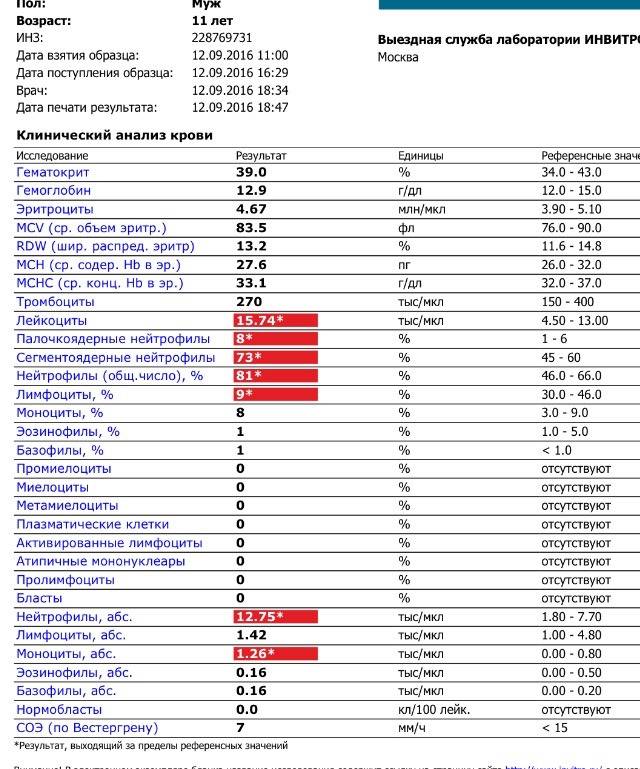
Где именно в ОАК указано количество нейтрофилов?
Это зависит от того, какой у Вас бланк.
Если бланк старого образца (такие обычно пишут, когда лейкоцитарную формулу в ОАК считают “вручную”, под микроскопом), то на обороте бланка Вы увидите такую картину:
Здесь лейкоциты – абсолютное число, а эозинофилы, нейтрофилы, лимфоциты и моноциты – относительные, то есть проценты от общего количества лейкоцитов. Именно поэтому их сумма всегда равняется 100.
То есть в этом анализе 23% нейтрофилов.
Чтобы оценить абсолютное количество – составим простую пропорцию.
Всего лейкоцитов 8,3 Г/л
это 100%
Из них нейтрофилов – 23%
8,3 = 100%
х = 23%
Произведение крайних членов пропорции всегда равно произведению средних. А значит:
х = (23*8,3)/100
х = 1,9 Гл
Удобнее смотреть на нейтрофилы, переведя их в “клетки на микролитр крови”, то есть умножив на 1000.
1,9 Гл = 1900 кл/мкл
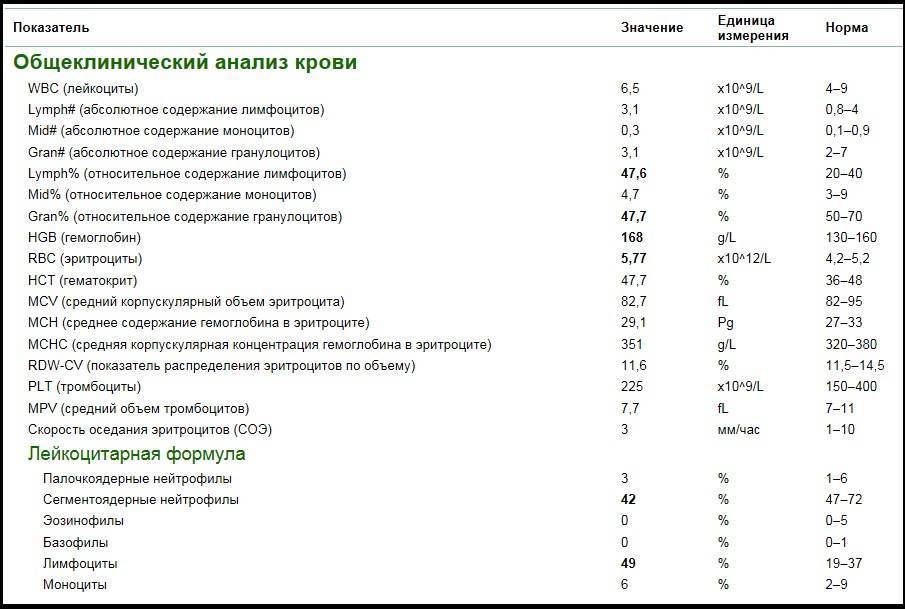
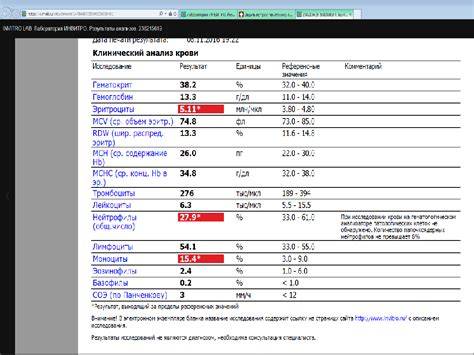
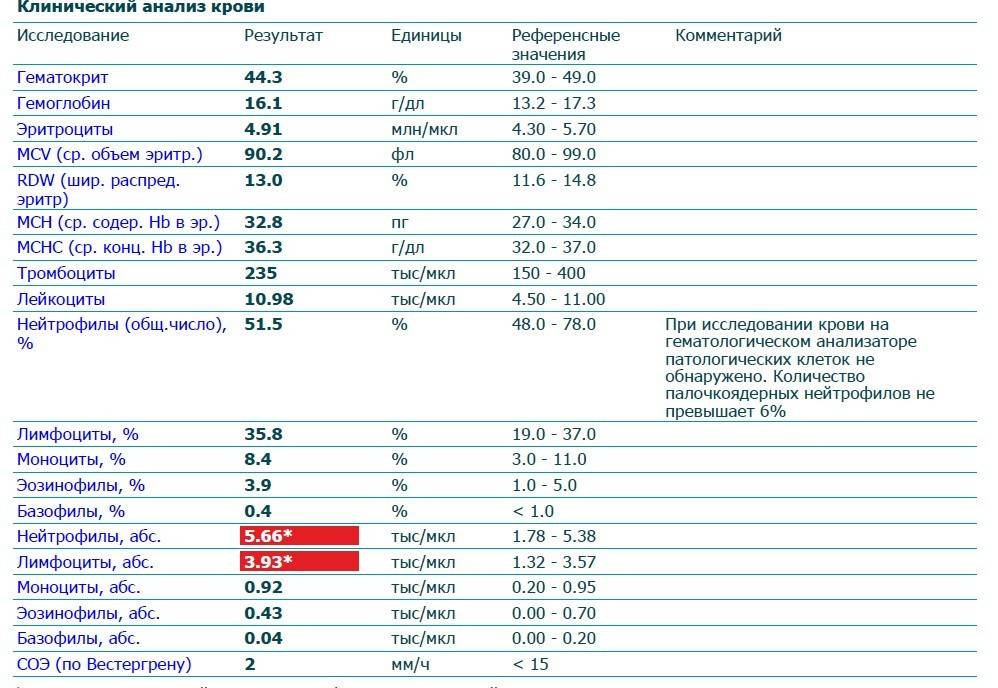
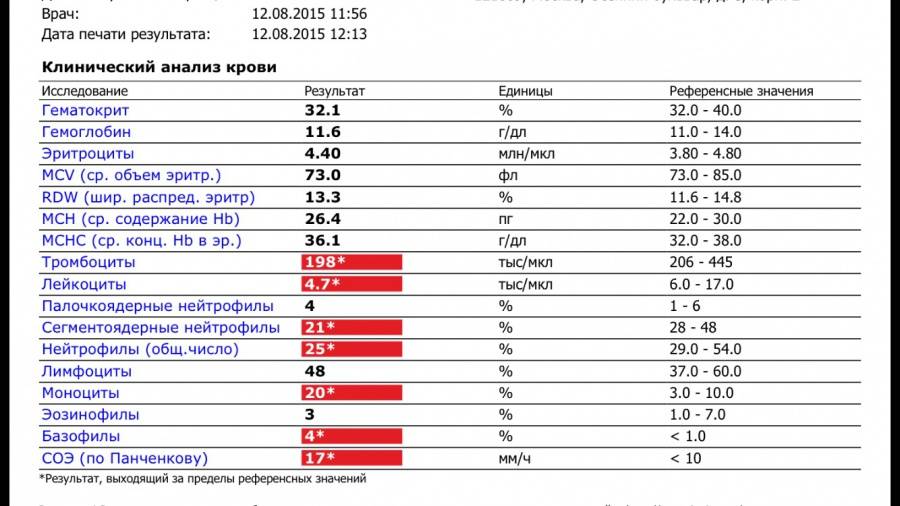
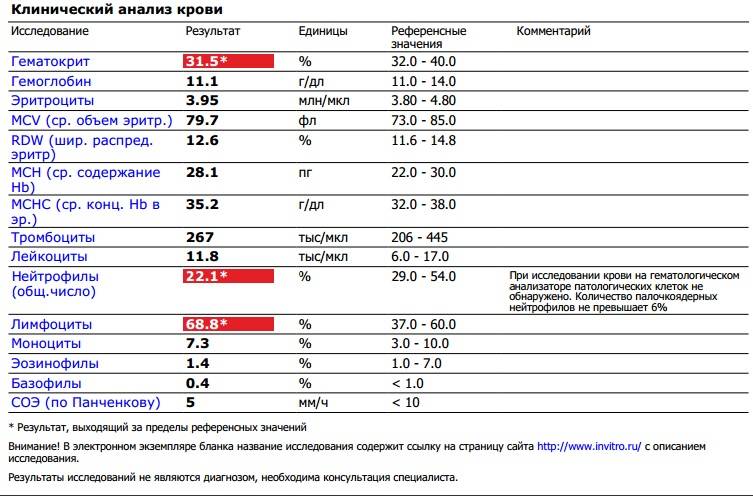
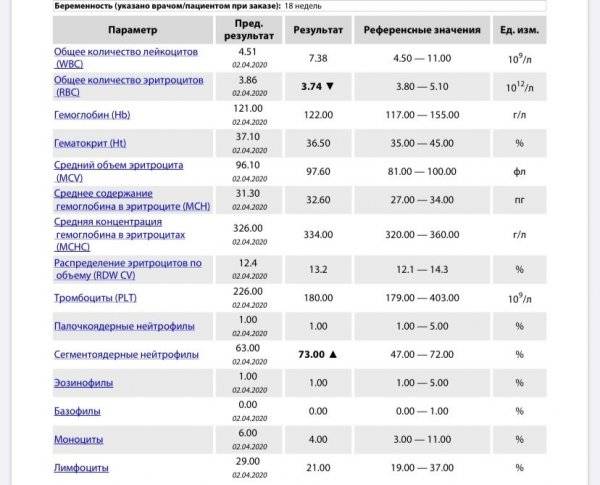
Если же у Вас перед глазами бланк из автоанализатора, но в нем нейтрофилы уже посчитаны автоматически, как в относительных величинах (в процентах), так и в абсолютных:
Лейкоцитов (белых кровяных клеток, white blood cells, WBC) здесь 4,2 Гл, из них 42,8% – нейтрофилов
Это 1,8 Гл, или 1800 кл/мкл нейтрофилов.
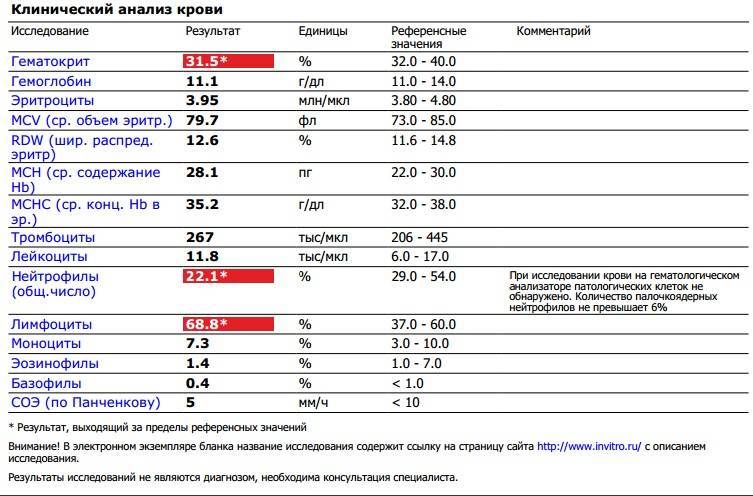
Здесь лейкоцитов 12,3 Гл
Нейтрофилов 48,7%, то есть 6000 кл/мкл
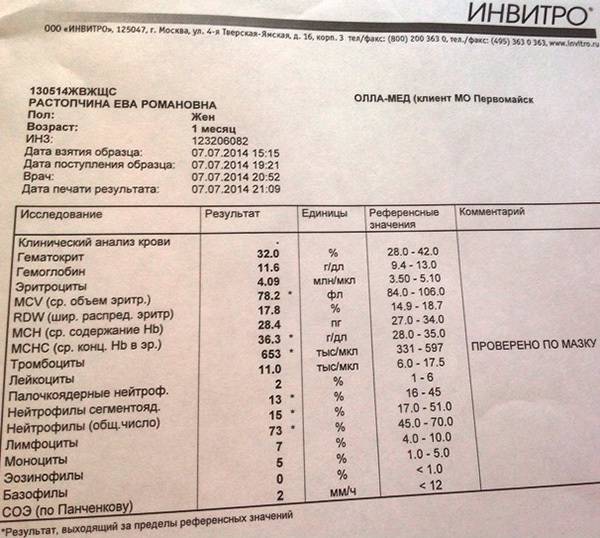
Обратите внимание, что в данных примерах (1 и 2) указанные нормы относятся ко взрослому человеку, и не подходят к детям. Так бывает нередко
Поэтому не пытайтесь ориентироваться на нормы на бланке, не посоветовавшись с врачом, даже если автоанализатор пометил их стрелочкой вниз (↓) или звездочкой (*).
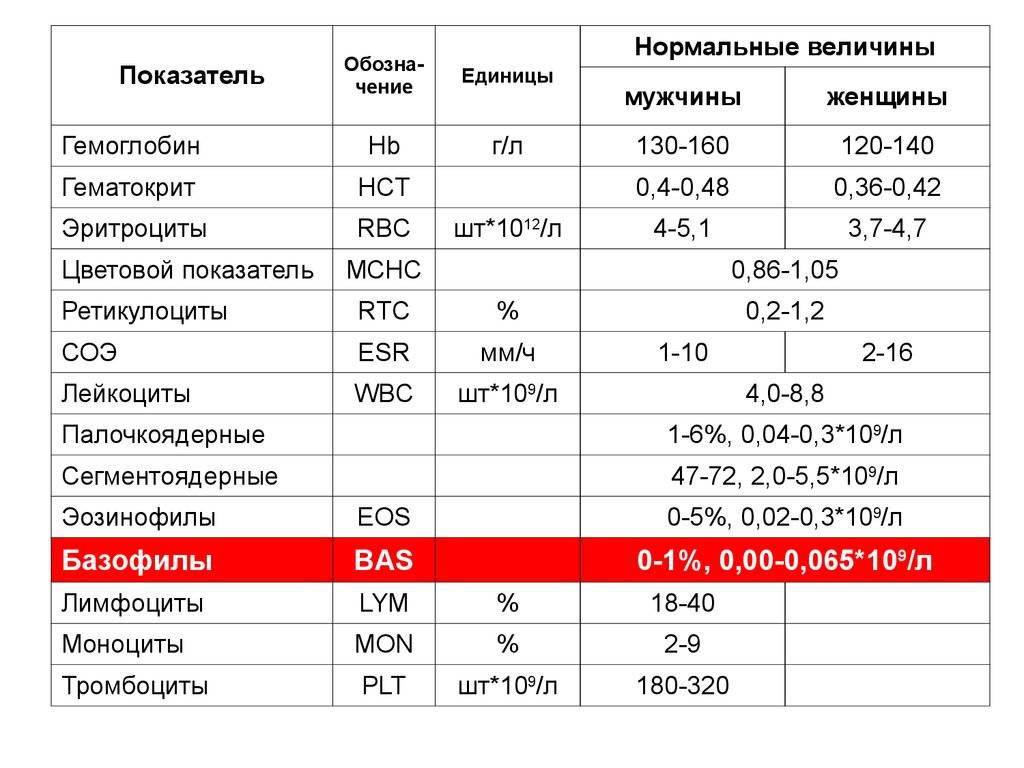
Аббревиатура
Сейчас на бланках с результатом анализов в основном используют англ. аббревиатуры. Давайте пройдемся по основным показателям и разберем, что они значат.
WBC — white blood cells — белые кровяные тельца — Лейкоциты;
- RBC — red blood cells — красные кровяные тельца — Эритроциты;
- HGB — hemoglobin — Гемоглобин;
- HTC — hematocrit — Гематокрит;
- MCV — mean corpuscular volume — Средний объем эритроцитов;
- MCH — mean concentration hemoglobin — Среднее содержание гемоглобина в эритроците;
- MCHC — mean corpuscular hemoglobin concentration — Средняя концентрация гемоглобина в эритроците;
- RDW — red cell distribution — Индекс распределения эритроцитов;
- PLT — platelets — Тромбоциты;
- MPV — mean platelets volume — Средний объем тромбоцитов
- PTC — Thrombocrit — Тромбокрит.
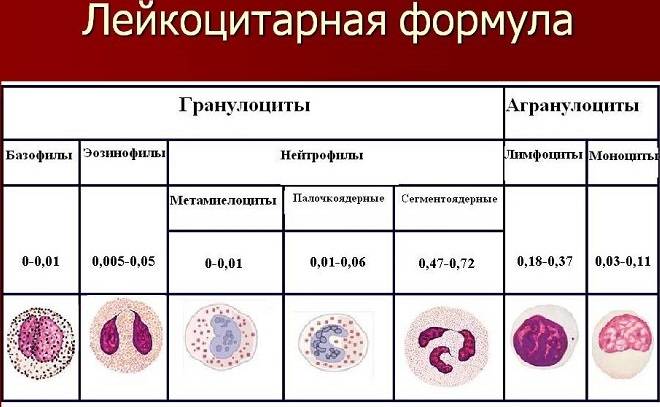
Отдельным блоком идет лейкоцитарная формула
Это более детальная информация о тех самых WBC из предыдущего блока.
Лейкоциты в крови очень разные. Все они в целом отвечают за иммунитет, но каждый отдельный вид за разные направления в иммунной системе: за борьбу с бактериями, вирусами, паразитами, неспецифическими чужеродными частицами. Поэтому врач всегда смотрит сначала на общий показатель лейкоцитов из перечня выше, а затем на лейкоцитарную формулу, чтобы понять, а какое звено иммунитета нарушено.
Обратите внимание, что эти показатели обычно идут в двух измерениях: абсолютных (абс.) и относительных (%). Абсолютные показывают, сколько штук клеток попало в поле зрения, а относительные — сколько эти клетки составляют от общего числа лейкоцитов
Это может оказаться важной деталью — например, в абсолютных цифрах лимфоциты вроде как в пределах нормы, но на фоне общего снижения всех лейкоцитов — их относительное количество сильно выше нормы. Итак, лейкоцитарная формула. Абсолютные показывают, сколько штук клеток попало в поле зрения, а относительные — сколько эти клетки составляют от общего числа лейкоцитов
Это может оказаться важной деталью — например, в абсолютных цифрах лимфоциты вроде как в пределах нормы, но на фоне общего снижения всех лейкоцитов — их относительное количество сильно выше нормы. Итак, лейкоцитарная формула
Абсолютные показывают, сколько штук клеток попало в поле зрения, а относительные — сколько эти клетки составляют от общего числа лейкоцитов
Это может оказаться важной деталью — например, в абсолютных цифрах лимфоциты вроде как в пределах нормы, но на фоне общего снижения всех лейкоцитов — их относительное количество сильно выше нормы. Итак, лейкоцитарная формула
NEU (% и абс.) — Neutrophil —Нейтрофилы;
- LYMP (% и абс.) — Lymphocyte — Лимфоциты;
- MONO (% и абс.) — Monocytes —Моноциты;
- EO (% и абс.)— Eosinophils — Эозинофилы;
- Baso (% и абс.) — Basophil —Базофилы.
Норма
Норма у детей данных клеток в анализе крови следующая:
- от рождения и до года – 1-9%;
- от 2 до 7 лет – 2-6%;
- с 8 до 12 лет – 2,5-7%;
- подростковый возраст – 1-7%.
У взрослых количество нейтрофилов в организме должно быть не больше 1%. Однако норма у женщин при беременности несколько выше, но это несущественно. При большом отклонении от допустимого показателя следует обратиться к врачу за консультацией, а не проводить лечение самостоятельно. Как правило, нейтрофилы повышены при беременности не более чем на 1%.
В более редких случаях, но такое все же встречается в медицинской практике, нейтрофилы отсутствуют вовсе. Это является врожденным заболеванием и влечет за собой крайне негативные последствия.
Профилактические мероприятия и прогнозы
Специфические меры профилактики подобного нарушения отсутствуют. Неспецифическая профилактика заключается в оценки риска возникновения генетической мутации у будущего ребенка. Для этого необходимо обратиться за консультацией к врачу-генетику в специализированном центре. Беременным женщинам рекомендовано проведение следующих видов исследования:
- Кордоцентеза под контролем ультразвукового исследования – данная диагностическая дородовая методика является инвазивной, позволяющей исследовать пуповинную кровь. Для этого врач делает пункцию через область передней брюшной стенки. Данная методика не является обязательной и может быть задействована только в случае выявления комплекса факторов риска.
- Амниоцентеза – методика дородового инвазивного диагностирования, которая заключается в исследовании образца полученных околоплодных вод. Клетки жидкости подвергают биохимическим, ферментным и молекулярно-генетическим исследованиям.
- Хорио- или плацентоцентеза с последующим проведением кариотипирования.
Для того, чтобы предотвратить спонтанные мутации беременная женщинам должна воздерживаться от алкоголя, наркотические веществ, табака, химикатов, определенных групп лекарственных средств, ионизирующего излучения.
Прогнозы для пациентов с различными формами заболевания различны:
- При развитии синдрома Костмана прогноз неблагоприятен. Большая вероятность летального исхода при выявлении заболеваний, устойчивых к воздействию антибактериальных препаратов широкого спектра действия.
- Циклические формы и синдром «ленивых лейкоцитов» отличаются более благоприятным прогнозом: своевременная диагностика и подбор соответствующей схемы качественного лечения сводит к минимуму риск развития угрожающих жизни состояний.
Какие показатели считаются нормой для детей?
У взрослых и детей нормальные показатели нейтрофилов различны. Нормативное значение у ребенка зависит от его возраста. Если в результате анализа показатель соответствует норме, это говорит о хорошей защите организма ребенка и о том, что его иммунитет справляется со своей задачей.
При клиническом лабораторном исследовании вычисляется абсолютная величина — число нейтрофильных гранулоцитов в крови малыша. Так педиатр точно определит причину отклонения и подберет оптимальное лечение.
Наибольший показатель клеток характерен для грудничков не старше 1 года. Обусловлено это незрелостью маленького организма и его адаптацией к новой среде. По мере роста ребенка их число снижается, к четырнадцати годам приравнивается к нормальному значению взрослого человека. Нормы нейтрофильных гранулоцитов у детей представлены в таблице.
ЧИТАЕМ ТАКЖЕ: какая норма лейкоцитов в моче у детей?
| Возраст ребенка | Нейтрофилы, % | |
| Палочкоядерные | Сегментоядерные | |
| У новорожденного до 1 месяца | 3-17 | 45-80 |
| У грудничка до 12 месяцев | 0,5- 5 | 15-45 |
| У ребенка младше 13 лет | 0,7-5,1 | 35-62 |
Показания к назначению анализа на лейкоциты
Так как лейкоцитарный анализ проводится в рамках общего анализа крови, на регулярной основе его проходит каждый человек, следящий за своим здоровьем. К таким людям относятся и беременные: при отсутствии каких-либо признаков заболеваний, они подвергаются данному исследованию регулярно, дабы заблаговременно можно было выявить заболевания и отклонения в развитии беременности.
Помимо диспансеризации, анализ сдается при госпитализации и перед операционным вмешательством, дабы провести базовое обследование и получить информацию об общем состоянии организма. В рамках постановки диагноза общий анализ назначается при подозрениях на воспалительные процессы в организме, паразитарные инвазии, инфекционные заболевания и аллергические реакции. Определенные изменения в лейкоцитарном составе могут свидетельствовать об онкологии и послужить поводом для более глубокого исследования.
Также этот анализ применяется для оценки качества лечения, по составу крови определяется эффективность нынешней медикаментозной терапии: возможно, выбранный план не помогает и нуждается в корректировке.
Нужна ли подготовка к анализу?
Если пациент желает получить достоверный результат исследования крови, то необходимо подготовиться. Тем более что правила очень простые.
Кровь сдаётся натощак. Дети до года не должны кушать в течение 30 – 40 минут до забора крови
Постарше – 3- 4 часа.
Перед сдачей крови важно сохранять эмоциональное спокойствие.
Уровень физической активности также имеет значение. Не нагружайте себя или ребёнка тренировками, спортивными мероприятиями
Даже беготня по коридору больницы может сказаться на результатах.
Бывают ситуации, когда лекарства влияют на результаты. Если пациент принимает что-либо, следует оповестить врача, чтобы он учёл это при расшифровке результатов исследования.
Повышенные нейтрофилы в крови у ребенка
Увеличение концентрации нейтрофилов в крови или нейтрофилия — у ребенка может быть обусловлено очень многими причинами. Это может быть связано с заболеванием, приёмом некоторых лекарственных препаратов (например, системных кортикостероидов), отравлениями.
Причины увеличения палочкоядерных нейтрофилов
Палочкоядерные нейтрофилы являются не до конца созревшими клетками, содержание которых в лейкоцитарной формуле не превышает 6%. Превышение этой цифры свидетельствует об активации костномозгового кроветворения, что может встречаться при следующих состояниях:
- Болезни мочевыводящих путей: цистит, пиелонефрит, обострение мочекаменной болезни.
- Ожоги различной степени.
- Болезни бронхиального дерева и лёгких: трахеит, бронхит, пневмония, бронхоэктатическая болезнь и т.д.
- Болезни уха, горла и носа: тонзиллит (ангина), воспаление придаточных пазух носа (гайморит, фронтит, этмоидит). Иногда возможно воспаление всех пазух одновременно – пансинусит.
- Наличие флегмон, абсцессов разной локализации (например, паратонзиллярный абсцесс).
- Болезни крови со злокачественным течением (лейкозы).
- Туберкулёз.
Причины увеличения сегментоядерных нейтрофилов
Сегментоядерные гранулоциты являются полностью созревшими клетками, которые принимают на себя основной удар во время встречи с чужеродными микроорганизмами. Именно эти клетки осуществляют фагоцитоз и отвечают за клеточный иммунитет в организме. Повышение сегментоядерных клеток происходит при следующих состояниях:
- Интоксикации различного происхождения;
- Глистные инвазии. В данном случае в крови будет также наблюдаться эозинофилия – увеличение процентного соотношения эозинофилов.
- Сахарный диабет, особенно при развитии осложнений.
- Системные заболевания (ревматизм, системная красная волчанка и т.д.)
- Бактериальные инфекции различной локализации.