Лечение
Лечение назначает врач после полноценной диагностики, которая позволяет определить причину таких явлений. Если закатывание глаз возникает на фоне нейроинфекции, то понадобится лекарственная терапия. Если такой вид инфекции связан с чрезмерным применением медикаментов, то врач определяет другой метод лечения.
Возникновение таких неприятных симптомов в первые дни жизни малыша считается нормальным. Но игнорировать это не стоит. Врачи рекомендуют тренировать зрение для нормализации их функции. С ребенком надо постоянно заниматься упражнениями с яркими игрушками. Это поможет быстрее развить фокусирование на определенном предмете. Кроме этого, укрепляются глазные мышцы. Со временем закатывание глаз проходит окончательно.
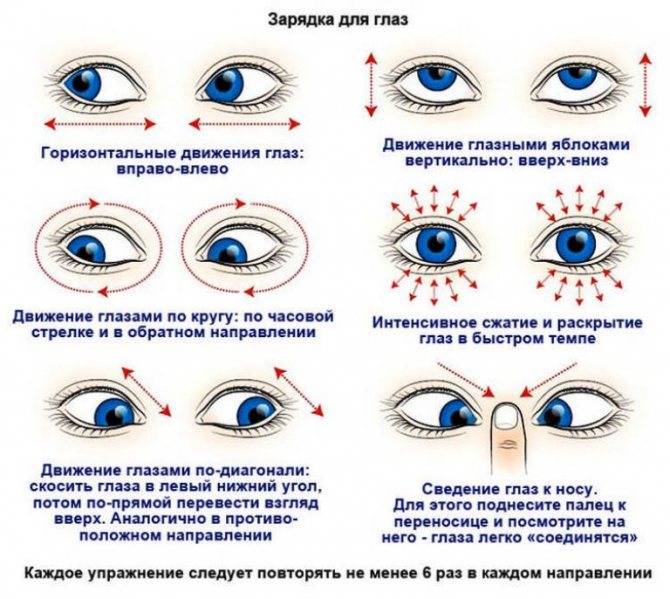
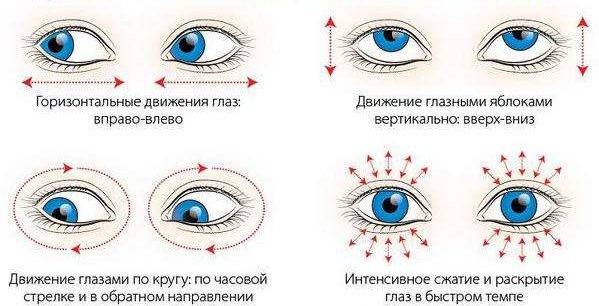
Кроме основных методов терапии, дополнительно назначают гимнастические упражнения. Она подходит для детей от 3-х лет и взрослых. Упражнения помогают укрепить мышцы глаз и нормализировать функцию зрительного аппарата. Она состоит из таких процедур:
- вращать глазными яблоками сначала против часовой стрелки, а потом наоборот;
- часто моргать;
- сильно смыкать веки, а затем расслаблять их.
Дети, которые страдают от таких проявлений, нуждаются в специальном уходе. Им необходимо делать расслабляющие массажи, различные упражнения для укрепления мышц всего организма. Кроме этого, полезными будут занятия в бассейне. Дополнительно могут назначать физиотерапевтические процедуры, которые безопасно действуют на детский организм
Если причина скрывается в проявлении нервного тика, следует уделить внимание эмоциональному состоянию. Следует избегать нервного напряжения и переутомления
Кровоизлияния в сетчатку
Кровоизлияния в сетчатку не являются патогномоничным симптомом бытовых травм с применением насилия, но по обширности и тяжести клинического течения часто превосходят кровоизлияния, возникающие при обычных травмах. Существуют два механизма образования кровоизлияний:
- повышение интравенозного и внутриглазного давления;
- интенсивное сотрясение с последующим торможением.
Встречаются кровоизлияния любого типа:
- кровоизлияния в стекловидное тело с преретинальной локализацией;
- эпиретинальные кровоизлияния;
- кровоизлияния различной давности;
- перимакулярные складки с кровоизлияниями в сетчатку, имеющие вид приподнятых складок сетчатки и сосудистой оболочки в форме дуги (симптом, характерный для травмы с применением насилия);
- кровоизлияния в любой слой сетчатки.
Птоз верхнего века у ребенка: лечение хирургическими методами
В случаях, когда другие способы лечения не дали желаемых результатов или совсем не способны помочь, назначают лечение хирургическим способом.
Смысл устранения птоза у новорожденного операцией заключается в закреплении мышцы, отвечающей за работу верхнего века, к лобной мышце. Таким способом удается немного увеличить его подвижность, однако визуально дефект не будет исправлен полностью. Вместе с тем такая операция значительно облегчает состояние маленького пациента, а его восстановление не занимает много времени: реабилитационный период длится буквально считанные дни.
Другой вид операции более сложный, но и более эффективный. Он заключается в резекции мышцы, которая отвечает за подвешивание верхнего века в поднятом состоянии. Во время данной операции хирург делает надрез, который открывает доступ к мышце, после чего ее укорачивают. После того как надрез заживет, мышца начинает правильно функционировать: с ее помощью происходит подъем и удержание века.
Рубец зашивают косметическим швом, поэтому после восстановления он почти незаметен. Швы снимают через 5 дней, реабилитационный период длится около двух недель. Единственный минус такой операции — сложность: ее способен провести только очень опытный хирург.
Также стоит отметить, что браться за проведение операции новорожденному, специалист решится вряд ли — обычно ее проводят взрослым и детям более старшего возраста.
Существует еще один вид оперативного вмешательства — установка дупликатуры апоневроза мышцы. Во время такой операции выполняется укорачивание мышцы, отвечающей за поднимание и опускание века, что возвращает пациенту возможность видеть предметы обоими глазами. Это самая сложная операция, ее проводят в специализированных клиниках и только взрослым пациентам.
Лор-патологии
Воспалительные патологии верхних дыхательных путей или органов слуха объясняют, почему ребенок заводит глаза вверх. У малыша сильный дискомфорт, горло боли, нос заложен, плохая слышимость.
Свой дискомфорт выражает мимикой. Например, закатыванием глазок. После излечения болезни симптом пройдет самостоятельно. Лечить конкретно данный признак нет необходимости, поскольку при ЛОР-заболеваниях он считается нормой.
Но обследовать ребенка лишним не будет, особенно при частом появлении симптома.
Зрение можно восстановить без операции
Безоперационное лечение глаз за 1 месяц…
>
Врожденная катаракта
Катаракта глаза бывает врожденной и приобретенной.
Врожденное помутнение хрусталика, по данным врачей, составляет свыше 50% всех врожденных глазных дефектов и считается одной из главных причин плохого зрения и слепоты у детей раннего возраста. В зависимости от того, сколько глаз затрагивает данная патология, она может являться двусторонней или односторонней.
По локализации помутнения она делится на несколько видов:
- слоистая — является самой распространенной, затрагивает несколько слоев хрусталика от ядра до периферии, всегда оказывает существенное влияние на качество зрения;
- ядерная — затрагивает оба глаза и почти всегда носит наследственный характер, в большинстве случаев сильно снижает зрение (до 0,1);
- капсулярная — для нее характерно помутнение задней или передней капсулы хрусталика, снижение остроты зрения напрямую зависит от степени помутнения капсулы. Может возникать у ребенка из-за болезни беременной матери или внутриутробного воспаления;
- полярная — при таком типе врожденной катаракты помутнение затрагивает два глаза, распространяется не только на капсулы, но и на вещество хрусталика у заднего или переднего полюса. Влияние на зрение зависит от формы и размера помутнения;
- полная катаракта, при которой помутнение распространяется на весь хрусталик, почти всегда является двусторонней. Ребенок в данном случае ничего не видит, но может испытывать светоощущения. Полная катаракта может развиться еще в материнской утробе или в первые недели после появления на свет. Нередко сочетается с косоглазием, нистагмом, микрофтальмом и другими дефектами развития зрительных органов;
- осложненная катаракта возникает из-за тяжелых заболеваний или инфекций (вирусная краснуха, диабет). Обычно сопровождается другими врожденными пороками развития: глухотой, пороком сердца и т.п.
Детям, появившимся на свет с врожденным помутнением хрусталика, врачи рекомендуют как можно раньше провести оперативное лечение. Если этого не сделать своевременно, ребенок может получить пожизненную слепоту.
Поскольку на первом году жизни зрительная функция малыша только формируется, глаз с мутным хрусталиком становится невосприимчив к изображению, и световые лучи перестают стимулировать сетчатку. Вот почему при запущенной форме врожденной катаракты зрение может не восстановиться даже после операции. Чтобы сохранить зрительную функцию, офтальмологи рекомендуют удалять помутневший хрусталик в течение двух месяцев после рождения.
Главным отличием врожденной катаракты от приобретенной является непрогрессирующая форма.
Как это выглядит у ребенка
Закатывание глаз, в большинстве случаев, происходит у грудничка при засыпании. Это выглядит как уход радужки под верхнее веко, при этом заметной остается только белая склера. Глаза в это время полуприкрыты, но зрачка не видно, только белая полоска.
Опытные мамы понимают, что когда зрачок начинает уползать вверх, ребенок готов уснуть, начинает дремать. Хотя зачастую это выглядит, будто грудничок гримасничает и улыбается. Иногда веки остаются слегка прикрытыми и во сне, оставляя заметным только белок. Некоторые родители пугаются, считают, что малышу плохо, так как это похоже на закатывание глаз при потере сознания.
Какие бывают отеки века?
Опухать может как нижнее, так и верхнее веко у ребенка. В чем разница? Существенной нет, но все же офтальмологи выделяют некоторые причины, по которым происходит отек либо над глазом, либо под ним. Если опухло верхнее веко, то возможно в подкожном слое скопилась жировая ткань. Также отек верхнего века сигнализирует о заболеваниях пищеварительной системы, хронической болезни почек или сердца. Причины могут крыться и в аллергических реакциях, проходящих в организме.
Вышеперечисленные причины провоцируют и отек нижнего века глаза. Однако есть мнение, что отек века (нижнего) считается одним из признаков проблем с сердечно-сосудистой системой или щитовидной железой.
Закатывание глаз у детей от 1 года
Если закатывание зрачков не сопровождается другими симптомами, то не стоит беспокоиться. Скорее всего, это нормальное явление, которое проходит самостоятельно с возрастом. Родители должны беспокоиться, если возникают сопутствующие симптомы:
- неспокойный сон;
- ребенок часто плачет, особенно в ночное время;
- чрезмерное возбуждение.
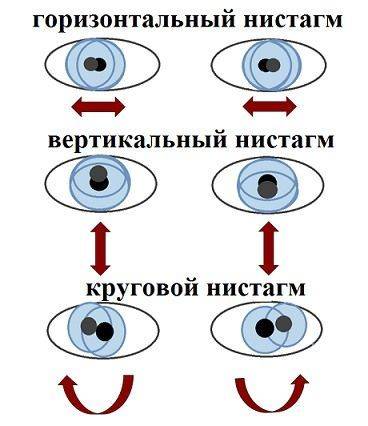
Если зрачки при этом опущены в низ, то это может быть признаком нистагма. Глазные яблоки двигаются в разные стороны. Кроме этого, могут возникать судороги, неконтролируемое моргание. Сопровождается нервным тиком. Данная патология разделяется на три вида: вращательный, горизонтальный, вертикальный.
Такие признаки могут также возникать при неврологических патологиях:
- психоэмоциональные расстройства;
- воспаление коры головного мозга и его структур;
- интоксикация токсическими веществами и лекарственными препаратами;
- гидроцефалия;
- нейроинфекция;
- лихорадка;
- генетические мутации;
- нарушение мышечного тонуса.
Основные причины закатывания глаз у детей от 1 года:
- приступ эпилепсии;
- синдром Грефе;
- нарушение правильного расположения глазных яблок.
Неправильное положение глаз сопровождается болезненными ощущениями. Может возникнуть в качестве осложнений ЛОР заболеваний, офтальмологических патологий, невритах лицевого и троичного нерва. После устранения основного заболевания можно нормализировать состояние ребенка.
Синдром Грефе имеет свойство передаваться по наследству. Причина может скрываться в родовых травмах, заболеваниях в период беременности. Патология проходит самостоятельно в течение месяца, после родов.
Почему ребенок часто моргает глазами: распространенные причины
Некоторые родители сталкиваются с тем, что ребенок начинает быстро моргать, сжимая при этом веки. Зачастую он испытывает дискомфорт, связанный с необходимостью щуриться. Многие ошибочно считают, что причина появления этой проблемы кроется в чрезмерных зрительных нагрузках, и стараются максимально оградить малыша от компьютера, телевизора, планшета и прочих гаджетов.
На самом деле, существует целый ряд факторов, которые могут вызвать бессознательное активное закрытие век. Поэтому достоверно сказать, почему ребенок часто моргает, можно только после проведения комплексного обследования. Сперва необходимо обратиться к врачу-офтальмологу и проверить состояние зрительной системы маленького пациента. Если окажется, что явных патологий нет, следует обратиться к невропатологу. Это связано с тем, что причины активного моргания могут быть вызваны не только дисфункцией органов зрения, но и с некорректной работой нервной системы.
Если патология наблюдается неоднократно или длится продолжительное время, это может сигнализировать о наличии проблем со здоровьем малыша. Поэтому следует своевременно обратиться к специалисту, пройти обследование и подобрать правильный курс лечения.
Ребенок часто моргает: причины этого явления
- Различные заболевания глаз;
- Усталость органов зрения из-за чрезмерной зрительной нагрузки (при длительном времяпровождении за телевизором, компьютером или планшетом);
- Аллергические реакции, в том числе аллергический конъюнктивит;
- Осложнения, вызванные серьезными вирусными заболеваниями (гриппом, ОРЗ);
- Усталость, психические перегрузки;
- Черепно-мозговая травма, сотрясение мозга;
- Побочный эффект от принятия медикаментов;
- Нервный тик. В данном случае, кроме активного моргания, наблюдается непроизвольное подергивание века.
Как правило, самостоятельно определить причину появления этой проблемы достаточно сложно. Если состояние продолжается непрерывно несколько дней, следует посетить педиатра, который направит Вас к специалистам узкого профиля, — врачу-офтальмологу или неврологу.
Врожденный птоз верхнего века
Врожденный птоз возникает у новорожденных в случае предрасположенности малыша к наследственным заболеваниям. Иногда птоз у малыша может возникнуть даже в случаях, когда у родителей птоз протекал в слабой форме. В редких случаях у новорожденного развиваются следующие патологии, сопровождаемые опущением верхнего века:
- Пальпебромандибулярный синдром: во время него при движении жевательных мышц происходит движение верхней складки века.
- Синдром Горнера врожденного характера: он сопровождается опущением верхнего века, разным цветом глаз, западанием глазного яблока и практически полным отсутствием реакции зрачка на свет.
- Блефарофимоз: патология генетического характера, при которой глазная щель слишком маленькая, а мыщцы, отвечающие за работу верхних век, недоразвиты.

Все эти заболевания называют псевдоптозом. При каждом из них избыточные кожные складки нависают над глазом, но веки при этом остаются поднятыми. Сами по себе лечения они не требуют, однако к нему прибегают в случаях, если у подросшего ребенка они вызывают дискомфорт.
Лечение
Основным направлением лечения синдром «сухого глаза» является замещение дефицита слезной жидкости, увлажнение глазной поверхности и стабилизации слезной пленки (использование препаратов искусственных заменителей слезы). Препараты искусственной слезы отличаются в основном вязкостью и вариантом химического состава. Легкие клинические формы ССГ требуют закапывания препаратов низкой вязкости, среднетяжелые и тяжелые компенсируются препаратами средней вязкости, гелевыми формами.
В зависимости от степени тяжести синдром «сухого глаза» также применяют местно иммунотропные, противовоспалительные, антибактериальные препараты.
Также возможно хирургическое лечение. Выполняется обтурация слезоотводящих путей глаза. Показаниями к обтурации слезоотводящих путей служат: существенное снижение слезопродукции, выраженные ксеротические изменения роговицы («нитчатый» кератит, ксеротическая язва и др.), потребность в частых (более 6 -7 раз в сутки) инстилляциях препаратов искусственной слезы.
Кроме лечения синдрома «сухого глаза» должно проводиться лечение сопутствующих заболеваний ассоциированных со снижением слезопродукции.
Травмы черепно-мозговых нервов
Повреждения III, IV и VI пары черепно-мозговых нервов часто встречаются при травмах головы. Обычно улучшение наступает без применения специального лечения. Иногда, особенно при параличах и парезах VI пары черепно-мозговых нервов, в острой фазе заболевания с успехом используют ботулинистический токсин. При двоении рекомендуют окклюзии и призматические очки и оставляют их по меньшей мере в течение 6 месяцев после стабилизации косоглазия, до проведения любого хирургического вмешательства. Проводят окклюзию неповрежденного глаза, пытаясь сохранить движения глаза при наличии пареза и, таким образом, избежать последующей контрактуры прямых мышц.
Травматическая нейропатия зрительного нерва
Может быть обусловлена отрывом зрительного нерва от глазного яблока, поражением зрительного нерва при переломах орбиты, ишемическим повреждением, связанным с расстройством кровоснабжения или кровоизлиянием в оболочки зрительного нерва. Диагноз ставят на основании ультразвукового исследования или визуализации неврологических исследований, зрачковых симптомов и осмотра глазного дна. Могут быть эффективны стероидная терапия в высоких дозах и декомпрессия канала зрительного нерва.
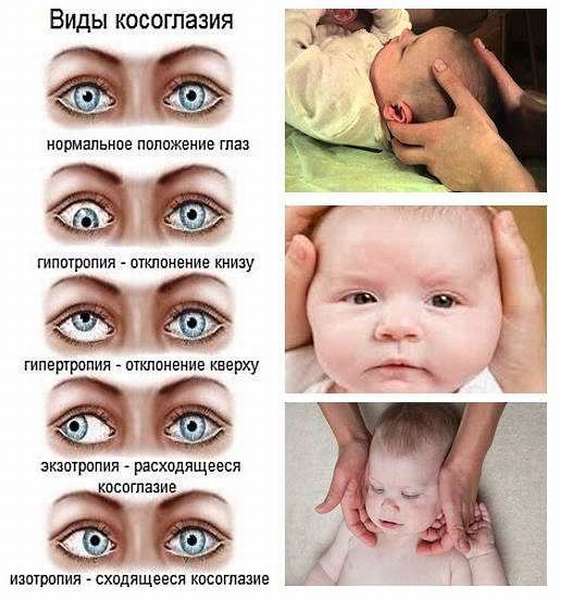
Какие типы косоглазия бывают?
В норме оси обоих глаз человека должны быть параллельны. Если у малыша отмечается несимметричный взгляд, можно говорить о косоглазии, которое, в свою очередь, делится на типы. Оно бывает горизонтальным, вертикальным и комбинированным.
Типы косоглазия:
горизонтальное косоглазие — глазки могут сходиться к переносице или наоборот, расходиться, тяготея к височной зоне;
вертикальное косоглазие — глазная мышца в этом случае не может удерживать глаз и он отклоняется вверх или вниз;
комбинированное — это вертикально-горизонтальное поражение глазодвигательного аппарата;
паралитическое и содружественное — при паралитическом недуге отмечается паралич одной или нескольких двигательных мышц глаза, а при содружественном глазные яблоки сохраняют свою подвижность без паралича, парезов — это лечится ношением очков, сеансами аппаратной терапии.
Гиперфункция нижней косой мышцы глаза является главной причиной того, что при содружественном косоглазии по сходящемуся типу отмечаются отклонения вверх. Вертикальная девиация сложно поддается лечению и обычно требует оперативного вмешательства. При врожденном косоглазии она диагностируется в 90% случаев.
Среди причин появления преобладают: перенесенные инфекционные заболевания, парез глазной двигательной мышцы, травмы головы. При дальнозоркости наиболее часто отмечается сходящееся косоглазие, а при близорукости — расходящееся.
При альтернирующем косоглазии косят оба глаза периодически. При монокулярном — один глаз. Если болезнь своевременно не диагностировать и не лечить, может развиться амблиопия — синдром «ленивого глаза», когда информация от косящего глаза игнорируется мозгом.
При коррекции очками здоровый глаз необходимо закрывать, чтобы глаз с амблиопией стал фиксирующим. Чтобы он снова включится в работу, косоглазие корректируется очками, в ряде случаев маленькому пациенту рекомендуется операция.
Почему могут болеть глаза?
Боль в глазах может быть вызвана различными причинами и проявляться по-разному. Наиболее часто болят глаза по следующим причинам:
- конъюнктивит (воспаление слизистой оболочки глаза). Боль чаще всего носит режущий характер, возникает ощущение инородного тела или «песка в глазах». Глаза краснеют. Наблюдаются выделения: прозрачные – при вирусном характере конъюнктивита, гнойные – при бактериальном;
- зрительное переутомление. Могут уставать глазные мышцы, и тогда ощущается тупая боль за глазным яблоком. Если работа связана компьютером, к этому может добавляться синдром сухого глаза – ощущение сухости и рези в глазу, сопровождающееся покраснением глаза;
- механическое повреждение роговицы при попадании в глаз твердых частиц пыли, веток, ожогах. Как правило, наблюдаются сильные боли, обильное слезотечение. Повреждение роговицы может иметь серьёзные последствия, вплоть до потери глаза; поэтому, в подобных случаях надо сразу же обращаться к врачу;
- спазм сосудов головы вызывает боль давящего характера в области лба и глазниц. Возможно нарушение зрения в виде «мушек», плавающих перед глазами или световых искр. Глаза хочется потереть руками или закрыть. Такое состояние возникает в результате переутомления или может быть спровоцировано изменениями погоды. Изменение артериального давления в подобных случаях обычно показывает отклонение от нормы (давление может оказаться как повышенным, так и пониженным);
- мигрень. На фоне головной боли при мигрени может быть и боль в глазу (как правило, в этом случае болит только один глаз). Боли при мигрени часто сопровождаются тошнотой, рвотой, нарушением восприятия света и звуков, зрительными нарушениями;
- повышенное внутричерепное давление. Скопившаяся избыточная жидкость в желудочках мозга может вызывать тупые распирающие боли или ощущение тяжести в области глаз;
- глаукома. Боль в глазу при глаукоме не является обязательным симптомом. Обычно наблюдается в период острого приступа глаукомы. Связана с повышением внутриглазного давления. Чаще всего появляется во второй половине ночи, под утро. Боль часто сопровождается тошнотой, рвотой. Характерный признак глаукомы – появление радужных кругов вокруг источников света;
- синуситы. Глаза могут болеть при воспалении околоносовых пазух;
- неправильная коррекция зрения. Хроническая усталость глаз может быть следствием неправильно подобранных линз и очков.
Кроме этого причиной того, что болят глаза, могут быть другие воспалительные заболевания глаз, воспалительные заболевания окружающих глаз тканей, невриты (воспаления нервов), опухолевые процессы, некоторые общие заболевания (например, артриты, аутоиммунные заболевания) и т.д.
Причины истинного косоглазия у детей
Каковы причины истинного косоглазия? Болезнь может быть врожденной или приобретенной. Бывает, что ребенок рождается с патологией зрения, но зачастую косоглазие развивается на фоне неврологических заболеваний, а также из-за дальнозоркости или анизометропии (разница рефракции между левым и правым глазом).

Как только ребенок начинает собирать мозаику, играть с конструкторами, зрительная нагрузка повышается, а в это время продолжается рост и формирование оптических структур глаза, формируется бинокулярное зрение.
Провоцирующим фактором для развития истинного косоглазия у детей может стать любой стресс: испуг, травма, инфекционные заболевания, протекающие с многодневной температурой. Если своевременно не начать лечение косоглазия, оно может перерасти в серьезную функциональную патологию. К сожалению, люди с не вылеченным косоглазием воспринимают мир плоским, им недоступно восприятие объема.
Косоглазие у детей — когда стоит беспокоиться?
Если своевременно отправиться на прием к специалисту для полной диагностики, то беспокоиться не придется, потому что ясность диагноза облегчает ход лечения. Обычно косоглазие замечают педиатры на первых осмотрах новорожденного. У младенцев часто диагностируется страбизм — из-за слабых мышц глазкам трудно двигаться согласованно, правильно фокусируясь на предмете.
Чаще всего глаза новорожденных косят от случая к случаю, а не постоянно. Если же родители замечают, что зрительные оси одного, а то и двух глаз ребенка смещены к переносице или смещаются не к ней, а в противоположную сторону — к вискам, причем постоянно, то необходимо отправиться к врачу для обследования и получения консультации.
Профилактика косоглазия в раннем возрасте:
плановые осмотры у офтальмолога;
своевременное лечение сопутствующих глазных патологий — например, детской дальнозоркости;
контроль зрительной нагрузки — необходимо обеспечить хороший уровень освещения игровой комнаты, предлагать малышу крупные игрушки;
ответственное отношение к назначенному окулистом аппаратному лечению, посещение всех сеансов магнитной, лазерной стимуляции.
Симптомы нервного тика
Нервный тик имеет множество симптомов и проявлений. Это заболевание выражается в различных непроизвольных движениях головы, глаз, конечностей, произнесении слов и звуков. Всё это происходит против воли больного, но при этом зачастую он сам уверен в том, что контролирует это состояние. Эти движения носят повторяющийся характер. Они могут усиливаться, например, при стрессе или усталости, а потом совсем исчезать или сводиться к минимуму.
Иногда проявлением нервного тика является выкрикивание неприличных слов и показывание неприличных жестов. Также порой заболевание выражается в зуде, чихании, кашле и тому подобных явлениях, которые не имеют иной причины.
Кроме того, признаком тика может быть повторение за другими людьми их движений, жестов, слов и фраз. Также проявляться это заболевание может и некоторыми иными способами.
Сон
У ребенка, чей возраст старше одного года, глаза могут закатываться во сне в момент засыпания, или, наоборот, перед пробуждением. Это нормально.
С целью профилактики такого явления, как закатывание глаз, необходимо:
Заниматься с младенцем при помощи ярких предметов и игрушек. Они помогают зрению нормально развиваться. Чем чаще тренировать глаза малыша, тем лучше будет фокусировка зрения, что в дальнейшем благоприятно отразится на здоровье его зрительной системы. Проводить гимнастику для глаз. Она включает в себя такие упражнения, как вращение глазами в стороны, частые моргания, плотное смыкание век.
Посещать занятия в бассейне и делать ребенку массаж. Покупать новорожденному яркие погремушки, которые помогут в развитии нормального зрения и слуха, а также будут способствовать концентрации внимания. Проводить физиотерапевтические процедуры, курс массажа, выполнять комплекс упражнений, если глаза у малыша закатываются из-за физической слабости мышц.
Расходящееся косоглазие
Причины косоглазия этого типа зарождаются еще в период внутриутробного развития. При расходящемся страбизме один глаз не двигается, а второй может отклоняться в разные стороны. Это может быть связано с параличом зрительного нерва первого глазного яблока. Ребенок мог бы пожаловаться на двоение изображения. Однако он этого сделать не может, поэтому родители должны понаблюдать за работой органов зрения новорожденного. При страбизме возможна неподвижность одного глаза и неправильная двигательная активность второго. По мере взросления появляются другие признаки. Из-за размытости изображения возникают головные боли, свидетельствующие о большой зрительной нагрузке и невозможности сфокусироваться на каком-либо объекте.
Причины нарушения
В некоторых случаях закатывание глаз у детей и взрослых возникает на фоне развития патологических процессов. Это связано с такими причинами:
- Заболевания ЛОР органов. Воспалительные процессы в ушах и носовых пазухах вызывают болезненные ощущения, которые распространяются на лицевую часть. При этом возникают неприятные симптомы со стороны глаз.
- Нервный тик. Сопровождается подергиванием век и закатыванием зрачка. С таким явлением обычно сталкиваются дети возрастом 4-6 лет. В большинстве случаев это связано с эмоциональным состоянием.
- Повышение внутриглазного давления.
- Приступ эпилепсии.
- В момент засыпания часто маленькие дети закатывают глаза. При этом они могут улыбаться.
Когда необходимо лечить косоглазие и проводить операцию?
При истинном косоглазии, если не удалось достичь стойкого терапевтического эффекта аппаратными методиками, тренажерами, коррекцией очками и упражнениями, необходимо делать операцию. Специалисты рекомендуют её детям с косоглазием до четырех-шести лет. Благодаря новым методикам математического моделирования операции стали менее травматичными, а реабилитационные сроки сократились. По окончании процедуры маленькому пациенту можно будет отправиться домой уже на следующий день.
Что происходит во время операции? Оперировать, в зависимости от причин косоглазия, хирург будет так, чтобы усилить слабую мышцу, поддерживающую глазное яблоко. Либо расслабить ее, если она фиксирует глаз в неправильном положении. Сегодня врачи используют лазерные методики для исправления косоглазия. Эти методы бескровные и щадящие: операции выполняются под местным наркозом, а восстановление занимает около месяца.
Проникающие и непроникающие ранения глазного яблока
Тактика ведения этих больных не отличается от таковой при других повреждениях глаза, за исключением случаев, осложненных наличием внутриглазного или локализующегося за глазным яблоком инородного тела. Подход зависит от природы инородного тела. Большинство инородных тел удаляют посредством микрохирургического внутриглазного пинцета. Металлические инородные тела извлекают большим магнитом, но с внедрением микрохирургической техники этот метод стали использовать реже. Инородные тела орбиты, не обладающие токсическим действием, не всегда нуждаются в удалении и, хотя по существующим правилам, лучше удалить любое инородное тело, маленькие кусочки стекла могут быть оставлены.
Как сделать белки глаз белее
Белые белки глаз многие люди считают показателем красоты и здоровья. Но у большинства склеры глаз покрасневшие и имеют желтовато-серый оттенок. Вначале нужно убедиться, что нет хронических заболеваний печени, почек и обмена веществ, а только потом пытаться придать идеальную белизну глазам.
Отбелить зрительные органы так, как зубы, невозможно, но несколько улучшить ситуацию могут глазные капли, которые суживают сосуды:
- Визин;
- Нафтизин;
- Эмокси-оптик;
- Ирифрин;
- Окуметил.

Все эти лекарственные препараты быстро устраняют воспаление и раздражение. Белки становятся практически идеально белыми, исчезают красные сосуды. Но стоит учитывать, что такие лекарства можно использовать только коротким курсом. Все они вызывают привыкание, за счёт чего эффект сильно снижается.
Избавиться от покраснения и желтизны можно при помощи ряда народных рецептов:
- Хорошо помогает чайная заварка. В её составе есть дубильные вещества, которые благотворно действуют на зрительные органы.
- Можно заварить ромашку и мелису. Такой отвар обладает сильным противовоспалительным и успокаивающим действием.
- К векам на 20 минут прикладывают кружочки свежего огурца. Можно натереть овощ на мелкой тёрке, добавить немного воды и разлить полученную массу в формочки для льда. По утрам ледовыми кубиками протирают область вокруг глазниц.
- Замораживают отвар ромашки и несколько раз в день кубиками протирают веки.
Обязательно стоит пересмотреть образ жизни. В некоторых случаях достаточно хорошо отдохнуть, чтобы состояние нормализовалось.
Птоз верхнего века у новорожденных: лечение без операции
Птоз верхнего века у грудничка может быть вылечен несколькими способами. Выбор оптимального варианта зависит от формы, причин и тяжести протекания заболевания. В каждом случае разрабатывается индивидуальная схема лечения, которая основана на личных особенностях маленького пациента и особенностях патологии.
Первый метод лечения — консервативный. Он подразумевает использование медикаментозных средств, которые оказывают воздействие на пораженную мышцу века. Это эффективно исключительно при легкой форме птоза, во всех остальных случаях консервативное лечение не имеет смысла.
Схема лечения ребенка подбирается на основе формы птоза. Лечение врожденной и приобретенной форм несколько отличается. В общем смысле консервативное лечение подразумевает проведение таких процедур, как лечебная гимнастика, гальванизация, массаж, использование парафиновых аппликаций и применение методов ультравысокочастотной терапии.
Если спустя полгода консервативное лечение не помогло, то оперативного вмешательства избежать не удастся. В случаях, когда птоз верхнего века был спровоцирован другим недугом, сначала избавляются от первопричины, а потом проводят операцию. Грудному ребенку ее назначают только в случае угрозы развития амблиопии; чаще же всего ее проводят детям старшего школьного возраста.
Операции предшествует ношение специального пластыря, который крепится на складку века во избежание развития косоглазия.
Основная цель лечения — восстановление работоспособности зрительного нерва. На него воздействуют с помощью УВЧ-терапии, гальванотерапии и т.д. Иногда врач рекомендует фиксировать пораженное веко специальным пластырем.
Терапия птоза у новорожденных должна быть своевременной, иначе не избежать серьезных последствий. При первых же симптомах опущения верхнего века ребенок должен направиться на обследование к врачу-офтальмологу. Даже незначительное отклонение века от нормального положения может спровоцировать искривление позвоночника (из-за постоянного запрокидывания головы), а также обозначенные выше косоглазие и снижение остроты зрения. Такие осложнения порой вылечить гораздо сложнее птоза верхнего века.
Стоит отметить, что у взрослых пациентов таких серьезных последствий птоза верхнего века не бывает, так как их организм давно окреп и сформировался, а потому заболевание не оказывает на него значительного воздействия.