Введение
гемангиомызолотым стандартомгематоэнцефалический барьер
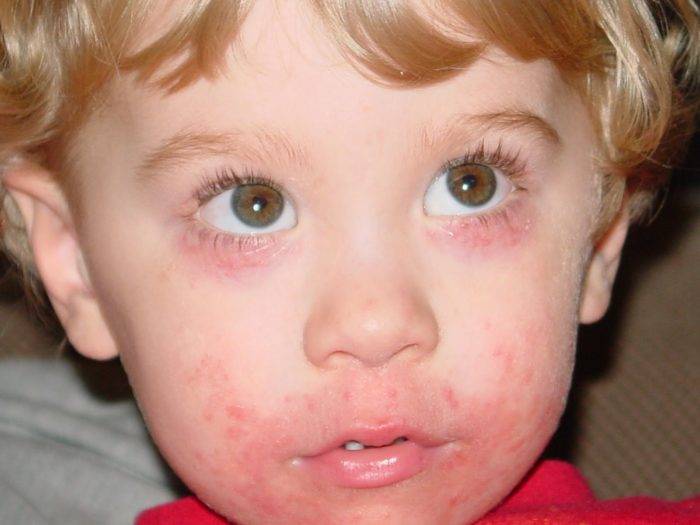
Тем не менее, фармакокинетика и безопасность надолола у детей до конца не изучены, что потенциально делает эту терапию опасной. Токсическое действие антагонистов бета-адренорецепторов вызывает брадикардию, артериальную гипотензию, гипогликемию и даже смерть.
Мы описываем клинический случай 10-недельной девочки, которая начала получать надолол для лечения младенческой гемангиомы, умерла 7 недель спустя и у нее посмертно был обнаружен повышенный уровень надолола в крови, составляющий 0,94 мг/л. У ребенка не было стула в течение 10 дней до смерти, что, как мы предполагаем, способствовало развитию токсичности надолола. Фармакокинетические исследования показывают, что значительная часть надолола после перорального приема либо остается в кале без изменений, либо выделяется в кал через желчевыводящую систему, что обеспечивает продолжение всасывания с течением времени у детей с редким стулом.
Пропранолол может быть в целом более безопасным видом терапии. Он не только имеет более короткий период полувыведения, но и метаболизируется в печени и выводится почками, что позволяет уменьшить накопление препарата у здоровых детей с различной частотой дефекации. Мы предлагаем педиатрам объяснять родителям необходимость внимательно следить за стулом своих детей, если для терапии был выбран надолол, и рекомендовать раннее вмешательство в случае уменьшения частоты дефекации. Такое вмешательство может значительно повысить безопасность надолола в этой чувствительной популяции пациентов.
Ранее бета-адреноблокаторы были описаны как эффективные препараты для лечения пациентов с осложненной младенческой гемангиомой (МГ). В настоящее время пропранолол одобрен Управлением по контролю за пищевыми продуктами и лекарственными средствами США для лечения младенческих гемангиом, и его безопасность подробно описана. Однако короткий период полувыведения пропранолола, мембраностабилизирующие эффекты и способность легко проникать через гематоэнцефалический барьер делают его неудобным для применения и предрасполагают к развитию побочных эффектов у детей, например, нарушений сна.
Надолол, неселективный антагонист бета-адренорецепторов с более продолжительным период полувыведения, чем у пропранолола, был предложен в качестве альтернативной терапии МГ. Небольшие исследования показали, что он эффективен при лечении младенческих гемангиом. Эти небольшие исследования показали, что надолол хорошо переносится, но фармакокинетика надолола у младенцев до конца не изучена. Это может привести к негативным последствиям, если врачи не уверены, как правильно наблюдать за детьми, получающими терапию надололом.
Здесь мы представляем описание летального исхода у 4-месячной девочки, получавшей надолол для лечения младенческих гемангиом, у которой после смерти был обнаружен повышенный уровень надолола. Кроме того, мы предполагаем, что ее смерть можно было предотвратить, если бы в качестве первой линии терапии младенческих гемангиом использовался пропранолол. Если необходимо использовать надолол, когда терапия первой линии плохо переносится, мы предполагаем, что наблюдение за частотой дефекации у младенцев может повысить безопасность этой терапии, учитывая обсуждавшуюся фармакокинетику надолола.
Бородавки и контагиозный моллюск
– Есть вирусные инфекции, которые поражают исключительно кожу, – рассказывает Евгений Олегович. – Это одна из разновидностей вируса папилломы человека, поражающая кожу, и контагиозный моллюск – также вирусное заболевание кожи.
При вирусе папилломы на коже появляются бородавки. При этом сам вирус распространен очень широко и есть практически у всех. Но возникнет бородавка или нет, зависит от состояния иммунитета и чувствительности кожи именно к этому вирусу.
– Иммунитет к вирусу папилломы человека вырабатывается примерно за два года, – говорит Евгений Олегович. – Поэтому даже если мы ничего не будем делать с бородавкой, она исчезнет сама. Удалять бородавки стоит, если они портят внешность, мешают двигаться (например, расположены на подошвах) или травмируются. При этом в любом случае ребенка стоит показать дерматологу.
Чтобы понимать, растет гемангиома или нет, можно фотографировать ее каждую неделю, а потом показать снимк врачу
У детей встречается еще одно заболевание кожи – контагиозный моллюск. Заражение им происходит при контакте кожи с инфицированными предметами (полотенцем, мягкими игрушками и т. д.).
Для этого заболевания характерны образования на коже в виде небольших жемчужно-белых или розовых плотных бугорков округлой формы диаметром 1-5 мм, – объясняет Евгений Комаровский. – В центре каждого бугорка имеется небольшое углубление. При надавливании на узелок выделяется белое творожистое содержимое. Расположены узелки, как правило, группами на различных участках кожи. Опасности это заболевание не представляет и проходит в течение 12-18 месяцев без лечения. Срок выздоровления зависит от того, за сколько организм выработает иммунитет к данному вирусу.
Чаще всего контагиозным моллюском болеют дети от года до 4 лет. При этом большинство людей к этому вирусу устойчивы и не заболевают даже при тесном контакте с носителем вируса.
Причины и классификация
Любую гематому у новорожденных можно разделить на три типа:
- Кавернозная гематома;
- Капиллярная гематома;
- Смешанная гемангиома у новорожденных.
Эти три типа опухолей различаются как по структуре, так и по уровню локализации. Обычно капиллярная опухоль локализуется в коже, поэтому она лежит в дерме, так как в верхнем слое кожи, эпидермисе, сосудистой ткани нет. Следовательно, такие опухоли, хотя и видны снаружи, не повреждаются и не кровоточат, что существенно отличает их от кавернозных опухолей.
Кавернозная гематома у новорожденных отличается отсутствием внешних симптомов. Это значит, что он, как и спутанный, находится внутри организма, поражая паренхиматозные органы. Образуется плотная сеть сосудистых петель, что является фактором риска кровотечения при травме или движении. Кровотечение является наиболее характерным костно-мышечной структуры: когда ребенок пытается передвигаться, он повреждает сосуды, питающие опухоль, заставляя его истекать кровью.
Стоит отметить, что гематома у новорожденных, если она расположена вне кожных покровов, сложно диагностировать. Конечно, в этом возрасте практически никто из врачей без показаний не назначит компьютерную томографию или другое рентгенологическое исследование. Поэтому на данном этапе жизни это заболевание не диагностируется. Его дальнейшее развитие может идти по двум направлениям:
- Первый — это рост и прогрессирование опухоли, что отразится на общем самочувствии. Могут возникнуть симптомы кровотечения и давления на другие органы. При этом кровотечение может быть обильным, что свидетельствует о степени поражения опухоли.
- Второй — медленный регресс опухоли, то есть обратное развитие образования с самоуничтожением.
Второй исход заболевания является наиболее оптимальным, поскольку позволяет вылечить его без применения хирургических и фармакологических методов. Более того, возможность обратного развития опухоли является поводом не начинать лечение на ранних стадиях. Для этого принята тактика ожидания и взгляда, которая особенно подходит для масс, не мешающих развитию и росту тканей ребенка.
Причины возникновения
Число новорожденных с врожденной патологией с каждым годом увеличивается. По статистическим данным, каждый 10-й малыш имеет хотя бы одну маленькую опухоль. Почему же они появляются?
Однозначного ответа о причинах появления новообразований ученые пока дать не могут. Большинство специалистов сходятся во мнении, что их образование связано с болезнями вирусно-инфекционного характера, перенесенными в период внутриутробного развития. Большую опасность получить такую опухоль имеют детки с недостатком веса и недоношенные крохи. Случаев заболевания у девочек в 4 раза больше, чем у мальчиков.
 По мнению специалистов, гемангиомы являются реакцией организма на проблемы внутриутробного развития
По мнению специалистов, гемангиомы являются реакцией организма на проблемы внутриутробного развития
Также среди причин можно назвать следующие факторы:
- употребление мамой лекарственных препаратов в период беременности;
- болезни вирусного плана, перенесенные матерью в 1 и 2 триместре;
- развитие заболеваний эндокринной системы или их обострение во время беременности;
- плохая экология в месте проживания матери;
- болезни, не позволяющие родить доношенного малыша;
- многоплодная беременность;
- различного рода патологии (предлежание плаценты, преэклампсия);
- зрелый возраст роженицы (старше 35 лет).
Гемангиома может появиться и в подростковом возрасте. С чем это связано? В большинстве случаев имеет место нарушение гормонального фона, а также заболевания печени, на фоне которых впоследствии развивается опухоль.
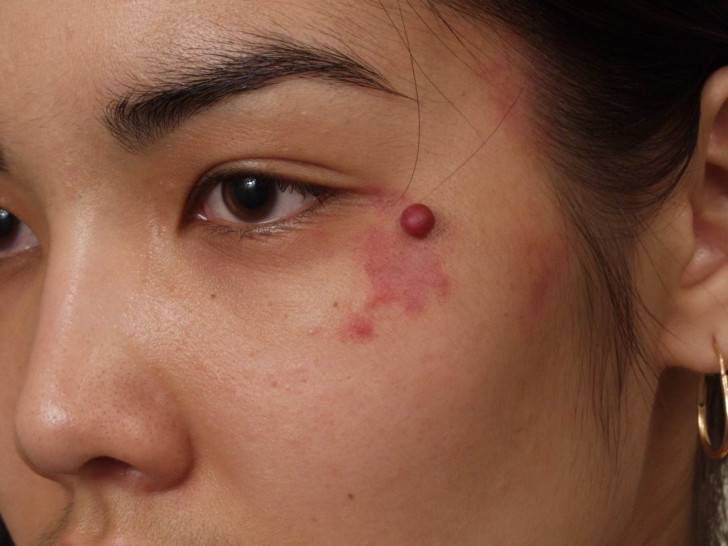 Появление гемангиомы в подростковом и взрослом возрасте чаще всего связано с изменением гормонального фона
Появление гемангиомы в подростковом и взрослом возрасте чаще всего связано с изменением гормонального фона
В первые недели у новорожденного появляется небольшое пятно красного цвета, которое немного возвышается над кожей. В течение первых трех месяцев опухоль значительно увеличивается в диаметре. Характерным признаком является то, что при нажатии на гемангиому она бледнеет, но затем снова становится красной. Это связано с оттоком крови. У плачущего или кашляющего ребенка опухоль становится более насыщенной и большой, что происходит из-за активного притока крови.
Иногда при гемангиоме наблюдается разница в температурах между образованием и тканями, находящимися рядом, т.е. гемангиома более горячая. Около 80% всех случаев у грудных детей заканчиваются благополучно. Не встречается их перерастание в злокачественные опухоли и чаще всего они самостоятельно регрессируют, т.е. пропадают бесследно в течение 3-5 лет. Наиболее характерен такой исход для простых гемангиом, имеющих небольшой размер.
По тому, как построены сосуды в гемангиоме, будут отличия во внешнем виде опухоли. Посмотреть фото, как выглядит каждая форма, можно в интернете:
- Капиллярная гемангиома. На вид и ощупь это плоское или бугристое образование. Для него характерно наличие четких границ, а также красноватый или синюшный оттенок. Отличить капиллярную форму можно по нажатию: после надавливания на пятно оно бледнеет, после чего снова приобретает прежний цвет. Может быть на губах, на носу, на затылке, на родничке, на попе, на плече и на других частях тела.
- Кавернозная гемангиома. На ощупь новообразование имеет мягкую поверхность, сверху покрыто кожей синеватого оттенка. Такая форма опухоли увеличивается в размерах при плаче, кашле. При надавливании опухоль пропадает, а кожа становится бледной.
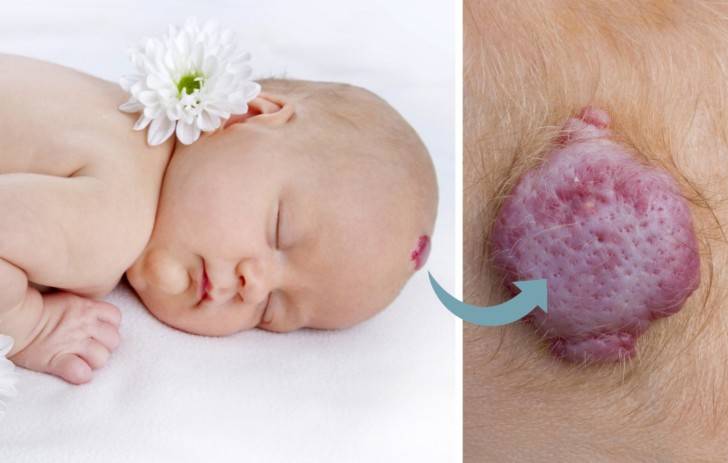 Кавернозная гемангиома краснеет и наполняется в момент активности ребенка
Кавернозная гемангиома краснеет и наполняется в момент активности ребенка
- Комбинированная гемангиома включает в себя характеристики первых двух видов.
- Смешанная гемангиома будет иметь разный внешний вид, зависящий от типа тканей, включенных в опухолевый процесс.
- Гемангиома костей при разрастании характеризуется костной болью, связанной со сдавливанием нервных окончаний и сосудов.
Диагностика гемангиом
Большинство гемангиом не видны при рождении и могут не обнаруживаться в течение нескольких месяцев. В некоторых случаях, могут быть неочевидные признаки гемангиомы:
- Телеангиэктазии, окруженные бледным участком кожи
- Пятна разных оттенков красного
- Элементы, похожие на синяки
С течением времени развитие гемангиомы становится явным. Чаще всего это одиночный элемент от нескольких миллиметров до нескольких сантиметров. Наиболее часто поражается поверхность головы и шеи, но возможно поражение любой локализации как кожи и слизистых, так и внутренних органов. Диагноз ставится клинически и при поверхностном расположении не требует дополнительных исследований. Если диагноз вызывает затруднение, то могут потребоваться ультразвуковое исследование, компьютерная и магнитно-резонансная томография. В сомнительных случаях врач может рекомендовать биопсию
Оперативное лечение детской пупочной грыжи в Центре Лазерной Медицины
или почему не надо бояться идти к детскому хирургу
Если время, отпущенное природой здоровью Вашего малыша на самоизлечение подходит к концу, если все Ваши добросовестные усилия помочь ребёнку справиться с этой небезобидной патологией не дали результата, значит не стоит медлить и собравшись с духом принимайте решение об оперативном лечении грыжи.
Обратите внимание, что уникальность ребёнка для родителей не распространяется на его заболевание для врача. Если детский хирург имеет несколько десятков операций по устроению пупочной грыжи, то его профессиональный опыт достаточная гарантия успешности операции
Когда Вы имеете дело с врачом, выполнившим сотни подобных операций, то у родителей малыша есть объективная причина быть совершенно уверенными в успешном оперативном лечении их ребёнка.
Дорогие родители.
Получить квалифицированную помощь по вопросам лечения пупочной грыжи, а также грыжевых выпячиваний другого генеза, можно в отделении детской хирургии многопрофильной клиники «Центр Лазерной Медицины».
Мы широко применяем современные эффективные методики лечения для достижения положительного результата. Отделение оборудовано по самым современным стандартам, поэтому Ваше пребывание в стационаре будет максимально комфортным.
Опасность наростов у младенца
Выпуклая гемангиома относится к доброкачественной опухоли, которая не способна вызывать злокачественные процессы в организме. Риск развития последствий все же есть, например, разрастание новообразования на обширные области. Нередко красное пятно на лице в первые месяцы жизни увеличивается в размерах, разрушает соединительные ткани и негативно сказывается на работе внутренних органов. Сосудистое образование на коже лица или головы может вызвать нарушения слуха и зрения.
В крупных образованиях появляются тромбы, из-за которых возможно кровоизлияние. При гемангиоме на лице у ребенка количество тромбоцитов уменьшается, что способно привести к сильному кровотечению. Кроме всего, часто даже небольшое пятнышко вызывает комплексы и психологический дискомфорт.
Могут ли гемангиомы проходить без лечения?
Многие гемангиомы могут подвергаться спонтанной регрессии.
При спонтанном исчезновении гемангиом преобладают три фазы: до конца первого года жизни; от года до пяти (ранняя инволюция); до конца полового созревания (поздняя инволюция).
Появление в центре гемангиомы участков беловатой кожи свидетельствует о начинающемся процессе выздоровления. Далее посветление распространяется от центра к краям гемангиомы. Беловатые участки могут возникать и на периферии, могут располагаться хаотично, но с течением времени они расширяются и сливаются. Этот процесс может длиться годами. В 30% случаев обратное развитие не завершается полностью с успешным результатом и требует в дальнейшем дополнительных манипуляций. Спонтанное исчезновение не является гарантией отличного косметического результата.
Выздоровление может проходить по-разному:
- изменение цвета на более светлый (депигментация);
- уплощение;
- рубцевание.
Наибольшие шансы на ремиссию с хорошим косметическим эффектом у плоских гемангиом. При этом нужно иметь ввиду, что если выздоровлению предшествовали изъязвления гемангиомы, то их месте могут появляться рубцы.
Современные методы лечения
В зависимости от скорости роста опухоли, ее расположения и других нюансов ребенку могут назначить либо консервативное, либо оперативное лечение. Чаще всего устранением гемангиомы при показаниях занимаются в возрасте 1-3 лет.
Хирургическое
В процессе операции под общим или местным наркозом опухоль частично или полностью иссекается скальпелем.
Такое лечение не проводится в первый месяц жизни и зачастую назначается при быстром увеличении гемангиомы или расположении в неблагоприятном месте. При этом операция не должна нарушать работу органов либо стать причиной серьезного косметического дефекта.
Склерозирующее
Такое лечение помогает устранить кавернозную гемангиому. Внутрь опухоли вводят вещество, вызывающее ее отмирание вследствие «заклеивания» сосудов изнутри.
Недостатком такого лечения является болезненность. Кроме того, склерозирование крупных гемангиом с большим количеством сосудов представляет собой длительный процесс (оно длится 2-4 недели).
Лазерное
Опухоль иссекают лазерным лучом. Преимуществами такого вида коагуляции являются безболезненность и бесследное исчезновение образования (никаких шрамов или других следов не остается).
К недостаткам можно отнести довольно высокую стоимость и необходимость в некоторых случаях проводить процедуру повторно.

Лучевое
Такой вариант лечения используют при плоских гемангиомах большого размера и кавернозных подкожных образованиях. Также лучевую терапию применяют для устранения гемангиом в головном мозгу или в области глаз.
Ребенка старше 6 месяцев облучают несколько раз, выполняя сеансы с паузой от двух недель до полугода.
Криотерапия
Подобное лечение назначается при небольших поверхностных гемангиомах, расположенных не на лице.
На ткань опухоли воздействуют жидким азотом либо углекислотой. В результате вызывается обморожение и отек, после чего на месте гемангиомы начинает образовываться новая кожа, сначала покрытая корочкой. Иногда криолечение оставляет небольшой рубец.
О методах лечения гемангиомы смотрите в видео.
Электрокоагуляция
Ткани гемангиомы разрушаются под воздействием электрического тока. Такое лечение назначают при диаметре опухоли менее 3-5 мм. Также к электрокоагуляции прибегают в ситуациях, когда гемангиома не была полностью удалена другими процедурами (остались маленькие части).
Медикаментозное
Для лечения обширных простых гемангиом применяют гормонотерапию с использованием преднизолона.
Инъекции вводят в ткани образования по специально рассчитанной схеме, дополняя приемом гормонов в таблетках. Опухоль постепенно бледнеет и спадает, после чего в 80% случаев исчезает. Также для медикаментозной терапии гемангиом используется пропранолол.


У ребенка растет гемангиома — что делать?
Как отмечалось ранее, рост опухоли в первые 6 — 12 месяцев после появления — это норма. Выжидательная тактика не применяется, если для гемангиомы характерны следующие признаки:
- Чрезмерный и длительный рост. Родители могут отслеживать этот параметр самостоятельно, периодически фотографируя новообразование и замеряя его размеры. Показанием к лечению является рост опухоли после двухлетнего возраста ребенка.
- Развитие гемангиомы на веках, вблизи физиологических отверстий, в травмоопасных местах.
- Образование гемангиомы на внутренних органах и костях. Такая опухоль не позволяет органам ребенка развиваться нормально.
- Большие размеры опухоли, создающие значительный косметический дефект.
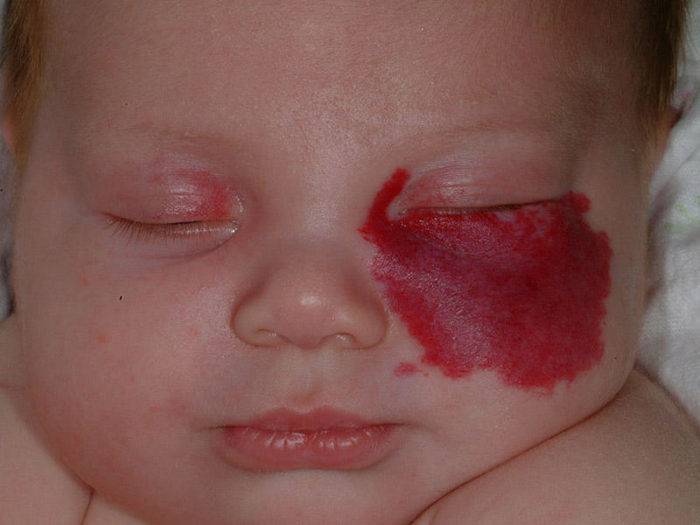
Капиллярная гемангиома на лице, требующая оперативного лечения
Типы и симптомы гемангиомы у детей
Простая гемангиома развивается из капилляров, отличается красным или синюшно-багровым цветом, имеет четкие границы и поверхностное расположение. Такая опухоль характеризуется горизонтальным ростом и поражает кожные покровы и поверхностный слой подкожной жировой клетчатки. Простые гемангиомы имеют плоскую или слегка выступающую поверхность и бледнеют при надавливании.
Кавернозная гемангиома – бугристый мягко-эластичный узел, состоящий из нескольких камер, наполненных кровью. Располагается такая гемангиома под внешне здоровой или цианотичной кожей. Кавернозная гемангиома уменьшается и бледнеет при надавливании и увеличивается и напрягается во время кашля, плача и натуживания ребёнка (вследствие прилива крови в каверны).Комбинированная гемангиома – опухоль, сочетающая в себе простую и кавернозную форму гемангиомы. Симптоматика такого новообразования зависит от того, какой тип геменгиомы является доминирующим.
Смешанная гемангиома содержит в своём составе не только сосудистые, но и клетки соединительной, лимфоидной и нервной ткани. Симптомы и проявления новообразования обусловлены тем, какие ткани преобладают в опухоли.
Причины появления гемангиомы у детей
Медицинская наука пока не может назвать точные причины гемангиомы. Точно известно, что фактор наследственности здесь роли не играет. Есть предположение, что появление гемангиомы может быть связано с некоторыми заболеваниями мамы в период, когда формируется сосудистая система плода. Также известно, что риск гемангиомы выше при многоплодной беременности. Чем старше мама, тем больше риск возникновения у ребенка гемангиомы. У недоношенных детей они появляются чаще. Другие факторы – эклампсия при беременности, проблемы с плацентой.
Поскольку точные причины появления гемангиомы неизвестны, то и способов профилактики их появления не существует.
Как правильно осматривать родинки?
1. Составьте на каждого члена семьи личную «карту родинок» – таблицу, куда вы будете заносить описание всех родинок. 2. Признаки, которые должны насторожить и побудить обратиться к врачу:
- асимметричность родинки;
- края – зубчатые, неровные;
- окраска – любые изменения цвета, неоднородность, вкрапления коричневого или черного цвета, иногда белого, красного или синего;
- размер больше 6 мм;
- динамика – любое резкое изменение размера, цвета или формы родинки.
Все вышеперечисленное не говорит о том, что появились злокачественные клетки, но показать такую родинку врачу следует как можно быстрее.
Подпишись на IZHLIFE
И узнавай новости Ижевска там, где удобно.
Распространенность гемангиомы
Многочисленные исследования в разных популяциях выявили до 10% новорожденных, имеющих гемангиомы. Выявлены следующие факторы риска появления гемангиомы у детей:
- Гемангиомы чаще встречаются у девочек; так же у девочек чаще встречаются осложненные формы гемангиом
- У европейцев гемангиомы встречаются чаще, чем у представителей других рас
- У недоношенных детей встречаемость гемангиом выше. Чем ниже вес при рождении, тем больше вероятность выявления данной сосудистой аномалии
- У детей от многоплодной беременности вероятность появления гемангиомы выше, чем при одноплодной беременности
- Так же увеличивают риск заболевания возраст матери (чем старше мать на момент наступления беременности, тем выше вероятность), предлежание плаценты, преэклампсия
- Биопсия хориона, кажется, не играет существенной роли в формировании большинства гемангиом
Осложнения
Течение гемангиомы может сопровождаться развитием таких осложнений, как:
- изъязвление поверхности кожных покровов — является следствием интенсивного роста опухоли и/или постоянной травматизацией. Нередко сопровождается обильным кровотечением. После заживления язвы может образоваться шрам;
- нарушение функций близлежащих органов в результате прорастания опухоли или сдавливания.
Более чем в половине случаев гемангиомы опухоль располагается на лице, шее, волосистой части головы и верхней половине тела ребёнка. Это может привести к возникновению серьёзного косметического дефекта и нарушению функций соседних органов. Гемангиома, расположенная близко к глазному яблоку, грозит нарушением зрения вплоть до полной слепоты. В случае, когда опухоль разрастается в области шеи, существует риск развития нарушения дыхания.
Лечение гемангиом
Основой лечения является т.н. тактика активного невмешательства, т.е. следует ограничиться наблюдением за образованием. Медикаментозное лечение предполагает системное назначение глкюкортикоидов или пропранолола, в последнее время в лечении используются местные формы пропранолола.
Главная сложность, заключается в том, что «любимая» локализация опухоли это голова и шея, и родителям ребенка приходится выдерживать прессинг как врачей, предлагающих агрессивную тактику лечения, так и окружающих, часто высказывающих свое мнение о внешности ребенка и даже обвиняющих родителей в недостаточном внимании к ребенку.
Выбор тактики лечение определяется размером опухоли, ее локализацией и возможными осложнениями.
Методы лечения
Если на верхнем веке начала образовываться гемангиома, необходимо незамедлительно приступать к лечению. Образование очень быстро увеличивается в размерах, если своевременно не устранить его консервативными методами, придется удалять опухоль хирургическим путем. Только в 2 % от всех случаев опухоль проходит самостоятельно.
Лечение патологии включает три основных метода:
- медикаментозный;
- хирургический;
- физический.
Медикаментозный метод применяется к лечению гемангиом сравнительно недавно. Прием некоторых препаратов снижает рост развития опухолевых образований, а также способствуют их обратному развитию. Но применять один лишь этот метод малоэффективно. С помощью лекарств избавиться от гемангиозной опухоли можно только в 2 % случаев.
Лечение должен назначать только лечащий врач.
Для того чтобы уменьшить рост патологического образования, используют следующие лекарственные препараты:
- Пропранолол обладает сосудосужающим действием, активирует процесс разрушения капилляров в пораженном участке и замещает их рубцовыми тканями;
- Преднизолон – гормональный препарат, способствующий рубцеванию тканей и сжатию капилляров, благодаря чему кровообращение в них уменьшается, благодаря чему рост гемангиомы прекращается;
- Винкристин блокирует процесс деления клеток, что приводит к прекращению развития опухоли.
Каждый из перечисленных препаратов обладает побочными эффектами и имеет противопоказания, поэтому дозировку и срок терапии должен назначать только лечащий врач.
Физические методы воздействуют непосредственно на ткани гемангиомы, разрушают их и способствуют устранению опухолевого образования. К наиболее популярным методам данной группы относят:
- облучение лазерными лучами;
- электрокоагуляция;
- склерозирующая терапия;
- рентгенотерапия;
- лечение с помощью капель, если затронуты внутренние ткани глаза.
Лазером можно удалять опухолевые образования, размером не более 2 см. Ткани, подвергаемые облучению, обугливаются и испаряются. В месте, где проводилось лечение, формируется корочка, которая отпадает через три недели.

Гемангиому можно удалять лазером.
Электрокоагуляционный метод основан на действии электротока высокой частоты на проблемные области. Ток обугливает и разрушает ткани, которые впоследствии самоустраняются.
С помощью склерозирующей терапии устраняют крупные гемангиомы. Воздействие в данном случае направлено на прижигание химических элементов, которые входят в состав гемангиомы, приводя к разрушению капилляров и каверн. Процедура должна проводиться не один раз. В лечении используют 70 % –ный спирт, его вводят в гемангиому.
На опухоль можно воздействовать рентгеновскими лучами, такой метод также приводит к разрушению тканей. Чаще всего к такой процедуре прибегают в период подготовки к операции для уменьшения пораженных тканей, чтобы уменьшить объем оперируемой опухоли.
К оперативному вмешательству прибегают крайне редко, только тогда, когда болезнь быстро прогрессирует и несет в себе риск развития осложнений. Новорожденным такой вариант не подходит.
Электрокоагуляция при гемангиоме
В удалении гемангиом по этому методу воздействие на ткани производится при помощи высокочастотного электрического тока. Новообразование разрушается благодаря прижиганию кровеносных сосудов, питающих его, как и при устранении гемангиомы лазером. В результате процедуры оно полностью исчезает, а сосуды аккуратно закрываются, продолжая функционировать, что делает электрокоагуляцию схожей с лазерным методом.
После такой процедуры пациент должен несколько дней обрабатывать кожу на месте вмешательства антисептическим раствором. На месте удаления возникает тонкая корка, которая по окончанию регенерации отпадает, оставляя на своем месте здоровую нежную кожу. Какое-то время за ней нужно тщательно следить, чтобы не травмировать. Затем она утолщается и ничем не отличается от остальной кожи на теле.
Криодеструкция гемангиом
В отличие от удаления новообразования лазером эта методика основана на воздействии на ткани новообразования экстремально низких температур до -196°C. Для этого применяется жидкий азот и специальная насадка, которую иногда заменяют ватной палочкой. Предварительно смочив ее в азоте, врач делает небольшое касание гемангиомы, после чего температура в ее клетках понижается до отрицательных отметок. Вода в них промерзает, что приводит к расширению и разрыву тканей. После такого воздействия патологические ткани уже не могут продолжать свое функционирование и отмирают, оставляя после себя только здоровые.
На такое удаление новообразования цена, как правило, невысока, так как для ее проведение не требует дорогой аппаратуры. Однако слишком низкий ценник должен настораживать ввиду того, что начинающий врач, услуги которого стоят мало, не может проводить эту операцию по причине отсутствия должных навыков и умения точно воздействовать на патологическую область.