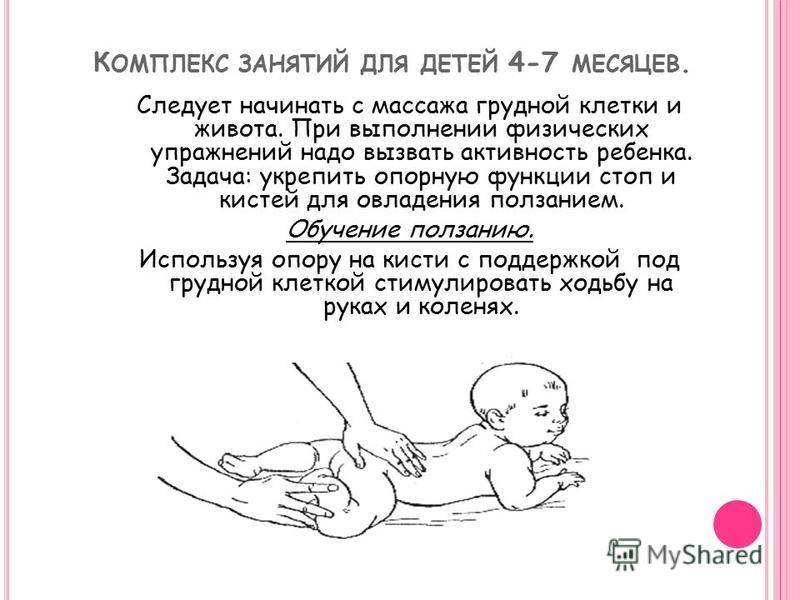
Как проводится диагностика остеопороза суставов
Если вы заметили у себя признаки такого заболевания, нужно обратиться к терапевту, травматологу или ревматологу. Врач проведет первичный осмотр и направит на обследования. Самый быстрый, комфортный и информативный метод – ультразвуковая денситометрия. Буквально за пару минут делается вывод о плотности костной ткани во всем организме.
Могут назначаться:
- рентгенография пораженных суставов в двух проекциях, которая может выявить прозрачность костей, шипы на поверхностях суставов, околосуставные переломы;
- УЗИ суставов;
- КТ;
- МРТ;
- анализы крови на кальций, гормоны щитовидной железы, эстрогены.
Если подозревается вторичный тип остеопороза, проводят дифференциальную диагностику для исключения тех болезней, которые могут быть его причиной.
Дисплазия тазобедренных суставов
Это врожденная патология, связанная с неправильным развитием сустава, встречается достаточно часто. По статистике, с нею сталкиваются до 3% новорожденных. У девочек она встречается чаще, чем у мальчиков. Нарушения могут быть связаны с недоразвитием или неправильным формированием сустава.
В зависимости от локализации патологического процесса различают три вида заболевания:
- нарушение развития вертлужной впадины;
- дисплазия верхнего отдела кости;
- нарушение геометрии костей (ротационная дисплазия).
Патология может развиться на одном или обоих суставах. Если у ребенка развивается односторонняя дисплазия, она может проявиться асимметрией кожных складок. Однако если процесс затрагивает оба сустава, складки могут быть симметричными. Поэтому только этого признака недостаточно, чтобы поставить диагноз.
Более информативным для врача является признак укорочения бедра. В этом случае колени малыша в положении лежа расположены асимметрично, что говорит о врожденном вывихе бедра – тяжелой форме дисплазии.
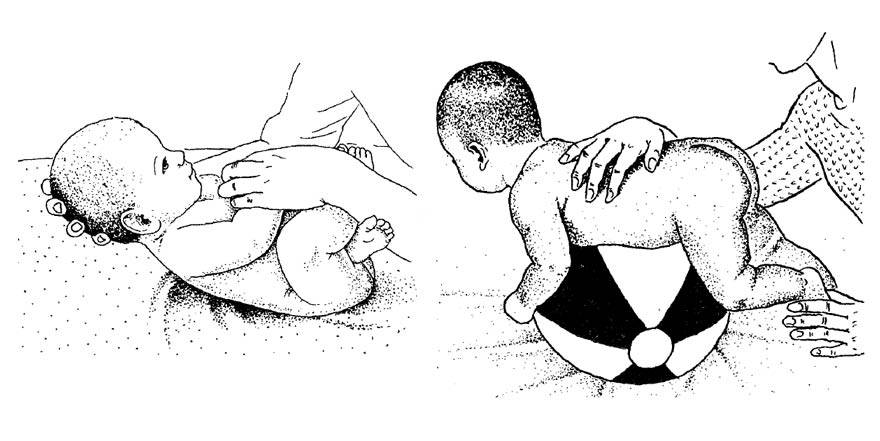
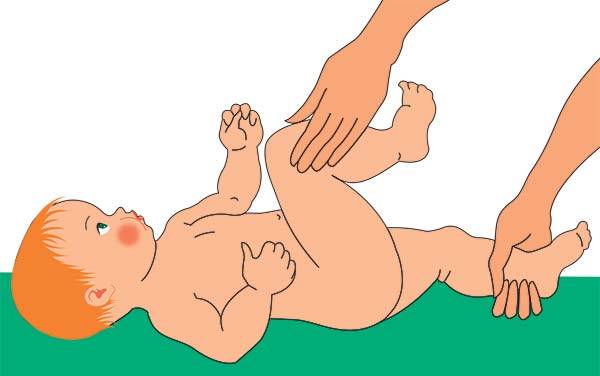
Также во время осмотра новорожденных врач проверяет подвижность суставов. При отсутствии патологии ножки младенца отводятся до положения 80-90°. У детей с дисплазией угол не превышает 50-60°.
Осложнения
В раннем детском возрасте болезнь проявляется укорочением бедра, ограниченностью или гиперподвижностью сустава. При отсутствии лечения усиливается слабость связочного аппарата, что приводит к смещению головки бедра, подвывиху и вывиху. В старшем возрасте дети испытывают боли, хромают при ходьбе, быстро утомляются.
Во взрослом возрасте возможно развитие диспластического артроза тазобедренного сустава. У девушек он может впервые проявиться во время беременности. Заболевание проявляется болезненностью, ограничением подвижности сустава, деформационными изменениями. С течением времени развивается так называемая порочная установка бедра, из-за которой нижняя конечность находится в анатомически неправильной позиции. Это ограничивает подвижность, вызывает стойкий болевой синдром. При прогрессировании болезни пациент вынужден прибегать к эндопротезированию.
Причины
Статистика показывает, что частая причина заболевания – неблагоприятная наследственность. Дети с патологией чаще рождаются у родителей, которые имели аналогичное заболевание в детстве.
Вторая важная причина – тазовое предлежание плода. Оно в 10 раз повышает вероятность дисплазии. Также среди причин специалисты отмечают маловодие, крупный вес ребенка при рождении, прием матерью некоторых лекарств во время беременности, сильный токсикоз, неблагоприятную экологическую обстановку. На развитие опорно-двигательного аппарата новорожденного негативно влияет тугое пеленание.
Диагностика
Диагностикой дисплазии тазобедренных суставов у детей занимается детский ортопед. Если патология была выявлена сразу при рождении, врач оценивает клиническую картину и составляет план лечения. В целях профилактики невыявленных дисплазий все новорожденные в течение первого года жизни подлежат обязательным осмотрам специалистом. Если врач обнаруживает признаки неправильного развития тазобедренного сустава, малыша направляют на обследование.
Основным методом диагностики является ультразвуковая диагностика. В 2-3-месяца врач может назначить рентген. До этого времени такую диагностику не используют из-за низкой информативности. У новорожденных большую часть сустава формирует хрящевая ткань, которая на рентгене не отображается.
Лечение
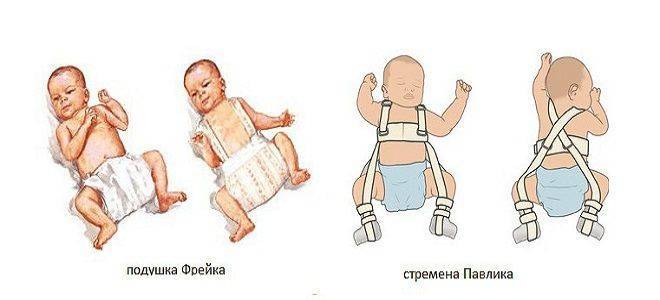
Если у ребенка обнаружена дисплазия, успех лечения зависит от его своевременности. Для фиксации нижних конечностей в анатомически правильном положении отведения и сгибания используют специальные ортопедические приспособления. Они различаются по конструкции и жесткости. Как правило, используют изделия, которые фиксируют сустав, но при этом сохраняют подвижность нижних конечностей.
Кроме ношения бандажей и шин, при дисплазии сустава показаны специальные упражнения, массаж.
При врожденном вывихе детям в возрасте от 2 до 5 лет проводят одномоментное закрытое вправление и накладывают гипс для ограничения подвижности сустава, чтобы зафиксировать его в правильном положении. В тяжелых случаях может потребоваться хирургическое лечение.
Что такое дисплазия и зачем диагностировать её наличие
Из ста новорождённых детей, трое появляются на свет с дисплазией ТЗБ суставов. Особенностью опорно-двигательной системы младенца является наличие большего количества хрящевой ткани, чем костной. Кости малыша ещё не содержат в себе достаточное количество кальция, они более гибкие, чем у взрослых. Поэтому детские переломы – явление не самое распространённое, в то время как вывихи и подвывихи у них встречаются куда чаще.
Дисплазия представляет собой врождённое нарушение анатомического строения и развития тазобедренного сустава. Патология может стать причиной нарушения его подвижности и хронического вывиха бедра. Точной информации о том, что именно становится причиной её появления, у врачей пока нет. Считается, что нарушение формируется у плода на 2-3 месяце беременности. Возможно, этому способствуют перенесённые инфекционные заболевания, неблагоприятное состояние экологии, воздействие токсинов и вредных привычек, например, употребления алкоголя или курения.
Другая теория говорит о том, что формированию хронического подвывиха ТЗБ сустава способствует чрезмерное накопление окситоцина – гормона беременных, который провоцирует начало родовой деятельности. Он вырабатывается в организме будущей матери к третьему триместру беременности, и вызывает повышение мышечного тонуса у плода, из-за чего и развивается дисплазия.
Появлению такого диагноза особенно способствует пребывание плода в утробе матери со скрещенными ногами.
Риск развития патологии повышает неправильное расположение плода в утробе, а также фактор наследственной предрасположенности.
У некоторых детей, рождённых с дисплазией ТЗБ сустава, вправление его происходит произвольно сразу же после родов.
По сути, дисплазия – это несоответствие суставных поверхностей. Если ребёнок лежит с перекрещенными ногами, вертлужная впадина и поверхность головки бедренной кости не находятся в непосредственном контакте в процессе развития. Даже в норме суставы и кости плода не отличаются особенной стабильностью – это связано с необходимостью облегчить его прохождение в процессе родов. Однако при дисплазии развитие точек окостенения сустава происходит с запозданием, а ядра окостенения имеют меньший размер, чем в норме. Визуально отчётливо заметно их вертикально-латеральное смещение относительно нормального положения. Также дисплазия характеризуется замедлением процесса окостенения.
Развитие вывихов и подвывихов ТЗБ суставов возможно и во время родов, так как сустав у новорождённого состоит из хрящевой ткани, а степень соответствия формы и размера суставных поверхностей (конгруэнтность сустава) невысока. Размер головки бедренной кости не соответствует размеру вертлужной впадины, связки малоэластичны. Всё это способствует появлению дисплазии тазобедренного сустава у детей.
В случае, если патологию не обнаружить сразу после появления ребёнка на свет, в дальнейшем работать над её исправлением будет сложнее. Когда ребёнок начинает ходить, дисплазия проявляется хромотой; также заметна разница в длине ног у малыша.
По достижении ребёнком трёх-четырёх лет, вылечить дисплазию становится значительно сложнее. Во взрослом возрасте исправить патологию уже невозможно. Более того, из-за неправильного формирования суставного аппарата, у человека может появиться хромота, нарушения походки, болевые ощущения. Дисплазия повышает риск перелома шейки бедра, и способствует более быстрому изнашиванию сустава, что может повлечь наступление инвалидности.
Главные принципы физических нагрузок при артрозе
Причиной развития артроза часто становится недостаток физической активности, однако это не означает, что при диагностировании заболевания нужно срочно записаться в спортивную секцию.
Важно найти оптимальный баланс между движением и ограничением нагрузки на больной участок. Полностью переходить на сидячий образ жизни нельзя, поскольку мышцы ослабеют, и подвижность сустава уменьшится еще больше.
Подбирать тип и степень нагрузки лучше со специалистом.
В идеале это должна быть лечебная гимнастика, направленная на укрепление больного сустава и тканей вокруг него.
Очень важно в период лечения и реабилитации не переохлаждать организм, так как это может усугубить течение заболевания.
Как обнаружить?
Признаки вальгусной стопы у ребенка проявляются к 1 году, когда малыш учиться ходить, пытается делать первые шаги. Чтобы проверить, есть ли деформация, измерьте расстояние между лодыжками в положении стоя при плотно прижатых друг к другу ногах. Если оно будет больше 5 см в возрасте до 4 лет, значит, у ребенка есть вальгусная стопа.
Кроме этого, характерны такие симптомы:
- жалобы на усталость и боль в ножках;
- отсутствие интереса к ходьбе, ребенок выбирает перемещение в коляске или на руках у родителей;
- опора на внутреннюю часть стопы в положении стоя;
- Х-образная установка ног (колени тесно соприкасаются друг с другом, лодыжки широко расставлены);
- стаптывание обуви с внутренней стороны.
Как выглядит вальгусная стопа у ребенка, смотрите на фото ниже:
Как правило, вальгус легко заметить визуально по вывернутым наружу стопам. Основная нагрузка или вес тела при этом приходится на внутренний край стопы, изменяется походка. Ребенок может сильно шаркать ножками при ходьбе или беге.
Если деформация врожденная, то она заметна практически сразу. На первом осмотре в 1 месяц детский хирург или ортопед увидит это отклонение. При слабовыраженном врожденном отклонении патологию могут обнаружить и после первого года жизни, когда малыш начнет ходить.
При плосковальгусной деформации ребенок жалуется на тупую, ноющую, пульсирующая боль, судороги в стопе, усталость в ногах, боль в пояснице. Он будет избегать нагрузок, подвижных игр, комфортнее чувствовать себя в обуви большего размера.
Вальгус – это не только эстетическая, но и медицинская проблема. Ребенок быстро утомляется при передвижении, иногда даже испытывает боль во время ходьбы или после нее.
Чем опасна дисплазия тазобедренных суставов?
Дисплазия – это патология. Ошибочно думать, что она не несет тяжелых последствий. При заболевании неправильно формируется весь тазобедренный сустав, а он — один из самых больших и важных во всем теле. Он обеспечивает вертикальное положение и нормальную походку.
При дисплазии головка бедренной кости расположена неправильно по отношению к вертлужной впадине. В результате этого нарушается походка:
- может стать «утиной»;
- наблюдается чрезмерное «виляние бедрами», ягодичные мышцы находятся «выше»;
- при неравной длине конечностей развивается хромота.
Хрящевая ткань формируется постепенно, при дисплазии этот процесс нарушен. Тазовая кость тоже терпит изменения. В результате сустав теряет часть своих функций, что может привести к инвалидности.
Патология оказывает влияние на весь опорно-двигательный аппарат. Увеличивается нагрузка на него, человек постоянно устает, развивается мышечная слабость.
В девяти из десяти клинических случаев у больных, не получивших необходимое лечение своевременно, развивается ряд осложнений:
- коксартроз;
- нарушение двигательной функции ноги;
- косметические деформации;
- неоартроз (образование нового патологического сустава).
Особо опасным является коксартроз – это артроз тазобедренного сустава. Заболевание разрушает хрящевую ткань и примыкающие кости. В результате коксартроза пациент не может нормально ходить, испытывает постоянные боли.
Ультразвуковая диагностика дисплазии тазобедренного сустава
Ультрасонография (ультразвуковая диагностика)Показания к проведению ультрасонографии у детей младшего возраста
- наличие у ребенка факторов, которые позволяют отнести его к группе риска по дисплазии тазобедренного сустава;
- выявление признаков, характерных для заболевания, во время осмотра ребенка врачом.
- альфа-угол – показатель, который помогает оценить степень развитости и угол наклона костной части вертлужной впадины;
- бета-угол – показатель, который помогает оценить степень развитости и угол наклона хрящевой части вертлужной впадины.
Типы тазобедренных суставов, которые выделяют в зависимости от картины, полученной во время проведения ультразвукового исследования
| Тип сустава | Норма | Дисплазия тазобедренного сустава | Подвывих | Вывих | ||||
| Классификация внутри типа | A | B | A | B | C | A | B | |
| Форма края вертлужной впадины, который расположен выше головки бедра | В виде прямоугольника | В виде полукруга | Скошенная | Скошенная | ||||
| Положение края вертлужной впадины, который расположен выше головки бедра | Расположена горизонтально. | Расположена горизонтально, но укорочена | Слегка подогнута внутрь полости сустава. | Сильно подогнута внутрь полости сустава. | ||||
| Хрящ, охватывающий головку бедра | Нормально охватывает головку бедренной кости | Нормально охватывает головку бедренной кости | Укорочен, его форма изменена | Укорочен, деформирован. Не полностью покрывает головку бедренной кости. Подвернут внутрь тазобедренного сустава. | ||||
| Структурных изменений нет. | Имеются структурные изменения. | |||||||
| альфа-угол | > 60° | 50-59° | 43-49° | > 43° | 43° | |||
| бета-угол | > 55° | 70-77° | > 77° | > 770 | ||||
| Положение головки бедра: в состоянии покоя; во время движения. | Находится в нормальном положении; Находится в нормальном положении. | Находится в нормальном положении; | Отклонена кнаружи; Отклонена кнаружи. | Отклонена кнаружи; Отклонена кнаружи. | ||||
| Находится в нормальном положении. | Немного отклонена кнаружи. |
Причины появления и развития болезни
Самая распространенная причина возникновения остеопороза – нарушение кальциевого обмена на фоне каких-либо других болезней. Вторая – сбои в процессе регенерации костей, то есть в деятельности тех клеток, которые отвечают за обновление костной ткани.
Факторы, повышающие риск «приобрести» такую болезнь, можно условно поделить на две группы: зависящие от человека и независящие.
| На что мы можем повлиять? | Что влияет на нас, вне зависимости от наших стараний? |
|
|
4 аргумента в пользу физической активности при артрозе
- Правильные и безопасные занятия увеличивают амплитуду движений пораженного сустава.
- ЛФК способствует расслаблению, улучшает общее самочувствие и сон пациента, что иногда более эффективно в борьбе с болью, чем медикаменты.
- Получая умеренные физические нагрузки, человек продолжает вести образ жизни, близкий к привычному, а значит, его психологическое состояние остается в норме.
- ЛФК – это еще и кардионагрузка, которая приводит к столь необходимым тренировкам сердечно-сосудистой системы.
Если вам поставили диагноз артроз, не дайте недоброжелателям списать себя со счетов. Подобрав вместе со специалистом комплекс адекватных физических упражнений, вы сможете помочь организму адаптироваться к патологиям суставов. Однако не стоит при этом игнорировать рекомендации относительно лечения: современные методы, например внутрисуставные инъекции Noltrex, позволяют быстро и безопасно вернуться к привычному образу жизни.
Вопрос-Ответ
Можно ли делать рентген тазобедренных суставов грудничку?
Дисплазия тазобедренного сустава у новорожденного — врожденный вывих бедра. Первую диагностику проводит неонатолог сразу после рождения путем максимального развода ножек. Также дисплазия у новорожденных может появиться позже. Лучший способ диагностировать костные патологии — рентгенодиагностика. Однако проводить рентгенографию для детей в возрасте от 0 до 4 месяцев не рекомендована.
Можно ли заниматься спортом при дисплазии тазобедренных суставов?
Дисплазия тазобедренных суставов возникает, когда к моменту рождения ТС у малыша еще не сформировался или произошел вывих головки бедренной кости. Сопровождается хромотой и нагрузкой на позвоночный столб. Консервативное лечение включает лечебный массаж, ЛФК для детей. Можно заниматься плаванием. А вот осевые нагрузки не рекомендуются.
ПРИЕМ ВЕДУТ
Казакевич
Марина Викторовна
Врач ультразвуковой диагностики
Категория: вторая
Стаж работы: с 2010 г.
Тип приема: дети 0+, взрослые
Что такое дисплазия тазобедренных суставов?
Дисплазия тазобедренного сустава представляет собой врожденное недоразвитие сустава, для которого характерны слабость околосуставных связок, избыточная подвижность сустава или недостаточно сформированная (плоская) вертлужная впадина тазобедренной кости, которая «держит» бедренную кость.
- I стадия: предвывих. На этой стадии бедренная кость находится в вертлужной впадине, смещения не наблюдается. Однако вертлужная впадина развита недостаточно хорошо, т.е. имеет более плоскую или скошенную форму. Это в дальнейшем может послужить причиной подвывиха и даже вывиха тазобедренного сустава. Поэтому, хотя смещение костей отсутствует, предвывих также требует коррекции.
- II стадия: подвывих. Подвывих представляет собой частичное смещение головки бедренной кости относительно вертлужной впадины.
- III стадия: вывих. Для вывиха характерно полное смещение головки бедренной кости относительно вертлужной впадины.
Дисплазия может быть как односторонней (только на одном суставе), так и двусторонней (на обоих суставах).
Одностороннюю дисплазию выявить намного проще, т.к. в таких случаях, как правило, наблюдается асимметрия в телосложении: асимметричные складочки в области бедер, ягодиц и паха, неравная длина ножек, затрудненное или ограниченное отведение в сторону только одной конечности и др..
В случае двусторонней дисплазии ножки могут выглядеть одинаково. Для ее выявления дополнительно ориентируются на наличие глухих щелчков или хруста при разведении ножек (для этого выполняют тест Ортолани и тест Барлоу).
Тем не менее, важно понимать, что описанные признаки: несимметричность складочек, затрудненное отведение ножек или глухие щелчки при этой манипуляции – не всегда являются проявлениями дисплазии и могут наблюдаться даже у здорового ребенка. (Например, затрудненное отведение ножек может быть следствием гипертонуса, никак не связанного с суставами)
Поэтому при обнаружении характерных симптомов при внешнем осмотре ортопед обязательно назначает дополнительные исследования, как правило, выбирая УЗИ. Ультразвуковое исследование не дает лучевой нагрузки в отличие от рентгена, а в возрасте до 3 месяцев (до начала отвердевания хрящевых структур, замены их костной тканью) является наиболее информативным методом диагностики, поскольку хрящевые структуры плохо видны на рентгеновских снимках.
Показания к проведению УЗИ тазобедренных суставов детям до года
- Асимметрия бедренных, ягодичных и/или паховых складок (в том числе, различия их по расположению, количеству и глубине)
- Неравная длина нижних конечностей
- Затрудненное или ограниченное отведение ног в стороны в согнутом положении (в норме согнутые ножки младенца должны легко отводиться в сторону на 80-90 градусов, т.е. практически касаться горизонтальной поверхности)
- Наличие глухого хруста или щелчков при сгибании ног в коленях и/или тазобедренных суставах, а также при разведении ног в согнутом положении
- первой или многоплодной беременности
- беременности крупным плодом
- при маловодии (недостаточном объеме околоплодной жидкости)
- при тазовом предлежании плода
- Преждевременные роды
- Наличие неврологических отклонений
- Повышенный тонус нижних конечностей
- Наличие родовых травм в анамнезе
- Наследственная предрасположенность: наличие дисплазии суставов во младенчестве у родителей или ближайших родственников
Подготовка к проведению УЗИ тазобедренных суставов детям до года
Перед проведением УЗИ тазобедренных суставов детям до года подготовка не требуется
Однако, чтобы исследование было максимально результативным, важно, чтобы малыш был спокоен во время диагностики. Для этого рекомендуется покормить ребенка за 30 минут до УЗИ, а также выполнить необходимые гигиенические процедуры
ЦЕНЫ НА УСЛУГИ
УЗИ тазобереднных суставов детям до года
| Услуга | Стоимость |
| УЗИ обоих тазобедренных суставов с окружающими мягкими тканями детям до года | 33.00 BYN |
Профилактика
Для того, чтобы суставы малыша развивались нормально, врачи рекомендуют делать широкое пеленание или вовсе не пеленать ребенка.
Ни в коем случае не следует делать так называемое тугое пеленание, когда ножки малыша выпрямляются и туго стягиваются пеленкой. Врожденный вывих бедра редко встречается в странах, где не принято тугое пеленание детей (Африка, Корея, Вьетнам). Для правильного развития суставов необходим адекватный объем движений в них, а в покое — так называемое физиологическое (или естественное, предусмотренное природой) их положение, когда ножки ребенка согнуты в коленях и разведены.
По материалам журнала «9 месяцев» №2 2002 год
Осложнения дисплазии тазобедренного сустава
Диспластический коксартроз
Факторы, которые провоцируют развитие диспластического коксартроза
- гормональная перестройка организма (например, во время менопаузы);
- прекращение занятий спортом;
- избыточная масса тела;
- низкая физическая активность;
- беременность и роды;
- травмы.
Симптомы диспластического коксартроза
- чувство дискомфорта и неприятные ощущения в области тазобедренного сустава;
- затруднение поворотов бедра и его отведения в сторону;
- боли в области тазобедренного сустава;
- затруднение подвижности в тазобедренном суставе, вплоть до ее полной потери;
- в конечном итоге бедро сгибается, приводится и поворачивается наружу, фиксируясь в таком положении.
Какой бывает дисплазия у младенцев?
Сустав по строению похож на конструктор: детали должны подходить друг к другу, иначе ничего не построить. Если головка бедренной кости не совпадает с вертлужной впадиной — сустав не может полноценно функционировать. В раде случаев нарушение проявляется неправильной формой впадины: она слишком утолщена. Из-за чего меняется и головка бедренной кости: увеличивается или уменьшается.
Также может деформироваться бедренная кость. Проявление — укорочение шейки бедренной кости и изменение ее направления. Патологические изменения не пропускают и связочный аппарат: отклонение хрящевого кольца у вертлужной впадины, растяжение капсулы, деформирование связок головки кости, дистрофия мышечных окружающих тканей.
Анатомические нарушения и формируют разделение дисплазии на следующие типы:
- Ацетабулярная — врожденное нарушение, обусловленное изменением вертлужной впадины сустава.
- Ротационная — нарушение положения костей в плоскости сустава относительно друг друга, из-за чего оси движения суставов не совпадают.
- Дисплазия проксимального отдела бедренной кости — деформация непосредственно бедренной кости и неправильное положение ее головки.
Диагностируются эти нарушения в большей части у девочек и с левой стороны. Двустороннее поражение бывает крайне редко.
Со временем нарушение прогрессирует и различают следующие стадии:
- Незрелость суставов — состояние между нормой и патологией. Как правило, это связано с тем, что компоненты суставов еще окончательно не сформировались. Здесь нужно просто создать благоприятные условия для правильного роста. Часто незрелость встречается у недоношенных детей, но это не абсолютный показатель.
- Предвывих — это уже патология, но с минимальной выраженностью дисплазии. Головка и впадина нестабильны относительно друг друга, но смещение еще не значительно. Еще здесь ключевое слово, так как без контроля или лечения стадия может перерасти в вывих.
- Подвывих — частичное смещение головки бедренной кости из вертлужной впадины. Из-за того, что обе структуры сустава патологически деформированы нарушается и соотношение суставных поверхностей.
- Вывих — последняя форма дисплазии с полной дислокацией головки бедренной кости из вертлужной впадины. Вывих также может быть и врожденным, но в любом из вариантов требует диагностики и адекватного лечения, потому что среди последствий — артроз сустава, ограничение движения и инвалидность.
Роль гимнастики
Многое в выборе лечения зависит от того, насколько масштабна проблема, какую степень имеет дисплазия, каков угол отклонения от нормы. Некоторые формы недуга требуют хирургического вмешательства. Но чаще всего докторам удается обнаружить дисплазию рано, а потому назначается консервативная терапия.
Ее основу составляет нахождение карапуза в правильном положении с разведенными ножками и гимнастика. Упражнения, которые описываются в классических системах и комплексах ЛФК, не являются сложными, их может освоить любой родитель, но по эффективности им сложно придумать достойную альтернативу.

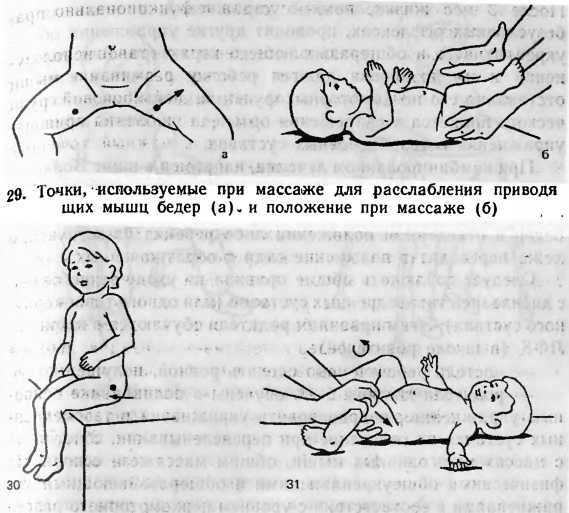
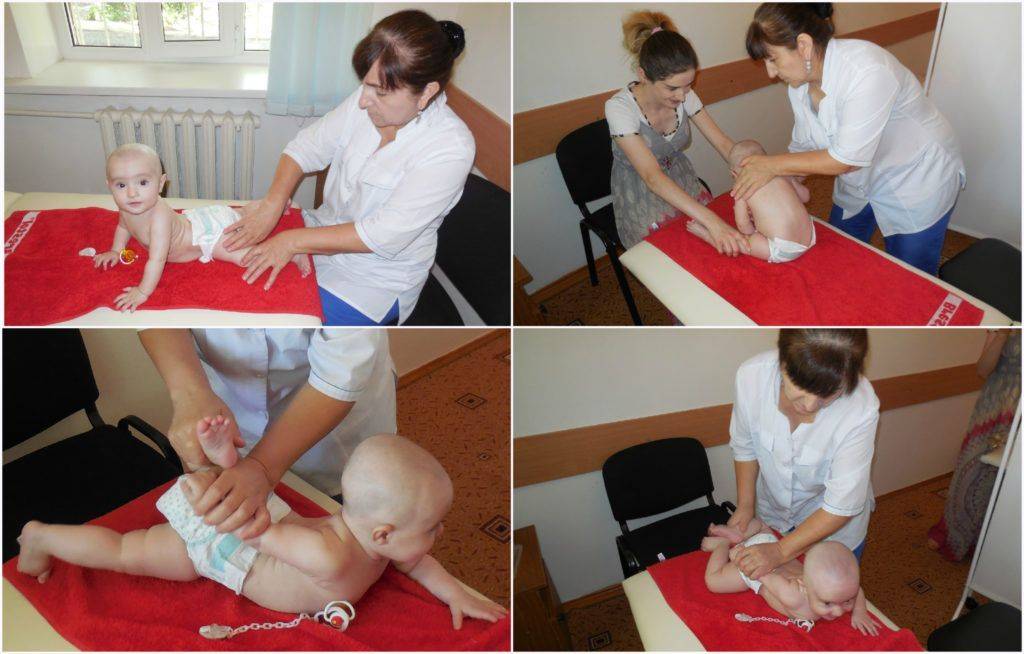
Точный комплекс упражнений назначает врач, основываясь на степени дисплазии и возрасте пациента. Поскольку гимнастика и массаж являются лечебными, родителям придется взять несколько уроков у профессионального массажиста и специалиста ЛФК.
Они покажут упражнения и манипуляции и расскажут, сколько раз их следует выполнять для конкретного ребенка с учетом его индивидуальной патологии.

Когда можно заподозрить дисплазию?
Существует множество вариантов определения дисплазии, но их точность вызывает сомнения:
Самый популярный способ, о котором слышала, пожалуй, любая мама – по асимметрии кожных складок. Каждый человек — это индивидуальность, поэтому развитие подкожной клетчатки вовсе не показатель.
Разная длина ног. Редко можно заподозрить дисплазию по такому критерию. Мало кому удаётся увидеть невооруженным взглядом разницу, ведь многое зависит от укладки малыша.
Ограничение подвижности ноги
Это замечают у детей старше года, но особо бдительные дедушки и бабушки могут обратить внимание и раньше. Причиной является маленький памперс, неудобный матрац и ряд других нюансов
Этот способ надёжностью не располагает.
«Золотым стандартом» диагностики принято считать рентгенографическое исследование, которое расставляет все точки над «і». Его необходимо проходить в три месяца, всем деткам без исключения, для своевременной диагностики заболевания.
Более современной и методикой считается ультразвуковое исследование. Его часто используют в больницах, но это лишь пустая трата денег и времени, ведь полученные данные не показывают точной и полной картины патологии.
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
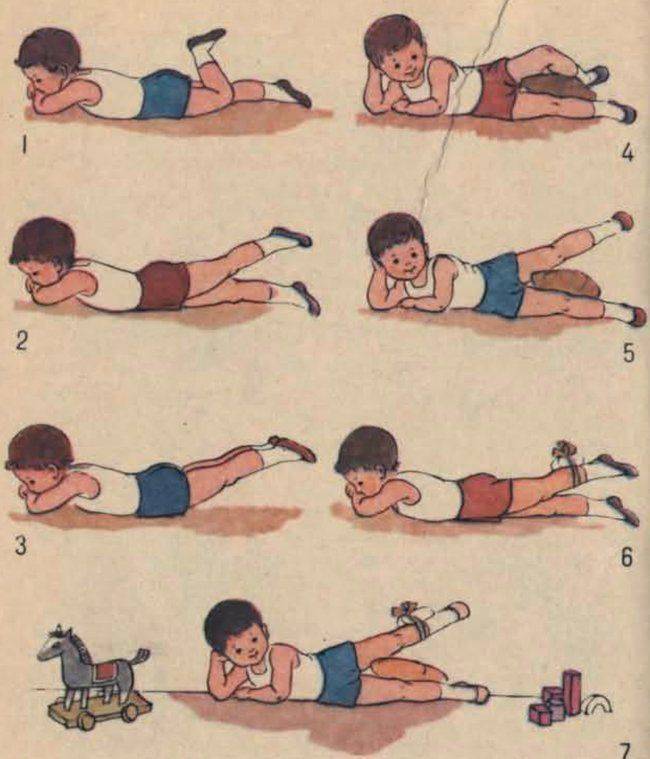
Комплекс гимнастических упражнений
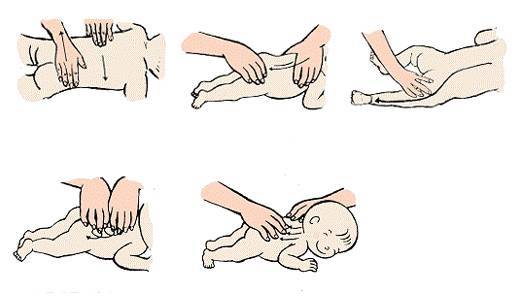
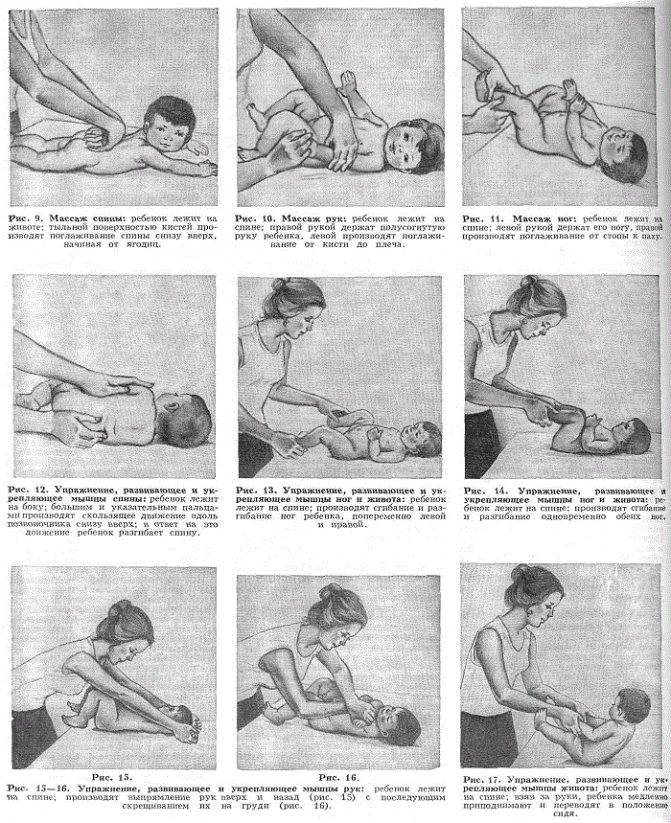
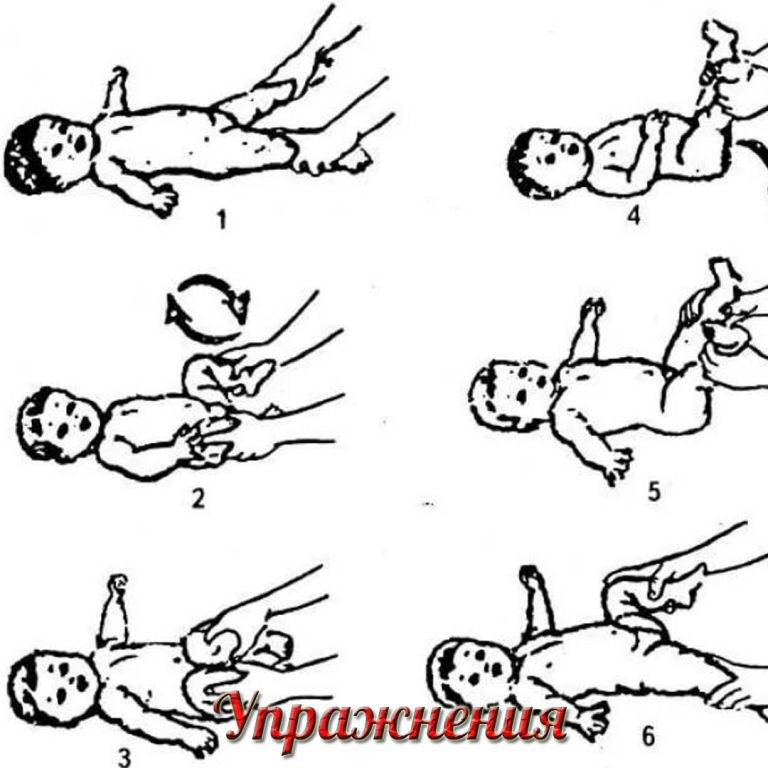
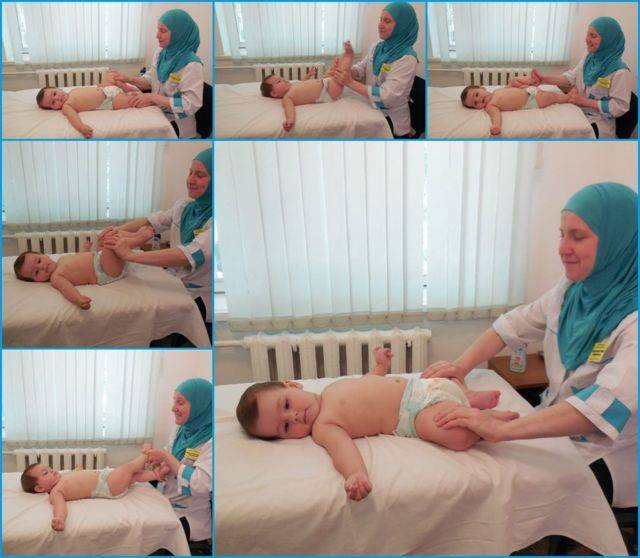
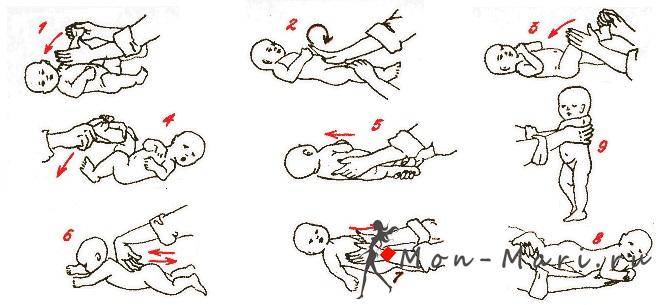
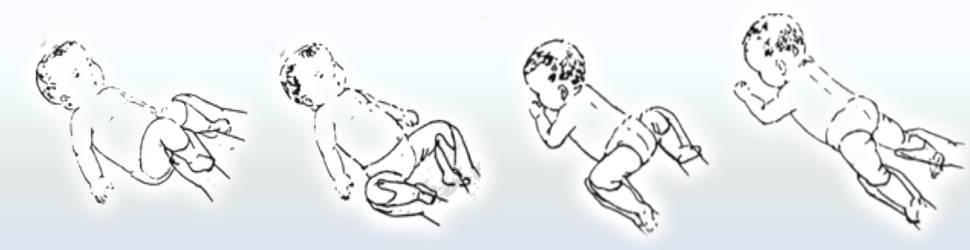
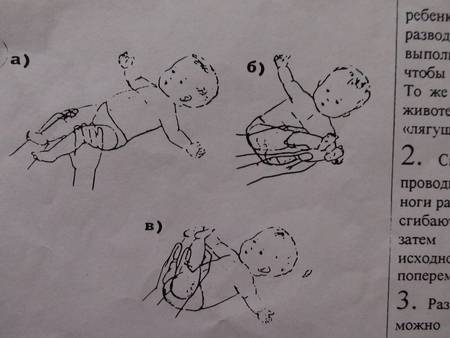
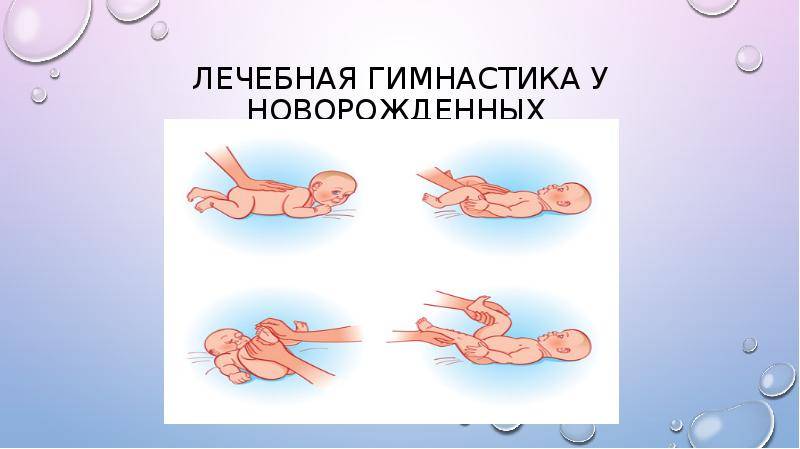
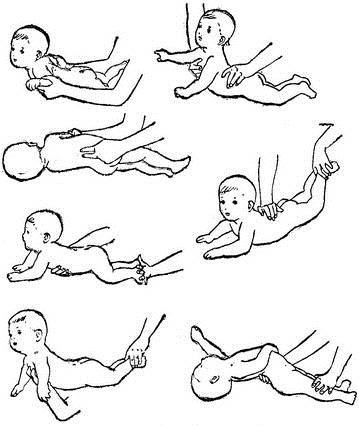
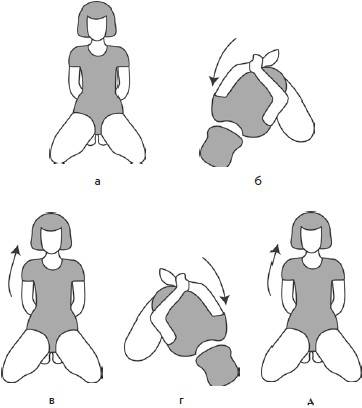
Для двухмесячного ребенка достаточно 2 сеансов гимнастики ежедневно. Можно делать ее утром и вечером за 20 минут до еды или через 40 минут после кормления. Идеально — делать упражнения во время переодевания (пеленания, смены подгузников). Руки мамы должны быть чистыми, ногти — коротко обстриженными.
Упражнения в положении лежа на спине
Малыша необходимо уложить на твердую поверхность (например, пеленальный столик). Каждое упражнение выполняем от 4 до 8 раз, ориентируясь на настроение ребенка.
Начинаем гимнастику с поглаживаний. Плавными движениями гладим ручки, ножки, животик по часовой стрелке, как бы руками здороваясь с малышом. Это поможет ребенку настроиться на занятие, а также наладить телесный контакт с мамой.
Гимнастический комплекс для укрепления рук:
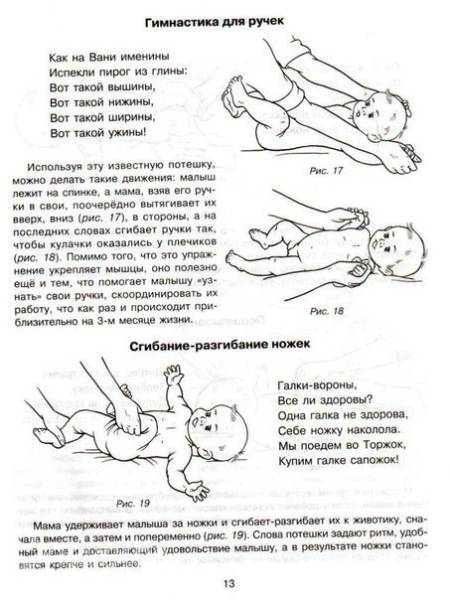
Перекрещивание рук. Большие пальцы своих рук вкладываем в ладошки малыша, обхватываем запястья ребенка. Руки младенца разводим в стороны, затем перекрещиваем на груди, как будто малыш сам себя обнимает. Разводим и сводим руки, чередуя их положение относительно друг друга.
Круговые движения руками. Не отпускаем ручки ребенка, пальцы все еще вложены в ладошки, запястья обхвачены пальцами. Поднимаем руки вверх, разводим в стороны, опускаем вниз, скользя по плоскости стола, затем выполняем круговые движения руками.
Бокс. Все еще удерживаем ручки малыша, вытягиваем руки над грудью, выполняем боксирующие движения поочередно каждой ручкой.
Подтягивание за руки. Держим ручки, запястья зафиксированы. Вытягиваем руки малыша над грудью, тянем на себя и ждем, когда младенец попытается подтянуть голову, согнуть руки и принять положение полусидя. Ручки можно развести шире и снова выполнить подтягивание.
Массаж ладошек
Раскрываем ладонь, массируем ее большим пальцем по часовой стрелке, уделяем внимание центру ладони
Затем поворачиваем ладошку тыльной стороной, обжимающими движениями массируем каждый пальчик от основания к ноготку
Важно одновременно приговаривать что-то приятное, рассказывать стишки и потешки, чтобы у малыша возникали хорошие ассоциации с гимнастикой. В завершение потрясем запястьем для расслабления мышц.
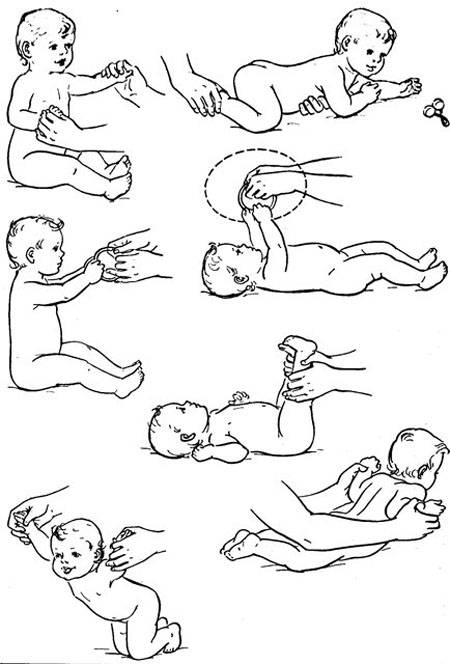
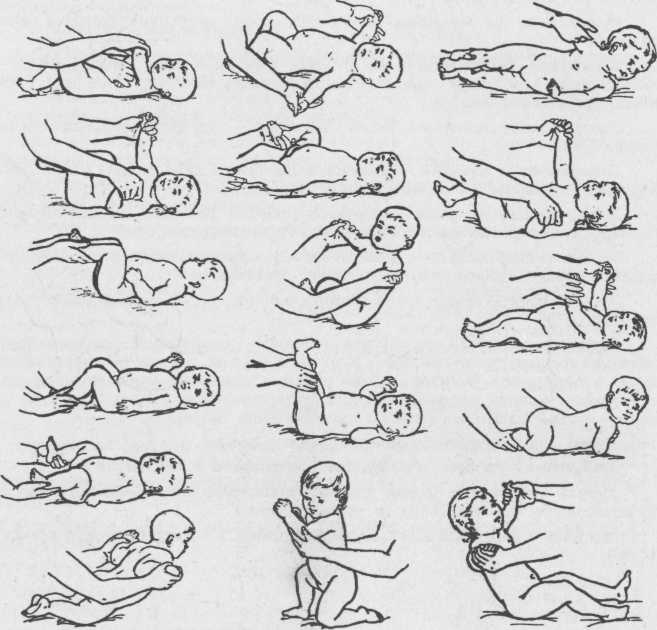
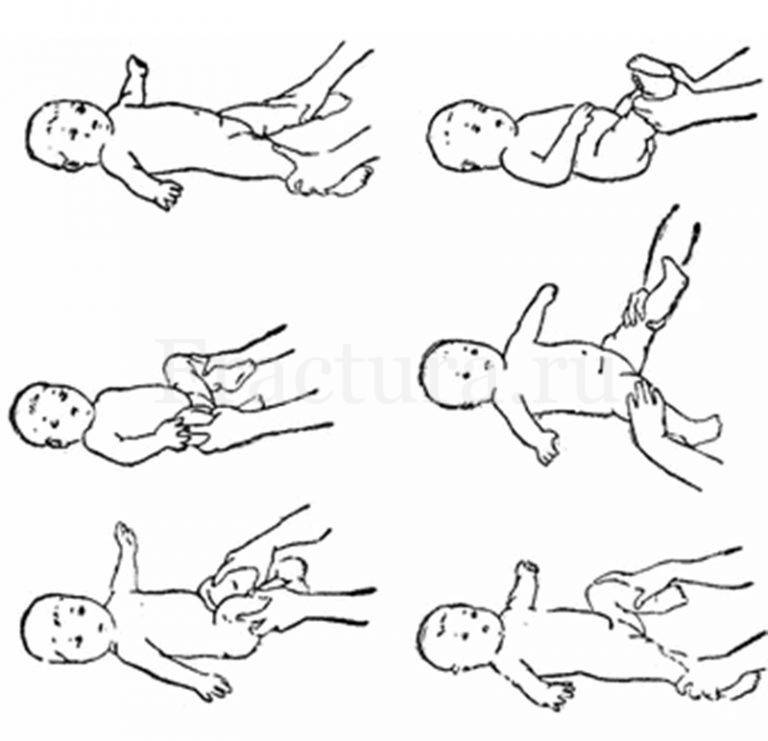
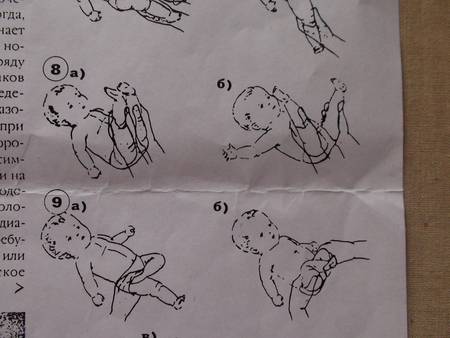
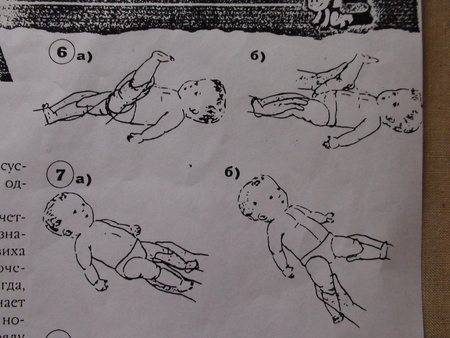
Гимнастический комплекс для укрепления ног:
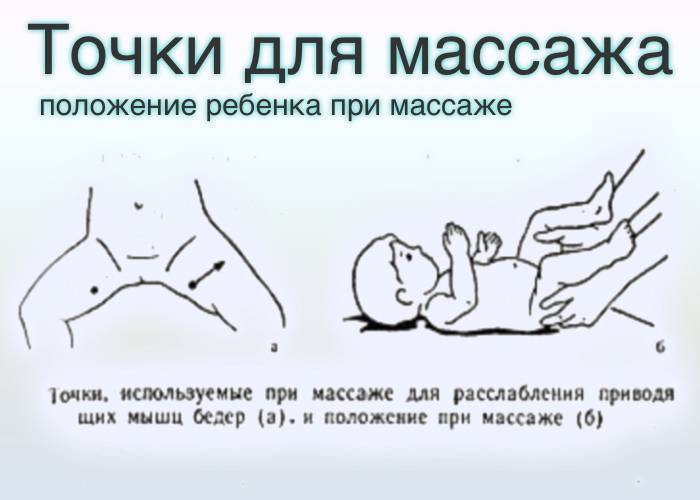
Прижимание ног.Ножку ребенка обхватываем пальцами у голеностопного сустава, прижимаем к животу, возвращаем обратно. Делаем так поочередно с каждой ногой. Затем прижимаем одновременно две ножки к животику.
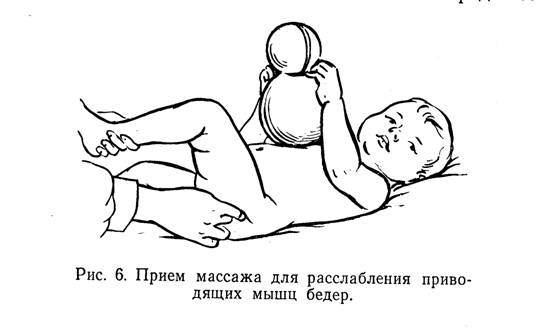
Разведение тазобедренных суставов.Ножки малыша держим у основания стопы, прижимаем к животику и разводим по кругу: левую ногу – по часовой стрелке, правую – против часовой стрелки, разминая тазобедренный сустав. В конце упражнения слегка потрясем каждую ножку.
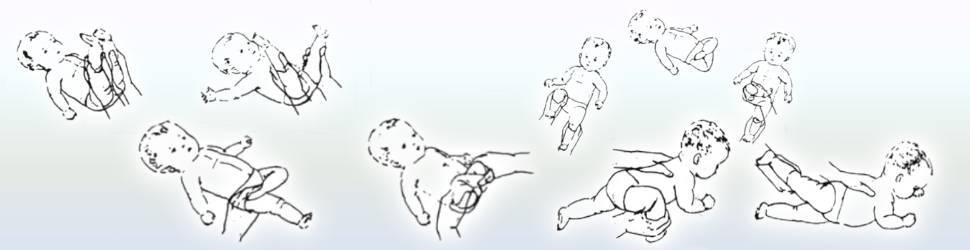
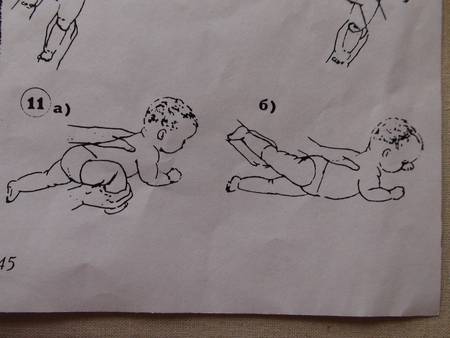
Тренировка на перевороты.Рукой обхватываем ножку у основания стопы и заводим ее на противоположную сторону, то есть левой ногой касаемся поверхности справа от ребенка, правой ногой – поверхности слева. Нога должна чуть коснуться коленом стола. Малыш старается повернуть корпус тела за ногой и оказаться на животе. Выполняем по несколько раз в каждом направлении
Важно: если ребенок уже пытается поворачиваться на одну сторону, то нужно стимулировать поворот на вторую сторону, чтобы его навыки развивались симметрично. Делаем упор на слабую сторону – например, налево делаем 2 переворота, а направо – 4.
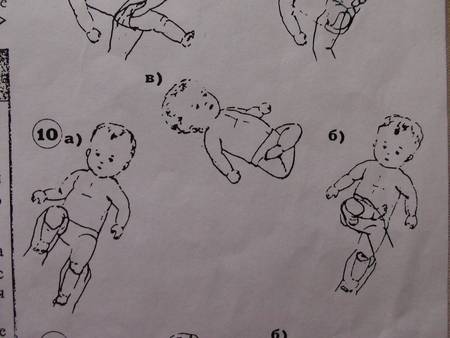
Тренировка на перевороты с помощью рук.Снова учим малыша переворачиваться, но теперь берем ручку (большой палец вложен в ладошку, запястье зафиксировано), тянем в противоположную сторону, а малыш поворачивает таз и завершает переворот
Принцип тот же: упор на слабую сторону.
Поза эмбриона.Берем ножки и ручки вместе (одной рукой держим левые конечности малыша, другой рукой – правую ножку и правую ручку), придавая крохе позу эмбриона, покачиваем из стороны в сторону.
Люлька.Одной рукой собираем ручки и ножки малыша, другой — придерживаем голову ребенка. Покачиваем младенца, как в люлечке.
Что еще применяют для лечения ребенка:
- физиотерапию , в частности, электрофорез с кальцием на область тазобедренного сустава;
- массаж ;
- лечебную физкультуру. Массаж и лечебную физкультуру должен проводить только специалист.
Самое главное — не прерывать лечения. Иногда случается, что родители снимают шины и другие фиксирующие устройства, не проконсультировавшись с ортопедом. Ни в коем случае не следует этого делать, поскольку недолеченный врожденный вывих бедра может привести к развитию диспластического коксартроза. Это тяжелое инвалидизирующее заболевание тазобедренных суставов, проявляющееся болями, нарушением походки, снижением объема движений в суставе. Лечение такого состояния может быть только оперативным.
При консервативном (то есть безоперационном) лечении врожденного вывиха бедра ребенок долго не ходит. Понятно желание родителей увидеть свое чадо на ножках к исходу первого года жизни. Но без разрешения ортопеда ребенка ставить на ноги нельзя , ведь можно лишиться всех с таким трудом достигнутых успехов в лечении врожденного вывиха бедра.
При неэффективности консервативного лечения проводится операция. Суть операции — вправление головки бедренной кости и восстановление анатомического соответствия элементов тазобедренного сустава. Объем операции определяется сугубо индивидуально (иногда в процессе лечения может потребоваться несколько операций). После операции проводится длительная фиксация, затем восстановительное лечение с использованием адекватной физической нагрузки на суставы, лечебной физкультуры, массажа и физиотерапии.
Важно тщательно соблюдать все рекомендации врача – это позволит избежать развития осложнений и, в большинстве случаев, к 1-2 годам снять диагноз