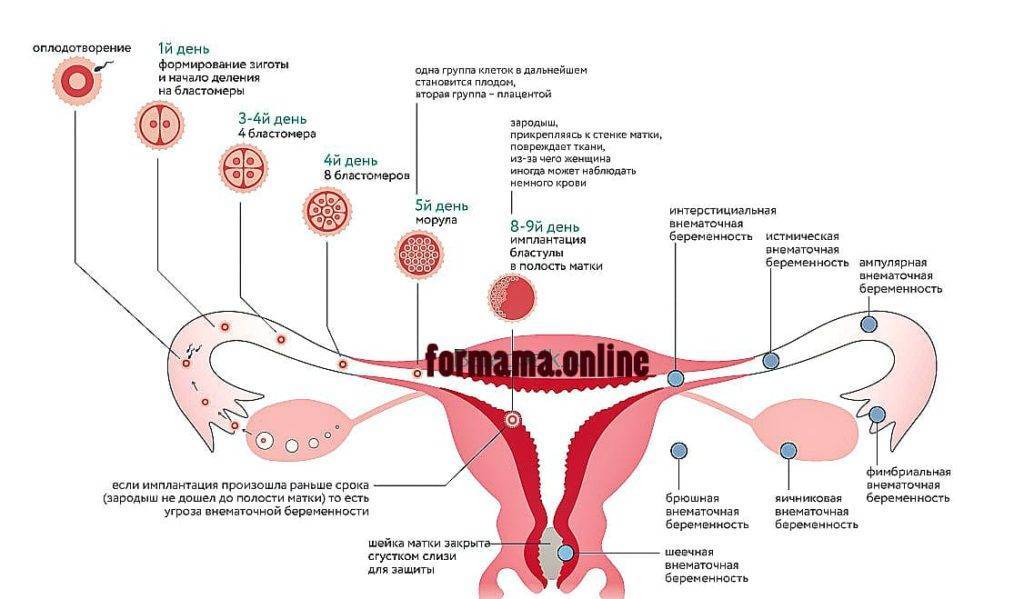
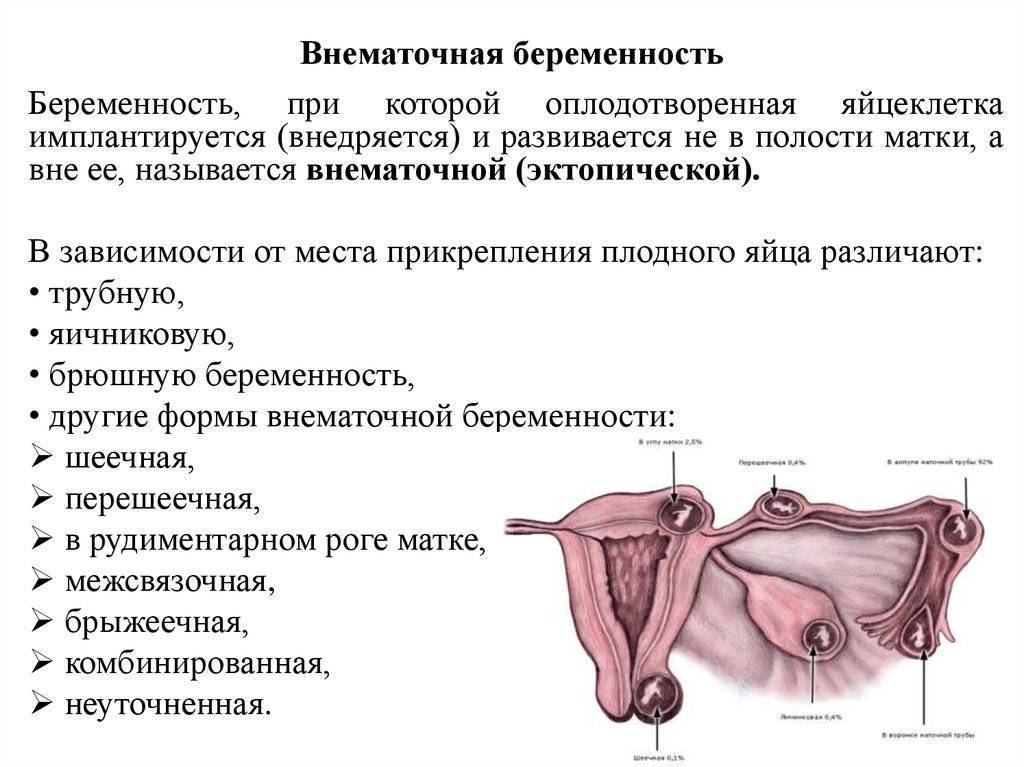
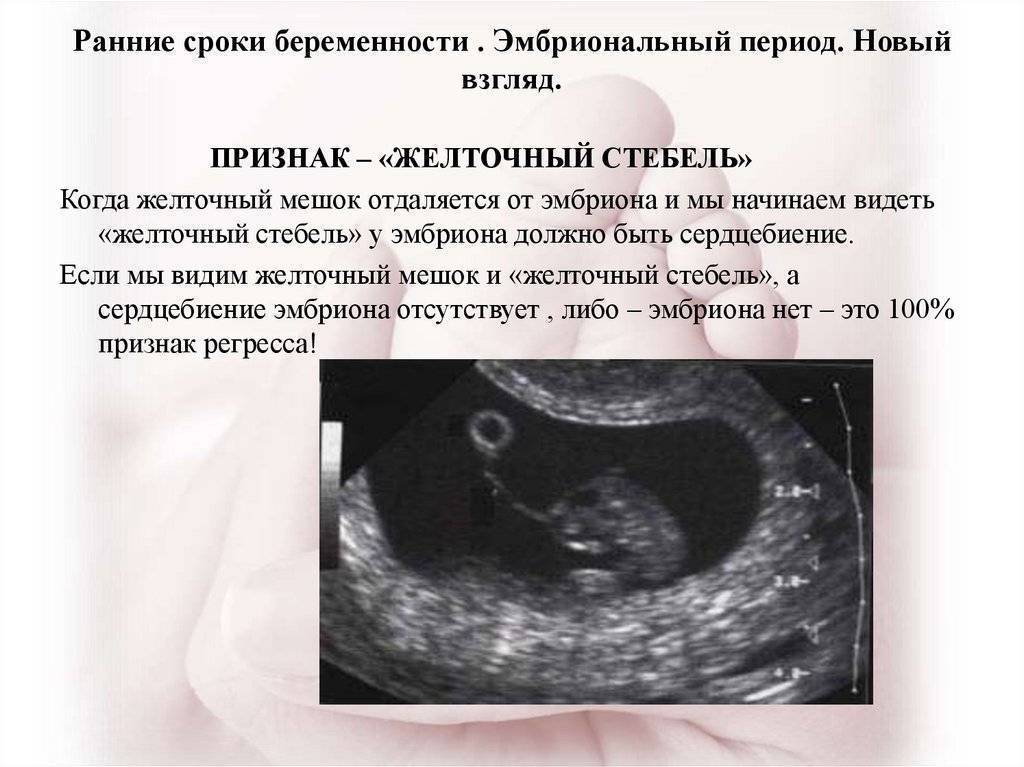
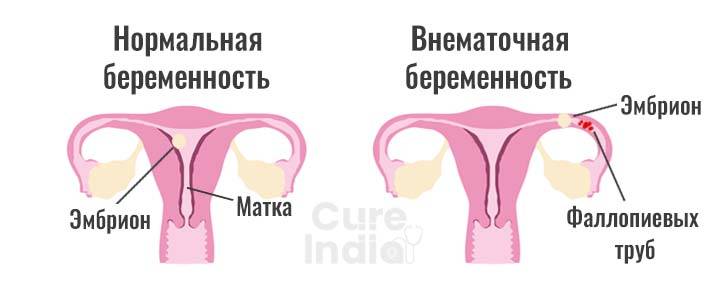
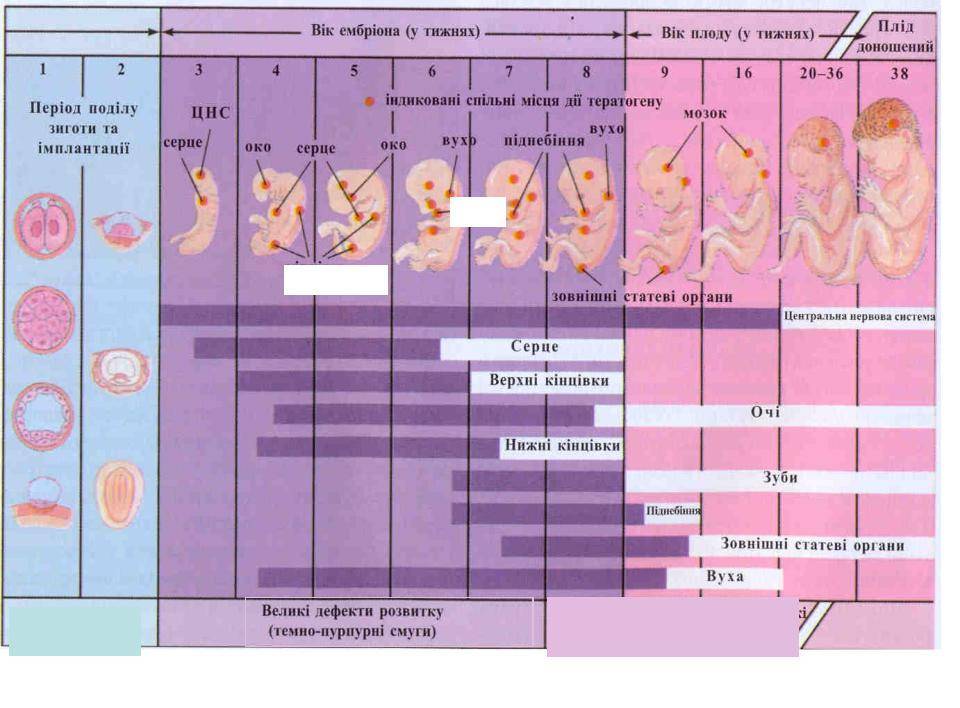
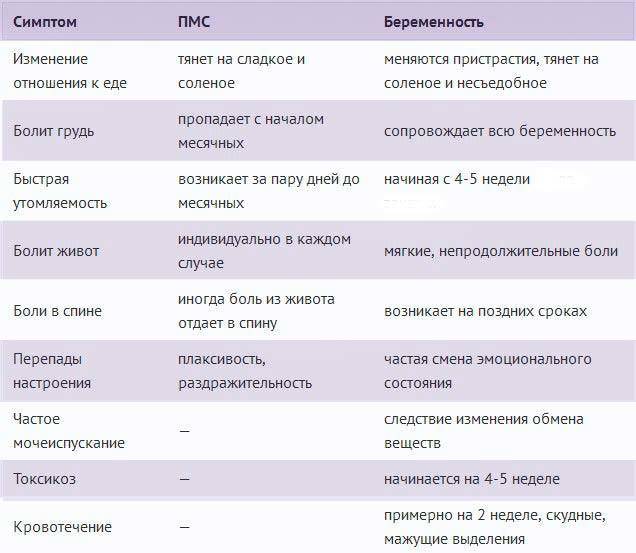
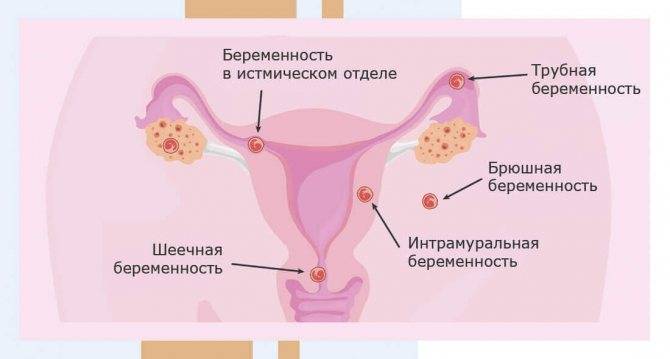
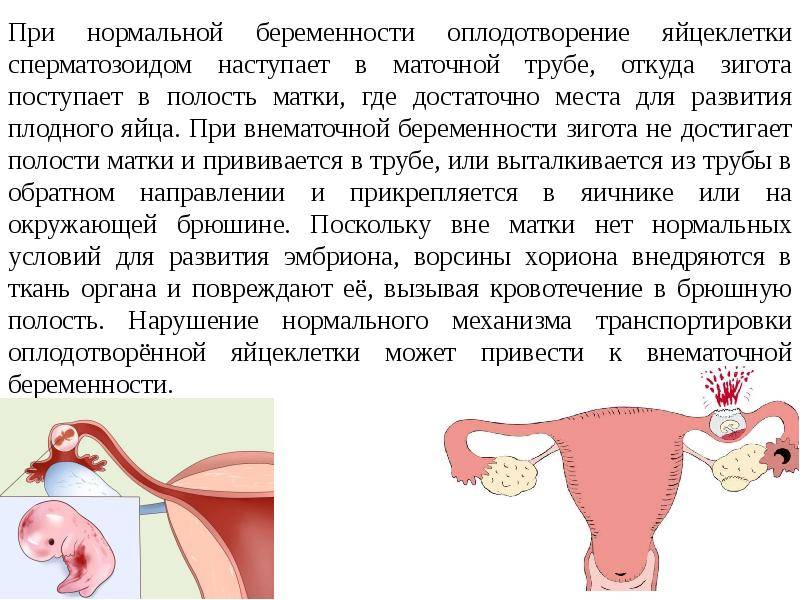
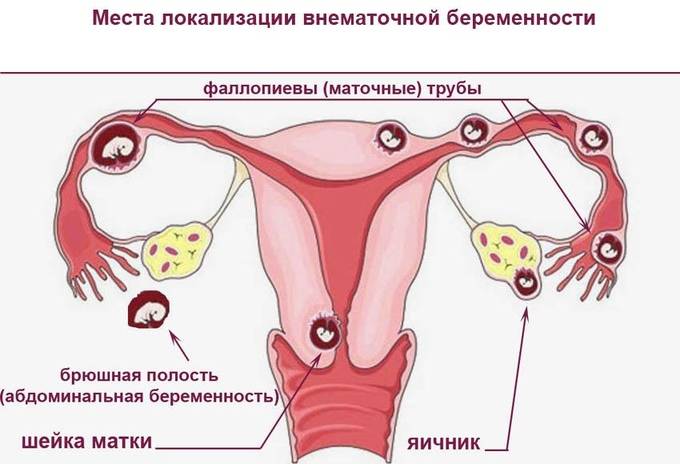
Лечение внематочной беременности
При внематочной беременности сохранить плод невозможно. Целью лечения является прервать беременность, по возможности сохранив репродуктивную функцию женщины. Варианты лечения при обнаружении внематочной беременности до разрыва маточной трубы:
- лекарственное лечение — назначаются лекарственные препараты, например, метотрексат, препятствующие развитию оплодотворенной яйцеклетки;
- хирургическая операция по удалению оплодотворенной яйцеклетки.
Проконсультируйтесь с врачом по поводу рисков и преимуществ каждого метода лечения.
Метотрексат при внематочной беременности
Развитие внематочной беременности на ранней стадии можно прервать при помощи лекарства метотрексат, препятствующего развитию клеток эмбриона. Он подходит в следующих случаях:
- плод не превышает 3,5 см в диаметре, сердцебиения нет;
- сильной боли нет;
- уровень ХГЧ ниже 1500 МЕ\л;
- внутриматочной беременности нет (подтверждено с помощью УЗИ).
Противопоказания:
- заболевание, которое ослабляет иммунитет, например, диабет;
- болезнь крови, сопровождающиеся снижением числа клеток крови, например, анемия;
- болезнь печени;
- болезнь почек.
Во время лечения за состоянием женщины тщательно следят врачи, после приема лекарства проводятся анализы крови.Обычно метотрексат вводится в виде внутримышечной инъекции в ягодицу один, реже — два раза.
После этого необходимо использовать надежный метод контрацепции в течение 3-6 месяцев (в зависимости от количества уколов), так как метотрексат повышает риск задержки развития ребенка, если зачатие произошло вскоре после приема лекарства. Также необходимо воздержаться от употребления спиртных напитков до разрешения врача, так как в сочетании с метотрексатом алкоголь может повредить печень.
Наиболее распространенный побочный эффект метотрексата — боль в животе, появляющаяся через 1-2 дня после приема лекарства. Как правило, боль умеренная и проходит спустя 24–48 часов.
Прочие побочные эффекты:
- тошнота;
- рвота;
- понос;
- головокружение;
- язвы в полости рта.
На четвертый и седьмой день после приема метотрексата обычно назначаются анализы крови. Если они не показывают значительного снижения концентрации ХГЧ, рекомендуют хирургическое удаление плодного яйца.
После лечения метатрексатом, даже при снижении концентрации ХГЧ, риск разрыва маточной трубы все равно сохраняется и составляет около 7%, поэтому необходимо следить за появлением потенциальных симптомов и в случае необходимости вызывать скорую помощь.
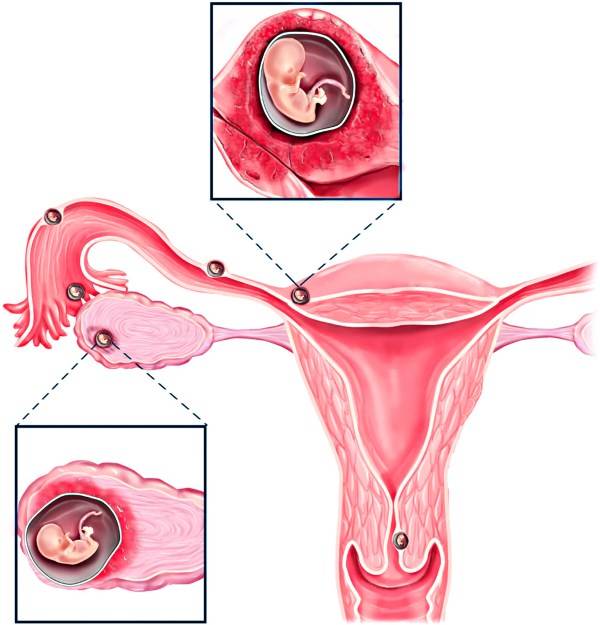
Хирургическая операция при эктопической беременности
Наиболее распространенный метод устранения внематочной беременности — хирургическая операция, как правило, лапароскопическая (операция минимального вмешательства).При этом через небольшой надрез в стенке брюшной полости в нее вводятся камера и хирургические инструменты. Операция проводится под общим наркозом (вы будете спать). Как правило, если вторая маточная труба выглядит здоровой, то маточная труба с оплодотворенной яйцеклеткой подлежит удалению (это называется сальпингэктомией). Это наиболее эффективный метод лечения, не снижающий шансы забеременеть в будущем.
Иногда лапароскопию начинают как диагностическую процедуру с целью обнаружить или исключить внематочную беременность. А при подтверждении диагноза операцию расширяют до лечебной — производят удаление плодного яйца или маточной трубы целиком.Поэтому врач должен сказать о вероятности проведения сдвоенной процедуры заранее и взять у вас согласие на удаление маточных труб в случае необходимости.
Чаще всего выписываться из больницы можно уже через несколько дней после операции, хотя полное восстановление может занять до одного месяца.
При разрыве маточной трубы требуется экстренная операция. Хирург сделает надрез на животе (это называется лапаротомией), чтобы остановить кровотечение и по возможности восстановить маточную трубу.
Если у вас отрицательный резус-фактор, после операции вам должны сделать укол антирезусного иммуноглобулина, чтобы избежать осложнений в ходе последующей беременности при резус-конфликте.
После устранения внематочной беременности следует прийти на повторный осмотр, чтобы обсудить с врачом ряд вопросов:
Плюсы и минусы экстракорпорального оплодотворения
О плюсах и минусах ЭКО-оплодотворения много говорят в прессе, эта технология обсуждается в религиозных и научных кругах. В преимуществах нет сомнения: она открывает возможность деторождения бесплодным людям, потерявшим надежду. Практика показала: дети, рожденные с помощью ЭКО, ничем не отличаются от «естественных» малышей, они нормально развиваются и живут полноценной жизнью. Поскольку весь процесс зачатия и вынашивания контролируется специалистами, риск серьезных генетических патологий минимален.
Однако есть немало противников ЭКО, высказывающих следующие возражения:
- «ЭКО противоестественно». Аргумент не имеет оснований: процесс зачатия совершается естественным путем, хотя и не в организме. После имплантации ребенок развивается так же, как и при обычном зачатии. Операция не более противоестественна, чем любое хирургическое вмешательство.
- «ЭКО – это грех». Даже с позиции церкви ЭКО не является грехом, если проводится по медицинским показаниям, а для зачатия используется сперма законного супруга. Тем более странно слышать это возражение от людей, которые не соблюдают никакие другие правила религии.
- «Это дорого». Действительно, сама процедура и анализы для нее, а также последующая поддерживающая терапия стоят достаточно дорого. Государство берет на себя большую часть расходов: квоты ОМС позволяют провести экстракорпоральное оплодотворение бесплатно, и траты потребуются только на анализы и лекарства. Будущим матерям по новым правилам дается несколько попыток ЭКО.
- «Это опасно для матери и для ребенка». Это не соответствует действительности. Процедура получения яйцеклеток и имплантации эмбриона проводится с минимальной травматичностью для матери. Удаление же «лишних» эмбрионов повышает шанс на нормальное развитие одного-двух детей.
Споры сторонников и противников не прекращаются, пока процедура ЭКО продолжает дарить полноценную жизнь сотням малышей. Проблема женского бесплодия остро стоит в России, с ней сталкиваются более 15% пар. Экстракорпоральное оплодотворение – это возможность стать родителями с минимальным риском и реализовать давнюю мечту. С каждым годом эта процедура становится все более доступной.
Остались вопросы?
Позвоните по телефону: +7 (495) 982-10-35
Назад
222222
Особенности беременности после ЭКО
- высокая степень риска развития гестоза и плацентарной недостаточности;
- повышенная частота наступления многоплодной беременности;
- высокая вероятность невынашивания беременности.
По статистическим данным, вероятность прерывания беременности после ЭКО в I триместре оставляет около 30 %, самопроизвольные аборты наблюдаются у 18-44% пациенток, преждевременные роды – у 20-38% женщин.
Факторами, повышающими риск невынашивания беременности после ЭКО, служат:
- препараты, стимулирующие суперовуляцию. Они содержат высокий уровень фолликулостимулирующего гормона, создающего предпосылки для прерывания беременности;
- изменение гормонального фона, являющееся следствием проведения мероприятий, направленных на гиперстимуляцию яичников и созревание в них фолликулов;
- агрессивный способ получения эмбрионов, их пребывание вне организма матери, особенности их адаптации после переноса в матку, а также проведение различных микроманипуляций с эмбрионами;
- иммуногенетические факторы;
- многоплодие;
- несовместимость по системе HLA;
- антифосфолипидный синдром;
- инфекционно-воспалительные процессы;
- недостаточность желтого тела на фоне эндокринных нарушений.
У 20% пациенток с тремя и более неудачными попытками экстракорпорального оплодотворения, завершившимися самопроизвольными прерываниями беременности, наблюдается высокая частота выявления волчаночного антикоагулянта, антикардиолипина, а также антител к HLA. У женщин, у которых после ЭКО беременность наступила благополучно и завершилась рождением здорового малыша, частота встречаемости данных факторов не превышает 2%.
Многоплодие при ЭКО существенно увеличивает риск отслоения и предлежания плаценты, развития плацентарной недостаточности, гестоза, преждевременного излития у беременной околоплодных вод, возникновения послеродовых кровотечений, мертворождения.
У женщин, у которых после ЭКО беременность наступила, вероятность развития биохимической беременности в значительной мере увеличивается по сравнению с беременностью, наступившей естественным путем. Причины биохимической беременности после ЭКО следующие:
- нарушение гормонального фона, в частности низкий уровень прогестеронов в организме женщины;
- иммунные и аутоиммунные факторы;
- хромосомные патологии плода;
- болезни крови.
После того, как женщина перенесла биохимическую беременность, которая в 100% случаев заканчивается выкидышем, следующий протокол ЭКО врач назначает не ранее, чем через три месяца.
Какой протокол ЭКО выбрать?
Под протоколами ЭКО подразумеваются комплексы мероприятий, направленных на обеспечение успешного наступления беременности. Основным отличием между ними является характер и продолжительность цикла, в течение которого развивается яйцеклетка у женщины. По этому критерию протокол бывает:
- В естественном цикле. Он подразумевает, что за 1 месяц у женщины без какого-либо вмешательства образуются 1-2 яйцеклетки. Такой протокол ЭКО применяется к пациенткам с повышенной чувствительностью к гормональным препаратам или страдающим гормонозависимыми заболеваниями.
- Стандартным. В этом случае женщине назначается гормональная стимуляция яичников продолжительностью около 1 месяца для получения 6-8 яйцеклеток за 1 цикл. Стандартный протокол назначается в большинстве случаев, если у пациентки нет высокой чувствительности к препаратам и гормонозависимых заболеваний.
- Коротким. Такая программа ЭКО предполагает сокращенный период гормонального воздействия на яичники продолжительностью примерно 0,5 месяца. Короткий протокол применяется в том случае, если у пациентки повышена чувствительность к препаратам, но по какой-либо причине необходимо получить за короткий срок большее число яйцеклеток по сравнению с естественным циклом.
- Длинным. Отличительной чертой этого протокола является большая продолжительность – до 5-6 недель. В рамках него женщина подвергается многоэтапному гормональному воздействию. Сначала ее репродуктивные функции блокируются и синхронизируются по времени с циклом ЭКО. Затем ей назначаются гормональные препараты, стимулирующие рост фолликулов. Длинный протокол позволяет получить до 20 яйцеклеток в течение 5-6 недель, а также проводится при наличии у пациентки эндометриоза, патологий матки, избыточного веса и некоторых других заболеваний.
Подходящую программу ЭКО врач выбирает с учетом согласия пациентки, состояния ее здоровья, результатов ранее проведенных медицинских обследований и т. д. Женщина может отменить выбранную тактику, при этом лечащий ее специалист обязан скорректировать программу лечения.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
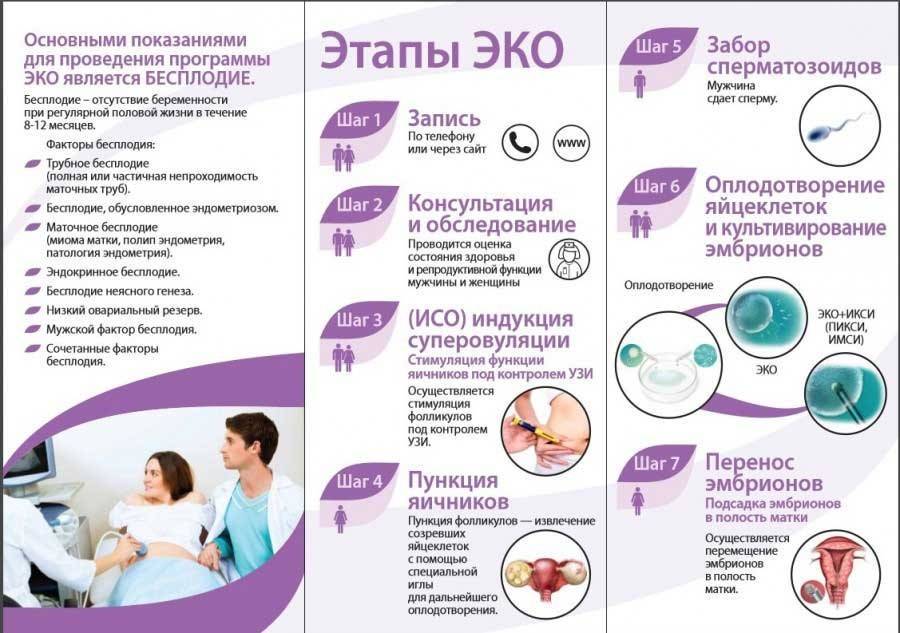
ЭКО: основные этапы процедуры
Репродуктологи знают, что беременность без труб – случай крайне редкий. При таком состоянии зачать ребенка поможет исключительно метод экстракорпорального оплодотворения.
ЭКО – это современная репродуктивная технология, благодаря которой можно забеременеть без труб. Ее суть состоит в оплодотворении яйцеклетки сперматозоидом в лабораторных условиях. Там же, в пробирке, проходят и начальные этапы развития эмбриона, после чего его переносят в полость матки. В ходе консультации специалист подробно расскажет, как делают ЭКО без маточных труб.

Основные этапы экстракорпорального оплодотворения:
- Обследование будущих родителей. По статистике, в 30-40% случаев в парах, которые не могут зачать ребенка, проблемы есть у обоих партнеров. Среди обязательных анализов, которые необходимо сдать будущей матери, – сдача крови на резус-фактор, TORCH-инфекции, ВИЧ и сифилис, а также гепатит В и С. Еще проводят цитологию мазков из цервикального канала, выполняют анализ на гормоны и УЗИ органов малого таза. По показаниям могут быть назначены дополнительные манипуляции (определение уровня сахара в крови, кольпоскопия, консультации узких специалистов).
- Стимуляция овуляции. Суть состоит в назначении пациентке гормональных препаратов, вызывающих созревание сразу нескольких фолликулов в яичниках.
- Забор созревших яйцеклеток. После созревания их извлекают путем пункции фолликула. Процедура проходит под контролем УЗ-аппарата.
- Оплодотворение. При ЭКО без маточных труб оно проходит по классической схеме: полученные яйцеклетки и сперматозоиды помещают в специальный инкубатор в питательный раствор, где и проходит сам процесс оплодотворения. Иногда может применяться ICSI – введение сперматозоида непосредственно в цитоплазму созревшей яйцеклетки. Спустя 16-18 часов проводится оценка эффективности оплодотворения. Если результат успешен, переходят к следующему этапу.
- Перенос эмбрионов в матку пациентки. Для повышения вероятности успеха могут предварительно провести вспомогательный хэтчинг, то есть намеренное истончение оболочки эмбриона. Перенос оплодотворенных in vitro эмбрионов при ЭКО без труб не имеет особенностей, не вызывает трудностей и проводится стандартно под контролем УЗИ.
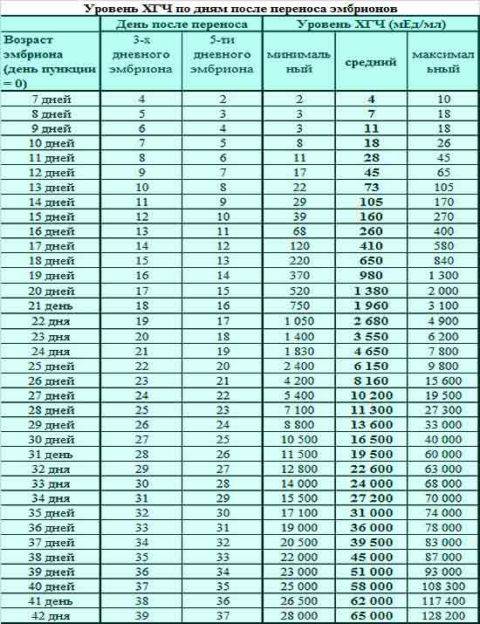
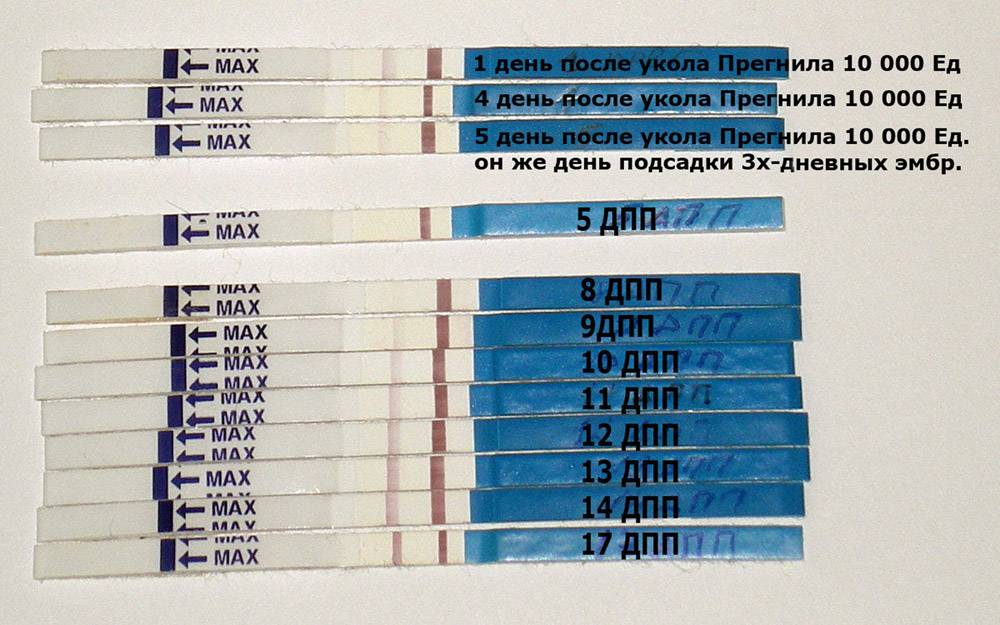
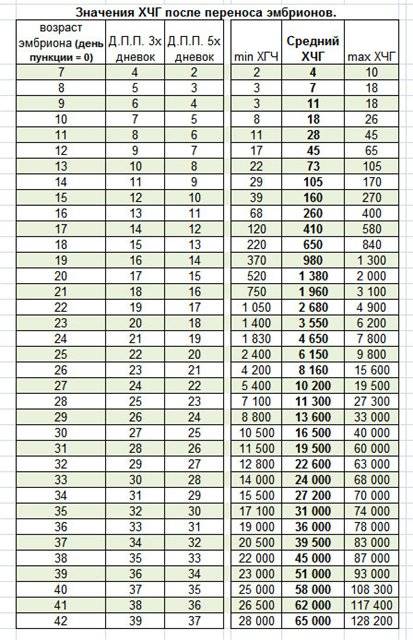
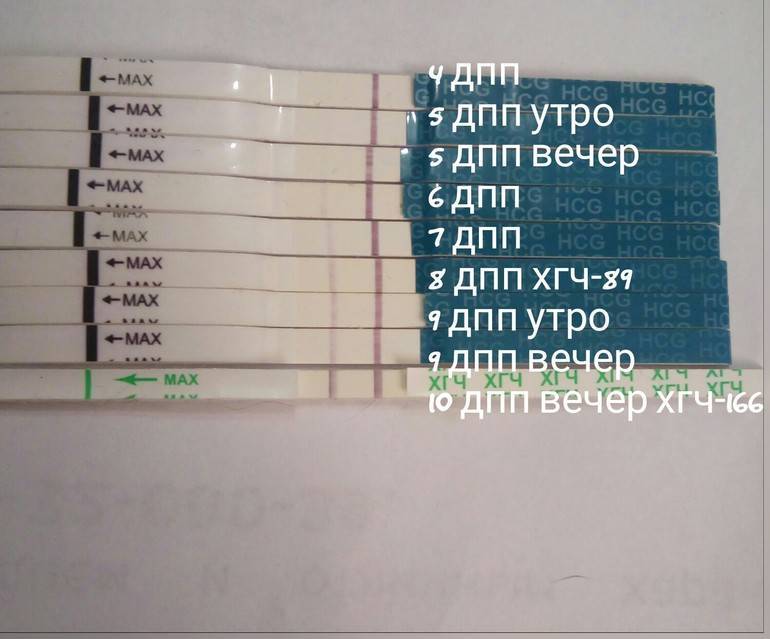
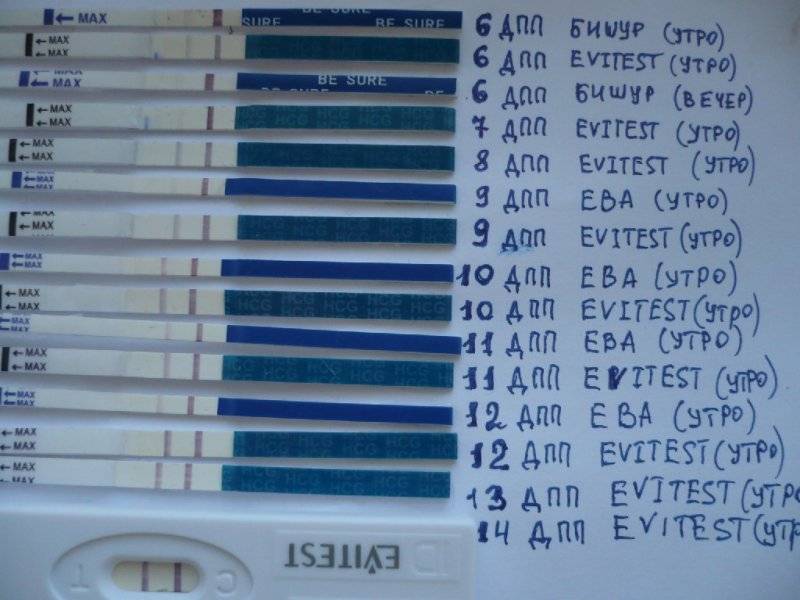
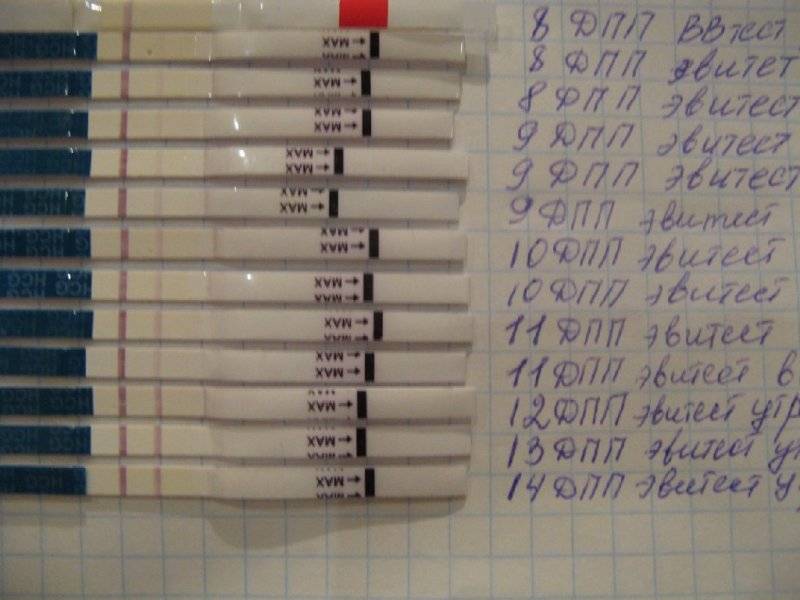
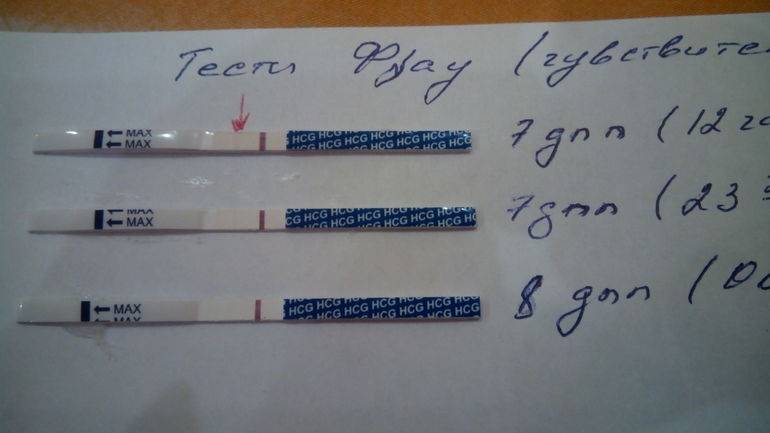
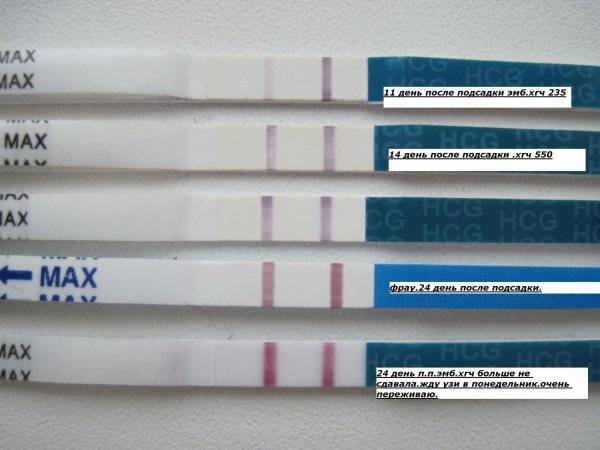
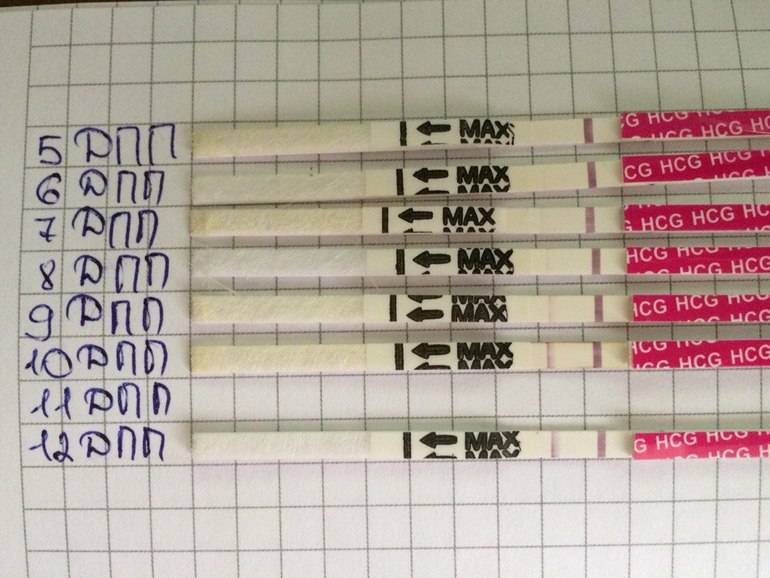
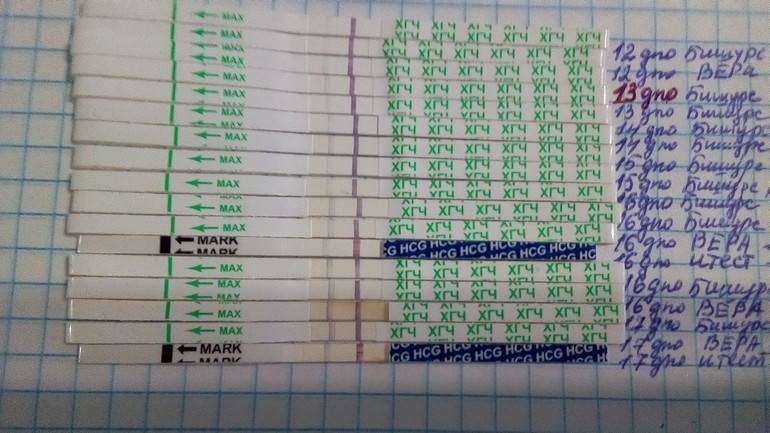
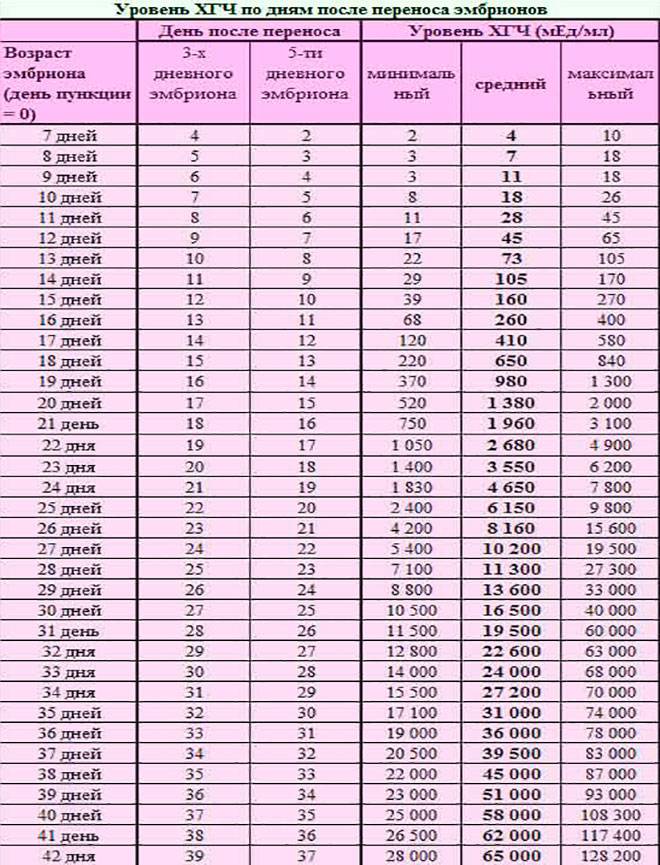
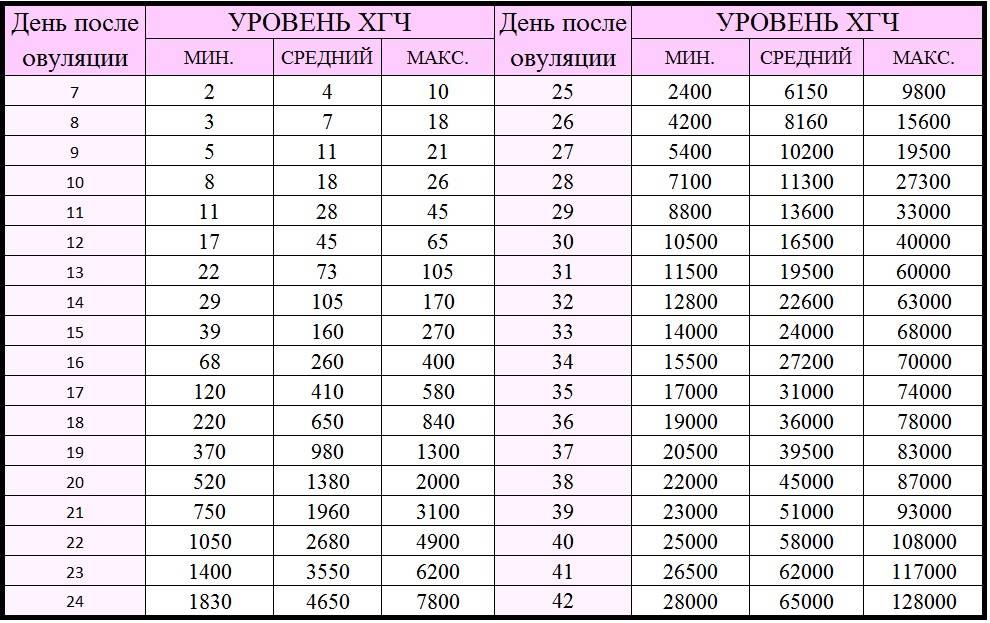
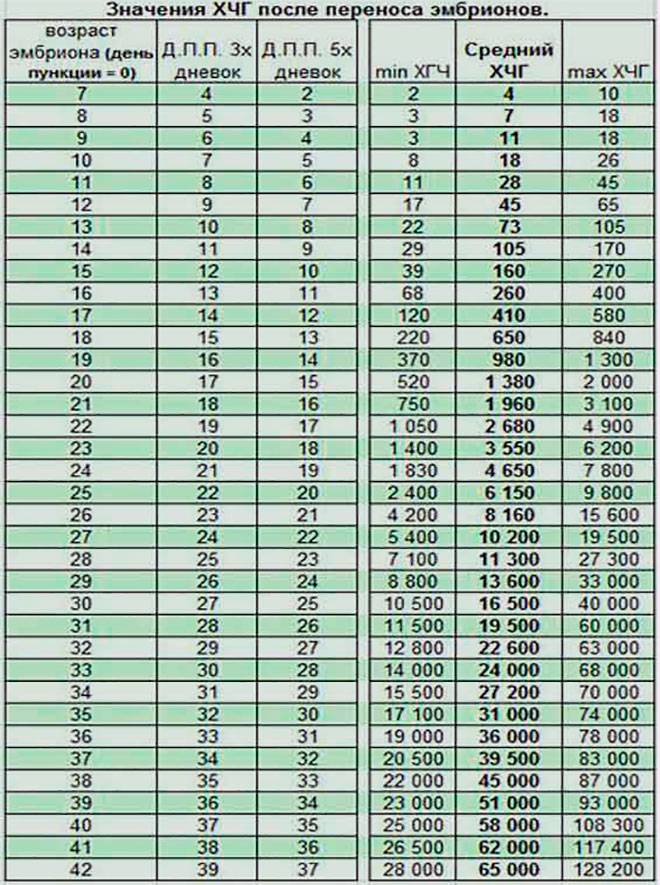
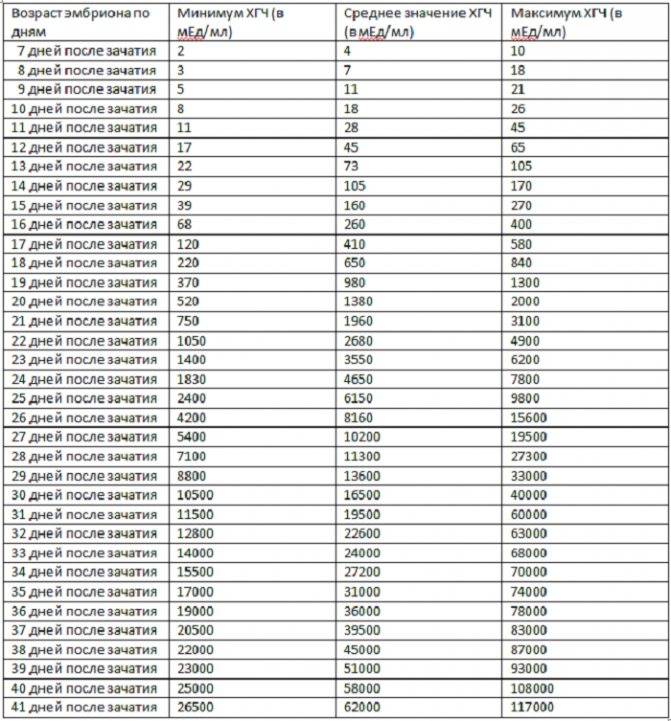
Спустя 10-14 дней после «подсадки» эмбриона проводят тест на определение количества ХГЧ в крови – хорионического гонадотропина человека, одного из гормонов, указывающих на произошедшее зачатие.
ЭКО – единственный метод, с помощью которого можно забеременеть без труб. Более того: современные технологии делают возможным материнство даже после онкологического заболевания. Если при выявлении злокачественной опухоли, до начала терапии, сдать на хранение яичниковую ткань, то в дальнейшем, на стадии ремиссии, этим материалом можно воспользоваться для зачатия.
Что такое программа экстракорпорального оплодотворения?
Благодаря революционному развитию вспомогательных репродуктивных технологий появился способ лечения бесплодия, подаривший большие надежды бесплодным супружеским парам. Это – метод экстракорпорального оплодотворения, перенос эмбрионов, который на сегодняшний день является самым эффективным методом лечения бесплодия, помогающим даже при самых, казалось бы, безнадежных ситуациях. ЭКО, имплантация эмбриона применяется при абсолютном женском бесплодии (при отсутствии или полной непроходимости обеих маточных труб), при мужском бесплодии, при бесплодии неясной причины, а также при неэффективном консервативном или оперативном лечении других форм бесплодия. Поэтому врачи считают, что продолжать лечение бесплодия другими методами более 1,5–2 лет, если очевидна их неэффективность, нельзя. Чем раньше пара обратится в клинику экстракорпорального оплодотворения, тем выше у нее шансы на успех. При экстракорпоральном оплодотворении после стимуляции яичников у женщины созревает несколько фолликулов с яйцеклетками. Непосредственно экстракорпоральное оплодотворение проводится таким образом: врач пунктирует яичник, извлекая яйцеклетки, которые затем оплодотворяются спермой мужа или донора вне организма матери. При сниженном качестве спермы супруга производится введение единичного сперматозоида с помощью микроиглы (метод ИКСИ). Через несколько дней производится перенос эмбрионов: получившиеся благодаря ЭКО оплодотворению эмбрионы переносятся в полость матки женщины. Далее происходит прикрепление эмбриона и эмбрион в матке продолжает свое развитие. После подсадки эмбрионов одна попытка ЭКО оплодотворения, имплантация эмбриона дает вероятность зачатия от 20 % до 30 %, что даже несколько выше средней частоты наступления беременности естественным путем. Вероятность зачатия и успешное развитие эмбриона при проведении процедуры после подсадки эмбрионов зависит от возраста супругов, состояния их здоровья, качества применяемых препаратов, качества полученных эмбрионов, а также некоторых других факторов. Правильный день имплантации эмбриона назначает врач-специалист. После подсадки эмбрионов, дни после переноса эмбрионов должны проходить под контролем специалиста. Неудача одной попытки ЭКО оплодотворения еще не означает, что данный метод – перенос эмбрионов – оказался неэффективным. Каждая последующая попытка ЭКО, имплантация эмбриона существенно увеличивает суммарные шансы наступления успешной беременности после подсадки эмбрионов. За год лечения экстракорпоральное оплодотворение после подсадки эмбрионов дает практически девяностопроцентный шанс забеременеть. За три десятилетия, прошедшие с момента рождения англичанки Луизы Браун, первого ребенка, появившегося из яйцеклетки, оплодотворенной «в пробирке» (1978 г.), более трех миллионов детей появились на свет с помощью данного метода. Современные вспомогательные репродуктивные технологии, перенос эмбрионов уже помогли миллионам бесплодных пар по всему миру. Мы надеемся, что Вам они тоже помогут. Если у Вас нет денежных средств на перенос эмбрионов, то можно попробовать провести экстракорпоральное оплодотворение бесплатно, осуществить перенос эмбрионов, воспользовавшись специальной государственной программой. Однако следует помнить, что экстракорпоральное оплодотворение бесплатно дается намного сложнее, чем платная процедура – так как при неудачной попытке Вы будете долго ждать следующего шанса получить бесплатное экстракорпоральное оплодотворение.
Желаем удачи!
https://youtube.com/watch?v=glJlgJ2bAy8
Гормональная поддержка после переноса эмбрионов
При необходимости пациенткам назначается гормональная поддержка после переноса эмбрионов. Известно, что основной задачей женских половых гормонов (эстрадиол и прогестерон) является создание благоприятных условий для возникновения беременности и ее развития.
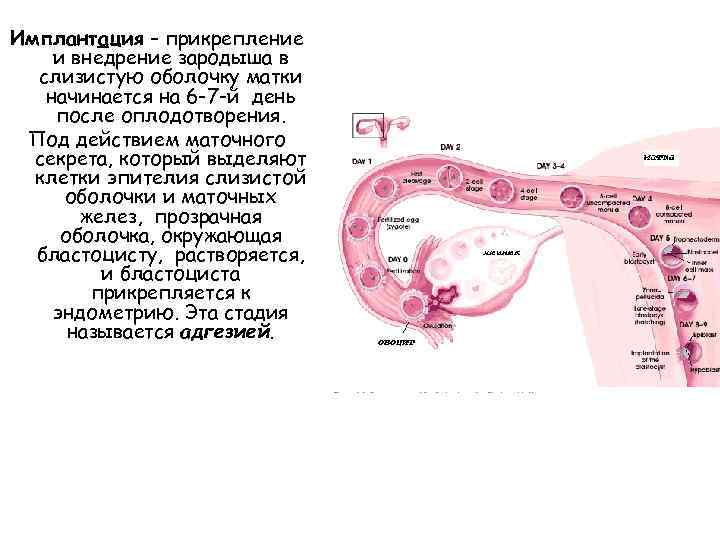
Это гормоны, вырабатываемые желтым телом. Пик прогестерона отмечается на 6-ой день после овуляции, в это же время появляется окно имплантации, к которому приурочивается время для переноса эмбрионов. В первые дни ЭКО программы или инсеминации в яичниках растут фолликулы, и вырабатывается эстрадиол, который необходим для увеличения толщины эндометрия и создания полноценной структуры в полости матки. С середины цикла после инсеминации или пункции (ЭКО) начинает вырабатываться в больших количествах прогестерон.
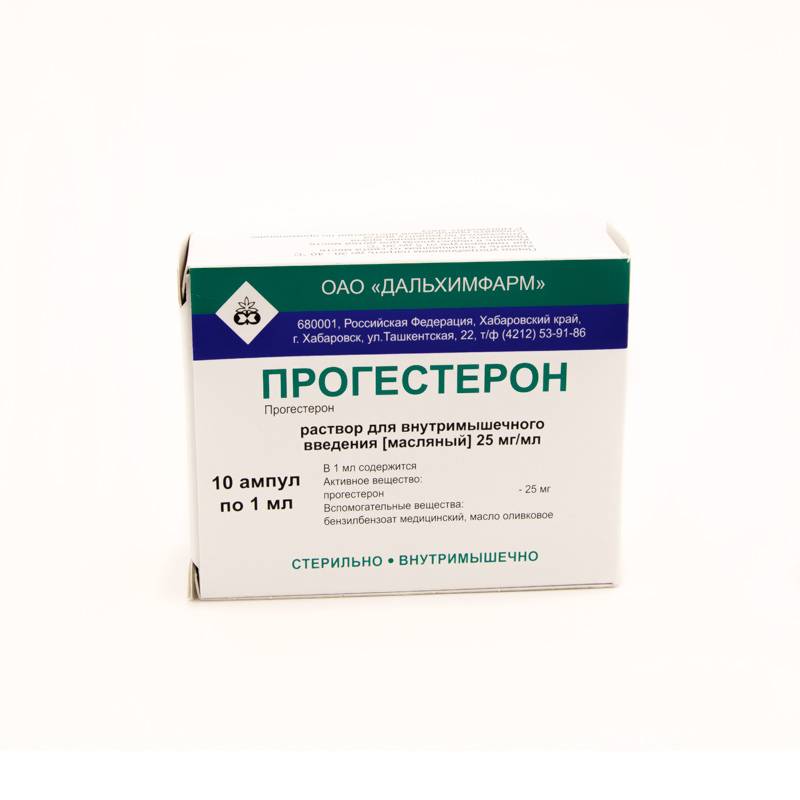
В яичнике на месте фолликула формируется желтое тело. При имплантации эмбриона плодное яйцо вырабатывает новый гормон – хорионический гонадотропин (ХГ), количество которого прогрессивно возрастает при нормальном развитии беременности. Функцию желтого тела характеризует изменение уровня прогестерона и эстрадиола. Как правило, уровень эстрадиола и прогестерона в программе ЭКО определяется в день после переноса эмбрионов и через неделю повторно, чтобы определить уровень и стабильность функционирования желтого тела. При необходимости по индивидуальным показаниям назначается гормональная поддержка после переноса эмбрионов («Утрожестан», «Дюфастон»).
О наступлении беременности вы можете узнать не ранее 14-го дня после переноса эмбрионов. Однако окончательно подтвердить беременность можно будет только при проведении УЗИ – диагностики.