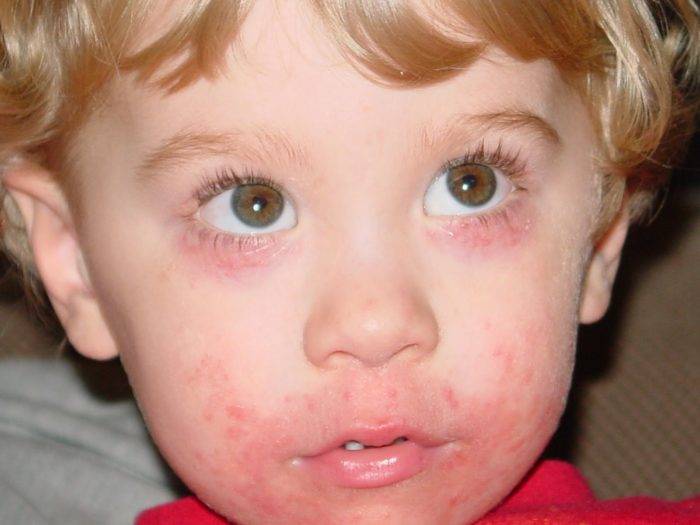
Симптомы орального кандидоза у детей
При легкой форме кандидоза наблюдается налет в виде творожистых крупинок, располагающийся на ограниченных участках слизистой оболочки полости рта, неба, чаще — на верхней поверхности языка или щеках. Этот налет легко снимается. Субъективных ощущений нет. Запаха изо рта не ощущается.
Среднетяжелая форма кандидоза сопровождается творожистым или пленчатым налетом на гиперемированном (красном) основании, диффузно покрывающим щеки, язык, твердое небо, губы. Налет снимается не полностью, оставляя кровоточащую поверхность слизистой оболочки.
При тяжелой форме заболевания пленчатый налет сплошь покрывает слизистую оболочку полости рта, языка (глоссит), щек, десен, твердого и мягкого неба, задней стенки глотки (фарингит), губ (хейлит). При поскабливании удается снять лишь небольшое количество налета, но сохраняется беловатая пленка, прочно спаянная со слизистой оболочкой.
При распространенном поражении полости рта дети становятся беспокойными, плохо сосут.
Кандидозное поражение слизистых оболочек полости рта может сочетаться с кандидозом кожи промежности, пахово-бедренных и межъягодичных складок, вульвовагинитом (воспалением наружных половых органов, слизистой оболочки влагалища и вульвы — преддверия влагалища) и кишечным кандидозом.
Candida albicans — наиболее распространенный возбудитель кандидоза. Носительство Candida albicans встречается у здоровых людей, но чаще — при патологических состояниях. Возбудитель входит в состав постоянной нормальной микрофлоры пищеварительного тракта: он может находиться в полости рта, но наибольшая колонизация наблюдается в толстой кишке. Колонизация влагалища грибами Candida albicans присутствует у 10-30% здоровых женщин, повышаясь при беременности, активной половой жизни, приеме оральных контрацептивов. Хотя Candida albicans можно найти на коже около естественных отверстий, она не является представителем нормальной микрофлоры кожи, а только слизистых оболочек.
Помимо Candida albicans причиной молочницы у детей могут быть и другие возбудители — Candida tropicalis, Candida parapsilosis, Candida glabrata, Candida krusei. Особое значение инфекции, вызванные Candida glabrata и Candida krusei, приобретают в связи с тем, что возбудители устойчивы к одному из главных препаратов, используемых для лечения молочницы — флуконазолу.
Методы терапии
В зависимости от причины кандидозного стоматита врач прописывает необходимое лечение для грудничка. Так, при проблеме частого срыгивания необходимо подкорректировать технику кормления.
Различают несколько методов лечения малыша от молочницы: местные и общие средства традиционной медицины, народные способы.
Существует молочница, которая не требует лечения. Об этом нам расскажут в следующем видео:
Местная терапия
Местное воздействие подразумевает обработку ротовой полости различными антисептическими средствами:
- Тетраборат натрия (бура);
- Перекись водорода 1%;
- Марганцовка.

Тетраборат натрия имеет сладковатый привкус, детям он нравится. Обработку проводят марлевым тампоном, смоченным в лекарстве.
Также хороший эффект имеет антисептик гексорал. Применяют его два раза в день так же, как и остальные лекарственные средства.
Среди антисептиков на начальной стадии помогает обработка раствором марганцовки 6 раз в сутки.
После каждой обработки антисептиками необходимо проводить процедуру по нанесению анилиновых красителей:
- метиленового синего (синьки);
- генцианвиолета.
Синька применяется 5 раз в день. Симптомы ослабевают через три дня.
Не менее эффективны растворы:
- йодинола (1:2);
- люголя (1:3).
Обработку проводят перед кормлением и после не более 6 раз в день.
Среди эффективных средств противогрибковой направленности отмечают:
- кандид (клотримазол в составе);
- стоматидин;
- нистатин;
- леворин.
Все вещества наносят на пораженные участки с помощью тампонов
Обработка должна проводиться очень осторожно, так как при повреждении слизистой велик риск занести инфекцию.. Кандид применяют 4 раза в день
Продолжительность лечения около 10 дней
Кандид применяют 4 раза в день. Продолжительность лечения около 10 дней.
Стоматидин — 2 раза в сутки.
Нистатин и леворин применяют в виде суспензии, которую готовят самостоятельно. Растворяют одну таблетку 250 т. ед. (100 т. ед. леворина) в ампуле с витамином В12 и смазывают слизистую 2 раза в день.
Витамин можно заменить простой водой (5 мл). Курс лечения — 10 — 14 дней.
Общая терапия
Препараты общего воздействия на организм стараются не назначать ввиду их побочных эффектов. Но в особо запущенных случаях врач может прописать:
- дифлюкан или флуконазол;
- нистатин.
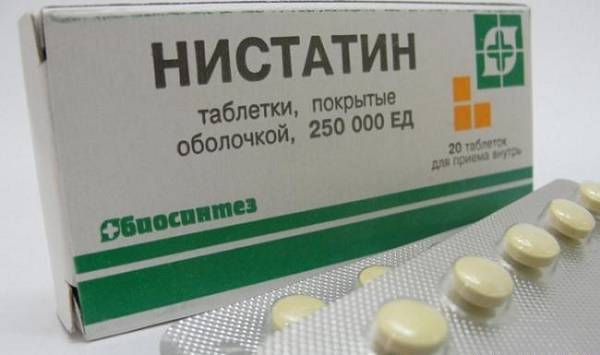
В тяжелых случаях лекарство вводят внутривенно, например, дифлюкан (нельзя новорожденным и грудничкам младше 11 месяцев) или флуконазол.
Дозировка обоих лекарств составляет 3 мг/кг веса, капельницы флуконазола ставят не чаще одного раза в 72 часа для новорожденных и 48 часов для грудничков 2 — 4 недель от роду.
Нистатин — противогрибковый антибиотик, действенный против молочницы, принимают перорально в дозировке 1/4 таблетки.
Длительность и кратность приема зависит от формы и стадии заболевания и назначается только врачом. После приема таблетки не рекомендуется кушать или пить на протяжении 30 минут. Средний курс — 10 дней.
Народные способы
В самом начале болезни ребенку рекомендуют максимально щадящие народные средства, а именно растворы:
- пищевой соды (0,5 ч. л. на 0,5 ст. воды);
- меда (1 ч. л. на 100 мл воды).
Для обработки марлевым тампоном каждые 2 — 3 часа осторожно протирают все поверхности рта: язык, внутренние щеки и т. д
Эффективность первого средства против молочницы объясняется тем, что грибки любят кислую среду, а сода подщелачивает ее. Лишенные благоприятных условий, микроорганизмы редеют, а с малым количеством грибков легко справляется иммунитет.
Мед прекрасный антисептик, но применять его следует с осторожностью. Его не рекомендуют малышам-аллергикам и грудничкам младше 2 месяцев.. Также для лечения молочницы применяют настои трав:
Также для лечения молочницы применяют настои трав:
- календулы (0,5 ч. л. на 0,5 ст. кипятка);
- ромашки (1 ст. л. на 1 ст. горячей воды).

Ими орошают слизистую малыша с помощью шприца или пипетки.
Эпидемиология гепатита В у детей
Ранее считалось, что основной путь передачи вируса гепатита В – это парентеральный, заболевание даже называлось сывороточным гепатитом. В настоящее время доказано, что через кровь гепатит передается лишь в 45-50% из всех диагностированных случаев в основном у взрослых людей. Дети чаще всего заражаются так называемым вертикальным путем.
Пути заражения гепатитом В у детей до года:
- Интранатальный – в 90% всех диагностированных случаев. Заражение развивается вследствие заглатывания ребенком выделений инфицированной матери во время прохождения по родовым путям, по причине повреждения слизистых оболочек, их контакта с инфицированной материнской кровью.
- Трансплацентарный – 6-8 % всех зафиксированных заболеваний. Инфицирование возможно на фоне отслойки плаценты, ее дисфункции (ФПН – фетоплацентарной недостаточности).
- Постнатальный – 1-2%. Этот путь передачи вируса возможен при условии наличия таких факторов, как нарушение целостности слизистых оболочек у ребенка, тесный контакт с инфицированной матерью (уход, грудное вскармливание).
Эпидемиология гепатита В у детей предполагает и парентеральный (артифициальный) путь, то есть проникновение вируса в кровь при медицинских манипуляциях (инъекциях, переливаниях крови), но такие факты встречаются крайне редко, по статистике они являются причиной инфицирования не более, чем 0,5% детей от всего количества диагностированных гепатитов.
Степень тяжести инфицирования напрямую зависит от триместра беременности, во время которого произошло трансплацентарное заражение, от состава крови матери (ее иммунной активности). Если вирус проникает в плод до III триместра, риск инфицирования младенца не превышает 10%, если позже, то вероятность заражения гепатитом В возрастает до 70-80%. Внутриутробное инфицирование вирусом грозит преждевременными родами, если же беременность удается сохранить, и гепатит у младенца диагностируется как острый, то заболевание в большинстве случаев протекает в легкой форме. Однако 95% детей остаются носителями антигена HBsAg на всю жизнь, создавая риск последующей передачи вируса другим людям, а также провоцируя условия для развития цирроза печени и даже карциномы. Столь высокая степень восприимчивости к вирусу объясняется незрелостью, недоразвитием иммунитета у младенцев.
Наибольшую опасность представляет заражение антигеном HBsAg – наружной оболочкой основного вируса гепатита В, который ранее назывался австралийским антигеном. Этот маркер гепатита В можно выявить практически во всех жидких биологических средах инфицированного человека – в слезном секрете, в моче, в слюне, в соке желудка, в грудном молоке, в кале, в плевральной или синовиальных средах. Эпидемиология гепатита В у детей специфична тем, что вирус быстро распространяется через все жидкие среды в организме ребенка и поражает паренхиму печени. Острая форма протекает быстро и чаще всего заканчивается выздоровлением с сохранением стойкого иммунитета к вирусу в течение всей жизни. Нередки случаи бессимптомного протекания заболевания, когда гепатит развивается вяло, латентно, что может привести к постепенному рубцеванию тканей печени во взрослом возрасте на фоне абсолютно здорового образа жизни
Также важно помнить, что после острой формы гепатита больной ребенок может представлять угрозу в смысле заражения окружающих около 3-х месяцев, при хронической форме дети считаются пожизненными вирусоносителями
Причины
Как указывалось выше, грибки рода Candida являются представителями условно-патогенной микрофлоры человеческого организма. При нормальных условиях их жизнедеятельность не наносит никакого вреда, но при изменении окружающей или внутренней среды они могут начать активно размножаться и запустить ряд патологических процессов. Это приводит к появлению болезни, справиться с которой самостоятельно практически невозможно. Существует несколько возможных причин, из-за которых эти микроорганизмы начинают бесконтрольное деление. Это:
- Падение иммунной защиты (на фоне перенесённых патологий или операций, хронических заболеваний, постоянных стрессов или депрессий, физических или психических нагрузок);
- Длительный приём антибактериальных лекарственных препаратов без врачебного назначения;
- Гормональный дисбаланс (в том числе, во время беременности) или нарушение обмена веществ;
- Недостаточное или неправильное питание;
- Наличие вредных привычек (злоупотребление алкогольными напитками, курение, наркомания);
- Использование антимикробных гигиенических средств, способствующих уничтожению нормальной микрофлоры;
- ВИЧ-инфекция;
- Беспорядочные сексуальные связи без барьерной защиты;
- Прием гормональных контрацептивов;
- Эндокринные заболевания в анамнезе (диабет, лишний вес, нарушение работы щитовидки и прочее);
- Жаркие погодные условия;
- Ношение некачественного или плотного нижнего белья.
Какие сдавать анализы и к какому доктору обращаться
При появлении первых симптомов кандидоза необходимо немедленно обратиться к врачу нашего медицинского центра. Как правило, пациентки в такой ситуации обращаются за помощью к гинекологу, а пациенты записываются на приём к урологу. Диагностика заболевания осуществляется на основе собранных жалоб и осмотра поражённых слизистых оболочек. Подтвердить диагноз можно после исследования выделений из влагалища или пениса методом световой микроскопии. Также активно применяется бактериальный посев на питательной среда, выявление чувствительности обнаруженных грибков рода Candida к противогрибковым лекарственным средствам. При необходимости привлекается консультация сторонних врачебных специальностей. В первую очередь это касается венеролога, который проводит дифференциальную диагностику кандидозного поражения с другими распространёнными инфекциями, передающимися половым путём (гонорея, трихомониаз и многое другое).
Многие ошибочно полагают, что диагностировать кандидоз можно без лабораторных методов исследования или только при помощи ПЦР. На самом деле, наиболее точным способом подтвердить этот диагноз служит микроскопия мазка, взятого с поражённой слизистой оболочки. Благодаря этому удаётся максимально точно определить разрастание грибков Candida. В лаборатории нашей клиники проводят следующие диагностические манипуляции:
Микроскопия мазка.
- Бакпосев (культивирование);
- Иммуно-ферментный анализ;
- Полимеразная цепная реакция.
Симптомы
Основной признак кандидозного стоматита — обложенные пятнистым светлым налетом язык, десны, небо и щеки с внутренней стороны. Вокруг белых бляшек и под ними при соскабливании часто можно заметить небольшую красноту.
Беспокойство ребенка возникает во время попыток покормить его: он отказывается от груди или сосет совсем немного, а затем заливается плачем. Спустя небольшой промежуток времени пятна разрастаются и покрывают пленкой полость рта.
Также к симптомам молочницы относят:
- ребенок с трудом может глотать;
- при прикосновении к язвам ребенок плачет;
- бляшки во рту кровоточат;
- апатичность и вялость грудничка;
- налет на языке от кандидозного стоматита нелегко удалить с помощью салфетки.

Почему же возникает молочница?
Возможные осложнения заболевания
Вовремя не вылеченная молочница опасна развитием осложнений: инфекция переходит на другие органы, острая форма кандидоза переходит в хроническую.
У больных малышей отмечается:
- кровоточивость десен;
- сепсис (заражение крови);
- аллергическая реакция;
- дыхательная недостаточность;
- потеря веса и обезвоживание;
- вторичная бактериальная инфекция.
Осложнением также является распространение воспалительного процесса с ротовой полости:
- на половые органы (генитальный кандидоз);
- на пищеварительный тракт (кандидоз пищевода);
- на дыхательную систему (кандидоз легких и бронхов) и др.
Список можно продолжать. Поражение внутренних органов доходит до того, что развивается иммунодефицитное состояние.
Лечение различных видов хейлита
Хейлит требует разного лечения в зависимости от его разновидности. Обычно правильную форму заболевания устанавливает терапевт – он назначает анализы и отличает хейлит от других похожих болезней. Дальнейшим лечением могут заниматься разные врачи: аллергологи, стоматологи, а иногда и дерматовенерологи.
Лечение эксфолиативной формы
Чтобы вылечить эксфолиативный хейлит нужно в первую очередь воздействовать на психоэмоциональную сферу. Для этого психоневролог или невропатолог прописывает транквилизаторы и успокаивающие средства, либо проводит психотерапию.
Лечение эксфолиативного хейлита основано на воздействии на психоэмоциональную сферу. С этой целью невропатологом или психоневрологом назначаются успокаивающие средства, транквилизаторы, проводят психотерапию.
Местно при этом назначается лазеротерапия, лучевая терапия и ультразвуковое введение разных гормональных средств. Смазывать губы можно гигиенической помадой, наиболее эффективно использовать средства с витаминами группы С и В.
Чтоб повысить реактивность организма, можно принимать такие препараты, как продигиозан или пирогенал, также хороший эффект дает аутогемотерапия.
Лечение гландулярного хейлита
Для лечения грандулярного хейлита в основном применяют различные противовоспалительные мази, например, оксолиновую или тетрациклиновую. Однако наилучший эффект дает электрокоагуляция увеличенных слюнных желез, либо их вылущивание хирургическим путем.
Также можно использовать лазерную абляцию с применением хирургического лазера. В качестве профилактики рекомендуется провести санацию полости рта, а также устранить сухости и мокнутия губ и нормализовать микробный пейзаж полости рта.
Лечение атопических хейлитов
При лечении атопического хейлита нужно в первую очередь установить и устранить основной раздражитель. Местно применяются гормональные мази с противовоспалительным, противозудным и противоаллергическим действием, например, фторокорт или флуцинар.
Также активно проводится противоаллергическая терапия, внутрь назначают тавегил, кларитин, фенкорол и другие препараты.
При этом важно соблюдать особую диету – полностью исключить все продукты, провоцирующие аллергию, такие как цитрусовые, шоколад, клубнику, икру, а также пряную и острую пищу
Лечение метеорологической формы
Метеорологический хейлит в первую очередь требует немедленно прекратить неблагоприятное воздействие солнечного облучения. После этого можно применять мази с гормонами, а также различные защитные крема, защищающие от ультрафиолета. Внутрь прописываются витамины группы РР, В и другие.
ВАЖНО: Самая частая причина хейлитов – это различные дерматозы. Губы легко могут быть вовлеченя в воспалительный процесс при псориазе, сифилисе, туберкулезе, красном плоском лишае и прочих заболеваниях кожи
Лечение макрохейлита
Чтобы вылечить макрохейлит, требуется совместить иммунокоррегирующую, десенсибилизирующую и противовирусную терапию. Для этого назначаются:
- Гормоны, например, дексаметазон;
- Окситетрациклин;
- Витамины С, РР и В;
- Противоаллергические средства (супрастин, тавегил);
- Иммунокорректирующие средства, например, ликопид;
- Противовирусные средства: лейринферон, зовиракс, ацикловир и бонафтон.
Неплохой эффект дает лазеротерапия на область губ и зону, пораженную невритом лицевого нерва.
Если форма макрохейлита очень стойкая, то во время ремиссии показана стимулирующая терапия продигиозаном, пирогеналом и другими средствами.
Также необходимо лечение неврита с применением токов Бернара, ультразвука и физических факторов. Специалисты говорят о полезности электрофореза гепариновой мази.
Если же выявляется повышенная чувствительность к бактериальным аллергенам, то показана специфическая гипосенсибилизация бактериальными аллергенами.
Чтобы улучшить внешний вид губ, иногда применяется хирургическое иссечение части губы. К сожалению, этот способ не предотвращает рецидивов.
Причины появления
Кандидозный стоматит возникает из-за избыточного распространения грибков на слизистой оболочке рта. В норме такие дрожжевые организмы присутствуют у каждого взрослого и ребенка.
При снижении иммунитета, к которым относятся:
- прорезывание зубов;
- синдром ВИЧ;
- заболевания пищеварительного тракта;
- патологические состояния эндокринной и других систем;
— грибки начинают бесконтрольно расти.
Распространенной причиной кандидозного стоматита новорожденных является:
- заражение через родовые пути матери;
- недоношенность и слабый иммунитет.
У малышей из-за лечения антибиотиками нарушается нормальная микрофлора кишечника. В результате дрожжевые грибки Candida вытесняют полезные бактерии, и появляется молочница.
Следующей причиной молочницы является частое срыгивание грудничка. При нем происходит активизация болезнетворных грибков, так как они живут в кислой среде, образующейся во время отрыжки.
Наиболее распространенной причиной кандидоза является несоблюдение правил гигиены матерью. Сюда может относиться: недостаточная стерилизация сосок и пустышек для кормления, грудной кандидоз мамы или плохая обработка игрушек малыша.
Как определить, насколько далеко зашла инфекция?
Если у ребенка появились симптомы молочницы…
При первых подозрениях на молочницу у ребенка следует обратиться к педиатру, так как при развитии молочницы необходимо точно установить причину процесса. Она может быть первым проявлением какого-либо заболевания, другие признаки которого может выявить только специалист при осмотре и дополнительное обследование ребенка. Объем лечения также должен определять врач с учетом индивидуальных особенностей организма вашего ребенка, аллергической настроенности, сопутствующей патологии, приема других лекарственных препаратов. Зачастую лечения молочницы только при помощи локальной обработки очагов поражения недостаточно, так как может присутствовать другая форма кандидоза, чаще всего — кишечный или вагинальный кандидоз. Кишечный кандидоз чаще всего диагностируют при обнаружении грибов рода Candida в копрограмме (совокупное исследования и описание физического, химического и микроскопического состояния кала) и в результатах обследования кала на дисбактериоз. О поражении влагалища у детей судят по наличию проявлений на наружных половых органах (наличие гиперемии — покраснения, отечности и сухости слизистой оболочки малых половых губ, клитора, девственной плевы, наслоение сухих творожистых пленок, точечные и более обширные эрозии — поверхностные дефекты кожи или слизистой оболочки) и по положительным результатам микроскопического и бактериологического исследования на дрожжеподобные грибы Candida. Для высокой эффективности лечения необходим прием системных препаратов, дозу и срок приема которых может определить только специалист.
Обязательно нужно обследовать маму на наличие кандидоза. Если молочница есть у матери, значит, она может появиться и у малыша.

Профилактика
Зная базовые симптомы и лечение кандидоза, способы его передачи и особенности течения, можно обезопасить себя и своих близких от заражения. Для этого не требуется сильно ограничивать свою повседневную жизнь или придерживаться строгих правил. Достаточно выполнять следующие простые рекомендации:
Правильный приём антибактериальных препаратов. Антибиотики должны назначаться исключительно врачом по серьезным показаниям. Категорически запрещено заниматься самолечением, самостоятельно увеличивать дозировку назначенного лекарства или продлять курс терапии. Также рекомендуется обсудить вопрос дополнительного приема пробиотиков, которые помогут сохранить состав нормальной микрофлоры;
Ограничить контакты с больным или потенциальным носителем. При образовании патологического очага (семья или компания), необходимо ограничить с ними общение до их полного выздоровления;
Соблюдение правил личной гигиены. Необходимо ежедневно принимать душ, использовать исключительно своё полотенце для тела и лица
Также нужно уделять тщательное внимание уходу за ротовой полостью
Важно обеспечивать своевременную санацию зубов, поражённых кариесом;
Уход за детскими игрушками, сосками и прочими предметами, которые ребёнок может облизывать;
Правильное и рациональное питание
В суточном рационе человека должно быть достаточное количество белков, жиров, углеводов, микроэлементов и витаминов. Настоятельно рекомендуется потреблять много свежих фруктов и овощей, рыбы, молочных продуктов и нежирных сортов мяса;
Ношение комфортного и качественного нижнего белья, изготовленного из хлопчатобумажных материалов;
Отказ от случайных сексуальных контактов, особенно без использования барьерных средств контрацепции
Это поможет избежать заражения большим количеством инфекций, передающихся половым путём (включая кандидоз).
Своевременное посещение врача и прохождение профилактических осмотров. Особенно это касается гинеколога и уролога, посещать которых необходимо не реже одного раза в год.
Профилактика стоматита у детей –
В первую очередь это регулярная гигиена полости рта. Дело в том, что отсутствии должной гигиены в полости рта скапливается большое количество микробного зубного налета. Бактерии зубного налета постоянно выделяют кислоту и токсины. Выделяемая кислота разрушает эмаль зубов, а токсины влияют на слизистую оболочку полости рта, ослабляя ее защитные факторы (т.е. снижают местный иммунитет в полости рта).
В результате слизистая оболочка оказывается более уязвима перед вирусами герпеса, патогенными бактериями и другими неблагоприятными факторами. Поэтому хорошая гигиена – это первое и главное, чтобы предотвратить развитие новых случаев стоматита. Подробнее об этом вы можете прочитать в статье: Правильная гигиена полости рта у детей.
Второй важный аспект – это использование средств гигиены со специальными компонентами такими как: экстракт лакричника, лизоцим и целый комплекс молочных ферментов (типа лактопероксидазы, оксидазы глюкозы и т.д.). Такие компоненты повышают местный иммунитет слизистой оболочки полости рта, чем способствуют профилактике развития стоматита. Такие детские зубные пасты есть, например, у компании SPLAT.
В общем мы надеемся, что наша статья на тему: Как лечить стоматит у детей – оказалась Вам полезной, и вам стало понятным, что частые повторные случаи стоматита свидетельствуют о значительных нарушениях в организме ребенка и тут недостаточно просто помазать синькой или пропить ацикловир. Здесь необходимы консультации врачей, анализ системы крови, иммунитета и др.
1. Доп. профессиональное образование автора по пародонтологии,2. На основе личного опыта работы пародонтологом,3. National Library of Medicine (USA),4. American Academy of Periodontology (USA),5. «Детская терапевтическая стоматология. Национальное руководство» (Леонтьев В.К.).