Прогноз
Прогноз для женщины достаточно серьезен. При оказании своевременной помощи опасность значительно уменьшается и большинство больных полностью выздоравливает с сохранением трудоспособности и функциональной полноценности репродуктивной системы. Летальность при П. п. постепенно снижается. Этот показатель, согласно наблюдениям Ф. П. Патуишнской (1933—1938), был равен 13%, А. Д. Аловского (1936—1945) — 3,56%, В. И. Орлова (1960—1972) — 1,5%. Для плода и новорожденного прогноз сомнителен из-за высокого процента преждевременных родов, внутриутробной гипоксии и родовой травмы. Перинатальная смертность (см.) при П. п. остается сравнительно высокой, но имеет нек-рую тенденцию к снижению. По данным К. Я. Скуя (1949— 1955), она составляла 30,1% , поданным Е. В. Соколова (1953—1969) — 18,9%.
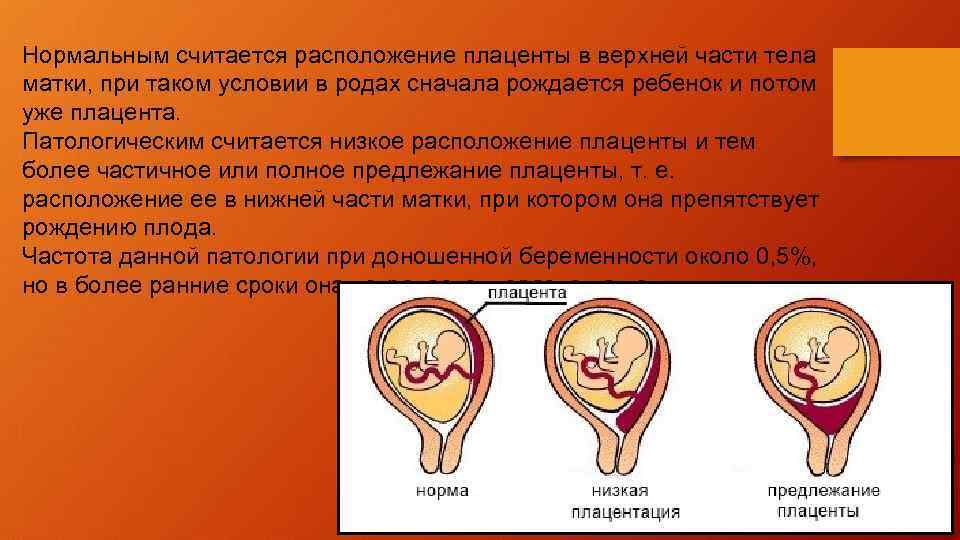
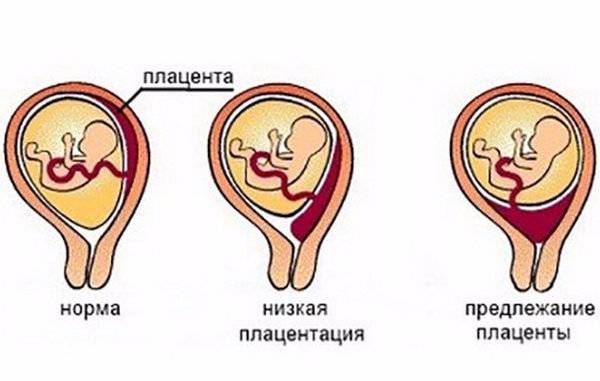
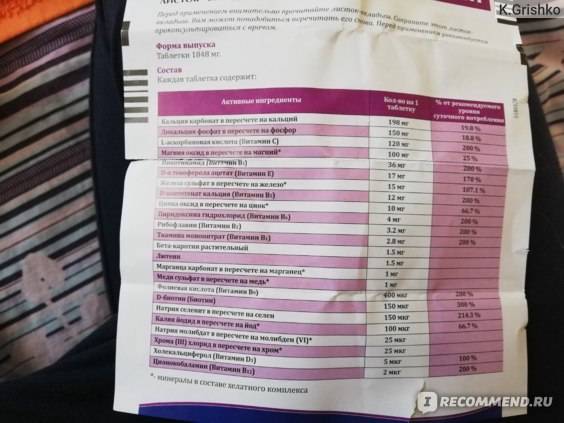
Виды расположения хориона
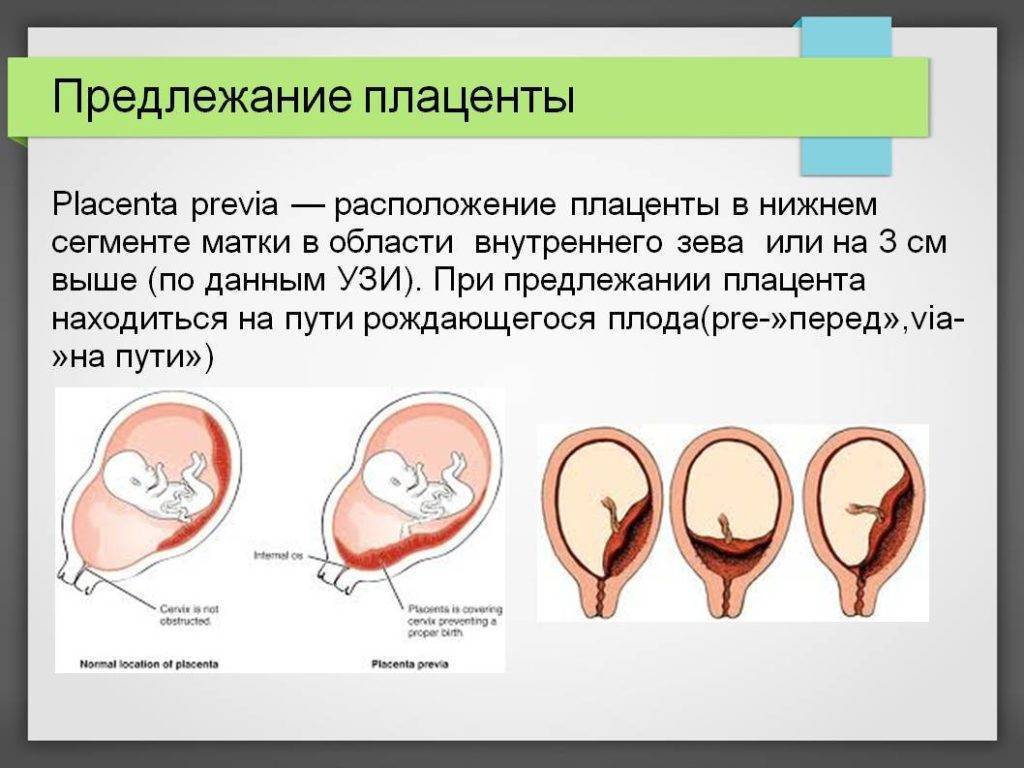
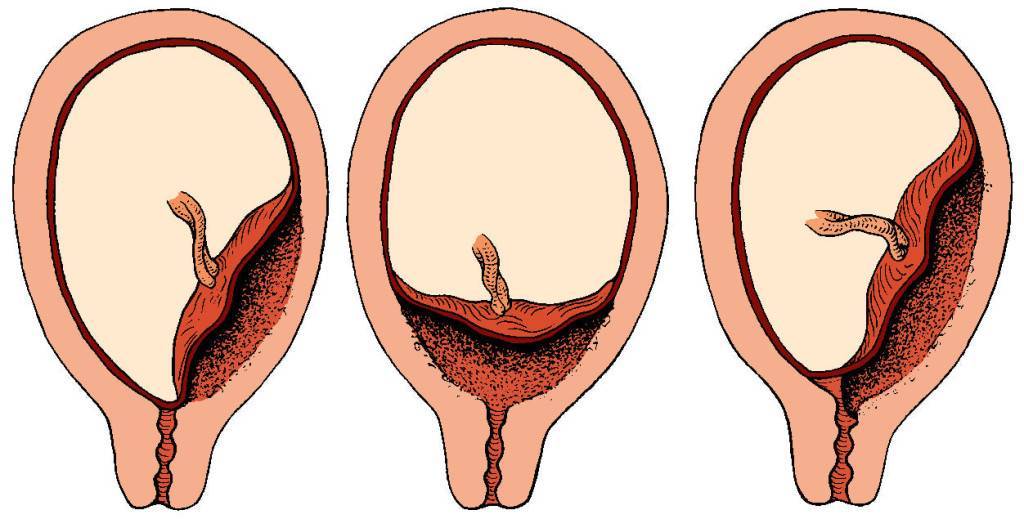
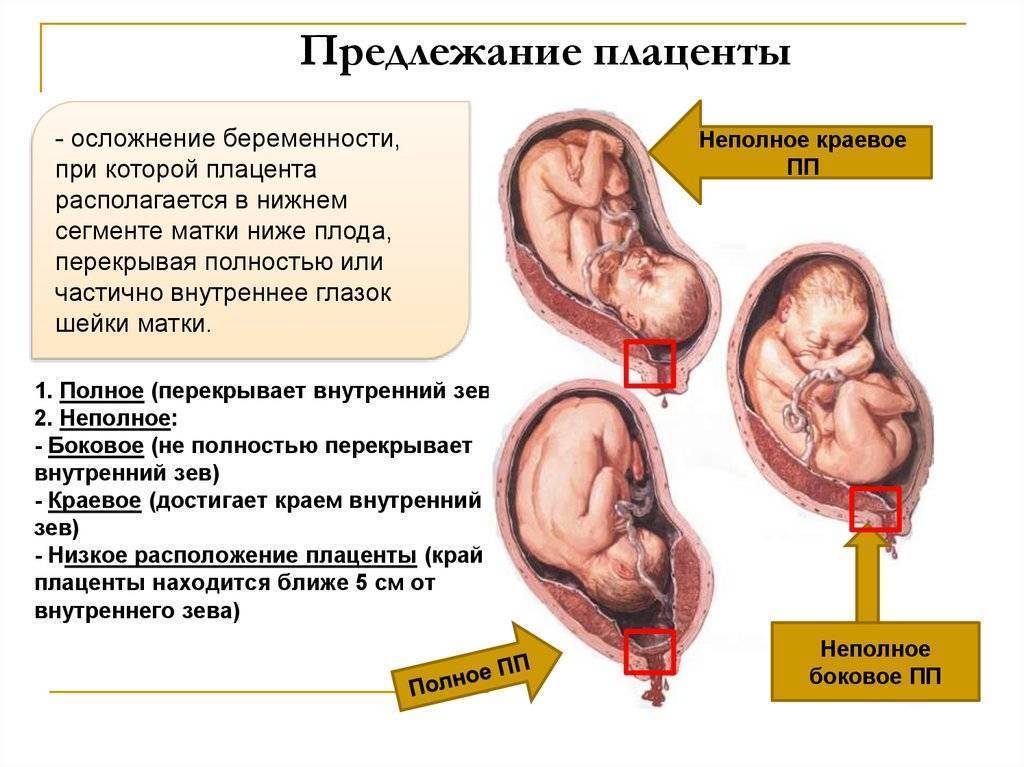
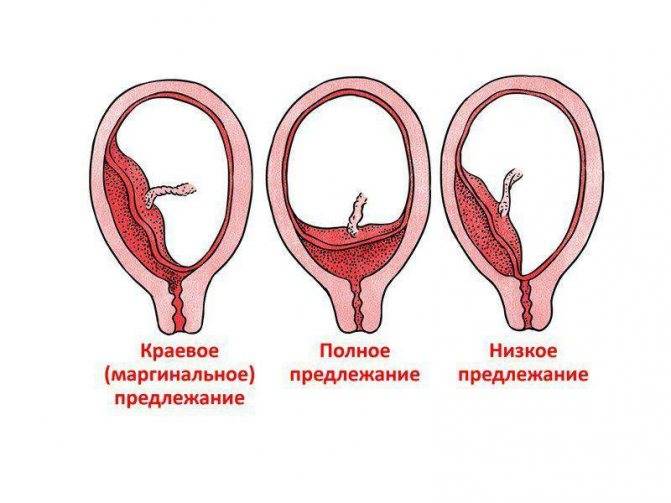
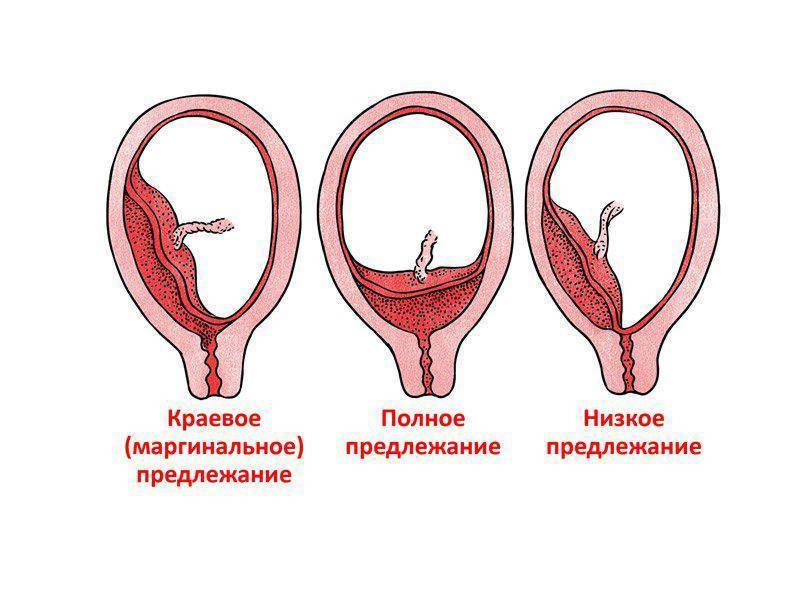
Исходя из прикрепления хориона относительно внутреннего зева предлежание бывает:
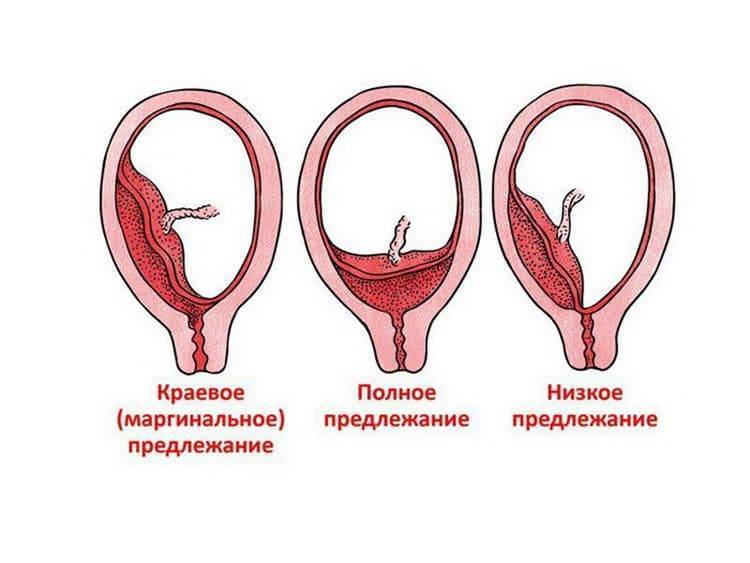
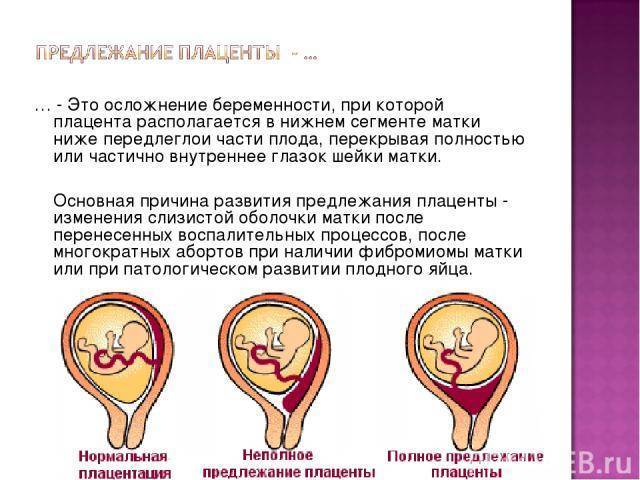
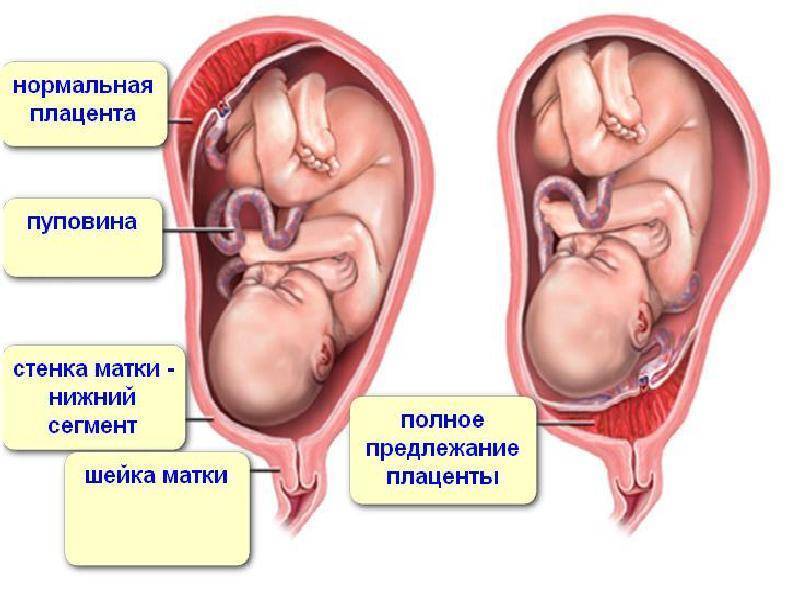
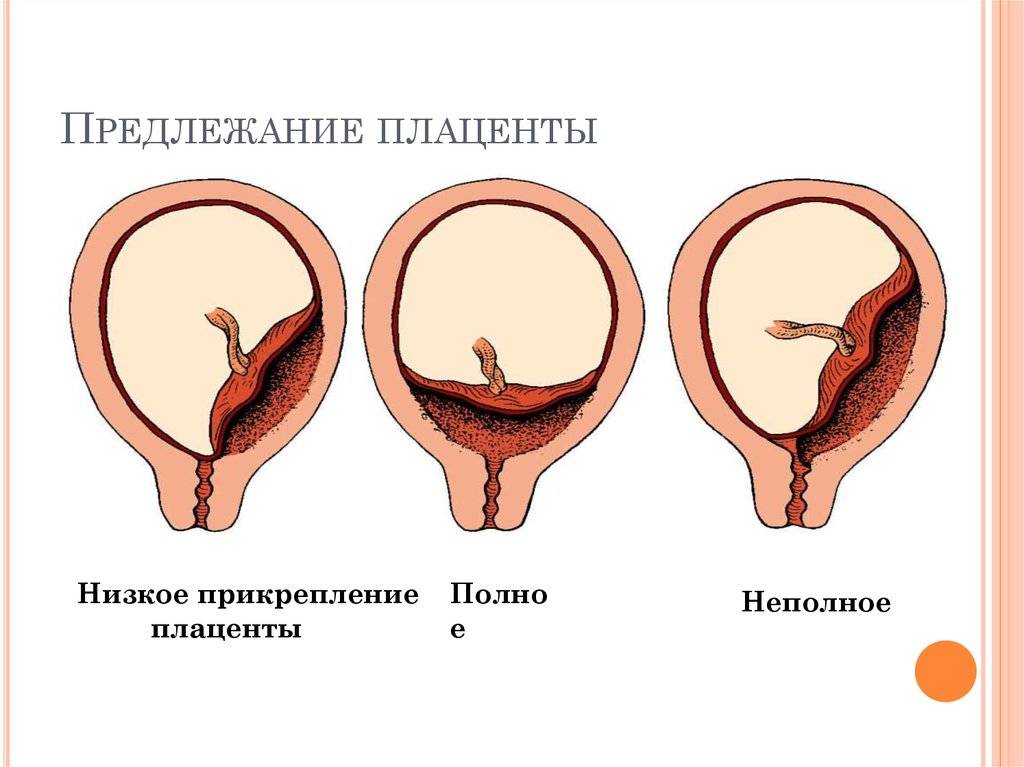
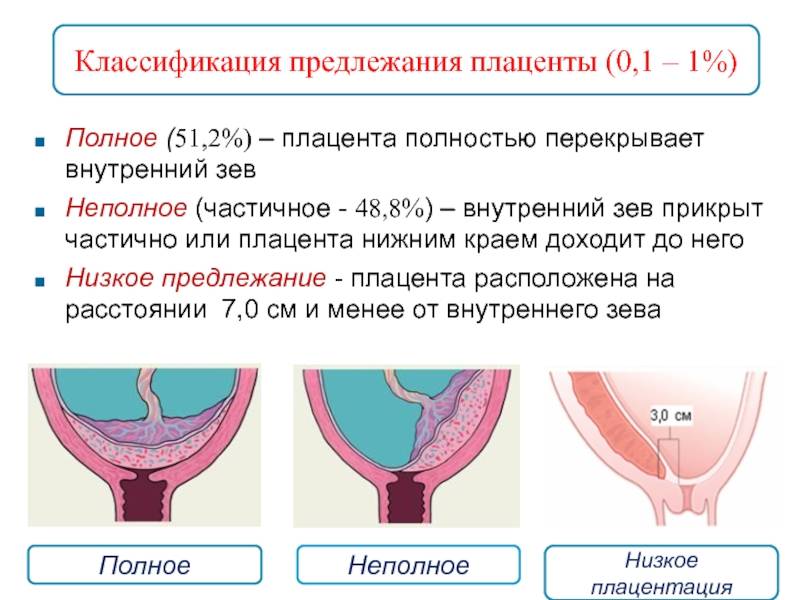
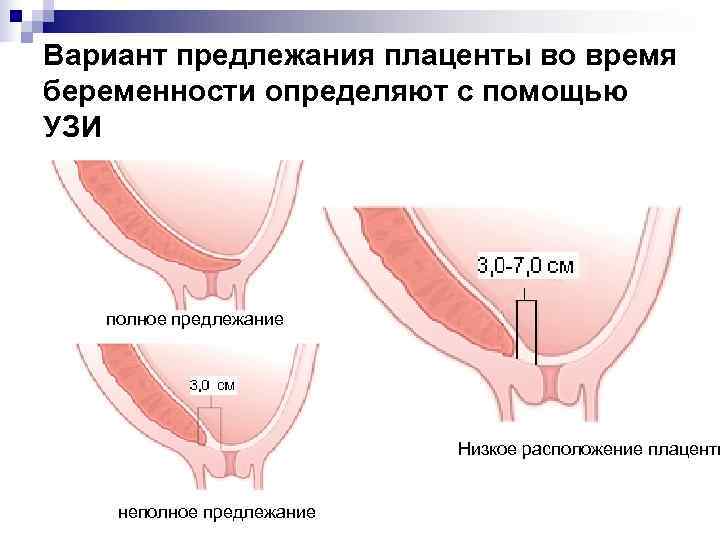
- Полным – состояние, при котором хорион полностью перекрывает внутренний зев. В последующем это перейдет в предлежание плаценты.
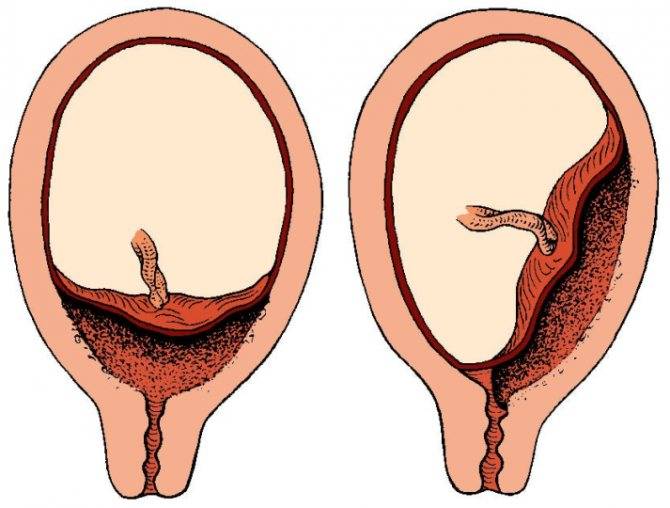
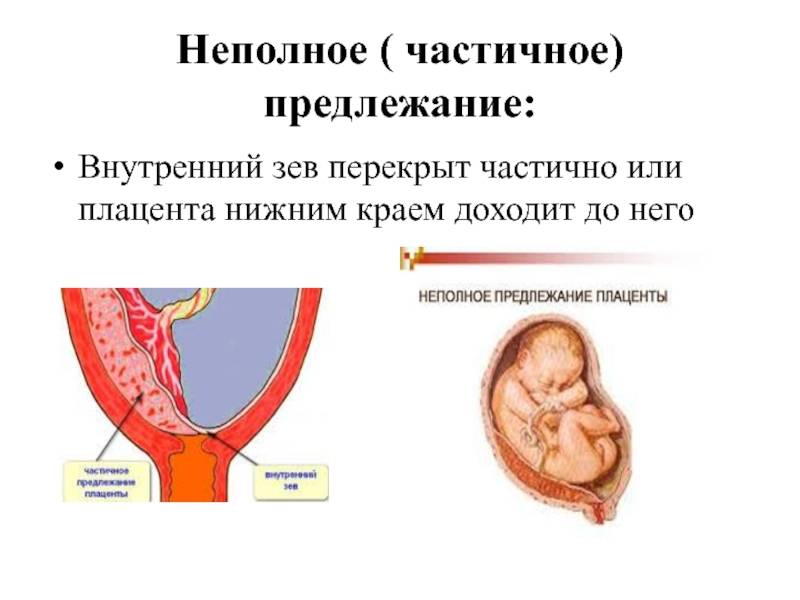
- Неполным – характеризуется перекрыванием части маточного зева. Если ворсинчатая оболочка выходит до трети, то это называют краевое предлежание.
- Низким – хорион расположен на расстоянии 3 см и менее от зева, но не перекрывает его.
Предлежание хориона на 12 неделе не является окончательным вердиктом. По мере роста матки и плода может происходить его миграция, и состояние придет в норму. Более благоприятный прогноз отмечается для заднего расположения хориона и предлежания по передней стенке.
Полное перекрытие хорионом маточного зева – опасный вид патологии, который угрожает массивными кровотечениями.
Как проявляется предлежание хориона?
Чаще всего патологию обнаруживают во время УЗИ.
Кровянистые выделения также могут быть спровоцированы предлежанием, особенно, если незадолго до этого имели место горячая ванна, сауна, половой акт. В таком случае нужно срочно обратиться к врачу.
Осложнения
Патология опасна:
- преждевременным выкидышем;
- маточным кровотечением;
- внутриутробной гибелью ребенка.
Хронические кровопотери приводят к развитию анемии и гипоксии плода. При сохранении полного перекрытия зева роды естественным путем невозможны.
Лечение предлежания хориона
Частичное предлежание хориона без кровотечения не требует госпитализации. Выделение любого количества крови является показанием для лечения в больнице.
Искусственно изменить расположение ворсинчатой оболочки нельзя, поэтому основная задача, которая стоит перед врачами – это сохранение беременности. В стационаре создается лечебно-охранительный режим:
- Женщина находится в спокойной обстановке, соблюдает постельный режим;
- Ограничиваются физические нагрузки;
- Обеспечивается сбалансированное питание с исключением закрепляющих или расслабляющих стул продуктов.

Медикаментозное лечение заключается в следующем:
- Свечи с Папаверином, таблетки Дротаверина для снятия тонуса матки;
- Витамины;
- Препараты железа, например, Тотема, Мальтофер – для профилактики или лечения анемии.
При наличии кровотечения дополнительно применяют кровоостанавливающий препарат Этамзилат натрия. В начале терапии его вводят внутривенно или внутримышечно. Потом возможен переход к таблеткам.
Массивное кровотечение, не поддающееся лечению консервативными способами, является показанием к прерыванию беременности.
После выписки из стационара в домашних условиях необходимо придерживаться размеренного образа жизни, исключить стрессы и повышенные нагрузки. Запрещено заниматься сексом, т.к. это может вызвать новое кровотечение и выкидыш.
Какой прогноз при патологии?
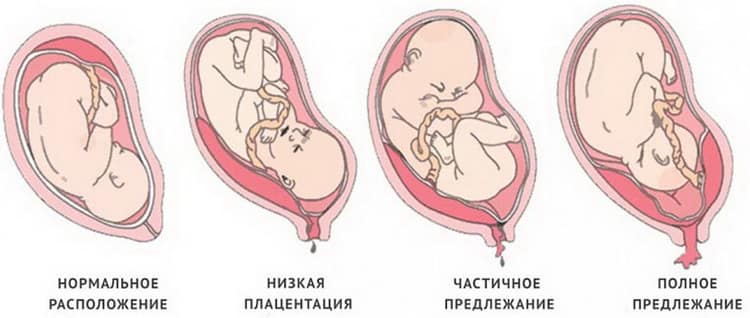
Предлежание хориона на 8-14 неделе может трансформироваться в нормальное расположение плаценты или сохраниться в виде низкой плацентации.
Если предлежание не исчезло, а перешло в аномалии расположения плаценты, то к моменту родов ребенок может находиться в матке поперечно или ягодицами к низу. В таких случаях, чтобы снизить риск, рекомендуется провести роды через кесарево сечение.
Профилактика
Женщинам следует заботиться о своем репродуктивном здоровье как можно раньше:
Следует избегать переохлаждений, своевременно лечить воспалительные заболевания половой сферы.
Не прибегать к абортам, это не метод планирования семьи.
Важно правильно и полноценно питаться, вести размеренный образ жизни.
Если соблюдать эти несложные правила, не придется знакомиться с патологиями на личном опыте.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Причины
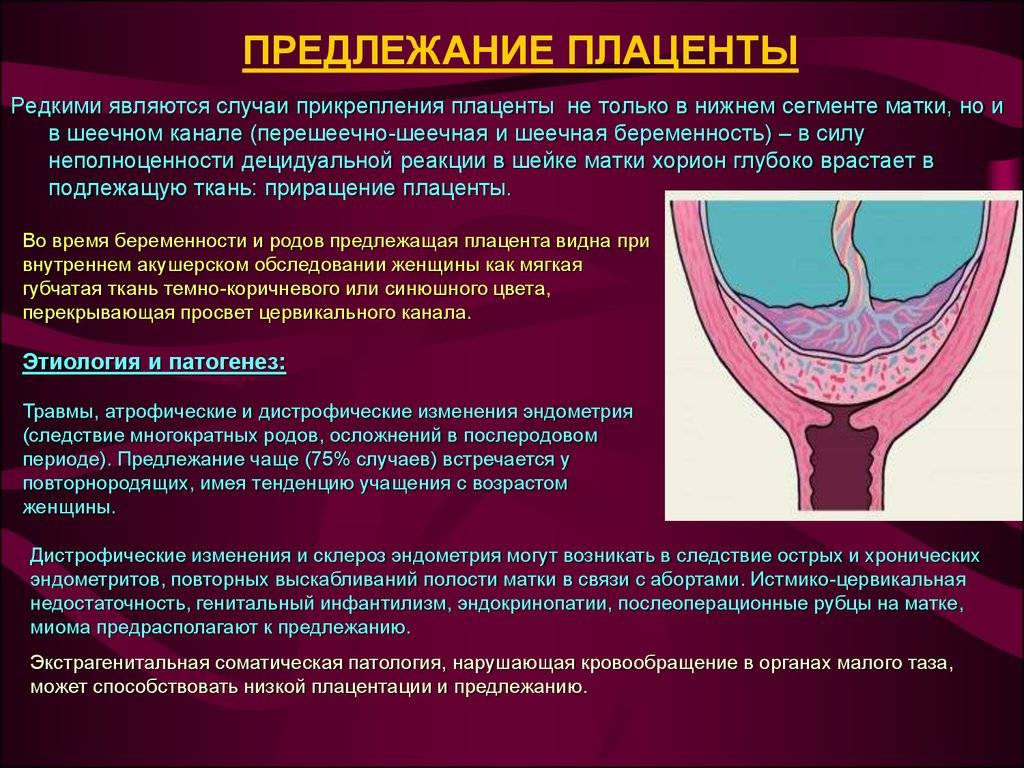
Краевое предлежание плаценты возникает в результате аномального прикрепления трофобласта в процессе имплантации либо анатомическими особенностями миометрия. В последнем случае нарушение строения мышечных волокон в стенке матки развивается на фоне воспалительных процессов или является последствием половых инфекций. Данная аномалия беременности может диагностироваться при истончении миометрия, вызванного частыми выскабливаниями и абортами. Иногда аномальное прикрепление трофобласта возникает в случае деформации матки, которая вызвана доброкачественными опухолями или врожденными аномалиями.
Аномальное предлежание плаценты часто развивается у женщин с сопутствующими заболеваниями внутренних органов, в частности, при заболеваниях сердечно-сосудистой системы. В следствии нарушения кровообращения и застойных явлений в малом тазу плацента не может полноценно закрепится. Помимо этого, краевое предлежание плаценты может возникать на фоне аномального развития эмбриона непосредственно после оплодотворения. Такая аномалия может являться запоздалым появлением ферментативных функций трофобласта, в следствии чего, он прикрепляется к миометрию позже, чем это должно происходить в норме.
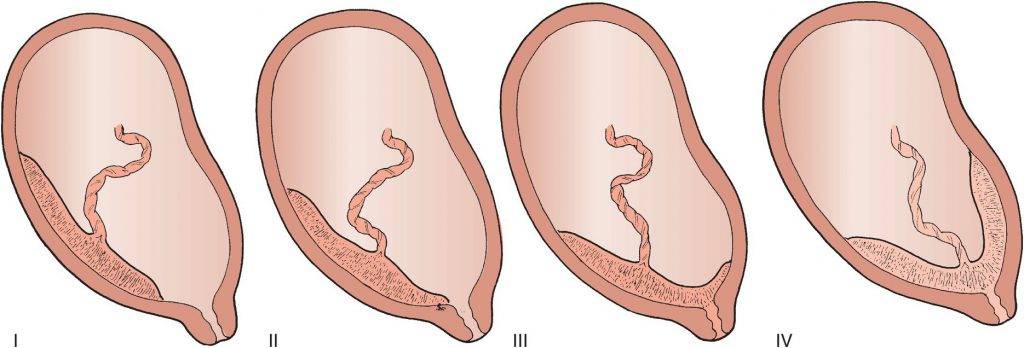
Степень зрелости
Этот параметр, как говорят врачи, «ультразвуковой», то есть он зависит от плотности определяемых при ультразвуковом исследовании структур плаценты.
Различают четыре степени зрелости плаценты:
- В норме до 30 недель беременности должна определяться нулевая степень зрелости плаценты.
- Первая степень считается допустимой с 27 по 34 неделю.
- Вторая — с 34 по 39.
- Начиная с 37 недели может определяться третья степень зрелости плаценты.
В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей.
Болезни плаценты
Плацента, как любой орган, может болеть. Она может подвергаться инфицирванию, в ней могут развиваться инфаркты (участки, лишенные кровообращения), внутри сосудов плаценты могут образовываться тромбы, и сама плацента может подвергаться даже опухолевым перерождениям. Но такое, к счастью, бывает нечасто.
Инфекционное поражение тканей плаценты (плацентит), вызывается различными микробами, которые могут проникать в плаценту различными способами. Так, они могут быть принесены с током крови, проникнуть из маточных труб, восходящим путем из влагалища, либо из полости матки. Процесс воспаления может быть распространен на всю толщу плаценты или протекать в отдельных ее участках. При этом лечение должно быть специфическим, и зависит оно от вида возбудителя. Из всех возможных препаратов будет выбран тот, который допустим у беременных в данном сроке. А с целью профилактики до беременности необходимо проводить полноценную терапию хронических инфекций, особенно в области половых путей.
Инфаркт плаценты обычно развивается, как и любой другой, в результате длительной ишемии (спазм сосудов плаценты), и тогда участки плаценты, которые получают кровь от этих сосудов, в результате дефицита кислорода погибают. Обычно инфаркты в плаценте возникают в результате тяжелого протекания гестоза или при развитии гипертонической болезни беременной. Плацентит и инфаркт плаценты могут вызывать ФПН и проблемы с развитием плода.
Иногда в результате воспаления или повреждения сосудистой стенки, при нарушении вязкости крови или при резких движениях плода внутри плаценты образуются тромбы. Но мелкие тромбы никак не влияют на течение беременности.
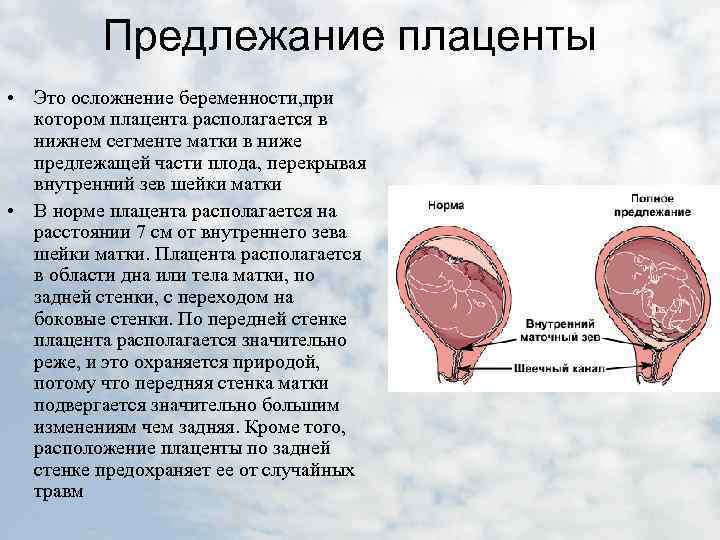
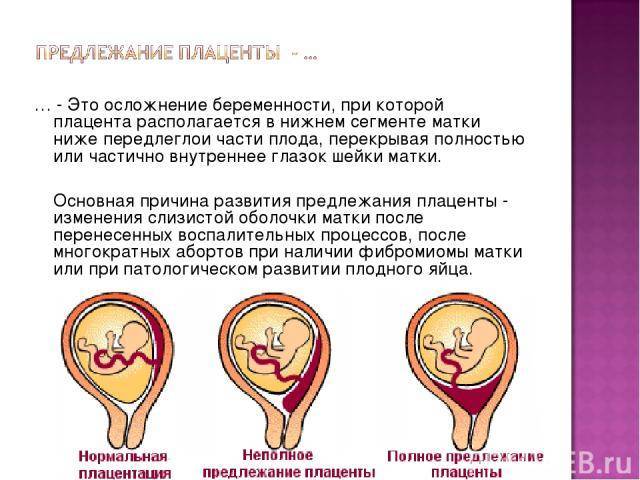
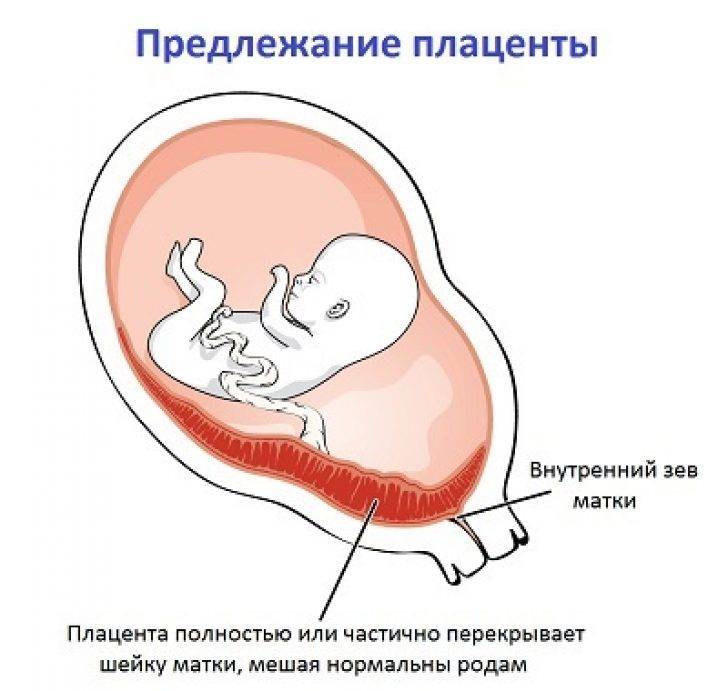
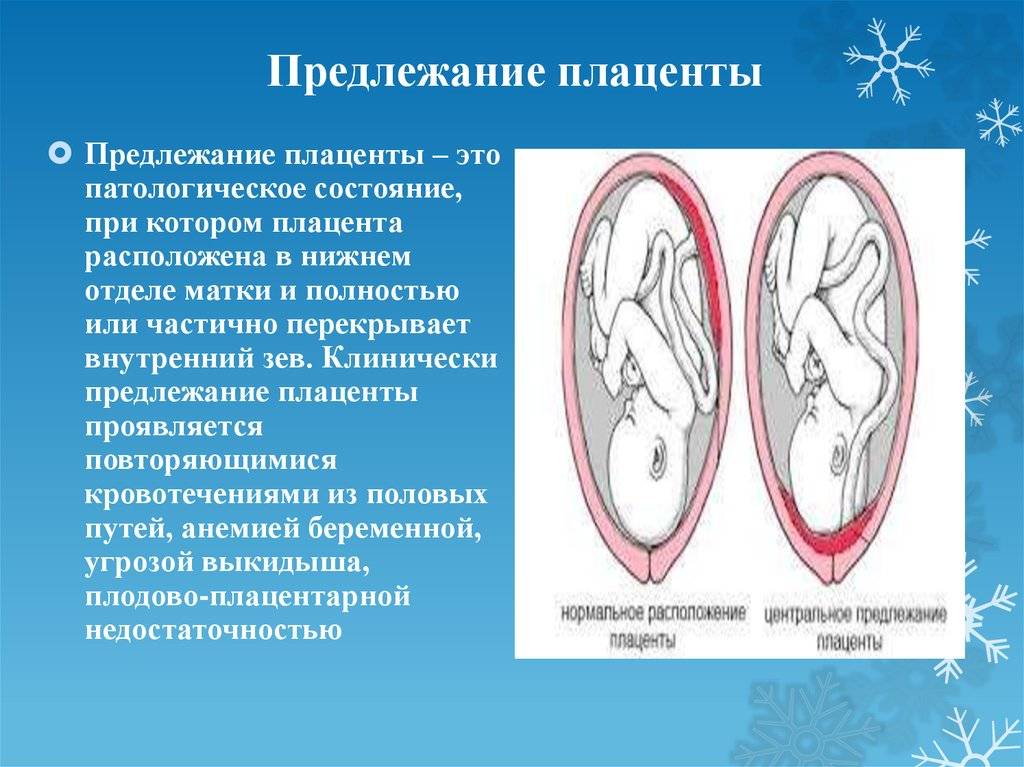
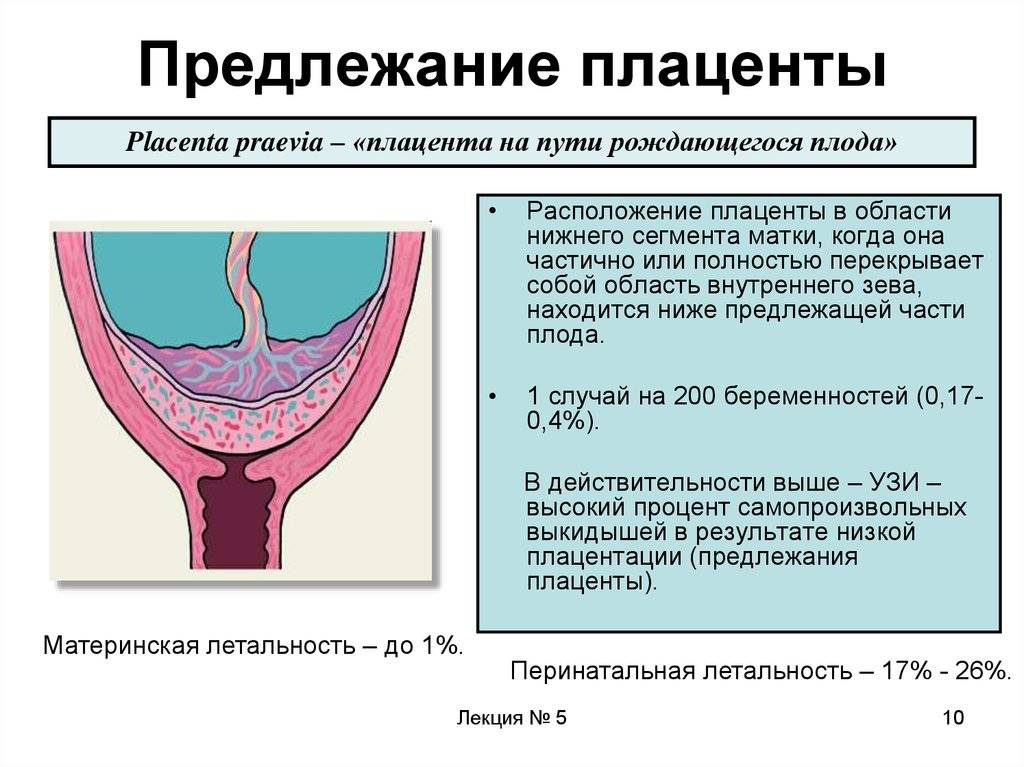
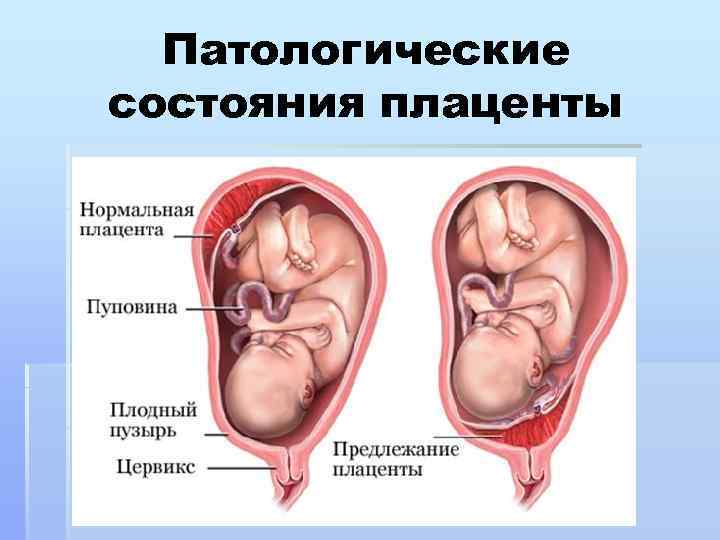
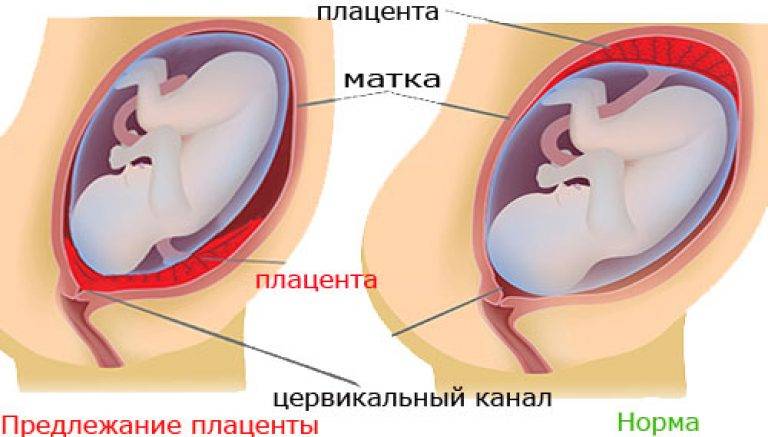
Симптомы и возможные осложнения предлежания плаценты
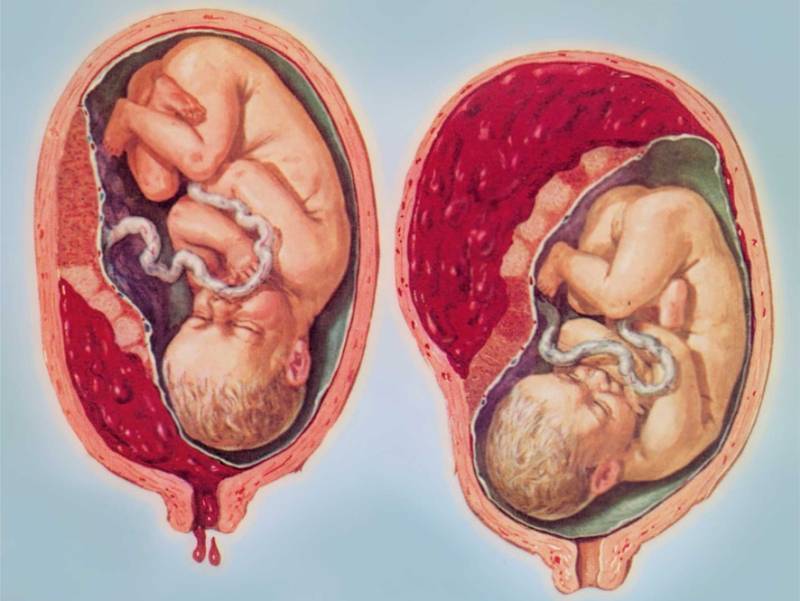
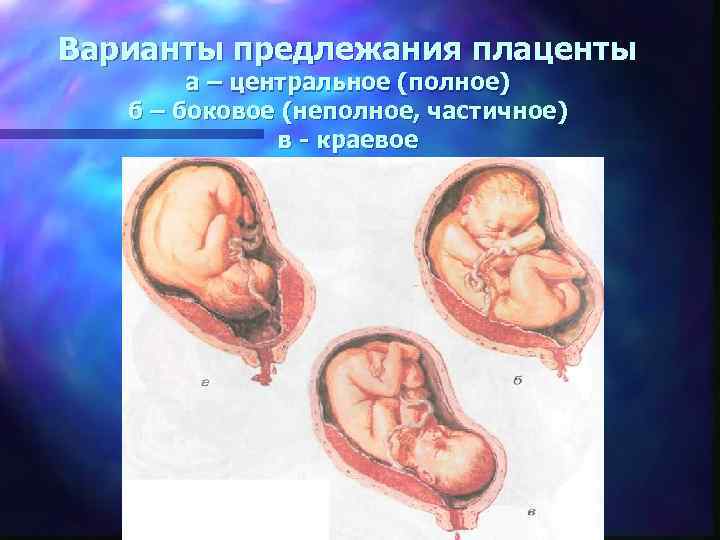
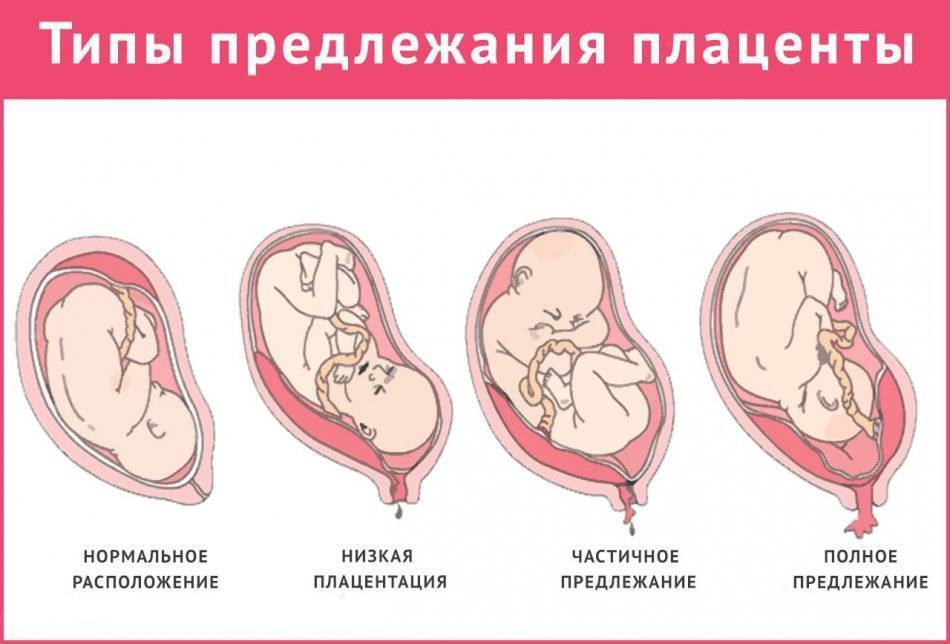
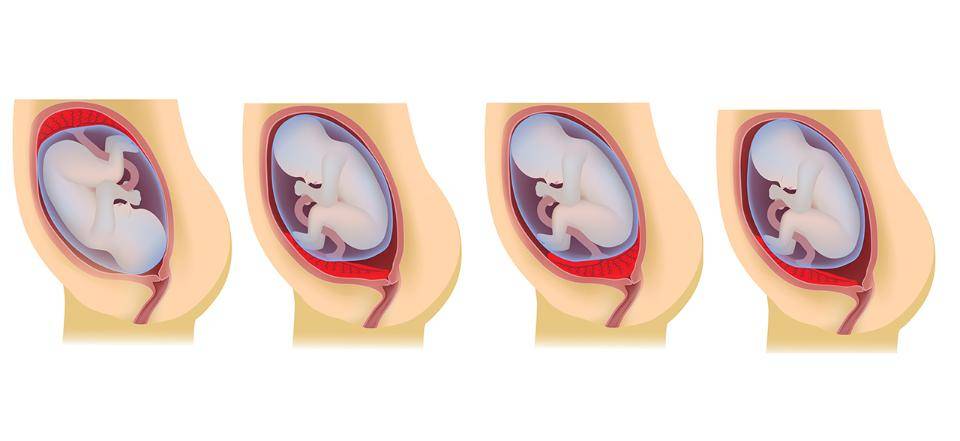
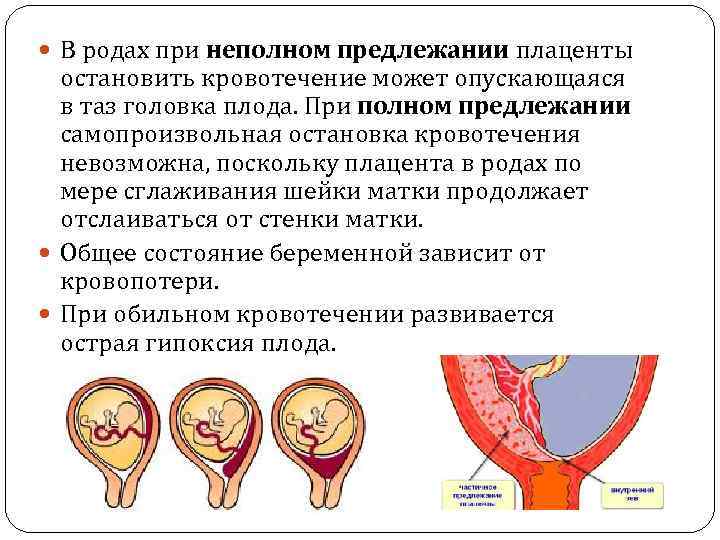
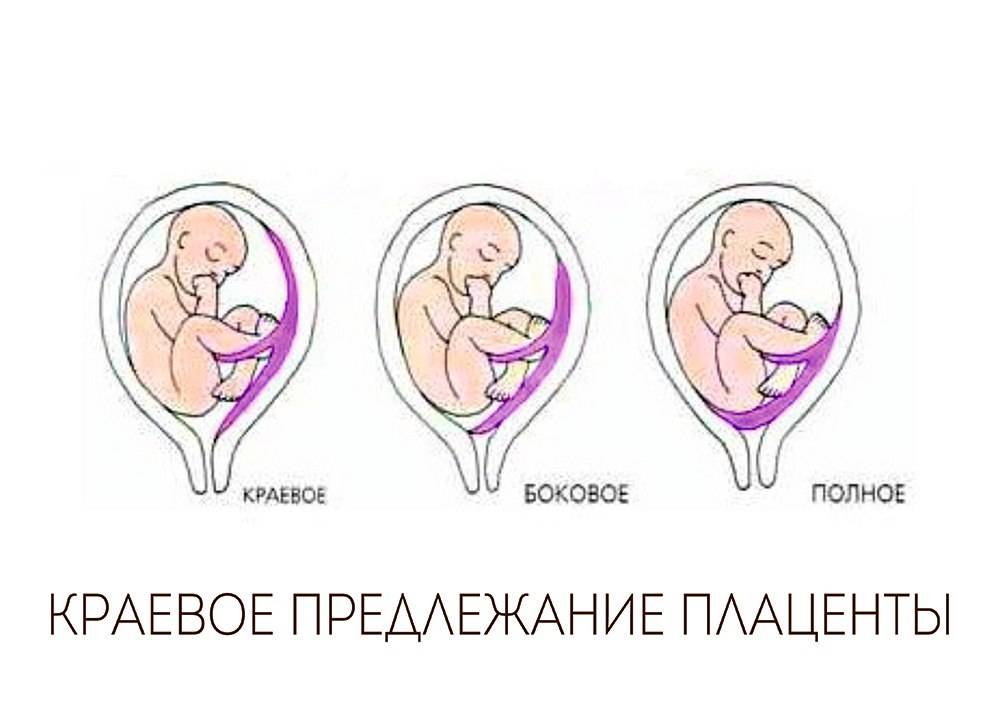
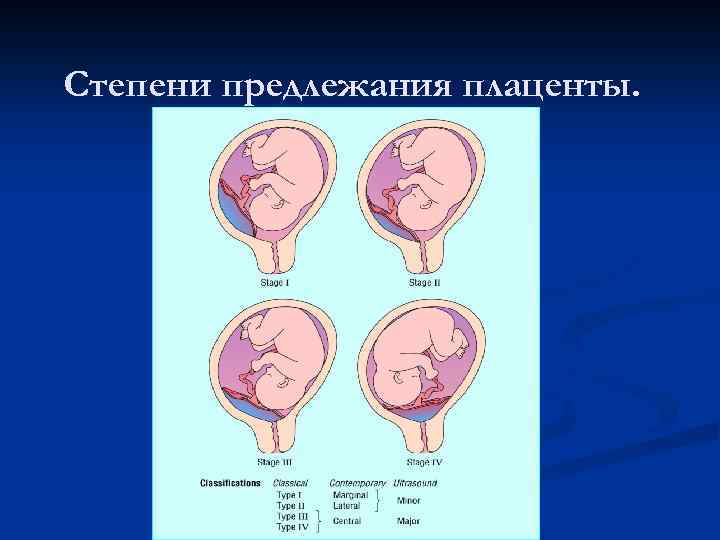
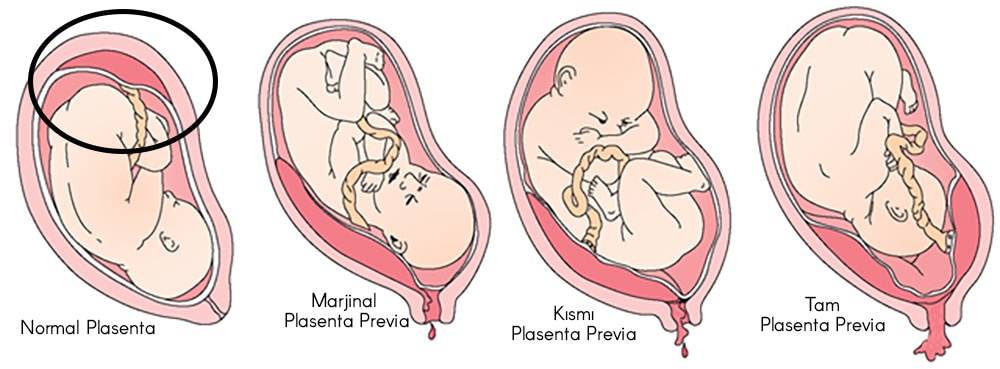
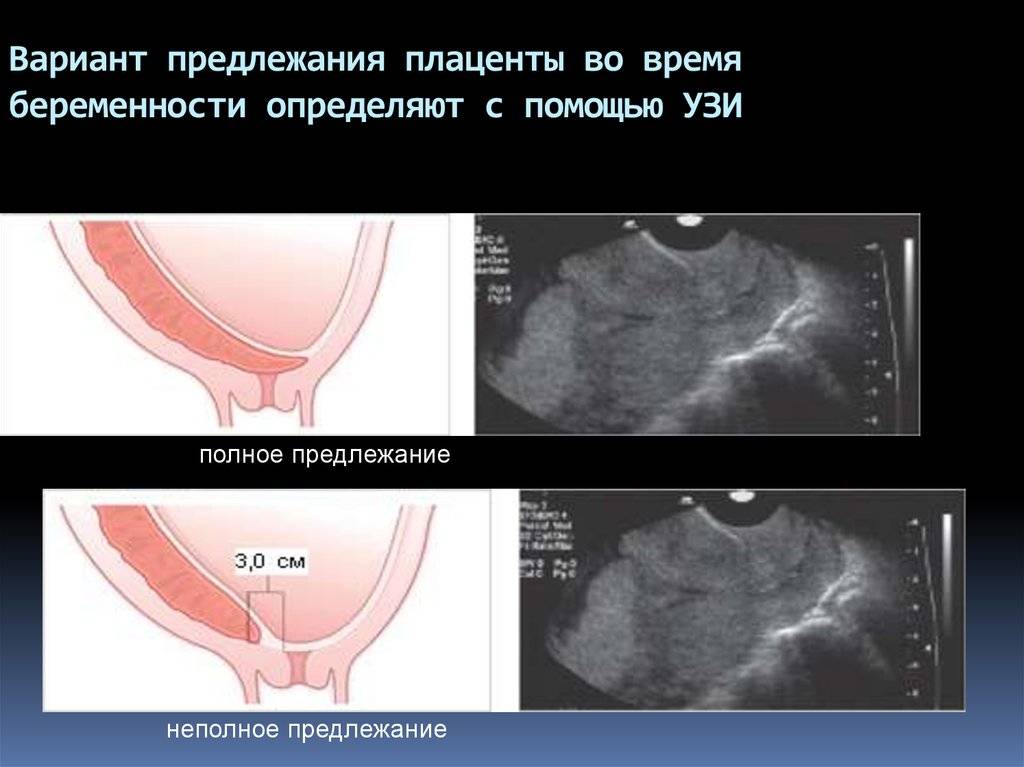
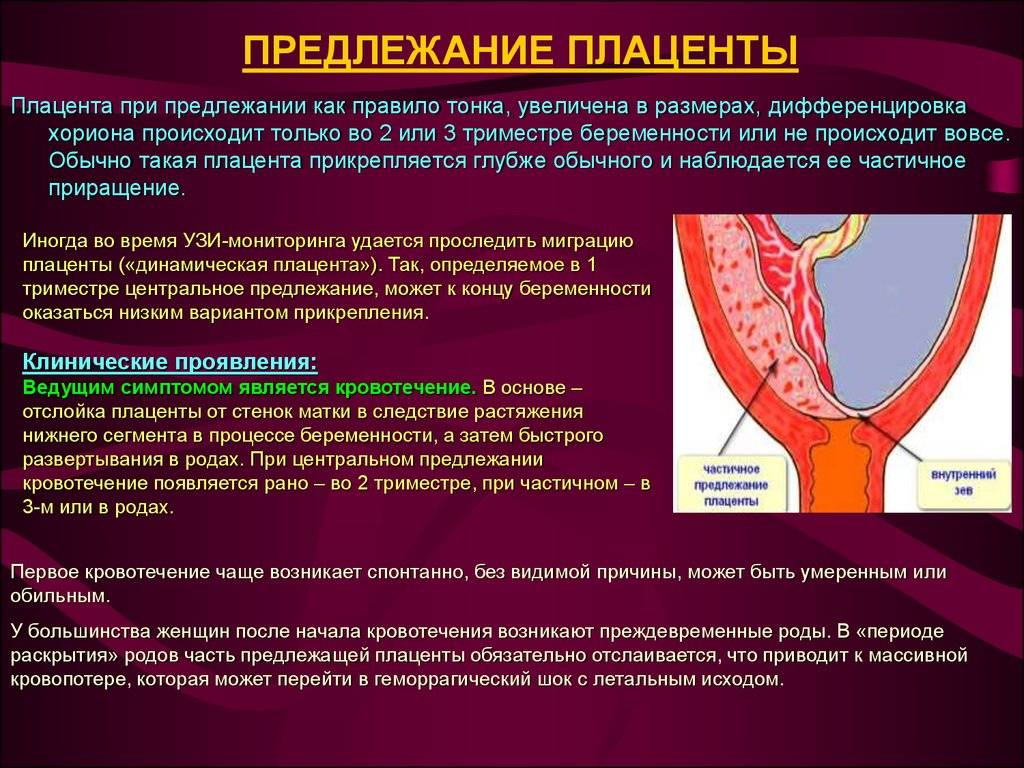
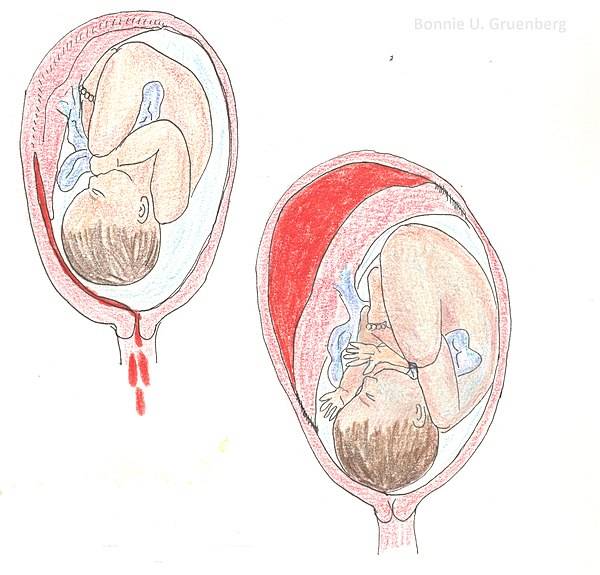
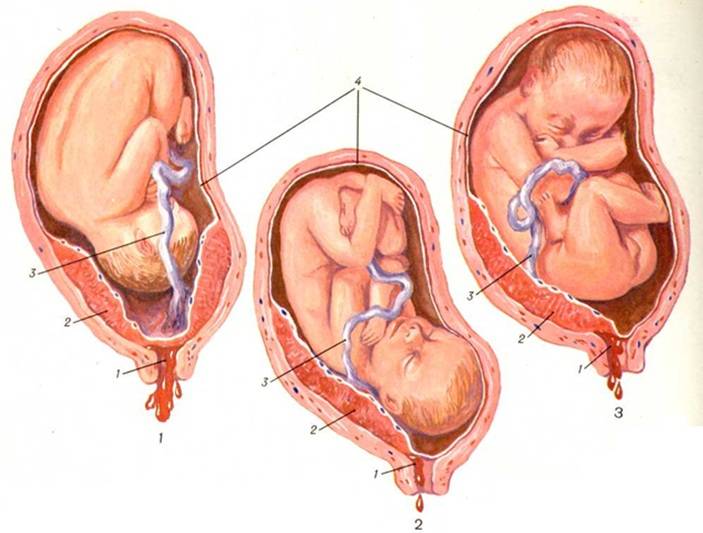
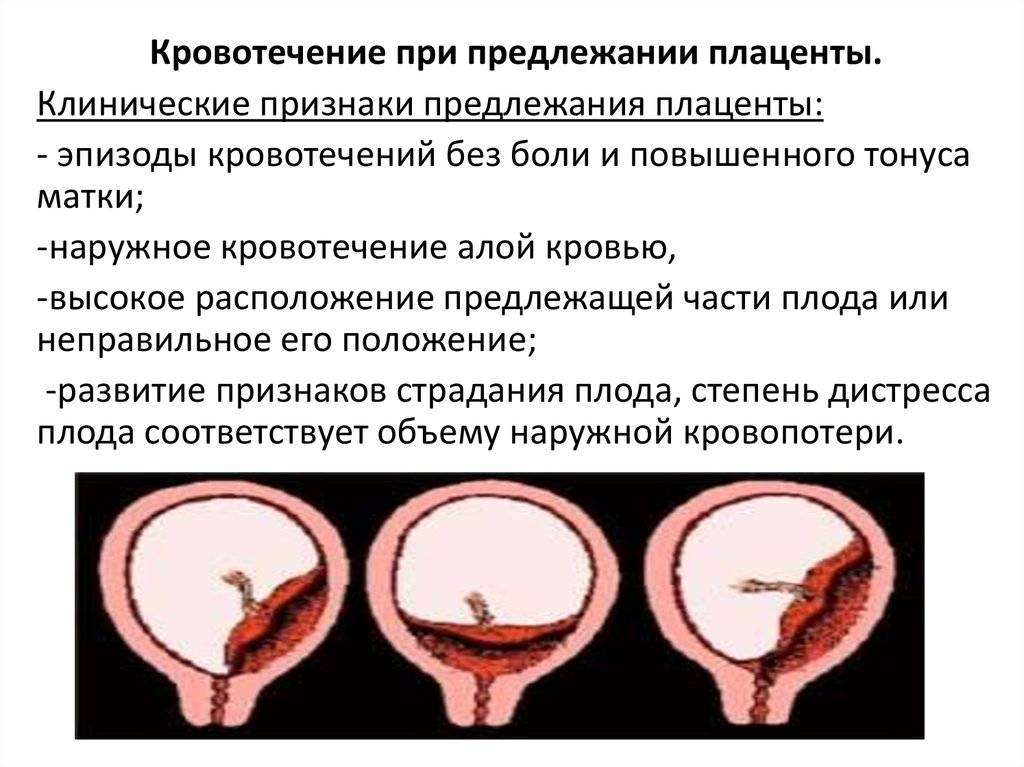
Основными осложнениями и единственными проявлениями предлежания плаценты являются кровянистые выделения. В зависимости от вида предлежания кровотечение может возникать впервые в различные периоды беременности или в родах. Так, при центральном (полном) предлежании плаценты кровотечения нередко начинаются рано — во втором триместре беременности; при боковом и краевом вариантах — в третьем триместре или непосредственно в родах. Сила кровотечения также зависит от варианта предлежания. При полном предлежании кровотечения обычно более обильные, чем при неполном варианте.
Чаще всего кровотечения появляются при сроке беременности 28-32 недели, когда наиболее выражена подготовительная активность нижнего сегмента матки. Но каждая пятая беременная с диагнозом предлежания плаценты отмечает появление кровотечения в ранние сроки (16-28 недель беременности).
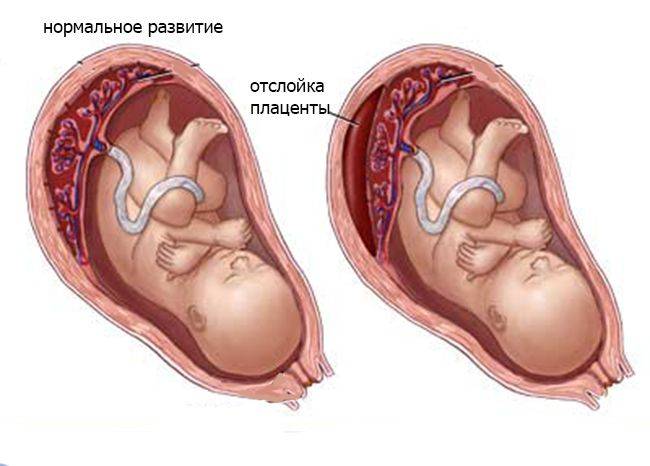
С чем же связано появление кровотечения при предлежании плаценты? Во время беременности размеры матки постоянно увеличиваются. До беременности они сопоставимы с размерами спичечного коробка, а к концу беременности вес матки достигает 1000 г, а ее размеры соответствуют размерам плода вместе с плацентой, околоплодными водами и оболочками. Достигается такое увеличение, в основном, за счет увеличения в объеме каждого волокна, образующего стенку матки. Но максимальное изменение размера происходит в нижнем сегменте матки, который растягивается тем больше, чем ближе срок родов. Поэтому, если плацента расположена в этой области, то процесс “миграции” идет очень быстро, малоэластичная ткань плаценты не успевает приспособиться к быстро изменяющемуся размеру подлежащей стенки матки, и происходит отслойка плаценты на большем или меньшем протяжении. В месте отслойки происходит повреждение сосудов и, соответственно, кровотечение.
При предлежании плаценты довольно часто отмечается угроза прерывания беременности: повышенный тонус матки, боли внизу живота и в области поясницы. Нередко при таком расположении плаценты беременные страдают гипотонией — стабильно сниженным давлением. А понижение давления, в свою очередь, снижает работоспособность, вызывает появление слабости, чувства разбитости, повышает вероятность развития обмороков, появления головной боли.
При наличии кровотечений часто выявляется анемия — снижение уровня гемоглобина в крови. Анемия может усугублять симптомы гипотонии, кроме того, дефицит кислорода, вызванный снижением уровня гемоглобина, неблагоприятно сказывается на развитии плода. Может наблюдаться отставание роста, синдром задержки роста плода (СЗРП). Кроме того, доказано, что дети, родившиеся от матерей, страдавших во время беременности анемией, на первом году жизни всегда имеют сниженный уровень гемоглобина. А это, в свою очередь, снижает защитные силы организма малыша и приводит к частым инфекционным заболеваниям.
В связи с тем, что плацента расположена в нижнем сегменте матки, плод часто занимает неправильное положение — поперечное или косое. Нередко встречается также тазовое предлежание плода, когда к выходу из матки обращены его ягодицы или ножки, а не головка, как обычно. Все это затрудняет или даже делает невозможным рождение ребенка естественным путем, без хирургической операции.
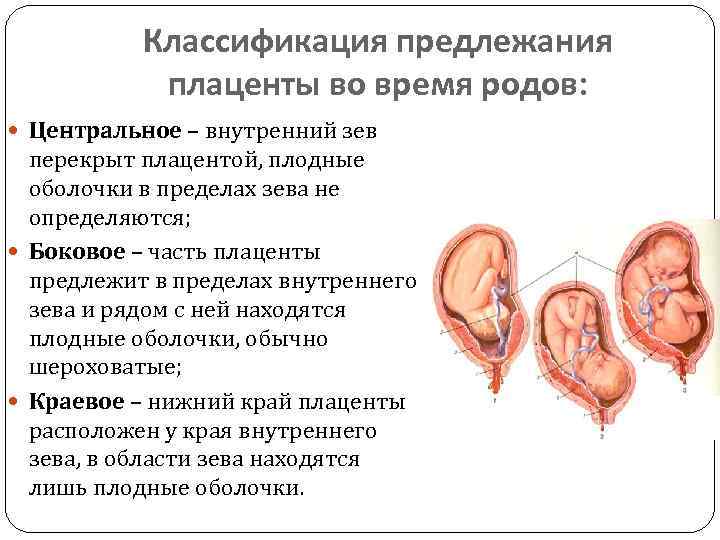
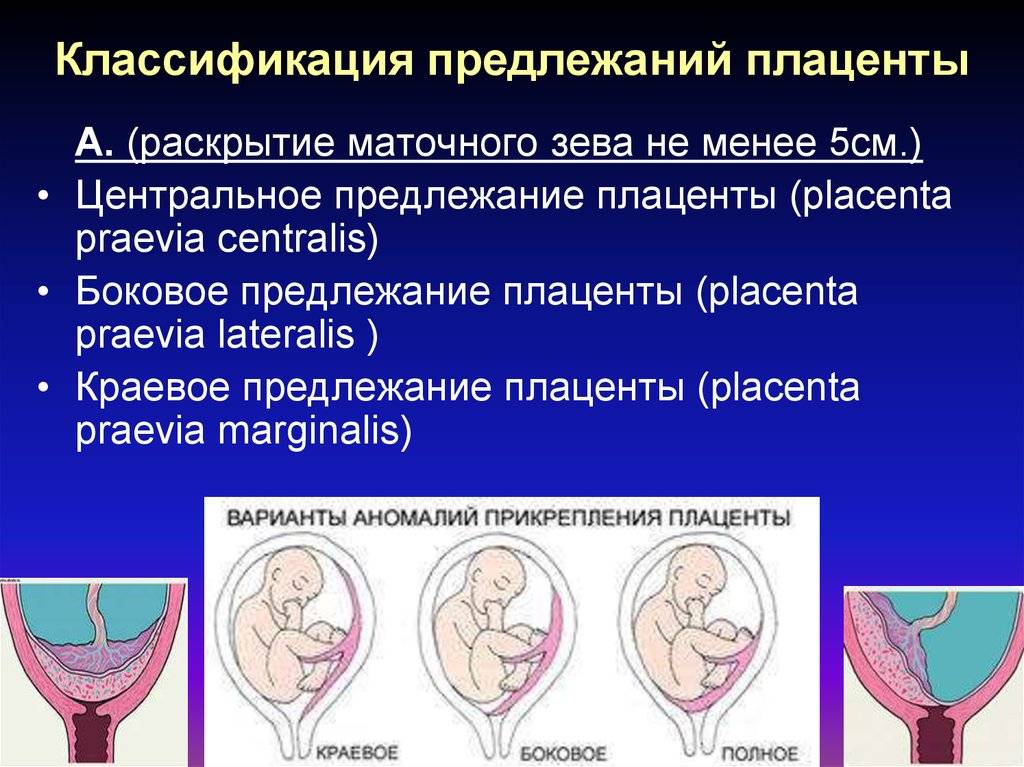
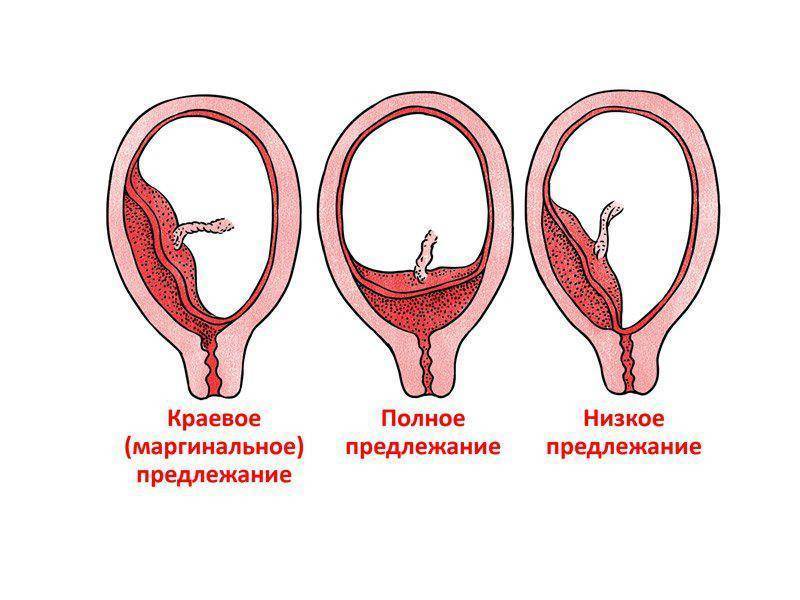
Классификация краевого предлежания плаценты
Краевое предлежание плаценты может быть двух видов в зависимости от места ее прикрепления:
- Локализация по передней стенке – наиболее опасный вариант течения патологии. При краевом предлежании плаценты такого типа присутствует высокий риск ее механического повреждения с последующей отслойкой вследствие физической активности женщины, движений малыша, на фоне сильного растяжения матки в третьем триместре беременности. Несмотря на это, при размещении эмбрионального органа на передней стенке матки есть вероятность его перемещения кверху.
- Прикрепление по задней стенке – более благоприятный вариант краевого предлежания плаценты. Сопровождается меньшим риском развития осложнений в процессе вынашивания и родов для матери и малыша.
Оба типа аномалии являются патологией беременности и требуют обязательного наблюдения со стороны акушера-гинеколога.