Другие анализы
Среди прочих методов исследования при беременности можно перечислить следующие:
- контроль артериального давления беременной – показатель, важный для определения заболеваний сердечно-сосудистой системы, гестоза беременных и других нарушений;
- амниоцентез – исследование околоплодных вод при подозрении на аномалии развития плода;
- тест на толерантность к глюкозе – анализ, позволяющий выявить гестационный сахарный диабет: заболевание, которое у беременных часто протекает бессимптомно.
Кроме того, в обязательном порядке проводится консультация со специалистами узкого профиля – стоматологом, кардиологом, офтальмологом и другими. В зависимости от результатов исследования эти врачи могут назначать другие анализы, если в этом есть объективная необходимость.
10 ДПП пятидневок – ХГЧ
В норме выработка и прирост ХГЧ происходит исключительно во время гестации. Этот метод позволяет определить наступление беременности на самых ранних стадиях ее развития. У небеременных женщин концентрация гормона в крови не превышает 5 мМЕ/л, в то время как у беременных может достигать 250-300 мМЕ/л.
Показатели ХГЧ на 10-й день после подсадки эмбриона:
- минимальная концентрация – 8 мМЕ/л;
- средняя концентрация – 18 мМЕ/л;
- максимальная концентрация – 26 мМЕ/л.
В связи с тем, что анализ ХГЧ проводится на 14-й день после процедуры ЭКО, тест на беременность считается положительным, если уровень гормона находится в пределах от 30 до 170 мМЕ/л. Любые отклонения от нормы могут свидетельствовать об аномальном развитии плода и патологическом течении гестации. Интерпретировать динамику и сывороточную концентрацию гормонов в организме будущей матери может только врач-репродуктолог.
Диагностика по ХГЧ внематочной беременности
Иногда по какой-то причине плод высовывается за пределы полости матки. Эта беременность называется внематочной беременностью и не может привести к рождению ребенка. Но в то же время такая беременность представляет угрозу для жизни женщины. Несвоевременное обнаружение патологической беременности может привести к разрыву тканей и крупных сосудов. Расширение эмбриона за пределы полости матки приводит к разрыву внутренних органов репродуктивной системы и вызывает кровотечение, которое часто бывает очень трудно остановить. Если женщину не доставить в больницу вовремя для необходимого медицинского вмешательства, пациентка может умереть. Прежде чем наступят столь серьезные последствия внематочной беременности, женщина часто испытывает те же симптомы и ощущения, что и при нормальной беременности. При внематочной беременности уровень гонадотропина не достигает нижней границы нормы, установленной для ее срока. Это позволяет врачу своевременно выявить отклонения и оказать женщине необходимую помощь до того, как разовьются серьезные осложнения.
Уровень ХГЧ при внематочной беременности будет намного ниже установленных норм и даст вам время среагировать в данной ситуации.
Однако, если вы обратите внимание на свое состояние, вы можете заподозрить, что что-то не так, со следующими симптомами:
- головокружение;
- нечетко положительный тест на беременность (плохой контрольный показатель по фармацевтическому тесту);
- возникновение кровянистых выделений;
- боль внизу живота;
- обмороки.
Как распознать внематочную беременность?
Для выявления и подтверждения такой серьезной патологии, как внематочная беременность, акушеры анализируют данные всех доступных диагностических методов в комплексе, а именно:
- Медицинский осмотр. Специалист может заподозрить патологию при плановом осмотре и назначить дополнительные обследования;
- Ультразвук. С помощью ультразвукового зонда специалисты-медики определяют точное положение плода в органах малого таза женщины;
- Анализ крови на маркеры ХГЧ очень информативен для лечащего врача, когда речь идет о выявлении аномальной беременности.
Зачем определять ХГЧ при внематочной беременности?
Своевременное выявление аномальной беременности позволяет врачу определить все нюансы положения женщины и принять правильное решение о лечении и сохранении ее репродуктивного здоровья.
Часто эта ненормальная беременность до определенного срока совпадает с маточной беременностью. Здоровье женщины внезапно ухудшается, и у нее и ее врача очень мало времени, чтобы принять меры.
Поэтому для раннего выявления этой опасной патологии используется специальный анализ крови, определяющий значение ХГЧ на ранних сроках беременности, свидетельствующий о неправильной фиксации плода. При обнаружении пониженных значений врачи проводят обследование и УЗИ пациента. Если диагноз подтверждается, принимаются меры по удалению плода. Обнаружение внематочной беременности в сочетании со своевременными мерами сводит к минимуму негативные последствия для женщины. После восстановительной терапии у нее все еще есть хорошие шансы вынашивать здорового ребенка.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Гормон прогестерон у женщин
Прогестерон – это гормон, вырабатываемый особой эндокринной железой, которая у небеременной женщины живет всего около 14 дней, а у беременной – еще 12-16 недель, а затем погибает. Эта железа – желтое тело. Ее основная функция – синтез прогестерона, а, погибая, она передает «эстафету» по синтезу данного гормона плаценте. На что же влияет прогестерон? Чем он так важен?
Этот гормон готовит организм к беременности и старается ее поддержать, действуя на ткани матки и на иммунную систему (подробнее – в следующем разделе). Он способствует развитию желез внутри молочных желез, но если женщина кормящая, то у нее при этом лактация тормозится. Гормон запасает подкожный жир, накапливает в печени гликоген – предшественник глюкозы, то есть готовит запасы на случай, если зачатие «состоится».
Кратко об имплантации и раннем развитии эмбриона
В постимплантационный период многие женщины хотят убедиться в успешности ЭКО и поэтому прибегают к использованию «домашних» тестов на беременность. Врачи рекомендуют сдавать анализы на ХГЧ не ранее, чем через 2 недели после оплодотворения.
Чтобы понять, чем обусловлены рекомендации репродуктологов, следует разобраться в том, что происходит с организмом женщины сразу после трансфера зародыша в полость матки:
- Имплантация – занимает 40 часов после подсадки диплоидной клетки в полость репродуктивного органа. В фазе гаструляции зародыш внедряется в разрыхленный эндометрий в два этапа: первый – прилипание (адгезия), второй – погружение (инвазия). Во второй фазе эмбрион разрушает клеточную структуру слизистой матки до тех пор, пока не вступит в контакт с кровеносными капиллярами;
- Формирование двухслойного зародыша – длится не более 3 суток, начиная с 7-го дня после переноса эмбриона. В процессе активного развития происходит образование двух зародышевых лепестков – эктодерма и эндодерма. Они представляют собой щит, из которого впоследствии развивается тело плода;
- Сворачивание энтодермы – внезародышевые ткани образуют мешок, а полости между клетками мезенхимы заполняются жидкостью. В процессе их слияния вокруг плода образуется экзоцелом.
Окончательное внедрение зародыша в эндометрий происходит на 7-е сутки после трансфера. И только в этот период зародышевые лепестки начинают продуцировать ХГЧ – хорионический гонадотропин человека. Однако в первую неделю беременности его сывороточная концентрация слишком маленькая, поэтому тест чаще всего дает отрицательный результат.
Основные правила сдачи крови на ХГЧ для безошибочного результата
Забор крови на определение гонадотропина следует проводить утром натощак. Примерно за 24 часа до взятия биоматериала нельзя принимать спиртосодержащие напитки, большинство лекарств и подвергать организм интенсивным физическим нагрузкам. Перед взятием крови нельзя курить, пить только простую воду и избегать эмоционального перенапряжения. Лучше всего перед тестом отдохнуть и успокоиться. Не рекомендуется сдавать кровь после любых анализов, массажа, УЗИ или рентгена.
В том случае, если требуется повторный тест для исключения возможной ошибки в значениях или определения динамики их изменения, желательно не изменять условия взятия биоматериала.
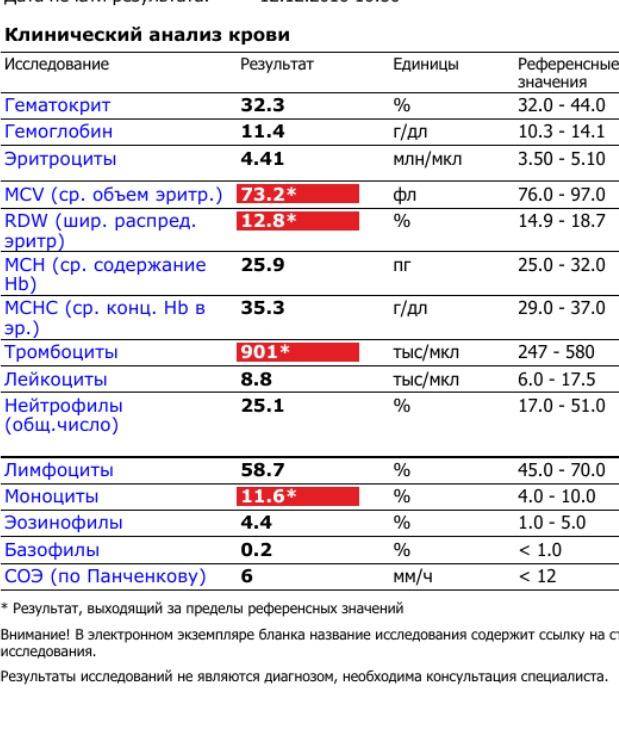
Изменения ХГЧ по дням при беременности
Единица измерения этого гормона — мМЕ / мл. Динамика изменения ХГЧ в дни беременности важна с самых первых дней новой жизни для предотвращения неблагоприятного воздействия на плод и мать. Значение гормона ХГЧ на ранних сроках беременности ниже установленных норм может свидетельствовать о развитии таких патологий, как внематочная беременность или развитие плода с аномалиями. Кроме того, аномальный ХГЧ на ранних сроках беременности может быть вызван замершей беременностью или угрозой самопроизвольного аборта. Для постановки правильного диагноза необходимы дополнительные анализы.
Концентрация ХГЧ при беременности варьируется от недели к неделе следующим образом: в начале (до четырех недель) уровень гонадотропина в крови удваивается примерно каждые два дня. К началу пятой недели уровень гонадотропина обычно достигает 1200 мМЕ / мл. К восьмой неделе скорость увеличения концентрации замедляется, и гонадотропин может удвоиться только в течение 72-96 часов. При достижении 6000 мМЕ / мл рост еще больше падает. В норме гонадотропин достигает максимального значения к концу первого триместра беременности. Это около 60 000 МЕ / мл. В течение следующих 10 недель беременности уровень гормона снижается примерно на 4 (до 15 000 МЕ / мл) и остается в цене до родов. Норма ХГЧ на день беременности представлена в таблице ниже.
Таблица нормы ХГЧ по дням после зачатия (овуляции)
| День после зачатия (овуляции) | Минимальное значение | Среднее значение | Максимальное значение |
| 7 | 2 | 4 | 10 |
| 8 | 3 | 7 | 18 |
| 9 | 5 | 10 | 20 |
| 10 | 8 | 19 | 25 |
| 11 | 10 | 30 | 45 |
| 12 | 15 | 45 | 65 |
| 13 | 20 | 75 | 110 |
| 14 | 30 | 105 | 170 |
| 15 | 40 | 155 | 265 |
| 16 | 65 | 265 | 405 |
| 17 | 125 | 405 | 585 |
| 18 | 225 | 645 | 835 |
| 19 | 365 | 970 | 1290 |
| 20 | 525 | 1370 | 1995 |
| 21 | 745 | 1950 | 3050 |
| 22 | 1060 | 2685 | 4890 |
| 23 | 1390 | 3540 | 6190 |
| 24 | 1825 | 4640 | 7790 |
| 25 | 2390 | 6140 | 9790 |
| 26 | 4210 | 8150 | 15610 |
| 27 | 5450 | 10180 | 19450 |
| 28 | 7050 | 11280 | 27350 |
| 29 | 8790 | 13550 | 33100 |
| 30 | 10490 | 16450 | 39900 |
| 31 | 11450 | 19480 | 60010 |
| 32 | 12790 | 22500 | 63010 |
| 33 | 14010 | 24010 | 68010 |
| 34 | 15490 | 27100 | 70100 |
| 35 | 16900 | 31100 | 74200 |
| 36 | 18900 | 36050 | 78300 |
| 37 | 20550 | 39600 | 83100 |
| 38 | 22050 | 45500 | 87050 |
| 39 | 23050 | 51200 | 93200 |
| 40 | 24900 | 58500 | 107500 |
| 41 | 26600 | 62400 | 11650 |
| 42 | 28500 | 65500 | 128000 |
Примерно через 2 месяца после рождения малыша при выздоровлении всего организма устанавливается нормальный уровень этого гормона. Он опускается ниже 5 мМЕ / мл, т.е. устанавливается в пределах нормы для ХГЧ при отсутствии беременности.
Анализ ХГЧ на ранних сроках беременности также может дать ложноотрицательный результат. Часто это тот случай, когда тест на беременность не делается вовремя.
Возможные проблемы
Хотя и домашний тест-полоска, и анализ крови, который проводят в лаборатории, основаны на выявлении повышенного ХГЧ, довольно часто их показания не совпадают. Например, при отрицательном тесте женщина получает положительный анализ. Это может происходить, и когда после ЭКО женщина ждет подтверждения наступления беременности. Если исключить неправильное использование экспресс-теста или применение тест-полоски с истекшим сроком годности, то скорее всего, причина в том, что он проводится слишком рано.
В моче уровень ХГЧ растет медленнее, чем в крови, поэтому производители предупреждают, что наиболее точен тест с определенного дня задержки. Если провести тест через 5–6 дней после переноса, он может не показать беременность. Нужно подождать.
Повлиять на результат теста может также прием мочегонных препаратов или большого количества жидкости незадолго до его проведения.

Анализ крови показывает даже незначительное повышение ХГЧ, поэтому ему стоит доверять больше.
Хотя ХГЧ называют гормоном беременности, в незначительной концентрации он присутствует в крови женщин не только во время беременности и определяется даже у мужчин. Повышение уровня гормона без наступления беременности может свидетельствовать о недостаточной функции почек или яичников, а также щитовидной железы, а у женщин зрелого возраста – о наступлении менопаузы.
Почему уровень ХГЧ слишком высок или слишком низок
Выше нормы ХГЧ, как правило, бывает в одном случае – многоплодная беременность. При ЭКО это случается нечасто, все-таки сегодня репродуктологи стараются не рисковать и подсаживают только один эмбрион.
Крайне редко очень высокий уровень ХГЧ свидетельствует о развитии редкого осложнения, сопровождающего нежизнеспособную беременность – пузырного заноса.
Чаще случается, что уровень ХГЧ ниже нормы. Если он так и не увеличился, значит, к сожалению, эта попытка экстракорпорального оплодотворения неудачна, эмбрион не имплантировался. Не стоит сразу отчаиваться – иногда нетерпеливая будущая мама делает тест слишком рано, до имплантации плодного яйца, и уже следующий анализ покажет рост гормона. Слишком медленно растущий уровень ХГЧ может говорить о внематочной беременности, а резкие скачки концентрации гормона – о замершей беременности или угрозе ее прерывания. Однако оценивать результаты анализов и динамику изменения показателей может только врач.
Еще раз повторим важные моменты, которые должна учесть будущая мама.
Уровень ХГЧ после ЭКО контролируют на протяжении первого триместра беременности.
Динамика изменения уровня ХГЧ важнее, чем «точное попадание» в нормативные значения. Если уровень ХГЧ удваивается каждые 48 часов – скорее всего, беременность наступила и развивается нормально.
Выбирайте одну лабораторию для сдачи анализов и делайте тесты именно в ней. В различных учреждениях результаты будут отличаться в зависимости от используемого оборудования и методов исследования.
Желаем вам счастливой беременности и отличных анализов!
19.12.2018
Подготовила Анастасия Сергеева
ЭКО, анализы, медицинские тесты
Уровень при ЭКО
Экстракорпоральное оплодотворение приобретает все большую популярность несмотря на тот факт, что еще совсем недавно данный метод считался среди женщин чем-то зазорным. На сегодняшний день ЭКО – это один из наиболее удобных и эффективных методов, которые позволяют женщинам решить вопрос с беременностью.
Поскольку данный способ оплодотворения подразумевает «подсадку» эмбриона, то контроль ХГЧ у таких беременных проводится более тщательно, а показатели могут иметь несколько другую динамику. Анализы проводятся по истечению определенных ДПП пятидневок – каждых пяти дней после подсадки эмбриона женщине
Это важно, поскольку ранние сроки гестации могут быть наиболее тяжелыми при искусственном оплодотворении

Также активное наблюдение за состоянием здоровья беременной женщины необходимо в сроки, когда ХГЧ достигает своего пика в случае ЭКО. Обычно это 10, 11, 12,13,14,15 или 16 неделя, когда уровень гормона останавливается на определенной отметке и лишь спустя 20-30 дней продолжает свой рост
В этот период очень важно не пропустить риск его внезапного снижения, что может стать сигналом о серьезной патологии плода

Многоплодная беременность
Не вредя своему здоровью и жизни будущих деток, женщина может выносить максимум 6 детей одновременно. В Африке встречается очень много беременностей сразу несколькими плодами. И очень редкие случаи многоплодной беременности в восточных странах — Японии и Китае.
Многоплодная беременность — та, при которой в плодовместилище женщины происходит одновременное развитие двух и больше плодов. Существуют различные классификации такой гестации. По количеству плодов многоплодная беременность (МБ) бываеет:
- двойней
- тройней
- четверней и т. д.
По числу оплодотворенных сперматозоидами клеток МБ бывает:
- однойцевой
- двуяйцевой
Двойня может быть разнояйцевой, причем это большинство случаев, примерно 70 из 100, согласно статистике. Как образуется гестация такого типа? В яичнике одновременно происходит созревание двух яйцеклеток. Они встречаются со сперматозоидами либо за один подовой акт, либо за два. Но срок между этими актами зачатия должен быть не более одной недели. В таких случаях можно зачать разнояйцевых близнецов от двух партнеров. Пример можно найти в кинофильме под названием «Кукушка».
В чем же еще разница между однояйцевыми и двухяйцевыми близнецами? У первых гены одинаковы, потому внешность их очень и очень похожа. Разнояйцевые детки могут быть лишь слегка похожи (родство видно, но нет полного сходства). Близнецы, которые появились из одного яйца, всегда имеют один пол (либо оба мальчики, либо две девочки). Близнецы из двух яиц могут быть разных полов.
Разнояйцевая МБ характеризуетя также отдельной плацентой и оболочками для каждого из плодов. Второе название такой гестации — бихориальная биамниотическая. Если беременность однояйцевая, то деление происходит после процесса оплодотворения ее сперматозоидом. Близнецы сростаются, если деление оплодотворенной яйцеклетки случается после 12 дней. Возможно такое сращение:
- черепные кости
- грудные клетки
- поясницы
- копчики
Как понять, что имплантация прошла успешно?
При поздней имплантации эмбриона у пациентки могут возникать:
- тянущие боли внизу живота, вокруг поясницы;
- небольшие кровянистые выделения;
- головокружение, слабость, сонливость, тошнота;
- металлический привкус во рту;
- резкие перепады настроения, тревожность, раздражительность.
Если боль в животе не проходит, кровотечение усиливается, повышается температура, необходимо срочно обратиться к врачу.
Судить о наступлении/ненаступлении беременности только по перечисленным признакам не стоит – иногда женщина вообще не наблюдает никаких изменений в самочувствии, но имплантация проходит успешно, и наоборот. Сказать наверняка, беременны вы или нет, можно только после теста на ХГЧ.
Заключение
Определить наступление беременности после ЭКО с помощью тест-полоски практически невозможно. Это связано с небольшой концентрацией ХГЧ в сыворотке крови и высокой погрешностью самого теста. В норме показатель гормона на данной стадии беременности должен находиться в пределах от 8 до 26 мМЕ/л.
ЭКО, ИКСИ, ИМСИ, ПИКСИ,ЭКО-IVM
Самые результативные методылечения бесплодия
Предимплантационная генетическаядигностика (24) хромосомы
Позволяет провести лечение бесплодия максимально комфортно и безопасно
Вспомогательныйлазерный хетчинг
Современное оборудование
Программа отсроченногоматеринства
Индивидуальный подход
Суррогатное материнство
Это не страшно