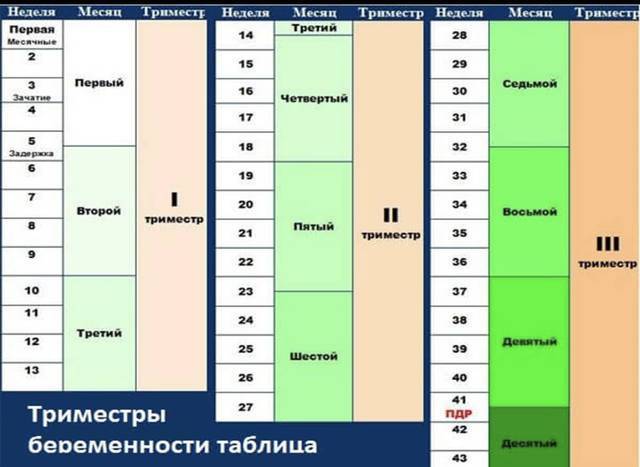
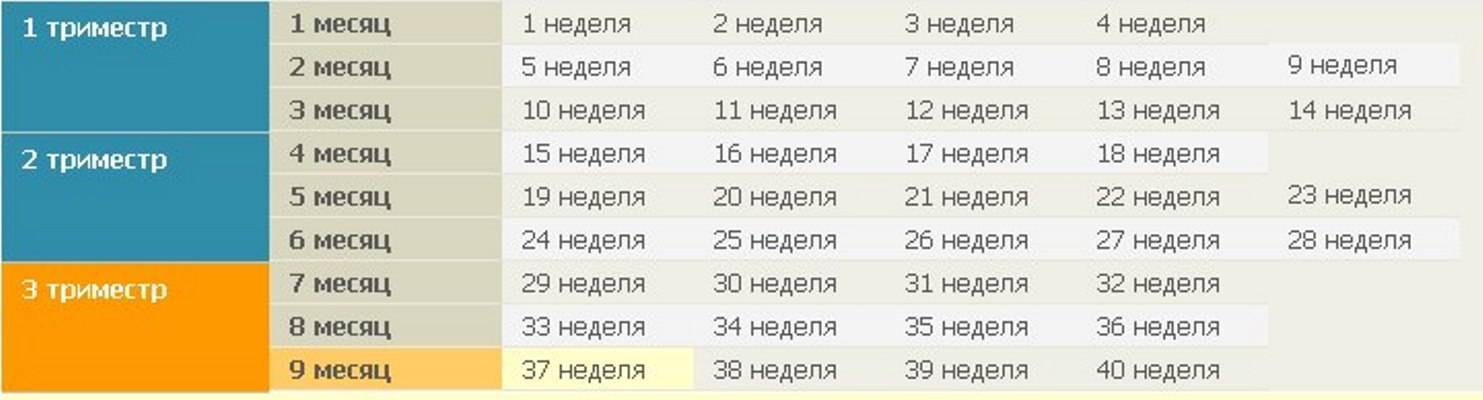
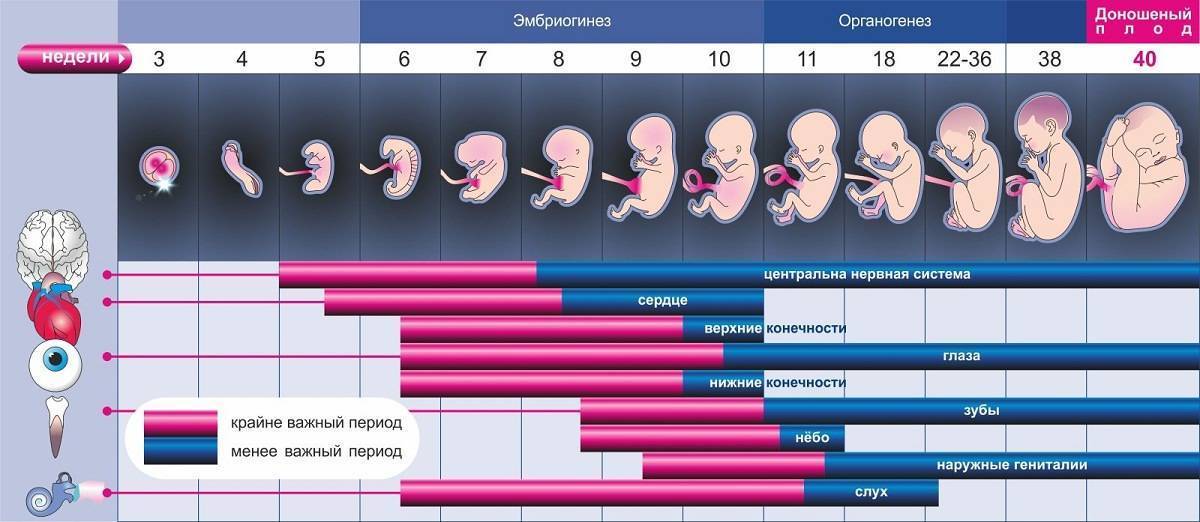
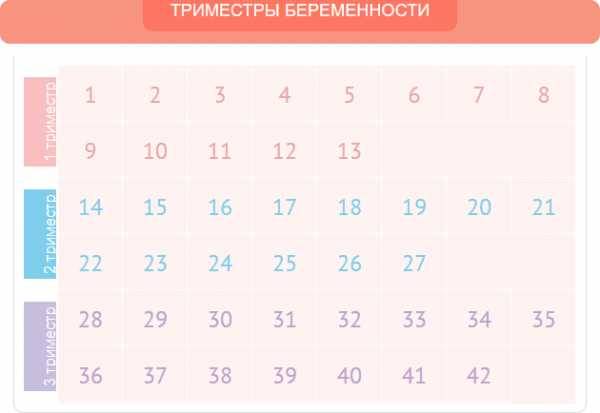
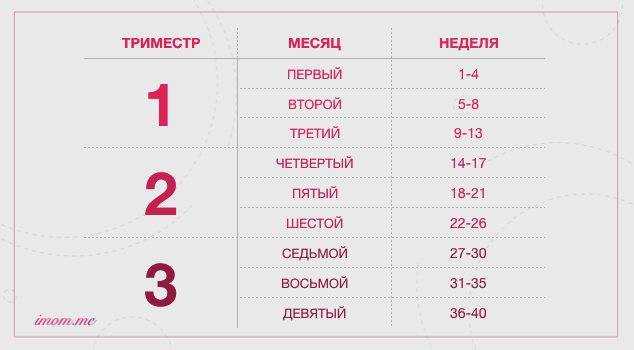
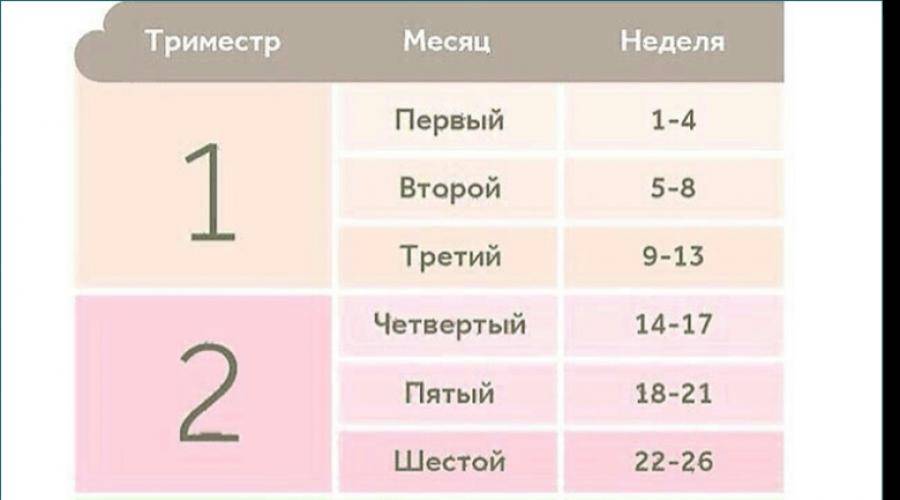
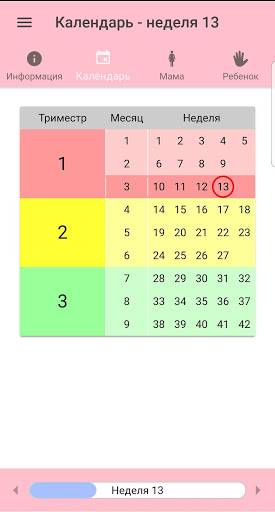
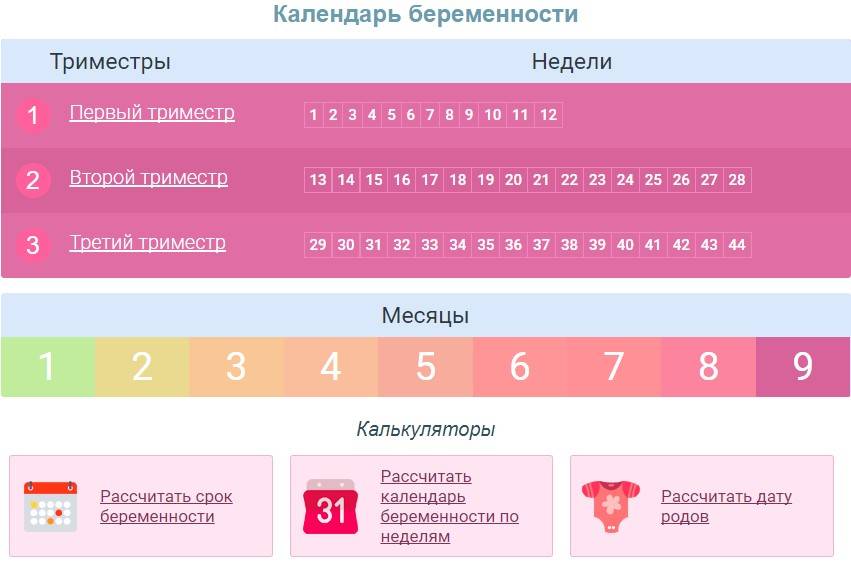
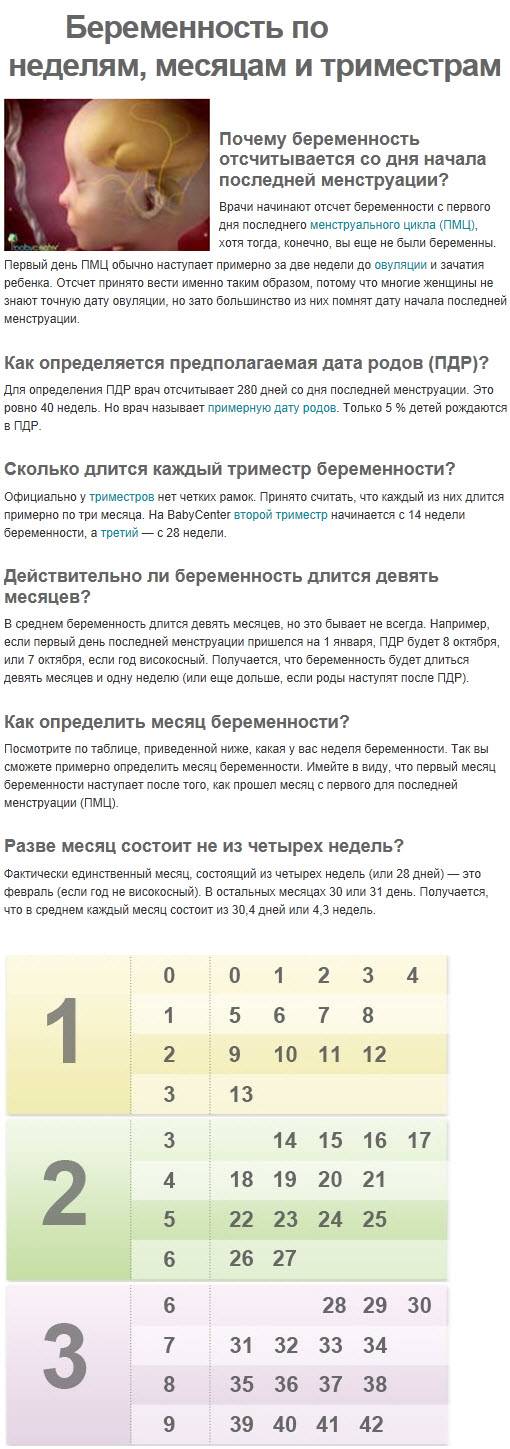
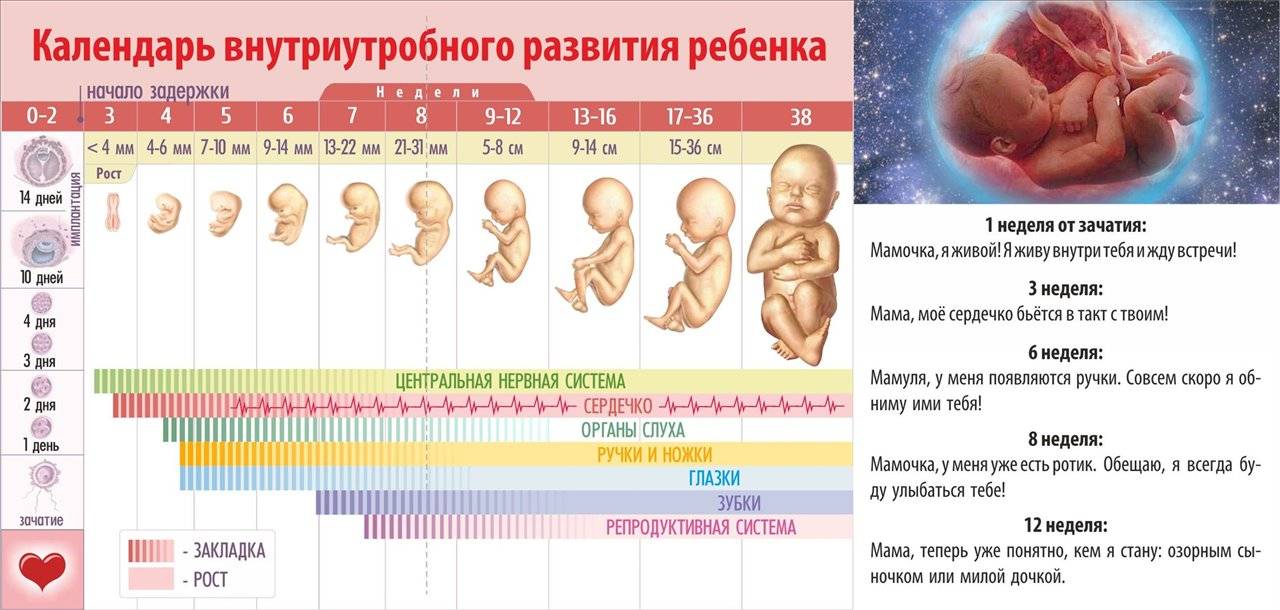
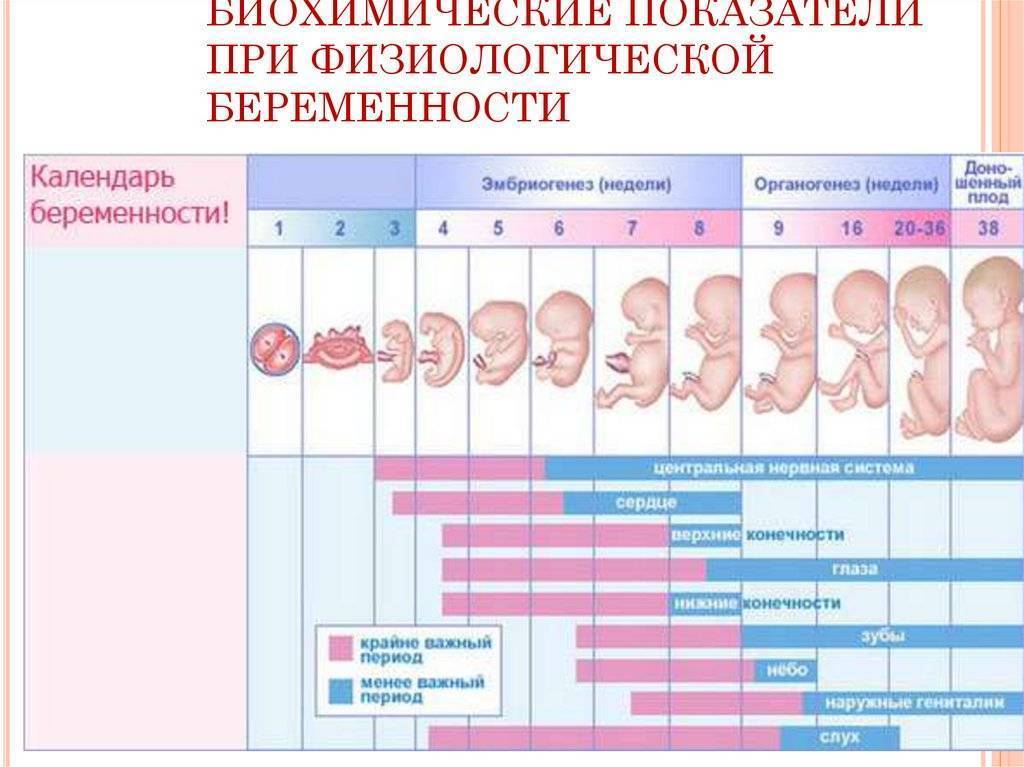
Факторы, влияющие на динамику набора веса при беременности
Ввиду разных причин вес во время беременности может набираться быстрее или медленнее по сравнению с условно-ориентировочными значениями. Среди обстоятельств, влияющих на эту тенденцию:
- Возраст. С возрастом увеличивается склонность к полноте и дополнительные килограммы во время беременности набираются легче.
- Токсикоз. Является фактором, замедляющим набор веса, так как при таком состоянии пища не успевает усваиваться полностью.
- Многоплодная беременность. Для таких случаев характерен особенно быстрый набор веса женщины к середине второго триместра, на стадии ускоренного набора массы тела развивающихся в утробе детей.
- Многоводие. Дополнительные килограммы выражаются в лишнем объеме амниотической жидкости.
- Нарушение работы почек. Вес набирается стремительнее при хроническом пиелонефрите и мочекаменной болезни.
Кроме того, причиной быстрого набора массы тела беременной может являться задержка жидкости в организме, связанная с сердечно-сосудистыми или эндокринными патологиями, нарушениями функций печени или заболеваниями надпочечников.
Нормальные показатели ХГЧ при беременности
Лабораторные анализы уровня b-ХГЧ показаны для внутриутробного исследования развития и для диагностики возможных отклонений в развитии плода.
Все современные медицинские центры еженедельно выдают справочные значения стандартов ХГЧ при подготовке результатов анализов вместе с обнаруженными значениями. Стандартные значения ХГЧ в отдельные недели беременности представлены в таблице ниже. Эти данные представляют собой лишь ориентировочные нормы, поскольку уровень ХГЧ в отдельные недели беременности может иметь разную динамику в каждом отдельном случае. Динамика изменений информативнее, чем сами цифры, характеризующие уровень этого гормона.
Таблица нормы ХГЧ по неделям беременности
| Срок беременности в неделях | Значение гормона в мМЕ/мл |
| 1-2 | 25-155 |
| 2-3 | 100-4860 |
| 3-4 | 1100-31450 |
| 4-5 | 2550-82200 |
| 5-6 | 23000-151500 |
| 6-7 | 27200-232000 |
| 7-12 | 21000-290000 |
| 12-17 | 6150-103500 |
| 17-22 | 4730-80200 |
| 22-40 | 2800-78000 |
Помимо результатов лабораторных исследований, в медицинских центрах предоставляются специальные таблицы ХГЧ. Эти таблицы характеризуют концентрацию этого гормона в крови при нормальном развитии беременности на различных ее этапах.
Интерпретация этих данных должна основываться на следующих принципах:
- Лаборатории часто не указывают дату родов, как это делает наблюдающий врач, а скорее срок от оплодотворения;
- Если в лабораторных условиях обнаруживаются значительные расхождения в уровне ХГЧ, тест следует повторить через несколько дней. Это позволит оценить динамику уровня гормонов ХГЧ;
- В случае аменореи и низкого уровня ХГЧ потребуется ультразвуковое исследование, чтобы определить причину нарушения цикла.
Калькулятор гормона ХГЧ
Сегодня существует множество приложений и календарей, которые позволяют отслеживать прогресс беременности. Одно из доступных приложений — калькулятор ХГЧ.
Это приложение позволяет рассчитать уровни гормона ХГЧ, чтобы подтвердить или усомниться в том, что беременность идет хорошо. Для его использования необходимо иметь под рукой результаты нескольких анализов крови на ХГЧ. После ввода обнаруженных значений и временных интервалов в днях между тестами калькулятор рассчитает, сколько времени потребуется, чтобы удвоить бета-ХГЧ. Если уровень гонадотропина увеличивается со скоростью, соответствующей сроку беременности, развитие плода нормальное. При обнаружении патологий стоит проявить бдительность и провести дополнительные обследования плода.
Историческая справка и описание РАРР-А
Человеческая плацента является источником большого разнообразия специфичных белков, которые в нормальной сыворотке не встречаются совсем, либо встречаются в незначительном количестве. Во время беременности они могут быть обнаружены в материнской системе кровообращения. К таким белкам относятся как гормоны (человеческий хорионический гонадотропин, человеческий плацентарный лактоген), так и другие белки плацентарного происхождения. Одним из них является ассоциированный с беременностью протеин-А (pregnancy-associated plasma protein A, PAPP-A).
В 1974 году Lin и др. выделили из ретроплацентарной сыворотки крови группу белков, получивших названия: белки, ассоциированные с беременностью А, В, C и D. PAPP-A продуцируется плацентой, и с увеличением срока беременности его секреция растет. PAPP-A детектируется только в материнской системе кровообращения .
В последнее время PAPP-A вызывает интерес как перспективный маркер целого ряда патологических состояний, возникающих во время беременности, таких как угроза преждевременного прекращения беременности, эктопическая беременность. Было установлено, что PAPP-A является наиболее специфичным из самых ранних биохимических маркеров трисомии по хромосоме 21 — синдрома Дауна . Кроме того, данные последних лет указывают на возможность использования PAPP-A в кардиологии для диагностики таких патологических состояний как нестабильная стенокардия .
Для чего берут анализы на ХГЧ
Лабораторный анализ крови на ХГЧ необходим по следующим причинам:
- Тест способен определять значения гормонов, подтверждающих беременность женщины, намного раньше, чем использование аптечных тест-полосок;
- Лабораторный тест позволяет более точно определить срок беременности. Часто женщины в положении до беременности имели нестабильный цикл и поэтому не могут указать точную дату зачатия или ошибиться в ее определении. Этот момент очень важен, потому что нормально развивающийся плод должен соответствовать определенным параметрам роста на каждой стадии своего развития. Отклонения от стандартных медицинских параметров могут указывать на осложнения;
- Уровень гонадотропина в крови дает относительно точную картину того, нормально ли развивается плод и есть ли какие-либо аномалии развития.
В медицине, чтобы определить значение ХГЧ при беременности, использовали два варианта тестирования материала:
- Общий анализ крови. Его выполняют с целью раннего выявления беременности. Этот анализ назначают совместно со скринингом — комплексом специальных узконаправленных процедур, выполняемых для определения уровня вероятности аномалии у плода;
- Свободный. Необходимо исключить подозрение врача на опухоль в плацентарном мешке.
Кроме того, эти тесты потребуются для исключения или подтверждения злокачественного роста женских яичников или мужских яичках.
Дарья, родилась на 32-й неделе беременности весом 1150 граммов и ростом 37 сантиметров
Сейчас девушке 16 лет, она профессионально занимается танцами и планирует стать балериной.
Татьяне Медведевских было 25 лет, когда она впервые забеременела. Женщина признается, что вынашивание как-то сразу не задалось: сначала беспокоил жуткий токсикоз, а затем гестоз, который сопровождался повышенным давлением и отеками. Приходилось периодически ложиться на сохранение.
— На 24-й неделе беременности у меня открылось кровотечение. Как позже объяснили врачи, началась отслойка плаценты. Меня забрали в больницу и выписали только через три месяца, уже вместе с ребенком, — вспоминает непростое время Татьяна. — Сначала специалисты долго пытались сохранить беременность, с горем пополам дотянули меня до 32-й недели. Когда обнаружили, что нарушен кровоток между мной и дочкой, приняли решение кесарить.
Когда женщина пришла в сознание, медики назвали рост и вес девочки. 1 килограмм 150 граммов и 37 сантиметров — такие цифры привели маму в состояние шока. Она надеялась, что неправильно расслышала или что-то не так поняла. А когда увидела малышку в детской реанимации, не поверила, что младенцы могут быть настолько крохотными.
После родов выяснилось, что произошел так называемый резус-конфликт: у роженицы третья отрицательная группа крови, а у отца ребенка — первая положительная. Девочка унаследовала группу папы. Возможно, это и стало причиной такого непростого вынашивания ребенка.
При рождении девочка задышала самостоятельно. Это значительно ускорило выхаживание, началась интенсивная работа по набору веса. Малышку долго не хотели выписывать, хотя и все показания были в норме — просто она была слишком маленькой. При выписке мама получила эпикриз, исписанный мелким почерком множеством диагнозов.
— В длинном списке было все. Ребенок мог ничего не увидеть и не услышать, мог расти с задержкой в развитии. Началась интенсивная работа с массажистами, неврологами, дефектологами. Перевернулась она у меня в восемь месяцев — это достаточно поздно, а первый шаг сделала в год и два месяца. Мне стало легче, многие диагнозы сняли, — продолжает историю Татьяна. — В детстве Дашка была склонна к простудным заболеваниям. В садик пошла с 2 лет, так как с ее отцом мы разошлись и нужно было зарабатывать на жизнь. Плюс ко всему каждый год старалась отправить дочку на море, чтобы хорошенько там продышалась и оздоровилась.
Татьяна с трехмесячной Дашей
В детском садике Дашу называли цыпленком: уж больно маленькой и хрупкой девочкой она росла по сравнению с одногодками. Мама решила использовать параметры малышки ей во благо и с 4 лет отдала на танцы. Сначала девочка занималась народными танцами, а потом стала дополнительно танцевать в школьном ансамбле.
Сейчас девушка учится на первом курсе хореографического колледжа, а в будущем мечтает стать балериной:
— К народным танцам меня никогда особо не тянуло, но мама подтолкнула — и я пошла. А потом стали прислушиваться к рекомендациям педагогов. Впоследствии меня увлекла классическая хореография, а именно балет. Я бы даже сказала, что сейчас этим живу.
Через 10 лет у Даши появился братик Саша. На вторую беременность Татьяне было решиться непросто. К удивлению, вынашивание сына прошло как по маслу: женщина чувствовала себя настолько хорошо, что даже не пришлось ложиться на сохранение.
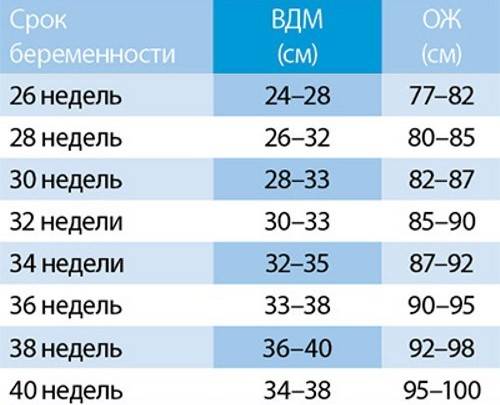
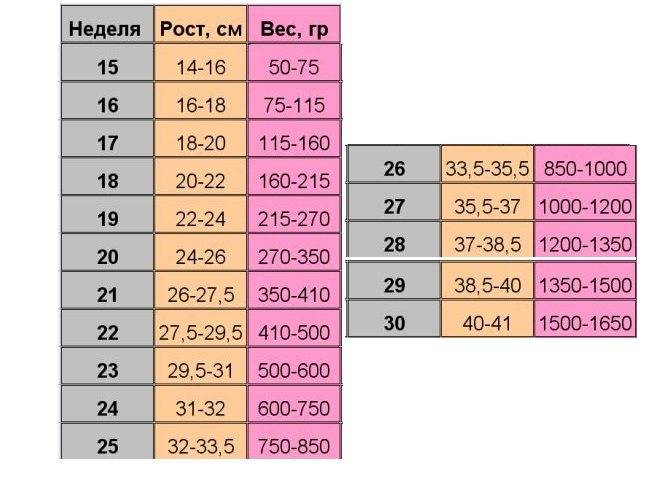
Расшифровка фетометрии: усредненные показатели
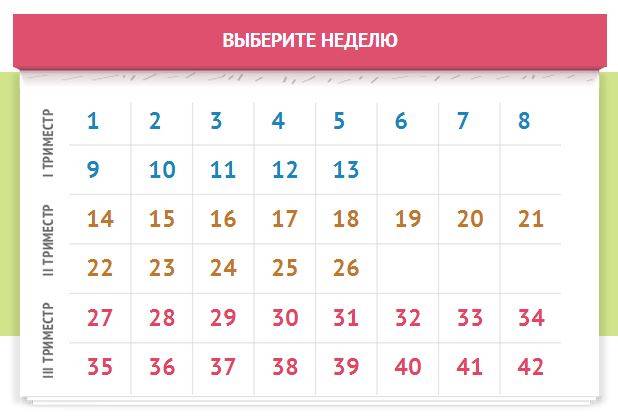
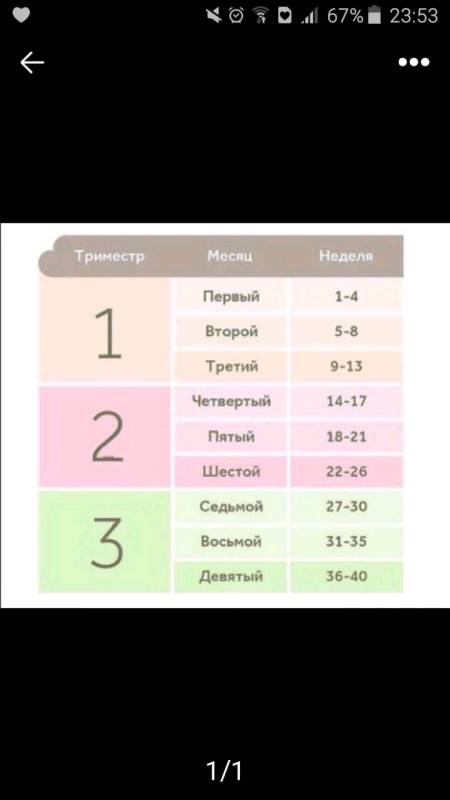
Вот примерные показатели основных параметров фетометрии (все они измеряются в миллиметрах) по триместрам:
Триместр | БПР (бипариетальный размер головки) | КТР (копчико-теменной размер) | ДБ (длина бедра) | ОЖ (окружность живота) | ОГ (окружность головы) |
1 (11-12 нед.) | 21 | 48 | 9 | 49 | 24 |
2 (15-16 нед.) | 53 | 69 | 40 | 58 | 53 |
3 (32 нед.) | 82 | 98 | 63 | 89 | 83 |
Кроме 3-х обязательных, или рекомендуемых, фетометрий, врач может назначить дополнительное УЗИ, если в состоянии и развитии малыша обнаружатся какие-то пороки. Это даст возможность вовремя принять меры к их устранению или корректировке. Например, зачастую бывает достаточно изменить рацион питания или степень физических нагрузок будущей мамы, скорректировать плацетарную недостаточность, устранить очаг инфекции и т.п., чтобы все пришло в норму.
Материал и методы исследования
Под динамическим наблюдением (начиная с I триместра беременности) находились 80 повторнобеременных с избыточной массой тела или ожирением, поступивших в ГКБ № 72 Москвы с различными осложнениями беременности, которые составили основную группу. Ранее в связи с нарушением жирового обмена (НЖО) женщины не обследовались и не лечились. Критерием включения в основную группу (I) являлось наличие алиментарно-конституционального ожирения (ИМТ≥30 кг/м2) или избыточной массой тела (ИМТ от 25 до 29,9 кг/м2). Критериями исключения являлись эндокринныйгенез ожирения (заболевания щитовидной железы и др.), а также сахарный диабет. С целью проведения сравнительного анализа была сформирована контрольная группа (ΙΙ), которую составили 30 повторнородящих без нарушения жирового обмена (ИМТ 18,5–24,9 кг/м2).
С целью статистического анализа особенностей течения настоящей беременности и перинатальных исходов беременные I группы были разделены на три подгруппы в зависимости от ИМТ перед настоящей беременностью:• ΙА подгруппа – 22 (27,5%) пациентки с избыточной массой тела;• ΙБ подгруппа – 30 (37,5%) пациентки с ожирением I степени;• ΙВ подгруппа – 28 (35%) беременных с ожирением II и ΙΙΙ степеней.
Всем пациенткам были выполнены антропометрия, клинико-анамнестическое и общепринятое лабораторное обследование, а также комплекс инструментальных методов исследований. Антропометрические измерения состояли из определения массы тела в кг и роста в см
Особоевнимание уделяли изучению динамики прибавки веса (масса тела до беременностей, общая прибавка веса за время наблюдаемой и первой беременности). Оценку степени ожирения проводили из расчета индекса массы тела (ИМТ), который определяли как отношение массы тела женщины до наблюдаемой беременности (кг) к росту (м2)
Классификация избыточной массы тела и ожирения у взрослых людей по ИМТ проводилась по рекомендациям ВОЗ (1995).
Инструментальные методы исследований включали объективную оценку циркадных ритмов артериального давления (АД) при проведении суточного мониторирования АД (СМАД) с использованием аппарата ABPM-02 и программы ABPMbase (производство Венгрия)
При анализе полученных данных особое внимание уделяли степени ночного снижения АД у беременных с НЖО. В зависимости от величин суточного индекса (степени ночного снижения АД, СИ) выделялись следующиеподгруппы: 1) «dipper» – женщины с нормальным снижением АД в ночные часы (СИ 10–20%); 2) «non-dipper» – беременные с недостаточным ночным снижением АД (СИ менее 10%); 3) «overdipper» – пациентки с чрезмерным снижением АД ночью (СИ превышает 20%); 4) «night-peaker» – лица с ночной гипертонией, у которых показатели АД в ночное время превышают дневные (СИ имеет отрицательное значение, СИ
Особенности состояния фетоплацентарного комплекса (ФПК) и становление гемодинамики в системе мать–плацента–плод (МПП) исследовали с помощью аппарата Voluson E8 Expert (GE) мультичастотным датчиком по общепринятой методике. Выполняли фетометрию, плацентографию, оценку количества околоплодных вод. При ультразвуковой допплерографии изучали показатели кровотока в средней мозговой артерии, аорте плода, обеих маточных артериях, в спиральных артериях, обеих артериях пуповины и в их терминальных ветвях (оценку скоростей кровотока проводили путем вычисления индексов сосудистого сопротивления; полученные показатели сравнивали с нормативными значениями).
Оценка периферической гемодинамики с помощью пробы эндотелийзависимой дилатации (ЭЗВД)правой плечевой артерии была выполнена в выборке женщин основной группы (в сроке до 14 нед беременности). В зависимости от наличия АГ и степени повышения уровня АД (с учетом рекомендацийЕОАГ, 2007) для анализа результатов ЭЗВД пациентки выборки были разделены на следующие подгруппы: подгруппа сравнения (пациентки с НЖО и нормальным (120–129/80–84 мм рт. ст.) …
Чем опасен медленный набор и дефицит массы тела
Медленный набор веса может возникнуть при токсикозе, неправильном питании, избыточном весе до беременности или из-за миниатюрного телосложения. Он может привести к преждевременным родам и появлению ребенка с недостаточной массой тела, что нередко приводит к необходимости длительного выхаживания малыша в условиях стационара.
Это важно!
Соотношение массы тела и роста является базовым показателем при оценке состояния здоровья беременных женщин. При этом недостаток питания в той или иной форме с нарушением баланса БЖУ довольно часто наблюдается в клинической практике**.
Обусловлено это дефицитом питания в подростковом возрасте: если девочка в буквальном смысле недоедала, с возрастом это выльется в нарушения работы репродуктивной системы. Кроме того, дефицит массы тела способен провоцировать бесплодие**.
Чем опасен быстрый набор массы тела
Повышенный аппетит и чувство голода, которые могут посетить будущую маму вечером перед сном или в другое время, нередко приводят к быстрому и большому набору веса. Избыточная масса может спровоцировать патологии со стороны как состояния плода, так и здоровья матери. Возможны следующие негативные последствия:
- преждевременные роды;
- задержка развития плода;
- слишком крупный плод;
- гестационный диабет (вид сахарного диабета у беременных из-за гормонального дисбаланса);
- повышение артериального давления и преэклампсия (осложненная степень токсикоза у матери на поздних сроках беременности);
- преждевременное старение плаценты;
- нарушение метаболизма, формирования микрофлоры кишечника у плода.
Полные женщины жалуются и на другие проблемы:
- быструю утомляемость,
- головные боли,
- перебои в работе сердца,
- сонливость,
- боли в суставах***.
Кроме того, полным женщинам часто приходится делать кесарево сечение из-за проблем с родовой деятельностью и угрозой развития патологий во время естественных родов. Однако нужно понимать, что избыток массы тела опасен не так сильно, как ее дефицит. Разумеется, это не значит, что стоит нарушать режим питания. Однако лучше набрать пару килограммов во время беременности, чем держать себя на изнуряющих диетах. Контролировать набор веса стоит по неделям при помощи приложенных таблиц. Так вы сможете отследить собственную норму и не превышать ее, чтобы избежать возможных осложнений.
(2
оценок; рейтинг статьи 5.0)
Онлайн калькулятор ХГЧ
Калькулятор поможет вам при расшифровке анализов крови на ХГЧ. Вы сможете отслеживать динамику роста Бета-ХГЧ и определять срок беременности.Результаты, указанные в таблицах и самом калькуляторе ХГЧ, примерные. Для определения этого гормона могут применяться различные методики и показатели могут различаться. Поэтому анализ расшифровывают там, где его делали.Различны и единицы измерения концентрации бета-ХГЧ. Концентрация указывается в мЕд/мл, мМЕ/мл, Ед/л и МЕ/л а также U/l mIU/ml, IU/l. Все показатели одинаковы и не нуждаются в пересчёте. Ед означает единицы, МЕ – международные единицы, mIU/ml и U/l – английское отображение единиц.
Причины повышения ХГЧ
Повышение ХГЧ может быть связано с неправильным сроком определения беременности. Кроме того, в норме оно наблюдается при многоплодной беременности.
Пятикратное превышение нормы, хорошо заметное в анализе, может указывать на пузырный занос – чрезмерное разрастание ворсинок хориона и перерождение их в кисты. Пузырный занос – это не беременность. Это состояние, требующее хирургического вмешательства.
У страдающих сахарным диабетом беременных повышенный ХГЧ – отнюдь не основной симптом, но такое явление у них отмечается. Также высоким будет уровень этого гормона, если врач назначил синтетические гестагены.
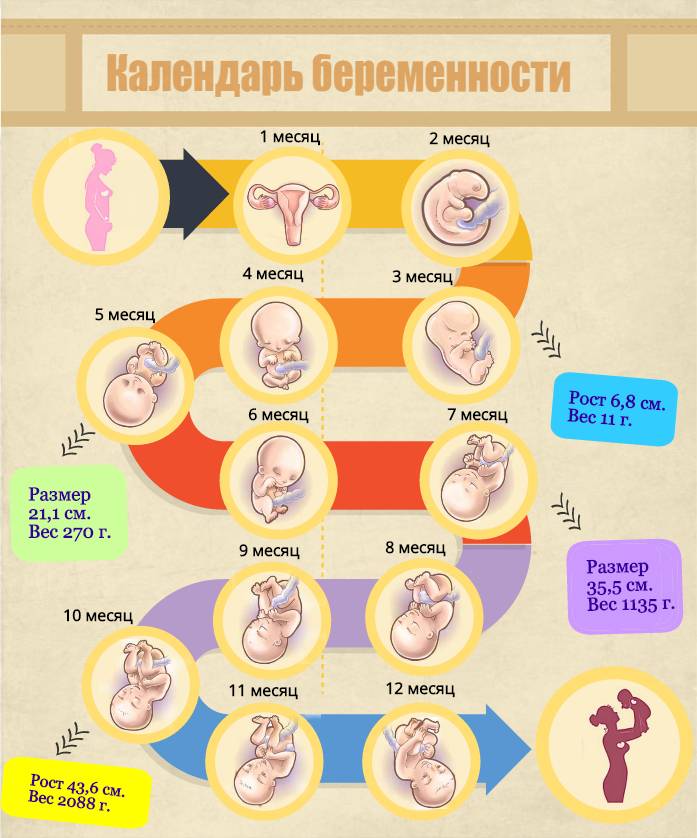
Пятый месяц беременности
Мама. Чувствует движения плода. Если это первая беременность – толчки ощущаются около 20 недель, если следующая – около 16-18 недель. В результате растяжения связок, поддерживающих матку, часто возникает боль в нижней части живота.
В результате изменений пигментации может появиться коричневая линия, проходящая от лобкового симфиза вверх по брюшной полости. Часто бывают судороги ног, небольшие отеки лодыжек и ступней, кровоточивость десен, особенно при чистке зубов, проблемы с концентрацией и балансом.
Тесты, которые вы должны сделать в 21-26 недель беременности: анализ мочи, уровень глюкозы, антитела к токсоплазмозу, ультразвук плода, измерение давления и массы тела, рН вагинального секрета, акушерское обследование (высота нижней части матки), оценка подвижности плода.
Ребенок. Малыш весит около 400 г и имеет длину около 20-25 см. Длина головы уже составляет 1/3 длины его тела. Постепенно плод приобретает органы, развивается его жировая ткань. Сальные железы на коже вырабатывают смазку, а это значит, что ребенок защищен от воздействия воды.
На голове младенца начинают расти волосы, появляются брови и ресницы. Хотя веки остаются закрытыми, ребенок приобретает навыки движения глазных яблок. Вкусовые рецепторы уже хорошо сформированы, благодаря чему плод реагирует на вкус околоплодных вод. В деснах развиваются зубы.
Появляются соски. Внешние гениталии уже хорошо видны, поэтому можно проверить пол ребенка с помощью ультразвукового аппарата.
С этого месяца подвижность ребенка начинает увеличиваться. Он касается себя, пуповины, плаценты. Его подвижность – реакция на сильный звук, вибрации, внезапное и сильное освещение или внезапное повышение холода. Ребенок беспокойно пинается, учащается сердцебиение, нарушается ритм движений глаз.
Вначале движения ребенка могут ощущаться как нежные поглаживания. Со временем они становятся более интенсивными и часто видимыми для глаз.
Возможные причины пониженного уровня ХГЧ
Пониженный уровень гонадотропина будет информативным только для беременных. Если беременность подтверждается, обнаружение низкого уровня ХГЧ вызывает беспокойство и требует немедленных действий для спасения плода и / или матери. Возможные причины:
- развитие плода вне полости матки;
- завершение развития эмбриона;
- угроза прерывания беременности по разным причинам (характеризуется постепенным снижением концентрации гонадотропинов более чем на 50%);
Несмотря на наличие беременности, тест может показать отрицательный результат (ложноотрицательный тест) по следующим причинам:
- преждевременное обследование (раннее обследование);
- соединение оплодотворенных ооцитов вне полости матки.
Возможные причины повышенного значения гормона
Повышенные значения гонадотропинов при подтвержденном отсутствии плода могут указывать на развитие серьезных заболеваний. Нормальные значения у небеременных женщин и мужчин в большинстве случаев повышаются при наличии серьезных заболеваний, таких как опухоли различной локализации, как доброкачественные, так и злокачественные, рак яичек, увеличение числа случаев рака печени или его рецидивы. Кроме того, отклонение от нормальных значений может быть спровоцировано приемом гормональных препаратов, либо если обследование проводилось ранее, чем через 5 дней после окончания беременности.
Показания ХГЧ во время беременности могут быть выше нормы по следующим причинам:
- при образовании более одного эмбриона (уровень ХГЧ у двойни увеличивается пропорционально количеству плодов);
- превышение срока беременности;
- наличие токсикоза или диабета у беременной женщины;
- развитие плода с аномалиями;
- беременность поддерживается приемом синтетических гестагенов.
2-я фетометрия в 16-20 недель
Иногда его назначают и на 21 или 22 неделе беременности. На этом этапе уже можно видеть пол малыша и убедиться, что его развитие идет в соответствии с нормой. Если же первый скрининг выявил дефекты в формировании плода, 2-я фетометрия позволяет уточнить или опровергнуть первоначально поставленный диагноз, назначить дополнительное лечение, а в особо сложных случаях даже поставить вопрос о целесообразности сохранения беременности. Помимо бипариетального размера, к этому времени уже можно произвести замеры окружности головы, живота и грудной клетки, установить сагиттальный и поперечный диаметр живота, длину бедренной, плечевой и других костей, расстояние между крайними точками лба и затылка (ЛЗР).
3 фетометрия — на 32-й неделе
Контрольный осмотр плода на 32-й неделе. К этому моменту малыш уже вполне жизнеспособен и готовится к появлению на свет
Здесь врачу, помимо визуального определения состояния малыша, важно выяснить, не возникнет ли сложностей при родах. Часто женщины, у которых результаты двух первых обследований были хорошими, отказываются от 3-й фетометрии, хотя именно она помогает врачу принять решение, например, о кесаревом сечении, если ребенок оказывается слишком крупным или возникают какие-то непредвиденные обстоятельства, осложняющие его появление на свет естественным способом
Одновременно производятся замеры ОГ, ОЖ, проверяется симметричность развития всех органов и т.п.