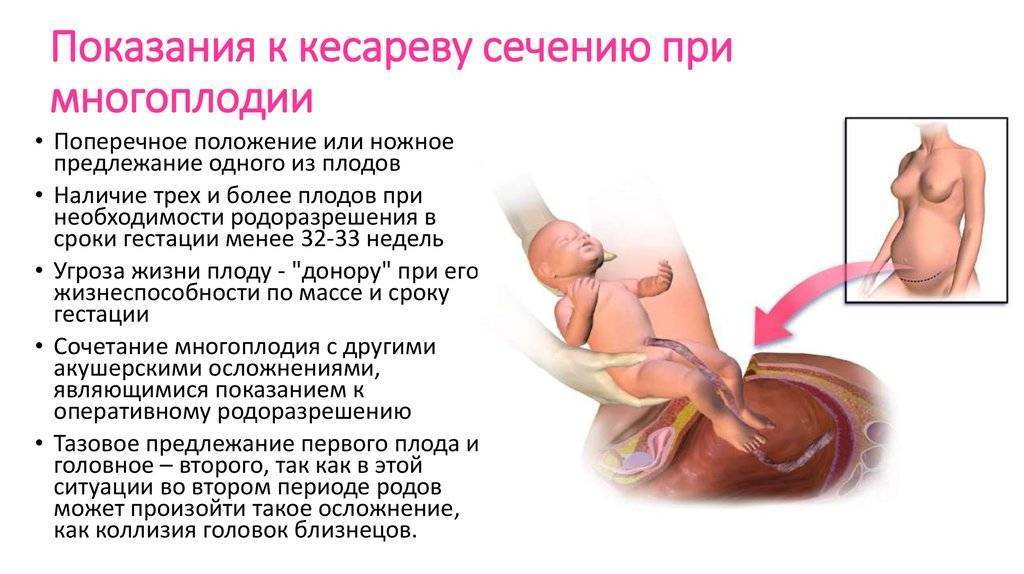
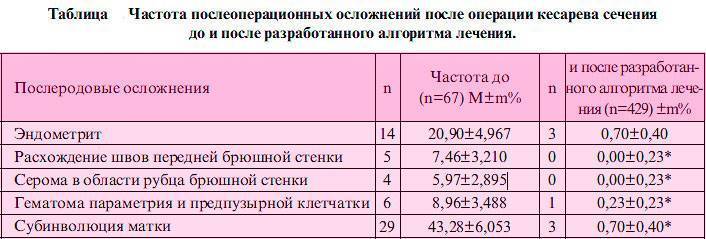
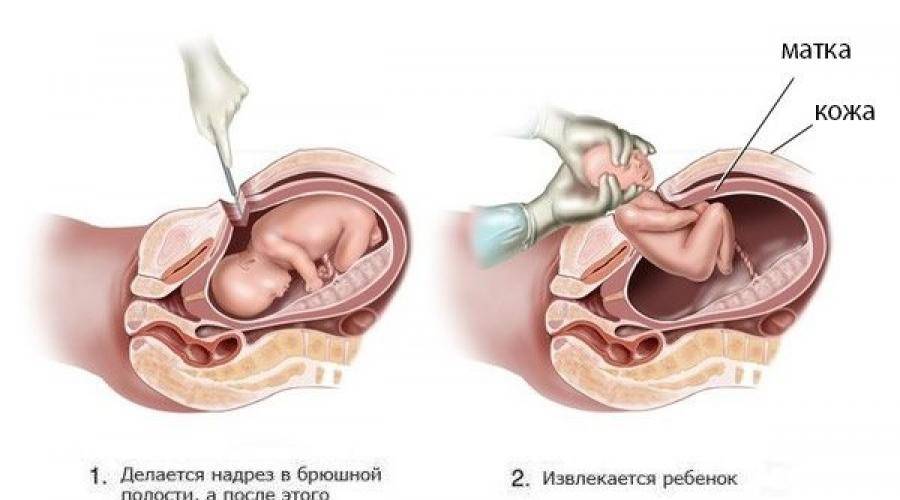
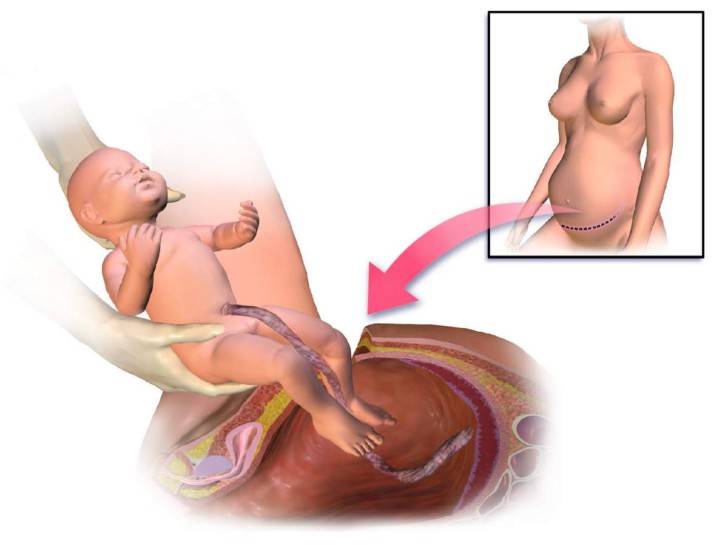
Когда можно забеременеть?
Забеременеть женщина после кесарева сечения может через такое же время, как и после естественных родов. Физиология такова, что новая беременность станет возможной при нормализации менструального цикла.
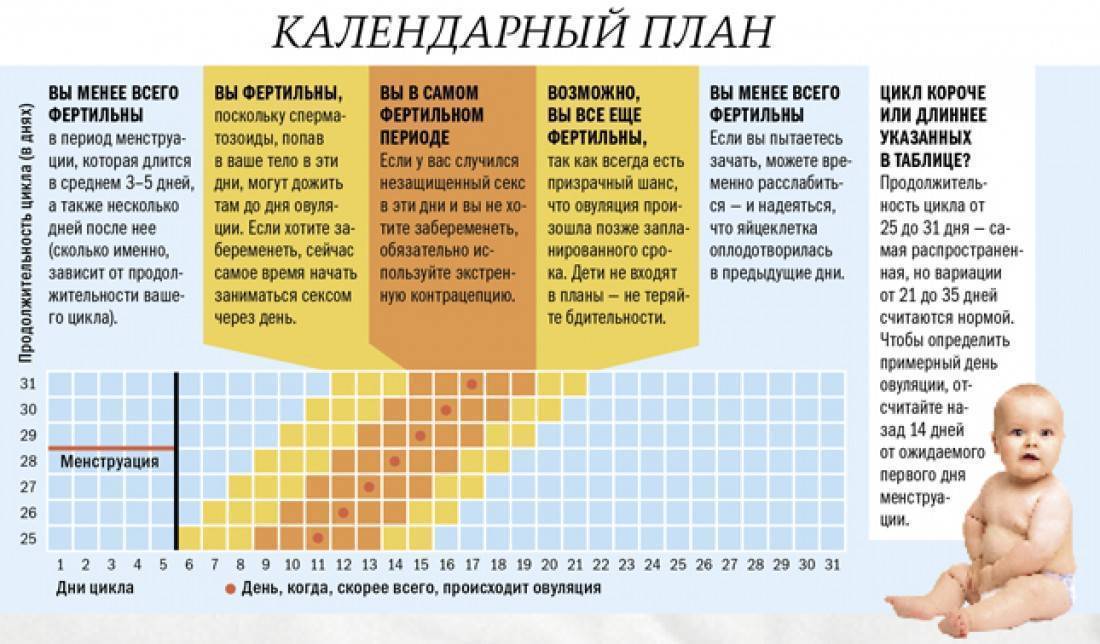
Калькулятор расчета овуляции
Длительность цикла
Длительность менструации
- Менструация
- Овуляция
- Высокая вероятность зачатия
Укажите первый день последней менструации
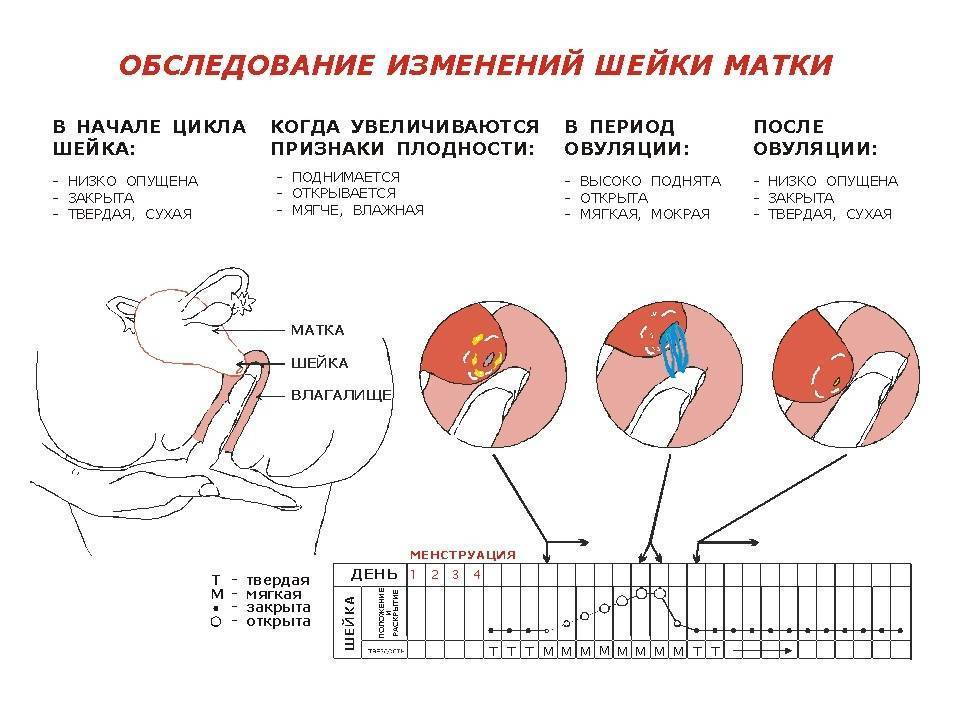
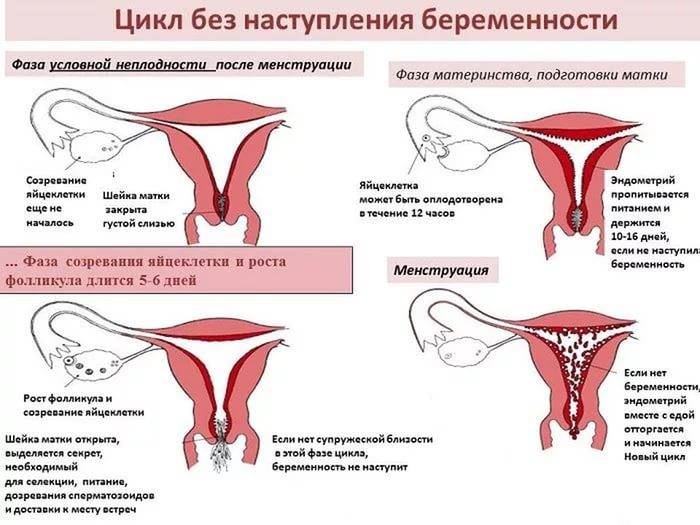
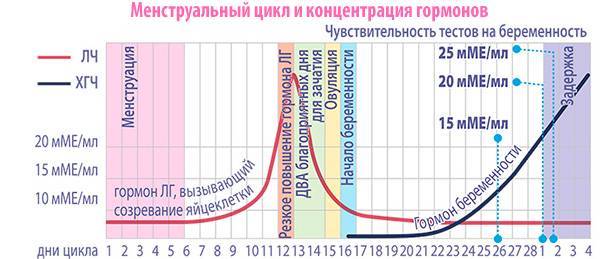
Овуляция происходит за 14 дней до начала менструального цикла (при 28-дневном цикле – на 14-й день). Отклонение от среднего значения бывает часто, поэтому расчет является приблизительным.
Также вместе с календарным методом можно измерять базальную температуру, исследовать цервикальную слизь, использовать специальные тесты или мини-микроскопы, сдавать анализы на ФСГ, ЛГ, эстрогены и прогестерон.
Однозначно установить день овуляции можно посредством фолликулометрии (УЗИ).
- Losos, Jonathan B.; Raven, Peter H.; Johnson, George B.; Singer, Susan R. Biology. New York: McGraw-Hill. pp. 1207-1209.
- Campbell N. A., Reece J. B., Urry L. A. e. a. Biology. 9th ed. — Benjamin Cummings, 2011. — p. 1263
- Ткаченко Б. И., Брин В. Б., Захаров Ю. М., Недоспасов В. О., Пятин В. Ф. Физиология человека. Compendium / Под ред. Б. И. Ткаченко. — М.: ГЭОТАР-Медиа, 2009. — 496 с.
- https://ru.wikipedia.org/wiki/Овуляция
Обычно в период грудного вскармливания у женщин наступает так называемая послеродовая естественная стерильность. Но беременность и во время грудного вскармливания возможна.
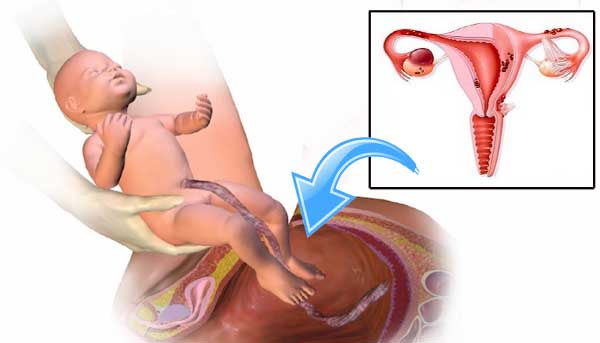
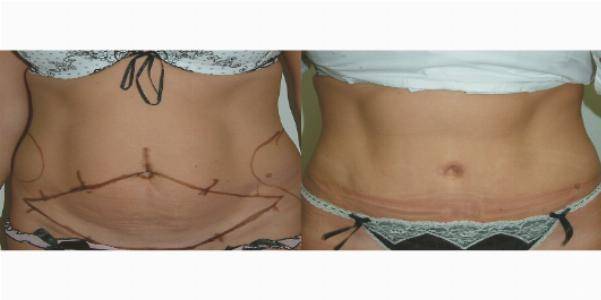
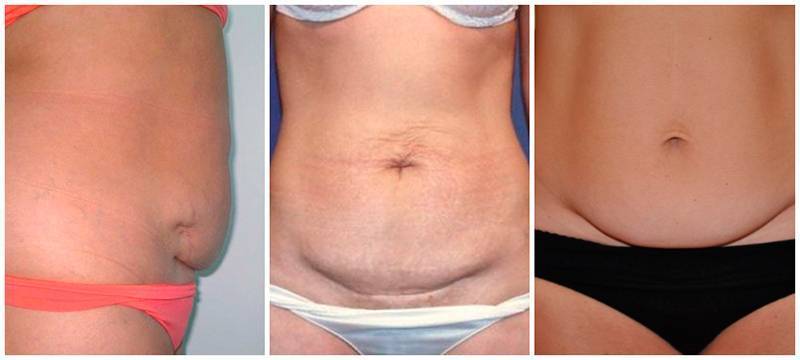
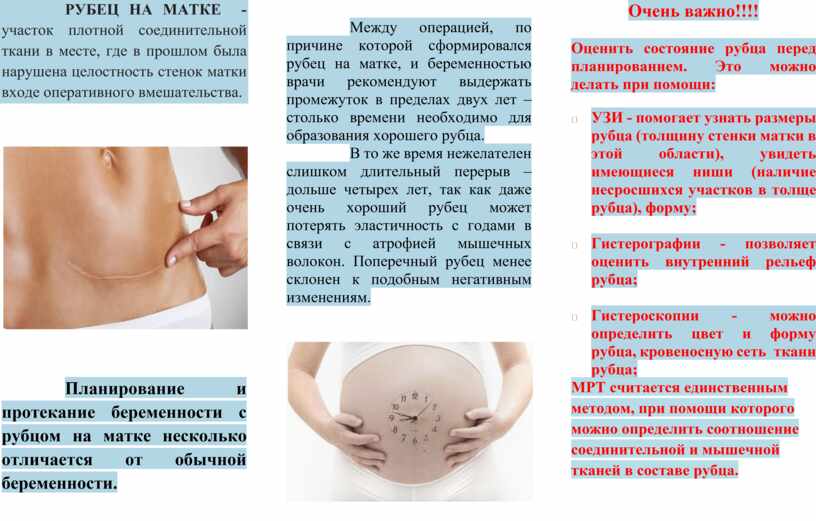
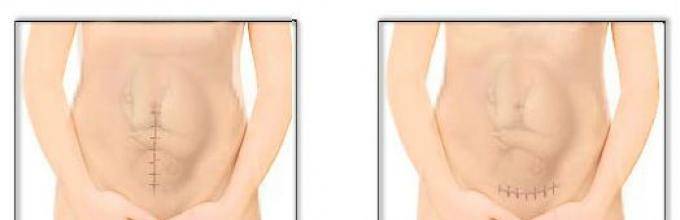
Основную опасность представляет собой именно несостоятельный рубец, который создает вероятность разрыва матки.
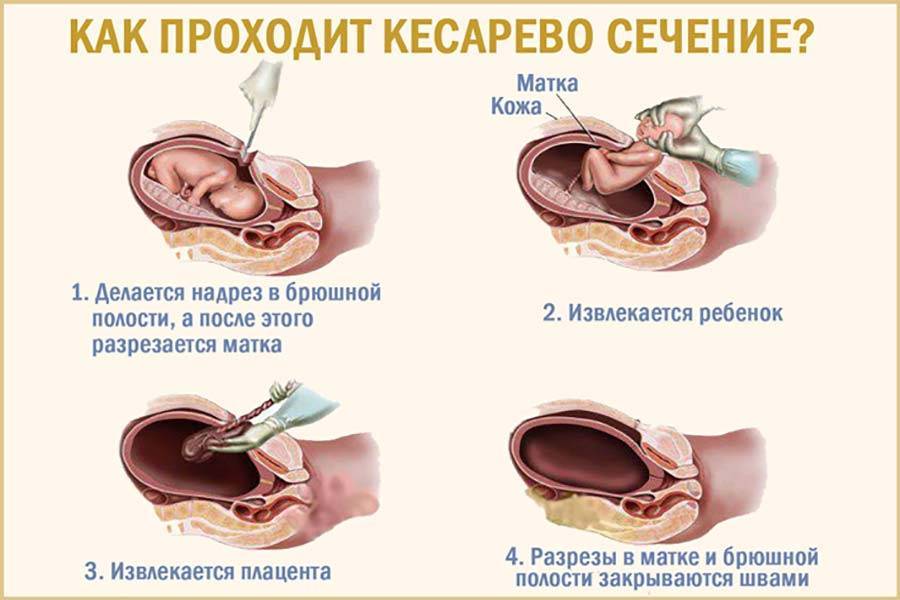
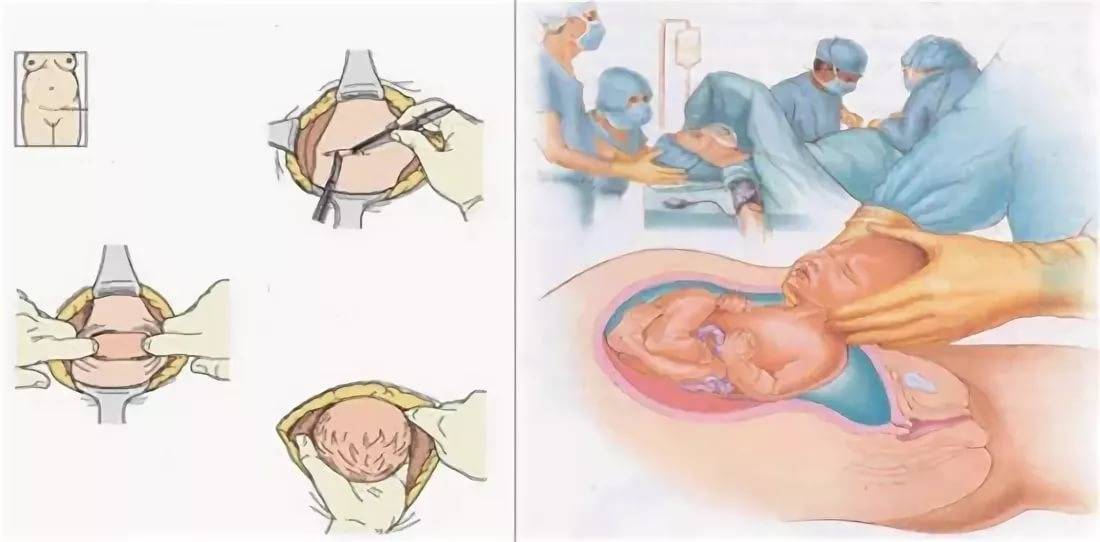
Во время беременности репродуктивный орган увеличивается почти в 500 раз. Хирурги, конечно, стараются делать разрез в нижнем маточном сегменте, который наименее всего подвержен растяжению с ростом матки, но вероятность разрыва существует. Часто она приводит к развитию массивного кровотечения и гибели беременной и плода.
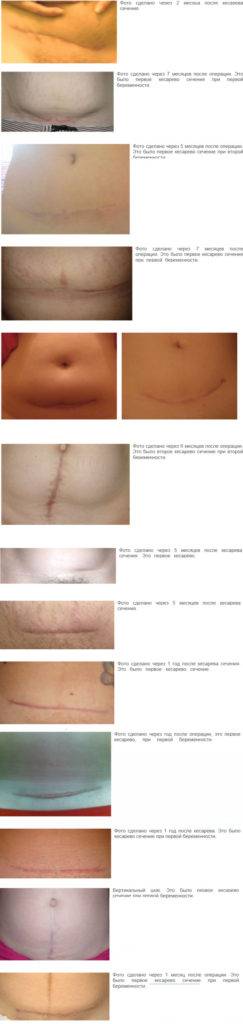
Для формирования наиболее эластичной ткани в области рубца требуется не менее двух лет.
Если беременность наступит раньше, помимо риска разрыва матки, он может доставить и другие неприятности. Нередко он выступает главной причиной в развитии низкого предлежания плаценты, фетоплацентарной недостаточности при последующей беременности, увеличивается риск истмико-цервикальной недостаточности. Женщины, которые беременеют слишком рано после операции, сталкиваются с угрозой выкидыша, с задержками внутриутробного развития малыша.
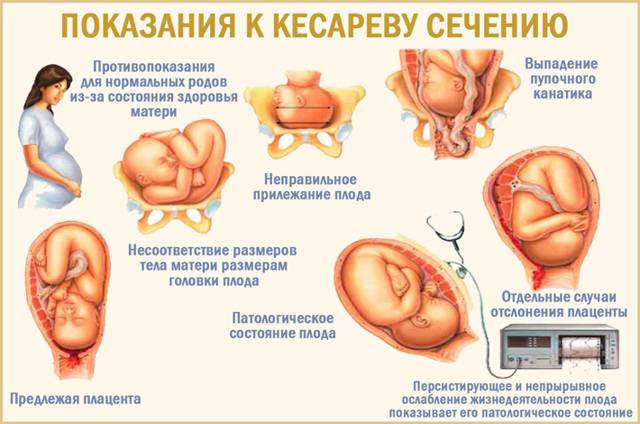
Чем опасна ранняя беременность после кесарева через 3, 4, 5 месяцев
Беременность после кесарева считается ранней, если прошло 3, 4 или 5 месяцев с момента операции, опасность заключается в высоком риске осложнений, что связано со следующим:
- незаращением матки полноценным рубцом;
- серьезным изменениям в репродуктивной системе в связи с воздействием и физиологической реакцией на беременность;
- значительной кровопотерей;
- гормональными сдвигами (повышение кортизола, нарушение ритма половых гормонов);
- снижением иммунитета матери;
- повышенным риском осложнений для ребенка.
Ранняя беременность имеет высокие шансы закончиться:
- выкидышем;
- маточным кровотечением;
- разрывом матки и экстирпацией органа после извлечения плода;
- мертворождением;
- ранним и поздним гестозом;
- предлежанием плаценты и врастанием ее в область рубца;
- гипоксией плода;
- пороками развития ребенка;
- диссеминированному сосудистому свертыванию в родах.
Беременность сразу после кесарева ставит под угрозу не только жизнь ребенка, но и матери.
Кесарево через год после кесарево
Зачастую после первого кесарева женщина рожает второго также путем кесарева через год. Если между операциями прошел только 12 месяцев, то также высока вероятность серьезных осложнений.
Для повторного кесарева существуют показания, как общие для этой операции:
- тяжелые заболевания матери;
- анатомически или клинически узкий таз;
- ягодичное предлежание;
- повреждение родовых путей;
- многоводие;
- предлежание плаценты;
- экстренные жизнеугрожающие ситуации (кровотечение, гипоксия плода).
Также остаются и показания для повтора кесарева, если:
- есть рубец после продольного доступа;
- на матке более одного рубца;
- слабая родовая деятельность;
- несостоятельность рубца;
- ребенок или плацента находятся в зоне рубца.
В этих случаях прибегнут к оперативному родоразрешению. Если прошел только год, то вероятность тяжелого течения этой процедуры довольно велика. Врачи редко прибегают к самостоятельным родам после операции в анамнезе.
Что делать, если забеременела раньше минимального срока
Если все же беременность наступила раньше минимального срока, прежде всего нужно не паниковать. Нормальное течение беременности и роды вполне реальны, но необходимо тщательно соблюдать все рекомендации.Следует сразу обратиться в женскую консультацию и встать на учет. Там акушер назначит обследование для определения рубцовой ткани: у беременной это только ультразвуковое исследование, которое делают с 12 недели.
Обследования будут проводиться чаще, чем обычно (в норме не менее трех УЗИ при обычной беременности). Также нужно ограничить все физические нагрузки. С 34 недели могут предложить лечь в стационар, как это принято называть «на сохранение», чтобы уменьшить риск разрыва рубца.
Медицинские факторы
Репродуктивная функция женщины, как известно, восстанавливается сразу после окончания кормления грудью, а бывает, что и до того (отсюда немалое количество незапланированных беременностей!). Эксперты Всемирной организации здравоохранения подсчитали, что для полного восстановления после нормальных родов женщине требуется минимум 30 месяцев. За это время восстанавливаются мышечная ткань стенок матки и гормональный фон. Беременность, наступившая по истечению 12 месяцев после родов, по мнению докторов, это слишком рано, поскольку организм женщины еще изрядно истощен.
Беременность, которая наступит в это время, может протекать проблемно, и последствия для здоровья малыша могут быть негативными. Если маточные ткани не восстановились в полной мере, возможно невынашивание, увеличивается риск выкидышей на ранних сроках. Маточно-плацентарный кровоток может серьезно страдать, а значит риск гипоксии плода существенно увеличивается. Во время беременности, наступившей раньше, чем восстановился организм женщины, могут быть проблемы с прикреплением расположением . Высок риск рождения маловесного плода и возникновения анемии беременных.
Если первый ребенок появился на свет путем кесарева сечения, то доктора рекомендует трехлетний перерыв. Беременность, наступившая раньше этого срока, может привести к разрыву матки по рубцу, а это прямая угроза жизни женщины и почти стопроцентная вероятность гибели плода на фоне расхождения матки по рубцу и внутреннего кровотечения.
Я выносила младшего сына с рубцом на матке толщиной всего 6 мм. В успех этого мероприятия изначально не верил на ранних сроках ни один врач. Меня все 9 месяцев поддерживало понимание главного – рубец был состоятельным. О количестве кесаревых сечений тоже сложно судить. Официальная медицина уверяет, что безопасно можно выносить и родить хирургическим путем двух малышей.
Врачи-оптимисты спокойно смотрят на третью беременность после двух кесаревых. Мой личный опыт – четыре кесаревых сечения. Без осложнений. С крупными и здоровыми детками. Читала где-то, что врачи могут делать до семи операций, но это практиковали только в западных клиниках. Российские роддома к третьему кесареву относятся с опаской. Что уж говорить о последующих!
Если после первых родов прошло много времени, женщине сложно решиться на вторую беременность. А учитывая, что первые роды сейчас нередко приходятся на 30 лет, вторые частенько выпадают на 35-40 лет. В этом возрасте основная сложность заключается даже не в сложности выносить ребенка, а в возможности элементарно его, поскольку репродуктивная функция женщины (уровень фертильности), начиная с 35 лет быстрыми темпами угасает. Яичники женщины вырабатывают свой ресурс постепенно, в них появляется все меньше, и не каждый цикл уже сопровождается овуляцией. Кроме того, в этом возрасте дама уже обзавелась хроническими заболеваниями, которые могут оказать негативное влияние на вынашивание плода и процесс родов.
Впрочем, современный уровень медицины позволяет женщине и в 45 лет выносить и родить совершенно здорового ребенка. А проводимые всем беременным скрининговые исследования дают возможность с очень высокой долей вероятности установить риски рождения ребенка с генетическими патологиями. Методы инвазивной диагностики лишь уточняют этот результат до 99,9%.
В поздней беременности, поверьте мне, немало плюсов. Женщина более спокойна, она уверена в своем будущем и уже отлично знает, как управляться с малышами. Ее сложно выбить из привычного ритма жизненными трудностями, и она, как правило, уже точно знает, чего хочет от жизни.
Особенности родов после КС
Практически весь прошлый век в акушерской среде главенствовала установка, согласно которой у женщины, однажды ставшей матерью путем хирургического родоразрешения, все последующие дети могут рождаться исключительно тем же способом. Однако современная медицина открывает более широкие возможности.
Большинство акушеров-гинекологов утверждают, что сам процесс проведения кесарева в прошлом не является абсолютным показанием для повторного хирургического извлечения плода.
Для того чтобы гинеколог одобрил проведение повторных родов, нужно чтобы будущая мать на протяжении всего периода вынашивания плода находилась под наблюдением и вовремя проходила все назначенные ей диагностические исследования.

Можно родить природным путем более 2 раз, в случае, если причиной первичного хирургического извлечения плода стали осложнения, к которым относятся:
- патологическое внутриутробное положение плода, исключающее возможность успешного самостоятельного изгнания по родовым путям;
- поздний гестоз;
- патологии развития плода, требующие экстренного родоразрешения;
- острая форма протекания воспалительного процесса в половых путях женщины.
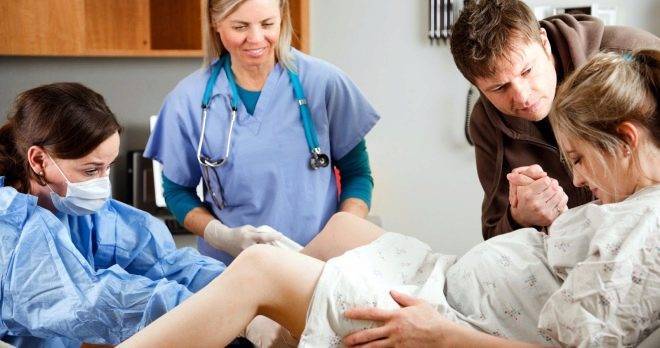
Естественные роды после кесарева необходимо проводить с особой внимательностью. Поэтому нередко к таким роженицам со стороны лечащего врача предъявляются довольно-таки суровые требования.
- Промежуток между предыдущими родами и настоящей беременностью может составлять не менее 2, но более 8 лет.
- Рубец на матке должен располагаться вдоль горизонтальной оси.
- «Детское место» должно быть прикреплено как можно выше, самый лучший вариант его расположения – по задней стенке.
- Одноплодная беременность. Если речь идет о беременности двойней, то в таком случае вопрос о возможности естественного разрешения подниматься не будет.
- Предлежащей частью в малый таз должна быть головка плода.
- Рубец должен иметь удовлетворительные характеристики, подтвержденные рядом диагностических исследований.
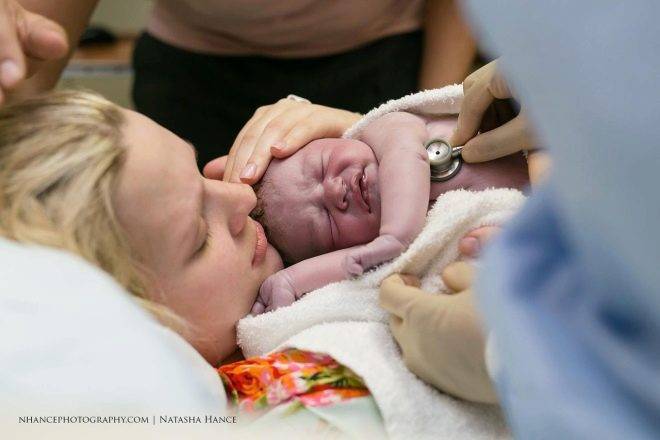
Окончательное решение о том, каким образом будет проходить родоразрешение, принимается не ранее, чем на 35 неделе гестации. К этому сроку завершатся основные процессы формирования плода и набор его массы. Врач выносит положительный вердикт относительно целесообразности проведения естественного извлечения плода, если:
- масса тела ребенка составляет не более 3,7 кг;
- место крепления плаценты находится на достаточном расстоянии от рубца;
- роженица моложе 37 лет;
- у женщины отсутствуют признаки позднего токсикоза;
- рубец в удовлетворительном состоянии и толщина его не менее 2,5-3 мм.

При соблюдении всех условий лечащий врач может позволить женщине рожать самостоятельно. Однако, он должен предупредить свою пациентку о том, что во время родов ей нельзя будет вводить препараты, стимулирующие маточную активность, и анестетики, во избежание чрезмерного сокращения матки, которое впоследствии может стать причиной ее разрыва.
Другие побочные эффекты кесарева сечения
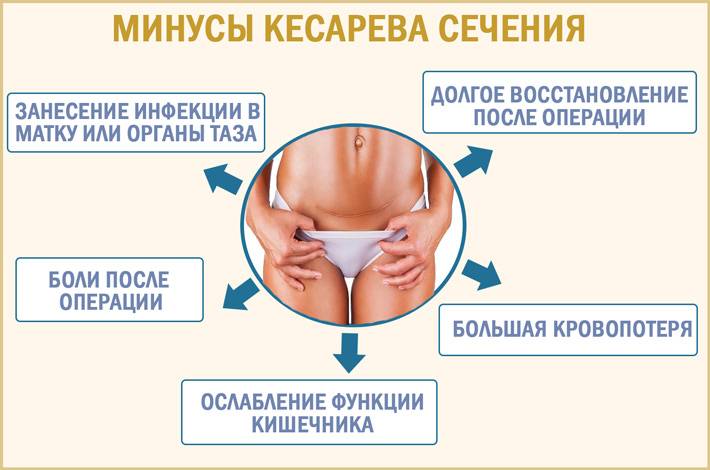
Кесарево сечение – серьезная полостная операция, и она влияет на большинство функций организма. И, конечно, на самочувствие. В числе последствий могут быть:
- запоры и избыточное газообразование;
- вагинальное кровотечение или выделения – матка сокращается, и это неизбежное последствие любых родов, естественных или оперативных;
- схваткообразные боли, тоже из-за сокращения матки: так работает гормон окситоцин. Он настолько активно выделяется при прикладывании ребенка к груди, что некоторым мамам не требуется дополнительное введение гормона;
- общий зуд – следствие приема некоторых препаратов и реакции печени;
- тошнота, головокружения, утомляемость.
«При тяжелом сахарном диабете беременность противопоказана»
— Правильно ли я понимаю, что раньше женщинам с сахарным диабетом не разрешали беременеть?
— Нет. Сахарный диабет — это тяжелое заболевание, но беременность противопоказана, только если у женщины диабет декомпенсированный, то есть уже есть проблемы с глазами, почками, периферическим кровообращением, нестабильные сахара. В таком случае нагрузка в виде беременности может привести к непоправимым последствиям.
— Каковы особенности ведения беременной женщины, если у нее сахарный диабет?
— Женщин с гестационным сахарным диабетом и инсулинозависимым сахарным диабетом I типа, которые попадают к нам, наблюдают несколько по-другому, можно сказать, более тщательно.
Они сдают больше анализов, потому что у них во время беременности может быть больше осложнений. Таких беременных чаще госпитализируют, в том числе и планово. Уже на малом сроке беременности их направляют в больницу, чтобы обследовать и выявить возможные факторы риска, чтобы научить адекватно воспринимать беременность, придерживаться диеты и контролировать уровень сахара в крови.

Если есть показания, то ближе к сроку беременности в 12 недель женщина снова попадает в стационар и ее снова обследуют. Затем ее кладут в больницу на сроке до 22 недель, а потом и на сроке 24−26 недель беременности, потому что в это время в организме меняется регуляция углеводного обмена. Если диабет тяжелый, то беременные могут быть госпитализированы еще и ближе к 36 неделям беременности. И их опять будут обследовать.
— Женщина почти всю беременность лежит у вас…
— Нет, ну что вы. Это относится к тяжелым формам сахарного диабета, просто мне хочется показать, как много внимания уделяется этим женщинам. Может быть, именно поэтому у нас неплохие результаты в ведении беременных с сахарным диабетом и сердечно-сосудистыми заболеваниями.
— Беременная с сахарным диабетом рожает сама или с помощью кесарева сечения?
— Это решает консилиум, оценивая все факторы риска: состояние ребенка, его вес и расположение, наличие у мамы осложнений, связанных с экстрагенитальной патологией.
Мы собираемся консилиумом, который практически всегда состоит из врачей разных специальностей: акушеров-гинекологов, кардиологов, эндокринологов, часто приглашаем детских неонатологов и анестезиологов. План родов составляется исходя из минимальных рисков для женщины и ребенка. Если мы видим, что в конкретной ситуации женщина может родить сама, предлагаем естественные роды. Всегда лучше, когда женщина рожает сама и все протекает естественно.

— Но сам по себе сахарный диабет является одним из показаний для кесарева сечения?
— Только тяжелая форма сахарного диабета.
— А высокое давление?
— Сама по себе артериальная гипертензия не является показанием для кесарева сечения. Но зачастую при наличии артериальной гипертензии у будущей мамы есть еще и какие-либо осложнения беременности, как минимум плацентарная недостаточность. При этом состоянии страдает плод.
Артериальная гипертензия может вызывать преэклампсию, когда повышается давление и в моче появляется белок. В такой ситуации мы тоже делаем кесарево сечение. Однако чаще всего нам удается контролировать состояние женщины с помощью лекарств, психотерапии — и в этом случае показаний для кесарева сечения нет.
— Получается, если у женщины сахарный диабет или артериальная гипертензия, ей важно планировать беременность. — Безусловно, наличие хронических заболеваний у женщины — это повод перед беременностью обратиться к специалистам, оценить состояние здоровья и провести снижающие риски мероприятия
Кстати, такие мероприятия, как «Марафон женского здоровья – 2019», позволяют многим парам, планирующим беременность, несколько иначе взглянуть на свое здоровье и образ жизни
— Безусловно, наличие хронических заболеваний у женщины — это повод перед беременностью обратиться к специалистам, оценить состояние здоровья и провести снижающие риски мероприятия. Кстати, такие мероприятия, как «Марафон женского здоровья – 2019», позволяют многим парам, планирующим беременность, несколько иначе взглянуть на свое здоровье и образ жизни.
Грудное вскармливание после кесарева сечения
Многие мамы боятся, что после операции молоко пропадет или вообще не придет
И здесь раннее прикладывание очень важно в первый час после рождения малыша. И хотя в случае операции это не всегда возможно, маме не следует паниковать, ведь младенцы сохраняют высокую сосательную активность в течение 6-12 часов после рождения
Поэтому достаточно, чтобы первое прикладывание произошло в эти часы.
Кроме того, дети, рожденные путем кесарева сечения, иногда имеют ослабленный сосательный рефлекс в течение часа после рождения. Поэтому для них более позднее прикладывание даже рекомендуется.
Если ослабленный сосательный рефлекс сохраняется и дальше, матери стоит прикладывать ребенка к груди как можно чаще, пока он не начнет проявлять достаточную активность. Также маме необходимо найти удобную позу для кормления, так как некоторые позы могут давить на шов, вызывая болезненность.
Если мама и ребенок вынуждены после операции находиться раздельно, женщине следует каждые три часа регулярно сцеживаться (кроме ночного времени), чтобы поддержать лактацию.
Иногда после операции молоко у женщины приходит поздно (на 9-10 день). В таком случае ребенку будет необходим докорм специальной смесью. А по приходу молока можно и нужно перейти на грудное вскармливание. Докармливать лучше не из бутылочки с соской, а из маленькой ложечки, пипетки или шприца без иглы — тогда ребенку будет проще научиться сосать грудь, когда придет молоко. Если ребенок испытывает трудности с сосанием груди — это не повод переходить на искусственное вскармливание. Надо научить ребенка брать грудь, быть настойчивой, попросить помощи у специалиста по ГВ.
Как делают ЭКО после кесарева сечения?
Использование технологии ЭКО после кесарева сечения возможно, однако женщины, прошедшие такую операцию, попадают в группу риска. Это обуславливает повышенные требования к их здоровью и, следовательно, более тщательное медицинское обследование, которое включает:
- Анализы крови – общий, биохимический, гормональный, на присутствие инфекций (ВИЧ, гепатиты В и С, сифилис и т. д.), свертываемость (коагулограмму);
- Анализы мочи – общий, на инфекции и микрофлору;
- Ультразвуковое обследование органов малого таза с тщательным изучением состояния послеоперационного рубца матки;
- ЭКГ, флюорографию, МРТ.
Если у пациентки имеются подозрения на патологии матки, вызванные кесаревым сечением, врач может назначить дополнительные обследования – в частности, кольпоскопию, трансвагинальное УЗИ матки и т. д. На их основании он сделает заключение о состоянии эндометрия и шва на маточной стенки, после чего примет решение о проведении ЭКО или его отмене до лечения выявленного заболевания.
Если результаты диагностики не выявили противопоказаний к экстракорпоральному оплодотворению, пациентка проходит на следующий этап – получение яйцеклеток. В зависимости от состояния ее здоровья, к ней применяются следующие протоколы:
- В естественном цикле. В этом случае из ее организма извлекается 1-2 яйцеклетки, образовавшиеся при овуляции без применения гормональных препаратов, стимулирующих работу яичников. Такой способ используется, если пациентке противопоказана гормональная терапия из-за индивидуальной непереносимости или по иным медицинским причинам.
- Короткий протокол (продолжительность – около 30 дней). Он подразумевает применение стимуляции яичников для получения большого количества яйцеклеток (обычно 6-8) в одном менструальном цикле. Применяется к пациенткам, не имеющим противопоказаний к гормональным препаратам.
- Длинный протокол (продолжительность – около 1,5-2 месяцев). Данный способ также подразумевает проведение стимуляции яичников, однако дополняется гормональной регулировкой менструального цикла и роста эндометрия матки. Это необходимо, чтобы максимально подготовить организм пациентки к переносу эмбрионов.
Также могут использоваться ультракороткий или ультрадлинный протоколы. Решение о выборе конкретного способа получения яйцеклеток для оплодотворения, а также величине доз гормональных препаратов, графике их применения принимает врач-репродуктолог принимает на основании данных медицинского обследования, медицинской карты, сбора анамнеза пациентки (в том числе о предыдущих беременностях). Контроль над созреванием ооцитов осуществляется с помощью УЗИ и анализов крови и мочи на гормоны.
При достижении яйцеклетками нужного уровня развития проводится их извлечение. Для этого в условиях клинического стационара врач с помощью катетера с иглой, введенного через влагалище в матку, прокалывает маточную стенку и каждый из созревших фолликулов, отсасывая их содержимое вместе с ооцитами. Полученные клетки передаются специалисту эмбриологу, который проводит их исследование и отбор наиболее жизнеспособных из них.
Для одной попытки ЭКО используется только 1 (в редких случаях 2) яйцеклетка – это необходимо, чтобы избежать многоплодной беременности, которая особенно опасна для женщин, прошедших кесарево сечение. Развитие сразу нескольких плодов создает дополнительную нагрузку на маточную стенку, которая может привести к разрыву послеоперационного шва. Яйцеклетка помещается в инкубатор, куда также добавляется специально обработанная сперма донора или полового партнера/супруга пациентки. В течение 2-3 дней врач отслеживает состояние клетки и, зафиксировав успешное оплодотворение, культивирует эмбрион до стадии бластоцисты.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Через 5-6 дней после оплодотворения зародыш переносится в матку женщины с помощью катетера. Чтобы имплантация эмбриона прошла успешно, пациентке назначается поддерживающая гормональная терапия. Регулярные УЗИ-обследования у врача и сдача анализов на гормоны позволяет точно установить факт беременности и нормального развития плода в дальнейшем.
Чем опасно раннее наступление беременности после операции?
Многие женщины полагают, что рубцевание тканей живота и внутренних органов происходит одновременно, поэтому начинают планировать второго малыша сразу же при заживления внешней раны. Однако на самом деле рубцевание внутренних тканей происходит дольше из-за отсутствия к ним доступа воздуха.
Матка срастается примерно 1,5 месяца, а крепкий рубец, способный выдержать нагрузку и растяжение, формируется на протяжении двух лет. У некоторых женщин регенерация проходит быстрее. Однако поскольку узнать скорость восстановления наверняка невозможно, необходимо придерживаться рекомендуемых временных рамок.
Беременность после кесарева сечения в короткие сроки несет опасность не только для плода, но и для матери. Возможные последствия наступления второй беременности ранее 1,5 лет после операции:
- Выкидыш. Процесс родов неестественным способом является большим стрессом для организма. Необходим определенный временной период, чтобы он восстановился и накопил достаточно сил для нового вынашивания. Если беременность наступает вскоре после предшествующей, велика вероятность самопроизвольного аборта.
- Неправильное формирование плаценты (как следствие – выкидыш, отслойка, неправильное развитие или гибель плода).
- Разрыв матки. Слабый рубец при натяжении может разорваться. Вследствие разрыва сразу же открывается интенсивное кровотечение. Маточные кровотечения очень опасны, поскольку за короткий промежуток времени женщина теряет много крови. При таком состоянии ребенок до 36 недель часто погибает. Однако также велика вероятность смерти и самой матери. При разрывах возможно также появление осложнений, приводящих к удалению матки, что сделает невозможным забеременеть в дальнейшем.
Беременность через год после кесарева все еще несет опасность, но вероятность положительного исхода беременности достаточно высока (рекомендуем прочитать: через сколько недель после кесарева сечения можно полноценно принимать ванну?). Для проверки состоятельности матки женщине назначают дополнительные исследования. Если рубец достаточно крепкий, то беременность сохраняют.
При оплодотворении спустя 6 месяцев после оперативного родоразрешения сохраняется высокий риск повреждения матки до окончания периода вынашивания. Выносить ребенка возможно, но во время беременности после кесарева сечения врачи будут назначать многочисленные УЗИ для изучения маточного рубца. В середине 3 триместра беременную госпитализируют до наступления родов.
Как поступить, если беременность наступила на втором или третьем месяцах после кесарева? Такое явление — безусловное показание к удалению эмбриона. Надрез не успевает зарубцеваться, разрыв может случиться в любой момент даже в первом триместре. Оплодотворение в этот период пагубно отражается не только на вынашивании, но и несет опасность для женщин, решивших остановить беременность.
Аборт может повлечь нарушение целостности матки и обширное кровотечение. Для того чтобы сохранить здоровье, женщине рекомендуют обязательно предохраняться. Методы контрацепции можно применять такие же, какие и до родов.
Для чего отмерен срок: какой должен быть перерыв между беременностями?
С точки зрения физиологии ничто не мешает здоровой женщине забеременеть вновь буквально сразу после родов (как известно, лактация вовсе этому не препятствует). Нередко так оно и происходит, и на свет появляются погодки – братики и сестрички с разницей всего в год или около того. Если мама здорова, предыдущая беременность протекала хорошо, то все и на этот раз, скорее всего, пройдет гладко. Хотя, наверное, крайне мало найдется родителей, сознательно планирующих именно погодков. Потому что, едва подарив жизнь одному малышу, тут же вынашивать следующего – далеко не для всех современных, женщин (и их мужей) подъемная ноша. И причины не всегда кроются в усталости организма после недавних родов. Дело в том, что как физически, так и психологически женский организм в это время еще не вполне адаптирован к внешней жизни. Родившая женщина вместе с ребенком долгое время находится в достаточно замкнутой системе “мать – дитя”. Все силы и чувства женщины направлены на малыша, для которого в свою очередь весь мир надолго сосредоточен в одном-единственном человеке – маме. Такие отношения продолжаются все то время, пока младенца кормят грудью, значит, по крайней мере год или два. Официально врачи считают, что оптимальный перерыв между родами должен быть не менее двух лет. Заметьте, это срок именно между родами, то есть перед следующим зачатием и беременностью организму необходимо передохнуть чуть больше года. Основой для подобных медицинских рекомендаций послужил целый ряд анатомических, биохимических, гормональных и других исследований. По мнению врачей, организму необходимо дать хотя бы полтора года (перед зачатием), чтобы окончательно восстановилась работа всех органов, сосудистая система, кровоток, пришел в норму гормональный фон.
На все воля Божья? Вполне естественно, что женщинам, которые намерены выдержать определенный срок и как следует восстановиться, необходимо предохраняться. Однако в России немало и тех, кто не делает этого по принципиальным, чаще всего религиозным, соображениям. Некоторые из таких женщин к 25 годам переживают уже шестые-седьмые роды. К сожалению, практически все они относятся к группе риска. На практике это означает угрозу кровотечения в родах и послеродовом периоде, развитие таких заболеваний, как анемия, тромбофлебит, тромбоз нижних конечностей и наружных половых органов (поскольку вены, находящиеся на одном уровне с нижней полой веной, испытывают постоянный синдром сдавливания). Из-за короткого перерыва между беременностями матка не успевает нарастить необходимый базальный слой, к которому и должна нормально прикрепиться плацента. В результате формируется фетоплацентарная недостаточность, или нарушение кровотока между плацентой и ребенком. Дети, рожденные у таких мам, нередко склонны к гипотрофии (отставание роста в утробе и малый вес при рождении). И все эти проблемы порождает одно – недостаточно выдержанный срок между родами. Ведь даже если абсолютно здоровому организму не давать отдыха, в какой-то момент нарушений избежать не удастся. Кто-то может возразить, что раньше детей рожали одного за другим, не думая о сроках. Вообще считалось: если женщина способна забеременеть сразу после родов, это нормально. Пусть так. Однако известно и то, что далеко не все дети выживали, а многие рождались ослабленными. Казалось бы, в наши дни определенные надежды вселяет прогресс медицины. Но с другой стороны, экологическая обстановка и условия жизни оставляют желать лучшего. Все это не делает человека более здоровым.
Вынашивание и роды
При беременности после кесарева сечения женщине необходимо в самые ранние сроки встать на учет к врачу-гинекологу. Ультразвуковое изучение проводится гораздо чаще, чем при обычной беременности. В последнем триместре, возможно, придется лечь на сохранение.
Если женщина после кесарева забеременела двойней, она рискует растянуть матку. Это беременность высокого риска.
Бывает, что повторная беременность после кесарева сечения успешно заканчивается естественными родами. Рождение ребенка без хирургического вмешательства увеличивает шансы в дальнейшем родить и второй, и третий раз. Если роды были проведены без операции, организм восстанавливается значительно быстрее.
Кесарево обязательно проводится повторно в следующих ситуациях.
- Роженица страдает хроническими заболеваниями.
- Патологии беременности.
- Женщина забеременела в возрасте старше тридцати лет.
- На брюшную полость приходилось более двух операций.
Вопрос о том, сколько раз можно рожать после кесарева, напрямую зависит от организма будущей матери и состояния ее матки. Общее правило: КС можно делать не больше трех раз.
Итак, ответ на вопрос, когда можно беременеть после кесарева сечения, зависит от ряда факторов. К ним относятся состояние швов, а также индивидуальные особенности организма матери и плода.
Известие о беременности приносит женщине неописуемую радость. Мысль о будущем материнстве воодушевляет. Одновременно с этим возникает и чувство тревоги. Все ли пройдет хорошо? Родится ли он здоровым и в срок? Особенно сильно тревожатся те женщины у которых планируется многоплодная беременность после кесарева сечения. Как протекает и можно ли выносить?
Предугадать исход каждой беременности практически невозможно. Выносить двойню безусловно тяжелее, чем одного ребенка.
Женщина испытывает сильную нагрузку, быстрее устает. Постоянная угроза прерывания беременности отрицательно действует на психику. Поэтому женщине необходимо научиться отвлекаться от грустных мыслей.
- Токсикоз во втором триместре.
- Предлежание плаценты.
- Фетоплацентарная недостаточность.
- Железодефицитная анемия.
- Задержка развития.
- Гипертонус матки.
Беременной рекомендуется больше отдыхать. На поздних сроках обязателен постельный режим. При малейших отклонениях женщину направляют в стационар.