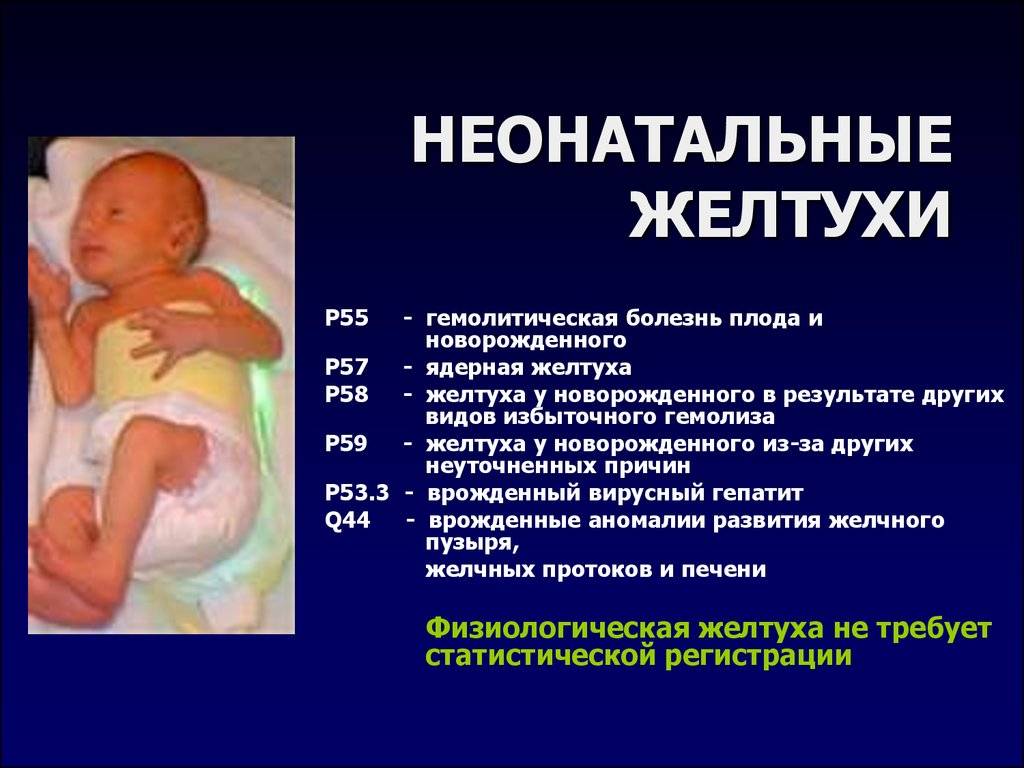
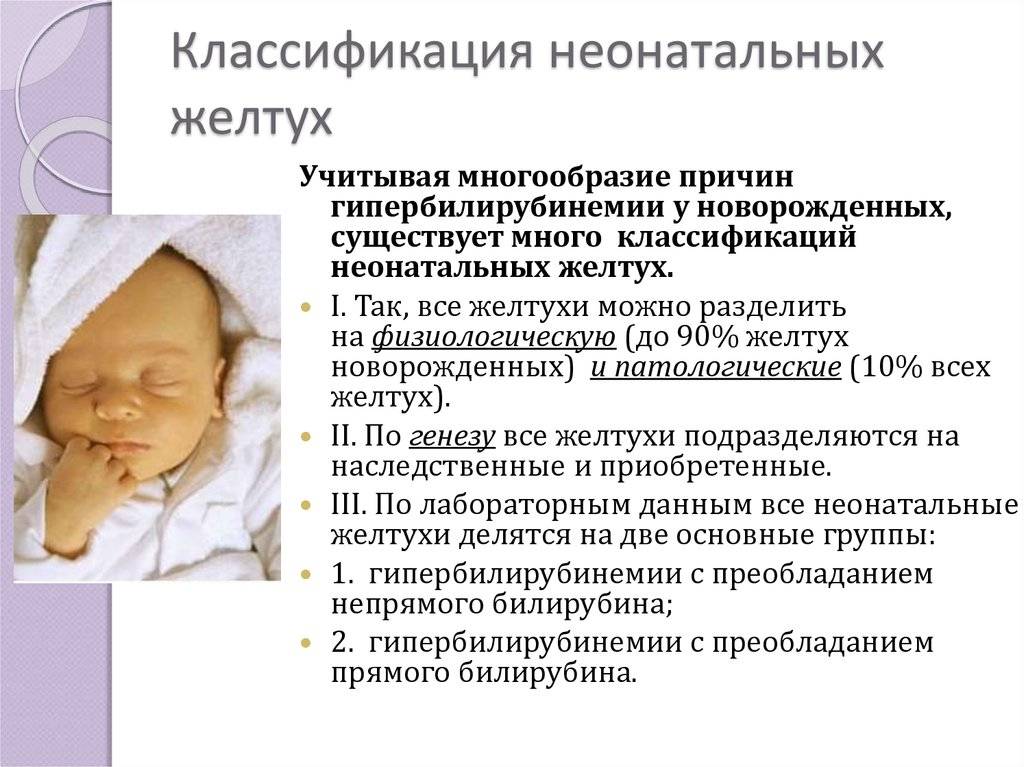
Почему появляется физиологическая желтуха
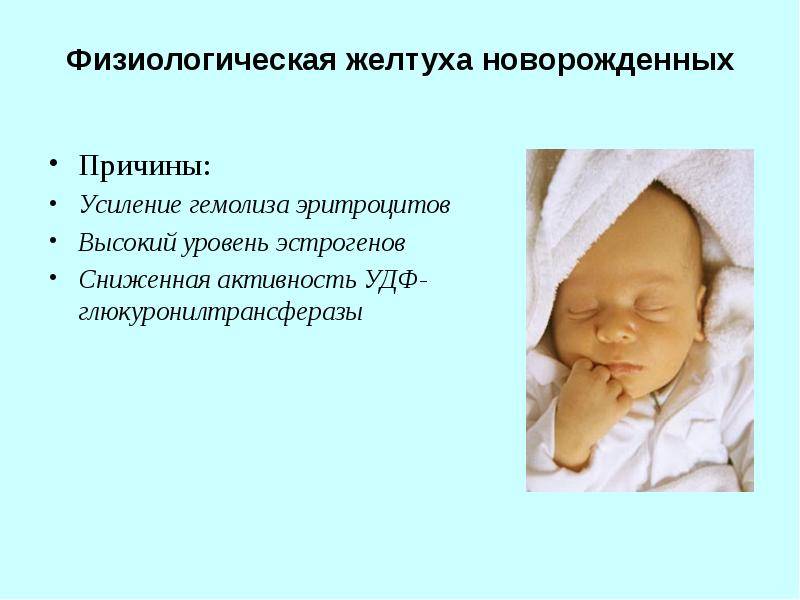
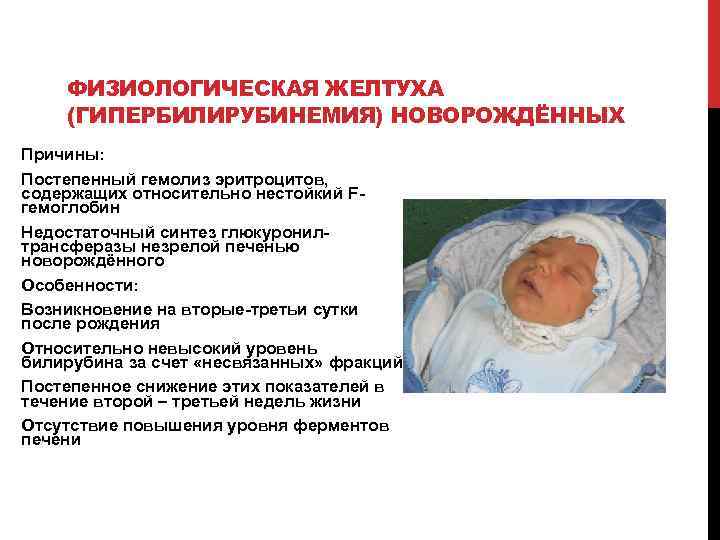
Желтушную окрашенность кожи малыша дает билирубин – продукт распада гемоглобина, который содержится в эритроцитах. В норме у человека ежедневно погибает около 1% всех эритроцитов, а освободившийся билирубин тут же обезвреживается специальными печеночными ферментами и выводится наружу системой выделения.
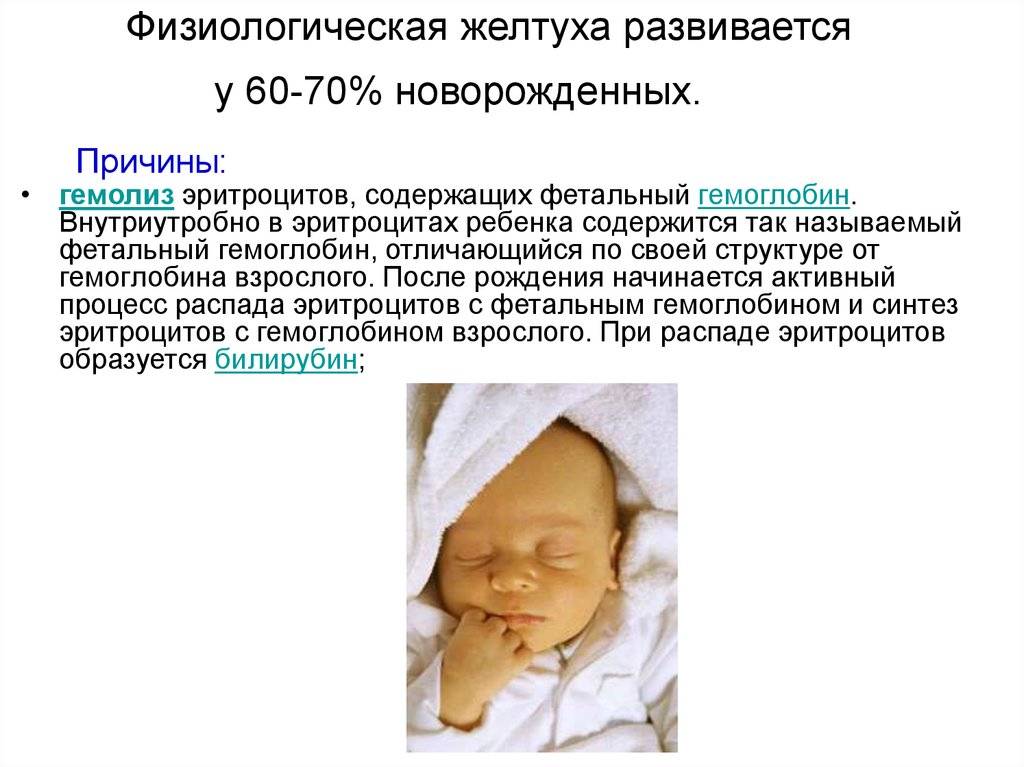
У новорожденных обычно очень высокий уровень гемоглобина, который постепенно снижается. То есть процесс гибели эритроцитов и освобождения билирубина у новорожденного гораздо интенсивнее, чем у взрослого человека. А функции печени еще не до конца отлажены, и специальных печеночных ферментов для обезвреживания билирубина просто не хватает. Поэтому билирубин проникает в клетки кожи и окрашивает ее в желтые тона.
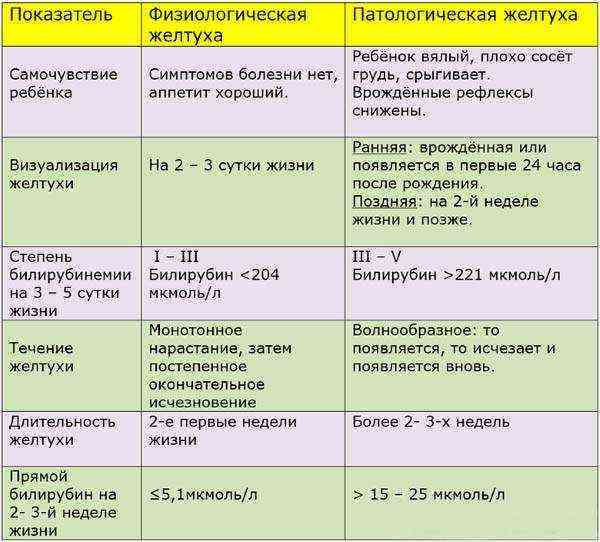
При этом заметного ухудшения самочувствия, изменений в размерах внутренних органов, как это бывает при патологической желтухе, а также цвета кала и мочи, не наблюдается.
Второй причиной возникновения у новорожденного желтухи является потеря жидкости ребенком в первые дни после рождения и маленький объем молозива.
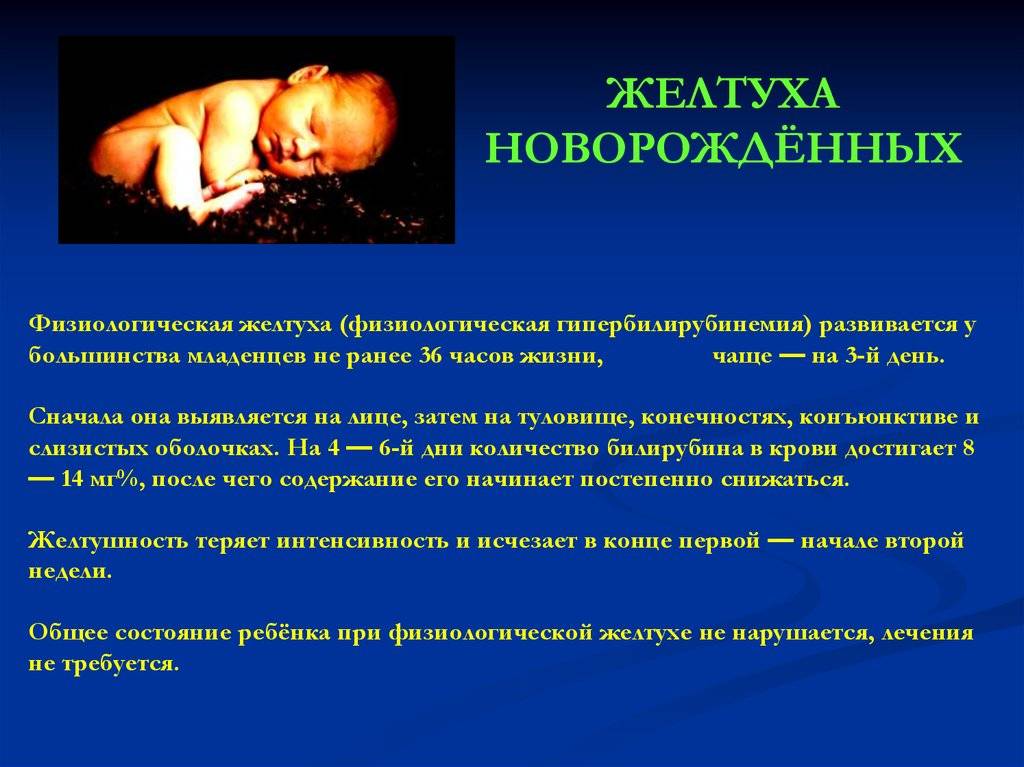
Физиологическая желтуха новорожденных длится около трех недель. В течение этого времени печень малыша налаживает свои функции и приобретает способность справляться с задачей нейтрализации билирубина, которого, кстати, с течением времени освобождается все меньше.
Иногда течение желтухи новорожденных более длительное, но это не всегда говорит о патологии – иногда это связано с грудным вскармливанием. В этом случае желтушка также считается физиологическим процессом и проходит самостоятельно. Но затяжное течение желтухи обязательно требует осмотра педиатра, а иногда и дополнительных исследований.
Прочему возникает желтуха?
Каждую минуту в организме человека происходит разрушение эритроцитов. При этом в кровь выделяется билирубин. Он называется свободным. По-другому его называют непрямым. Этот билирубин оказывается токсичным для клеток организма. Затем свободный билирубин связывается со специальными белками крови и транспортируется в печень.
В печени с ним происходит ряд дальнейших превращений при участии ферментов, которые ведут к образованию связанного билирубина. Он еще называется прямым. Этот билирубин входит в состав желчи, вместе с ней он транспортируется в кишечник во время переваривания пищи.
В кишечнике под действием определенного фермента связанный билирубин вновь превращается в свободный. Этот свободный билирубин частично всасывается обратно в кровь из кишечника. Соединения билирубина, входящие в состав желчи, окрашивают мочу и кал в темный цвет.
Нормальные показатели билирубина в анализе крови из вены ─ 8,5-20,5 мкмоль/л. Это применимо для детей старшего возраста и взрослых. Повышение билирубина в результате ряда причин ведет к тому, что у человека начинается желтуха.
Если у взрослого человека появилась желтуха, то это говорит о неблагополучии в организме. А вот желтуха новорожденных далеко не всегда свидетельствует о каком-либо заболевании.
Лечение желтухи
Выбор метода лечения желтухи будет зависеть от причины, вызвавшей её.
Гемолитическая (надпеченочная) желтуха
Цель лечения гемолитической желтухи — остановить гемолиз — распад эритроцитов, который повышает уровень билирубина в крови.
При инфекционном заболевании, например, малярии, обычно рекомендуется прием специфических противоинфекционных препаратов. При генетических заболеваниях крови, например, серповидно-клеточной анемии или талассемии, для замены красных кровяных телец может потребоваться переливание крови или её компонентов.
Синдром Жильбера, как правило, не требует лечения, так как вызываемая им желтуха не опасна и не представляет серьезной угрозы здоровью.
Паренхиматозная (печеночная) желтуха
При паренхиматозной желтухе повреждения печени трудно устранить, но со временем она может восстановиться самостоятельно. Поэтому лечение заключается в предотвращении дальнейшего повреждения печени.
Если оно вызвано инфекционным заболеванием, например, вирусным гепатитом или мононуклеозом, дальнейшее повреждение можно предотвратить при помощи противовирусных препаратов.
Если повреждение было вызвано воздействием вредных веществ, например, алкоголя или химикатов, рекомендуется избегать контакта с этими веществами в будущем.
При тяжелых заболеваниях печени одним из возможных вариантов лечения является пересадка печени. Однако очень немногие являются подходящими кандидатами на пересадку, а количество донорских органов ограничено.
Механическая (подпеченочная) желтуха
В большинстве случаев лечение механической желтухи проводится хирургическим путем.
Во время операции может потребоваться удаление следующих органов:
Лечение желтухи
Если желтуха у новорожденных проходит без критического повышения билирубина и относится к физиологическому типу, лечение может не потребоваться во все. При незначительных отклонений от нормы в анализах рекомендуется стандартный уход за ребенком, кормление по требование. Материнское молоко обладает всем необходимым для нормализации обмена веществ малыша. За 2-3 недели все симптомы должны исчезнуть сами по себе.
При диагностировании патологической желтухи без медицинской помощи не обойтись. Точные назначения может дать только лечащий врач, изучив анамнез и лабораторные анализы. Лечение желтухи у новорожденных содержит:
Фототерапию. Во время светолечения на кожу малыша воздействуют с помощью специальных ламп. Длина их световых волн специально подобрана так, чтобы они спровоцировали распад билирубина. Фермент расщепляется на нетоксичные вещества, которые легко выводятся из организма вместе с продуктами жизнедеятельности. Процедура полностью безопасна для малыша и не влияет на другие функции организма.
Инфузионную терапию. Она применяется в том случае, если фототерапия не дала желаемых результатов или анализы выявили критический уровень содержания билирубина в крови. При помощи капельниц в кровь вводятся специальные препараты, расщипляющие фермент и запускающие процес детоксикации организма. Объем терапии зависит от тяжести болезни и особенностей пациента.
Переливание крови. Иногда необходимо проводить операцию по заменному переливанию крови. Обычно это связано с патологическим изменением структуры билирубина.
В большинстве случаев желтуха у новорожденных побеждается современными методами лечения в течение нескольких дней. При раннем выявлении заболевания все необходимые меры будут предприняты еще в роддоме. Если потребуется более долгое лечение, ребенка перенаправят в стационар.
Причины и факторы развития панкреатита
- Неправильное питание. Поджелудочная железа относится к пищеварительной системе, поэтому чувствительна к неправильному питанию. Злоупотребление острой, жирной, жареной пищей вызывает повышенную выработку желчи и панкреатических ферментов. Усиленное поступление желчи в 12-перстную кишку становится причиной обратного заброса ферментов в поджелудочную железу, развивается билиарный панкреатит.
- Злоупотребление алкоголем.
- Желчекаменная болезнь, калькулезный холецистит. Выход протока поджелудочной железы находится прямо напротив фатерова сосочка — выхода общего желчного протока (холедоха). Это напрямую связывает билиарный панкреатит с заболеваниями желчевыводящих путей.
- Травмы. Воспаление поджелудочной железы может развиться на фоне травмы или повреждения (например, вследствие хирургического вмешательства).
- Вирусные или бактериальные инфекции. Воспалительный процесс может быть спровоцирован бактериальной инфекцией (кампилобактериями, микоплазмой, др.) или вирусами (Коксаки, гепатита, свинки, др.).
- Прием лекарственных препаратов. Поджелудочная железа чувствительна к приему гормональных препаратов (кортикостероидов, эстрогенов), а также ряда других лекарственных средств.
- Гастрит, гастродуоденит. Повышенная концентрация соляной кислоты в желудке стимулирует выработку ферментов поджелудочной железы и может спровоцировать их раннее созревание с развитием воспалительного процесса. Воспаление желудка (гастрит) зачастую сочетается с дуоденитом — воспалением 12-перстной кишки, из которой оно может распространиться на поджелудочную железу.
- Гельминтоз. Гельминты — это паразиты, которые выделяют в процессе жизнедеятельности токсины, способные спровоцировать воспаление.
- Эндокринные заболевания. Поскольку поджелудочная железа относится не только к пищеварительной, но также к эндокринной системе, ее воспаление бывает вызвано гормональными сбоями.
В 40% случаев острый панкреатит бывает связан с алкоголизмом, в 20% случаев — с болезнями желчевыводящих путей (желчекаменной болезнью, холециститом), в остальных 40% случаев — с другими причинами.
Диагностика энцефалопатии.
Симптомы у детей проявляются не сразу. Немедленное установление уровня и характера проблемы в первые дни после рождения может представлять сложность.
Иногда за симптомы энцефалопатии принимают естественные проявления нервной организации новорожденного, в других случаях — заболевание остается незамеченным. Объективные выводы зачастую можно сделать только спустя полгода. По правилам, осмотр ребенка врачом производится каждый месяц в первом полугодии его жизни. Врач исследует рефлексы малыша, определяет качество его физического развития. В достаточно короткий отрезок времени возможно не только диагностировать аномалию, но и успешно исправить ее. Может потребоваться длительное динамическое наблюдение для того, чтобы диагноз не порождал сомнений, и выработка схемы лечения болезни стала возможной.
Лечение желтухи у детей
При сохраняющемся пожелтении кожи и слизистых оболочек ребенку назначаются анализы для определения уровня билирубина в крови. УЗИ брюшной полости детям проводится для оценки состояния печени и желчевыводящих путей, являясь ценным диагностическим методом обследования в педиатрии.
Лечебные мероприятия могут включать:
- Фототерапию, при которой ребенок помещается под специальную лампу для облучения ультрафиолетовым спектром. УФ-лучи разрушают билирубин, который затем выводится организмом самостоятельно.
- Инфузионную терапию для ускорения переработки билирубина и вымывания его избытка вместе с мочой.
- Переливание крови для удаления большей части эритроцитов плода и выведения токсических продуктов распада;
- Оперативное вмешательство при наличии механического препятствия для оттока желчи (удаление кисты, опухоли, камня).
Профилактические меры направлены на предупреждение заболеваний, вызывающих желтуху. Позаботиться о здоровье ребенка следует еще до его рождения – соблюдать здоровый образ жизни во время беременности, организовать сбалансированный рацион питания, исключить контакты с носителями гепатита. Новорожденного ребенка рекомендуется прививать по календарю прививок в первые дни жизни. Большую роль играет оптимизация грудного вскармливания и своевременное прохождение регулярных осмотров у педиатра соответственно возрасту ребенка.
Как лечится желтуха у новорожденного
Чтобы дифференцировать, опасна или не опасна желтуха для ребенка, необходимо находиться под наблюдением врача, чтобы определять уровень билирубина. Это позволит выработать тактику лечения и понять, что малыш не нуждается в помощи и надо просто выждать время.
Один из методов лечения желтухи у новорожденных – это использование лампочек фототерапии. Это лампы синего цвета с определенным типом волны, это не кварц. Они не опасны для ребенка, они помогают билирубину разрушиться и быстрее выйти из организма.
Билирубин из организма выходит со стулом. Если процесс дефекации у ребенка проходит регулярно и в достаточном объеме, то и уровень билирубина падает довольно быстро. Если стул не регулярен, есть запоры, тогда необходимо принимать меры.
Как определяется уровень билирубина в крови у ребенка
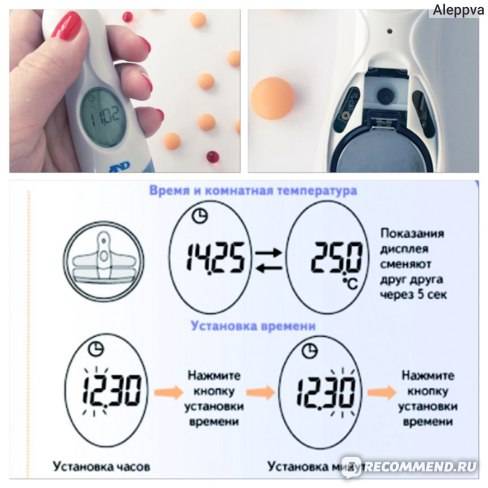
Уровень билирубина измеряют в венозной крови, для этого обычно проводят забор крови. Но сейчас существуют более щадящие методы – билирубинометр, или билитест для определения билирубина в крови помогает определить уровень билирубина через кожу, без прокалывания и забора крови. Если уровень не угрожающий, обычно ребенку достаточно обычного ухода и достаточного количества грудного молока.
Существуют и другие виды желтухи. Какой вид желтухи у ребенка, определяет доктор еще в роддоме по определенным критериям и шкалам. Например, бывает желтуха, связанная с резус-конфликтом по группе крови матери и ребенка. Это обычно определяется в первые дни жизни ребенка.
Чем опасна желтуха для новорожденного
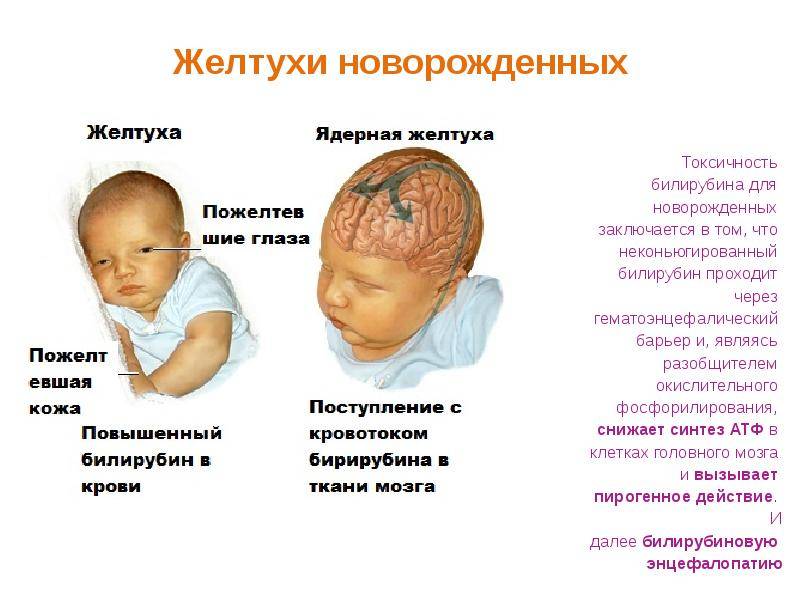
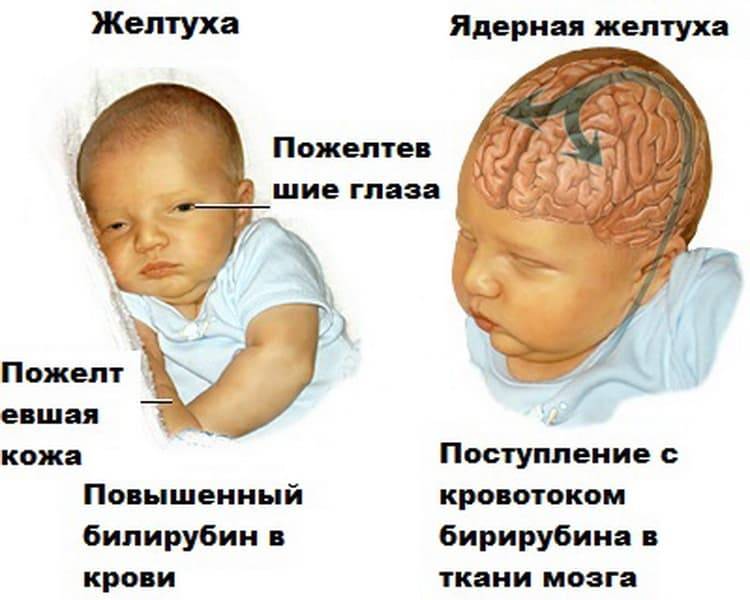
Это достаточно токсичное вещество, но все зависит от того, какое количество билирубина в крови. Небольшое количество есть у абсолютно всех новорожденных. Увеличение содержания билирубина в крови приводит к тому, что он пропитывает слизистые, кожу, склеры и даже ткани мозга, что особенно опасно. Токсическое воздействие на ткани мозга вызывает ослабевание ребенка, низкую активность, слабое сосание груди, снижение всех рефлексов. В таком случает необходимо обследование и лечение.
Но чаще всего физиологическая желтуха у детей не приводит к таким последствиям. Проходит желтуха у новорожденных в большинстве случаев бесследно в течение первого месяца жизни.
Что такое желтуха
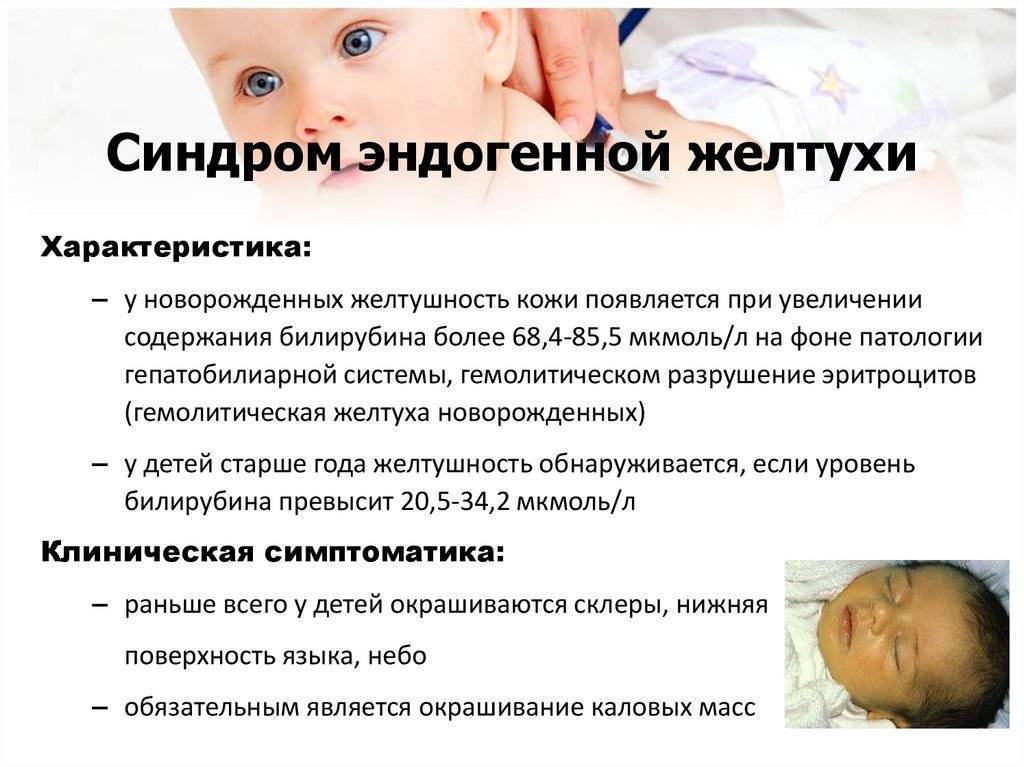
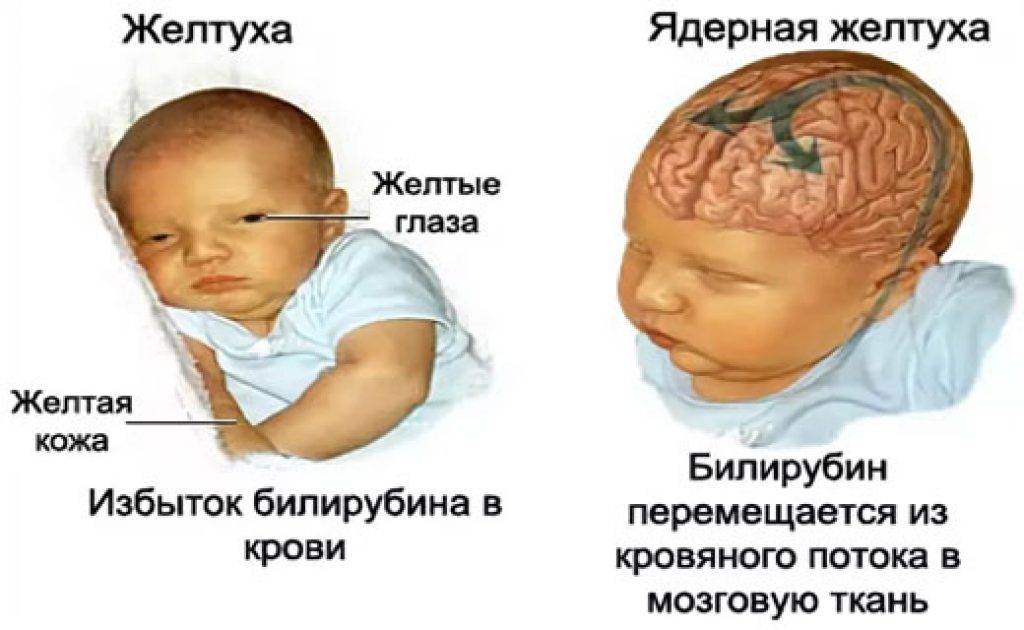
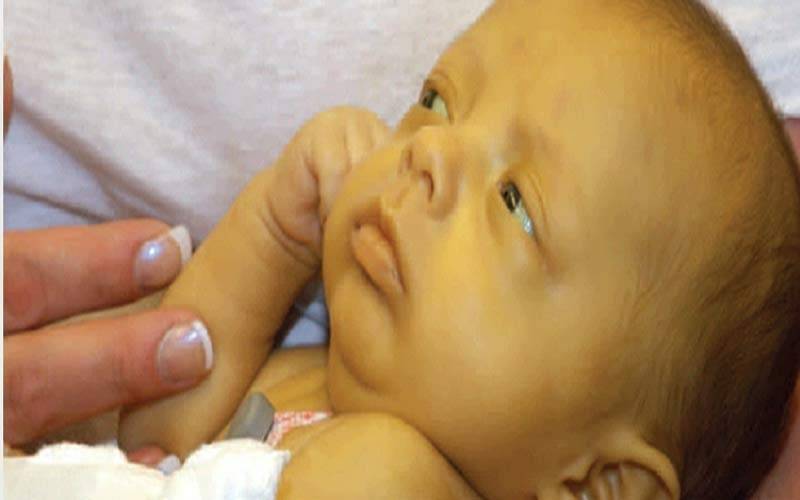
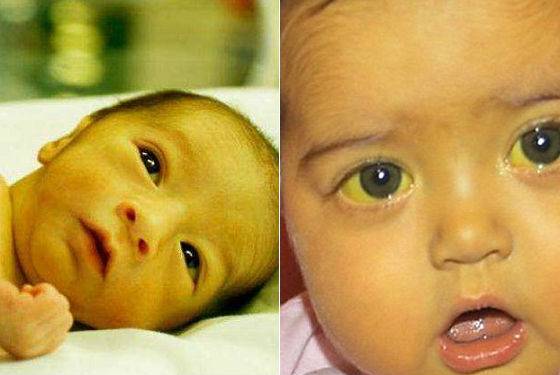
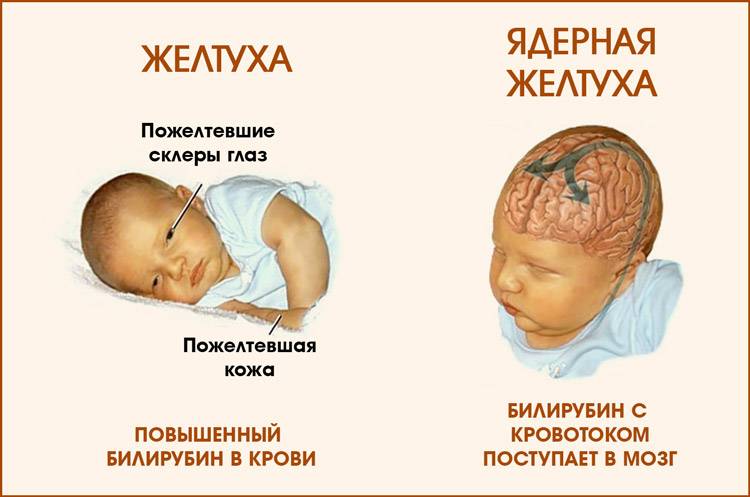
Гипербилирубинемия или желтуха – патологическое состояние, возникающее при увеличении содержания билирубина в плазме крови. Билирубин легко вступает в химическое взаимодействие с белками, образуя соединения жёлтого цвета. Именно по этой причине происходит окрашивание кожных покровов и белков глаз. В первую очередь желтушность определяется на склерах, поскольку белковая оболочка глаз содержит много эластина — белка, имеющего наибольшее сродство к билирубину. Кожа при желтухе желтеет позже, потому что белок коллаген, которого много в коже, имеет меньшее сродство к билирубину.
Желтуха у новорожденных: почему появляется?
У детей старшего возраста и взрослых за обработку и выведение билирубина отвечает печень, поскольку это основной желчный пигмент. В дальнейшем он утилизируется через кишечный тракт. У новорожденных печень ещё не в состоянии справиться со своей функцией.
В утробе у будущего ребенка вырабатывается свой тип гемоглобина, фетальный (HbF). После появления на свет, когда он начинает дышать самостоятельно, гемоглобин в эритроцитах постепенно заменяется на HbA. Печень ещё не может вырабатывать такого количества ферментов, как у взрослого, постепенно адаптируясь под новый тип клеток. Поэтому и появляется желтуха новорожденных.
Designed by commons.wikimedia.org
Опасна ли физиологическая желтуха у младенцев?
Хотя повышение концентрации билирубина при физиологической желтухе не вызывается болезнью и проходит со временем, гипербилирубинемия обладает нейротоксичностью, то есть вызывает повреждение нервных клеток у ребенка. Например, высокая концентрация билирубина в крови может вызвать острую энцефалопатию, сопровождающуюся множеством неврологических нарушений, включая церебральный паралич и сенсомоторные нарушения. Еще более тяжелым последствием нейротоксичности повышенной концентрации билирубина может являться ядерная желтуха, вызванная отложением свободного (неконъюгированного) билирубина в базальных ганглиях и ядрах ствола головного мозга. Обычно билирубин, связанный с сывороточным альбумином, остается во внутрисосудистом пространстве, но иногда он может проникать через гематоэнцефалический барьер:
- При высокой концентрации билирубина в сыворотке (острой или хронической).
- При снижении концентрация сывороточного альбумина (например, у недоношенных детей).
- Когда билирубин вытесняется из альбумина конкурентными связующими (лекарствами:
- сульфизоксазол, цефтриаксон, аспирин) или свободными жирными кислотами и ионами водорода (например, у недоедающих и голодающих детей).
Для новорожденных, родившихся при сроке беременности менее 35 недель, пороговые уровни билирубина для лечения ниже, поскольку недоношенные дети подвергаются большему риску нейротоксичности.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в 12-перстную кишку в «недозревшем» виде. В 12-перстной кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в 12-перстную кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Диагностика желтухи у новорожденных, нормативные показатели
Первые несколько дней своей жизни младенцы проводят в роддоме и постоянно находятся под контролем врачей. Большинство серьезных патологий можно выявить уже в этот период, и незамедлительно начать лечение.
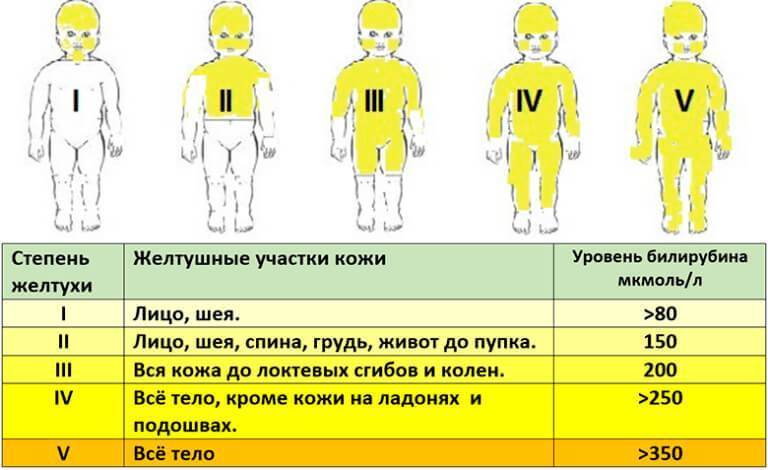
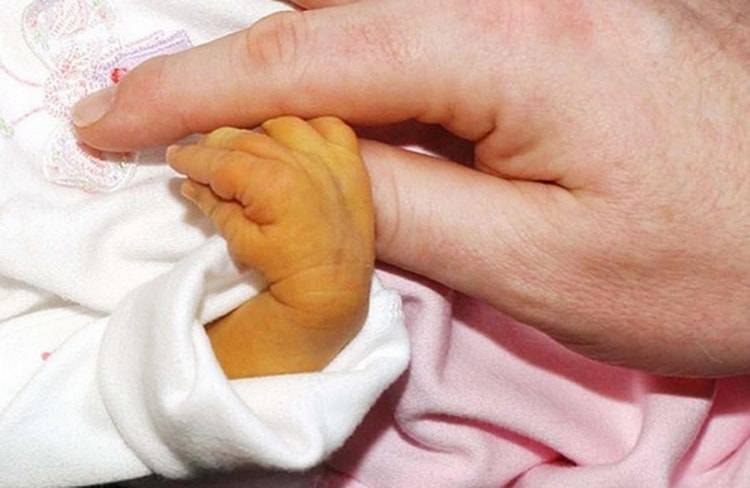
Пожелтение кожи становится первым тревожным симптомом для начала диагностики заболевания. При этом яркость или особенности оттенка малоинформативны для врача. Определить тяжесть желтухи и ее первопричину можно только с помощью лабораторных анализов. Они направлены на выявление количества непрямого билирубина в крови.

Существует два способа, как определяется желтуха у новорожденных. В первом случае производят забор венозной крови и передают ее в лабораторию для проведения анализа. Второй метод более щадящий — он не требует прокола и не доставляет каких-либо неприятных ощущений ребенку. Для это используют билитест или билирубинометр. Они действуют через кожу и дают точные результаты практически мгновенно.
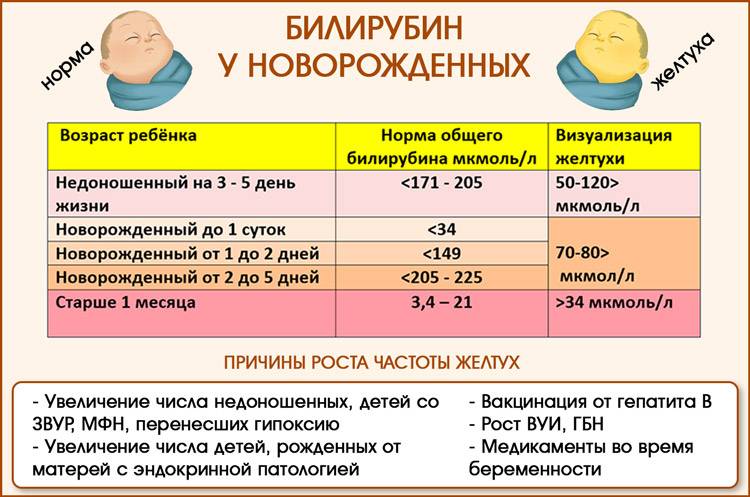
Норма содержания билирубина — 20,5 микромоль/литр. Небольшое увеличение этого показателя допустимо и не говорит о серьезных нарушениях. Желтуху диагностируют только при двукратном увеличении показателя и более. Критический уровень отличается для доношенных и недоношенных детей. Для первых — 324 микромоль/литр, для вторых — 200-250 микромоль/литр.
Как вылечить желтуху у новорожденного
При физиологической желтухе основное лечение, которое может применяться, – фототерапия (светолечение). Это процедура, во время которой на младенца направляются лампа с синим и зеленым светом длиной волны 400-500 нм. Излучение ни в коем случае не должно содержать ультрафиолетовых лучей. Под воздействием лучей непрямой желчный пигмент превращается в более безопасную водорастворимую форму, которую почки могут фильтровать.
При недостатке у матери грудного молока, у младенца может развиться, так называемая, “голодная детская желтуха”. Как лечить желтушку у новорожденных в такой ситуации? Следует прибегнуть к временном докорме смесью.
Отметим, что детская физиологическая желтуха у новорожденных не является противопоказанием для вакцинации от вирусного гепатита В. Отказ от своевременного вакцинирования может плохо сказаться на здоровье малыша.

Остеопатия в коррекции энцефалопатии новорожденных.
Органические нарушения развития головного мозга у младенцев необходимо выявлять и лечить немедленно.
Из-за нейронных нарушений возникают заболевания внутренних органов ребенка. Поврежденная сеть начинает управлять всем организмом. Происходит также и обратное влияние: нормализация почек, печени, легких воздействует на нейронные связи. Поэтому при стабилизации мозга необходимо учитывать общую картину развития организма, искать варианты комплексного лечения.
Остеотерапия – одна из ветвей восстановительной медицины. Человек рассматривается как единая целостная схема. Основные принципы методики провозглашены более 30 лет назад. За несколько десятилетий выработаны новые подходы, найдены способы управления, приобретен практический опыт
Медикаментозные препараты используются с большой осторожностью или отсутствуют вообще. Лечение происходит с помощью мобилизации всех элементов, включенных в восстановление
Преимущества данной области медицины в том, что препараты практически не применяются. Ребенок активизирует свои внутренние резервы. Комплексное лечение – основа теории.
фасциальный
Краниосакральный (cranium-череп, sacrum-крестец) путь основан на теории, согласно которой кости черепа подвижны (раньше считалось, что подвижна только нижняя челюсть). Динамика их движения незаметна и строго подчиняется импульсам мозга. Если организм в целом и главный центр управления функционируют нормально, то ритм движения элементов черепа четкий и правильный. Сбой мозговых импульсов на фоне энцефалопатии свидетельствует об отклонениях от нормы. Изучение ритмики движения черепных участков детей используется не только для диагностики и выявления нервной деструкции, но и для обратного процесса. Через систематизацию импульсов возможно воздействие на поврежденную зону. Особенно эффективен данный способ в устранении последствий энцефалопатии.
Лечение участков мозга устраняет симптомы болезни, нормализует внутричерепное давление детей и может привести к восстановлению пораженных участков.
Объектом структурального воздействия выбран опорно-двигательный аппарат новорожденного.
Костная и хрящевая субстанции оказывают влияние на функцию спинного мозга. Нейронные волокна, вены, связанные с позвоночником, также встроены в общую схему. Лечение конечностей, шеи, хребта способствует нормализации отдельных поврежденных зон головного мозга, пострадавших вследствие патологии (перинатальная энцефалопатия).
Структуральная теория в энцефалопатии оперирует мерами воздействием на кости и для избавления от проблем формирования плода и их влияния применяется нечасто.
3. Фасциальный метод.
Фасциальная терапия исследует мягкие ткани, слизистые оболочки, кровопроводящие пути. Лечение энцефалопатии основано на вырабатывании нейронных связей между отдельными участками тела. Фасциальный способ устраняет вегетативно-висцеральные расстройства мозга детей и их следствие — гипервозбудимость. Лечение энцефалопатии фасциальными приемами заключается в коррекции мышечной дистонии, если есть признаки повышенного тонуса мышц.
Висцеральная терапия использует способность внутренних структур к взаимодействию и взаимовлиянию. Так, билирубиновая энцефалопатия требует синхронизации работы печени.
Синдром церебральной ишемии, связанный с гипоксией, проявляется в неправильной деятельности сердца и легких. Лечение осуществляется комплексное (препараты используются минимально).


У каких детей повышен риск желтухи
Поскольку развитие желтухи сопряжено с функцией печени, есть несколько категорий младенцев, наиболее предрасположенных к ней:
Недоношенные (рожденные до 37 недели беременности);
Малыши, которые не получают достаточного количества молока или детского питания, либо те, которые испытывают трудности с кормлением;
Малыши, чья группа крови или резус-фактор не совпадают с материнской. В этом случае может развиться гемолитическая болезнь новорожденных. В результате происходит массированный распад эритроцитов.
Прочие причины желтухи у новорожденных связаны с различными патологиями:
Внутренние кровоизлияния;
Патологии печени;
Инфекция;
Гипотиреоз и прочие метаболические нарушения;
Атрезия желчевыводящих путей (врожденное заболевание).
В каких случаях нужно звонить в скорую
В тяжелых случаях заболевания решающее значение имеет то, насколько быстро будет оказана первая медицинская помощь и проведено хирургическое лечение. В отделении реанимации и интенсивной терапии клиники «Медицина 24/7» для этого есть все условия. Главное — это своевременно позвонить.
Звонить нужно безусловно и незамедлительно при наличии таких симптомов, как:
- нестерпимая боль,
- болевой шок, потеря сознания,
- повышение температуры выше 38 градусов,
- тошнота, сопровождаемая рвотой, не дающая облегчения,
- спутанное сознание,
- сильная жажда,
- озноб,
- вздутие и напряжение живота,
- учащение дыхания, пульса, особенно на фоне пониженного артериального давления.
До приезда бригады скорой помощи нужно расположить больного полулежа, приложить к животу охлаждающий компресс, обеспечить доступ свежего воздуха в помещение.
Ни в коем случае нельзя прикладывать согревающие компрессы, а также использовать обезболивающие, потиворвотные или иные препараты.
Острый панкреатит — это крайне серьезное состояние, которое может привести к летальному исходу. Любое самолечение в этом случае опасно и недопустимо.
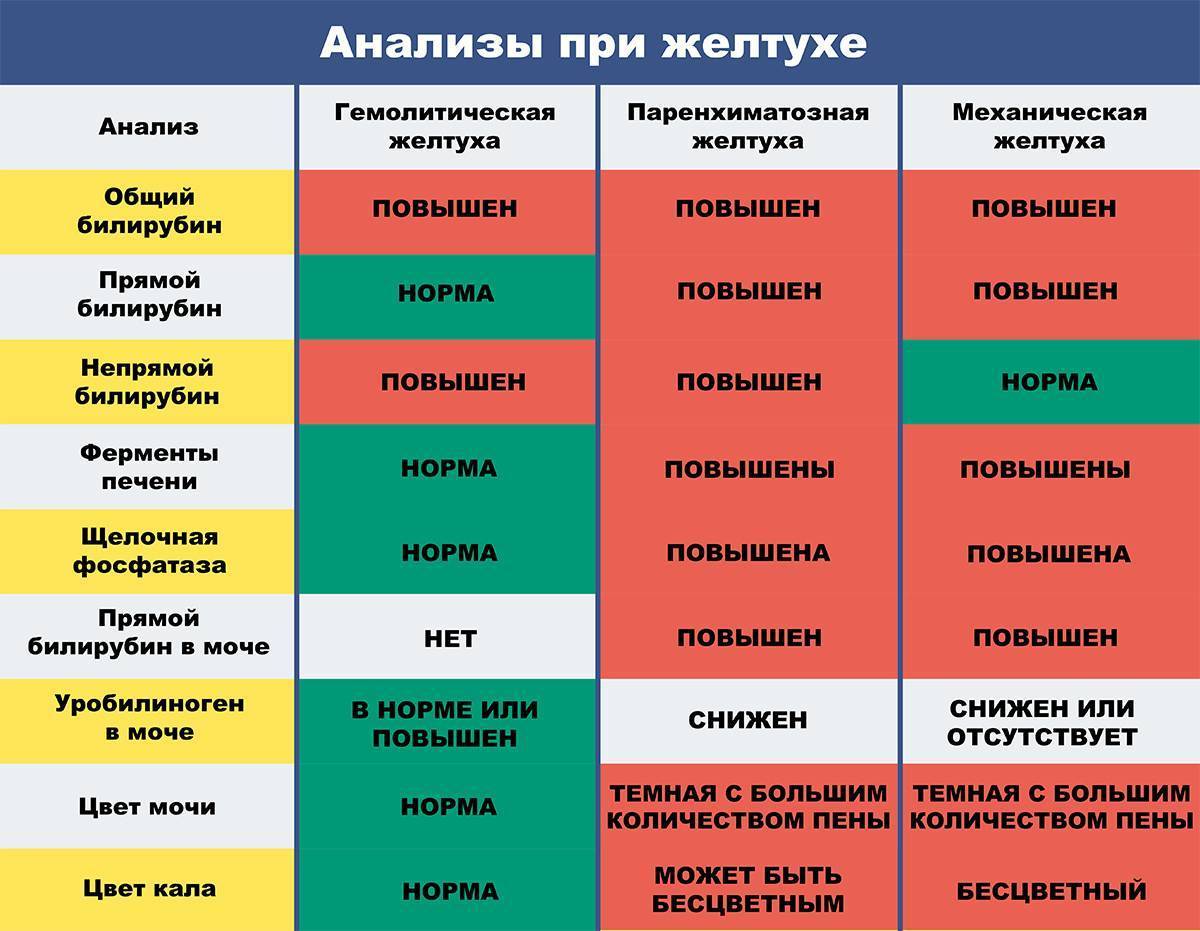
Диагностика желтух
Основной метод оценки гипербилирубинемии – лабораторный. Анализы при желтухе позволяют установить уровень нарушения обмена билирубина, однако для выяснения основной причины патологии необходимо дополнительное обследование. В случае механической желтухи окончательный диагноз (желчнокаменная болезнь, опухоль, паразитарная патология) устанавливается с помощью инструментальных методов (УЗИ, МРТ, КТ, эндоскопическая ретроградная холангиопанкреатография, диагностическая лапароскопия). При паренхиматозных желтухах может быть необходима биопсия печени.
Возникновение желтухи вне зависимости от причины требует немедленного обращения за медицинской помощью. Нередко гипербилирубинемия говорит о наличии серьёзного заболевания, угрожающего здоровью или жизни человека. Самодиагностика и самолечение желтухи, в том числе народными методами, может привести к серьёзным осложнениями или смерти больного.