Показания для узи на овуляцию
Оценить репродуктивную систему женщины, овариальный резерв, день овуляции, обнаружить патологии половой системы можно при проведении УЗИ яичников. Эта процедура также называется фолликулометрией.
Противопоказаний к ультразвуковому исследованию очень мало, так как это абсолютно безопасная процедура, которая не доставляет ощутимых неудобств. УЗИ-мониторинг овуляции обычно назначается при планировании беременности и сложностях с зачатием. Среди других показаний к проведению теста выделяют:
- болезненные ощущения в период менструации;
- отсутствие месячных более 2 месяцев;
- отрицательный результат при проведении теста на овуляцию;
- стимуляция созревания фолликулов;
- при вспомогательных методах оплодотворения;
- нарушение гормонального фона;
- менструация длится более 7 дней;
- при отсутствии беременности с регулярным соитием в течение более 1 года;
- при выборе ОК.
Процедуру фолликулометрии рекомендуют делать не только при наличии патологий, а, к примеру, при планировании пола ребенка.
Врач назначает обследование исходя из анамнеза пациентки, медицинской истории, наследственности и симптомов. В зависимости от случая врач решит, каким способом отследить фолликулогенез.
УЗИ делают при вычислении овуляции от 4 до 6 раз, в зависимости от того, как созревает фолликул.
Возможные варианты патологии
УЗИ мониторинг поможет выявить следующие варианты патологического фолликулогенеза:
- ановуляция (отсутствие доминантного фолликула и выхода готовой к оплодотворению яйцеклетки);
- атрезия фолликула (лидирующий фолликул внезапно прекращает увеличиваться и останавливается в развитии);
- отсутствие овуляции с сохранением доминантного фолликула длительное время (персистенция);
- фолликулярная лютеинизация (преждевременное образование желтого тела до момента овуляции);
- образование кистозной полости из фолликула (фолликулярная киста).
Любой из вариантов патологии требует полного гормонального и ультразвукового обследования. Если врач увидит возникшую проблему, то даст рекомендации по диагностике и лечению
Важно последовательно выполнить все назначению, чтобы избавиться от патологии овуляции и создать оптимальные условия для зачатия
Выявление овуляторных дней с помощью ультразвукового сканирования помогает оценить не только наличие готовой к оплодотворению яйцеклетки, но и узнать о возможных проблемах в репродуктивной системе.
Специалист УЗ диагностики, проводя мониторинг в течение 2 недель, сможет увидеть все этапы фолликулогенеза, оценить готовность женских репродуктивных органов к зачатию и вынашиванию беременности.
Существенным преимуществом этого метода диагностики является быстрота и удобство: метод базальной температуры надо проводить не менее 3 месяцев, чтобы точно понять, когда выходит яйцеклетка и насколько полноценна 2 фаза.
Тесты смогут помочь поймать овуляторный день, но не дадут возможности увидеть яичниковую или маточную патологию. Поэтому если врач предложит пройти УЗИ мониторинг фолликулогенеза, то надо соглашаться на это обследование. Лучше точно знать, как обстоят дела в яичниках, и заранее определить, насколько хорош овуляторный процесс, не так ли?
Процедура, помогающая определить день овуляции, называется фолликулометрией. Ее назначают в том случае, если у женщины появляются проблемы с зачатием ребенка. Фолликулометрия позволяет понаблюдать за процессом увеличения ооцитов, тем самым определив степень фертильности.
Эффективность ЭКО при низком АМГ
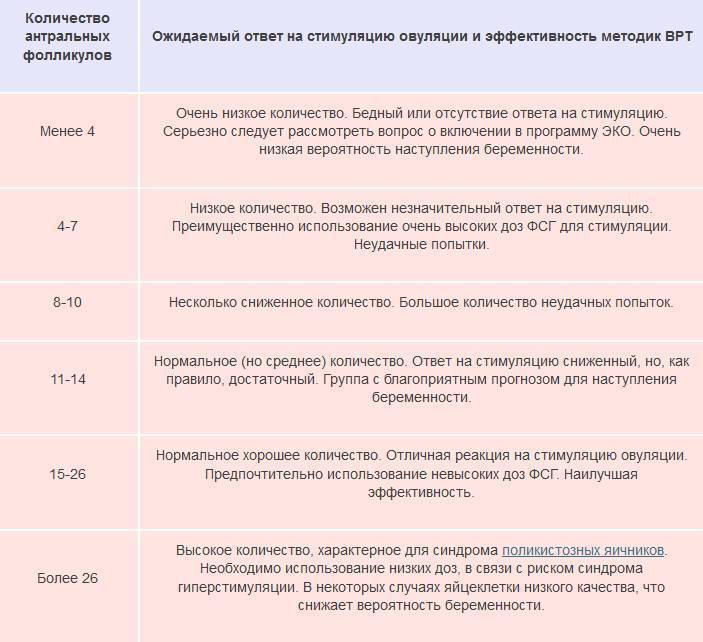
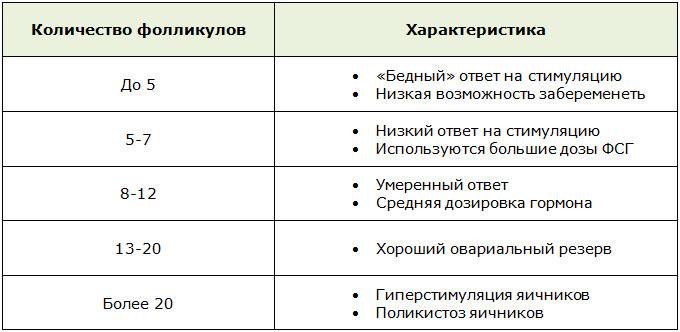
К сожалению, при очень скудном овариальном резерве шансы забеременеть с помощью ВРТ невысоки. Одним из важнейших этапов ЭКО является стимуляция овуляции, благодаря которой потом получают несколько яйцеклеток для последующего оплодотворения. При низком АМГ на стимуляцию отзовутся мизерное количество фолликулов, а если учесть, что из полученного материала необходимо отобрать наиболее жизнеспособные яйцеклетки, то процедура теряет смысл.
Так стоит ли прибегать к ЭКО при низком АМГ? Ответить на этот вопрос может только врач. Решение принимается после получения результатов комплексного обследования, составления полной картины общего состояния организма пациентки. Если уровень АМГ ниже 1, шансы забеременеть даже с помощью ЭКО невелики, тем не менее в некоторых ситуациях доктора рекомендуют использовать искусственное оплодотворение. В случаях, когда овариальный резерв истощен критически, может быть рекомендовано ЭКО с донорской яйцеклеткой.
Таким образом, ЭКО при низком АМГ возможно. Все, что требуется от пациентки – как можно скорее обратиться к опытному специалисту. Гинекологи-репродуктологи клиники ВРТ «Дети из пробирки» в течение многих лет успешно решают проблему мужского и женского бесплодия различной этиологии. Записаться на консультацию можно по телефону либо через форму заявки на сайте.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.




Диагностика
Единых диагностических мероприятий для выявления бедного ответа яичников не существует. Методов диагностики десятки и каждый специалист подбирает способы определения исходя из индивидуальных особенностей пациентки и собственного опыта. Независимо от особенностей диагностики в клиниках, обязательными манипуляциями при подготовке к ЭКО являются:
- лабораторные исследования: определение концентрации эстрадиола, ингибина В, антимюллерова гормона;
- фолликулометрия (вагинальное УЗИ для отслеживания динамики роста фолликулов).
Немаловажную роль в диагностике играет техническое оснащение клиники. При наличии собственной лаборатории, специализирующейся на исследованиях в сфере репродуктивной гинекологии, и при наличии аппаратуры для тщательных осмотров, вероятность постановки точного диагноза (и, как следствие, наиболее эффективной схемы стимуляции) возрастает.
Особенности созревания
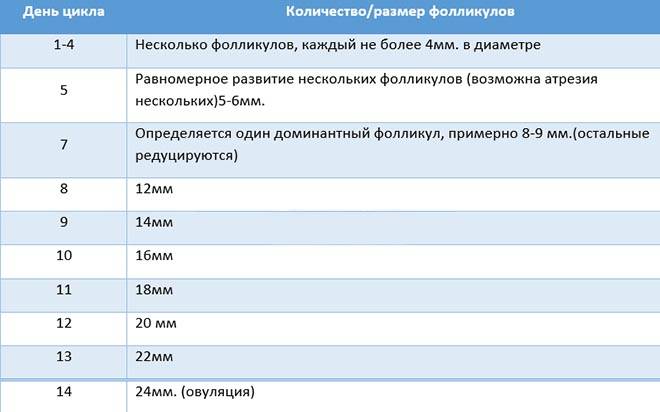
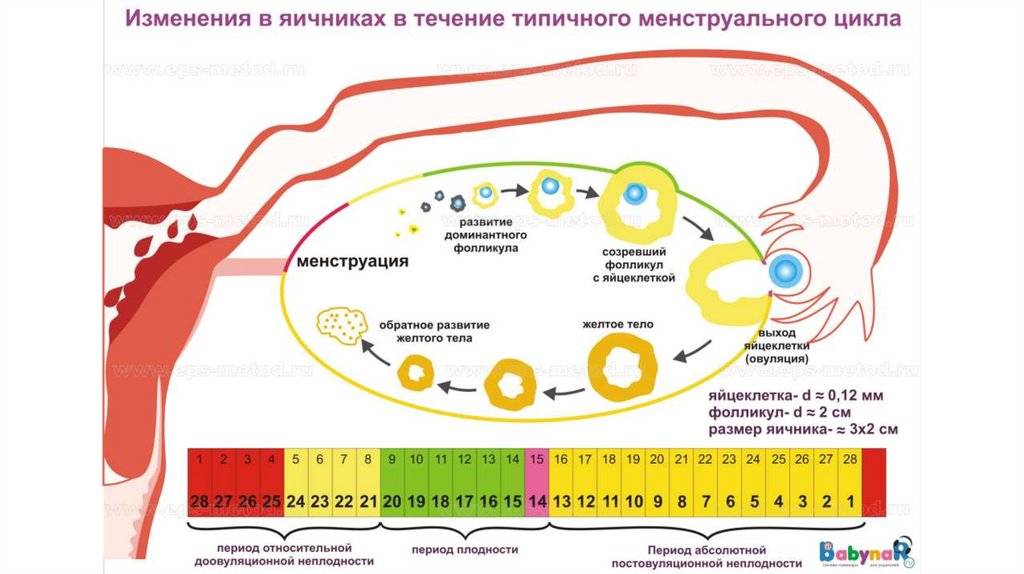
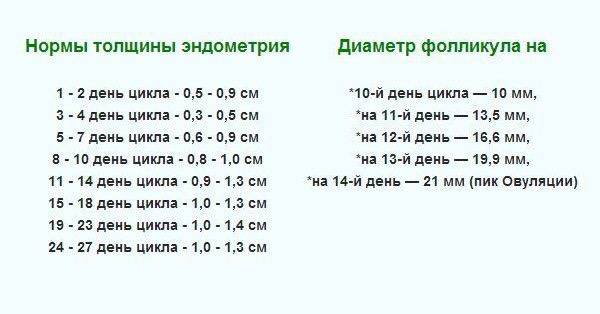
Пока идет менструация, у женщины в яичниках уже начинается созревание нескольких фолликулов из ее овариального резерва. Если сделать УЗИ яичников в этот период, то на правом и левом яичниках обнаружится несколько небольших увеличенных фолликулов (антральных) до 4 мм в диаметре каждый. На этом этапе их может быть до 9 штук, и все они примерно одинаковые. Уже к 6 дню цикла фолликулов становится меньше за счет того, что некоторые начали обратное развитие.
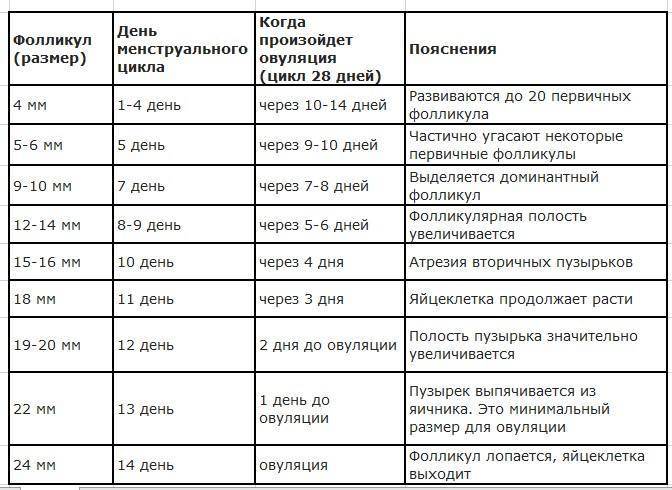
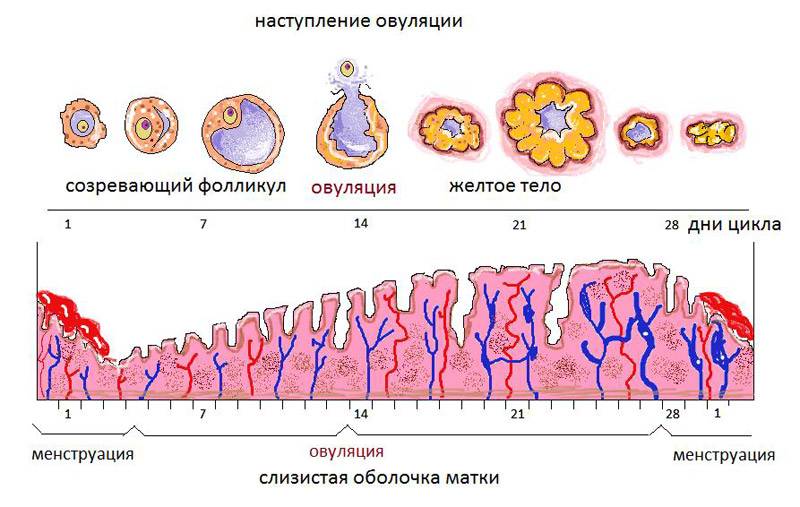
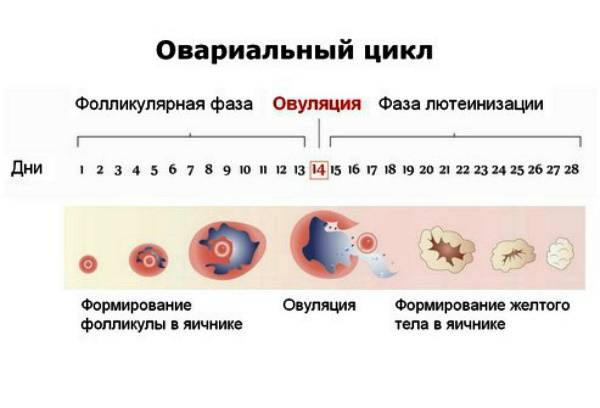
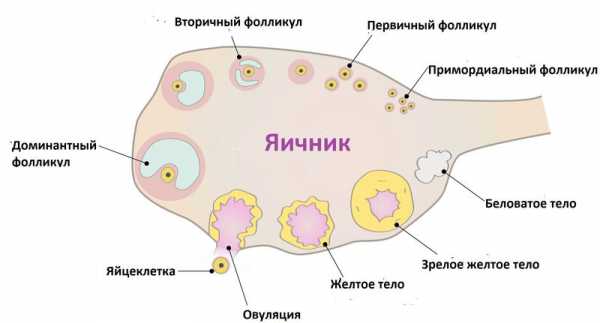
Доминантный фолликул – лидер по темпам роста, он определяется специалистами ультразвуковой диагностики на 7 день цикла. При этом в одном яичнике рядом с ним все еще существуют антральные фолликулы, но они уже заметно меньше, и вскоре они вообще перестают быть видны. На 9 день менструального цикла в доминирующем фолликуле заметна полость, внутри которой в питательной жидкости зреет и развивается яйцеклетка. К 12-13 дню фолликул достигает максимальных размеров в 20-24 мм. Обычно на этот период приходится начало повышения уровня лютеинизирующего гормона, под действием которого оболочка пузырька лопается и яйцеклетка покидает фолликул, происходит овуляция.
В одном фолликуле всегда присутствует одна яйцеклетка, другого количества быть не может.

Фолликулы общее представление
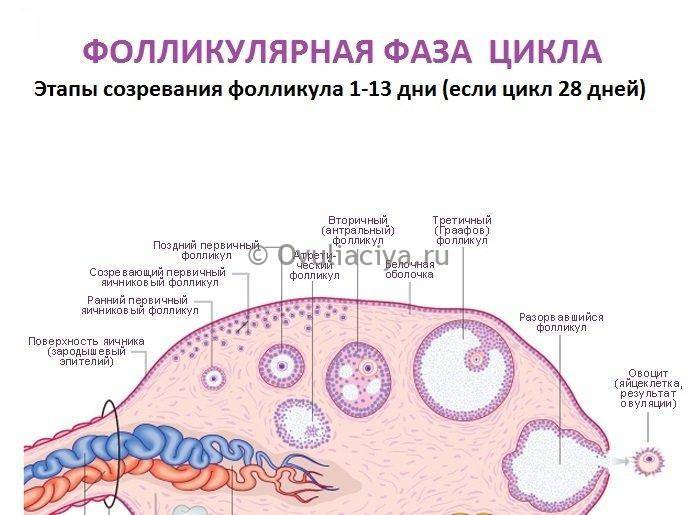
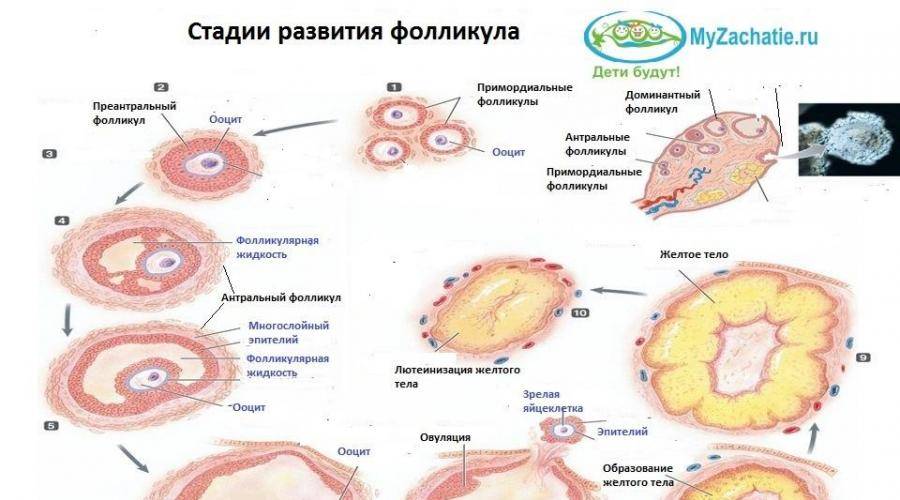
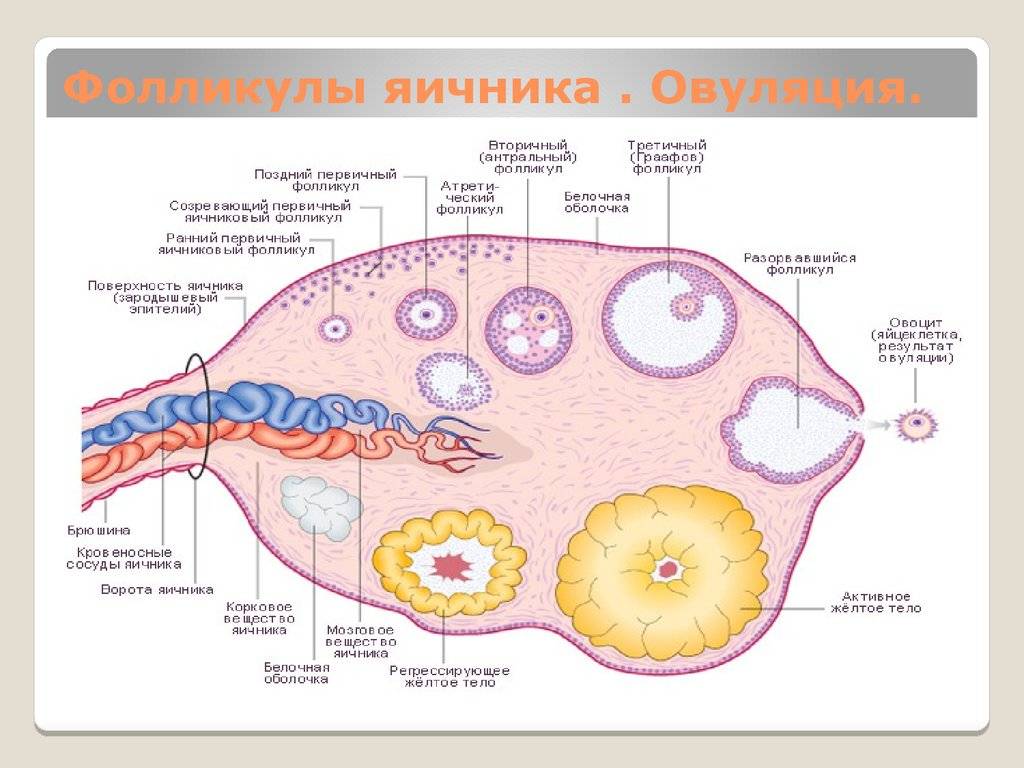
Фолликул является основной структурной единицей яичников, это пузырек, содержащий половую клетку —ооцит. Половые клетки закладываются в женский организм с 6 по 10 неделю внутриутробного развития в количестве 1-2 миллионов единиц. К началу пубертатного периода в овариальном резерве девочки остается около 400 000 потенциальных яйцеклеток. Под конец полового созревания в каждом яичнике девушки имеется уже только около 25 000 ооцитов, которые дальше продолжают гибнуть.
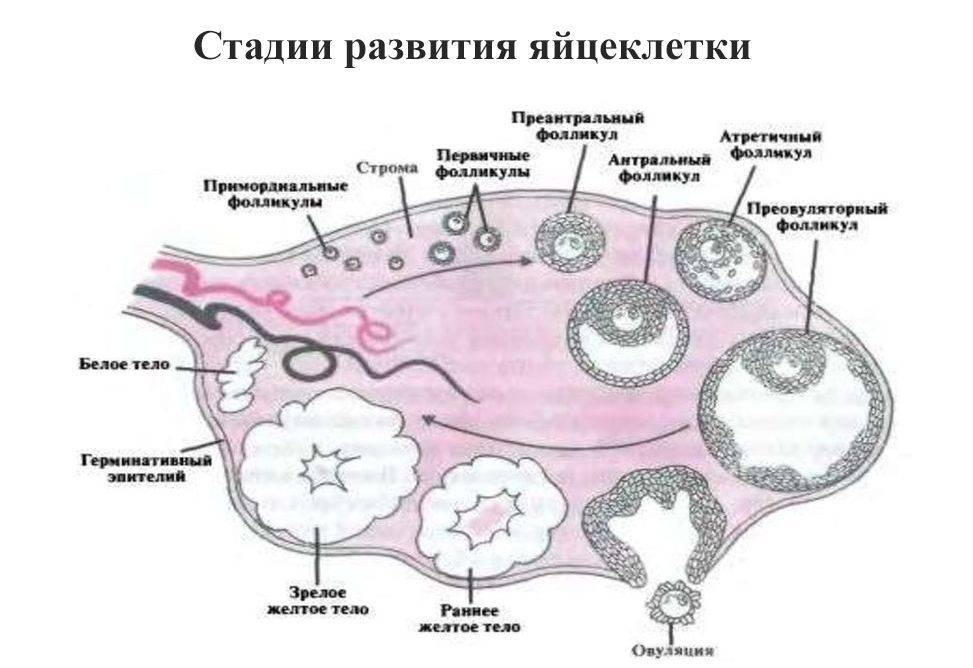
Половая клетка проходит 4 стадии развития, перед тем как стать яйцеклеткой:
- Примордиальная. Зародышевое состояние половых клеток, их размер не превышает 50 мкм.
- Преантральная. Выделение клеток для последующего созревания в течение одного менструального цикла. Диаметр клеток равен 2 мм.
- Антральная. На третьей стадии формируется фолликулярная полость. Диаметр клетки не превышает 8 мм.
- Преовуляторная. Происходит выделение доминантного фолликула, который под влиянием ФСГ и эстрогена лопается и выпускает яйцеклетку. Размер пузырька достигает 26 мм.
Для того, чтоб оценить овариальный резерв яичников врачи при помощи УЗИ замеряют количество антральных клеток. Это удобно, так как размер вторичных фолликулов в разы больше чем у зародышевых, а их число аналогичное. Правый и левый яичники в течение репродуктивного периода работают с одинаковой активностью, потому ежемесячно внутри каждого из них созревает равное количество половых клеток.
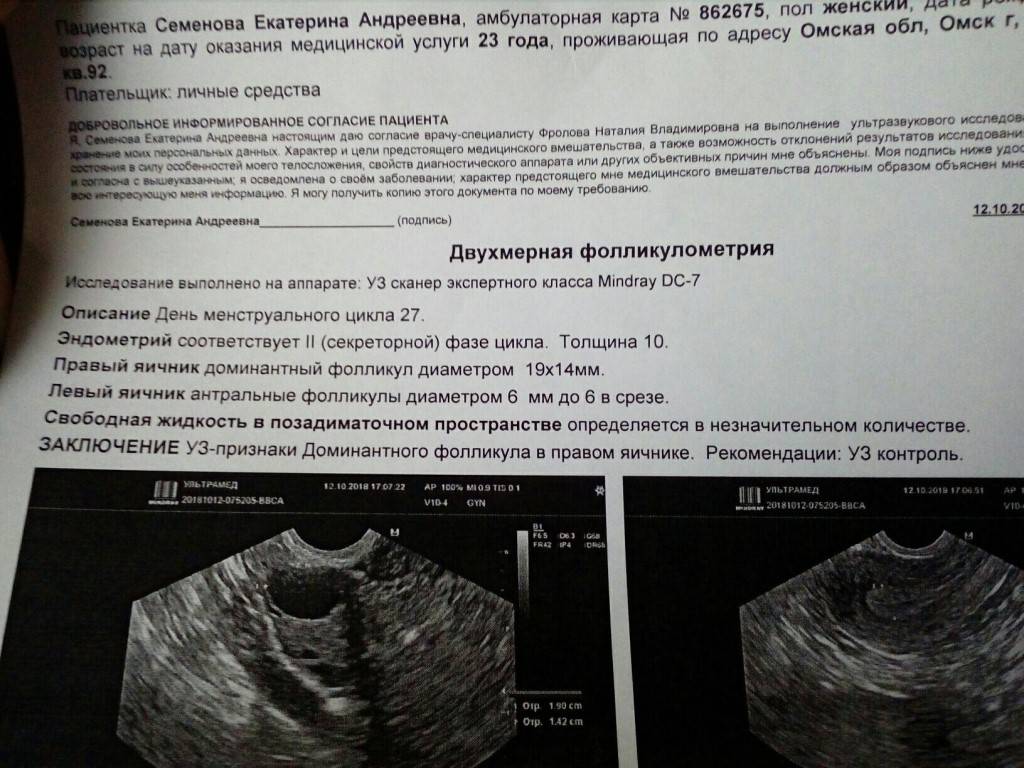
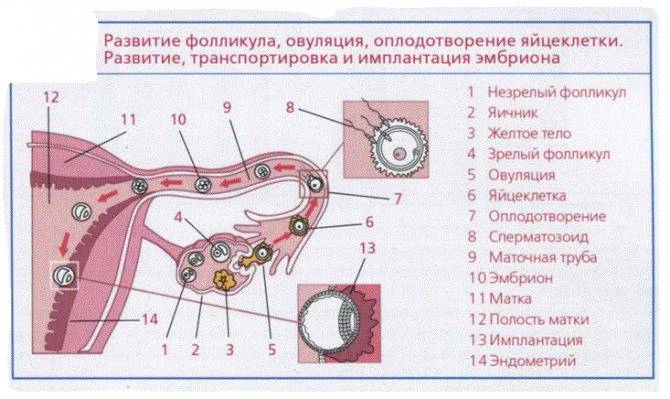
Чтоб определить размеры яичников у женщин, оценить состояние овариального запаса, вычислить дни овуляции и провести диагностику заболеваний придатков проводится исследование состояния и процессов в придатках в динамике — фолликулометрия.
Созревание фолликула
Яичниковый фолликул – островок клеток, окружающих яйцеклетку. Так называемые примордиальные фолликулы мигрируют в ткани яичников ещё на этапе эмбриогенеза. Общее число примордиальных фолликулов в тканях яичников к моменту рождения ребёнка достигает 1-2 миллиона. Большая часть этих микроскопических зачатков яйцеклеток рассасывается, на момент начала полового созревания их остаётся 300 тысяч.
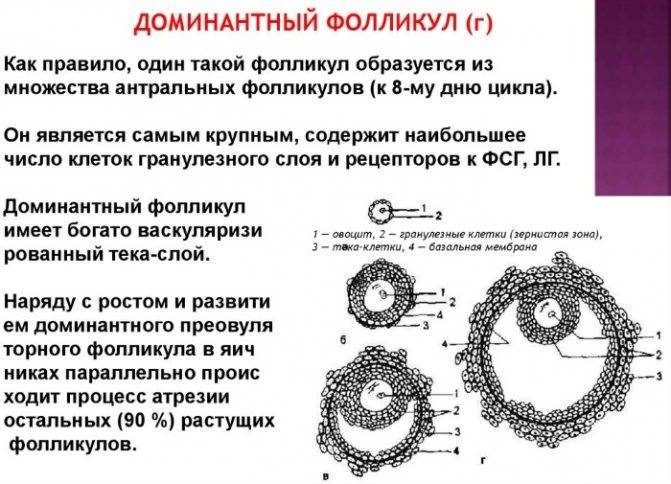
У женщин детородного возраста каждый менструальный цикл под влиянием фолликулостимулирующего гормона начинают созревать около десяти фолликулов. К началу выхода зрелой яйцеклетки (овуляции) формируется доминантный фолликул. Он постепенно увеличивается в размерах, при этом в тканях яичников образуется небольшая полость, заполненная жидкостью.
К моменту овуляции диаметр этой полости, которая называется граафов пузырёк, достигает 2 см. Чуть меньше в диаметре вторичные фолликулы. Яйцеклетка «плавает» в жидкости, содержащейся в граафовом пузырьке.
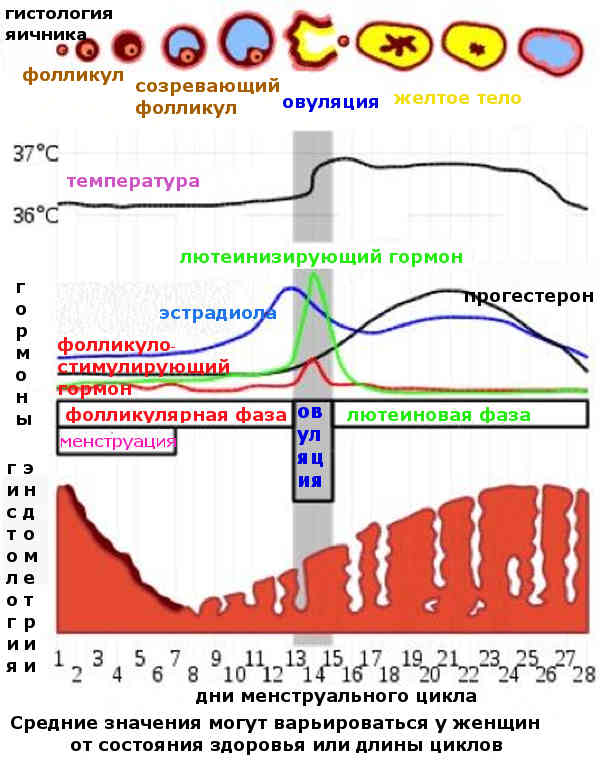
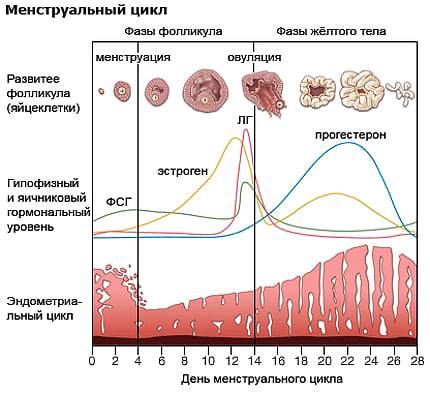
В процессе созревания фолликулов клетки, окружающие яйцеклетку, продуцируют эстрогены – женские половые гормоны. В среднем созревание фолликула продолжается в течение 2 недель. За день до овуляции уровень эстрогенов резко возрастает, что вызывает выброс лютенизирующего гормона. Доминантный фолликул при овуляции разрывается, из него выходит готовая к оплодотворению яйцеклетка. Оставшиеся фолликулы рассасываются.
Узи на овуляцию и беременность
Определить овуляцию можно при проведении, как минимум 4 сеансов. Чтоб отследить прикрепление плодного яйца, необходимо проведение обследования через 6 и 8 дней после высвобождения гаметы.
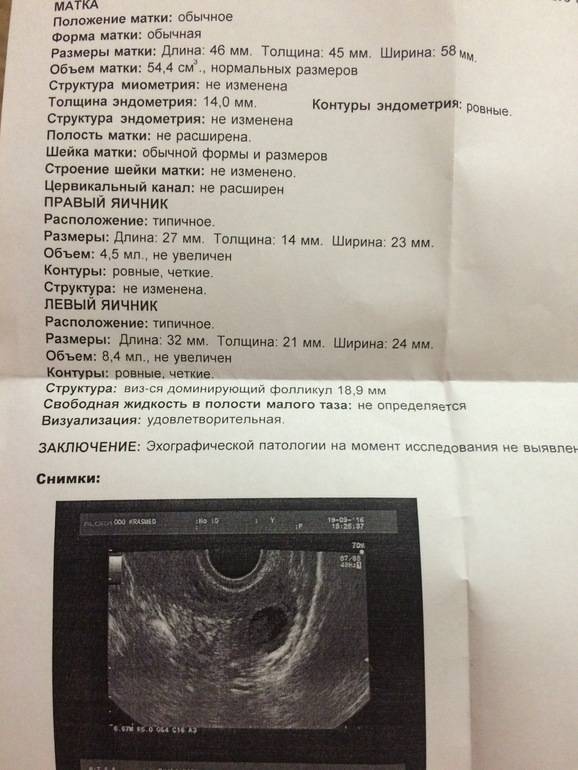
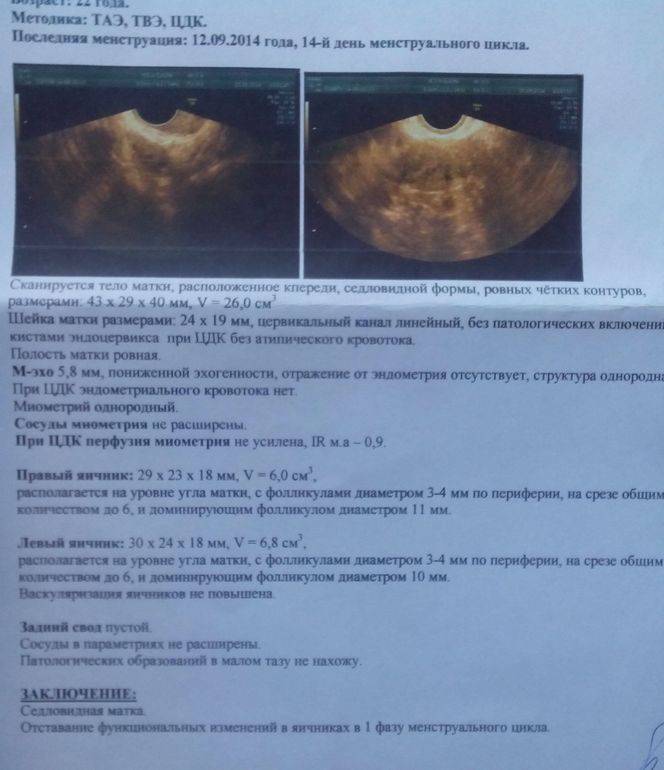
В норме при первом обследовании врач в одном из яичников должен обнаружить рост нескольких фолликулов равного размера от 2 до 6 мм. На втором посещении можно с точностью определить доминантный фолликул в яичниках, размер которого достигает 8-9 мм. На третьем исследовании обнаруживается преовуляторное состояние фолликула — он вырастает до 32 мм.
Четвертое обследование проводят на следующий день после третьего. При проведении УЗИ овуляция отличается наличием жидкости внутри яичника, яйцеклетка направляется к фаллопиевым трубам. Возможно параллельное исследование уровня гормонов.
После высвобождения яйцеклетки исследование проводится с целью обнаружения развития желтого тела на месте лопнувшего фолликула. Дополнительно обследование может проходить для контроля состояния эндометрия и прикрепления плодного яйца.

Как проводится исследование
Исследование проводится с помощью обычного ультразвукового датчика. Врач определяет методику проведения фолликулометрии — через половые пути или брюшную стенку. Процедура безболезненна, не вызывает дискомфорта и не имеет противопоказаний. Процедуру можно проводить без ограничений, поскольку ультразвук безопасен для организма. Наблюдение занимает 10-20 минут. По окончании исследования специалист выдает заключение.
- Абдоминальный (трансабдоминальный) ультразвук — через брюшную полость – это стандартное УЗИ матки и придатков. Пациентка располагается на кушетке и оголяет брюшную стенку до лобка. Исследуемый участок смазывают гелем-проводником для получения более четкого изображения. Исследование проводят на полный мочевой пузырь. Поэтому нежелательно мочится перед процедурой. Накануне УЗИ — фолликулометрии — соблюдайте диету для нормализации газообразования.
- При интравагинальном УЗИ датчик вводят во влагалище. Женщина ложится на спину и подтягивает колени к груди. На датчик надевают презерватив в целях личной гигиены и предотвращения случайного заражения. Исследование проводят на пустой мочевой пузырь.
Стоимость УЗИ в Университетской клинике
| Вид исследования | Цена, руб |
| Комплексное ультразвуковое исследование органов брюшной полости: печень, поджелудочная железа, желчный пузырь, селезенка | 1500 |
| Ультразвуковое исследование матки и придатков | 1500 |
| Ультразвуковое исследование щитовидной железы | 1300 |
| Ультразвуковое исследование молочных желез | 1300 |
| Ультразвуковое исследование простаты | 1600 |
| Ультразвуковое исследование почек и мочевого пузыря | 1300 |
| Ультразвуковое исследование брюшной полости и почек | 1800 |
| Ультразвуковое исследование мошонки | 1100 |
| Проверка проходимости маточных труб, УЗГСС | 4800 |
Желтое тело на узи после овуляции
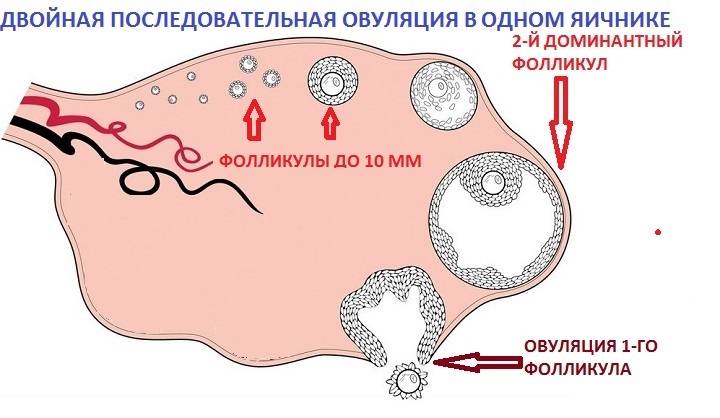
Желтое тело находиться в матке, а не как думают некоторые девушки и женщины, в маточных трубах или где-либо еще вне яичников. Оно всегда строго развивается исключительно на яичнике, где произошла овуляция. Яичников у женщины два. Фолликулы растут на обоих в самом начале нового цикла, но доминирующий обычно один, остальные проходят обратное развитие. Расположен доминантный фолликул либо на правом, либо на левом яичнике.
Иногда у женщины развивается сразу два желтых тела. По причине двойной овуляции, лопнули сразу два доминирующих фолликула, поэтому есть вероятность многоплодной беременности. Явление двойной овуляции не распространенное явление, потому как организм экономит фолликулярный запас, поскольку он у женщины не пополняется и не обновляется.
Желтое тело просматривается в области яичников и выглядит как небольшой мешочек, анэхогенное образование. Эхогенность отсутствует, поскольку внутри временной железы имеется определенное количество жидкой среды. Железа образуется сразу после овуляции, но разглядеть ее на УЗИ можно только через 3-4 дня после нее, поскольку размеры желтого тела на начальной стадии формирования очень незначительны.

Анэхогенное образование — описание
Доктор замеряет диаметр при наличии временной железы в правом или левом яичнике. Показатель диаметра показывает насколько соответствует желтое тело стадии своего развития. Для оценки работоспособности железы измеряют толщину эндометрия.

Эндометрий — описание
Физиология
Репродуктивный период женщины длится от 12-16 до 45-50 лет. К началу полового созревания в яичниках девочки содержится около 300 тыс. фолликулов (ФЛ), из которых в последующие годы созреют только 200 – 400 из них.
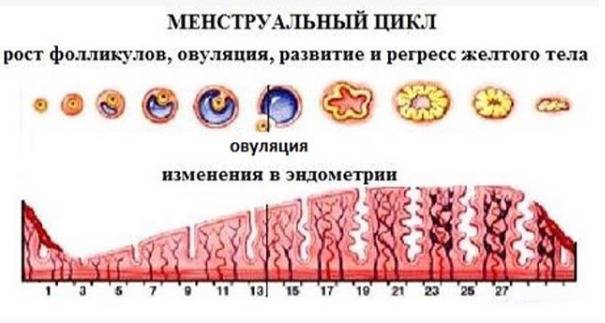
Каждый месяц в яичниках происходят циклические изменения:
- рост нескольких и созревание доминантного ФЛ;
- овуляция;
- образование, развитие и регресс желтого тела – временной железы внутренней секреции.
В первые дни нового менструального цикла под действием половых гормонов в яичниках начинают созревать от 3 до 30 первичных фолликулов. Это особые образования, состоящие из нескольких слоев клеток и одной незрелой яйцеклетки (ооцита) в каждом.
Постепенно ооциты растут, покрываются блестящими плотными оболочками, вокруг них формируются полости (вторичные ФЛ), заполненные жидкостью.
На 7 день менструального цикла один из таких пузырьков заметно больше остальных. Это доминантный фолликул, в котором яйцеклетка дозреет и произойдет овуляция. Его размер в этот период около 9-10 мм, что позволяет увидеть растущий фолликул на УЗИ. Другие вторичные ФЛ постепенно подвергаются обратному развитию – атрезии.
Примерно за 2 дня до овуляции размер доминантного фолликула увеличивается до 21 мм. На яичнике становится хорошо заметно выпячивание Граафова пузырька. Если созреет 2 и более пузырька с последующим оплодотворением, то развивается многоплодная беременность разнояйцевыми близнецами.
На каждом этапе фолликулогенеза возможен сбой, при котором ФЛ увеличивается, а созревания яйцеклетки не происходит. Это ановуляторный цикл, при котором беременность не наступит.
Этапы формирования
Процесс образования желтого тела можно поделить на несколько этапов:
- Первый (пролиферация). Это формирование новообразования после того, как лопнул фолликул и произошел выход яйцеклетки. Начинается деление клеток, в ходе которых образуется лютеин, имеющий желтый пигмент. Железа приобретает определенные очертания, неровные края и неоднородные стенки.
- Второй (васкуляризация). Данная стадия характеризуется ростом новообразования, которого начинают обвивать кровеносные сосуды, внедряясь в эпителиальный слой. Подобная картина фиксируется на изображениях УЗИ в виде небольшой опухоли с умеренным кровотоком. Этот процесс обычно наблюдается на 13-17 день менструального цикла.
- Третья (расцвет). Железа достигает максимальных размеров, а ее очертания становятся более яркими и видимыми, кровоток становится усиленным. Цвет новообразования приобретает багровый оттенок, а в диаметре достигает до 25-27 мм. Стадия расцвета фиксируется на 19-25 день менструального цикла.
- Четвертая (регресс). Этот заключительный этап появляется только в том случае, если оплодотворение не наступило, а яйцеклетка погибла. Железа начинается уменьшаться в размерах, а потом полностью исчезает к началу менструации. На яичнике остаются рубцы или гилиановые образования («белое тело») за счет дистрофических изменений тканей.
Все эти стадии идут последовательно друг за другом согласно дням менструального цикла. Если наступает беременность, то желтое тело не исчезает вплоть до 12-16 недели. По своим размерам оно не должно превышать 30 мм, но к концу первого триместра железа постепенно уменьшается до 10-15 мм, а потом полностью исчезает.
ВАЖНО! Выявление временного новообразования на изображениях УЗИ не является главным квалифицирующим признаком беременности. Железа внутренней секреции всегда образуется после овуляции и может сохраняться долгое время при наличии кисты. Образование желтого тела делится на несколько этапов:
Образование желтого тела делится на несколько этапов:
- Пролиферация — это возникновение железы после разрыва фолликула и выхода яйцеклетки. В процессе этого начинается деление клеток и образование лютеина, имеющего желтоватый оттенок. Желтое тело приобретает неровные края и неоднородную структуру.
- Васкуляризация — стадия роста железы, в процессе которой она обвивает кровеносные сосуды и вживается в эпителиальный слой. Происходит это на 13-17 день цикла, представляет из себя небольшую опухоль с нормальным кровотоком.
- Расцвет — достижение желтым телом максимальных размеров, приобретение более ярких очертаний и усиление кровотока, на 19-25 день менструального цикла.
- Регресс — данный этап будет только в том случае, если оплодотворение не наступило, и яйцеклетка погибает. Желтое тело уменьшается в размерах и пропадает к началу менструации. После на яичнике остаются рубцы или так называемые гилиановые образования.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.