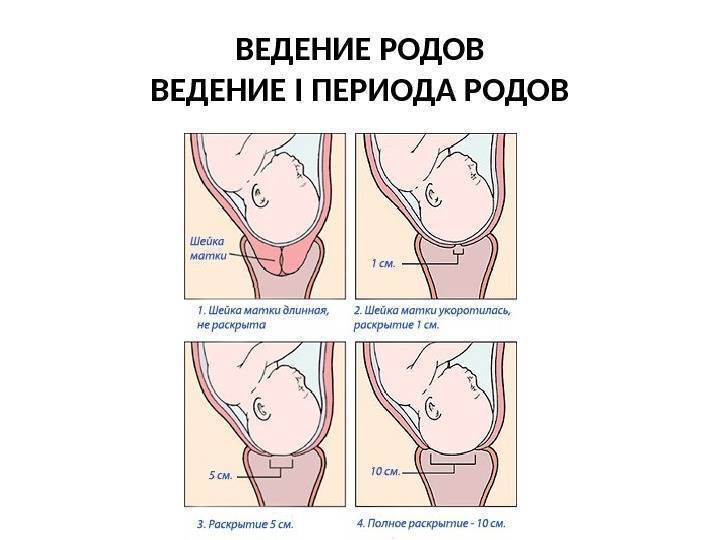
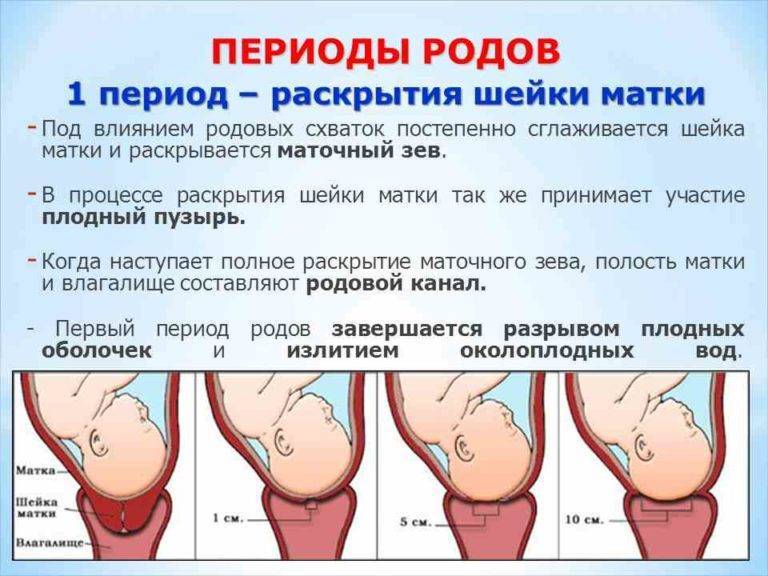
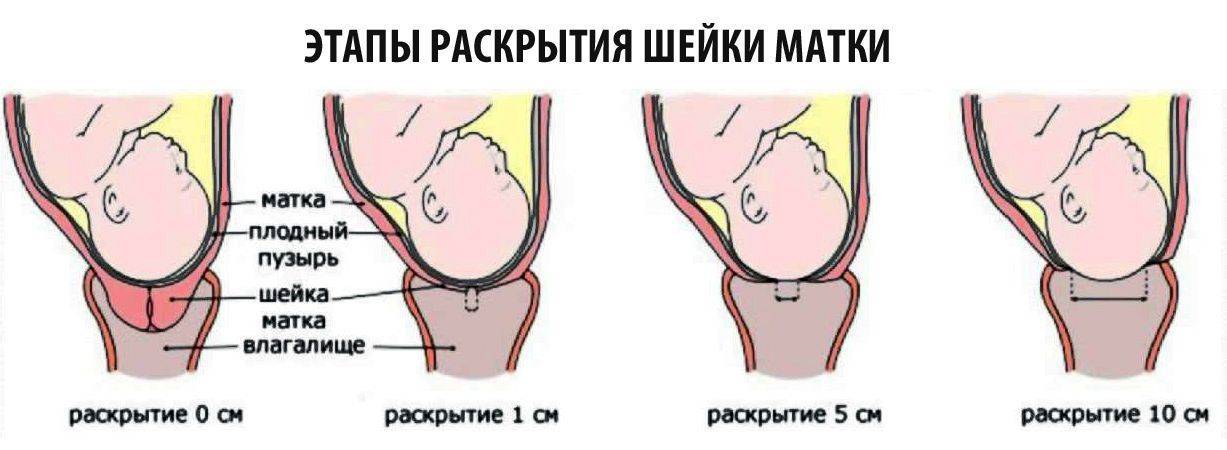
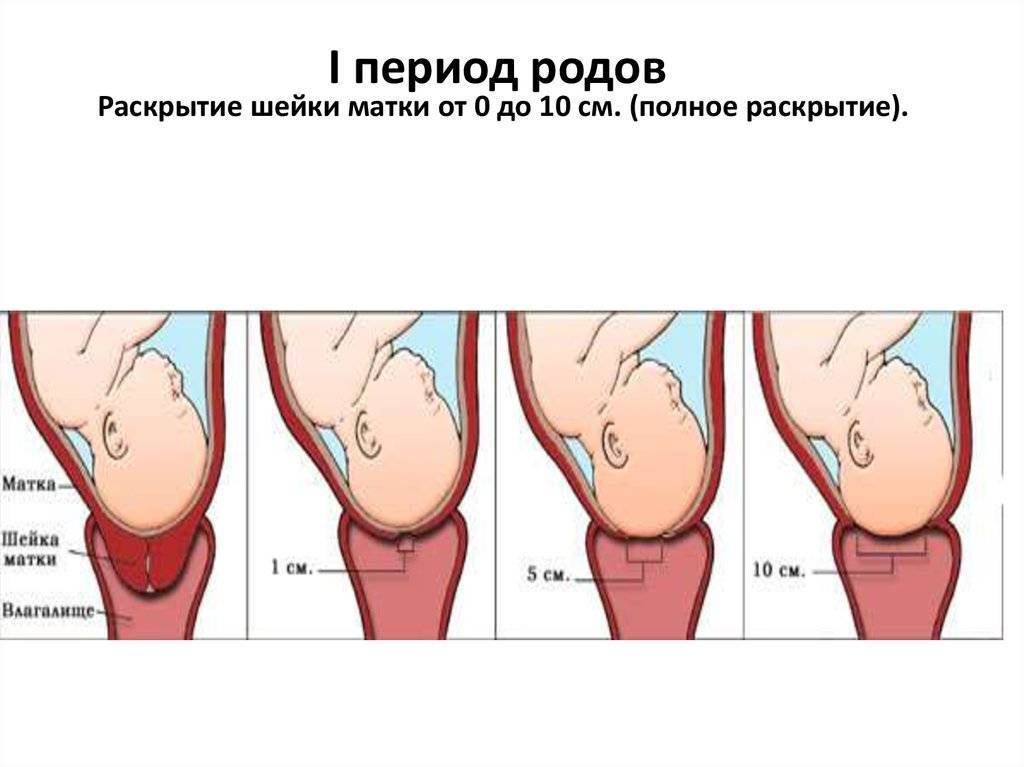
Особенности замены катетера на дому
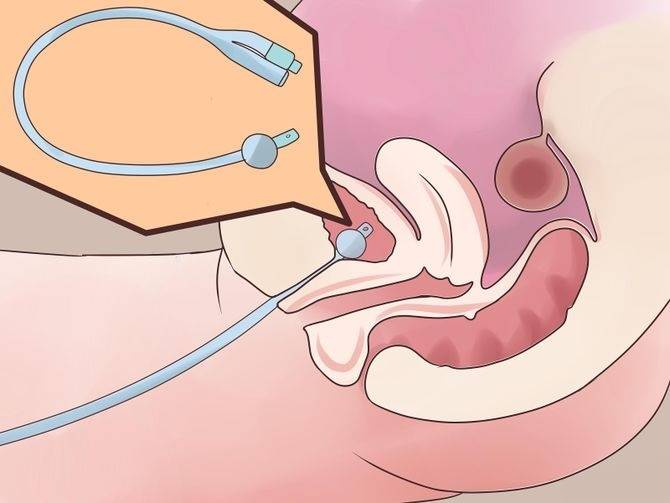
Замена катетера на дому осуществляется в несколько этапов:
Старая система аккуратно извлекается точным движением руки медицинского работника.
На место удаленного дренажа устанавливается новый
Врач медленно, осторожно вводит трубку в уретральный просвет, контролируя его движение и самочувствие пациента. Введение катетера прекращается, когда из его отверстия начинает выделяться моча.
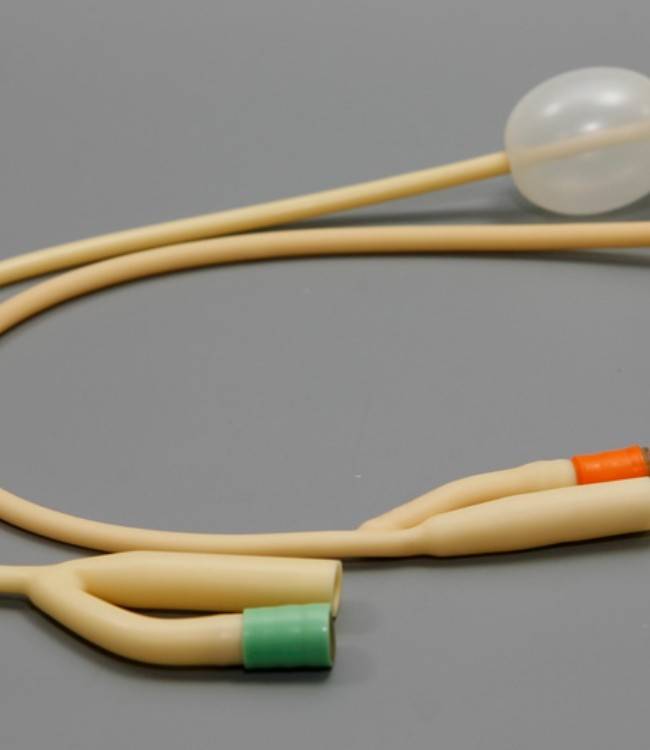
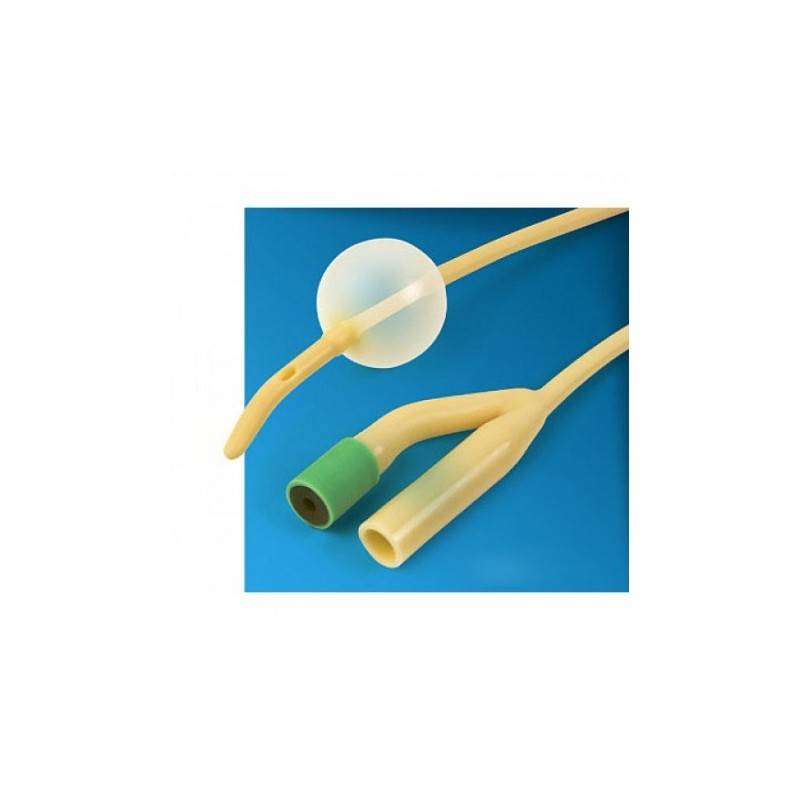
Для фиксации системы ее внутренний баллон заполняется физиологическим раствором, после этого остается только аккуратно придавить запирающий клапан.
После введения катетер остается в мочевом пузыре до его следующей замены.
Показания к радиоволновому лечению дисплазии шейки матки
Радиоволновое лечение при дисплазии проводят в следующих случаях:
- если во время кольпоскопии на шейке матки обнаружился значительный участок видоизмененной эпителиальной ткани с распространенностью в область цервикального канала;
- при дисплазии шейки матки 2-3 степени, что было подтверждено гистологией;
- если Пап-тест подтвердил развитие дисплазии 2-3 степени.
Помимо дисплазии шейки матки, радиоволновой метод назначают также для лечения таких болезней:
- деформация шейки;
- эндометриоз;
- полипоз;
- шеечная эктопия;
- шеечная лейкоплакия;
- влагалищные кисты;
- гипертрофия шейки.
Кроме показаний, выделяют также некоторые противопоказания к проведению радиоволновой процедуры:
- инфекционные заболевания шейки или матки, воспаление влагалища или придатков;
- раковая опухоль шейки, что подтверждено гистологией.
Возможные осложнения после установки
Катетеризация призвана облегчить состояние больного. Проводит процедуру опытная медсестра с определенными знаниями и навыками.
Если допустить погрешности при установке устройства, может произойти следующее:
- занос болезнетворных организмов;
- травмирование слизистой оболочки уретры или разрыв;
- артериальная гипотензия.
Резкое сжимание головки пениса может возникнуть, если резко обнажить головку и длительно смещать крайнюю плоть.
При правильном введении катетера пациент не испытывает боли, а лишь некоторый дискомфорт. Он компенсируется тем, что после процедуры пациенту становится лучше, он постепенно выздоравливает.
Полезная информация по теме:
- Как промыть катетер на дому
- Удаление нефростомы
- Уход за катетером
- Катетер Нелатона
- Катетер Пеццера
- Удаление катетера на дому
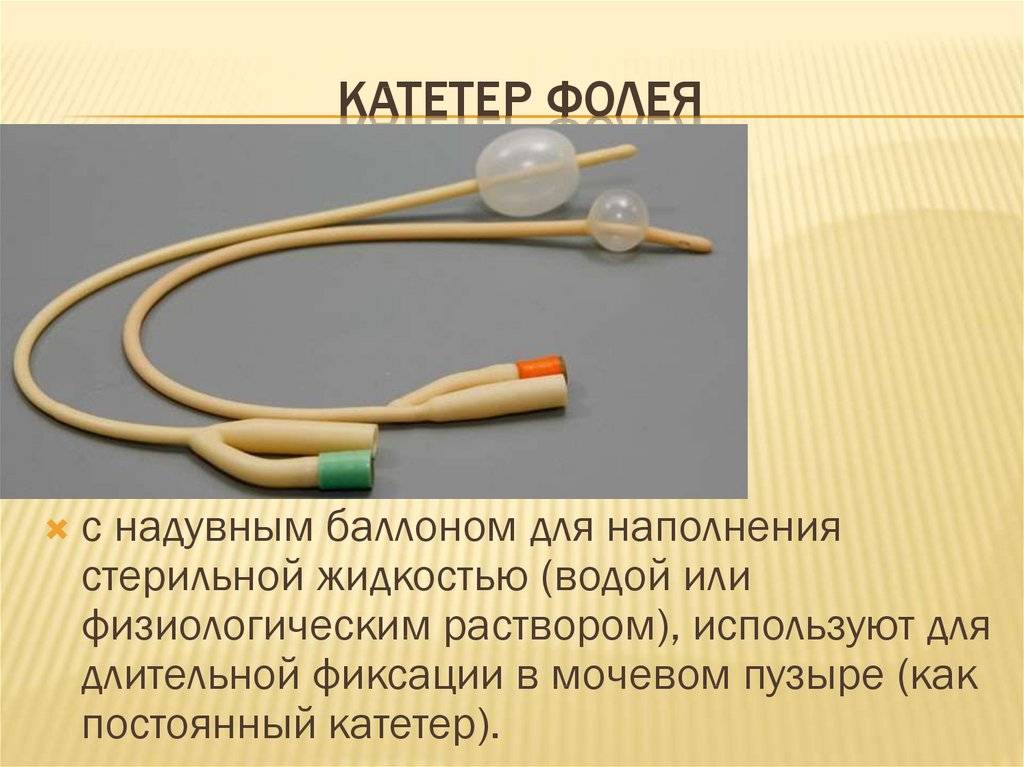
- Катетер Фолея
- Замена нефростомы на дому
- Промывание нефростомы
- Нефростома
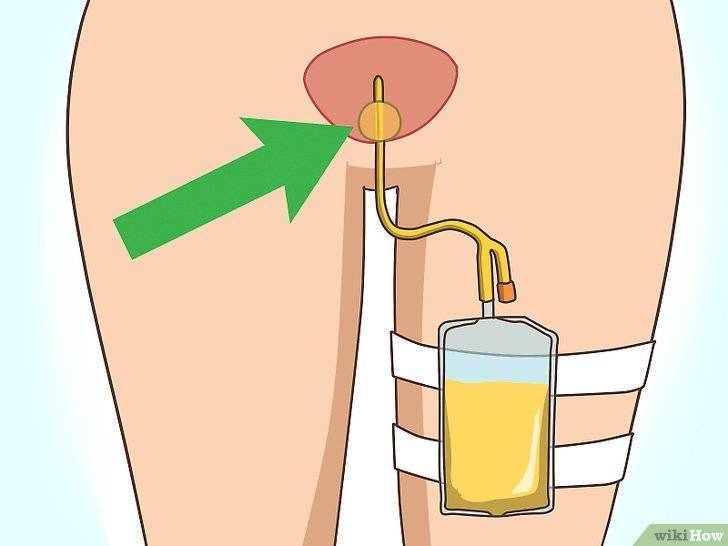
Замена мочеприёмника на дому
Алгоритм замены мочеприемника выглядит следующим образом:
- пациент укладывается на клеёнку, покрытую пелёнкой;
- в стерильных перчатках трубка приёмника мочи отсоединяется т дренажного устройства;
- урина сливается в заранее приготовленную тару;
- стерильный мочеприёмник соединяется с цистостомой;
- место соединения оборачивается подготовленной салфеткой и фиксируется лейкопластырем;
- кожный покров в области дренажа обрабатывается.
Клеёнка и пелёнка убираются, использованный материал отправляется в специальный дезинфицирующий раствор. Моча утилизируется, ёмкость тщательно моется. Производить замену должен квалифицированный медицинский работник. Любая самодеятельность может привести к серьёзным последствиям.
Прокалывание ушей: основные типы процедур, их плюсы и минусы
Проколоть уши ребенку можно разными методами:
- с помощью медицинской иглы;
- многоразовым стерильным пистолетом;
- одноразовой системой 75.

С помощью иглы
Процесс прокалывания ушей иглой считается болезненным и долгим (около 3 – 5 мин.), поэтому необходимо предварительно обработать мочки лидокаином, который поможет снизить болевой синдром. Мероприятие проходит в три этапа – сначала мастер массирует мочку, чтобы к ней прилила кровь, затем делает прокол, после чего продевает украшение. Игла подбирается, исходя из размеров детских ушей.
К минусам данного способа относится высокая вероятность инфицирования ребенка и длительный период заживления ран. У многих детей игла вызывает страх, вследствие чего они отказываются «подставлять» ухо. Кроме того, осуществляя прокол данным методом, возможно асимметричное расположение украшения.
С помощью многоразового пистолета
Прокалывание мочек пистолетом, как правило, осуществляется в косметологических салонах. Главным преимуществом этого способа является его скорость выполнения (около 30 сек. на 1 ухо) и безболезненность (обезболивание не требуется).
Процесс происходит следующим образом: в продезинфицированный пистолет вставляется стерильный гвоздик, после чего мастер обрабатывает мочку девочки и «простреливает» ее иглой, которая вставлена в инструмент. Такой метод отлично подходит для прокола в раннем возрасте, так как он осуществляется довольно быстро, при этом ребенок не успевает испугаться.
 На схеме показано, как проколоть уши ребенку и взрослому с помощью пистолета.
На схеме показано, как проколоть уши ребенку и взрослому с помощью пистолета.
Недостатки данной процедуры заключаются в возможном заражении из-за недостаточно обработанного пистолета и высокой стоимости. Кроме того, проколы могут быть асимметричными. Для данного метода подойдут только медицинские «гвоздики». Также родителям следует следить за тем, чтобы мастер выполнял действия в стерильных медицинских перчатках.
С помощью одноразового инструмента System 75
Главный плюс прокалывания мочек таким способом – стерильность. В многоразовый пистолет вставляется картридж, рассчитанный для 1 применения, осуществляется прокол в место, отмеченное маркером на мочке. Серьга-гвоздик оказывается сразу в ухе с автоматически зафиксированным замком.
Прокалывание происходит довольно быстро (в течение нескольких секунд) и бесшумно, что немаловажно для ребенка. Процедура считается безболезненной, благодаря использованию тонкой иглы. Украшения для одноразового инструмента изготавливаются из биофлекса, титана, медицинской стали, которая является гипоаллергенной
Минусы такого метода заключаются в ограниченном выборе изделий, их замене после заживления раны, высокой стоимости
Украшения для одноразового инструмента изготавливаются из биофлекса, титана, медицинской стали, которая является гипоаллергенной. Минусы такого метода заключаются в ограниченном выборе изделий, их замене после заживления раны, высокой стоимости.
Уход за хрящом уха после прокола
Если не хотите, чтобы ваш новый пирсинг заживал долго и болезненно, организуйте своему уху должный уход с соблюдением всех рекомендаций специалиста. Процесс сам по себе не быстрый и может занять несколько месяцев.
У многих людей есть пирсинг спирали, несмотря на то, что они могут этого не понимать. Многие индивидуумы ссылаются на свою спираль, проникающую, как «моя прокалывание связок», и диапазон, на который ссылается, является верхней частью уха. Исключительно просто видеть, как кто-то проколол хрящ уха, и, может быть, пара разных пирсинг обнаружилась высоко на ухе. Это не «прокалывание связок», так как такое разнообразие людей с радостью сообщает.
Вызов спирали Пирсинг пирсинга связок является неправильным, в свете того, что все ваше ухо сделано из связки. Любой пирсинг, не содержащийся на вашем хряще уха, является прокалыванием связок. Трагически для некоторых людей это было, по-видимому, проколото в торговом центре через проникающее оружие. Очевидно, вам действительно понадобится штанга, и ваш пирсинг может поверить, что это приемлемый для вас выбор, так что делайте то, с чем вам хорошо.
Придерживайтесь следующих правил:
не снимайте серьгу как минимум месяц после того, как она была надета;
не позволяйте ранке намокнуть в первые несколько дней, отложите купание в бассейне или водоеме, перенесите посещение интенсивного душа, бани, сауны;
снять боль и предотвратить опухание тканей после прокола в хряще поможет специальный антисептик, но не путайте его со спиртом, который нанесет ожег ране;
обрабатывая ухо раствором, добейтесь, чтобы состав омыл не только ранку, но и сам канальчик, прокручивайте для этого серьгу в отверстии;
если вы усердно позанимались спортом или физическим трудом, дополнительно обработайте место операции, очистив его от пота и грязи;
и самое важное правило – для того, чтобы заполучить себе модный пирсинг, обращайтесь только к проверенным профессионалам, имеющим на руках стерильные инструменты.
Основное истинное благоприятное положение группы или кольца состоит в том, что она лучше подходит для набухания, а прорези, пронизанные кольцами, и петли имеют тенденцию к исправлению быстрее, однако каждому свое! Вы сядете на место пирсинга, которое нередко напоминает место для стоматологического специалиста, и ваш пирсинг сделает печать на ухе. У вас есть шанс взять гусака на печать и одобрить или подвергнуть предмету площади, как только область будет заселена, ваш пирсинг будет толкать иглу через ухо на выдох.
Украшения для всех целей и целей быстро встроены, и как только мяч был защищен, ваш потрясающий новый прокол завершен! Это исключительно безопасный прокол, и агония должна продолжаться на короткое время. Это проникновение немного путается в свете того факта, что пирсингу необходимо точно измерить пространство между пирсингом, однако это не должно быть проблемой для эксперта. Наиболее распространенные типы процедур восстановления барабанной перепонки включают мирингопластику, тимпанопластику и оссикулопластику. Восстановление обычно происходит после процедуры восстановления барабанной перепонки. Осложнения могут возникать, но они редки.
Эта операция также может быть использована для ремонта или замены трех крошечных костей за барабанной перепонкой.
Чтобы подчеркнуть свою индивидуальность, девушки делают красивый прокол хряща уха. Такое украшение будет радовать глаз и доставлять минимум хлопот, если процедура проведена профессионалом с соблюдением всех правил безопасности. Прежде чем сделать прокол хряща иглой или катетером, нужно узнать все о рисках. Если вы уже сделали пирсинг уха или только мечтаете о нем, то обязательно ознакомьтесь с актуальной информацией в нашей статье.
Барабанная перепонка – тонкая мембрана между вашим внешним ухом и вашим средним ухом, которое вибрирует, когда звуковые волны поражают его. Повторные инфекции ушей, хирургия или травма могут нанести ущерб вашей барабанной перепонке или костям среднего уха, которые необходимо исправить с помощью операции. Повреждение барабанной перепонки или костей среднего уха может привести к потере слуха и повышенному риску возникновения ушных инфекций.
Попытайтесь предотвратить попадание воды в ухо во время выздоровления. Избегайте плавания и носить шапочку для душа, чтобы выпить воду, когда вы купаетесь. Не «поп» уши или нос. Если вам нужно чихнуть, сделайте это, открыв рот, чтобы давление не нарастало в ваших ушах.
Как проводится хирургическое вмешательство?
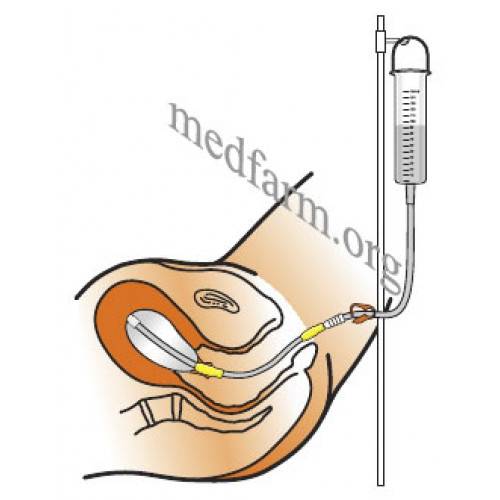
Трансуретральная резекция простаты обычно продолжается от 60 до 90 минут. Ее выполняют с помощью резектоскопа — инструмента длиной около 30 см и толщиной 1 см. Он оснащен проволочной петлей, миниатюрным источником освещения, видеокамерой, клапанами для жидкости, которую используют для промывания уретры и мочевого пузыря.
Резектоскоп вводят в мочеиспускательный канал и находят место, где расположена простата. Затем на электрическую петлю подают электрический ток, и с помощью нее по кусочкам удаляют ткань увеличенной предстательной железы. После того как она удалена в нужном объеме, мочевой пузырь промывают, чтобы очистить от фрагментов ткани.
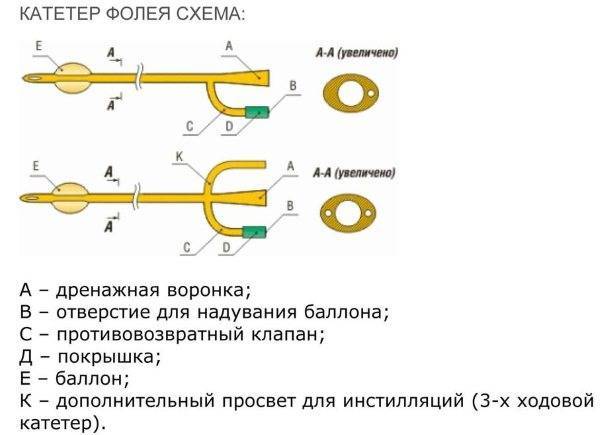
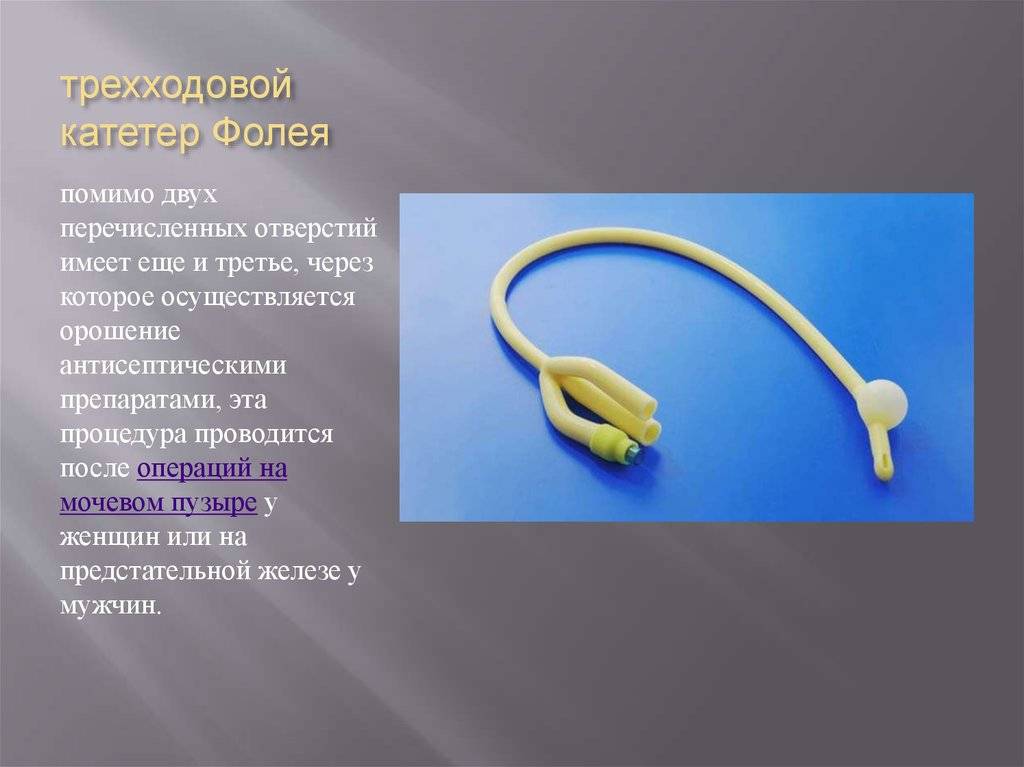
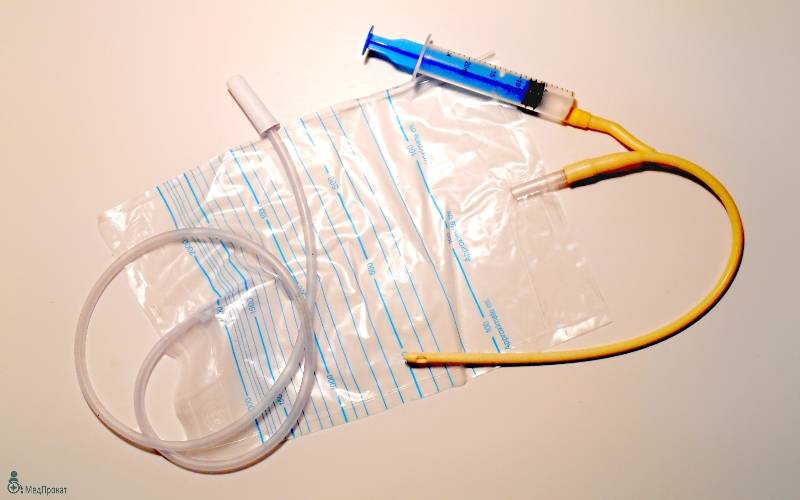
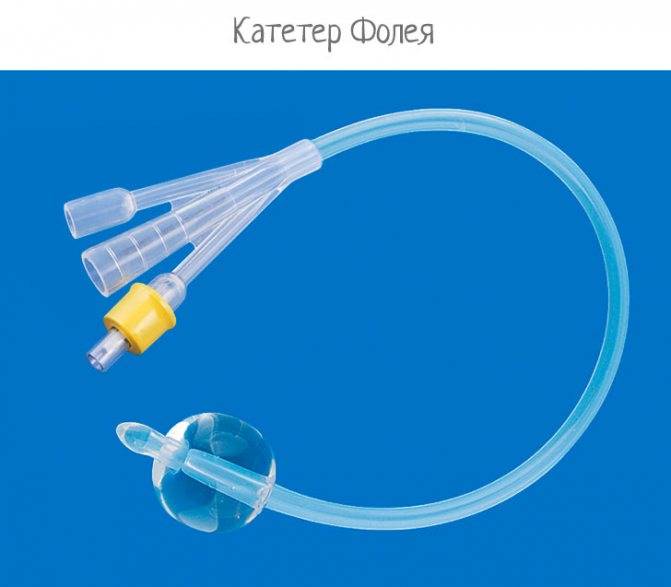
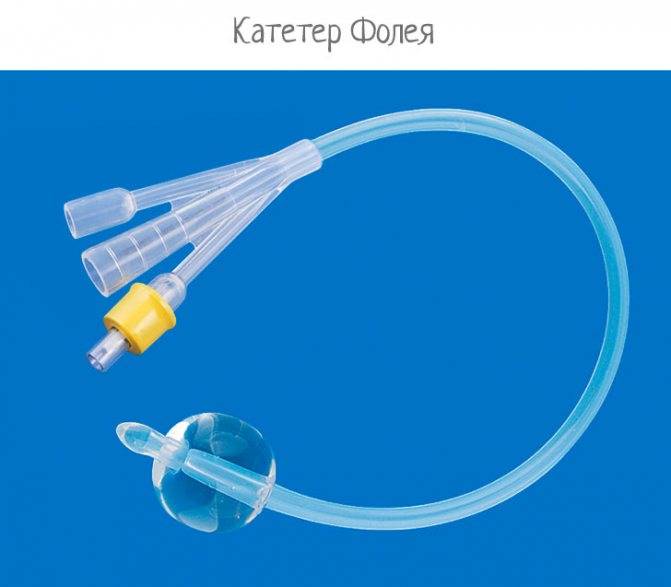
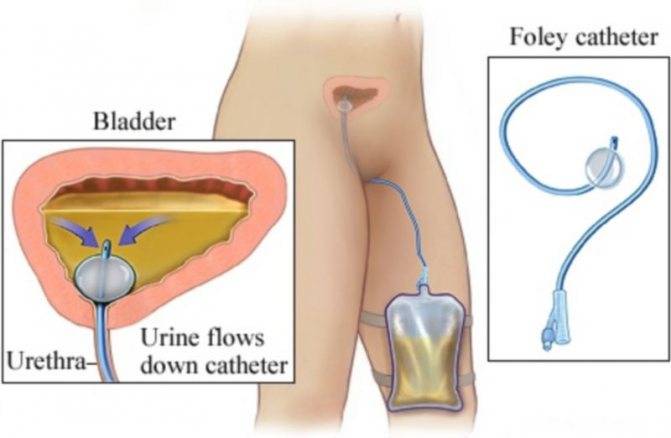
После этих манипуляций в поврежденных тканях развивается воспаление и отек, поэтому, чтобы обеспечить отток мочи, в мочевой пузырь устанавливают катетер Фолея. Снаружи он имеет два конца: через один оттекает моча, а во второй вводят с помощью шприца немного физраствора, чтобы раздуть его внутренний конец и зафиксировать в мочевом пузыре. Катетер оставляют на 1–3 дня. Затем отек спадает, и пациент может мочиться самостоятельно.
Как проводится радиоволновое лечение эрозии шейки матки?
Радиоволновое лечение эрозии шейки матки проводится в первой половине месячного цикла (примерно с пятого по десятый день): в этот период значительно снижается вероятность кровотечения, и восстановление тканей протекает лучше и быстрее.
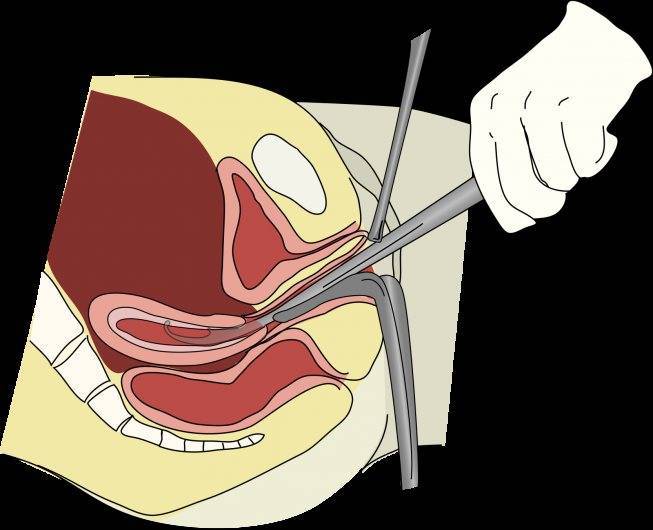
Проведение радиоволновой терапии не требует госпитализации пациентки. Процедура длится, как правило, около 15 минут. Женщина находится на гинекологическом кресле, доктор дезинфицирует и обезболивает шейку матки и приступает к процедуре.
Радиоволновой нож не разрезает ткани, как скальпель, и не делает прижигание, как лазер. Под воздействием специальных волн, без прямого контакта со слизистой, ткани рассекаются в необходимом месте, а низкотемпературный пар, который формируется во время испарения клеток, коагулирует низлежащие сосуды, что способствует предотвращению кровотечения.
Ткани заживают достаточно быстро: ткань на месте небольших эрозий восстанавливается уже к следующему месячному циклу.
При проведении процедуры может возникнуть чувство дискомфорта и небольшая болезненность в нижней части живота, напоминающая наступление менструации. Если женщина чувствительна к боли, ей может быть предложен местный наркоз.
После процедуры могут беспокоить небольшие выделения из половых путей: это происходит заживление тканей и отхождение отслоившейся ткани. Такие выделения должны исчезнуть самостоятельно на протяжении 10 дней.
Осложнения и последствия радиоволнового лечения дисплазии шейки матки
Процедура радиоволнового лечения редко заканчивается осложнениями. Чаще всего выздоровление протекает без проблем и последствий. Лишь изредка могут наблюдаться такие симптомы, как незначительные выделения коричневатого и розового оттенка, а также небольшие тянущие боли в нижней части живота. Такие признаки не считаются отклонениями от нормы и самоустраняются на протяжении нескольких дней.
По окончанию лечения доктор дает пациентке некоторые рекомендации относительно образа жизни на период выздоровления (о них мы поговорим ниже). Если женщина будет неукоснительно соблюдать все предложенные правила, то негативных последствий после лечения наблюдаться не будет.
Если же такие правила игнорировать, то осложнения могут возникнуть в самое ближайшее после процедуры время. Среди них:
- шеечное кровотечение;
- присоединение инфекции;
- спазм шеечного канала или наружного зева;
- развитие истмико-цервикальной недостаточности;
- длительные выделения с примесью крови.
По статистике, такие сложности могут встречаться приблизительно в 2% случаев радиоволнового лечения.
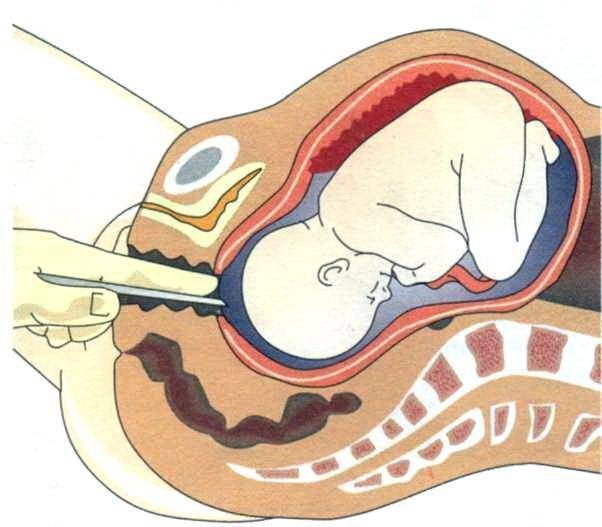
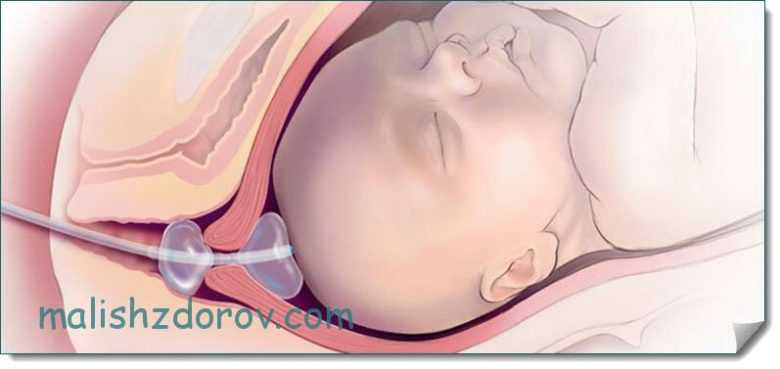
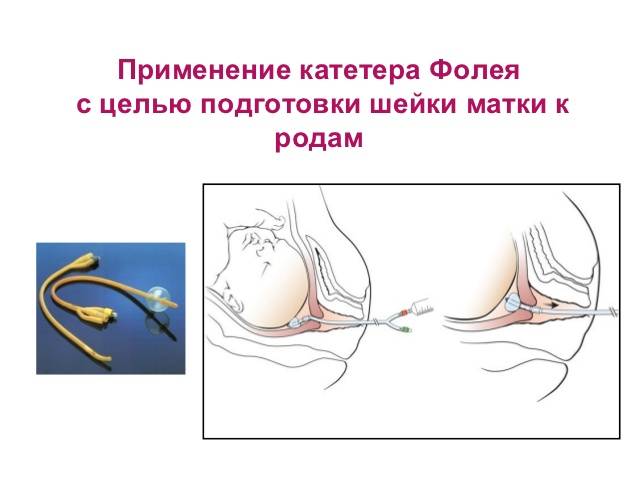
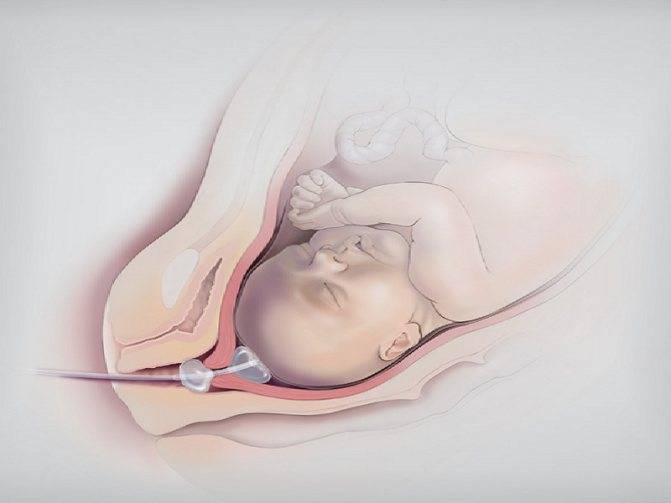
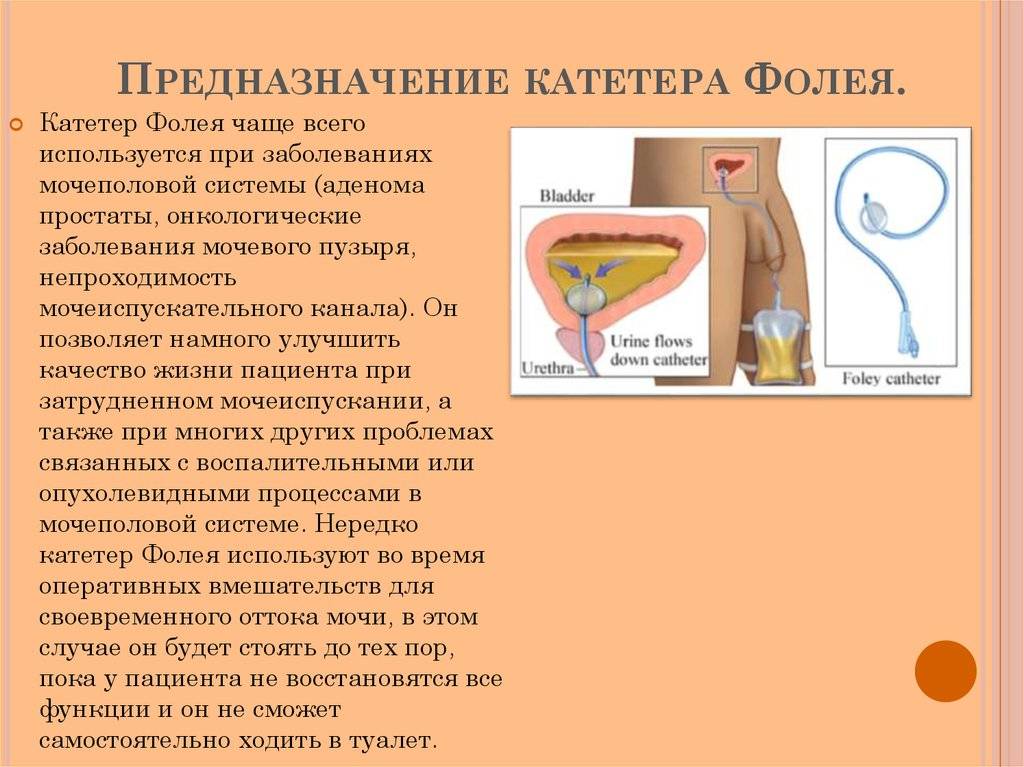
Катетер Фолея и беременность: как его применяют для стимуляции родов?
Катетер Фоули не только помогает пациентам с заболеваниями мочеполовой системы В качестве метода стимуляции рождаемости акушеры и гинекологи часто выбирают его. Так как же он работает в этом случае, и может ли его использование привести к осложнениям?

Показания к применению
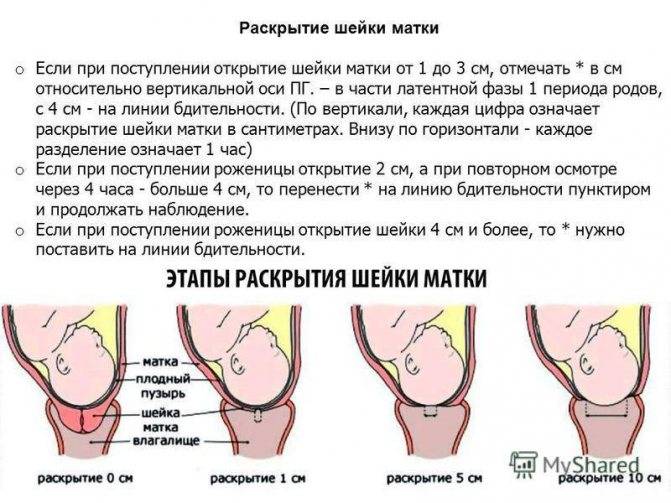
Основной признак отсутствия или крайне слабых сужений на момент поставки. Врачи переключаются на стимуляцию, если женщина не в состоянии рожать под своим паром. Существуют различные методы стимуляции, и катетер Фоули используется по следующим показаниям
- перенос плода на 10 и более дней,
- : Заболевания сердца, тяжелые формы гестозов, гипертония, сахарный диабет,
- гипертония, физическая слабость,
- преждевременный отток околоплодной жидкости или ее избыток,
- очень крупный плод или многоплодная беременность,
- не открытая шейка матки, если схватки уже начались.
Катетер также используется, если роженица имеет противопоказания, которые мешают ей использовать другие методы стимулирования родов.
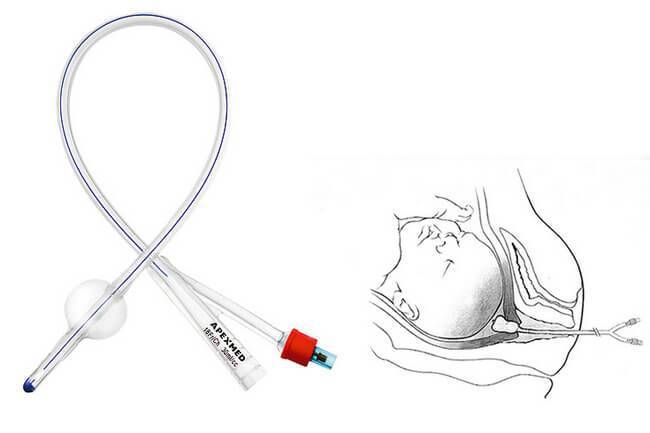
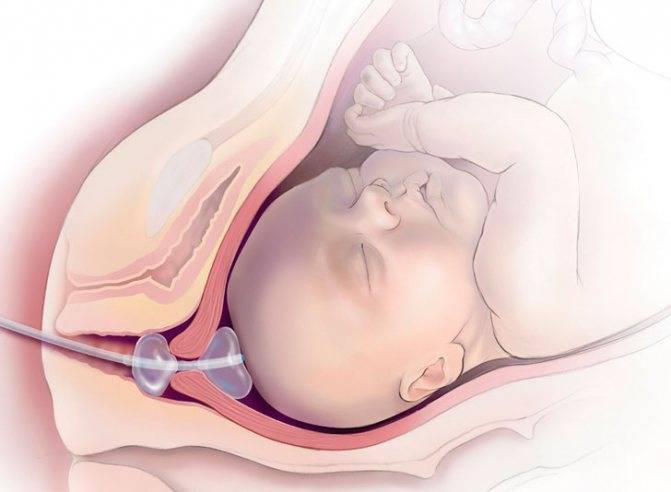
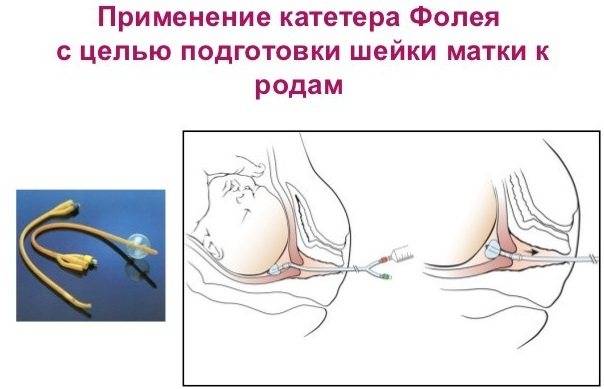
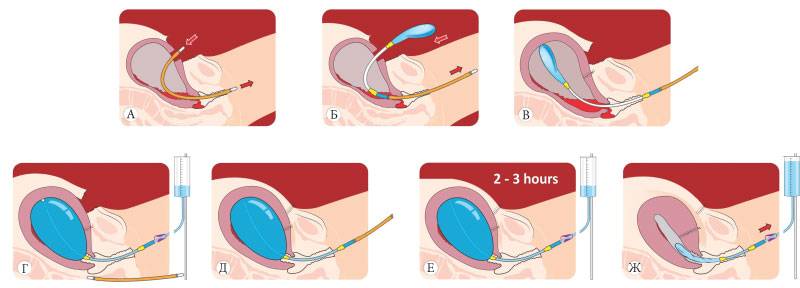
Направляя такой катетер, стимулируется открытие шейки матки. Эта процедура должна выполняться только врачом или медицинским работником.
Подготовка к установке катетера включает в себя
- Обработка влагалища дезинфицирующим средством,
- Прикрепление стерильного зеркала,
- Удаление катетера из упаковки стерильными перчатками.
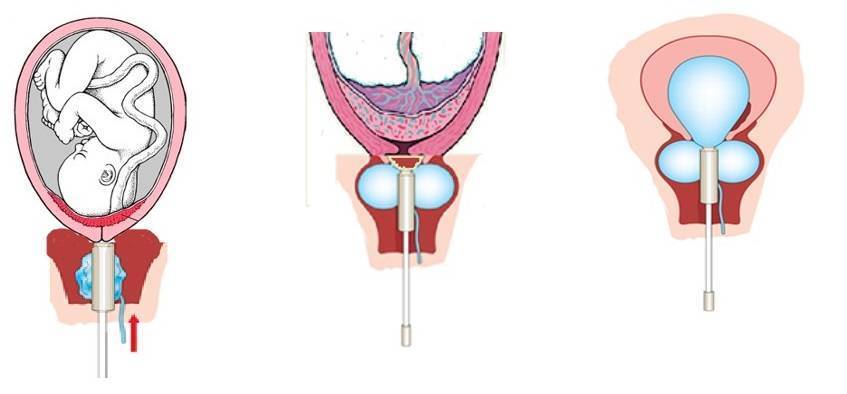
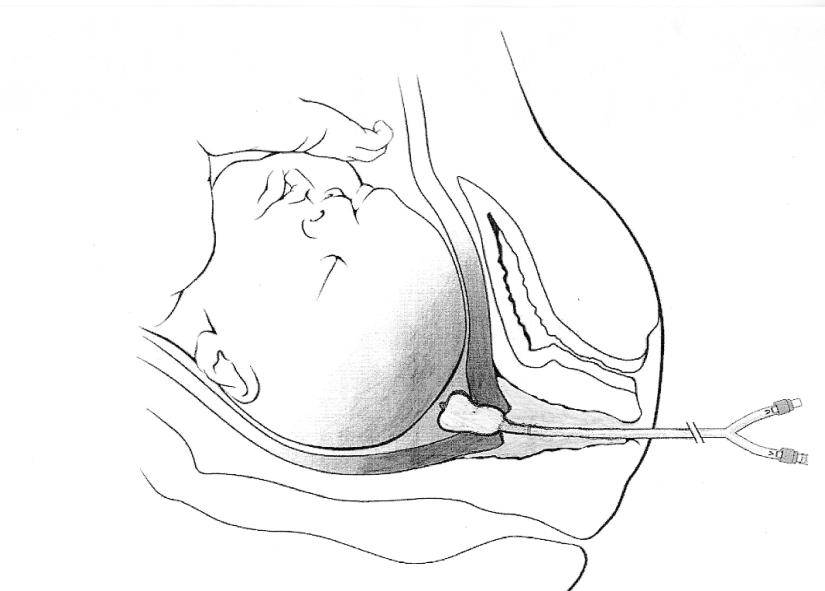
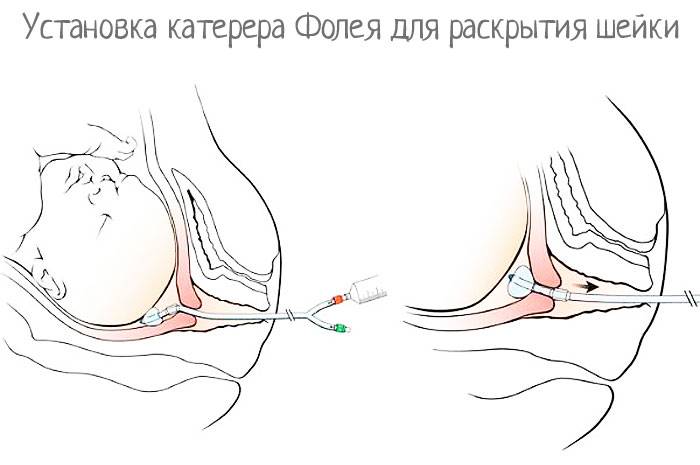
Затем врач продолжает инъекцию катетера:
принимает его с зажимом, чтобы не нарушить стерильность,
очень осторожно вводит через шейку матки, чтобы цилиндр оставался над его внутренним зевом,
заполняет цилиндр медицинским шприцем с физиологическим раствором,
внешний конец катетера прикреплен к внутреннему бедру
Через сколько времени после установки катетера Фолея начинаются роды?
Принцип работы очень прост — заполненный бак прижимается к матке и оказывает на нее распространяющее действие, повышая ее тонус и моторику.
Время, в течение которого возникает эффект помещения катетера Фоули, индивидуально — но обычно матка начинает сжиматься примерно через 6 часов.
Иногда ребенок готов к рождению на час позже, но в некоторых случаях ему приходится ждать от 8 до 12 часов.

Уход за катетером Фолея
Пока женщина ждет начала родов, она должна внимательно следить за положением и состоянием катетера, чтобы избежать неприятных последствий. Это необходимо для этого:
- Носите хлопчатобумажное белье, не ограничивающее движение,
- Убедитесь, что катетер Foley не выпадает и трубка не сгибается и не сжимается.
Удаление катетера Фолея
Катетер должен выниматься только лечащим врачом в два этапа.
2-м ходом катетера, шприца, выньте всю жидкость из цилиндра,
выньте трубчатый зажим и осторожно выньте его из влагалища. Почти всегда пациент остается в больнице с катетером Фоули до начала родов
Лишь очень редко таких женщин выписывают домой, так как только врач может заменить катетер, если катетер выпадает. Любые независимые манипуляции с катетером строго запрещены!
Почти всегда пациент остается в больнице с катетером Фоули до начала родов. Лишь очень редко таких женщин выписывают домой, так как только врач может заменить катетер, если катетер выпадает. Любые независимые манипуляции с катетером строго запрещены!

Возможные осложнения при использовании катетера
- Сильные болезненные ощущения при введении катетера — в этом случае врач может ввести внутривенные обезболивающие средства,
- Катетерная недостаточность — врач может ввести новый или выбрать другой способ вызова родов,
- Началось рождение и катетер все еще находится внутри — тогда медсестра или сам врач вытаскивает его из матки.
Противопоказания к применению катетера Фолея
В некоторых случаях использование двустороннего катетера может усложнить течение схваток или даже вызвать внутриутробную инфекцию плода, поэтому Foley не используется в следующих ситуациях:
- наличие во влагалище инфекции, вызывающей воспаление — цервит (в шейке матки), вагинит (в слизистой оболочке влагалища и др.),
- низкая плацента,
- внутреннее кровотечение,
- разрыв околоплодного мешка.
Когда Нашим преимуществом является прямое сотрудничество со всеми производителями, представленными в каталоге. А также оставьте отзывы о своем опыте использования этого метода стимуляции рождаемости. Ваши отзывы будут важны и полезны для будущих мам!
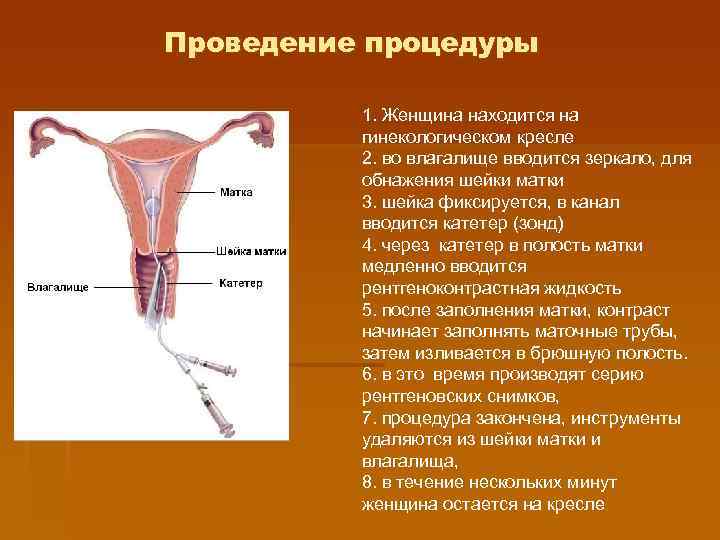
Обследование перед эхогистеросальпингоскопией
Обязательный перечень обследования
- Предварительная консультация с осмотром на гинекологическом кресле.
- Исследование на степень чистоты отделяемого из влагалища и цервикального канала (при выявлении инфекций и воспаления, показано предварительное лечение).
- Трансвагинальное УЗИ органов малого таза.
- Анализы крови на ВИЧ (СПИД), RW (сифилис), Гепатит В и С.
- Обследования на инфекции передаваемые половым путем — ЗППП.
Дополнительный перечень обследования
- Клинический и биохимический анализ крови (по показаниям).
- Клинический анализ мочи (по показаниям).
- Анализ свертывающей системы крови (по показаниям).
- Исследование функции сердца — ЭКГ, ЭхоКГ и т.п. (по показаниям).
- Консультация терапевта и др. смежных специалистов (по показаниям).
Методы определения проходимости маточных труб
Кроме эхогистеросальпингоскопии для проверки проходимости маточных труб в амбулаторных условиях используются рентгенологический метод — Гистеросальпингография (ГСГ) и эндоскопический метод — трансвагинальная гидролапароскопия. Оба метода имеют свои достоинства и недостатки.
Гистеросальпингография (ГСГ) – рентгенологический метод проверки проходимости маточных труб.
Недостатки гистеросальпингографии очевидны. Помимо облучения матки и яичников, в маточные трубы вводится токсичное и химически агрессивное рентгеноконтрастное средство — урографин (Urografin). Урографин вызвает реактирное воспаление слизистой маточных труб, которое может привести к нарушению их проходимости. Возникает абсурдная ситуация, когда метод исследования проходимости маточных труб приводит к их непроходимости.
Достоинством гистеросальпингографии считается высокй процент достоверности результатов исследования. По перечисленным выше причинам, как метод первого выбора, в своей практики я его не использую.
Трансвагинальная гидролапароскопия — амбулаторный эндоскопический метод проверки проходимости маточных труб. Выполняется в комплеке с диагностической гистероскопией — трансвагинальная эндоскопия (Фертилоскопия). Неоспоримое достоинство Фертилоскопии — информативность. Она позволяет оценить проходимость маточных труб, анатомическое строение матки, яичников, выявить спаечный процесс, малые формы эндометриоза и т.д. Другими словами фертилоскопия позволяет оценить состояние всего полового тракта и сориентироваться в ситуации.
Недостатком считается риск ранения кишечника. Так же к недостаткам можно отнести малую доступность процедуры из-за высокой стоимости оборудования и крайне малого количества врачей владеющих техникой трансвагинальной эндоскопии. Единственное показание к фертилоскопии — бесплодие неясного генеза.
Стоимость радиоволнового лечения эрозии шейки матки
Стоимость радиоволнового лечения эрозии шейки матки может зависеть от особенностей клиники, от квалификации специалиста, который будет проводить процедуру, а также от размеров и сложности эрозивного процесса. Цену на терапию следует уточнять у представителей клиники, либо на приеме у специалиста.
Представляем вашему вниманию средние цены в медицинских учреждениях г. Киев:
- лечение эрозии шейки матки до 4 см² – 100-120 $
- лечение эрозии шейки матки до 4 см² ведущим специалистом клиники – 150 $
- консультация специалиста акушера гинеколога – около 15-20 $
- местное обезболивание при проведении процедуры – около 20 $
При выборе клиники для проведения радиоволнового лечения эрозии шейки матки следует учитывать следующие моменты:
- процедура терапии требует услуг высококвалифицированного специалиста;
- аппаратура для проведения лечения есть далеко не во всех медицинских учреждениях.
[]
Показания к замене катетера
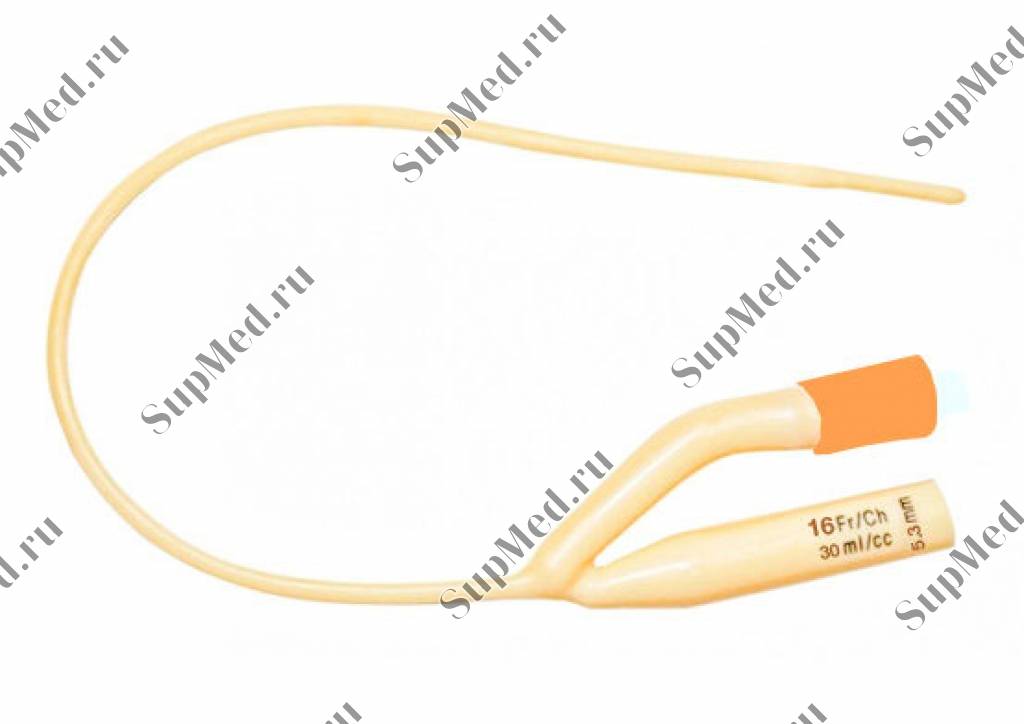
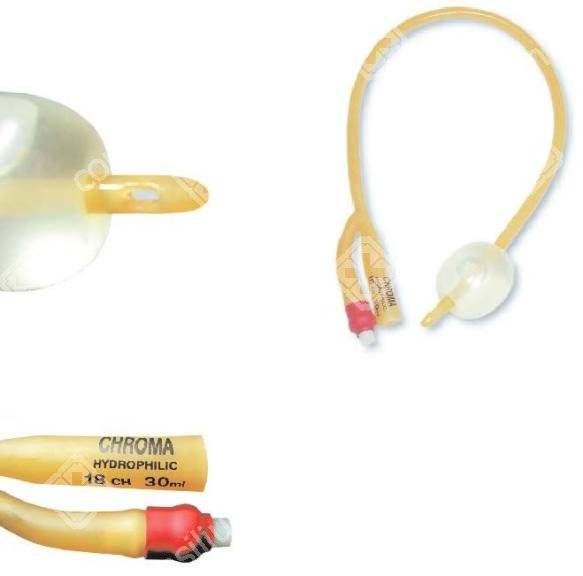
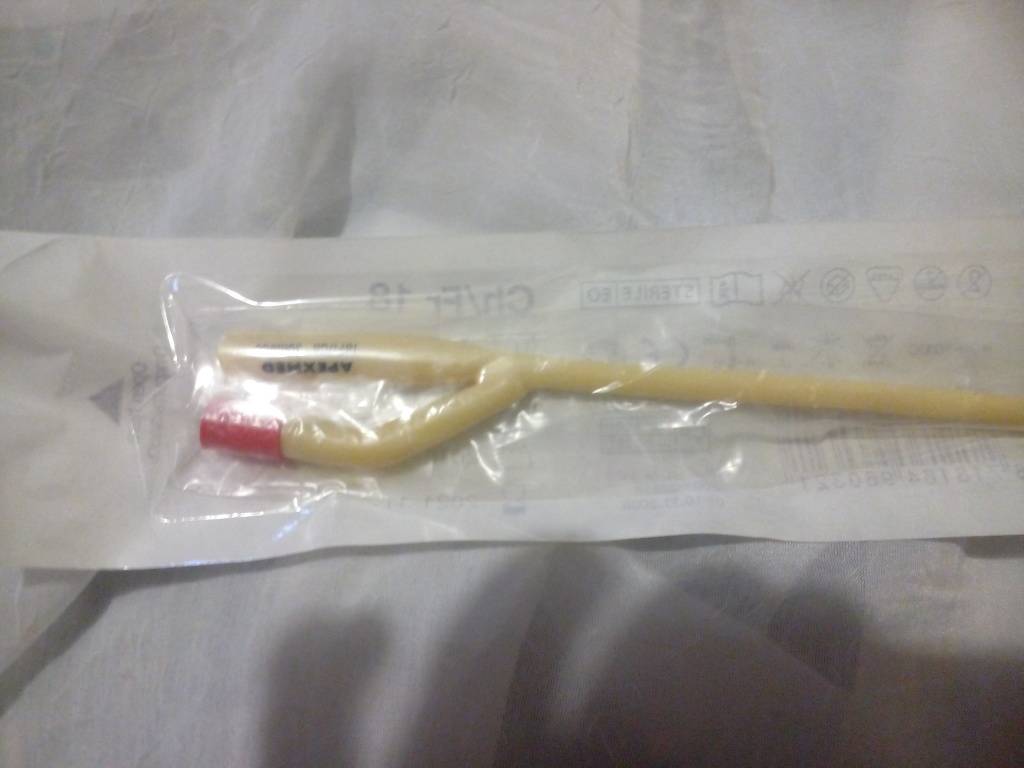
Замена урологического катетера на дому осуществляется в плановом порядке или при наличии определенных показаний. График замены составляется с учетом того, из какого материала он изготовлен:
- Латекс. Замену латексного катетера необходимо производить раз в неделю.
- Силикон. Силиконовый прибор меняется раз в месяц.
- Силиконовый с серебром. Замена производится через 90 дней после установки.
Процедуру должен проводить специально обученный медицинский работник – врач соответствующей специализации. Отсоединять устройство можно для его очередной обработки, замены или удаления мочи из мочеточника.
- боль и дискомфорт в нижней части живота;
- появление кровяных включений и белых хлопьев в выделяемой моче;
- из катетера вытекает моча;
- нарушен отток мочи из устройства;
- отек мочевого пузыря и протоков;
- травматическое повреждение половых органов;
- новообразования в области мочевого пузыря или уретры;
- в целях послеоперационной реабилитации.
Как подготовиться к операции
Цистотомия не требует сложной подготовки, иногда операцию проводят в экстренном виде, что вообще исключает какие либо предварительные мероприятия. В большинстве случаев хирургическое вмешательство ограничивается минимальным сбором нужных данных. Рекомендации по подготовке чаще всего основываются на общих показателях состояния больного, индивидуальных особенностях организма, характере и течении болезни.
Перед операцией пациенту назначаются лабораторные и инструментальные исследования:
- общий, биохимический анализ крови;
- рентген лёгких;
- определение качества свёртываемости крови;
- ультразвуковое исследование;
- анализ на группу и резус-фактор крови;
- анализ на ВИЧ, гепатиты, сифилис.
За 14 дней до операции необходимо прекратить прием разжижающих кровь препаратов, которые могут спровоцировать повышенную кровоточивость. Больные сахарным диабетом должны в обязательном порядке посетить эндокринолога, который скорректирует текущую терапию под сложившуюся ситуацию.
В некоторых случаях в качестве профилактики развития инфекции могут быть назначены антибиотики.
Перед цистостомией пациенту нужно максимально наполнить мочевой пузырь, выпив большое количество чистой, негазированной воды. Такие манипуляции помогут повысить эффективность пальпации и улучшить картинку при проведении УЗИ. Если цистостома устанавливается при задержке мочеиспускания, наполнять МП не надо.
Операция может проводиться как амбулаторно, так и в стационаре. Клиника «Ваше Здоровье» предлагает установить урологическое устройство в комфортных домашних условиях, без необходимости посещать медицинский центр.
Ответы на часто задаваемые вопросы по цистостоме:
- Вызов уролога на дом для замены цистостомы
- Забился урологический катетер
- Замена цистостомы на дому
- Засорилась цистостома
- Как правильно промыть цистостому?
- Как удалить цистостому?
- Какой врач поможет с цистостомой?
- Куда обратиться с цистостомой?
- Промывание цистостомы в домашних условиях
- Как подготовиться к приему уролога?
- Как провериться на урологические заболевания?
- Какие анализы можно сдать у уролога?
- Какие болезни лечит уролог?
- С какими симптомами следует обратиться к урологу?
- Какую диагностику может проводить уролог в вашей клинике?
- Как вызвать уролога на дом?
Противопоказания к радиоволновому лечению эрозии шейки матки
Конечно, как и любой терапевтический метод, радиоволновое лечение шейки матки имеет ряд противопоказаний:
- период менструации, а также любые кровотечения неустановленного происхождения;
- острая или обостренная стадия воспалительного процесса в половой сфере (воспаление матки, придатков, наружных и внутренних половых органов). Процедуру можно проводить вне стадии обострения;
- острая инфекция не гинекологического профиля, влекущая за собой снижение иммунитета (грипп и прочие вирусные инфекции, синусит, воспалительные процессы мочевыделительных путей), а также состояния лихорадки;
- беременность вне зависимости от срока;
- нарушения свертывающей системы крови;
- декомпенсированный сахарный диабет;
- расстройства психики (припадочные состояния, шизофрения);
- наличие у пациентки кардиостимулятора и маточной спирали.
Не входят в перечень противопоказаний следующие состояния:
- состояние после кесарева сечения;
- носительство вируса папилломы;
- оперативное лечение щитовидки;
- период лактации.
Радиоволны не оказывают влияния на лактацию, а грудное молоко не меняет своих качественных характеристик, поэтому во время терапии прерывать вскармливание не обязательно.
Реабилитационный период
После применения радиоволнового лечения реабилитация протекает относительно быстро, если у пациентки не появились сопутствующие заболевания половой сферы – например, вагинит, молочница, дисбактериоз влагалища. Если у женщины был идентифицирован папилломавирус, то ей потребуется дополнительный курс лечения противовирусными препаратами.
Во время затягивания раны могут появиться прозрачные, коричневатые или розовые выделения. Через несколько недель может наблюдаться отхождение корочек. В начале третьей недели после процедуры рекомендуется посетить врача для профилактического осмотра: доктор должен проконтролировать процесс затягивания раневой поверхности.
В редких случаях пациентку могут беспокоить незначительные боли в нижней части живота. При необходимости разрешается прием таких препаратов, как Ибупрофен (ни в коем случае не аспирин). Использование антибиотиков и гормональных препаратов в этом периоде нецелесообразно.
Не менее месяца после процедуры следует придерживаться рекомендаций врача относительно реабилитационного периода. Если пациентка заметила повышение температуры, либо возникло сильное кровотечение, сопровождающееся болями – необходимо срочно обратиться к доктору.
Полная регенерация эпителиальной шеечной ткани происходит по-разному, в зависимости от масштаба вмешательства:
- после точечного воздействия период заживления составляет от 5 до 7 дней;
- после радиоволновой эксцизии и конизации период может удлиниться до 30-40 дней.