Симптомы овуляции
Выход яйцеклетки из яичника сопровождается изменением гормонального фона. Поэтому у овуляции есть симптомы, которые можно заметить при внимательном наблюдении за собой.
- Изменение характера влагалищной слизи. На протяжении всего цикла слизь густая и тягучая. Она образует пробку в цервикальном канале, защищая от проникновения инфекции. Но при созревании яйцеклетки начинает активно вырабатываться гормон эстрадиол. Он делает слизь жидкой. Поэтому выделения при овуляции, то есть примерно в середине цикла, на 2-3 дня становятся обильными и жидкими.
- Следующий признак овуляции есть не у всех женщин. Это боли в низу живота, возникающие примерно в середине цикла. Боль тянущая, неинтенсивная, появляется справа или слева — в зависимости от того, в каком яичнике зреет фолликул с яйцеклеткой.
- Повышенная чувствительность груди и сосков. Эти ощущения также связаны с гормональной перестройкой.
- Обострение обоняния. Некоторые женщины перед овуляцией более восприимчивы к запахам. Это физиологическое явление — женщина, способная к зачатию, по запаху способна найти партнера.
- Усиление полового влечения. Это физиологический процесс, ведь в период овуляции наиболее высока вероятность зачатия.
Указанные симптомы неспецифичны и не могут служить достоверным критерием овуляции.
Гормон эстрадиол – что это такое?
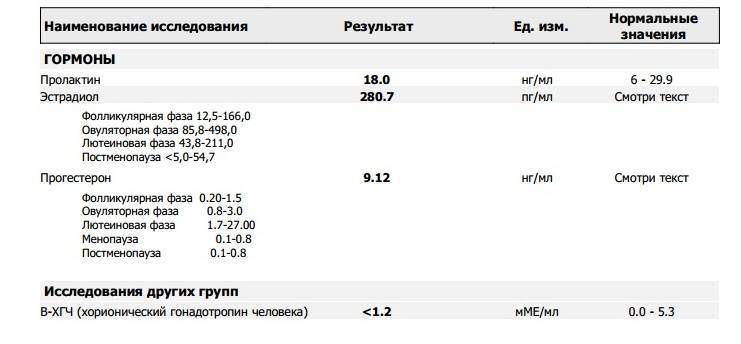
Эстрадиол продуцируется гранулезными клетками фолликулов, созревающих в яичниках, а также корой надпочечников и жировой тканью. От его содержания в организме женщины зависит правильность функционирования репродуктивных органов и вероятность зачатия при проведении ЭКО.
Стероидный гормон влияет на работу органов, в которых содержатся чувствительные к нему рецепторы. К числу органов-мишеней гормонов из группы эстрогенов относятся:
- матка;
- вульва;
- грудные железы;
- влагалище;
- фаллопиевы трубы (яйцевод).
Содержание гормона определяется периодом гестации или фазой менструального цикла. Во время внутриутробного развития плода его концентрация увеличивается, при этом максимальное содержание эстрадиола достигается в предродовой период.
Стероидный гормон принимает участие в обеспечении нормального родоразрешения за счет регуляции скорости свертывания крови, а также тонуса кровеносных сосудов в тканях родового канала.
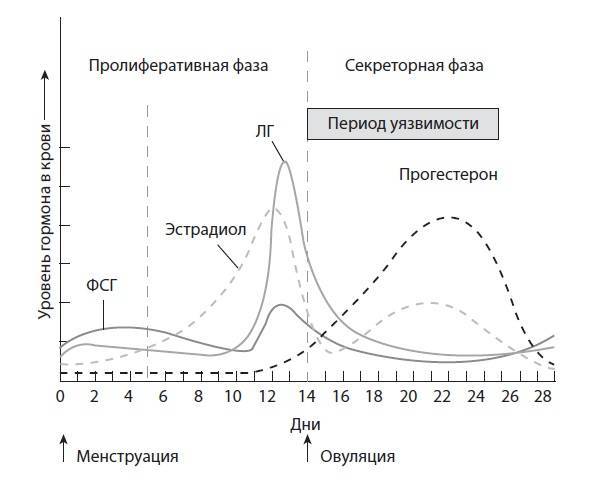
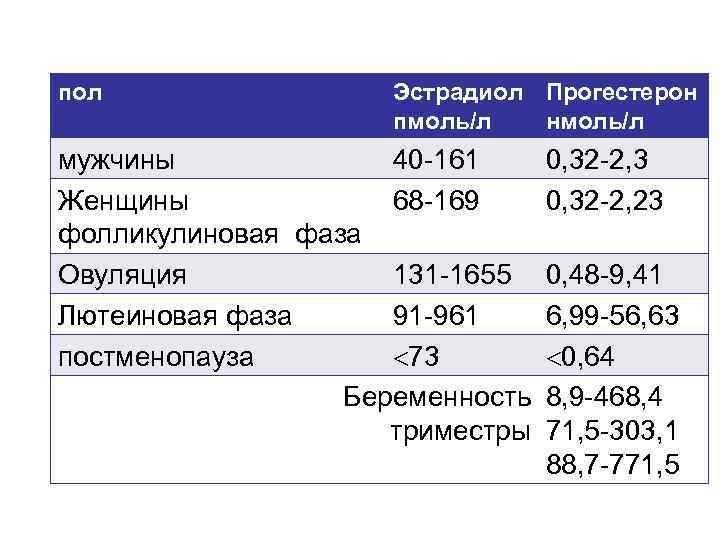
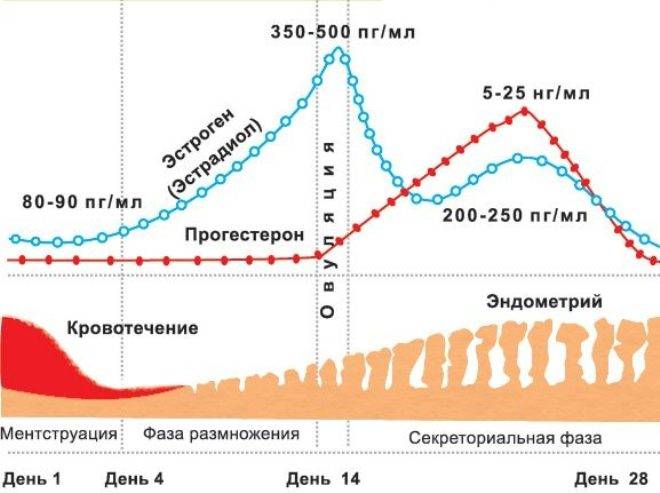
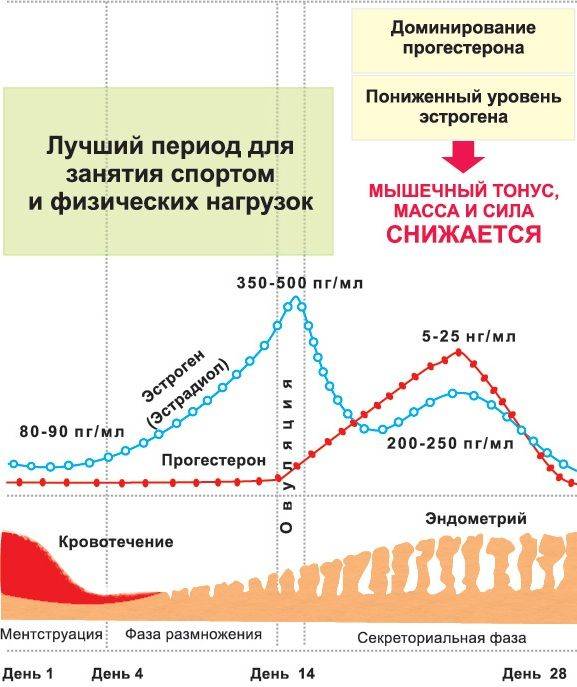
У женщин, планирующих беременность, концентрация эстрогенов регулируется лютеинизирующим и фолликулостимулирующим гормонами. В период между 1 и 14 днями менструального цикла содержание эстрадиола в сыворотке крови повышается и достигает предельного значения во время овуляции.
Как рассчитать овуляцию
Рассчитать овуляцию для зачатия по дням можно в том случае, если у женщины четкий, регулярный менструальный цикл. Первая фаза цикла колеблется по продолжительности, а вторая всегда составляет 14 дней. Поэтому для вычисления дня овуляции нужно из длины цикла вычесть 14 дней.
Если у женщины цикл всегда составляет 28 дней, то яйцеклетка вероятнее всего будет выходить из яичника на 14-й день, то есть примерно в середине цикла. Если цикл составляет 26 дней, то овуляция скорее всего придется на 12-й день. При цикле длиной 30 дней овулировать женщина будет примерноо на 16-й день, но все индивидуально.
При нестабильном цикле рассчитать день овуляции сложнее. В этом случае нужно брать несколько циклов и высчитывать среднюю продолжительность. От этой цифры отнимать 14 дней, но результат все же будет приблизительным.
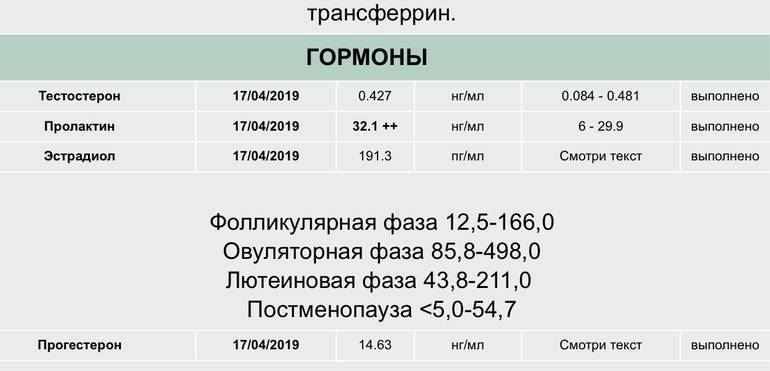
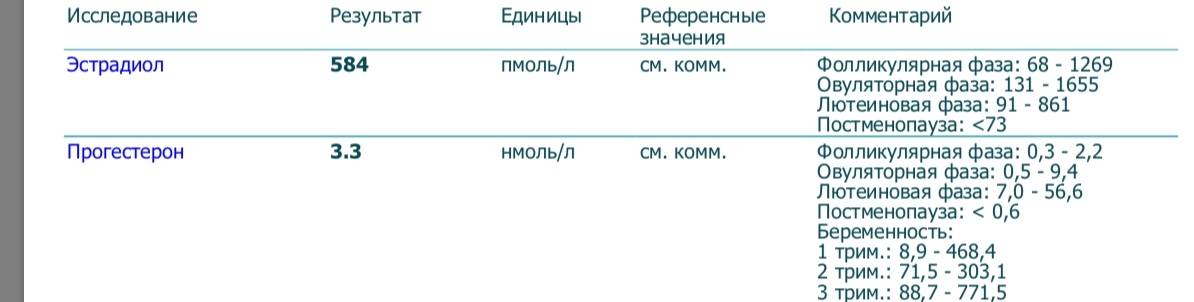
Эстрадиол и овуляторная фаза
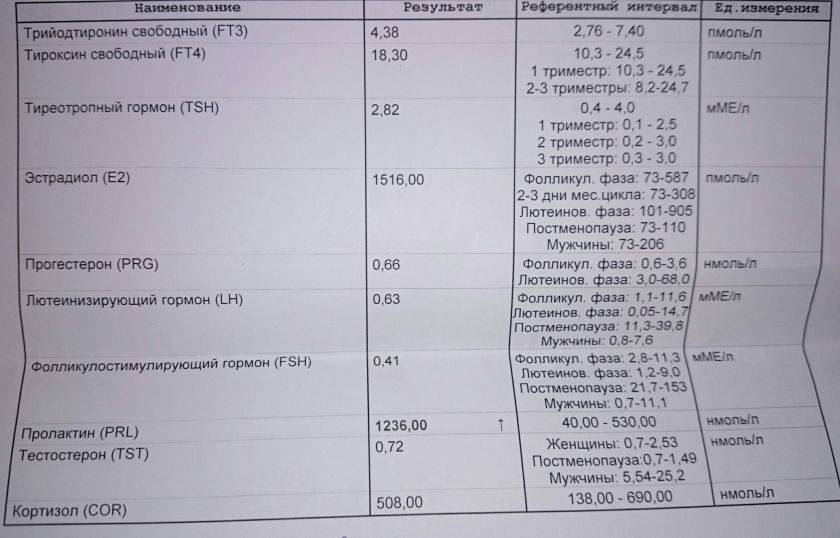
В овуляторном пике (с 10 по 13 день) в организме пациенток количество эстрадиола должно присутствовать в следующем диапазоне: от 131 до 1655 пмоль/л. Если показатель данного гормона будет ниже или выше нормы, то это станет причиной развития различных отклонений. Превышение эстрадиола чаще всего наблюдается при следующих патологиях:
- тяжелые заболевания печени, щитовидной железы;
- нарушение обмена веществ, сопровождающееся ожирением;
- опухоли (эстрогенпродуцирующие) матки и яичников, эндометриоз;
- кисты яичников (в том числе фолликулярные);
- прием некоторых медицинских и противозачаточных препаратов также может привести к повышению эстрадиола в крови.
Недостаток эстрадиола свидетельствует о сильных физических нагрузках, психо-эмоциональном истощении, стремительном снижении веса, злоупотреблении вредными привычками, неправильном питании и т. д. При хронических заболеваниях половой системы и нарушении репродуктивной функции показатель гормона также может быть значительно ниже нормы.
Какую роль играет эстрадиол при проведении ЭКО?
Процедура ЭКО предусматривает стимуляцию гиперовуляции, благодаря которой удается за один менструальный цикл получить не один, а несколько доминантных фолликулов. Извлеченные из организма женщины ооциты оплодотворяются спермиями в условиях пробирки, после чего полученные эмбрионы культивируются в питательной среде в течение 3 или 5 суток.
Перед проведением ЭКО специалисты определяют период, во время которого уровень эстрадиола в организме достигает максимума. В репродуктологии он носит название имплантационного окна, так как вероятность зачатия именно в этот период максимальна.
Норма эстрадиола при ЭКО – один из достоверных признаков гиперстимуляции женских половых желез. Анализ на содержание гормона проводится до подсаживания бластоцисты в полость матки. Таким образом удается отследить динамику увеличения или снижения его концентрации в плазме крови будущей матери.
Норма эстрадиола после проведения ЭКО:
Период гестации в неделях | Усредненное значение эстрадиола в пг/мл |
|---|---|
2 | 305 |
4 | 530 |
6 | 1270 |
8 | 1566 |
10 | 1970 |
12 | 2700 |
14 | 3530 |
16 | 5800 |
18 | 6150 |
20 | 8530 |
22 | 9860 |
24 | 12110 |
26 | 12490 |
28 | 13060 |
30 | 13670 |
32 | 14065 |
34 | 16240 |
36 | 18240 |
38 | 18965 |
40 | 20250 |
Норма эстрадиола при ЭКО сигнализирует об успешности проведения экстракорпорального оплодотворения. Если гормон остается на том же уровне, что и до беременности и постепенно начинает расти, это значит, что имплантация эмбрионов прошла успешно.
Содержание эстрогена после ЭКО постоянно контролируется, благодаря чему удается следить за особенностями внутриутробного развития плода. Эстрадиол способствует формированию скелета ребенка и обеспечивает нормальное функционирование плаценты. Его концентрация увеличивается после переноса эмбриона, благодаря чему создаются условия для благоприятной беременности и родовой деятельности.
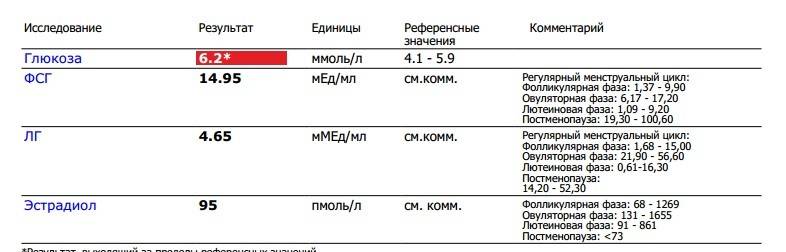
Высокий ФСГ у женщин
Повышение уровня фолликулостимулирующего гормона иногда регистрируется у женщин, страдающих опухолью гипофиза. Кроме того, уровень ФСГ повышен при эндометроидных кистах, функциональных нарушениях женских половых желез, воздействии рентгеновского излучения и злоупотреблении женщиной спиртными напитками.
Одной из причин повышения концентрации ФСГ у женщин является также климактерический период, что считается нормой.
Высокий ФСГ может проявляться следующими симптомами:
- бесплодием (невозможностью зачать ребенка либо выносить его);
- отсутствием овуляции;
- нарушением менструального цикла (отсутствием менструации);
- дисфункциональными маточными кровотечениями (в межменструальный период);
- преждевременным половым созреванием либо, наоборот, задержкой полового развития;
- задержкой роста;
- снижением полового влечения;
- синдромом поликистозных яичников;
- эндометриозом.
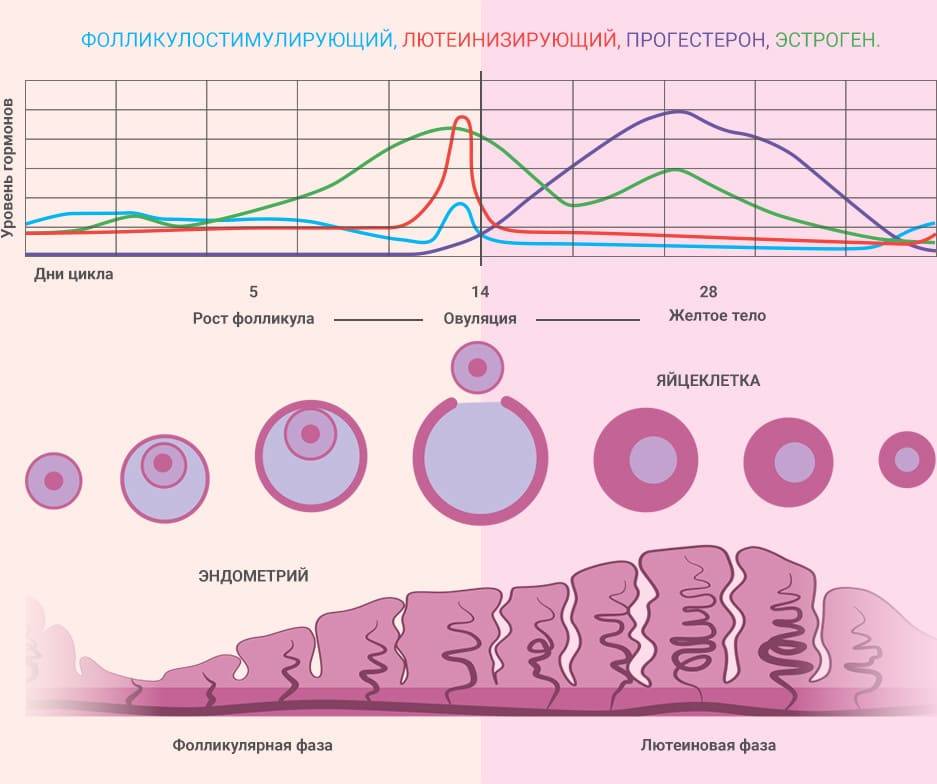
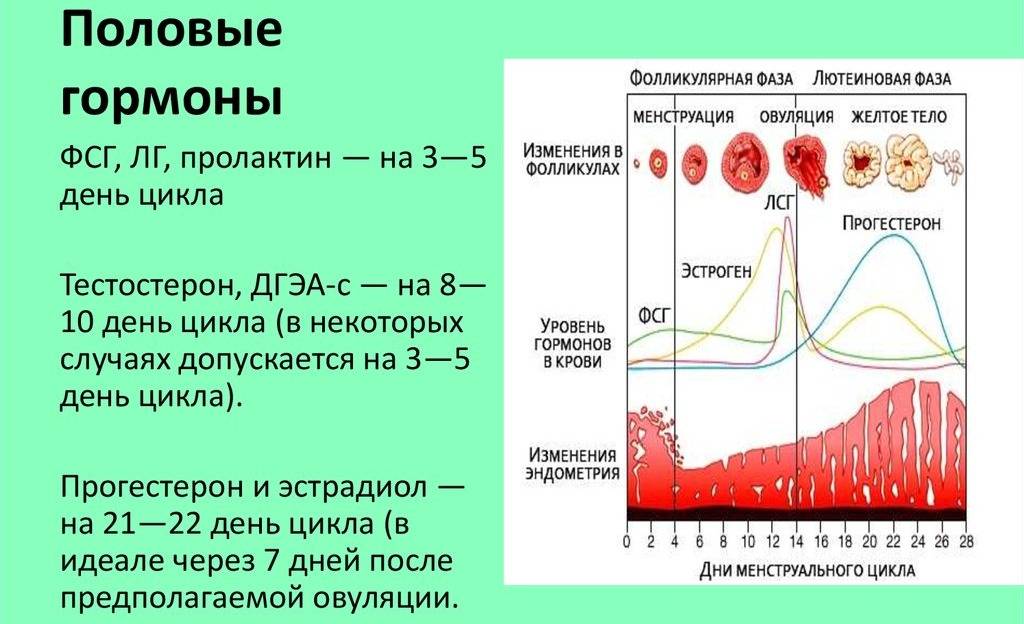
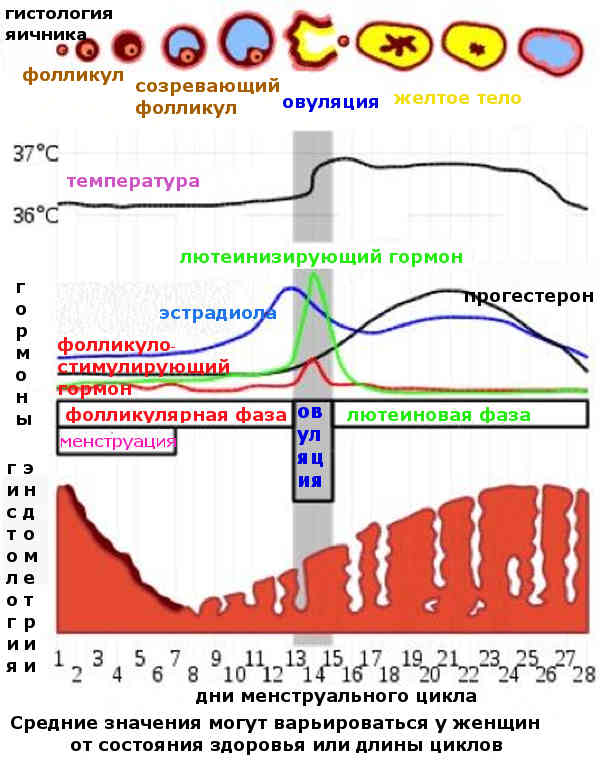
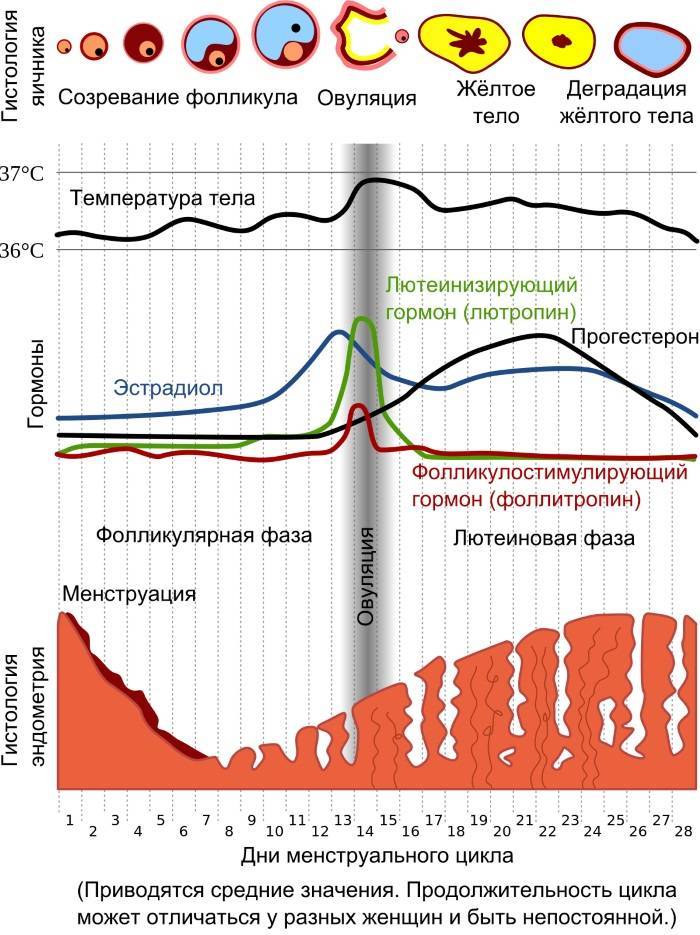
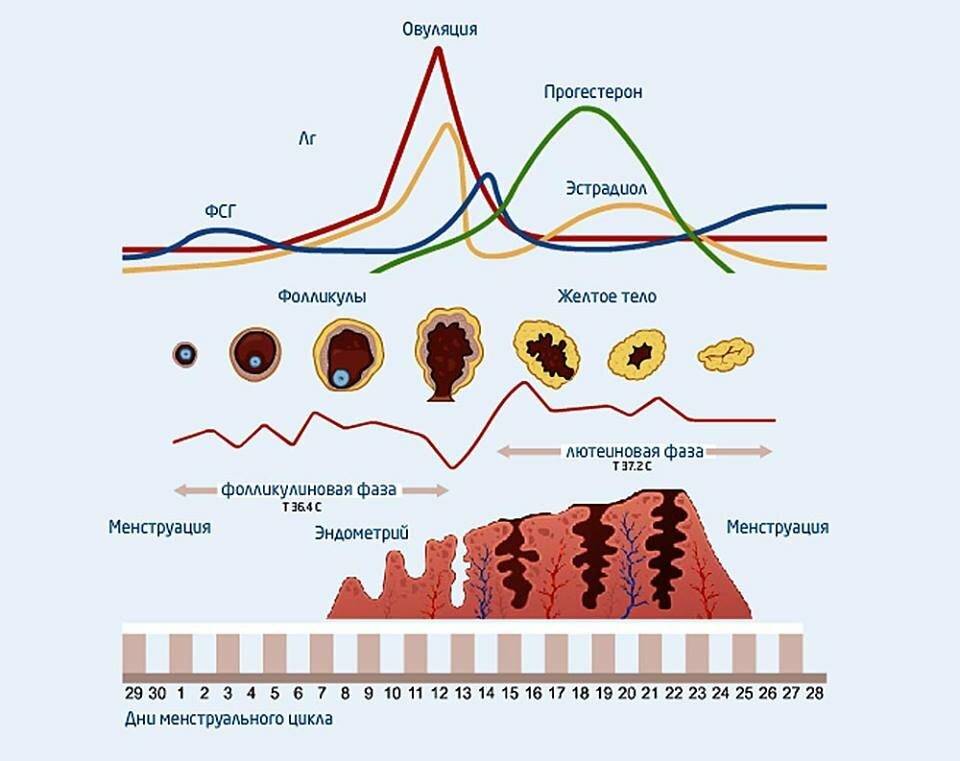
Фолликулярная фаза менструального цикла
Фолликулярная фаза названа так потому, что в этот период начинают развиваться несколько фолликулов. Чтобы наступила фолликулярная фаза, гипофиз выделяет ФСГ-гормон.
Примерно на 6–7-й день фолликулярной фазы выделяется один фолликул, который продолжает расти и развиваться. Примерно в течение двух недель в нем зреет яйцеклетка, которую должен оплодотворить сперматозоид.
С начала фолликулярной фазы и до овуляционной количество эстрогенов постепенно увеличивается. Заканчивается фолликулярная фаза. Если у женщин с первого дня месячных до начала следующей менструации проходит 28 дней, то фолликулярная фаза длится 14 дней. Если менструальный период длиннее, то и фолликулярная фаза цикла наступает позже.
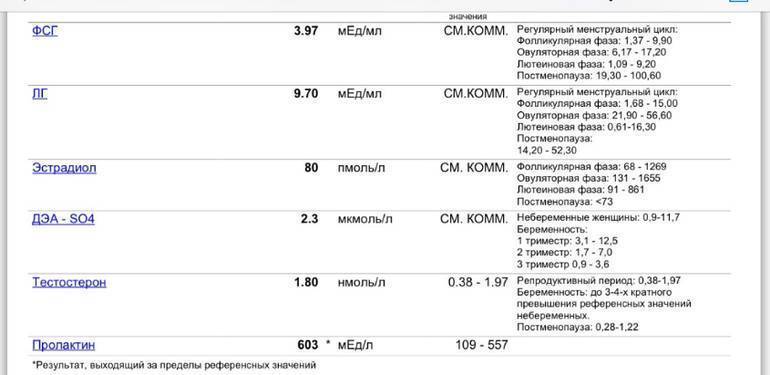
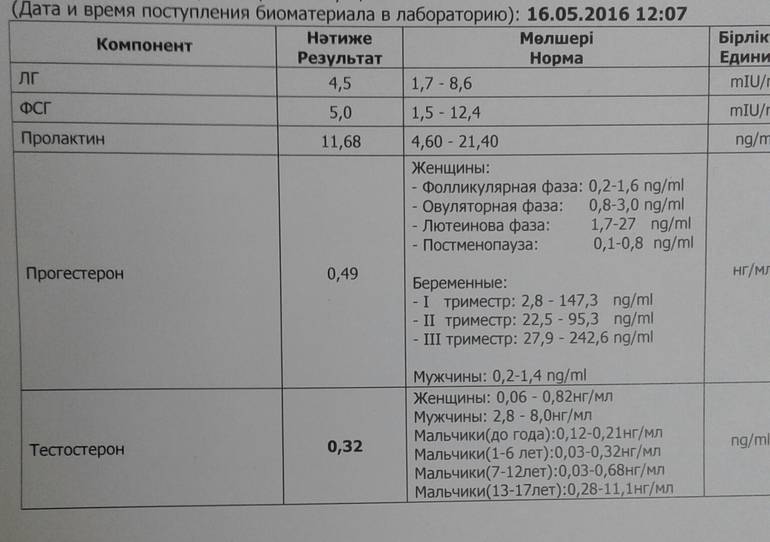
ФСГ: норма
В лабораториях гормоны ЛГ и ФСГ измеряют в международных единицах на литр. Сдавать анализ на ФСГ, пролактин, ЛГ и другие гормоны нужно натощак. Анализ на фолликулостимулирующий гормон сдают на 3–5-й день цикла (период фолликулярной фазы).
Норма у женщин
Норма ФСГ у женщин на протяжении всего менструального цикла меняется:
фолликулярная фаза цикла — 2,8–11,3 мЕд/л;
овуляторная фаза цикла — 5,8–21 мЕд/л;
лютеиновая фаза цикла — 1,2–9 мЕд/л.
Норма у мужчин
Нормальный уровень ФСГ у мужчин должен быть в пределах 1,37–13,58 мЕд/л. При сниженном уровне ФСГ у ребенка может быть замедлено половое созревание.
Если анализ показывает недостаточное количество этого гормона у женщины, могут наблюдаться следующие симптомы:
- скудные месячные;
- отсутствие овуляции;
- бесплодие;
- атрофия молочных желез и половых органов.
Причинами сниженного уровня ФСГ у женщин могут быть ожирение и синдром поликистозных яичников, а также нарушения в работе гипоталамуса.
Низкий ФСГ у мужчин указывает на:
- импотенцию;
- отсутствие сперматозоидов в сперме;
- атрофию яичек.
У мужчин низкий уровень этого гормона может быть вследствие недостаточной функции гипофиза.
При низком уровне ФСГ как у мужчин, так и у женщин отмечают сниженное половое влечение, уменьшение роста волос на теле (вторичных половых признаков), морщинистую кожу.
Высокий ФСГ
Когда повышен ФСГ, у женщин могут:
- происходить маточные кровотечения, не связанные с менструациями;
- отсутствовать месячные.
Повышенный ФСГ — норма у женщин в период менопаузы.
Причины:
- недостаточность функции яичников;
- опухоль гипофиза;
- алкоголизм;
- эндометриоидные кисты;
- воздействие рентгеновских лучей.
У мужчины может быть повышен ФСГ при:
- нарушенной работе половых желез (в том числе воспалении яичек);
- увеличенном количестве мужских гормонов;
- рентгеновском облучении;
- почечной недостаточности;
- алкоголизме;
- опухоли гипофиза;
- приеме некоторых лекарственных препаратов.
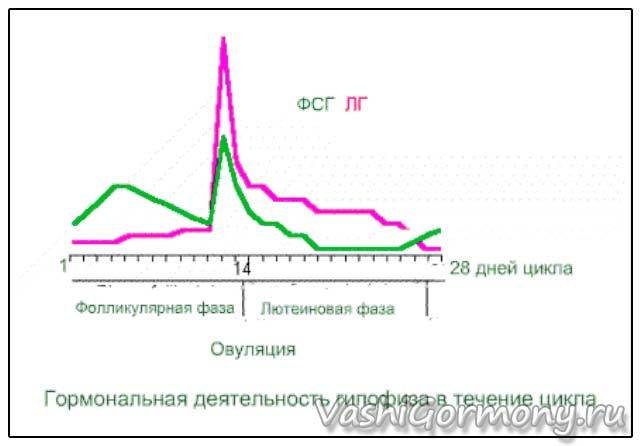
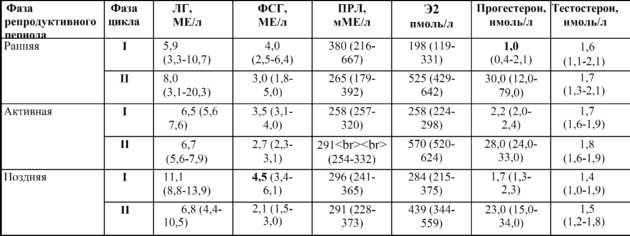
Соотношение ЛГ и ФСГ и фазы менструального цикла
Репродуктивная функция половых органов находится в прямой зависимости от гормонов гипофиза. Нормальное соотношение ФСГ и ЛГ является основным условием для развития полноценной яйцеклетки и сперматозоида, появления овуляции и желтого тела у женщин. Без этих процессов невозможно наступление беременности.
В норме после рождения фиксируют высокий уровень ФСГ и ЛГ, которые постепенно снижаются, увеличение концентрации гормонов регистрируется с 8-9 лет до полового созревания, в этот период они способствуют формированию вторичных половых признаков и обеспечивают правильное развитие половых органов. После наступления полового созревания у мальчиков концентрация гормонов стабилизируется и сохраняется примерно на одном уровне, обеспечивая необходимые условия для формирования сперматозоидов. Но показатели гормонов в женском организме подвержены колебаниям в течение всей жизни, а также на протяжении менструального цикла, который делится на определенные фазы.
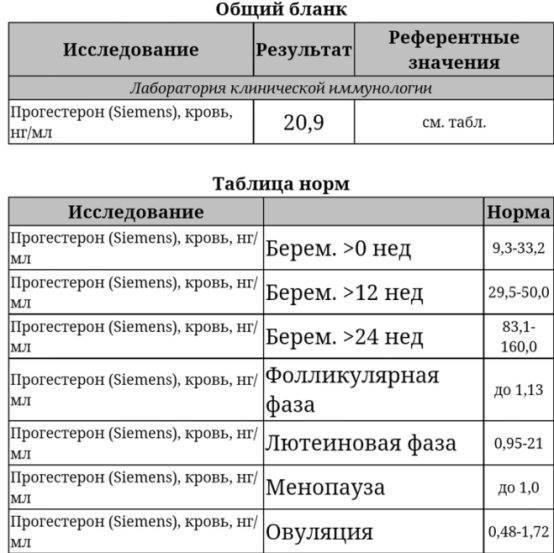
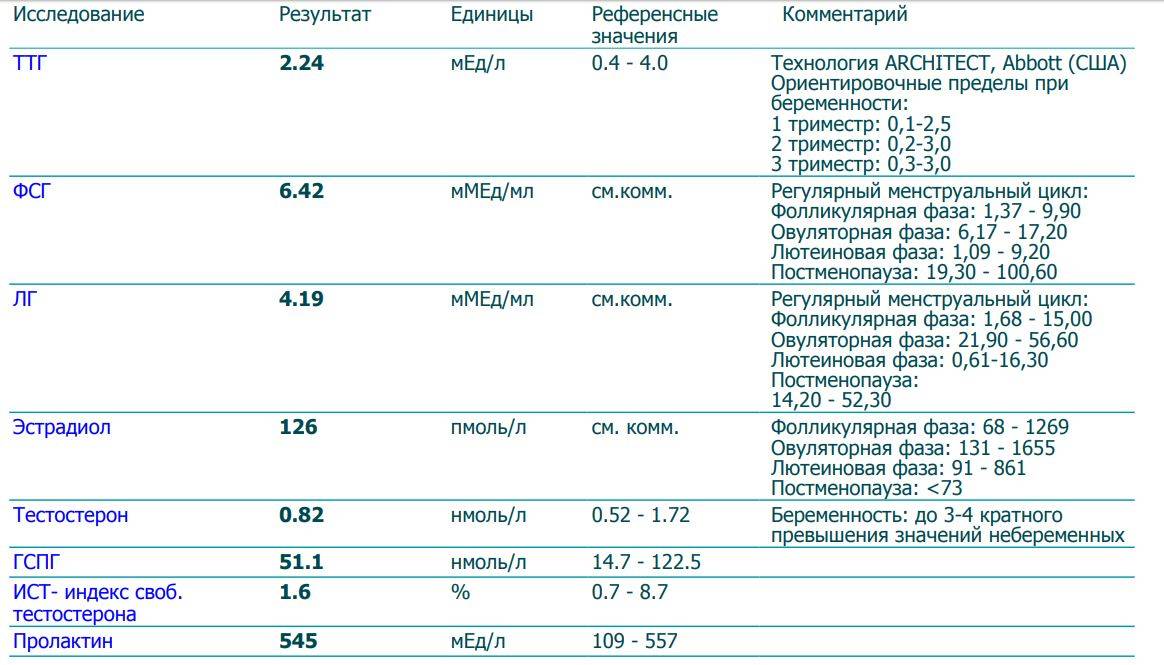
В фолликулярной фазе цикла отмечают постепенное повышение ФСГ (его уровень составляет 3,5-12,5 мМЕ/мл), который обеспечивает созревание доминантного фолликула и синтез эстрогенов. Концентрация ЛГ в крови равна 1,8-2,7 мМЕ/мл. Как только в клетках накопился достаточный уровень эстрогенов, они выбрасываются в кровь, что подает сигнал в центральные эндокринные железы и возникает резкое увеличение концентрации ЛГ, превышающее первоначальное значение в 10 раз (до 19,5-115 мМЕ/мл). Стоит отметить, что в это время наблюдается высокий уровень ФСГ (4,5-21 мМЕ/мл). Все это способствует выходу яйцеклетки из созревшего фолликула – возникает овуляция и начинается овуляторная фаза, которая длится несколько дней.
Затем начинается лютеиновая фаза. Постепенно уровень ФСГ снижается до 1,5-7,5 мМЕ/мл, так как он не несет большой роли. Концентрация ЛГ также снижается до 0,6-16 мМЕ/мл, но он преобладает над фолликулостимулирующим гормоном, так как в этой фазе он обеспечивает формирование желтого тела, необходимого для подготовки женщины к наступлению будущей беременности: продуцируется прогестерон, создающий оптимальные условия для развития эмбриона. Если эмбрион успешно имплантировался в эндометрий, то функциональность желтого тела поддерживается дальше, но если он отторгнулся или оплодотворения не было, то желтое тело атрофируется, в крови вновь возрастет уровень ФСГ и цикл повторяется вновь.
Повышение ЛГ и ФСГ в различные периоды развития и в фазы менструального цикла, их понижение или изменение соотношения сигнализирует о нарушении работы половой системы и развитии серьезных патологических состояний.
«Мужские» половые гормоны
Расширенная диагностика гормональных нарушений предполагает оценку все показатели в комплексе, не только тестостерон или 17-ОН-прогестерон.Тестостерон – основной андрогенный гормон. У женщин он образуется в результате периферической трансформации, а также в яичниках и коре надпочечников. Андростендион – гормон-предшественник тестостерона и эстрона со слабой андрогенной активностью. Андростендион продуцируется как в надпочечниках, так и в яичниках. 17-ОН-прогестерон – стероид, синтезирующийся в надпочечниках, яичниках и плаценте.Дегидроэпиандростерон-сульфат вырабатывается в коре надпочечников, поэтому используется для определения источника гиперандрогении. SHBG и альбумин – белки, связывающие половые стероиды. Используются для точного расчета индексов, свободного и биодоступного тестостерона. Кортизол – стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.Если есть повышенный рост волос (гирсутизм), причиной может быть также не только повышенный уровень свободного тестостерона, но и высокая активность 5-альфа-редуказы в коже (фермента волосяных фолликулов, превращающего тестостерон в гораздо более активный дигидротестостерон).Активность 5-альфаредуктазы в организме точнее всего определяется анализом на андростандиол-глюкуронид – продукт превращения андрогенов в организме, главным источником которого является дигидротестостерон кожи.
Виды нарушений менструального цикла
Все виды нарушений менструального цикла зависят от увеличения или уменьшения объема выделяемой крови, изменений в регулярности цикла и чувства болезненности при менструации.
Поэтому можно выделить следующие виды нарушений:
- гипоменструальный синдром — уменьшение менструаций в силу внешних причин;
- олигоменорея — короткое время (2 дня) проявления месячных;
- аменорея — период, когда месячный цикл отсутствует в течение полугода;
- опсоменорея — нарушение, при котором промежуток между циклами больше 5-8 недель;
- гипоменорея — малый объем крови во время месячных;
- спаниоменорея — менструации проходят всего 2-4 раза в год.
Следующее отклонение — это меноррагия, которое проявляется обильными выделениями. Встречаются ее разные формы:
- гиперменорея — большой объем кровопотери в рамках одной менструации;
- пройоменорея — «месячные» проходят часто, примерно через каждые 2 недели;
- полименоррея — длительное и обильное количество выделений во время месячных.
Среди других видов отклонений встречаются:
- метроррагия — кровотечения, проходящие вне цикла и без отторжения эндометрия;
- альгодисменорея — менструации, сопровождающиеся болью;
- межменструальные кровотечения — кровопотери вне цикла;
- кровотечения в менопаузе — потеря крови у возрастных женщин спустя год или больше после климакса.

1
МРТ головного мозга
2
Лабораторная диагностика
3
УЗИ органов малого таза
Методы и способы определения овуляции
Методами определения овуляции служат:
- ультразвуковое исследование яичников;
- определение уровня лютеинизирующего гормона в крови и моче;
- метод измерения базальной температуры;
- календарный метод.
Ультразвуковое исследование яичников для определения овуляторного периода проводится трижды на протяжении цикла. В первой фазе оно показывает, как растет доминантный фолликул — тот, где созревает яйцеклетка. После овуляции в яичнике будет видно желтое тело — лопнувший фолликул. В полости малого таза появляется небольшое количество жидкости. Если беременность не наступает, то УЗИ покажет уменьшение желтого тела к концу второй фазы.