Лечение сепсиса у детей
ВАЖНО! Лечение проводится только в условиях стационара!
Лечение сепсиса комплексное, включает массивную антибактериальную или противогрибковую терапию, дезинтоксикационную терапию. Должно проводиться в условиях отделения интенсивной терапии. В некоторых случаях может потребоваться переливание компонентов крови.
Прогноз при любой форме данного заболевания всегда серьезен. Чем раньше начато лечение, тем выше вероятность полного выздоровления. Сложность диагностики и лечения инфекции заключается в наличии большого количества стертых форм, когда клиническая картина не столь яркая.
Поэтому при лечении применяются антибактериальные препараты широкого спектра действия. Кроме того, в состав комплексной терапии могут быть включены и противовирусные и иммуномодулирующие препараты. Препарат ВИФЕРОН Свечи разрешен для применения у детей с первых дней жизни, в том числе недоношенным малышам. При комплексной терапии сепсиса рекомендуемая доза для новорожденных детей, в том числе недоношенных с гестационным возрастом более 34 недель ВИФЕРОН 150000 МЕ ежедневно по 1 суппозиторию 2 раза в сутки через 12 ч. Курс лечения – 5 суток.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель рекомендовано применение препарата ВИФЕРОН 150000 МЕ ежедневно по 1 суппозиторию 3 раза в сутки через 8 ч. Курс лечения – 5 суток.
Рекомендуемое количество курсов при сепсисе – 2-3 курса.
Благодаря своему уникальному составу, препарат Виферон помогает не только поддержать иммунную систему пациента и блокировать размножение вирусов, но и снизить дозу антибактериальных препаратов и уменьшить интоксикацию организма.
2.Причины и факторы риска
Бактериальные инфекции являются самой частой причиной сепсиса. Но сепсис может развиться и из-за других инфекций. Инфекция может начаться в любом месте – там, где бактерии или другие инфекционные агенты могут попасть в организм. Заражение крови может стать как результатом безобидной, на первый взгляд, царапины, так и следствием серьезной медицинской проблемы – аппендицита, пневмонии, менингита или инфекции мочевыводящих путей. Сепсис может появиться при инфекциях костей – остеомиелите.
Теоретически сепсис может развитья у любого человека. Но часть людей подвергается повышенному риску развития сепсиса. Среди них:
- Люди, чья иммунная система плохо функционирует из-за таких заболеваний, как ВИЧ/СПИД или рак. В эту же группу входят пациенты, для лечения которых используются наркотические препараты, подавляющие иммунную систему (например, для предотвращения отторжения пересаженных органов).
- Младенцы.
- Пожилые люди, особенно если у них есть проблемы со здоровьем.
- Госпитализированные в стационар пациенты, в том числе, которым делались инвазивные медицинские процедуры. По статистике, распространенными зонами первичной инфекции при сепсисе являются хирургические разрезы, мочевые катетеры и пролежни.
- Пациенты с сахарным диабетом.
Современные принципы лечения
Лечение синдрома полиорганной недостаточности всегда носит комплексный характер. Им занимаются анестезиологи-реаниматологи в отделении реанимации и интенсивной терапии, но оно также требует участия и других врачей-специалистов.
Основные направления лечения пациентов с полиорганной недостаточностью:
- Борьба с заболеванием, ставшим причиной СПОН. Для этого нужно быстро провести точную диагностику.
- Антибактериальная терапия.
- Дезинтоксикационная терапия.
- Переливание кровекомпонентов.
- Инфузионная терапия, вазоактивные препараты.
- Плазмаферез, гемодиализ.
- Искусственная вентиляция легких в режиме положительного давления в конце выдоха.
- Коррекция свертываемости крови, водно-электролитного баланса.
- Полноценное, сбалансированное, высококалорийное питание, в том числе через зонд, парентеральное (внутривенное).
- Лечение, направленное на коррекцию сердечной функции.
- Хирургическое лечение: удаление органов с обширным гнойным процессом и при некрозе (гибели тканей), устранение кишечной непроходимости и др.
Врач составляет программу лечения в зависимости от того, поражение каких органов выступает на первый план, какие функции пострадали в первую очередь
Важно регулярно мониторировать жизненные функции, показатели обмена веществ, оксигенации тканей, водно-электролитного баланса, уровень глюкозы в крови. Врач должен корректировать схему лечения, чтобы максимально быстро добиться целевых показателей и в дальнейшем поддерживать их
В клинике Медицина 24/7 для этого есть всё необходимое.
Симптомы
Совокупность проявлений болезни бывает очевидна для врачей, но клиника подобной формы может быть незаметна для матери, поэтому необходимо, чтобы первые дни жизни младенца его наблюдал врач.
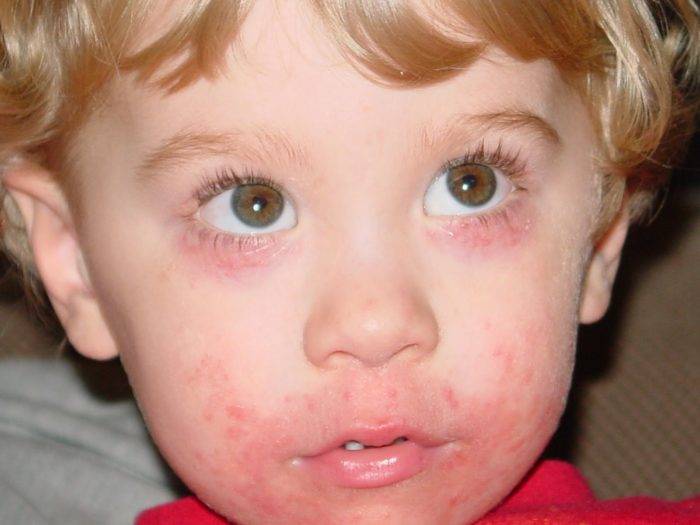
К симптомам сепсиса относятся:
- повышение температуры тела доношенного ребенка , 40-41 градус C, у недоношенных отмечается понижение температуры до 35 градусов и ниже,
- тяжелое состояние новорожденного,
- беспокойное состояние младенца с резкими перепадами от вялости до непрекращающегося плача,
- младенец стонет,
- бледная кожа с грязно-серым оттенком,
- подкожные кровоизлияния,
- заостренные черты лица,
- возникновение отеков рук и ног до полного отека тела,
- кровотечения, также спонтанного характера,
- рвота, частые срыгивания,
- учащенное дыхание и сердцебиение, неритмичные,
- повышенное артериальное давление, которое резко снижается,
- увеличенный живот,
- отказ от кормления,
- резкий спад веса,
- наличие во рту ребенка язвочек,
- задержка мочевыделений и стула.
Осложнения сепсиса
| Осложнение | Описание |
| Септический шок | Наиболее тяжелое осложнение сепсиса. Нарушается работа всех органов, обмен веществ, кровоток. Наиболее высок риск развития септического шока у пожилых лиц, больных с ослабленным иммунитетом. До половины всех пациентов с этим осложнением погибает.Симптомы септического шока:
Если больному в состоянии септического шока не будет срочно оказана врачебная помощь – он погибнет. |
| Снижение массы тела, истощение | Статистика показывает, что каждый четвертый больной сепсисом теряет около 20% массы. |
| Кровотечения | В результате поражения сосудов при сепсисе могут развиваться внутренние кровотечения в разных органах, например, в желудке. Состояние больного ухудшается, появляется бледность, слабость. |
| Тромбофлебит | Тромбофлебит – это воспаление венозной стенки с образованием на ней тромбов.Симптомы:
|
| Тромбоэмболия легочной артерии | Чаще всего является осложнением тромбофлебита. При тромбоэмболии кусок тромба отрывается, попадает с током крови в сердце, а затем в легочные сосуды. Достигая достаточно мелкого сосуда, тромб перекрывает его.Симптомы:
Течение тромбоэмболии легочной артерии может быть разным. Иногда она не сопровождается практически никакими симптомами, а иногда быстро приводит к гибели пациента. |
| Тромбоэмболия сосудов головного мозга | Является, как правило, осложнением тромбофлебита. Часто происходит по ночам.Симптомы:
|
Патофизиология и факторы риска
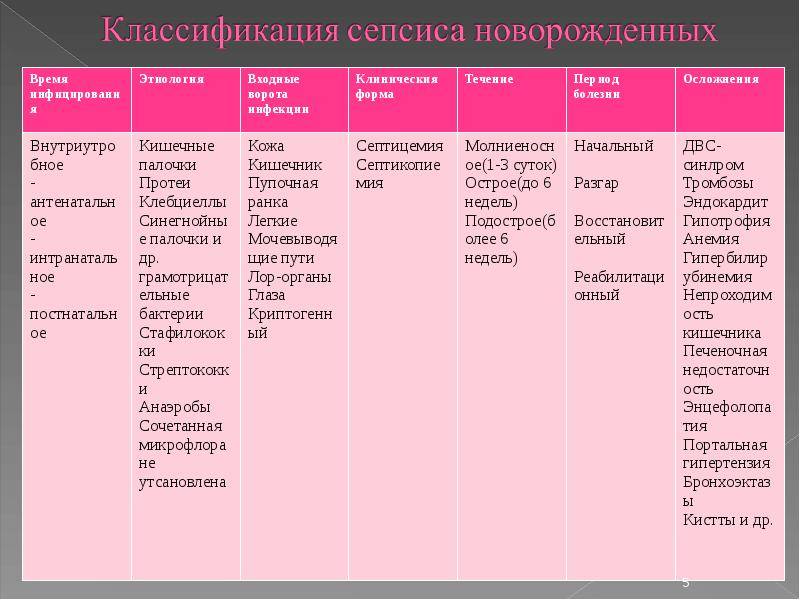
Есть ряд перинатальных и акушерских факторов, увеличивающих риск возникновения сепсиса новорождённых. Это преждевременный разрыв околоплодных оболочек (или ПРПО), симптомы которого проявляются примерно за 17-18 часов до рождения ребёнка. Также к факторам риска относят и хориоамнионит у матери. Он может начаться как в процессе родов, так и незадолго до них – с симптоматикой материнского лейкоцитоза, болезненностью матки, выделениями с неприятным запахом и тахикардией. При колонизации В-стафилококками риск возникновения сепсиса повышается в несколько раз.
Известно, что у матерей, имеющих низкую плотность колонизации стафилококками группы В, часто рождаются дети, колонизация у которых, наоборот, имеет высокую плотность. В околоплодных водах содержатся меконий и смазка. Их среда провоцирует интенсивный рост и развитие микроорганизмов (в частности, разных видов стрептококков). Если происходит преждевременный разрыв оболочек плода, патогенная микрофлора начинает усиленно размножаться. Аспирация способствует её попаданию в кровоток ребёнка, в результате чего быстро развивается бактериемия.
При позднем начале сепсиса новорождённых в качестве основного фактора риска следует отметить роды, начавшиеся преждевременно. К другим фактором относят использование внутрисосудистых катетеров, наличие ассоциированных патологий, действие некоторых антибактериальных препаратов и длительное нахождение в условиях стационара.
Грамположительные виды стафилококков попадают в организм ребёнка из внешней среды либо с кожных покровов. Грамотрицательная кишечная палочка, как правило, находится в эндогенной микрофлоре и начинает проявлять себя в условиях изменения внутренней среды организма: например, микрофлора может меняться при приёме антибиотиков или попадании резистентных бактерий. Резистентные бактерии могут оказаться внутри организма ребёнка, как минимум, двумя путями:
- через контаминированное медицинское оборудование;
- через руки медицинского персонала при некачественной обработке.
Грибковая флора, способствующая развитию сепсиса, попадает в кровь при длительном применении катетеров центрального типа, а также при регулярном перекармливании и применении некоторых антибиотиков цефалоспориновой группы.
Причины развития синдрома полиорганной недостаточности
Полиорганная недостаточность — универсальный синдром критических состояний, который развивается в терминальной стадии многих заболеваний. Чаще всего (в 70% случаев) его причиной становится сепсис — состояние, когда происходит генерализация инфекции и развивается системный воспалительный ответ. В народе данная патология более известна под названием «заражение крови». В ответ на внедрение болезнетворных микроорганизмов в организме человека выделяются особые вещества — медиаторы воспаления. При неадекватной реакции этот процесс становится самоподдерживающимся: медиаторы воспаления активируют лейкоциты, а те выделяют еще больше медиаторов воспаления. В итоге поражаются разные органы.
Также синдром полиорганной недостаточности (сокращенно СПОН) может быть вызван некоторыми вирусными инфекциями. Например, он возникает у некоторых людей, заразившихся COVID-19.
По некоторым данным, СПОН имеет инфекционную природу в 90% случаев. Но к нему могут приводить и неинфекционные патологии, такие как:
- шоковые состояния, вызванные массивным кровотечением, тяжелой травмой;
- обширные хирургические вмешательства;
- тяжелый острый панкреатит (воспаление в поджелудочной железе);
- острая почечная, печеночная недостаточность;
- терминальная стадия рака;
- заболевания, сопровождающиеся коматозным состоянием;
- кишечная непроходимость;
- тяжелая преэклампсия, HELLP-синдром (поражение печени, гемолиз и снижение уровня тромбоцитов) и другие патологии у беременных женщин;
- операции с применением искусственного кровообращения.
В развитии полиорганной недостаточности выделяют три фазы:
- Индукционная. В результате инфекционного или неинфекционного процесса в организме пациента синтезируются вещества, которые запускают развитие синдрома системного воспалительного ответа (SIRS).
- Каскадная. В этой фазе запускаются различные каскады биохимических реакций, развивается острое повреждение легких.
- Фаза вторичной аутоагрессии. Нарушения функций внутренних органов становятся критическими. Организм теряет способность самостоятельно поддерживать постоянство своей внутренней среды. Если больному не оказать медицинской помощи, он однозначно погибнет.
Точные механизмы повреждения тканей при синдроме полиорганной недостаточности до конца не известны. Существуют разные теории, но ни одна из них не может в полной мере объяснить процессы, которые происходят в организме пациента.

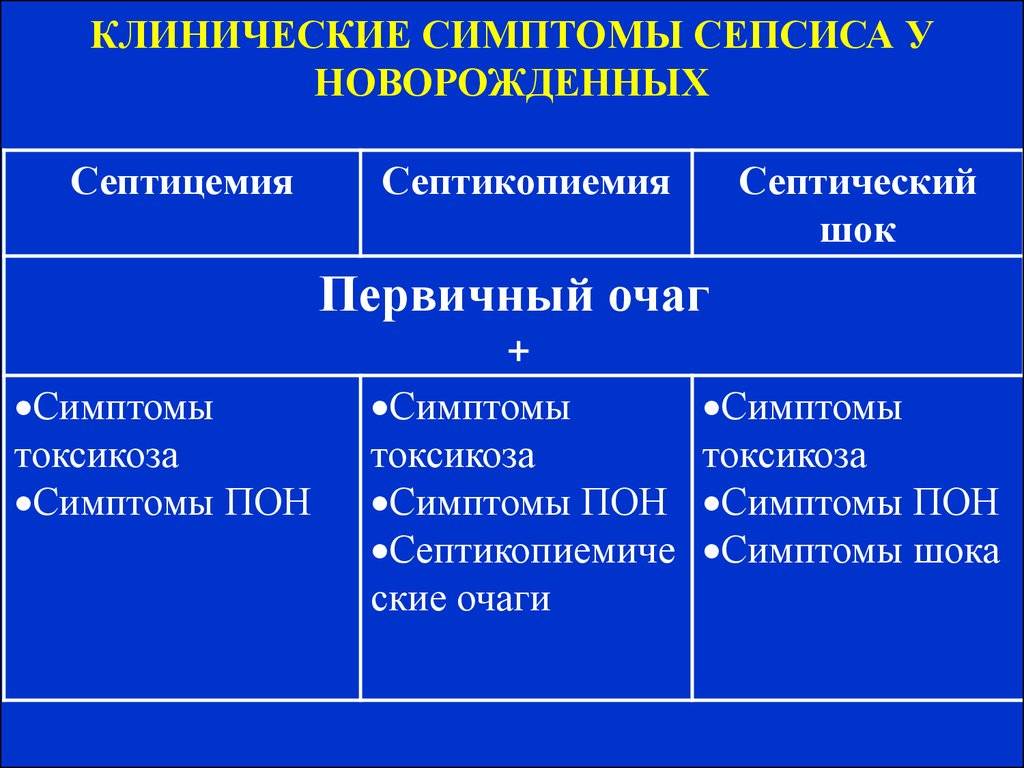
Как проявляется сепсис
Гидронефроз почек у новорожденных — что это, последствия заболевания
Чем быстрее распознать сепсис, тем больше шансов сохранить жизнь ребенку. Заболевание проявляется симптомами:
- Необычное поведение: новорожденный слишком вялый или крайне беспокойный;
- Плохой аппетит, ребенок отказывается от еды;
- Обильные срыгивания, рвота;
- У новорожденного с сепсисом цвет кожных покровов очень бледный, может иметь сероватый или желтоватый оттенок;
- Носогубный треугольник принимает синий оттенок;
- Диарея;
- Учащенное дыхание;
- Нарушение сердечного ритма;
- Судороги, подергивания мышц;
- Изменение температуры тела: она может быть как очень низкой, так и повышенной;
- Гнойные очаги на коже и слизистых. Зачастую они появляются и на внутренних органах, даже поражают кости;
- Кожные высыпания, непохожие на потницу и атопический дерматит.

Высыпания на коже
Клинические проявления значительно отличаются, симптомы зависят от изначального очага поражения.
Лечение отогенного сепсиса
Сепсис отогенный является показанием к немедленной госпитализации пациента. При выявлении гнойного очага в полости среднего уха или в ячейках сосцевидного отростка готовится срочное хирургическое вмешательство, главная его цель которого – удалить гной, промыть пораженную полость, иссечь нежизнеспособные ткани.
Если гной находят в барабанной полости, то выполняется парацентез – небольшой прокол барабанной перепонки с целью извлечения гнойного содержимого. При наличии гноя в сосцевидном отростке проводится вскрытие его поверхностной пластинки и дренирование ячеек. После таких процедур самочувствие пациента значительно улучшается и увеличивается эффективность консервативной терапии.
Медикаментозное лечение подразумевает назначение больших доз антибактериальных препаратов с учетом чувствительности микрофлоры, инфузионную и дезинтоксикационную терапию, восстановление утраченной жидкости. Также большую роль играет общеукрепляющее лечение, поддержка иммунитета (витаминотерапия, полноценное питание).
Прогноз и лечение
При стремительном развитии сепсиса умирает около половины новорожденных. При менее острых формах летальность несколько ниже.
Бактериальный сепсис новорожденного лечится только антибиотиками. Их вводят внутривенно, чтобы добиться большего эффекта. После получения бакпосева терапию корректируют. Результатов анализов никогда не ждут. Терапию начинают мгновенно, терять драгоценные минуты нельзя. Это предусмотрено протоколами лечения сепсиса, основанными на рекомендациях опытных врачей.
Ребенку также может понадобиться поддержка в дыхании, препараты для корректировки давления. В некоторых случаях используют гормональные средства, при тяжелом течении болезни переливают кровь или плазму
Во время лечения важно повышать иммунитет младенца, существуют лекарства, способные усиливать защиту организма
Если причиной распространения инфекции стала ранка, например, пупочная, ее необходимо обрабатывать антибактериальными средствами, обязательно удаляя гной.
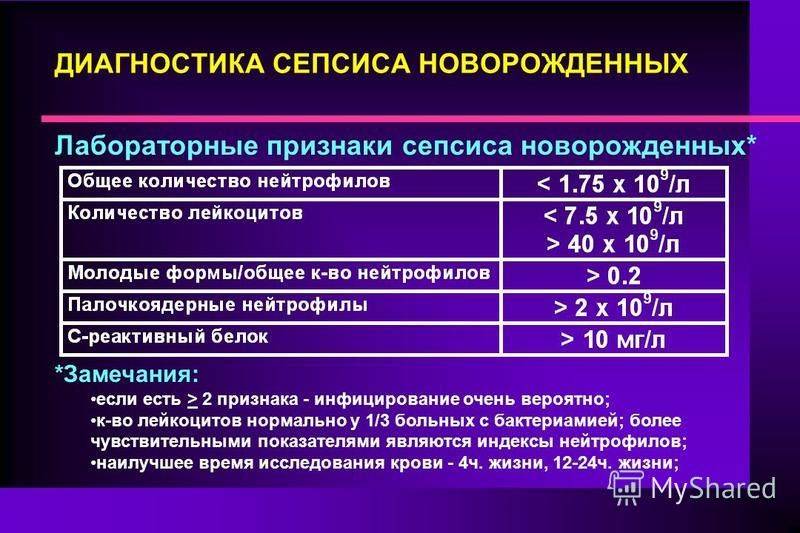
Обследование при сепсисе
| Название исследования | Описание | Как проводится? |
| Общий анализ крови | Изменения при сепсисе:
Эти сдвиги свидетельствуют о развитии воспалительной реакции в организме. | Кровь берут обычным способом из пальца или из вены. |
| Биохимический анализ крови | Оценивают содержание различных веществ в крови, это помогает выявить нарушения с стороны различных внутренних органов. | Кровь на анализ собирают из вены натощак. |
| Посев крови на стерильность (синонимы: посев крови на микрофлору, гемокультура). | Исследование помогает обнаружить возбудителей сепсиса, определить их чувствительность к антибактериальным препаратам. | Кровь сбирают из вены и отправляют в лабораторию. Исследование дает наиболее точные результаты до того, как начато лечение антибиотиками. |
| Бактериологические исследования | Дают возможность выявить возбудителей из разных очагов, оценить их чувствительность к антибактериальным препаратам. | На анализ можно брать мочу, кал, мазки, гной, мокроту и другой материал. Обычно при сепсисе в крови и во всех органах выявляют один и тот же вид микроорганизмов. |
| Дополнительные методы исследования | Помогают оценить нарушение состояния и функции внутренних органов, выявить в них гнойные очаги. | Чаще всего проводятся:
|
| Исследование свертываемости крови | Проводится в том случае, когда сепсис сопровождается образованием тромбов, кровотечениями. | Кровь для анализа берут из вены. |
Сепсис у детей: рекомендации по профилактике
Какие меры профилактики этого заболевания можно принять?
- Прежде всего, соблюдения личной гигиены мамы и малыша. Простые правила мытья рук и смены одежды, прежде чем прикасаться к новорожденному могут сберечь ему здоровье и жизнь.
- Кроме того, нужно каждой маме ответственно подходить к рождению ребенка и перед зачатием проверить собственное здоровье и вылечить, по возможности, хронические заболевания половых органов.
- Рождение ребенка должно проходить в нормальных санитарных условиях в стенах медицинского учреждения.
Перед выпиской ребенка домой из роддома хорошо бы провести ремонтные работы в помещении, особенно, если нет уверенности, что на стенах и старых обоях нет патогенных организмов и плесени. Ну, и, конечно же, при первых подозрениях на сепсис следует тут же обратиться за квалифицированной медицинской помощью.
Справочно-информационный материал
Автор статьи
Врач общей практики
- https://www.who.int/ru/news-room/fact-sheets/detail/sepsis
- https://cyberleninka.ru/article/n/klinicheskie-rekomendatsii-po-diagnostike-sepsisa-u-detey
- https://ru.wikipedia.org/wiki/Сепсис
- https://cyberleninka.ru/article/n/sovremennye-podhody-k-lecheniyu-sepsisa-novorozhdennyh
- https://www.rmj.ru/articles/infektsiya/SEPSIS__SOVREMENNAYa_PROBLEMA_KLINIChESKOY_MEDICINY/
- Марченко Г.Д. Диссертация на соискание ученой степени кандидата медицинских наук “Диагностика хирургического сепсиса новорожденных”, на правах рукописи, 1986
Лечение сепсиса новорожденных
В качестве лечения используют:
- антибиотики;
- симптоматическую (поддерживающую) терапию.
Сепсис опасен для жизни ребёнка, так как быстро разрушает его организм, поэтому лечение антибактериальными препаратами следует начинать как можно быстрее, с последующей корректировкой в соответствии с чувствительностью микроорганизмов к ним. Бывает так, что причина инфекции остаётся невыясненной, ребёнок внешне здоров, а анализы показывают отрицательные результаты бакпосевов. В таких случаях антибиотики вводят согласно установленным схемам в течение 48 часов, после чего лечение можно прекратить. Если масса тела ребёнка низкая, длительность лечения должна составлять 72 часа.
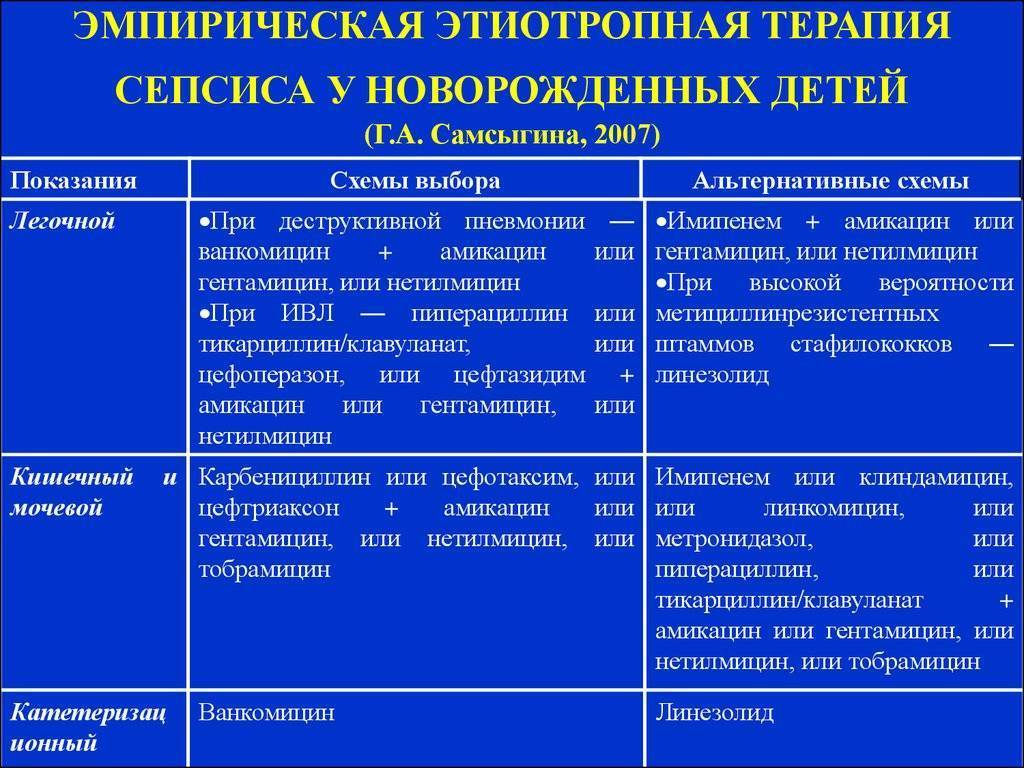
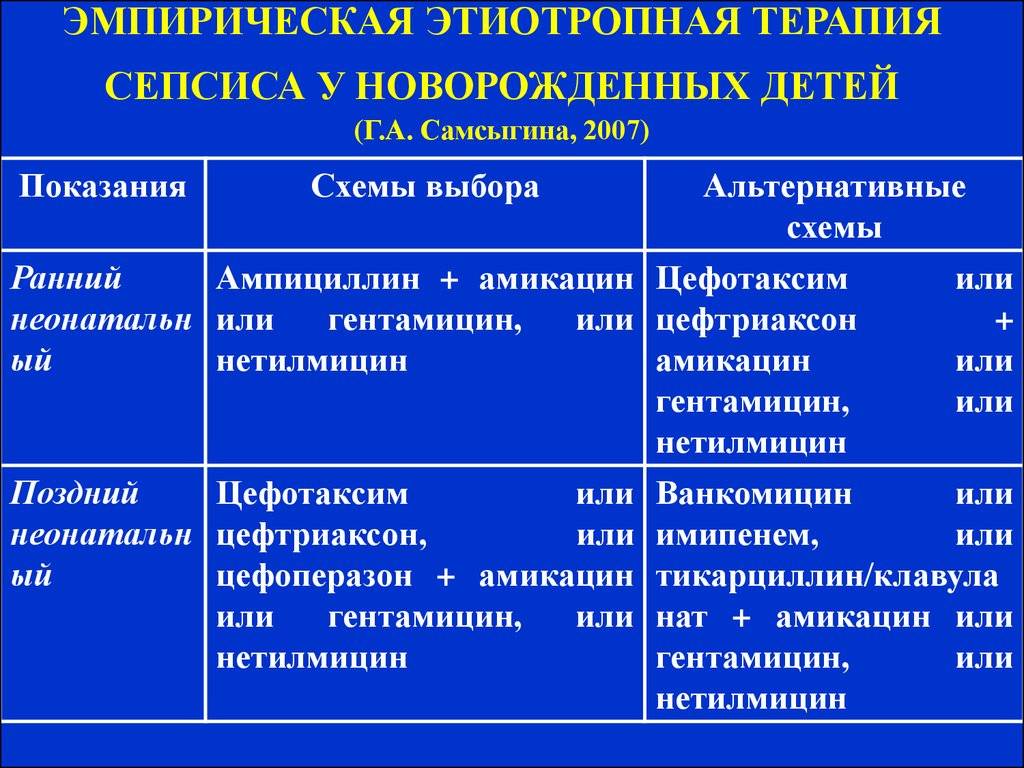
Обычно стартовую терапию лечения сепсиса начинают с аминогликозида и ампициллина, применяемых совместно. Иногда целесообразно добавление цефотаксима или его полная замена аминогликозидами в случае подозрения менингита, вызываемого грамотрицательными микроорганизмами. Замену антибиотиков, если она необходима, проводят после точного выявления возбудителя инфекции.
Здоровым детям из группы новорождённых, где находился больной ребёнок, тоже назначают антибиотики в виде комбинации гентамицина с ампициллином либо ампициллина с цефотаксимом. Если речь идёт о позднем варианте внутрибольничного сепсиса, в рамках стартовой терапии детям назначают ванкомицин.
Если ребёнок раньше уже прошёл курс лечения аминогликозидами от 7 дней до 2-х недель и нуждается в повторной терапии, нужно рассматривать другие антибактериальные препараты, относящиеся к аминогликозидам или цефалоспоринам третьего поколения.
При применении постоянных венозных катетеров есть риск инфицирования коагулазонегативным стафилококком. В данной ситуации стартовую терапию сепсиса следует начинать с ванкомицина, но если обнаружена чувствительность микроорганизма к нафциллину, препарат заменяют нафциллином либо цефазолином. Безусловно, катетер необходимо удалить. Также следует учитывать то, что при взятии анализа на бакпосев грибковые структуры проявляют себя в течение двух-трёх дней. Нужно быстро начать эмпирическое лечение амфотерицином В ещё до того как будет получен результат анализа, так как именно это может спасти жизнь новорождённого.
Прогноз и профилактика сепсиса новорожденных
Если ребёнок рождается недоношенным и у него низкая масса тела, уровень летальности при сепсисе составляет от 2 до 4 раз выше, чем у доношенных детей. При этом показатель общей летальности при раннем сепсисе — от 3 до 40%, при позднем — от 2 до 20%.
Количество летальных исходов при позднем сепсисе зависит от причины возникновения инфекции. Если сепсис вызван грамотрицательными микроорганизмами или грибком, летальность составляет от 32 до 36%.
При критически низкой массе тела дети с бактериальным сепсисом или кандидозом могут получить серьёзные осложнения в виде неврологических заболеваний.
Профилактические меры, помогающие минимизировать и предотвратить развитие сепсиса у новорождённых, заключаются:
- в предупреждении внутрибольничных инфекций;
- в регулярной грамотной обработке рук медицинского персонала (как до контакта с пациентами, так и после контакта с ними);
- применение одноразового инвентаря медицинского назначения;
- профилактические курсы антибактериальных препаратов женщинам, находящимся в родах;
- профилактические курсы противогрибковых средств;
- минимальные инвазии;
- сокращение времени использования венозных катетеров;
- как можно более ранний переход на грудное вскармливание;
- регулярная проверка знаний медицинского персонала по инфекционному контролю;
- обучение женщин основным правилам антисептики и уходу за детьми.
Безусловно, в целях борьбы с внутрибольничными инфекциями важны регулярные мероприятия, способствующие их выявлению и предупреждению.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!