Специальные методы исследования
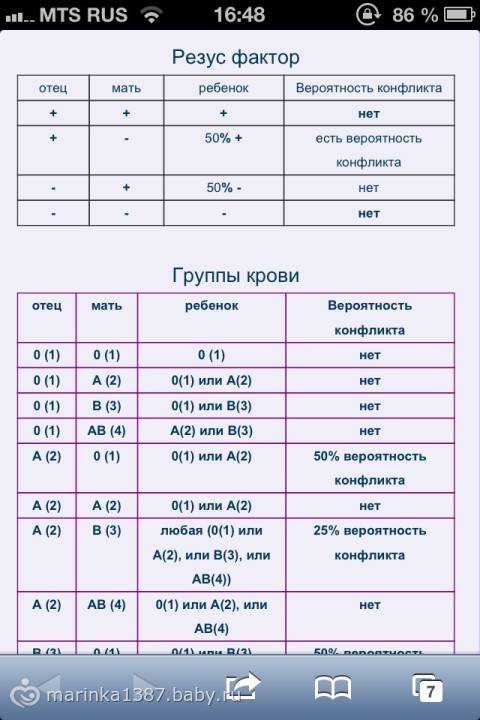
Наиболее распространенным методом выявления антител – прямая и непрямая пробы Кумбса с применением антиглобулиновой сыворотки. Об активности антител принято судить по их титру, однако титр и активность не всегда совпадают.
По серологическим свойствам антитела делят на полные, или солевые, агглютинины и неполные. Полные антитела характеризуются способностью агглютинировать эритроциты, находящиеся в солевой среде. Они обычно выявляются на ранних стадиях иммунного ответа и относятся к фракции IgM. Молекулы полных антител имеют большой размер. Относительная молекулярная масса полных антител равна 1 000 000, что препятствует их прохождению через плацентарный барьер. Поэтому они не играют существенной роли в развитии гемолитической болезни у плода. Неполные антитела (блокирующие и агглютинирующие) реагируют с эритроцитами в коллоидной среде, сыворотке, альбумине. Они относятся к фракциям IgG и IgA. Блокирующие антитела сенсибилизируют эритроциты без их агглютинации.
Резус-сенсибилизация определяется при титре 1:4 и более. При беременности, осложнившейся резус-сенсибилизацией, титр антител используется для оценки риска гемолитической болезни плода.
Риск для плода является значимым при титре антител 1:16 и более и указывает на необходимость амниоцентеза, в связи с тем что однажды обнаруженный титр материнских антител 1:16 определяет риск внутриутробной смерти плода в 10% случаев.
Титр непрямой пробы Кумбса 1:32 и более является значимым. Определение уровня антител необходимо проводить в одной и той же лаборатории.
Критический уровень титра должен быть определен для каждой лаборатории (он означает, что в результате гемолитической болезни не произошла гибель плода за 1 нед до родов, если титр не превышал критический уровень). По данным разных авторов, критический уровень антител колеблется в пределах 1:16 – 1:32 и выше.
Титр материнских антител в совокупности с данными акушерского анамнеза позволяет прогнозировать тяжесть гемолитической болезни плода во время беременности приблизительно в 62% случаев.
При использовании амниоцентеза и ультразвуковой диагностики точность прогнозирования повышается до 89%.
В стадии разработки находятся методики определения резус-фактора плода антенатально (во время беременности) по циркуляции в крови матери плодового резус D-гена методом полимеразной цепной реакции. При успешном внедрении методики появится возможность не проводить диагностических, профилактических и лечебных мероприятий у матерей, плоды которых резус-отрицательны.
Общие принципы наследования признаков.
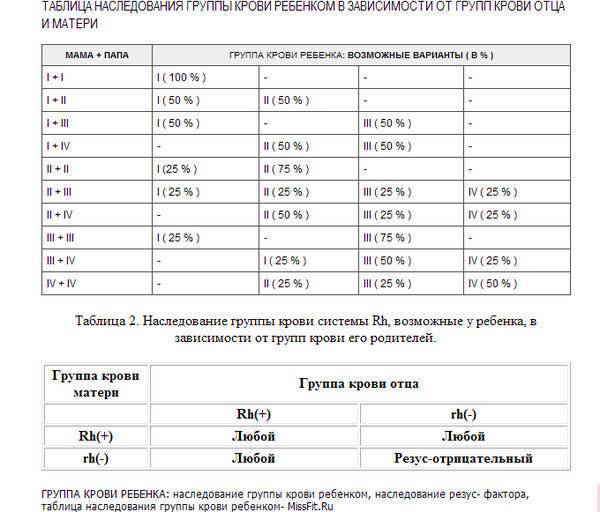
Упрощенно каждый признак в организме (цвет волос, глаз, группа крови, резус-фактор.) кодируется двумя генами. Реально количество генов, определяющих признак, значительно больше. По каждому признаку один ген ребенок получает от матери, другой – от отца. В генетике выделяют доминантные и рецессивные гены. Доминантный ген обозначается заглавной буквой латинского алфавита, и в его присутствии рецессивный ген, как правило, не проявляет свои свойства. Рецессивный ген обозначается прописной буквой латинского алфавита. Если по какому-то признаку организм содержит два одинаковых гена (два рецессивных, либо два доминантных), то он называется гомозиготой по данному признаку. Если же организм содержит один доминантный и один рецессивный ген, то он называется гетерозиготным по данному признаку и при этом проявляются те свойства признака, которые кодируются доминантным геном.
Например:
А – доминантный ген,определяющий карий цвет глаз
а – рецессивный ген,определяющий голубой цвет глаз
Возможные варианты генотипа:
АА – гомозигота, карие глаза
Аа – гетерозигота, карие глаза
aа – гомозигота, голубые глаза
Пример 1:
жена АА – гомозигота, карие глаза, оба гена доминантны
муж аа – гомозигота, голубые глаза, оба гена рецессивны
При образовании половых клеток (яйцеклетка и сперматозоид) в каждую половую клетку (гамету) идет по одному гену, т.е. в данном случае женский организм образует две гаметы, содержащие по одному доминантному гену, а мужской организм – две гаметы, содержащие по одному рецессивному гену. При слиянии половых клеток зародыш получает по данному признаку один материнский и один отцовский ген.
жена АА + муж аа
Гаметы: А А а а
Ребенок: Аа Аа Аа Аа
Таким образом, в данной ситуации в 100% дети будут иметь карие глаза и являться гетерозиготами по этому признаку.
Пример 2:
жена Аа – гетерозигота, карие глаза
муж Аа – гетерозигота, карие глаза
жена Аа + муж Аа
гаметы: А а А а
ребенок: АА , Аа, Аа, аа
В данном случае вероятность рождения детей в 25% с карими глазами(гомозиготы), в 50% с карими глазами гетерозиготы, в 25% голубые глаза(гомозиготы).
Пример 3:
жена Аа – гетерозигота, карие глаза
муж аа – гомозигота, голубые глаза
Жена Аа + муж аа
Гаметы: А а а а
Ребенок: Аа , Аа, аа , аа
В данном случае 50% детей имеют карие глаза и являются гетерозиготами и 50% имеют голубуе глаза (гомозиготы)
Профилактика резус конфликта при беременности
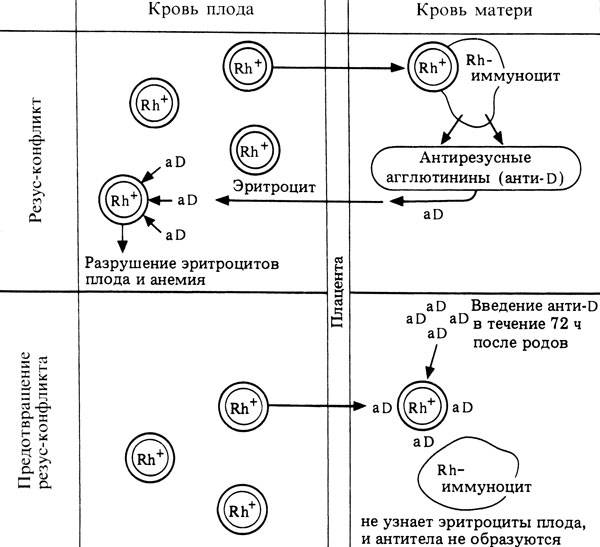
Чтобы предотвратить развитие гемолитической болезни, будущей матери вводят антирезусный иммуноглобулин D. Это очень эффективный препарат, который прошел ряд исследований и выпускается на предприятиях США, Франции и РФ. Препарат вводится на двадцать восьмой неделе беременности, ведь именно на этом сроке наблюдается увеличение риска развития резус-конфликта матери и плода. Повторное применение препарата необходимо провести на протяжении трех суток после родоразрешения.
Инъекцию могут назначать независимо от исходного результата: роды, искусственное прерывание беременности, аборт, внематочная беременность и т.д. Если во время любой из операций пациентка потеряла большое количество крови, доза иммуноглобулина должна быть увеличена.
При постановке на учет, женщина сдает анализы на определение резус-фактора крови, если результаты покажут, что он является отрицательным, то необходимо установить резус и отца ребенка. Если у мужчины окажется положительный резус-фактор, то плод может унаследовать его резус, что может спровоцировать резус-конфликт с матерью. В таком случае беременную регулярно обследуют и проверяют количество выработанных антирезусных тел. Если антитела не обнаруживаются, то ребенку ничего не угрожает. Сразу же после рождения у младенца берут кровь на анализ и определение группы и резус-фактора крови. Если результат укажет на то, что у малыша кровь с положительным резус-фактором, то матери также вводят иммуноглобулин D, чтобы предотвратить возможность появления резус-конфликта во время будущих беременностей.
Большая часть специалистов склоняются к тому, что вводить иммуноглобулин также стоит после переливания крови положительного резус-фактора или тромбоцитной массы, отслаивания плаценты, получении травм будущей матерью, биопсии хориона.
Что означает беременность с высоким риском?
Под этим понятием подразумевается такая беременность, при которой вероятность болезни или смерти матери и/или ребенка до и после родов более высока, чем обычно. Анализируя состояние здоровья находящейся в положении женщины, акушер выявляет факторы риска, которым присваивает баллы и по их сумме относит ее к одной из категорий.
Все это делается с одной целью – своевременно обеспечить будущей маме необходимую помощь, сохранив ее жизнь и здоровье, а также ребенка. Ожидающая малыша женщина с выявленным высоким риском направляется в центр перинатального наблюдения, где она находится под контролем специалиста-акушера, что существенно снижает риск преждевременных родов, выкидыша и других негативных последствий.
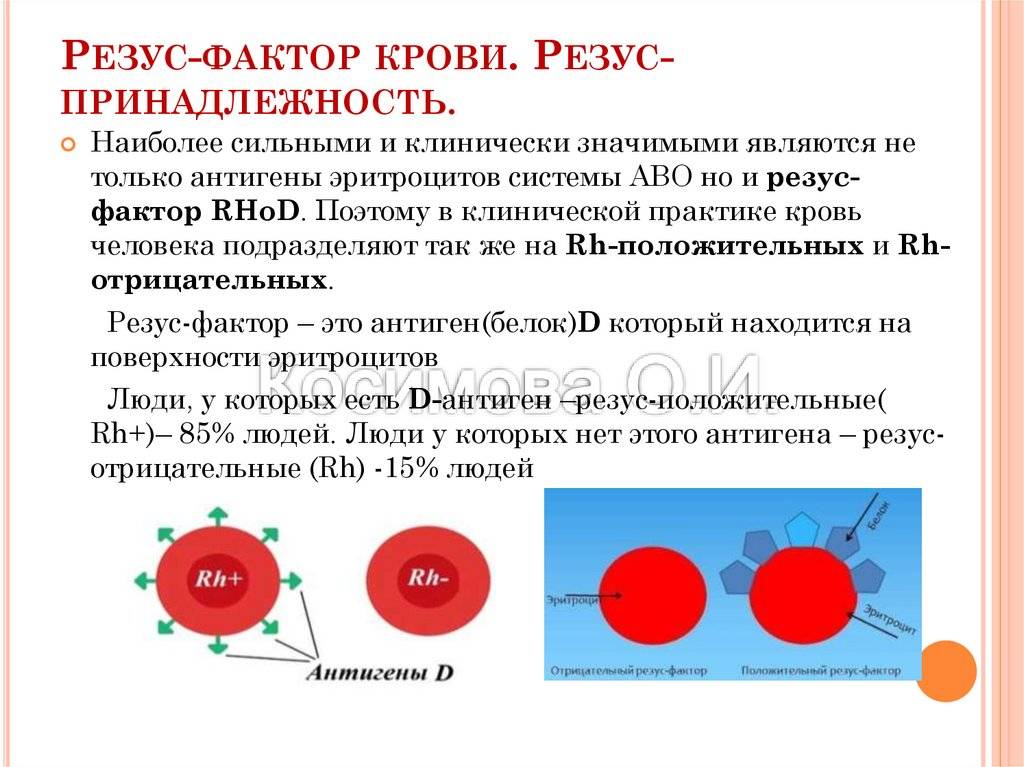
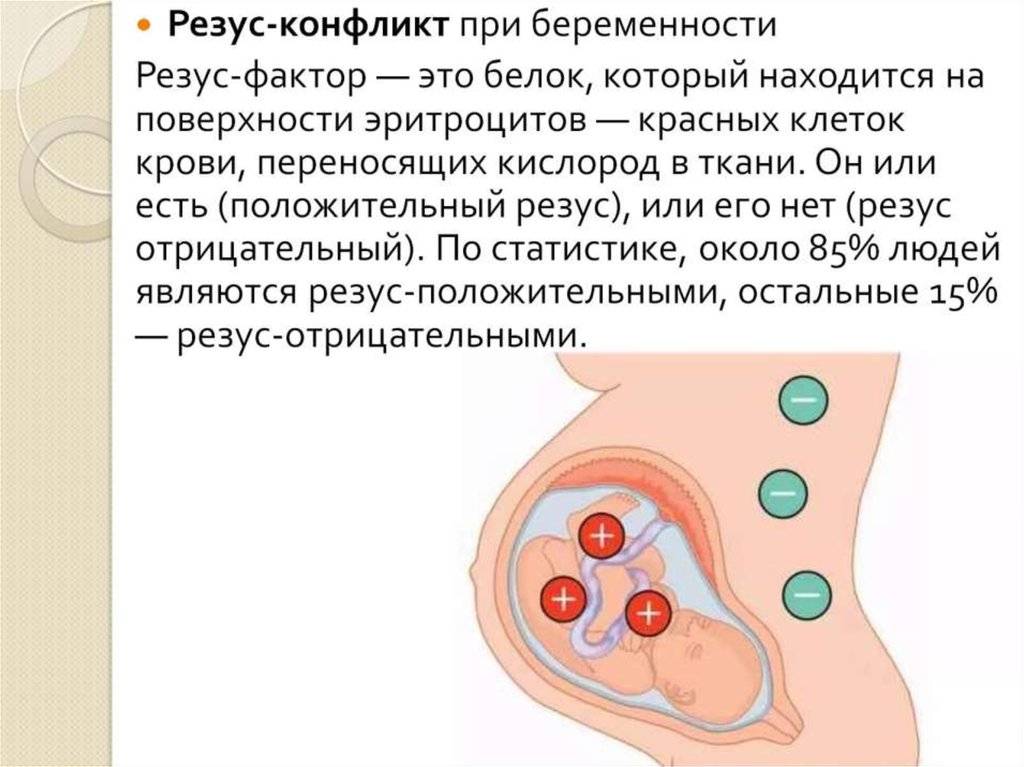
Что такое резус-фактор
Существует множество классификаций видов крови. Одна из них делит все виды крови человека на резус-положительные и резус-отрицательные, в зависимости от наличия или отсутствия определенного белка на поверхности эритроцитов. Называется этот фактор так в честь макак резус, кровь которых использовалась в исследованиях, где и выявили этот белок. Резус-фактор имеет решающее значение в двух случаях: при переливании крови и при беременности.
Когда в кровеносную систему резус-отрицательного пациента попадают эритроциты с противоположным резус-фактором, они воспринимаются иммунной системой как чужеродные тела. Организм реципиента начинает их атаковать с помощью иммунной системы. Ошибки с резус-фактором в прошлом строили жизни не одному десятку пациентов.
Большинство людей знает, какой у них резус-фактор. Его определяют вместе с группой крови еще в роддоме и вписывают в амбулаторную карту ребенка. Дополнительно этот фактор определяют:
- Во время планового анализа крови при беременности;
- При подготовке к хирургическому вмешательству;
- У доноров крови, костного мозга, других органов;
- У представителей определенных профессий – военных, пожарников.
Отрицательный резус-фактор имеет примерно 15% людей на планете. Возможности повлиять на резус-фактор конкретного человека не существует.
Что делать при наличии резус-конфликта?
Если будущей матери и плоду угрожают последствия резус-конфликта, она должна находиться под постоянным медицинским контролем.
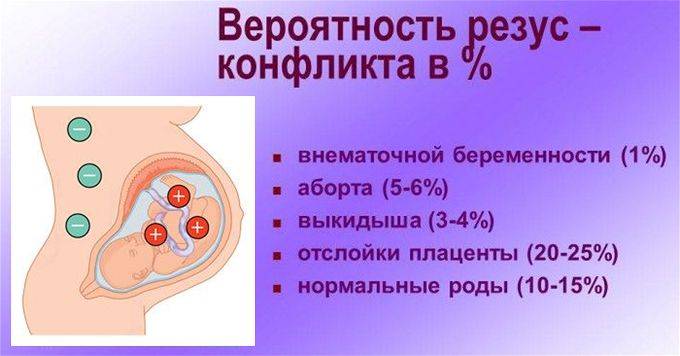
Помимо регулярных анализов крови для оценки уровня антител (чем их больше, тем хуже для ребенка) беременная женщина с серологическим конфликтом должна постоянно проходить ультразвуковое обследование на наличие каких-либо признаков гемолитической болезни плода. Ультразвуковое исследование позволяет измерять кровоток в артерии головного мозга ребенка, оценить состояние околоплодных вод, плаценты. Если имеется подозрение на анемию, врач назначает дополнительные диагностические мероприятия, чаще всего кордоцентез. Это точный и часто используемый тест, направленный на получение пуповинной крови. Под контролем ультразвука, при помощи тонкой иглы пупочные сосуды рассекают, после чего берется около 0,5-1 мл крови. Такой анализ крови дает ответ на вопрос, с какой степенью анемии мы имеем дело, и какую кровь имеет плод. Это исследование позволяет планировать дальнейшие процедуры.
Симптомы резус-конфликта матери и ребенка
По самочувствию матери определить резус-конфликт практически невозможно: женщина либо чувствует себя нормально, либо симптомы недомогания не отличаются от обычного токсикоза беременных. Косвенным признаком резус-конфликта считают появление в крови женщины антител, хотя это может быть реакцией на заболевание. Резус-конфликт легко определяют при УЗИ ребенка по увеличению сердца, печени, селезенки.
Чтобы избежать негативных последствий для плода, резус-отрицательной женщине вводят препараты, разрушающие антитела против плода – иммуноглобулин специального типа. Это делают на 28 неделе первой беременности, или же в течение 72 часов после родов. Как правило, этого достаточно, чтобы повторная беременность прошла без проблем.
Когда и зачем сдавать анализ на резус-антитела при беременности
Зная резус-фактор отца, в ходе исследования можно спрогнозировать Ph плода и заранее предположить риск развития ГБН (гемолитической болезни новорожденных). Этот анализ нужно сдать одним из первых. В практике женских консультаций беременную отправляют на него в день постановки на учёт, лучшее время – 7-8 недель.
Важно знать, что резус-конфликт провоцирует реакцию отторжения плода, но возникает только в том случае, если клетки плодовой крови с положительным показателем попали в кровоток матери с отрицательном Ph.
Не имея данных о развитии ГБН, врач не сможет принять меры для сохранения жизни ребёнка. Риск мёртворождения в такой ситуации резко возрастает.
Резус-фактор при планировании беременности
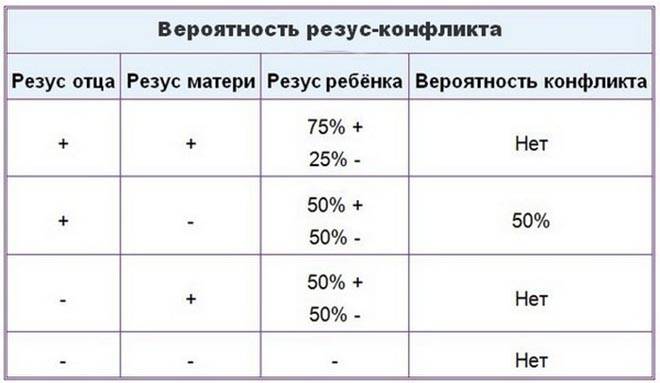
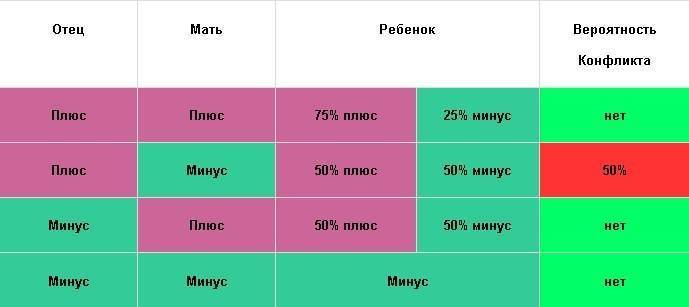
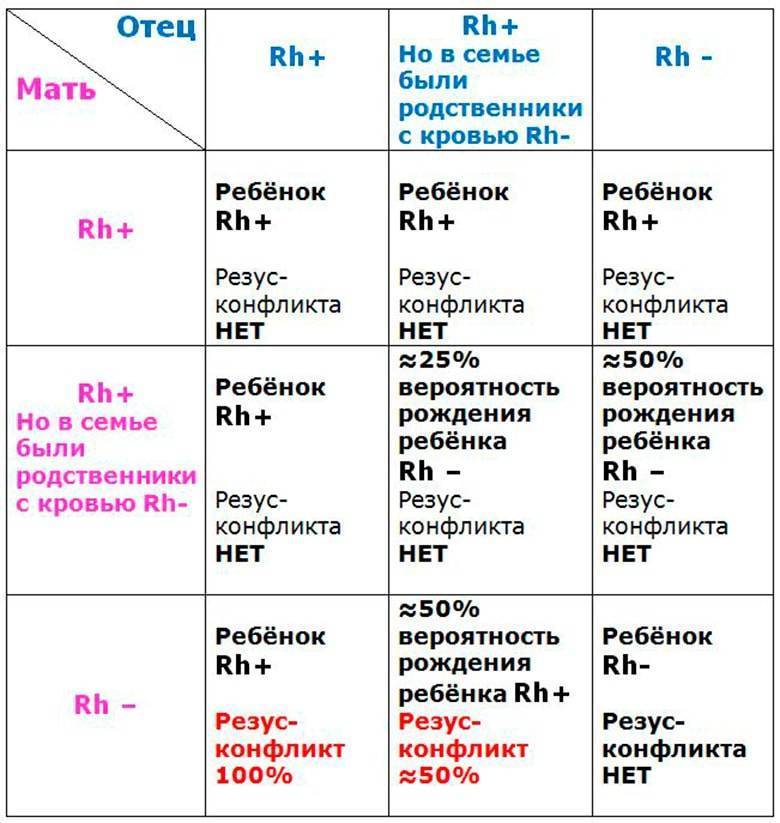
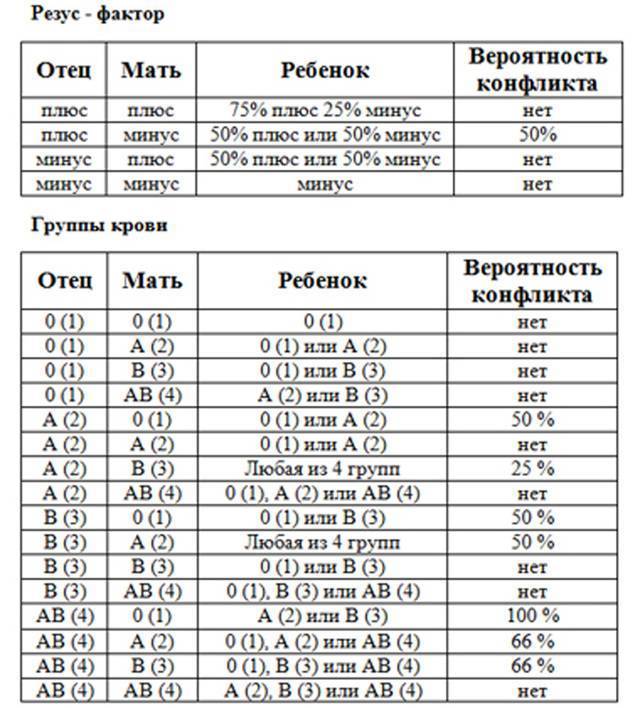
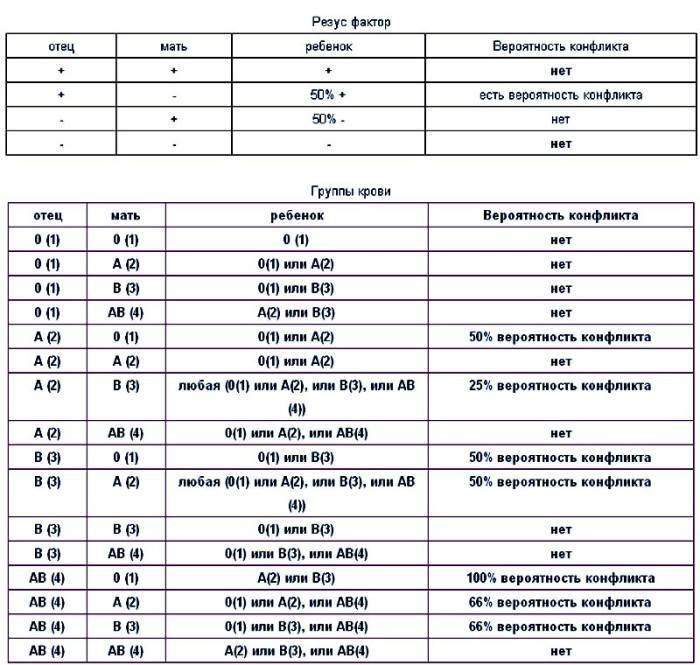
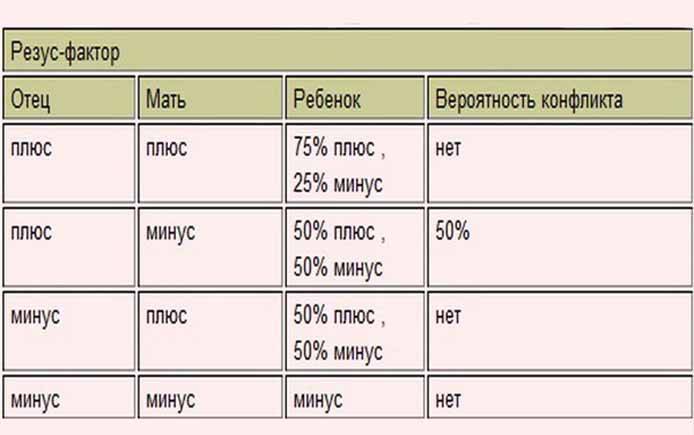
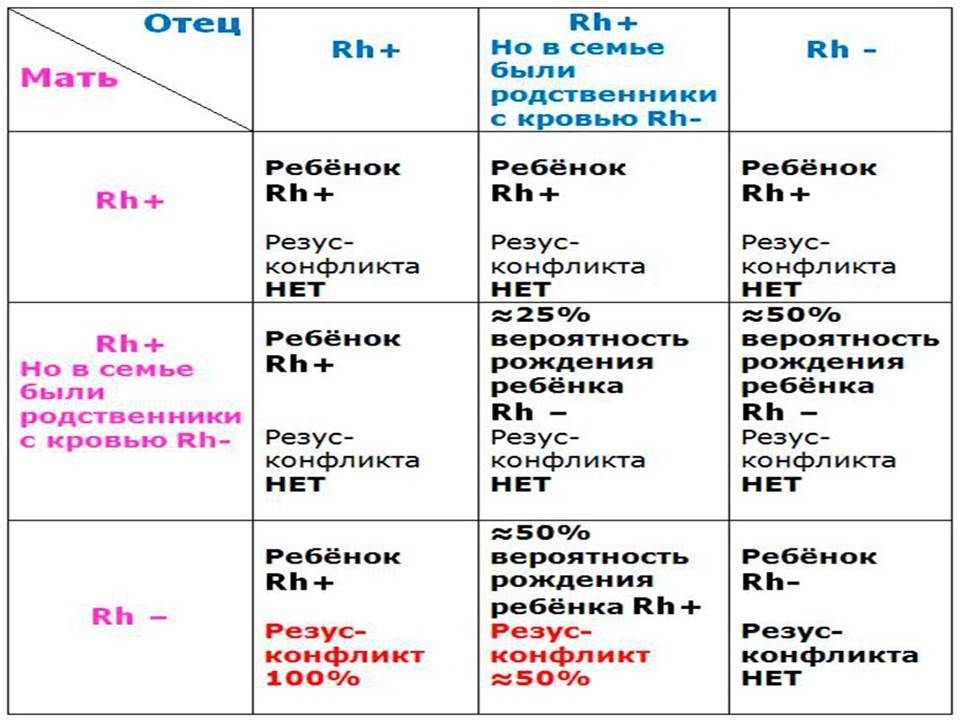
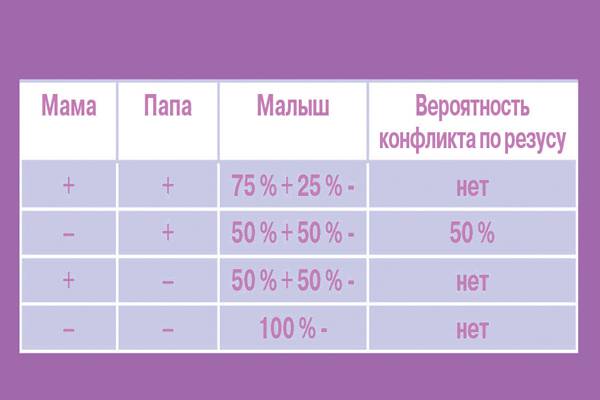
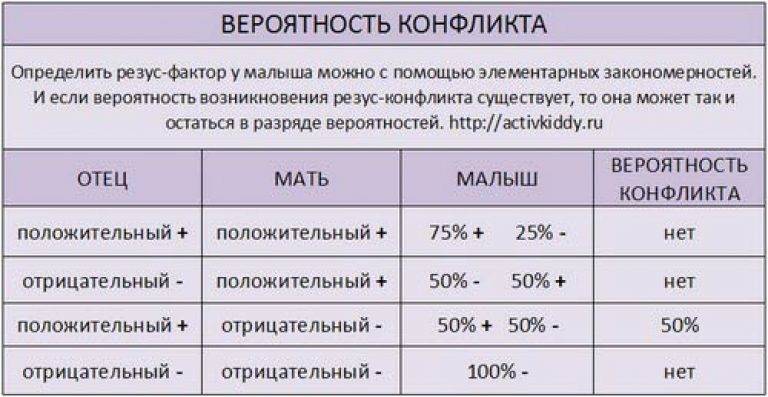
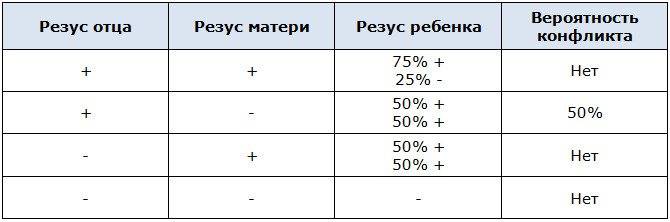
Резус-фактор также имеет значение при планировании беременности. Если у мужчины резус-фактор положительный, а у женщины – отрицательный, то у их ребенка в большинстве случаев окажется положительный резус-фактор. То есть возникает ситуация, когда у матери Rh-, а у плода – Rh+. В этом случае существует риск конфликта по резус-фактору при беременности. Такая ситуация требует особого внимания при ведении беременности. Необходимо будет сдавать анализы на определения титра и класса антирезусных антител в крови.
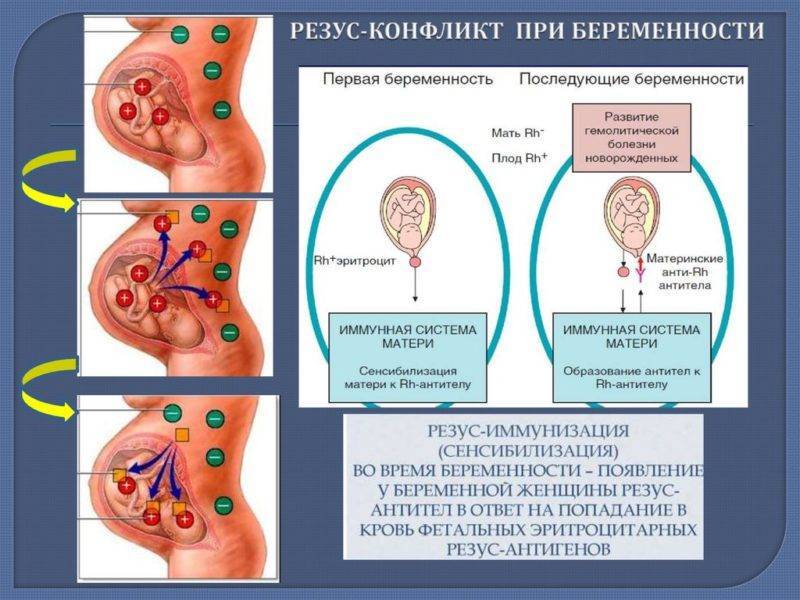
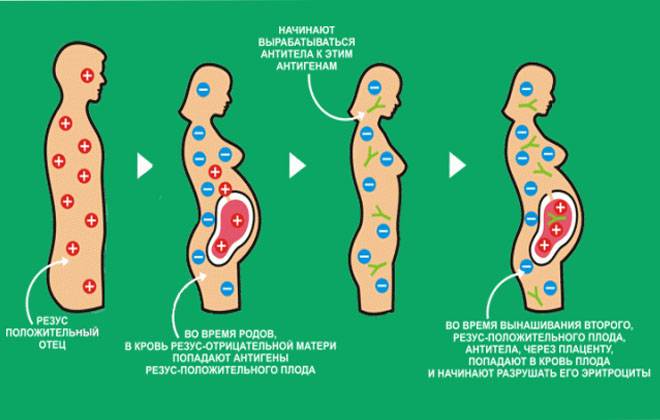
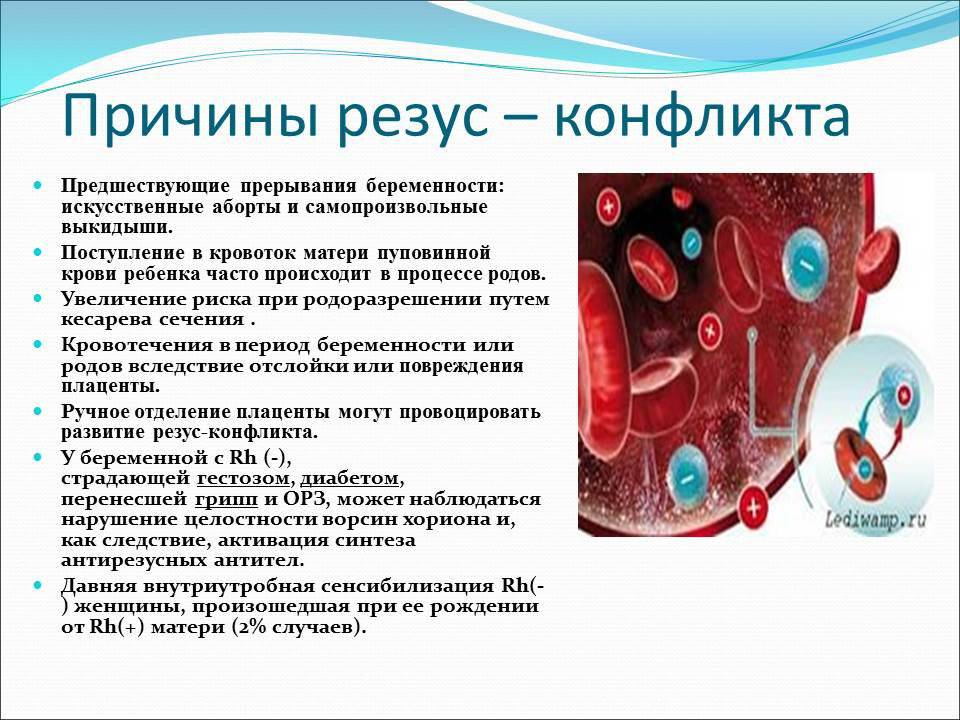
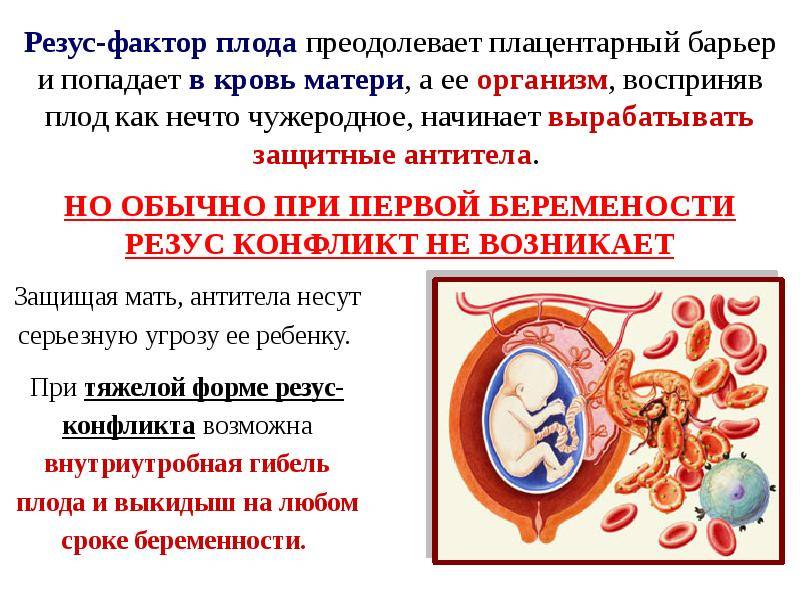
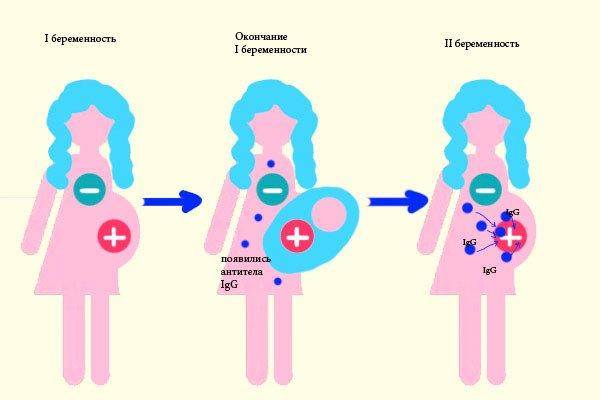
В норме кровь матери и кровь ребенка в процессе вынашивания не смешиваются, так как существует плацентарный барьер. Поэтому антиген D в кровь матери не попадает, и антитела к нему не вырабатываются. Поэтому первая беременность с конфликтом по резус-фактору, как правило, протекает без осложнений. Однако во время родов половые пути травмируются, при этом могут пострадать и кожные покровы ребенка, а значит, велика вероятность попадания антигена в кровь матери. Происходит сенсибилизация организма матери, и теперь следующая беременность может быть осложнена. Особенно велик риск сенсибилизации при родах с помощью кесарева сечения. Если первая беременность была искусственно прервана (аборт) или закончилась выкидышем, то риск сенсибилизации матери также возрастает.
В некоторых случаях – при сахарном диабете, гестозе, гриппе или ОРВИ, перенесенных во время беременности – защита плода оказывается ослабленной, и процесс выработки антител начинается еще в период вынашивания.
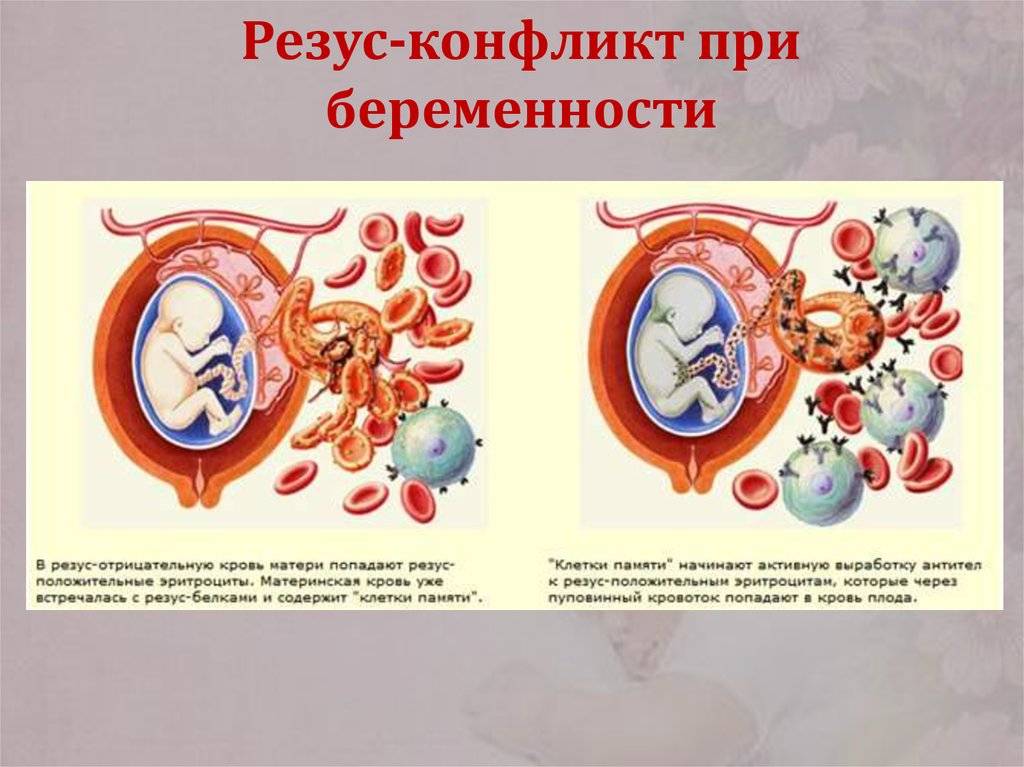
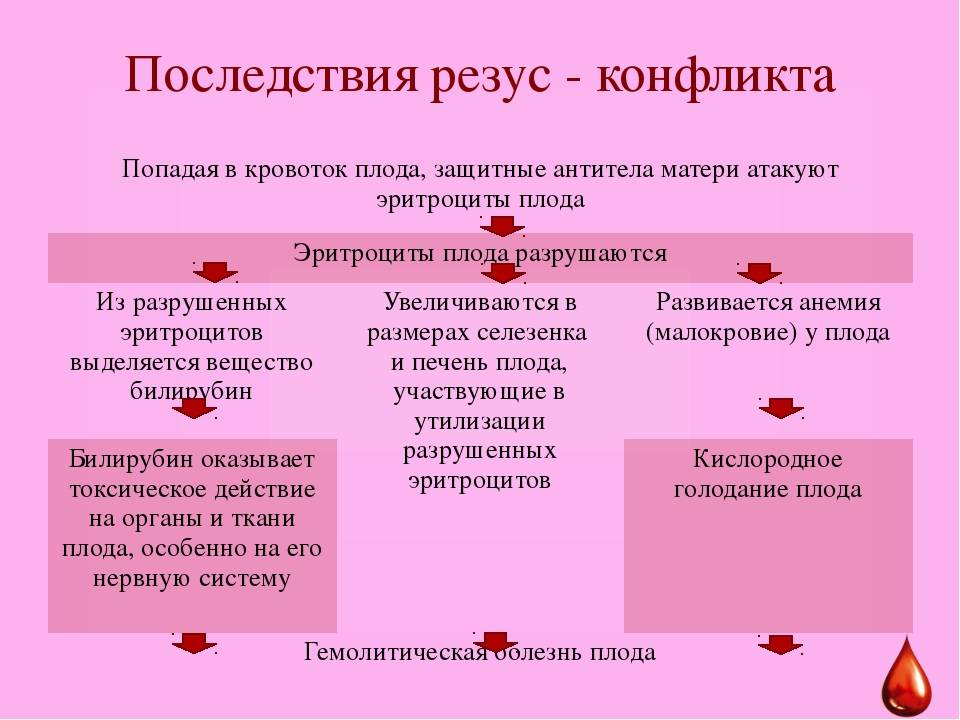
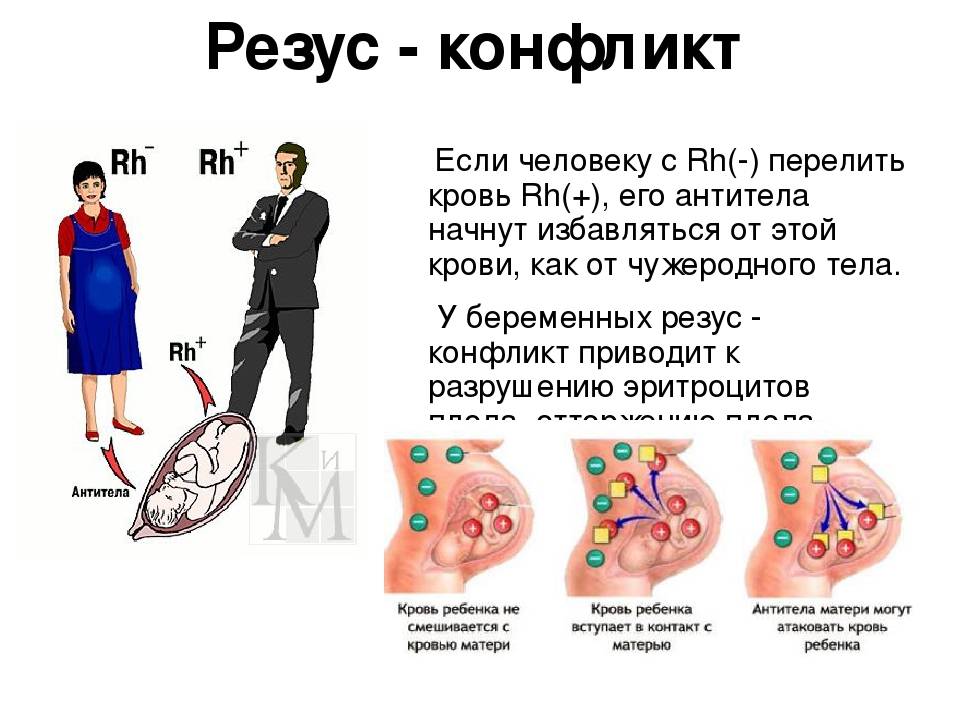
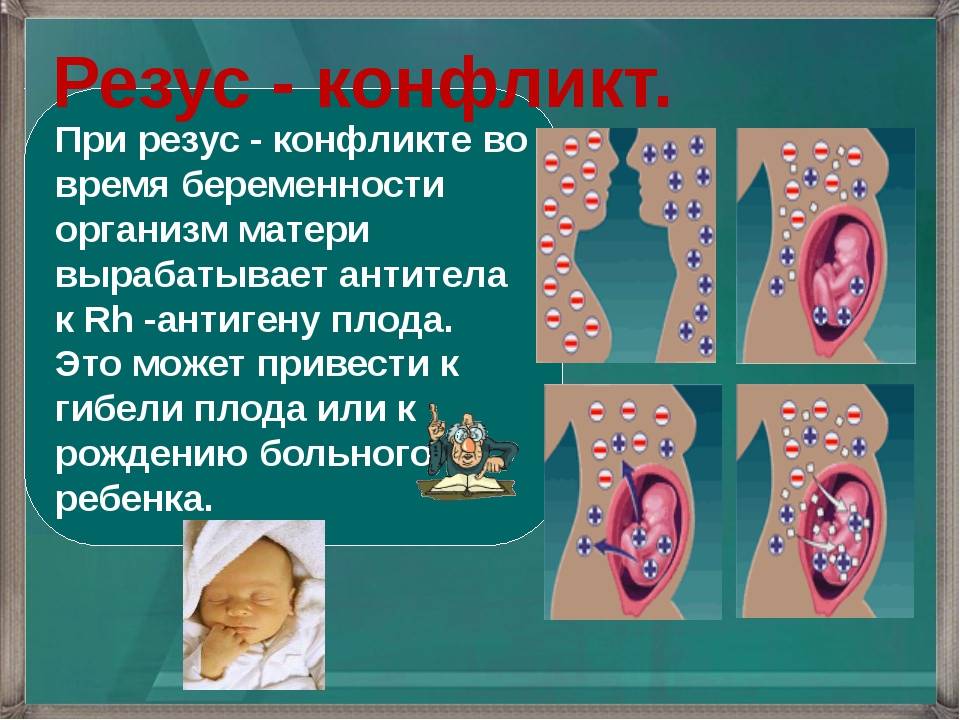
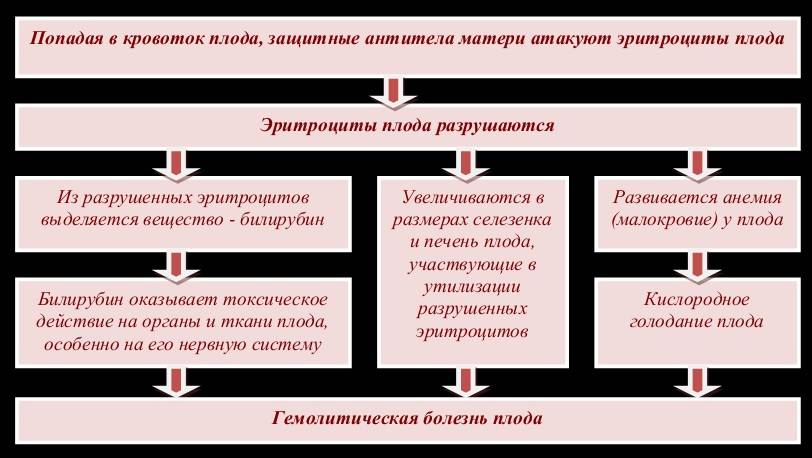
Если антитела в крови матери уже присутствуют, при новой беременности они могут проникнуть сквозь плацентарный барьер и губительно сказаться на состоянии плода (гемолитическая болезнь плода). Под воздействием антител эритроциты ребенка начинают разрушаться, что приводит к поражениям печени, почек, головного мозга. Возрастает вероятность выкидыша.
Своевременное лечение при резус-конфликте позволяет значительно снизить риск развития наиболее тяжелых осложнений гемолитической болезни.
Риск возникновения конфликта по резус-фактору не является противопоказанием для беременности и не может быть основанием для её прерывания.
Почему резус-фактор важен при переливании крови
При переливании крови от человека с Rh+ к человеку с Rh- происходит конфликт по резус-фактору. Но если при конфликте по группе крови разрушение эритроцитов (гемолиз) начинается сразу, то при конфликте по резус-фактору при первом переливании гемолиза не бывает. Первый контакт с антигеном D приводит лишь к сенсибилизации реципиента, то есть его организм вырабатывает специфические антитела, чувствительность к антигену повышается. А вот если антиген попадает в кровь человека с отрицательным резус-фактором повторно, организм начинает реагировать на проникновение чужеродного агента: эритроциты начинают слипаться внутри сосудов и разрушаться. Человек чувствует стеснение в груди, затрудненность дыхания, боли в области поясницы. Понижается артериальное давление, развивается острая почечная недостаточность. Подобный комплекс симптомов называется гемолитическим шоком.
В настоящее время гемолитический шок при переливании крови практически исключен. В сегодняшней медицинской практике для переливания используется кровь, совпадающая по группе и по резус-фактору с кровью реципиента. Для того чтобы исключить ошибку, перед проведением любой операции анализ на определение группы крови и резус-фактора делается заново.
Вопросы пациентов
Чем опасен резус-конфликт при беременности?
Майя
Здравствуйте. У меня отрицательный резус фактор, у мужа положительный. Недавно узнала что беременна. Что может случиться из за того что у меня с мужем разные резус факторы?
Ответ
Добрый день, Майя! Если у беременной отрицательный резус-фактор, а у отца будущего ребенка – положительный, пациентке необходимо ежемесячно сдавать кровь на анализ специфических антител. Он позволяет выявить наличие резус-конфликта, при котором иммунная система пациентки атакует плод, принимая его за чужеродного агента. Организм ребенка в ответ начинает активно вырабатывать билирубин, что приводит к развитию гемолитической болезни. Обращайтесь в Медицинский женский центр для получения подробной консультации по вопросу, чем опасен резус-конфликт при беременности.
Ещё вопросы
Что такое конфликтная беременность и что делать при ее наступлении?
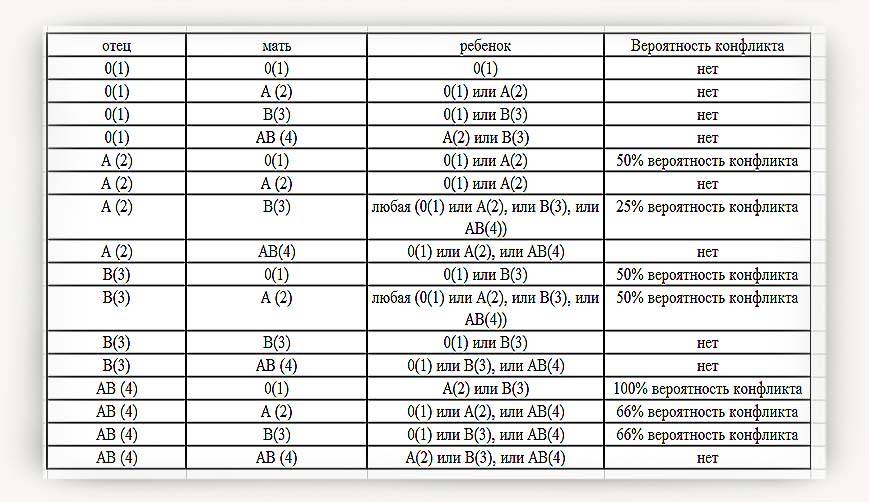
Совместимость по группам крови и по резус-фактору играет важную роль при вынашивании ребенка. Неблагоприятным сочетанием является отрицательная группа крови у матери и положительная у плода (наследуется от отца с положительной группой в 50% случаев). При таком сочетании резус-факторов беременность является конфликтной и опасна как для матери, так и для ребенка.
Если во время вынашивания ребенка, его резус положительная кровь попадет в кровоток матери (возможно, в редких случаях), то она будет распознана как «инородное тело», которое требуется атаковать и уничтожить.
В результате мозг посылает сигнал на разрушение и вывод «опасного гостя». Данная «атака» направлена на разрушение эритроцитов ребенка, так как именно они содержат антиген «Д».
Вследствие этого конфликтная беременность может иметь следующие последствия для ребенка и материя:
- гибель плода (возможно на любом сроке), беременность считается замершей и требуется искусственно прерывать беременность;
- из-за разрушения эритроцитов, печень ребенка вырабатывает билирубин, развивается желтушка. Патология опасна недостатком эритроцитов, которые доставляют питательные вещества и кислород по всему организму ребенка. Дефицит данных веществ вызывает задержку в умственном и физическом развитии плода, а также нарушением развития органов;
- вследствие активного разрушения эритроцитов плода антителами матери происходит усиленная нагрузка на печень и селезенку ребенка, в результате данные органы могут быть истощены или разрушены;
- гипертонус матки с последующим развитием выкидыша.
Вероятность развития осложнений зависит, на каком сроке организм начал разрушать и отторгать плод. Для предотвращения данной реакции беременная находится под особым присмотром у гинеколога на протяжении всего срока вынашивания ребенка.
Чтобы выявить антитела своевременно требуется регулярная сдача крови. При необходимости медицинским работником сразу вводится инъекция антирезусного глобулина, которая предотвращает выработку антител.
Дополнительно на протяжении беременности производятся процедуры:
- если «опасные» антитела в организме матери не образовались до 28 недели, то производится инъекция « резус-прививка», которая предотвращает их формирование;
- введение в кровь матери глюкозы, аскорбиновой кислоты или витаминных препаратов. Это позволяет снизить реакцию иммунной системы на антиген «Д»;
- при наличии большого количества антител требуется аппаратное очищение плазмы матери.
Если антитела женщины уничтожили большое количество эритроцитов плода, то в стационарных условиях ребенку (внутриутробно) производят переливание крови. Процедура опасная и может вызвать поражение клеток головного мозга, нарушение развития органов слуха и речи.
Важно, первая беременность при резус-конфликте редко сопровождается развитием осложнений. Наиболее опасными считаются последующие беременности, если женщине после родов не введен антирезусный глобулин, предотвращающий выработку антител
Данная процедура обговаривается с гинекологом перед родоразрешением. Может потребоваться самостоятельная покупка раствора для инъекций.
При наличии у матери положительной группы крови, а у плода отрицательной (резус-фактор унаследован от отца), резус-конфликт не развивается
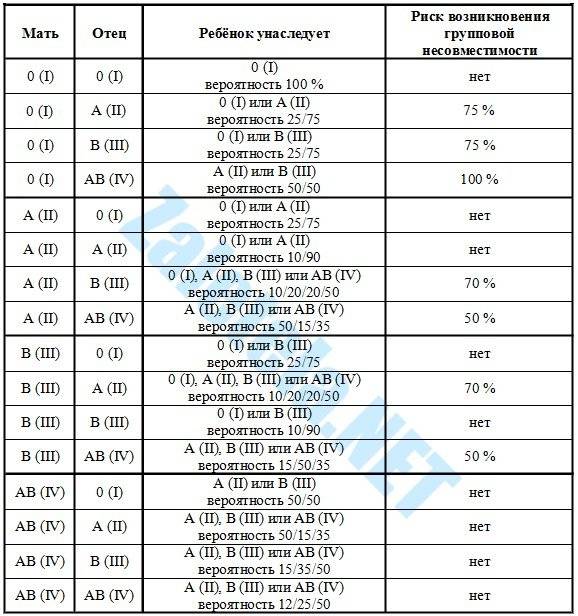
Группу крови и резус-фактор важно знать каждому человеку, так как при необходимости это позволяет предварительно определить совместимость крови при переливании и при вынашивании ребенка
Переливание несовместимых групп опасно склеиванием и оседанием эритроцитов, что ведет к развитию смертельного исхода. Наличие резус-конфликта у семейной пары опасно развитием порока у ребенка и выкидышем. Именно поэтому при переливаниях или планировании беременности первоначально врачами выявляется совместимость крови.
Оформление статьи: Лозинский Олег
Симптомы резус-конфликта при беременности
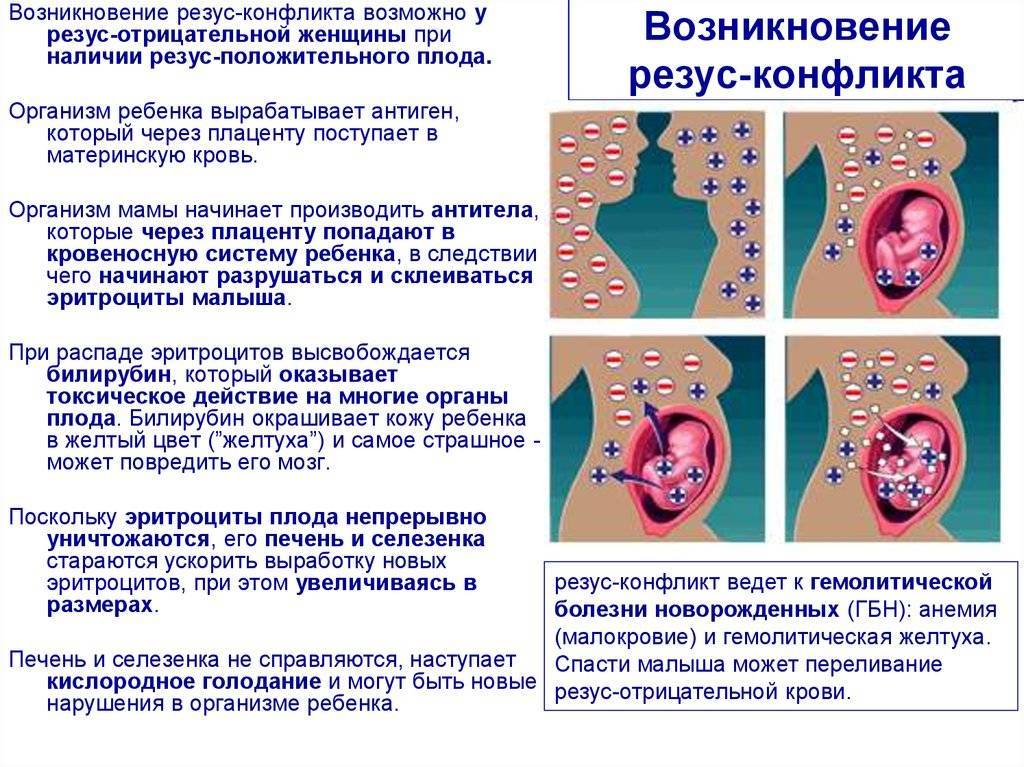
Резус-конфликт матери и ребенка не имеет четко выраженной симптоматики. Обнаружить наличие гемолитического заболевания можно при прохождении УЗИ. На обследовании доктор сможет выявить скопление жидкости в брюшной полости, которое провоцирует нехарактерное увеличение животика. Также может наблюдаться аномальное увеличение жизненно важных органов: печени, селезенки, сердца. Проявление тех или иных симптомов свидетельствует о развитии определенной формы гемолитической болезни ребенка. Специалисты различают три типа заболевания: отечная, желтушная, анемическая.
Развитие данного заболевания имеет серьезные последствия и может стать причиной гибели ребенка в утробе матери с 20 недели беременности.
Описание
Резус-фактор (Rh) — это антиген (белок), который находится на поверхности эритроцитов, причём наиболее иммуногенным является антиген D (RhD), присутствие которого и определяет положительный резус-фактор (Rh+). Исследование выполняется с 9 полных недель беременности, т. е. с 10 недели.Для проведения исследования необходимо предоставить копию УЗИ.
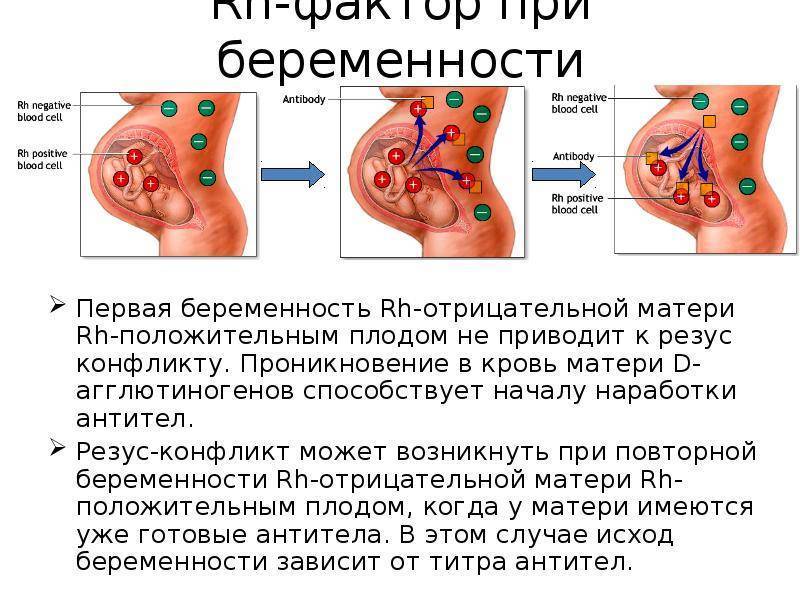
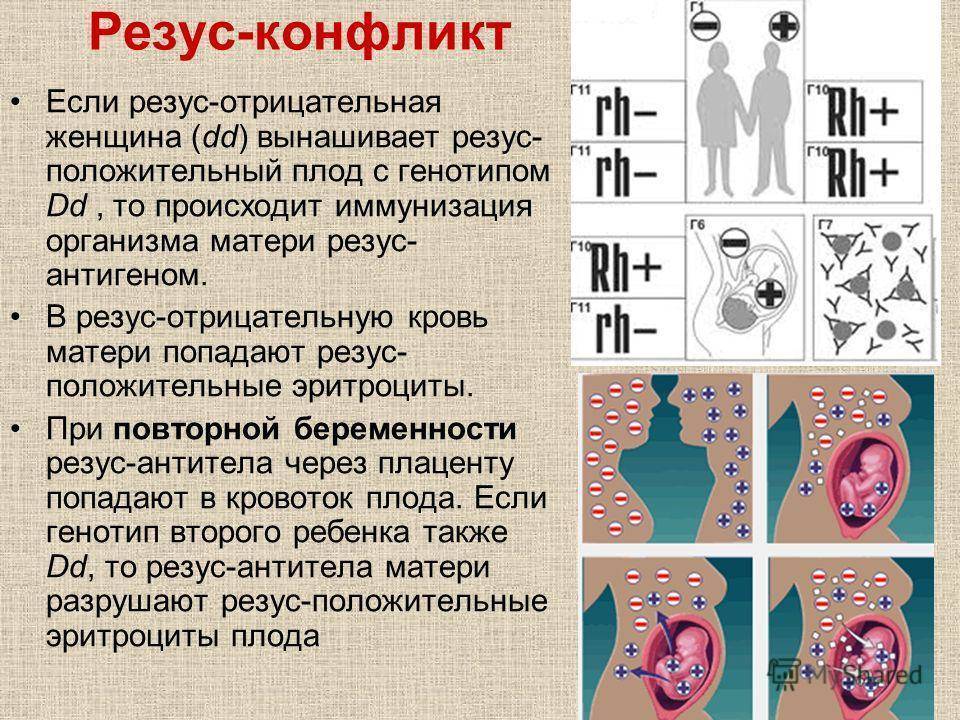
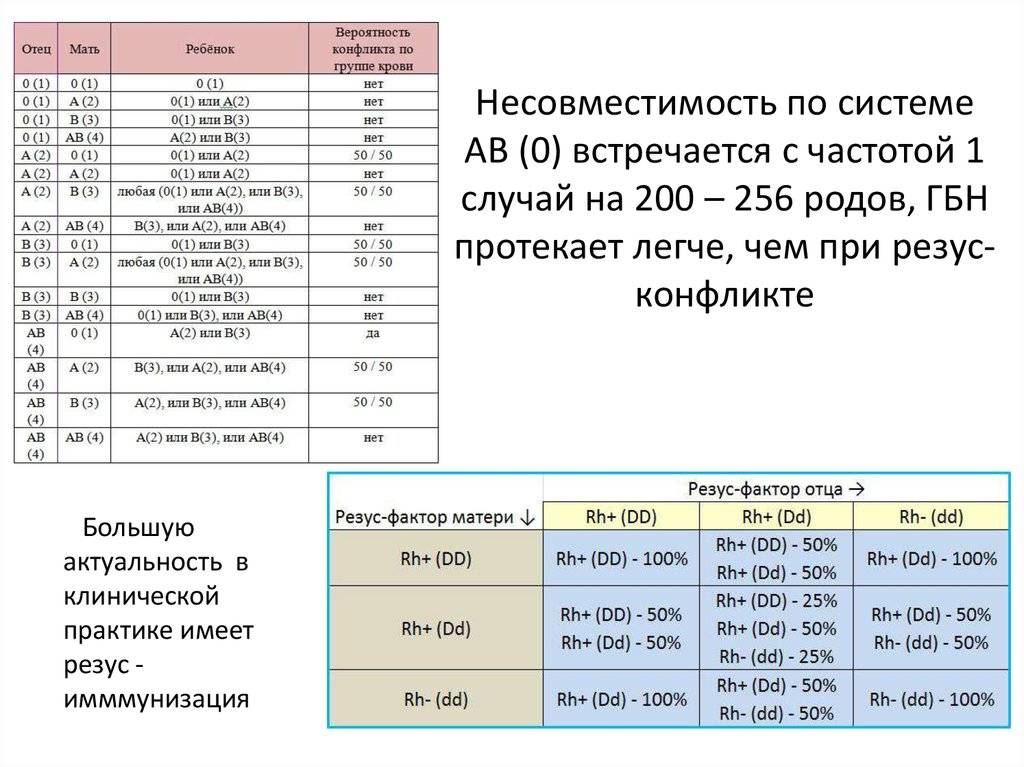
Если резус-отрицательная (Rh-) женщина беременна резус-положительным (Rh+) плодом, её иммунная система начинает вырабатывать анти-D-антитела, вызывающие разрушение эритроцитов плода. Как правило, анти-D-антитела отсутствуют при первой беременности Rh+ плодом, протекающей без осложнений, однако сенсибилизация матери возникает в процессе родов. При каждой последующей беременности или при повреждении плаценты увеличивается риск развития гемолитической болезни плода. 98% случаев гемолитической болезни новорождённых связаны именно с D-резус-антигеном. При раннем проявлении резус-конфликт может стать причиной нарушения развития плода, преждевременных родов или выкидышей.Ген RHD
Делеция гена RHD в обеих гомологичных хромосомах обуславливает отрицательный резус-фактор. Наличие гена в гомозиготном или гетерозиготном состоянии определяет положительный резус-фактор у обследуемого. В случае если резус-положительные отцы являются гетерозиготными по резус-фактору, то у резус-отрицательных матерей даже при наличии отягощённого анамнеза плод в 50% случаев будет резус-отрицательным. Таким образом, для женщин с резус-конфликтной беременностью появилась возможность проведения пренатальной диагностики с целью определения резус-фактора на ДНК плода, выделенной из ворсин хориона (10–15 недель беременности) или из амниотической жидкости при проведении амниоцентеза (24 неделя беременности).
Если результаты молекулярно-генетического анализа показывают, что плод является резус-отрицательным, то отпадает необходимость в проведении последующих инвазивных процедур, и такие пациентки исключаются из дальнейшего обследования по тяжести развития гемолитической болезни плода. Кроме того, определение гетерозиготного генотипа по резус-фактору (RHD+/RHD-) у отца даёт основание для проведения преимплантационной диагностики при наличии отягощённого акушерского анамнеза (гибель детей от гемолитической болезни) и резус-сенсибилизации у матери. В результате при ЭКО будущей матери будут перенесены только резус-отрицательные эмбрионы.
Так как антирезусную профилактику иммуноглобулином человека рекомендовано проводить на 28 неделе первой и последующих беременностей, то определение резус-фактора плода на ранних сроках является необходимым. Определение Rh- плода в 1–2 триместре беременности позволит сократить расходы на регулярное определение титра анти-D-антител и антирезусную профилактику.Показания
Беременным (Rh-)-женщинам с 12 по 27 неделю беременности, если (Rh+)-отец является гетерозиготным носителем гена RhD (Генотипирование системы RhD).Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи.Интерпретация результатов
При отрицательном результате теста, статус плода считается с высокой вероятностью резус-отрицательным, однако рекомендуется повторять тест на более поздних сроках беременности (но не позднее 27-ой недели) для подтверждения.
Положительный результат теста считается показанием к введению антирезусного иммуноглобулина, однако вопрос о его введении должен решаться только акушером-гинекологом на основании и других методов диагностики резус-конфликта.
При отсутствии антител к Rh-фактору по результатам ИФА и положительном молекулярно-генетическом тесте, рекомендуется введение антирезусного иммуноглобулина в период от 28 недель беременности (для профилактики ГБН) и не позднее 72 часов после родов (для профилактики Rh-конфликта при следующей беременности).
Почему возникает резус-конфликт при беременности
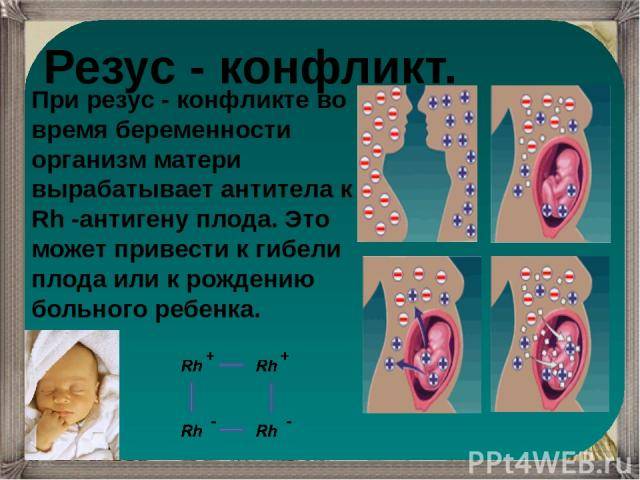
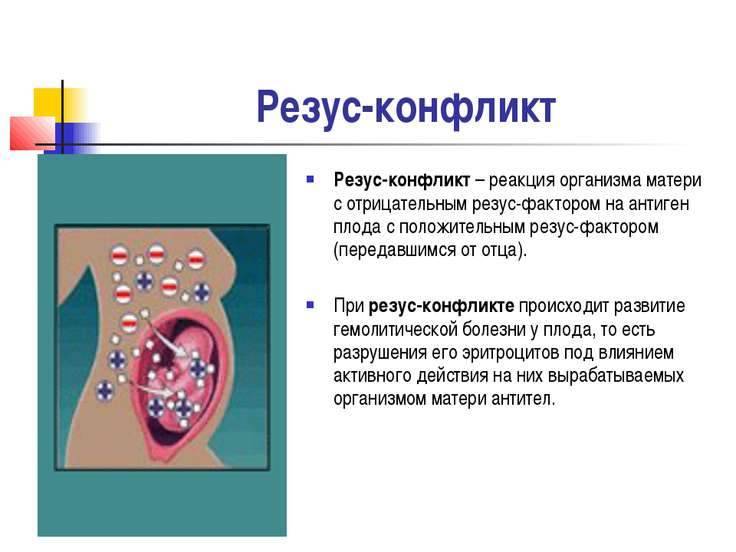
Наличие или отсутствие резус-фактора не оказывает неблагоприятного воздействия на организм человека.
Проблема возникает, когда женщина, у которой в кровь резус-отрицательная, вынашивает ребенка с резус-положительной кровью. Как правило, такой конфликт происходит при встрече “отрицательной” женщины с “положительным” мужчиной. В случае, если у такой женщины имеются антитела к резус-фактору, а они могут возникнуть при определенных обстоятельствах (о которых ниже), антитела беременной женщины атакуют эритроциты плода и разрушают их.
В результате все заканчивается самопроизвольным выкидышем, неразвивающимся плодом, или у ребенка появляется гемолитическая болезнь и он погибает.
Антиген резус-фактор – это белковое соединение, располагающееся на поверхности эритроцитов крови человека. Изначально в крови человека естественные антитела к этому антигену отсутствуют. Источник возникновения такого конфликта кроется в следующем.
Образование иммунных антител происходит при определенных обстоятельствах, а именно, когда происходит встреча отрицательной крови с эритроцитами положительной крови. Это может произойти в результате переливания резус-несовместимой крови и после вынашивания и завершения беременности у резус-отрицательной женщины резус-положительным ребенком.
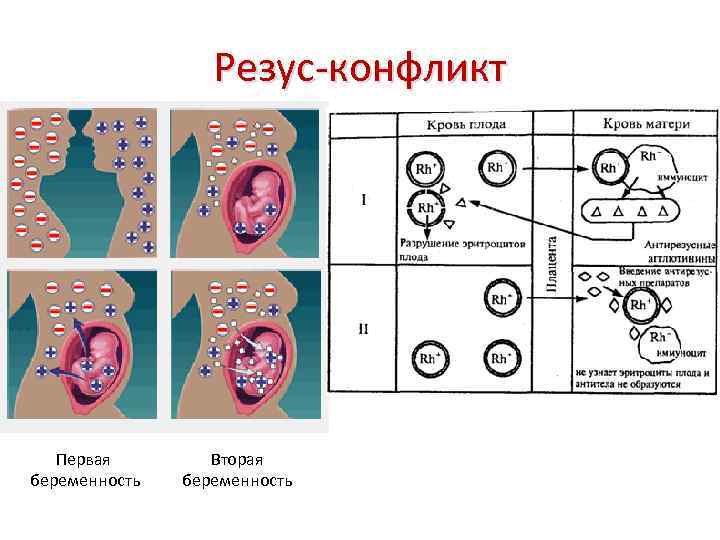
Образование антител в крови беременной женщины на эритроциты резус-положительного ребенка при первой беременности, как правило, не происходит, вероятность конфликта в таком случае очень мала. В таком случае нужно доносить и родить здорового ребенка.
Но прерывания беременности или самопроизвольные выкидыши, прерывания медикаментозные (фармакологические) или операционные, способствуют забросу крови плода в организм матери, что и приводит к образованию антител. В иммунной памяти они сохраняются на всю жизнь и могут явиться источником резус-конфликта при беременности.
Если в организме женщины имеются такие антитела, они через плаценту проникают в организм плода, и разрушают его эритроциты. Возникает гемолитическая болезнь плода, и, если его удается выносить, то гемолитическая болезнь новорожденного. Изменения во внутренних органах плода в результате гемолитической болезни чаще приводит к его гибели в течение первых суток после рождения.Наблюдение за течением беременности у женщин, имеющих отрицательный резус, требует особого внимания!
Лечение резус-конфликта при беременности
Современные терапевтические методики позволяют эффективно и быстро устранить угрозу жизни для плода, сохраняя ему жизнь и поддерживая нормальные показатели беременности. Самым эффективным методом остается переливание крови плода, которое назначают при развитии у ребенка малокровия. Вмешательство происходит исключительно при стационарном лечении, а после проведения процедуры женщина еще длительное время остается на сохранении, под тщательным присмотром акушеров. Переливание крови улучшает состояние плода и предотвращает преждевременные роды, также значительно снижаются риски развития у новорожденного гемолитического заболевания.
Женщины, у которых антитела были обнаружены на ранних сроках или прошлая беременность сопровождалась резус-конфликтом матери и плода, относятся к группе с повышенным риском осложнения. До 20 недели пациентки должны регулярно посещать женский кабинет, а после этого они направляются на стационарное лечение.
Также лечение может основываться на очищении материнской крови. Для этого применяют такие процедуры, как плазмаферез или гемосорбция. Ослабить иммунитет пациентки можно при помощи десенсибилизирующей терапии и иммуноглобулинного лечения. Однако статистика указывает на неэффективность данных методов, поэтому от них фактически полностью отказались.
Добиться нормализации состояния ребенка можно только прекратив доступ антител материнской иммунной системы, поэтому, как только медицинские показатели позволят ребенку выжить за пределами материнского утроба, проводится родоразрешение. Резус-конфликтная беременность обычно заканчивается преждевременными родами, так как на последних сроках антирезусные тела, поступающие к ребенку, вырабатываются в большем количестве. Способы и сроки, на которых проводится родоразрешение, зависят от индивидуальности женского организма и степени тяжести состояния плода. Самым щадящим методом считают кесарево сечение, поэтому он и является самым распространенным способом появления на свет малыша. Если пациентка достигла 36 недели беременности, то акушеры могут вызвать роды, которые будут проходить естественным путем, но немного раньше, запланированных сроков.
Когда следует обратиться к гинекологу?
Крайне важно обратиться к врачу при наличии аномального кровотечения или при подтверждении беременности тестом. Хотя легкое кровотечение во время ранней беременности — не повод для беспокойства, тем не менее, вам следует посетить гинеколога, чтобы убедиться в том, что все протекает нормально. . Кровяные выделения
Кровяные выделения
Кроме того, если результаты теста на беременность положительные, вам следует обратиться к врачу, чтобы подтвердить результаты теста и решить, будете ли вы продолжать вынашивание или сделаете выбор в пользу прерывания. Ранние сроки аборта дают возможность выполнить прерывание таблетками, без хирургического вмешательства.
Вам также следует обратиться к врачу, если у вас сильное кровотечение на ранних сроках беременности, так как это может указывать на опасные для жизни причины.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Что такое резус-конфликт матери и ребенка
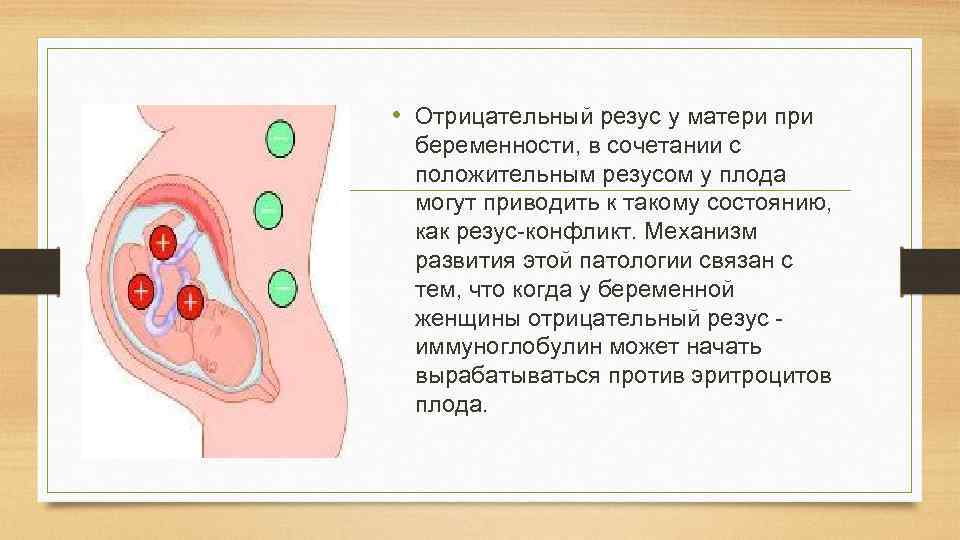
Ребенок наследует резус-фактор от одного из родителей. Резус-фактор плода определяется еще в утробе, когда начинается формирование кровеносной системы. Если у родителей фактор одинаковый, у ребенка не возникает проблем. При отрицательном резусе у отца, даже если плод его унаследует, тоже не происходит ничего опасного. Проблемы начинаются, если мать имеет отрицательный резус, а отец положительный, и этот положительный фактор передается ребенку. Материнская иммунная система начинает атаковать плод.
Происходит атака следующим образом. Материнский организм вырабатывает антитела, которые проникают сквозь плаценту в кровь ребенка и подавляют эритроциты, заставляя их распадаться. На этом фоне у ребенка может развиться анемия, малокровие, чреватое кислородным голоданием тканей. Но и это еще не все. Уничтоженные эритроциты выводятся через печень и селезенку, органы увеличиваются в размере, развивается желтуха. В тяжелых случаях плод может даже погибнуть.
Хорошая новость для резус-отрицательных женщин в том, что во время беременности резус-конфликт случается крайне редко. Дело в том, что кровь матери и ребенка не смешиваются, и выработка антител не происходит. Чаще всего смешение крови происходит уже при родах. Поэтому первый ребенок появляется на свет без проблем, а вот с последующими беременностями могут быть сложности.
Если до первых родов у матери были беременности, закончившиеся абортом или выкидышем, развитие конфликта непредсказуемо, у медиков на этот счет противоречивые данные. Все зависит от того, сколько эритроцитов плода попало в кровь матери.