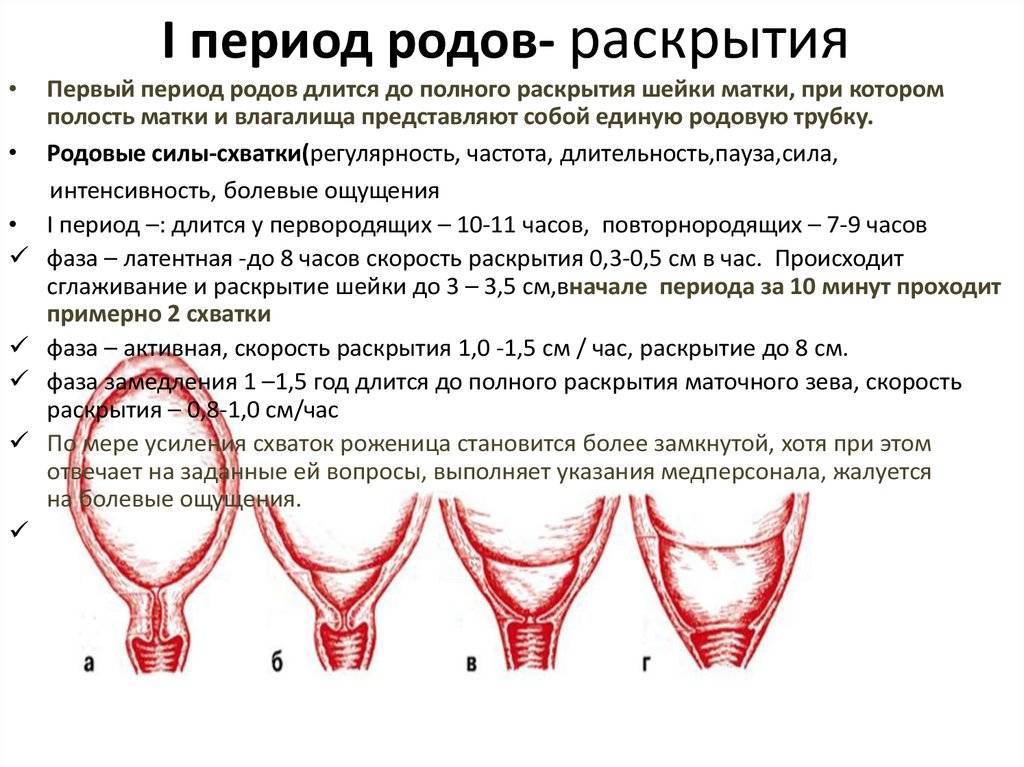
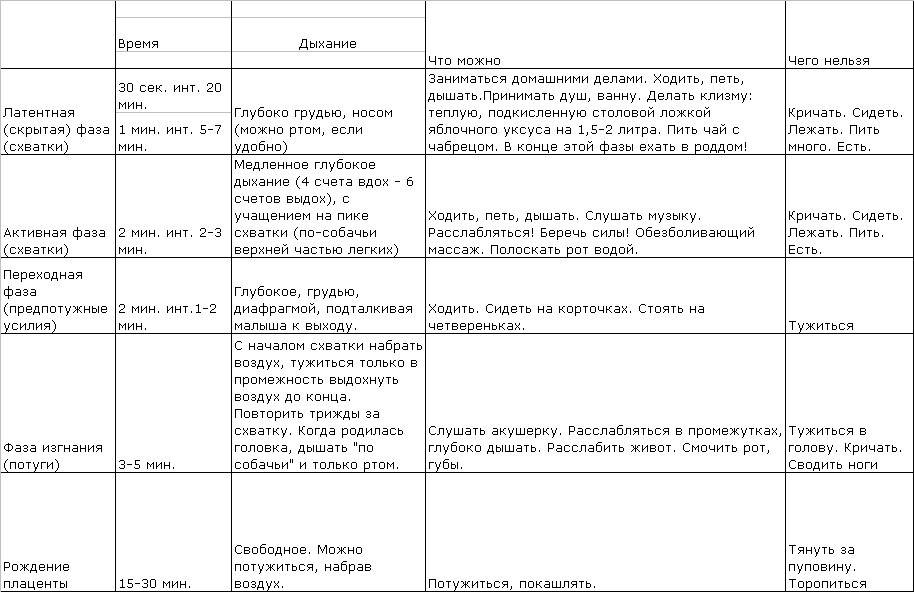
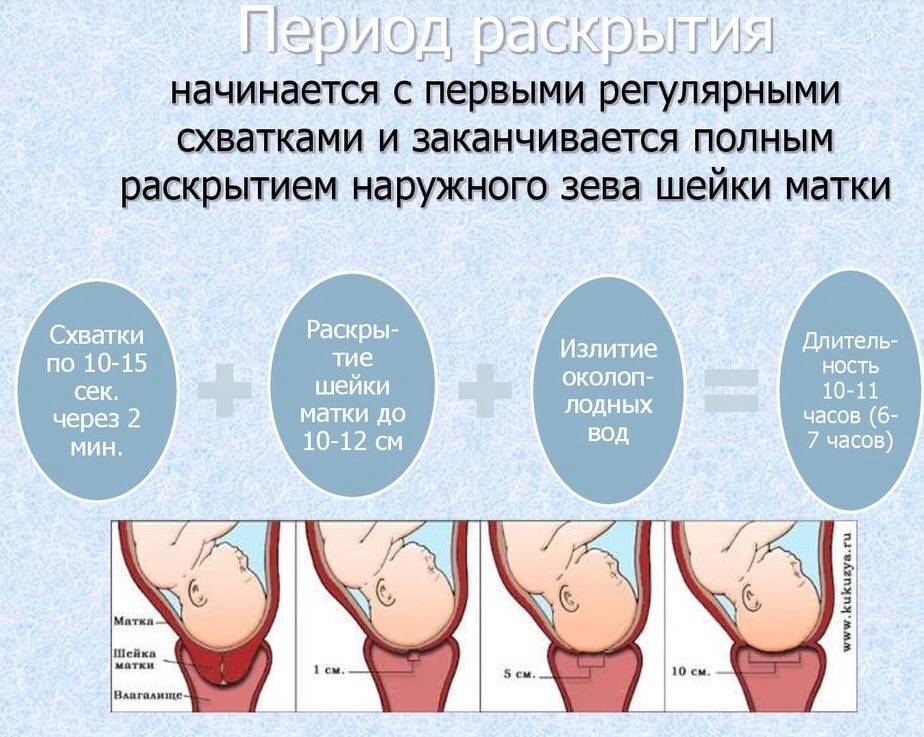
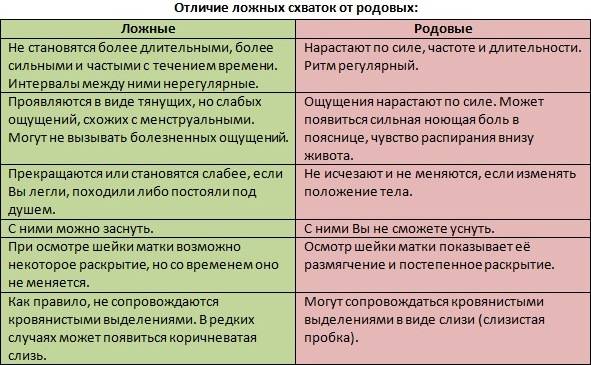
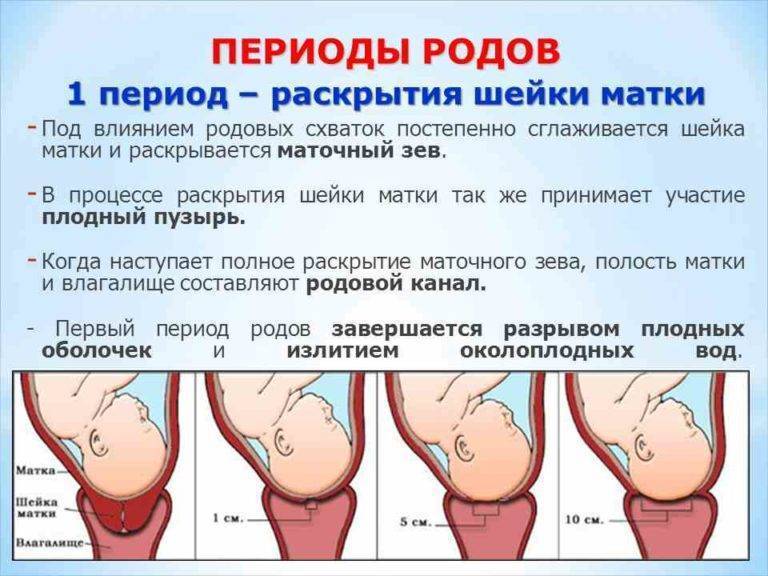
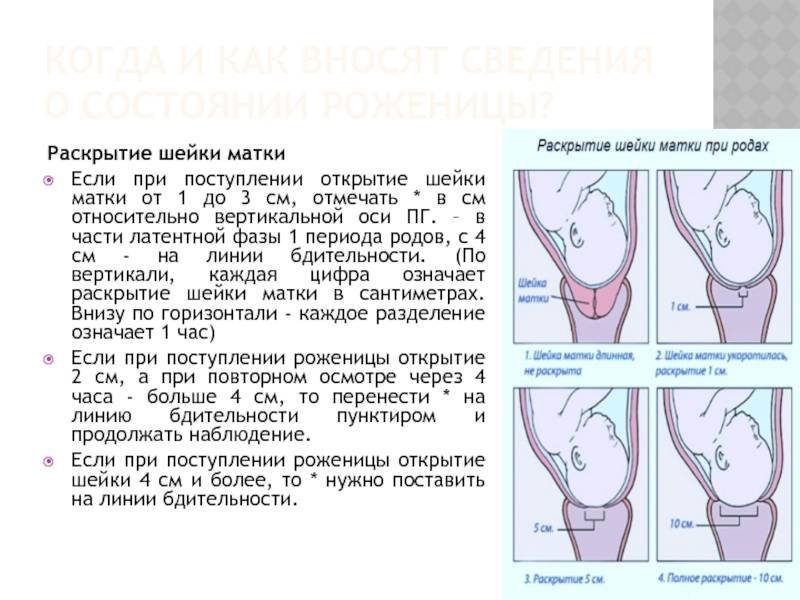
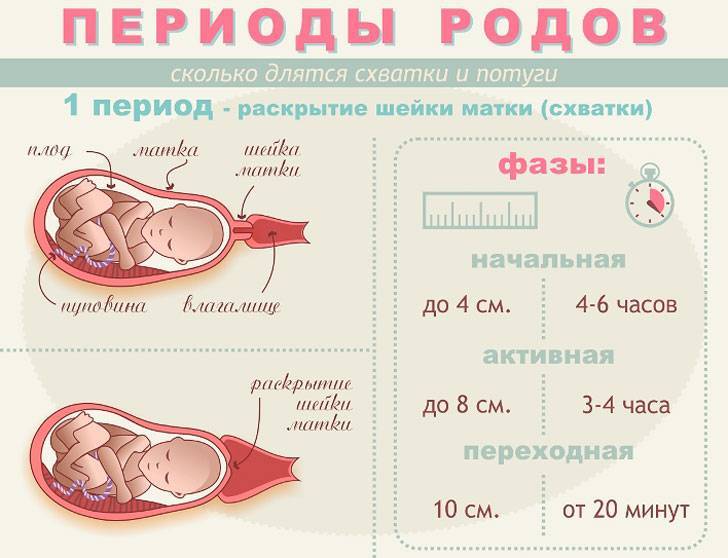
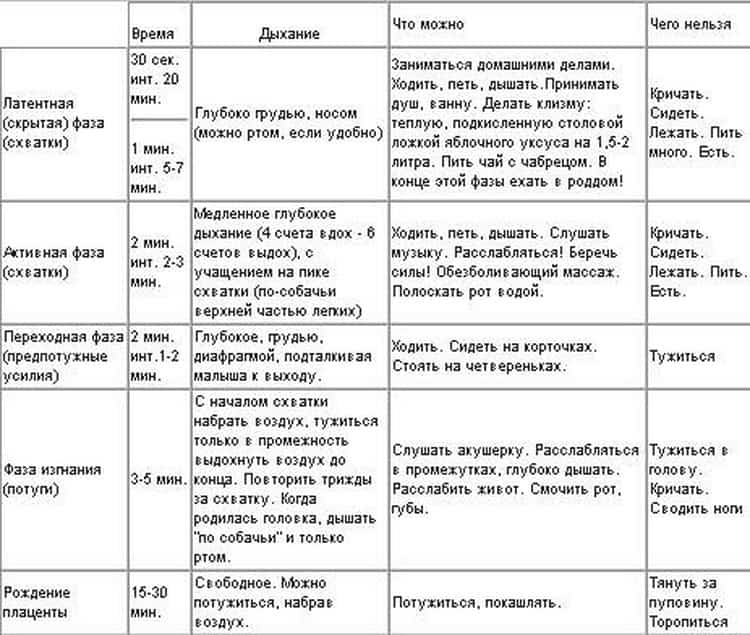
Обезболивание родов без побочных эффектов
Будущих рожениц готовят к использованию техник немедикаментозного обезболивания родов, в том числе на курсах по психоэмоциональной подготовке к родам, которые есть при каждой женской консультации. Надо понимать, что абсолютного обезболивания в родах при использовании немедикаментозных техник ждать не стоит. Но правильное их применение все-таки в значительной степени приглушает родовые муки, снижает остроту болевых ощущений и в конечном счете оставляет от родов приятное «послевкусие», когда хочется повторить этот опыт снова и снова.
Кроме того, немедикаментозные методы обезболивания в родах имеют свои несомненные плюсы. И уже хотя бы только поэтому ими стоит воспользоваться.
- они не оказывают негативного воздействия ни на саму женщину, ни на ребенка;
- они доступны абсолютно любой роженице и просты в применении;
- они не вызывают аллергических реакций и побочных эффектов.
Ретонарная анестезия при родах
Если проводится эпидуральная анестезия при родах, проблемы для наложения акушерских щипцов нет.
Методом выбора является также СА, охватывающая сегменты Т10-S5:
Бупивакаин, 0,75% р-р (гипербарический р-р), субарахноидально 5-7,5 мг, однократно или Лидокаин, 5% р-р (гипербарический р-р), субарахноидально 25-50 мг, однократно.
Преимущества:
- простота выполнения и контроля – появление СМЖ;
- быстрое развитие эффекта;
- низкий риск токсического влияния анестетика на ССС и ЦНС;
- не оказывает угнетающего влияния на сократительную активность матки и состояние плода (при поддержание стабильной гемодинамики);
- спинальная аналгезия дешевле эпидуральной и общей анестезии.
Недостатки:
- артериальная гипотония (купируется быстрой инфузией и в/в введением эфедрина);
- ограниченная длительность (наличие специальных тонких катетеров решает проблему);
- постпункционная головная боль (использование игл меньшего диаметра значительно уменьшило частоту этого осложнения).
Необходимо:
- мониторинг адекватности спонтанного дыхания и гемодинамики,
- полная готовность к переводу пациентки на ИВЛ и проведению корригирующей терапии.
Ждем начала родов
Вы ждете малыша? Поздравляем! Одно из важнейших событий в жизни уже близко, и многие мамы напрасно волнуются, ожидая сильной боли или переживая за сам процесс. Ваш организм специально создан для родов и полностью готов к ним
А опытные врачи позаботятся о вас, их знания, умения и внимание помогут малышу появиться на свет.
Но все же интересно, в какой именно день на нашей планете станет на одного человека больше. Как рассчитать дату родов? Примерная дата предполагаемых родов известна каждой будущей маме с самого начала, с того момента, как ее рассчитывает доктор. Но нужно знать, что роды могут наступить начиная с полной 37-й до конца 42-й недели, то есть в среднем беременность длится от 260 до 293 суток, так что наверняка «тот самый» день никому не может быть известен, кроме разве что самого малыша.
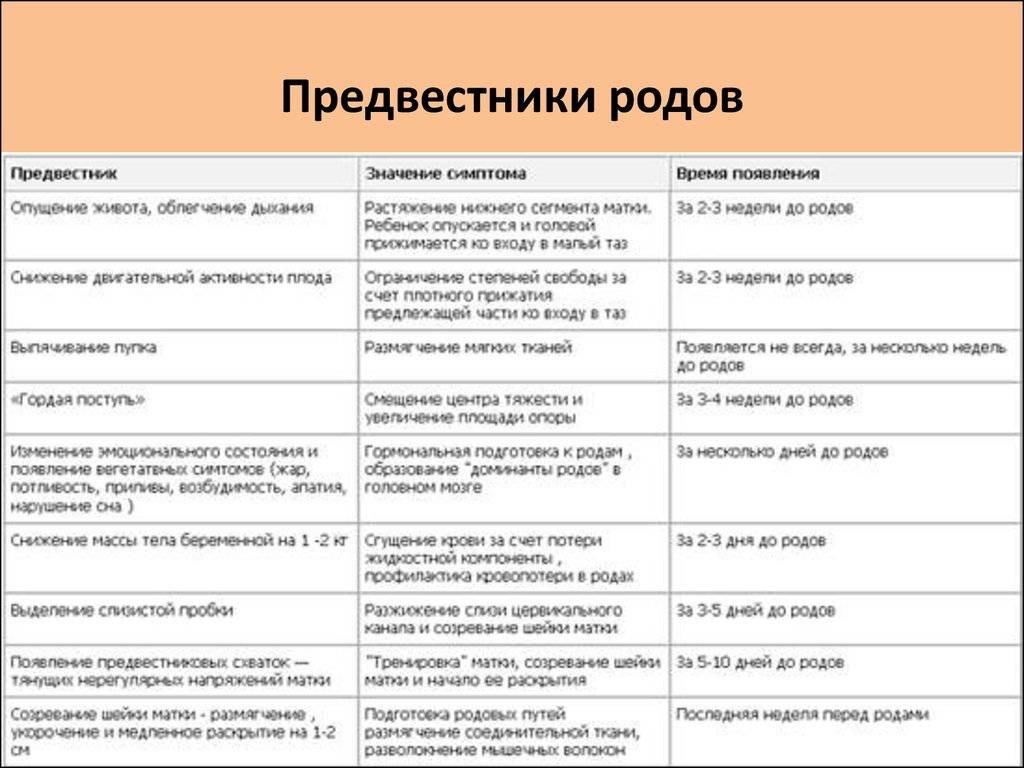
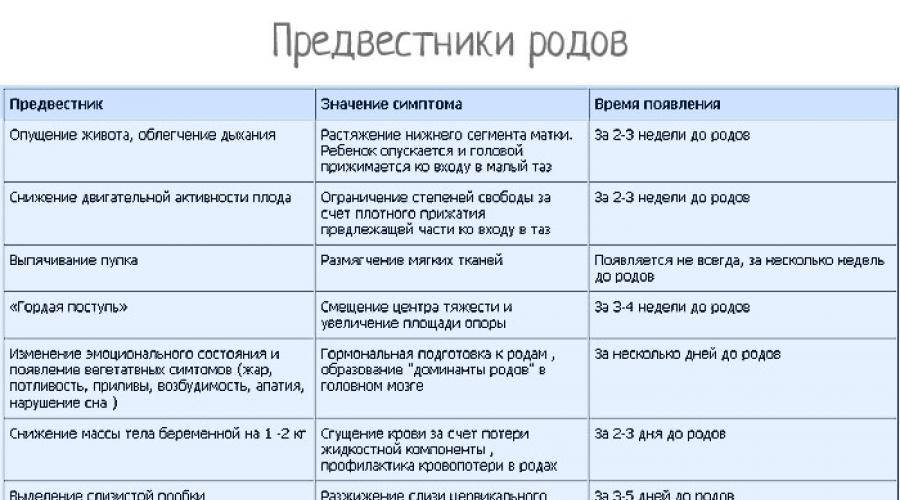
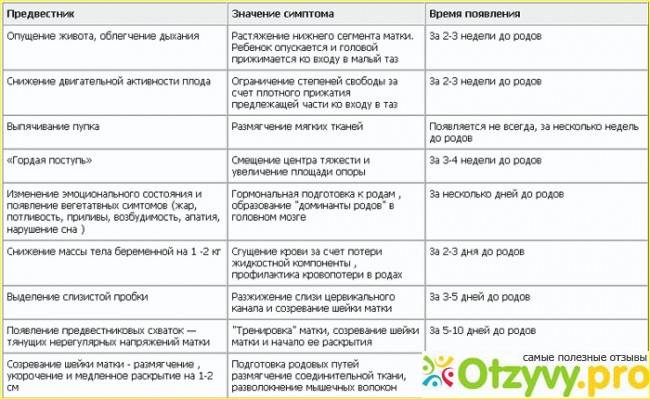
Как узнать, что роды приближаются? Можно выделить косвенные признаки, но помните, что все индивидуально.
- Опущение живота. У тех, кто ждет первого ребенка, живот опускается за 2 – 4 недели до родов; у мам, которые рожают не в первый раз, — накануне. Происходит это потому, что малыш ощущает готовность к появлению на свет и меняет положение в животе, занимая предлежащей частью (то есть той, которая теперь расположена внизу матки) место в малом тазу. Пупок при этом выпячивается.
- Уходит изжога. Благодаря этому уходит ощущение давления на диафрагму, дышать становится легче, проходят симптомы изжоги и отрыжки.
- Учащение позывов и изменение стула. Вместе с тем позывы в туалет учащаются, и примерно за неделю до родов стул становится жидким — из-за давления плода на прямую кишку и действия активизирующихся гормонов на кишечник.
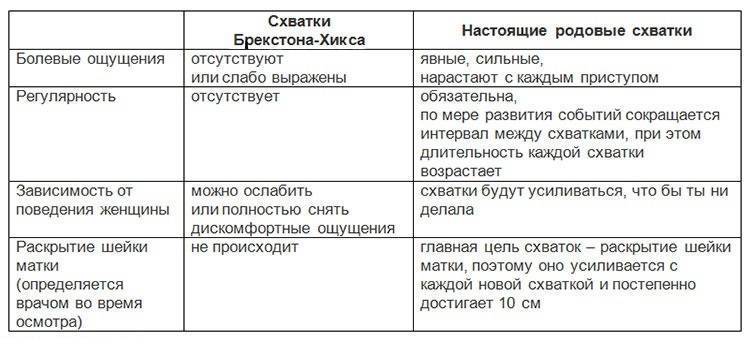
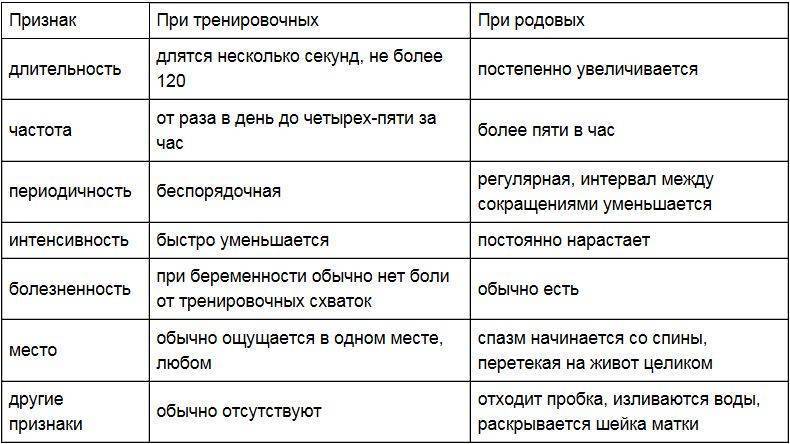
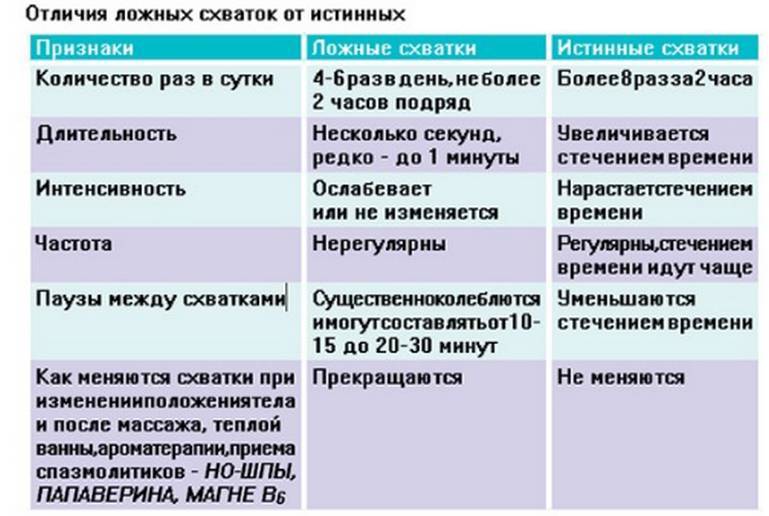
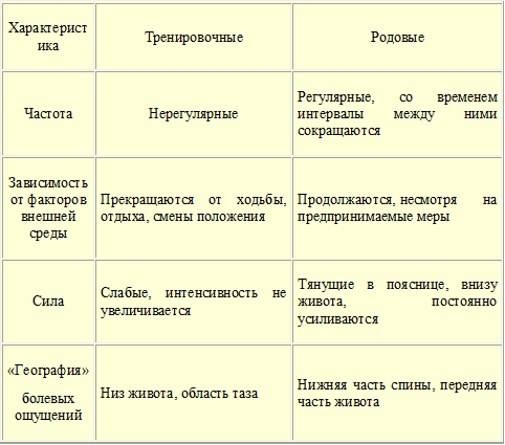
- Боли внизу спины. Могут возникнуть тянущие болезненные, иногда похожие на схватки ощущения в области промежности и таза из-за давления и растяжения тканей крестца. В этот период будущей маме может быть некомфортно ходить и сидеть и во время сна трудно найти удобную позу. Могут ощущаться «ложные» схватки, но если они нерегулярны и промежуток между ними не сокращается, то говорить о начале родов рано.
- Отсутствие аппетита. Чаще всего перед родами будущим мамам не хочется даже любимой еды. Как правило, за 1 – 2 недели до момента рождения ребенка беременные теряют до 2 кг — за счет лишней жидкости. Так организм готовится к родам, когда маме понадобится дополнительная пластичность и легкость.
- Изменчивое настроение. Гормонов выделяется все больше, и настроение беременной женщины меняется час от часа. Периоды, когда будущая мама активна и жизнерадостна, сменяются желанием уединиться и побыть в тишине.
- Малыш шевелится меньше. В его новом положении — как правило, головкой вниз — ему неудобно двигаться.
- Слизистые выделения. Шейку матки во время беременности закрывает слизистая пробка, и незадолго до рождения малыша она отходит. Это может произойти и прямо перед родами, и в начале родов, и за 1 – 2 недели до них. Она густая, прозрачная, слегка желтоватая, часто с примесью крови. Это нормально, однако, если выделения кровяные, нужно как можно скорее отправиться к врачу, чтобы убедиться, что осложнений нет, или оперативно с ними разобраться.
Не всем известно, что воды могут подтекать или отойти и до родов.
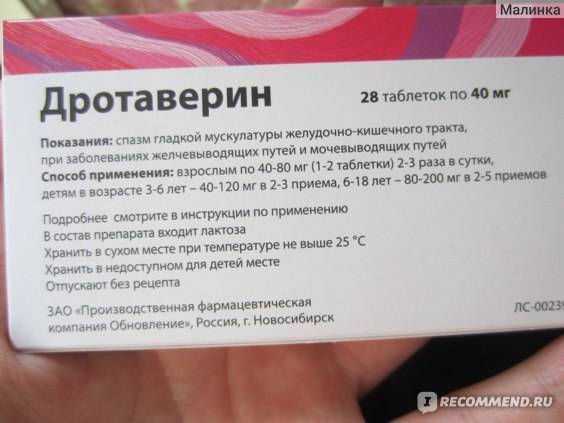
Инструкция по применению и дозировка
Но-шпу в таблетках проглатывают и запивают небольшим количеством воды. Дозировку и режим приема определяет врач на основе возраста маленького пациента:
- Детям 6-12 лет медикамент дают по одной таблетке один раз в день, а при необходимости можно выпить лекарство и второй раз. Максимальная суточная доза для пациентов этого возраста (например, для ребенка 7 или 8 лет) – 80 мг.
- Для ребенка старше 12 лет разовая доза тоже зачастую составляет 1 таблетку, но может быть увеличена до двух таблеток сразу. Максимально в сутки пациенту такого возраста можно давать 160 мг дротаверина, поэтому принимать лекарство можно от 1 до 4 раз в сутки, если ребенку дают 1 таблетку на прием либо 1-2 раза, если подросток проглатывает сразу по 2 таблетки.
- Для детей 1-6 лет дозировка и частота приема таблеток определяется лечащим врачом.

Консультация врача нужна и для инъекционного введения Но-шпы в растворе, поскольку доктор должен убедиться в необходимости уколов и определить как нужную дозу, так и способ введения.

К примеру, если Но-шпа используется в составе литической смеси, то для одного укола берут 1 мл лекарства для ребенка старше 6 лет и 0,5-1 мл раствора для пациента младше 6 лет. Пропорции других медикаментов тоже подбирают с учетом возраста ребенка.
Анестезия при родах и антагонисты кальция
Известно, что антагонисты кальция обладают противоишемическим, токолитическим, умеренными анальгетическим, седативным и слабым миоплегическим свойствами.
Показания к назначению антагонистов кальция:
- преждевременные роды;
- чрезмерно сильная родовая деятельность – с целью уменьшения гипертонуса миометрия;
- гипертоническая форма слабой родовой деятельности – с целью нормализации повышенного базального тонуса матки;
- ДРД (схватки неправильной формы, нарушения их ритма) – для нормализации тонуса матки;
- внутриутробная гипоксия плода, обусловленная АРД, – внутриутробная реанимация;
- подготовка к родам при отсутствии биологической готовности и патологическом прелиминарном периоде.
Противопоказания к назначению антагонистов кальция:
- для всех антагонистов кальция – артериальная гипотония;
- для верапамила и дилтиазема – синдром слабости синусового узла, АВ блокада II и III степеней, выраженная дисфункция ЛЖ, синдром WPW с антеградным проведением импульса по дополнительным путям;
- для производных дигидропиридина – тяжелый аортальный стеноз и обструктивная форма гипертрофической кардиомиопатии.
Необходима осторожность при применении этих ЛС на фоне лечения празозином, эуфиллином, магния сульфатом, бета-адреноблокаторами, особенно при их в/в введении. Включение в вышеуказанные схемы у здоровых беременных, беременных с гестозом, с гипокинетическим типом гемодинамики нифедипина или риодипина помимо усиления аналгезии сопровождается увеличением ударного индекса, СИ и уменьшением ОПСС (при отсутствии гиповолемии), благоприятными изменениями кардиотокографических параметров плода, что позволяет расценивать применение ЛС как интранатальную его защиту от гипоксии: Нифедипин сублингвалъно, трансбукалъно или внутрь до 30-40 мг на роды, периодичность введения определяется клинической целесообразностью или Риодипин внутрь 30-40 мг на роды, периодичность введения определяется клинической целесообразностью
Беременным с гипер- и эукинетическим типами гемодинамики показано применение верапамила или пропранолола в зависимости от вида АРД.
Верапамил применяют в/в капельно или через инфузомат в зависимости от цели и получаемого результата (после достижения токолиза введение, как правило, прекращают):
Верапамил в/в капельно 2,5-10 мг или через инфузомат со скоростью 2,5-5 мг/ч, длительность терапии определяется клинической целесообразностью.
Ионы кальция, находящиеся в цитоплазме клеток, являются инициаторами процессов, приводящих к повреждению мозга плода во время реоксигенации после гипоксии вследствие активации освобождения глутамата и аспартата, протеаз, фосфолипазы и липооксигеназы. В связи с этим фармакологическая профилактика постгипоксического повреждения мозга у плода, развитие которого происходит в условиях плацентарной недостаточности, должно включать применение антагонистов кальция.
[], [], [], [], [], [], [], [], [], []
Возможные противопоказания и побочные действия
В инструкции по применению свечей с папаверином сказано, что их использование противопоказано, в случае, если в истории болезни пациентки есть записи о:
расстройстве сердечного ритма, вызванного нарушением AV-проводимости; повышенном внутриглазном давлении (глаукоме); печеночной, почечной недостаточности, при нарушении функций надпочечников (с осторожностью); нарушении бронхиальной проходимости; воспалении прямой кишки. Кроме того, организм женщины в период вынашивания ребенка может неожиданным образом среагировать даже на знакомый и безопасный препарат
Поэтому, заведомо известная или выявленная непереносимость к компонентам папавериновых свечек также считается противопоказанием к их применению
Кроме того, организм женщины в период вынашивания ребенка может неожиданным образом среагировать даже на знакомый и безопасный препарат. Поэтому, заведомо известная или выявленная непереносимость к компонентам папавериновых свечек также считается противопоказанием к их применению.
Более серьезные последствия могут иметь место из-за превышения установленной дозы: выраженный седативный эффект, нарушение сердечной деятельности, затруднения мочеиспускания и дефекации, гипотония, головокружения и т. п.
Искусственное (медикаментозное) обезболивание
Его назначает акушер-гинеколог в индивидуальном порядке. Например, если организм еще не готов к родам, женщина устала, ей дают акушерский сон-наркоз. Отдохнув, собравшись с силами, она сможет нормально родить. Бывает, что женщине просто нельзя чувствовать боль из-за токсикоза – повысится артериальное давление. Или же наблюдается гипоксия плода: тогда тоже прибегают к наркозу, чтобы повысить болевой порог и снизить тонус матки. Одним словом, все зависит от состояния ребенка и мамы.
Основным компонентом медикаментозного обезболивания являются наркотические анальгетики
При их использовании важно учитывать два принципиальных момента
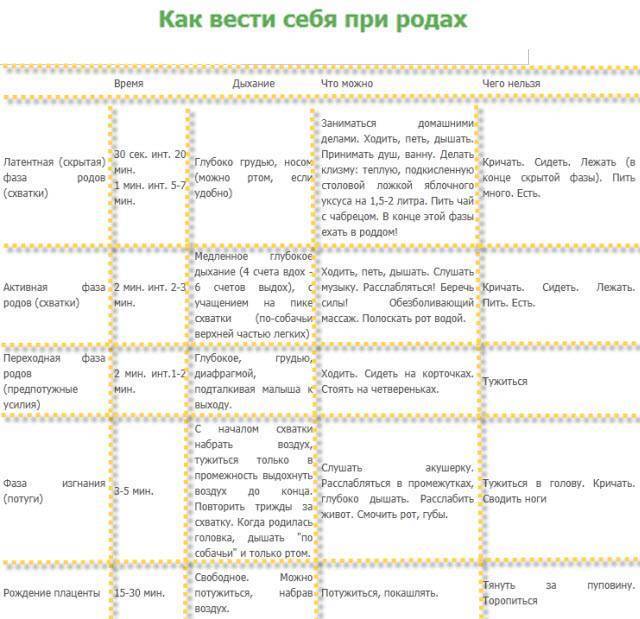
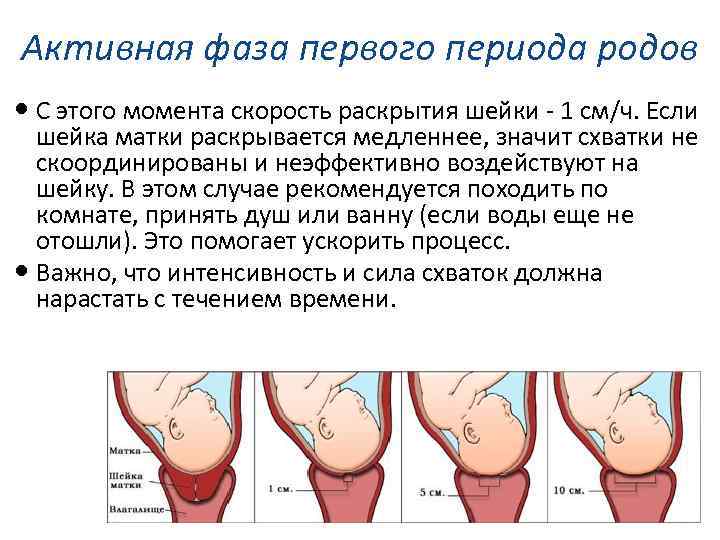
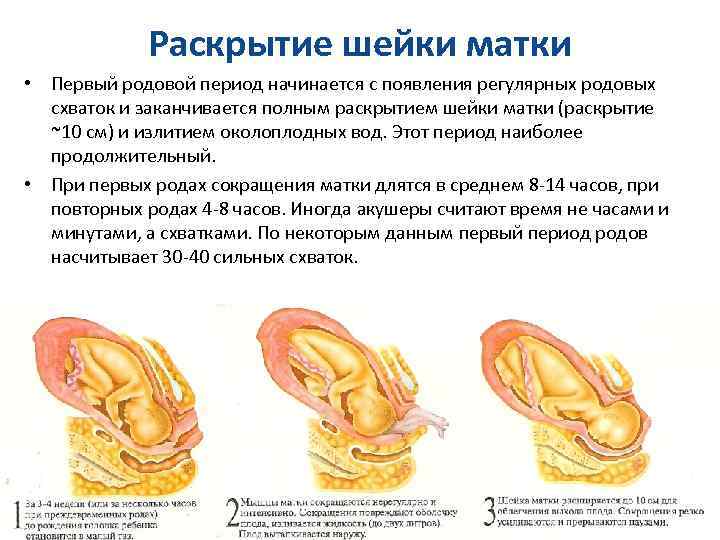
- Их можно назначать, только если женщина уже вступила в роды: прошла латентная фаза первого периода и шейка матки раскрылась не менее чем на 3-4 см. В этом случае обезболивание не притормозит родовую деятельность, а, наоборот, облегчит процесс.
- Если до предполагаемого момента рождения ребенка остается меньше двух часов, наркотические анальгетики противопоказаны. Иначе младенец родится в состоянии наркотической депрессии, то есть у него будет проблема с дыханием (наркотические анальгетики подавляют дыхательный рефлекс, и первый вдох будет сделать очень трудно).
Злоупотреблять этими обезболивающими лекарствами не стоит хотя бы потому, что согласно исследованиям шведских медиков, у тех подростков, матери которых при родах получили морфиноподобные препараты, в пять раз возрастает риск развития наркомании. В нервной системе ребенка происходит «запоминание» действия наркотического анальгетика. И стоит ему потом однажды его попробовать – устанавливается быстрое и сильное привыкание.
Сейчас для обезболивания родов все шире используется эпидуральная анестезия , в том числе у женщин с осложненным течением беременности, а также у женщин, психологически не очень хорошо настроенных на роды. Такое обезболивание применяют незадолго до рождения ребенка, когда латентная фаза первого периода родов закончилась и использовать наркотические анальгетики нежелательно.
Суть метода в следующем: врач-анестезиолог вводит иглу в позвоночный канал над твердой оболочкой спинного мозга (в эпидуральное пространство). Как раз туда, где проходят нервные корешки. Затем впрыскивает сильнодействующий местный анестетик. Если требуется продолжительное обезболивание, то роженице вместо иглы ставят катетер – тоненькую силиконовую трубочку, через которую, по мере необходимости, вводят лекарство. При этом роженица остается полностью в сознании, но не ощущает боли ниже пояса.
В каких случаях требуется анестезия при родах
Далеко не всем женщинам может требоваться обезболивание родов. Во многом, это зависит и от желания самой роженицы, а также наличия медицинских показаний (и противопоказаний тоже) к анестезии при родах. Так, применение медикаментозной анестезии может потребоваться при наличии крайне болезненных и частых схваток, которые женщина с трудом переносит. Врачи могут применить анестезию в случаях, если роженица сильно напугана, напряжена и беспокойно себя ведет, плохо слушает врачей на схватках, что мешает нормальному раскрытию шейки. Также показано применение анестезии при родах, если плод крупный, наступили преждевременные роды. Естественно, что обезболивание будет показано пи проведении как планового, так и экстренного кесарева сечения, однако, виды обезболивания при этих ситуациях будут различными.
Нередко к применению местной анестезии прибегают при затяжных родах и наличии многоплодной беременности, при формировании гипоксии плода.
Показания и Противопоказания
Показания к О. р. устанавливает акушер, выбор метода решается совместно с анестезиологом. При этом исходят из следующих принципов: способ обезболивания не должен угнетать родовую деятельность или оказывать отрицательное воздействие на плод и новорожденного; во время О. р. должен достигаться эффект болеутоления при сохранении у роженицы сознания; метод О. р. должен быть легко управляемым и доступным.
Одним из основных методов О. р. является психопрофилактический метод, основанный на воспитании у женщины сознательного отношения к родовому акту, снятии страха перед родами (см. Психопрофилактическая подготовка беременных). И лишь при отсутствии эффекта от указанного метода можно переходить к медикаментозному О. р.
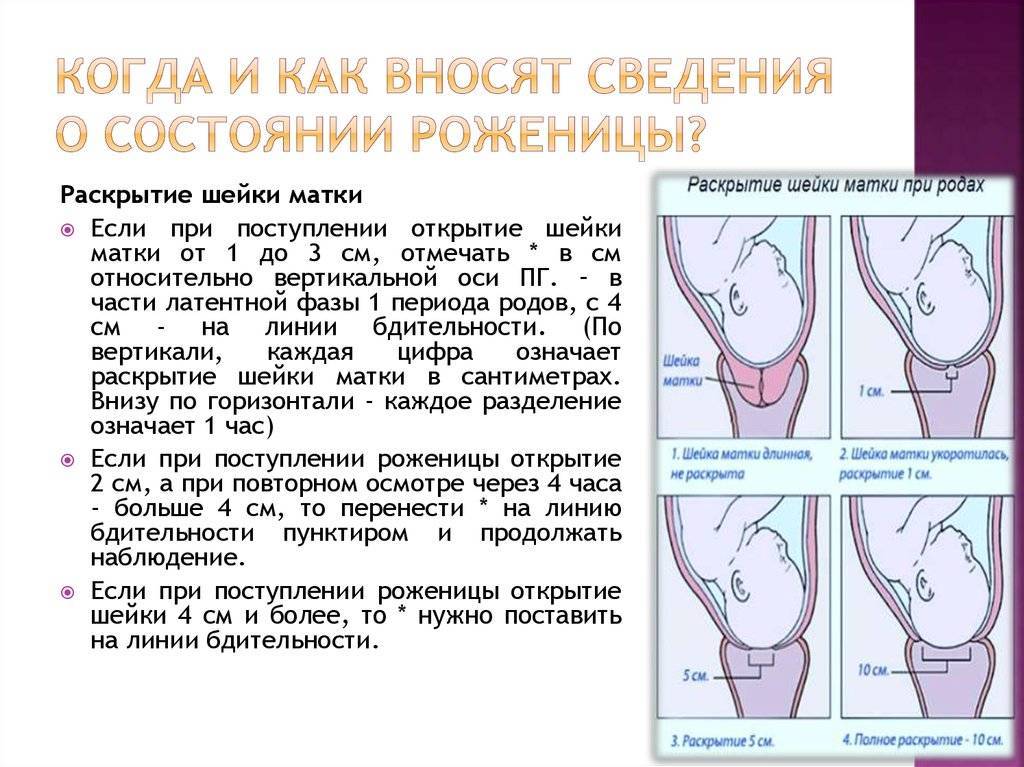
Показанием для начала аналгезии в родах (см.) является наличие выраженных болевых ощущений при установившейся регулярной родовой деятельности и раскрытии шейки матки не менее чем на 3—4 см. По индивидуальным показанияхМ (поздний токсикоз беременности, сердечно-сосудистая патология и другие экстрагенитальные заболевания) О. р. начинают в более ранние сроки.
Противопоказаний к О. р. практически нет, есть лишь противопоказания к применению тех или иных методов и обезболивающих средств
Осторожно следует подходить к медикаментозному О.р. при наличии рубца на матке, клинически узком тазе, значительном недонашивании плода, аномалиях прикрепления плаценты
Нельзя использовать длительно действующие обезболивающие средства (напр., промедол) за два часа до предполагаемого рождения ребенка во избежание наркотической депрессии плода.
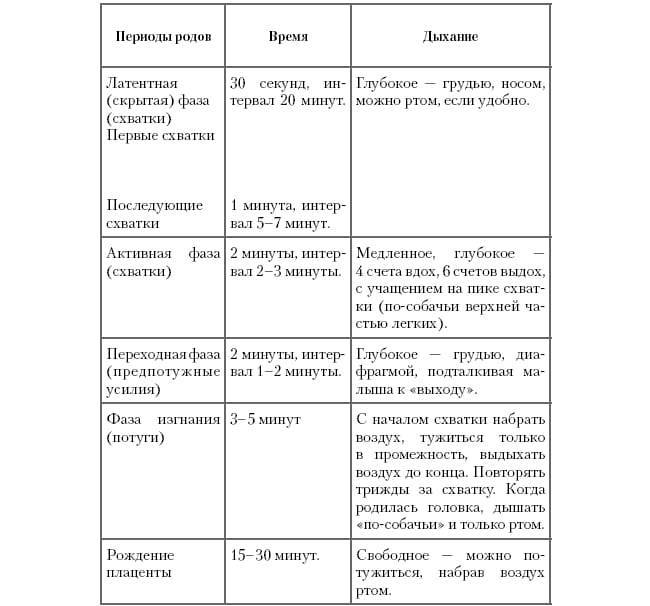
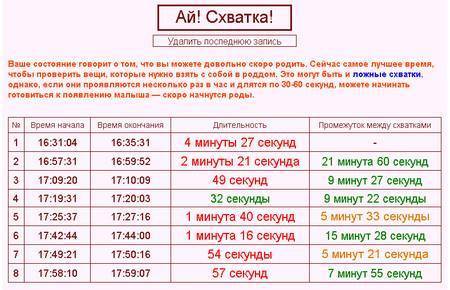
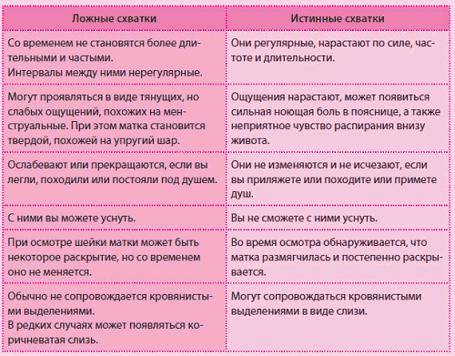
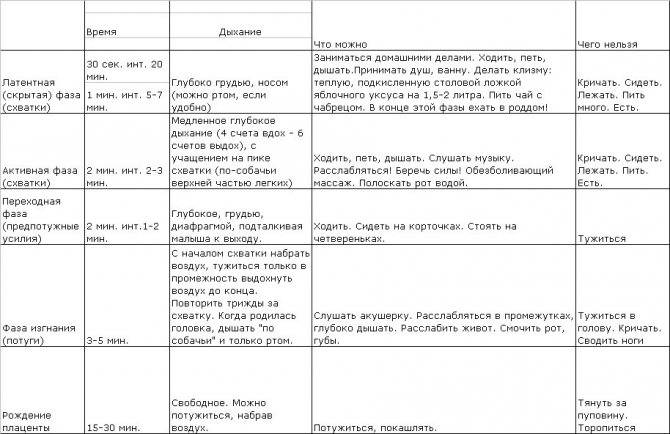
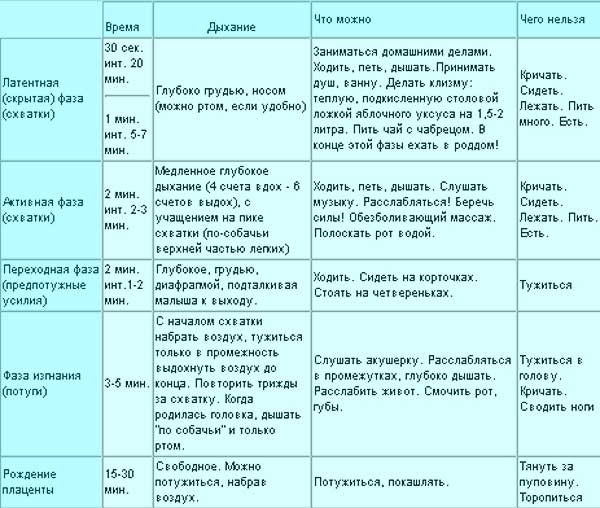
Схватки не по плану
Хотя схватки – непременное условие естественных родов, тем не менее, не всегда роженицу ждет классическая схема. Приведенные выше значения следует считать средними и применимыми только к нормальному течению родовой деятельности.
И никакие таблицы не гарантируют, что схватки конкретно у вас будут протекать именно так, как «положено»: это все же процесс индивидуальный. Например, нарастать схватки, от самого начала до родов, могут от двух суток до менее чем двух часов! А после отхождения вод схватки резко усиливаются и учащаются.
Тем не менее, все фазы раскрытия неизбежно наступают в каждых родах.
Очень часто схватки начинаются во сне: гормон окситоцин, отвечающий за их начало, наиболее активно вырабатывается ночью. И замечают, что рожают, женщины в таких случаях уже ближе к потужному периоду.
Но и в таких случаях подсчет схваток принесет пользу: женщина поймет, что роды совсем близко, и ей необходима помощь.
И все же чаще всего схватки нарастают постепенно, давая будущей маме подготовиться к непростой работе и последующей встрече с малышом!
Подготовила ТЕАМА,
10.09.18
для беременных, родовая боль
Вода как помощник
Основной плюс акватерапии — в расслабляющих и обезболивающих свойствах воды. В теплой воде схватки ощущаются мягче, кровообращение улучшается, роженица имеет возможность расслабиться и принять удобное положение тела, меньше устает. Вода исключает возникновение таких побочных факторов дискомфорта в родах, как сухость кожи, повышенное потоотделение, озноб или чувство жара,
В последнее время во многих родильных домах начали применять немедикаментозное обезболивание схваток с помощью воздействия воды. Для родов с акватерапией используют специальные душевые кабины и резервуар с гидромассажем, расположенные в родильном отделении. Помещения для водных процедур в родблоке специальным образом дезинфицируются. Конечно, пребывание в воде во время родов без риска для здоровья роженицы и плода возможно лишь под контролем квалифицированного медицинского специалиста. При пользовании специальной ванной будущая мама должна помещаться в ней целиком, имея возможность поворачиваться и менять положение тела. Температура воды не должна превышать нормальную температуру тела (36,0°С-37,0°С) и не опускаться ниже 30,0°С. Рядом с роженицей (в душе или около массажной ванны) постоянно должен находиться партнер по родам или специалист роддома.
К сожалению, этот замечательный метод обезболивания можно использовать не всегда. Пребывание в резервуаре с водой во время родов можно считать абсолютно безопасным только до тех пор, пока малыш и полость матки защищены стенкой плодного пузыря. После разрыва плодных оболочек исчезает последняя преграда между стерильной маткой и нестерильным влагалищем. Ведь вода через влагалище может проникнуть в полость матки и вызвать ее инфицирование. Ограничений для использования в родах душа меньше: от этого способа придется отказаться лишь в том случае, когда врач рекомендует роженице постельный режим.
Если роды протекают без осложнений, посещать душевую можно довольно часто в течение всего первого периода родов. Для этого необходимо два условия: наличие в родблоке душевой, оборудованной для рожениц, и возможность наблюдения за будущей мамой во время водных процедур. Душевые кабины для рожениц делают открытыми (без дверей — для возможности медицинского наблюдения), используют поддоны с “нескользящим” покрытием, а по стенам устанавливают удобные поручни. В течение всего пребывания в душевой рядом с будущей мамой должна неотлучно находиться акушерка или доктор. Конечно, это возможно лишь в случае индивидуального ведения родов; однако, при партнерских родах “наблюдателем” и помощником может стать супруг роженицы.
Оптимального обезболивающего и расслабляющего эффекта можно добиться, используя струю воды, как аквамассажер. Для этого нужно взять насадку душа в руку и, меняя напор воды от слабого до среднего и даже сильного, поливать живот круговыми движениями в течение всей схватки. Если у вас есть помощник, можно попросить его помассировать струей воды поясницу и крестцовую зону. Между схватками стоит сделать напор воды послабее и направлять струю на лицо, плечи, грудь и ноги, добиваясь полного расслабления. Идеальная температура воды для обезболивания в родах 36-40°С; более низкая температура действует на нервную систему возбуждающе, а слишком горячая вода может спровоцировать кровотечение.
Рождение ребенка — самое замечательное событие в жизни женщины. Конечно, процесс, предшествующий этому событию, требует от будущей мамы много сил и терпения. Но ждать от родов мук и невыносимой боли не стоит; роды — это благодарный труд. И если женщина готовилась к родам, умеет себе помогать и идет рожать с улыбкой, это волнующее событие становится настоящим праздником. А боли на празднике не место!
При схватках можно ли пить ношпу
Но-шпа пользуется большой популярностью среди женщин. И беременные – не исключение. Если не все, то как минимум половина из них принимают эти. Врачи, подружки, родственники и знакомые знакомых уверенны: Но-шпа вполне безопасна. Но существуют ли безопасные лекарства в период беременности. Можно ли беременным Ношпу принимать?
Но-шпа – это спазмолитик. В повседневной жизни мы привыкли спасаться ею от различных болей: головной, зубной, менструальной, любой боли в животе. В период беременности появляется еще одна причина, чтобы прибегнуть к помощи таблеток: тонус матки. Но, как оказывается, тонус тонусу рознь.
И не всегда это состояние требует дополнительных лечебных мероприятий. Вообще, пожалуй, больше нигде в мире так усердно не лечат тонус, как у нас. Самое малое напряжение внизу живота – и напуганная до смерти женщина заперта в стационаре и получает очень нежелательные в этот период лекарства. Конечно, тонус матки – вещь серьезная и шутить с этим не стоит.
Однако уж больно часто у нас любят перестраховываться – так, на всякий случай.
Если у женщины и вправду имеются проблемы, она сама этот тонус должна чувствовать. Постоянные ноющие или тянущие боли, возможно, даже с кровянистыми выделениями, матка твердая и напряженная. Когда же вас укололо или потянуло при попытке встать либо резко повернуться – это не страшно.
Глубокий вдох-выдох и вы в порядке. Нервы, спешка, усталость также могут приводить матку в кратковременный тонус, что проходит после отдыха или успокоения. Поэтому, придя на осмотр в женскую консультацию, успокойтесь и отдохните, прежде чем входить в кабинет.
Не стоит также самостоятельно пытаться прощупать матку перед посещением врача – все это может стать причиной неправильных выводов гинеколога. Учтите, что кратковременные эпизодические тонусы необходимы также как подготовка к родам.
Особенно такие тренировочные схватки учащаются к концу срока, когда с их помощью, в том числе, начинает опускаться живот.