Описание
Комплексное исследование включает анализ спермограммы, MAR-тест, биохимию спермы (цинк, лимонная кислота, фруктоза) + фотофиксация (3 препарата). Профиль позволяет провести диагностику мужского бесплодия.
Спермограмма — метод исследования эякулята, который проводят с целью оценки мужской фертильности и выявления возможных заболеваний половой системы.Стандартная спермограмма включает:
- макроскопическое исследование: определение консистенции, объёма, цвета, вязкости и рН эякулята;
- микроскопическое исследование: изучение подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
MAR-тест — это анализ, при котором определяется соотношение нормальных сперматозоидов к количеству сперматозоидов с антиспермальными антителами на поверхности. Образующиеся на поверхности сперматозоидов аутоиммунные антитела IgA и IgG могут являться одной из причин бесплодия. В результате деятельности аутоиммунных антител образуется оболочка на поверхности сперматозоида, которая препятствует оплодотворению женской яйцеклетки. Это происходит из-за того, что организм из-за ряда причин стал воспринимать собственные половые клетки как чужеродные тела и атаковать их. Всемирная Организация Здравоохранения рекомендует включать этот тест в каждое исследование эякулята (спермограмму).
MAR-тест позволяет провести диагностику мужского бесплодия.Биохимия спермы (цинк, лимонная кислота, фруктоза) — исследование, которое проводится для диагностики концентрации веществ, влияющих на образование, морфологическое строение и оплодотворяющую способность мужских половых клеток. Наиболее активное участие в сперматогенезе и процессе слияния яйцеклетки и сперматозоида принимают фруктоза, лимонная кислота, цинк.Фруктоза — основа питания сперматозоидов, главный источник их энергии. Образование ее почти полностью происходит в семенных пузырьках под влиянием андрогенов, и поэтому по ее концентрации можно судить о секреторной функции семенных пузырьков.
Цинк — вырабатывается предстательной железой. Уменьшение его концентрации в эякуляте свидетельствует о понижении качества сперматозоидов, особенно это влияет на их подвижность. Для восстановления уровня цинка и повышения качества спермы мужчинам следует употреблять в пищу продукты, насыщенные цинком, а также селеном: спаржу, зелень, сельдерей, морскую рыбу и иные морепродукты.Лимонная кислота —влияет на правильное строение сперматозоидов, и их способность проникать в яйцеклетку. Снижение уровня лимонной кислоты наблюдается при воспалительных процессах в урогенитальном тракте, так как она вырабатывается предстательной железой. В таком случае выявляется снижение либо утрата функции сперматозоидов.Фотофиксация препарата — изображение на бумажном носителе, полученное при микроскопировании препарата.
Подготовка
Спермограмму сдают после полового воздержания. Рекомендуемый срок воздержания 2–7 дней. В период подготовки нельзя употреблять алкоголь в любых количествах.
За 7–10 дней необходимо исключить прием лекарственных препаратов, процедуры с перегреванием: УВЧ, сауна, баня.
В день, предшествующий выполнению анализа, желательно исключить тяжелые физические и психологические нагрузки.
После выполнения массажа простаты должно пройти не менее 3-х дней.
Если в период подготовки были простудные или другие острые заболевания, сопровождавшиеся подъемом температуры, стоит отказаться от выполнения исследования.
Показания:
- бесплодный брак;
- предполагаемое иммунологическое бесплодие у мужчин.
С помощью полученных результатов можно сделать выводы о мужском бесплодии, простатите и возможных инфекциях
Оценивать фертильность эякулята по отдельно взятым параметрам некорректно, необходимо принимать во внимание все показатели. При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1–2 недели пересдать данное исследование и с полученными результатами обратиться к андрологу, для выявления причин патологии
При повторном исследовании желательно придерживаться, по возможности, одинаковых периодов воздержания для правильной оценки полученных результатов в динамике.
Спермограмма по Крюгеру или ВОЗ
Всемирная организация здравоохранения (ВОЗ) выпустила несколько изданий, посвященных стандартизации исследований эякулята. Критерии ВОЗ для оценки сперматозоидов приняты в лабораториях репродукции по всему миру, в том числе, в нашей лаборатории сперматологии.
На сегодняшний день в нашей стране сосуществуют две широко используемые классификации для анализа спермы. Одна из них – тема этой статьи – морфология по строгим критериям или по ВОЗ 2010 года. Вторая – часто называется как «спермограмма по ВОЗ» – подразумевает спермограмму по критериям 1992 или 1999 года.
Подробнее об этом дальше. Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Нормальные сперматозоиды по Крюгеру или «строгая морфология»
В процессе сперматогенеза сперматозоид проходит сложное развитие. Происходит реорганизация ядра, развитие и позиционирование акросомы, сборка структур хвоста и реорганизация цитоплазмы и заканчивается высвобождением сперматозоидов в просвет семенных канальцев. Оценка морфологии под микроскопом показывает, сперматозоиды у людей очень неоднородны и могут выглядеть очень по-разному. Поэтому главный вопрос: что такое нормальный сперматозоид?
«Нормальные сперматозоиды по Крюгеру» означает, что сперматозоид прошёл серьезный отбор по так называемым строгим критериям Крюгера. Другие названия – строгие (strict criteria) или тюгербергские (тайгербергские, Tygerberg критерии). Эти критерии относятся к размеру, форме и строению сперматозоидов и были описаны Крюгером в 1986 году. Основой критериев является рутинный морфометрический анализ, то есть измерение разных частей сперматозоида с помощью специального микрометра.
Головка должна быть ровной, овальной, с акросомой от 40 до 70% площади. Размер головки – 5-6 мкм длиной и 2,5-3,5 мкм шириной. Не должно быть дефектов шейки, хвоста, больших цитоплазматических капель. В отличие от других систем классификации, спермограмма по Крюгеру не допускает включения пограничных форма сперматозоидов как нормальных. |
Морфология сперматозоидов
Скачать образец результата
- Оценка физико-химических свойств.
- Подсчет числа сперматозоидов, оценка жизнеспособности и подвижности. Эти показатели являются самыми важными для наступления беременности в паре. В нашей лаборатории обязательно подсчитывается такой показатель как TMSC – общее количество подвижных сперматозоидов в эякуляте. Сдать спермограмму для определения этих параметров можно в нашей лаборатории на Дубровке.
- Важнейший пункт для оценки здоровья мужчины – подсчет лейкоцитов в эякуляте.
- Отдельный блок – оценка морфологии сперматозоидов. Здесь описывается, как сперматозоид выглядит, какого размера и формы его структуры. Проводится подсчет морфологически нормальных и ненормальных форм. Этот параметр позволяет оценить вероятность наступления беременности естественным путём и с помощью вспомогательных репродуктивных технологий (ВРТ).
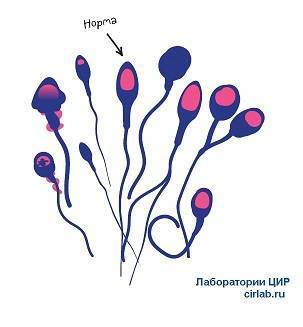
Существуют генетически обусловленные нарушения морфологии сперматозоидов (глобозооспермия, макроцефалия, синдром обезглавленных сперматозоидов и дисплазия фиброзной оболочки) и вызванные стрессом (физиологические, психические и окружающая среда), которые обратимы, когда источник стресса исчезает.
Оценка морфологии в спермограмме – важная часть оценки способности к оплодотворению в бесплодной паре.
Согласно мировым стандартам и концепции «Потенциал» фертильности» пара проходит в таких случаях всестороннее углубленное обследование.
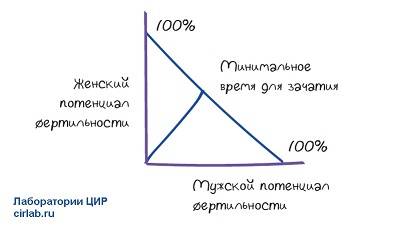
| Потенциал фертильности пары – это вероятность наступления беременности с учётом максимального числа факторов, выявленных и скорректированных у данной пары. Это процентная вероятность наступления беременности в конкретной супружеской паре.Если будет использоваться лечение, которое будет улучшать фертильность каждого из партнеров, будет повышаться общий потенциал фертильности супружеской пары. Бесплодная супружеская пара должна исследоваться как единое целое и лечебный план разрабатывается в соответствии с результатами обследования каждого члена супружеской пары. Такой подход применяют врачи в наших клиниках. |
Все издания ВОЗ
| WHO издание | Год | Критерии | Метод оценки | Пороговое значение | Как получено пороговое значение |
| 1st | 1980 | Либеральный подход | Нет чёткого определения нормальных форм, классификация основана на описании Мак Леода | 80.5 | Среднее значение в фертильной популяции (разброс 48–98%) |
| 2nd | 1987 | Либеральный подход | Нет существенных отличий от 1 издания | ≥50 | Нет точных данных |
| 3rd | 1992 | Строгие критерии | Четкое определение нормальных сперматозоидов согласно строгим критериям, с четко определенной длиной и шириной головки сперматозоидов и качественными характеристиками | ≥30 | Эмпирическое значение |
| 4th | 1999 | Строгие критерии | Список различных отклонений от нормы без точного описания | 14 | Нет точных данных, мультицентровые исследования показывают 14% при ЭКО |
| 5th | 2010 | Строгие критерии | Точное определение нормальных сперматозоидов и различных отклонений | 4 | Нижний контрольный предел (нижнее значение пятого процентиля), данные от фертильных мужчин из нескольких исследований |

В другом исследовании в 1999 году авторами было показано, что автоматизированная система анализа спермы (IVOS) поддерживает хороший уровень повторяемости и точности. Исследователи подчеркивают, что должен быть сделан равномерный мазок с достаточной концентрацией (5-10 клеток на экран компьютера) и клетки окрашены с оптимальной интенсивностью и достаточным контрастом.
Именно таких образцов добиваемся мы при анализе спермы в нашей лаборатории. Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Спермограмма по Крюгеру или ВОЗ
Всемирная организация здравоохранения (ВОЗ) выпустила несколько изданий, посвященных стандартизации исследований эякулята. Критерии ВОЗ для оценки сперматозоидов приняты в лабораториях репродукции по всему миру, в том числе, в нашей лаборатории сперматологии.
На сегодняшний день в нашей стране сосуществуют две широко используемые классификации для анализа спермы. Одна из них – тема этой статьи – морфология по строгим критериям или по ВОЗ 2010 года. Вторая – часто называется как «спермограмма по ВОЗ» – подразумевает спермограмму по критериям 1992 или 1999 года.
Подробнее об этом дальше. Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Первые издания ВОЗ по оценке эякулята
Классификация ВОЗ была впервые опубликована в 1980 году. Она была основана на исследованиях Маклауда и Элиассона. В 1-м издании средняя нормальная морфология составляла 80,5%. Во 2-м издании в 1987 году значение процента нормальных форм составляло 50%, а морфологические изменения были разделены на 3 группы – патология головы, средней части и хвоста.
Строгие критерии (тайгербергские)
В 1980-е годы проведено несколько исследований, которые показали, что сперматозоиды, выделенные из слизи шейки матки и матки, маточных труб, перитонеальной жидкости показали улучшенную морфологию по сравнению со сперматозоидами в исходном образце спермы. Сперматозоиды, обнаруживаемые в слизи на уровне внутреннего зева, обычно представляют собой более гомогенную популяцию.
Менквилд и соавторы опубликовали описание морфологических нормальных сперматозоидов, основанное на клетках, полученных после проникновения через хорошую цервикальную слизь. Определение морфологически нормального сперматозоида заключалось в следующем:
| Ровная головка с четко определенной акросомой, составляющей примерно 40–70% головки. Длина головки должна составлять от 3 до 5 мкм, а ширина – от 2 до 3 мкм. У такого сперматозоида не должно быть никаких дефектов шеи, средней части или хвоста. Средняя часть должна быть прикреплена в осевом направлении относительно головки, шириной менее 1 мкм, длиннее головы примерно в полтора раза. Могут присутствовать цитоплазматические капли (остатки), которые составляют менее половины размера головки спермы. Хвост должен быть равномерным, немного тоньше, чем средняя часть, не свернутым и длиной 45 мкм. Так называемые пограничные нормальные формы головы без грубых отклонений следует рассматривать как отклонения от нормы. |
Это определение, по существу, такое же, как и описание, описанное Элиассоном в 1971 г. в отношении размера и формы, но обеспечивает более подробное описание акросомы и осевого прикрепления шеи. Однако принцип Эллиасона «если вы не уверены, что сперматозоид ненормальный, он должен рассматриваться как нормальный», был изменен на принцип, согласно которому в этих случаях сперматозоиды должны классифицироваться как патологические. По строгим критериям сперматозоиды со слегка ненормальными «пограничными» головками классифицируются как ненормальные. Диапазон, определяющий нормальную форму, мал, и это является одним из наиболее важных аспектов этой классификации.
Исследователи показали, что оценка по более строгим критериям повышает объективность исследования и уменьшает межлабораторные различия.
Подготовка к спермограмме
Для того, чтобы результаты спермограммы были достоверными, необходимо соблюдать ряд правил:
- половое воздержание за три-четыре дня до анализа;
- исключение из рациона алкогольных напитков;
- отказ от приема лекарственных средств;
- отказ от посещения бани или сауны.
Морфология сперматозоидов как важнейший показатель спермограммы
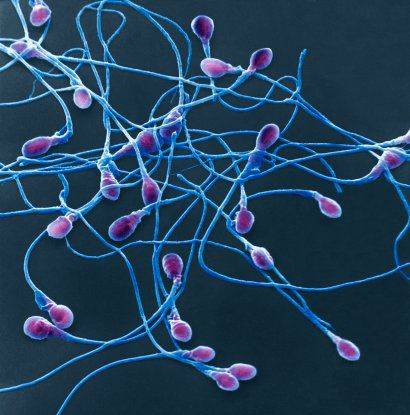 Важнейшим показателем спермограммы является морфология сперматозоидов, то есть их строение и форма. В норме сперматозоид состоит из овальной головки и извитого хвоста. Небольшое количество сперматозоидов с аномальным строением не является патологией и встречается у любого мужчины.
Важнейшим показателем спермограммы является морфология сперматозоидов, то есть их строение и форма. В норме сперматозоид состоит из овальной головки и извитого хвоста. Небольшое количество сперматозоидов с аномальным строением не является патологией и встречается у любого мужчины.
Большое количество сперматозоидов с аномальной морфологией приводит к сокращению количества нормальных сперматозоидов, а значит снижает вероятность естественного зачатия. В результате развивается тератозооспермия.
Что делать, если строгая морфология по Крюгеру показала неутешительные результаты?
Плохие результаты морфологии сперматозоидов не всегда говорят о патологических и необратимых изменениях в организме мужчины. На ухудшение морфологических показателей могут повлиять стрессы, токсические воздействия, прием сильнодействующих лекарств. Если что-то из этого списка имело место быть, стоит пересдать анализ повторно, после устранения неблагоприятных факторов.
Если результаты строгой морфологии по Крюгеру не зависят от внешних факторов и указывают на истинное мужское бесплодие, то стоит обратить свое внимание на современные методы вспомогательной репродукции в Институте БИРЧ. При результатах морфологии по Крюгеру от 4-14% преодолеть бесплодие поможет ЭКО, если же нормальных сперматозоидов менее 4% – метод ИКСИ
В последнем случае даже один нормальный сперматозоид в эякуляте даст вам шанс на зачатие ребенка
При результатах морфологии по Крюгеру от 4-14% преодолеть бесплодие поможет ЭКО, если же нормальных сперматозоидов менее 4% – метод ИКСИ. В последнем случае даже один нормальный сперматозоид в эякуляте даст вам шанс на зачатие ребенка.
При процедуре ИКСИ, проводимой в Институте БИРЧ, врач под микроскопом выбирает из эякулята идеального по всем параметрам сперматозоида и искусственно вводит его в яйцеклетку. После этого эмбрион помещается в матку для его дальнейшего прикрепления и развития.
Врачи Института БИРЧ помогли тысячам семейных пар. Даже результат морфологии по Крюгеру менее 1% – это не повод отказываться от рождения долгожданного малыша. Мы решаем самые сложные ситуации, добиваясь положительных результатов в казалось бы безнадежных случаях!
Тинус Франс Крюгер
Тинус Франс Крюгер (Theunis Frans Kruger) – специалист по репродуктивной медицине. Первые статьи доктора датируются 1985 годом. Они были посвящены сравнению методов вспомогательных репродуктивных технологий.
В настоящее время Т.Ф.Крюгер – председатель Департамента Акушерства и гинекологии и глава Отдела Репродуктивной биологии в Stellenbosch University, Тайгерберг, Южная Африка. Доктор Крюгер в своей профессиональной деятельности занимался изучением ЭКО, инсеминации, суррогатного материнства, стимуляции овуляции, оценке фрагментации ДНК сперматозоидов, окислительной способности спермы, является автором многих книг и пособий.
Достижения Tygerberg Fertility Clinic:
- Перый «ребенок из пробирки» в Южной Африке (1984);
- Первая беременность с использованием криоконсервации эмбриона (1988);
- Первый ребенок в результате ИКСИ в Южной Африке (1995);
- Стандартизация международных гайдлайнов по исследованию морфологии сперматозоидов Всемирной организации здравоохранения
Пишите комментарии и делитесь нашими материалами!
Нормальные сперматозоиды по Крюгеру или «строгая морфология»
В процессе сперматогенеза сперматозоид проходит сложное развитие. Происходит реорганизация ядра, развитие и позиционирование акросомы, сборка структур хвоста и реорганизация цитоплазмы и заканчивается высвобождением сперматозоидов в просвет семенных канальцев. Оценка морфологии под микроскопом показывает, сперматозоиды у людей очень неоднородны и могут выглядеть очень по-разному. Поэтому главный вопрос: что такое нормальный сперматозоид?
«Нормальные сперматозоиды по Крюгеру» означает, что сперматозоид прошёл серьезный отбор по так называемым строгим критериям Крюгера. Другие названия – строгие (strict criteria) или тюгербергские (тайгербергские, Tygerberg критерии). Эти критерии относятся к размеру, форме и строению сперматозоидов и были описаны Крюгером в 1986 году. Основой критериев является рутинный морфометрический анализ, то есть измерение разных частей сперматозоида с помощью специального микрометра.
Головка должна быть ровной, овальной, с акросомой от 40 до 70% площади. Размер головки – 5-6 мкм длиной и 2,5-3,5 мкм шириной. Не должно быть дефектов шейки, хвоста, больших цитоплазматических капель. В отличие от других систем классификации, спермограмма по Крюгеру не допускает включения пограничных форма сперматозоидов как нормальных. |
Общие результаты спермограммы
При исследовании с помощью микроскопа или прибора–спермоанализатора оценивается объем, цвет, кислотность и вязкость спермы, но самые главные показатели – количество, качество и жизнестойкость сперматозоидов.
- Вначале оценивают общие показатели спермы. Семенная жидкость, сначала довольно густая, но под действием веществ, выделяемых простатой, через 10-40 минут разжижается. Если этого не происходит, значит, у мужчины имеются проблемы с предстательной железой.
- Очень важен объем полученного эякулята, которого должно быть не менее 2 мл. Малое количество спермы снижает плодовитость мужчины. Небольшое количество спермиев погибнет, не добежав до яйцеклетки.
- Иногда у мужчины происходит ретроградная эякуляция, когда часть спермы выбрасывается обратно в мочевой пузырь. При подозрении на эту патологию дополнительно обследуют и мочу, собранную после семяизвержения.
Здоровая сперма беловатого цвета без примеси гноя, крови и неприятного запаха. Нормальная кислотность семенной жидкости слабощелочная (рН 7,2–7,9). При отклонениях от нормы пациента направляют к урологу для лечения воспалительных процессов, скрытых ЗППП и диагностики проходимости семявыводящих протоков.
Количество
Различают концентрацию сперматозоидов и общее количество. Первая — число в одном мл., второе — во всем материале. Норма концентрации — от 15 млн/мл, количества — от 39 млн. на весь эякулят.
Если сперматозоидов меньше нормы — это олигозооспермия, когда их нет совсем — азооспермия. Снижение не так опасно, как полное отсутствие. Но даже в этом случае выход есть — препараты или операция, а когда не получается вылечить — ЭКО с пункцией яичек для получения сперматозоидов.
Причин олигозооспермии много. Она встречается при варикоцеле — варикозном расширении вен семенного канатика, половых инфекциях, непроходимости мочеполовых путей или нарушении гормонального фона.
Азооспермия в половине случаев — результат генетического фактора. Нормальный набор половых хромосом у мужчин — это XY. Если один из участков Y-хромосомы сломается, у мужчины не будут вырабатываться сперматозоиды. Чтобы это выявить, врач направляет мужчину на кариотипирование — анализ хромосомного набора.
Как берется анализ спермы
Сперму для анализа собирают методом мастурбации. Исследовать семенную жидкость, оставшуюся в презервативе после полового акта нельзя из-за негативного воздействия на спермии смазки и резины. Прерванный коитус тоже не подходит, потому что в анализе наряду со спермой будет содержаться смазка, выделяемая половыми органами женщины.
Анализ собирается в клинике в специальной комнате в чистую пробирку, чтобы как можно быстрее доставить его в лабораторию. Некоторые мужчины, боясь, что у них не получится собрать сперму в клинических условиях, принимают Виагру. Это тоже недопустимо, поскольку стимуляторы меняют состав семенной жидкости.
В крайнем случае можно собрать сперму дома, но тогда ее надо сразу же принести в клинику, следя, чтобы температура образца не сильно отличалась от телесной.
Перед сдачей нельзя употреблять спиртное, а от половой жизни лучше воздержаться две недели. Если вы принимаете лекарства, нужно об этом сообщить врачу.






