Порядок оформления выплат на ранних сроках беременности, сроки
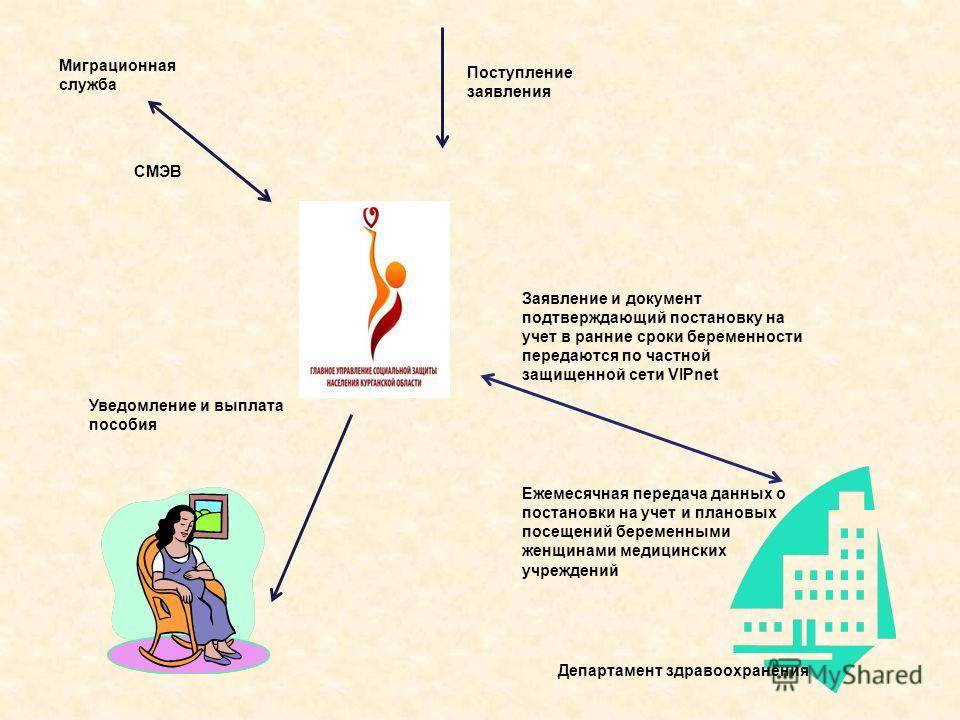
Чтобы оформить получение выплат, беременной нужно направить обращение в одну из следующих структур:
- к руководителю фирмы, в которой женщина имеет рабочее место;
- к руководителю учебного заведения, если женщина обучается на дневной форме;
- в локальное отделение социальной защиты граждан;
- в региональный Фонд Соцстраха, при котором состоял до устранения фирмы (если таковое произошло) работодатель.
Для окончательного определения социальной помощи нужно направить требуемые бумаги (заявление и справка).
В правом верхнем углу требуется указать, кому оно направлено. Адресатом заявления выступает руководитель компании, в которой беременная работает. Необходимо указать название фирмы, должность и ФИО. Ниже следует указать от кого: полное ФИО заявительницы.
Посередине листа требуется указать название бумаги ― «Заявление». Ниже вписывать текст заявления. Необходимо обозначить прошение о выдаче единовременной материальной помощи по факту регистрации в женской консультации. Также нужно указать, что основанием для этого является беременность на первых неделях срока. А также обязательно обозначить количество недель беременности.
После основного текста заявления указать приложения. К приложению относится справка, которую женщине должны выдать в больнице. На ее основании и будет выплачиваться пособие. Такая справка выдается личным гинекологом, который будет вести беременность конкретной женщины. Справка обязательно должна подтверждаться его подписью и штампом женской консультации.
В самом низу документа беременная ставит дату и личную подпись.
Обратите внимание
Такие социальные выплаты не облагается налогами
 Пособие по факту обращения к руководителю должно поступить к беременной на протяжении десяти дней с даты предоставления справки и заявления. При этом выплатить деньги предприятие может самостоятельно, а затем обратиться в Фонд Соцстраха с просьбой возместить выплаченные средства. Пособие по факту обращения к социальной службе рассматривается на протяжении десяти дней, а выплачивается не позже чем 26 число месяца, который идет за месяцем, указанным в справке из женской консультации.
Пособие по факту обращения к руководителю должно поступить к беременной на протяжении десяти дней с даты предоставления справки и заявления. При этом выплатить деньги предприятие может самостоятельно, а затем обратиться в Фонд Соцстраха с просьбой возместить выплаченные средства. Пособие по факту обращения к социальной службе рассматривается на протяжении десяти дней, а выплачивается не позже чем 26 число месяца, который идет за месяцем, указанным в справке из женской консультации.
Выплата пособия также происходит:
- тем беременным, которая являются трудоустроены, материальная помощь выплачивает в день выплаты заработной платы;
- тем беременным, которые являются студентками учебных учреждение, материальная помощь выплачивается в первый день выплаты стипендии, после официального назначения пособия;
- беременным, которые проходят воинскую службу, выплачивается в десятидневный срок после оформления пособия;
- беременным, которые утратили трудоустройство по причине устранения предприятия, на котором они работали, оплата происходит по указанной схеме «26 число последующего месяца».
Зачастую единовременная материальная помощь выплачивается женщине одновременно с полным пособием по государственной программе материальной помощи в связи с беременностью и родами.
Когда нужно встать на учет по беременности
 Беременность – это удивительный и прекрасный период в жизни каждой женщины. Зарождающийся в ее животе маленький человечек, приносит в жизнь будущей мамы совершенно новые ощущения и чувства. Кроме нового состояния тела и души, беременная женщина сталкивается с решением многих вопросов, связанных с ее интересным положением. Одним из главных является процесс постановки на учет по беременности.
Беременность – это удивительный и прекрасный период в жизни каждой женщины. Зарождающийся в ее животе маленький человечек, приносит в жизнь будущей мамы совершенно новые ощущения и чувства. Кроме нового состояния тела и души, беременная женщина сталкивается с решением многих вопросов, связанных с ее интересным положением. Одним из главных является процесс постановки на учет по беременности.
Как правило, рекомендуют вставать на учет до 12 недель, с целью проведения первой ультразвуковой диагностики (УЗД). Благодаря ранней ультразвуковой диагностике, выявляют аномалии плода, характер и продолжительность беременности, а также приблизительную дату родов.
Календарь анализов и обследований
При постановке на учет, врач заполняет обменную карту беременной, выписывает направление на необходимые анализы, УЗД, дополнительные обследования, взвешивает, обмеряет таз специальным инструментом – тазомером. Помимо этого, происходит процедура осмотра на гинекологическом кресле и взятие мазка из влагалища. В дальнейшем, необходимо посещать гинеколога строго по установленному графику, сдавать обязательные анализы, проходить скрининги в назначенный период, следовать его предписаниям. Сроки посещения гинеколога и других специалистов, а также спектр анализов и обследований указан в таблице:
Мероприятие неделя | 5-8 | 12 | 16 | 20 | 22 | 24 | 26 | 28 | 30 | 32 | 34 | 36 | 37 | 38 | 39 | 40 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Прием акушера-гинеколога | • | • | • | • | • | • | • | • | • | • | • | • | • | • | • | |
Прием отоларинголога | • | |||||||||||||||
Прием офтальмолога | • | • | ||||||||||||||
Прием терапевта | • | • | • | |||||||||||||
Прием стоматолога | • | • | ||||||||||||||
Общий анализ мочи (с микроскопией осадка) | • | • | • | • | • | • | • | • | • | • | • | • | • | • | • | |
Аллоиммунные антитела (у женщин с отрицательным резусом) | • | • | • | • | • | |||||||||||
Группа крови | • | |||||||||||||||
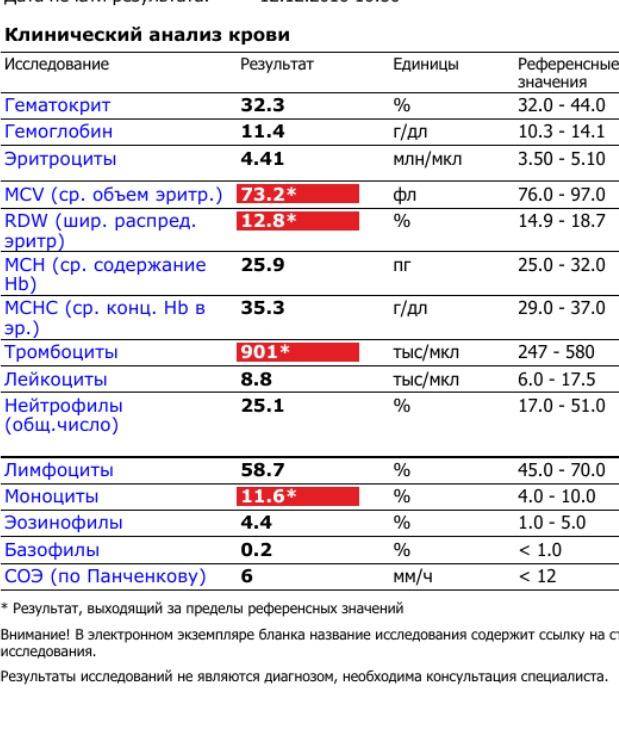
Клинический анализ крови | • | • | • | • | • | • | • | • | • | |||||||
Резус-принадлежность | • | |||||||||||||||
Пренатальный скрининг трисомий: 1 триместр | • | |||||||||||||||
Тиреотропный гормон | • | |||||||||||||||
Посев мочи на микрофлору | • | |||||||||||||||
Мазок на микрофлору | • | • | ||||||||||||||
Скрининг микрофлоры урогенитального тракта | • | |||||||||||||||
Цитологическое исследование биоматериала шейки матки | • | |||||||||||||||
TORCH-инфекции | • | |||||||||||||||
Биохимия крови | • | • | ||||||||||||||
ВИЧ, сифилис, гепатит В, С | • | • | • | |||||||||||||
Коагулограмма | • | • | ||||||||||||||
УЗИ матки и плода | • | • | • | • | • | |||||||||||
Глюкозо-толерантный тест | • | |||||||||||||||
Введение антирезусного иммуноглобулина (у женщин с отрицательным резусом) | • | |||||||||||||||
Выдача больничного листа на 140 дней | • | |||||||||||||||
Выдача обменной карты | • | |||||||||||||||
Кардиотокография | • | • |
Способы определения срока беременности
Для введения беременности, врачу необходимо установить продолжительность (срок) беременности.Срок беременности позволяет узнать, насколько соответствует развитие плода текущему периоду, характер беременности и примерную дату наступления родов.
Но следует учитывать, что различают акушерский и эмбриональный сроки. Акушерский срок врачи высчитывают по дате последней менструации, а именно от первого дня последних месячных. Он длится 40 недель (280 дней, 9 месяцев и 7 дней) для женщин с 28-дневным менструальным циклом. Эмбриональный срок рассчитывают с даты овуляции (зачатия).
Помимо перечисленных способов, гинеколог может узнать продолжительность беременности путем осмотра на гинекологическом кресле, на основании размера матки, а также измерив длину матки и плода. Но наиболее достоверно устанавливает продолжительность беременности процедура ультразвуковой диагностики, проведенная до 12 недель.
 Как рассчитать дату родов?
Как рассчитать дату родов?
Кроме этого, врач-гинеколог ставит приблизительную (предполагаемую) дату родов. Обычно ее рассчитывают по следующей формуле: от первого дня прошедших месячных отнимают 3 месяца и прибавляют 7 дней, полученная дата является возможной датой рождения ребенка. Но такой метод подходит женщинам, чей цикл составляет 28 дней. Считается, что наиболее точно предполагаемую дату родов, показывает ультразвуковое исследование, проведенное на 9-12 неделях. Следует учитывать, что возможная дата родов по УЗД и дата, заданная врачом, могут различаться на 2 недели как в большую, так и в меньшую стороны.
Итак, для получения достоверной информации о продолжительности (срока) беременности, примерной дате родов, для раннего выявления врожденных патологий плода, аномального протекания беременности, целесообразно вставать на учет до 12 недель. Со стороны государства таким женщинам полагается единовременное пособие при постановке на учет в ранние сроки, после предъявления соответствующей справки с женской консультации.
Как происходит постановка на учет: описание процедуры
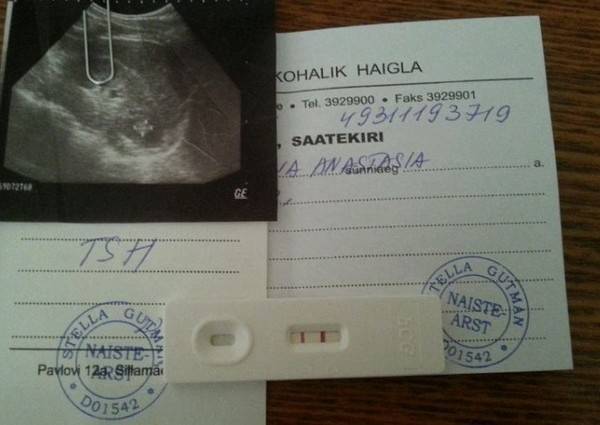
Если при проведении домашнего теста женщина обнаружила, что произошло зачатие, ей необходимо посетить больницу, где ее поставят на учет. Порядок постановки в женскую консультацию выглядит следующим образом:
С собой обязательно берут паспорт и медицинский полис (при наличии).
В регистратуре женской консультации будущую мамочку направят к ее участковому гинекологу. Всем девушкам в положении оформляют индивидуальную карту беременной и родильницы, позже заменяют ее на обменную карту, с которой женщина поедет в роддом. В таких документах указываются все особенности течения беременности, заносятся результаты анализов и обследований.
После беседы с девушкой гинеколог заносит в эту карту все данные о перенесенных в детстве заболеваниях
При сборе семейного анамнеза врач обращает особе внимание на патологии, которые могут стать причиной нарушений в развитии ребенка, — сахарный диабет и артериальная гипертензия, психические заболевания и туберкулез. Также расспрашивают о перенесенных инфекционных болезнях, таких как ветрянка и краснуха, токсоплазмоз и герпес.
В гинекологический анамнез заносится информация об особенностях менструального цикла будущей мамочки
Также врач расспрашивает об использовании противозачаточных средств, течении предыдущих беременностей (если они были), о количестве искусственных прерываний вынашиваний ребенка.
После этого гинеколог проводит общий осмотр пациентки — оценивает состояние кожных покровов и щитовидной железы, взвешивает женщину и измеряет рост.
Далее проводится осмотр на гинекологическом кресле.
Назначаются анализы — крови и мочи, исследование мазков, на основании результатов будущую мамочку причисляют к одной из трех групп динамического наблюдения.
Также обязателен осмотр узких специалистов и стоматолога.
На какой неделе лучше всего становиться на учёт?
Каждая женщина сама решает, когда ей впервые обращаться к доктору по вопросу ведения беременности. Всё индивидуально. Во-первых, не все будущие мамы узнают о своём положении в одно и то же время. Незапланированные детки могут остаться незамеченными, и лишь после длительной задержки и изменения общего состояния женщина начинает задумываться о возможной беременности.
Строгие максимальные и минимальные сроки нигде не прописаны, однако они существуют:
- В идеале зарегистрироваться до 12 недели. К этому моменту начинаются первые важные исследования: сдача анализов и проведение процедур, отслеживающих здоровье малыша.
- Крайний срок – 30 неделя. Именно тогда наступает декретный отпуск, и женщина ещё успевает оформить все справки и пройти некоторые исследования.
Тянуть с походом к гинекологу не стоит, но нужно ли торопиться вставать на учёт? Можно оформить все необходимые документы и получить медицинскую консультацию намного раньше «оптимальных» 7-12 недель, хотя в это время достаточно консультации терапевта и гинеколога
Это особенно важно, когда врач ведёт пациентку на этапе планирования и тщательно следит за её здоровьем. Для каждого срока постановки есть свои рекомендации
Постановка на учёт до 6-7 недель
Зарегистрироваться, как будущая мама в ЖК на сроке от 1 до 4 акушерских недель трудно по нескольким причинам. До первой задержки сложно диагностировать наступившую беременность, как самой женщине, так и гинекологу. Визуально матка не изменяется. Определить наличие эмбриона можно лишь с помощью ультразвукового исследования. Если женщина пришла к врачу в это время, он может списать признаки интересного положения на гормональный дисбаланс.

Ранняя регистрация – вполне допустима, но бежать оформляться, только что увидев две полоски на тесте — нет смысла. Гинекологи не рекомендуют становиться на учёт до 6 недель, т.к. в этот период высока вероятность самопроизвольного выкидыша. В случае развития каких-то патологий происходит естественный отбор. Иногда по рекомендации врачей на этом сроке не оказывается помощь по сохранению: считается, что лучше родить позже, но здорового ребёнка. Иногда и вовсе отказывают в постановке на учёт на маленьком сроке, аргументируя это тем, что может случиться выкидыш. Но подтверждают беременность с помощью УЗИ.
Существуют ситуации, когда за будущей мамой следят с 5 недели. Сложные случаи включают:
- наличие в анамнезе выкидышей;
- серьёзные хронические заболевания;
- возраст от 35 лет и выше;
- неблагоприятные условия труда женщины.
Постановка на учёт с 6-7 по 9 неделю
Если беременность протекает нормально, женщина доходила до 7 недели и больше, убедилась в своём положении при помощи аптечного теста и пришла на консультацию к специалисту, у него не должно быть повода отказывать ей в регистрации. Диагностику проводить проще. При желании женщина может обратиться в частные клиники и убедиться о беременности с помощью анализов крови (на уровень ХГЧ) и УЗИ. С этими документами потом приходят в женскую консультацию.
Срок 7-9 акушерских недель подходящий для первого обращения к гинекологу. Женщине будут назначены необходимые обследования, которые включают:
- общие анализы мочи, кала и крови;
- определение резус-фактора;
- тест на гепатит;
- обследование на сифилис;
- мазок;
- биохимия крови;
- бакпосев мочи на скрытые бактерии;
- ЭКГ и т.д.
С этого момента (6-9 неделя) женщина может начать проходить обязательный осмотр врачей, помимо гинеколога. Время позволяет, торопиться нет смысла, и примерно до 12-20 неделе необходимо пройти следующих специалистов:
- Своего семейного доктора;
- офтальмолога;
- ЛОРа;
- Стоматолога (терапевта);
- эндокринолога (не всегда).
Постановка на учёт с 9 по 12 неделю
На ранних сроках современная медицина способна выявить генетические патологии плода. Благодаря этому лечение начинают своевременно. Первое обследование – так называемый скрининг – нацелен и на то, чтобы предложить аборт в случае негативных результатов. Сроки тестирования назначает гинеколог, но если беременные находятся в группе риска, обследование проводится на 10-12 неделе. Если встать на учёт до этого срока, шанс вовремя диагностировать патологию и принять меры выше. Не зарегистрированные в ЖК женщины также могут сделать скрининг, но платный, в частных клиниках.
Когда первый визит к гинекологу происходит на сроке от 9 недель, специалист может поставить диагноз на основе осмотра матки и молочных желез. Также будущую маму направляют на ультразвуковое исследование, чтобы исключить внематочную беременность и сделать необходимые замеры плода. На 10-12 акушерскую неделю не поздно встать на учёт. Дородовая диагностика будет проведена в полной мере.
Анализы и обследования.
После регистрации необходимо пройти несколько обследований и тестов в течение двух недель. Все направления выдает гинеколог в первый день регистрации.
- Общий анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- Тест на группу крови и резус-фактор.
- Анализы крови на ВИЧ, сифилис, гепатиты В и С.
- Кровь на инфекции: цитомегаловирус, герпес, краснуха, токсоплазмоз, хламидиоз.
- Общий анализ мочи.
- Мазок на флору и цитологию.
- ЭКГ.
- Врачи-специалисты: стоматолог, ЛОР, хирург, офтальмолог, кардиолог, дерматолог, терапевт.
При обнаружении отклонений в указанных выше тестах их могут направить на дополнительные анализы: гормоны крови, сывороточный комплекс, антитела к гемолизину или резус в крови, моча по методу Нечипоренко, тест на ИППП.
Ультразвуковое исследование проводится:
- 5-6 недель (для установления локализации желтого тела, подтверждения беременности маточной);
- 11-12 недель (обследование на синдром Дауна и дефект нервной трубки);
- 22 неделя (проверка окончательной формы плода, состояния внутренних органов и плаценты);
- 32 недели (оценка функции плаценты — допплерография);
- 36-38 недель беременности(оценить примерный размер плода, предлежание, кровоток).
Помимо вышеперечисленного, гинеколог может запросить результат флюорографии у отца ребенка.
Что необходимо знать на первом приеме у врача?
На первом приеме врач ознакамливается с анамнезом беременной. Сразу заводится обменная карта, куда заносятся различные данные: возраст, рост, вес, результаты анализов, давление и пульс, особенности течения беременности на разных этапах. Эта карта нужна при поступлении в роддом.
Также в карту заносится следующая информация:
- Особенности менструального цикла (длительность и регулярность); сколько абортов и беременностей было в прошлом, интервалы между ними, их продолжительность и исход; какие осложнения возникли во время родов, а также в послеродовой период.
- Масса и рост других детей, особенности их развития и здоровья.
- Наличие инфекций, которые передаются половым путем (гепатит, СПИД, ВИЧ, герпес, гонорея, хламидиоз, сифилис и пр.); какие средства контрацепции использовались.
- Сведения про мужа: возраст, наследственность, группа крови и резус, вредные привычки.
- Перенесенные заболевания беременной: краснуха, токсоплазмоз и иные инфекционно-вирусные болезни, хронические болезни, психические расстройства, эндокринные нарушения, гинекологические проблемы. Если ли вредные привычки – злоупотребление наркотическими веществами и алкоголем, курение.
- Заболевания родственников: есть ли в роду генетические проблемы, системные нарушения, психические отклонения, определенные недуги (гипертония, сахарный диабет, туберкулез), были ли случаи выявления рака.
Также проводится акушерский осмотр на кресле. Во время этого гинеколог подтвердит факт беременности и сможет определить предположительный срок. Сразу же оценивается состояние влагалища и шейки матки, берутся мазки для исследований. Измеряется ширина таза.
Далее необходимо провести внешний осмотр: измеряют вес, артериальное давление, выслушивают тоны легких и сердца, оценивается состояние молочных желез.
Напоследок даются необходимые рекомендации по питанию, назначаются витамины (фолиевая кислота, препараты йода и кальция, мультивитаминные комплексы). Также согласуют с женщиной график посещения.
Пособия для беременных в 2020 году
По закону будущим матерям полагается материальное вознаграждение от государства. В 2020 была произведена индексация начислений.

За раннюю постановку
Как только женщина узнает о беременности, встает на учет (что значит и подтверждает этот факт), ставит подпись и оформляется в больнице до истечения 12-недельного срока, она получает 689 рублей.
Для этого ей необходимо:
- Подать заявление по месту работы/учебы или в отдел соцзащиты, дополнив его справкой из медучреждения.
- Не пропустить 6-месячный период с момента предоставления декретного отпуска.
- Учесть, что материальные средства переводятся в течение 10 дней после принятия документации.
По беременности и родам
Деньги перечисляют из Фонда соцстрахования (ФСС), как только женщина предоставляет справку о нетрудоспособности. Сумма варьируется в зависимости от среднего размера заработной платы за последние 2 года. Минимум – 51919 руб.
Рассчитывать на получение вправе:
- трудоустроенные и нетрудоустроенные женщины;
- студентки дневной формы обучения;
- будущие матери, потерявшие работу вследствие банкротства организации;
- военнослужащие.
Для получения компенсации надо обратиться в бухгалтерию компании-работодателя, службу соцзащиты, учебное заведение.
Однократная выплата
Ее делают после появления ребенка на свет (в размере 17 тыс. рублей). В Фонд соцстрахования передаются:
- справка из отдела записи актов гражданского состояния о регистрации малыша;
- документ, подтверждающий рождение;
- заявка от матери или отца;
- сведения о неполучении выплат вторым родителем.
Эти бумаги направляются в бухгалтерию по месту работы, учебное заведение, Многофункциональный центр, УСЗН.
Пособие для молодой мамы
Каждой женщине, родившей малыша, полагаются начисления один раз в месяц вплоть до 1,5-летнего возраста новорожденного. Средства переводятся соцзащитой или компанией-работодателем и составляют 40% от средней заработной платы. При отсутствии официального трудоустройства можно получить не более 4,5 тыс.рублей.

Дополнительные перечисления на содержание первого ребенка
Прояснив нюансы сроков постановки на учет беременных в женской консультации, стоит узнать, что еще полагается маме и малютке. С 2018 года действует закон об обязательных выплатах семьям, в которых родился ребенок.
Претендовать на них можно, если:
- факт рождения зафиксирован не ранее 1 января 2018;
- других детей у матери нет;
- новорожденный является гражданином Российской Федерации;
- на каждого члена семейства приходится не более 1,5 МРОТ.
Материнский капитал
Выдается в размере 453 тыс. рублей после появления второго ребенка. Получить выплату могут не только мама или папа, но и опекуны, а также сам несовершеннолетний.
Потратить полученные деньги (задействовать сертификат) удастся исключительно на:
- постройку жилья;
- приобретение жилплощади;
- обучение;
- медицинское обслуживание и покупку медикаментов в случае инвалидности.
С 2018-го из этой суммы допускается начисление пособия один раз в месяц для матери. На что именно она будет их тратить, законом не регулируется.
Как часто нужно посещать врача?
В кабинете гинеколога, к которому ходит женщина, имеется картотека, где хранятся все амбулаторные карты беременных. Доктор отслеживает, кроме того, по компьютерной базе, когда и какая пациентка приходит на приём. Если нет отклонений, посещать гинеколога придётся каждые 2-3 недели. Плюс к этому, регулярно сдавать анализы (крови, урины), проходить консультации специалистов.
Ситуацию осложняет возможная несовместимость резус-факторов матери и ребёнка, тогда необходимо сдавать кровь на определение антител не реже раза в месяц (раз в 4-2 недели в зависимости от срока). Будущей матери придётся побегать, но всё делается ради здоровья малыша и самой женщины. Чем раньше удастся диагностировать возможную проблему, тем быстрее её устранят.

Где наблюдаться и как выбрать врача?
По российскому законодательству у девушки есть право самостоятельного выбора клиники. В период вынашивания плода можно наблюдаться в следующих учреждениях:
- ЖК (женская консультация). Этот учет является стандартным. Оформляться можно в любом филиале подобного лечебного учреждения. Но если регистрироваться не по месту прописки, то придется дополнительно оформить закрепление.
- Перинатальный центр. Это учреждение представляет собой родильный дом с особыми условиями и палатами, которые предназначены для пациенток при тяжелом течении беременности. Врачи в подобных центрах используют в своей работе современное оборудование и технологии. В ряде организаций дополнительно принимают роды.
- Частная клиника. Эти организации предлагают целый комплект услуг. Для этого будущие роженицы заключают договор. Компания-страховщик открывает счет на имя будущей матери. В страховку включены обследования, анализы и гинекологические осмотры. Из недостатков этого варианта можно выделить лишь дороговизну.
- Регистрация в роддоме. При некоторых роддомах есть специальные отделения для наблюдения за состоянием и самочувствием беременных. Чтобы воспользоваться подобной услугой, нужно заключить договор со страховщиком, сотрудничающим с организацией.
Продолжаем подготовку. Второй триместр (13 – 26 неделя)
«Программа минимум»:
Во время каждого визита к врачу во втором триместре вам будут измерять окружность живота и высоты дна матки. Кроме того, обязательны замеры веса. Это нужно, чтобы врач видел, нормально ли развивается малыш и набирает вес будущая мама.
На 16-й, а потом и 22-й неделе, как правило, назначают следующие УЗИ
Во время них особое внимание так же будет уделяться соответствию размеров плода сроку беременности. Помимо этого, исследование поможет выяснить, нет ли у крохи пороков развития и каково состояние плаценты (толщина, величина, степень зрелости и соответствие степени зрелости сроку) и место её расположения.
На 18-й неделе снова назначают анализ крови на сахар.
Во втором триместре при помощи исследования уровня белков (альфа-фетопротеина и хорионического гонадотропина) выявляются риски хромосомных аномалий и врождённых пороков развития плода
«Программа максимум»:
- В случае, если будущие родители старше 35 лет, кто-то из них (или оба) болен хламидиозом, герпесвирусной инфекцией и т.д. или имеет пороки развития органов, на 17 – 20 неделе врач назначит пренатальную диагностику. Это исследование поможет обнаружить те серьёзные генетические нарушения, которые невозможно определить при помощи УЗИ.
- Исходя из результатов пренатальной диагностики, акушер-гинеколог и врач-генетик принимают решение направлять или не направлять пациентку на исследование околоплодных вод. Амниотическую жидкость для анализа берут через прокол плодных оболочек. Помимо этого, могут назначить и исследование крови малыша. Материал для него берут при помощи кордоцентеза (прокола пуповины).
- Дополнительные исследования могут назначить и в случае, если здоровье будущей мамы внушает опасения (например, есть пороки сердца, болезни почек или сахарный диабет).
Схема обследований и анализов, которые предлагает современная отечественная медицина будущим мамам, позволяет максимально обезопасить как саму женщину, так и малыша.
Встать на учет без прописки.
В соответствии с законодательством Российской Федерации и приказом Минздрава беременная женщина имеет право на бесплатное наблюдение в любой дородовой поликлинике, находящейся в любом населенном пункте нашей страны, независимо от ее прописки (прописки), гражданства и обязательного медицинского страхования.
Из вышесказанного можно сделать вывод, что наличие полиса ОМС позволяет женщине выбрать медицинский центр, в котором она хотела бы находиться под наблюдением. Отказ ЖК в регистрации беременности является прямым нарушением закона, в этом случае вы можете подать заявление в прокуратуру. Очень часто женщина прописана по одному адресу, а живет по другому. Больница находится ближе к тому месту, где вы живете, так как женщине со второго триместра беременности трудно ходить на любые расстояния.
Чтобы зарегистрироваться, вы должны написать заявление руководителю женской консультации (или своему врачу) и предъявить полис ОМС. Если у вас его нет, вам будет оказана только неотложная медицинская помощь.
Как встать на учет по беременности: процедура

Несколько слов о выборе учреждения: Вы имеете право встать на учет вне зависимости от наличия постоянной регистрации в любой женской консультации, поэтому если Вам отказывают в постановке на учет, смело пишите жалобу, дело решится в Вашу пользу. Выбирайте консультацию исходя из собственного удобства, лучше, если она будет находиться в шаговой доступности от дома.
Можно выбрать и частое медицинское учреждение. В этом случае убедитесь, что у него есть лицензия, право выдавать листок нетрудоспособности по беременности (если он Вас интересует) и, конечно, хорошая репутация и профессиональные врачи.
Стоимость услуг по ведению беременности различается в зависимости от клиники, для Москвы она составляет в среднем от 40 до 100 тыс. руб. за всю беременность. Вы заключаете с клиникой контракт, который вступает в силу с момента обнаружения сердцебиения у плода и заканчивается с родами. При заключении контракта уточните, включает ли услуга все необходимые процедуры, есть ли анализы, которые оплачиваются отдельно.
В государственной женской консультации или клинике процедура постановки на учет по беременности несколько иная. Вы приходите вместе с документами, пишете заявление на имя главврача о прикреплении к консультации, Вам назначают первый прием. С собой нужно иметь пеленку для обследования в гинекологическом кресле и бахилы. Лучше взять еще блокнот и ручку для записей.
Отдельно следует напомнить о Вашем праве сменить врача, ведущего беременность в любой момент
Это очень важно: у Вас должно быть полное понимание и доверие к Вашему врачу, поэтому если что-то в конкретном специалисте не устраивает, лучше не заставлять себя лишний раз нервничать и попросить сменить его, эту просьбу обязаны удовлетворить
Первое обследование и анализы
На первом приеме у врача, независимо от срока беременности, Вам зададут стандартные вопросы о предыдущих беременностях, наличии осложнений, выкидышей, болезней, которые могут ухудшить прогноз течения беременности.
Далее назначается ряд обязательных анализов и процедур. Это общий анализ крови, общий анализ мочи, бактериальный посев мочи, мазок на гистологическое исследование, отдельный анализ на гепатит С, анализ на определение резус-фактора крови. Также делаются анализы на венерологические инфекции и некоторые другие болезни. Кроме того, проводится обследование в гинекологическом кресле и первое плановое УЗИ.
Вопрос, делать УЗИ или нет, если Вам его назначили на 6-7 неделе беременности или еще раньше, если никаких жалоб и подозрений на патологии нет – исключительно на Ваше усмотрение. Многие специалисты считают, что на ранних сроках УЗИ не слишком информативно, а облучать ребенка больше необходимого нет смысла.
Минимальное количество УЗИ – три процедуры на сроках 10-12, 20-22 и 30-32 недели, чаще эту процедуру при нормальном течении беременности обычно не назначают. Но в некоторых клиниках УЗИ могут предложить сделать и на совсем раннем сроке. В этом случае не лишним может быть задать вопрос о причинах, если ответом будет «На всякий случай» — соглашаться или нет – решать Вам.
А нужно ли вообще вставать на учет?
В конце о самой необходимости вставать на учет по беременности. Как бы Вам не хотелось избежать врачебной бюрократии и неприятных процедур, вставать на учет надо. Во-первых, это необходимо по чисто медицинским причинам. Стандартные, хотя и утомительные анализы и процедуры, позволят Вам быть уверенной в здоровье Вашего ребенка и вовремя принять меры, если появятся какие-то проблемы в развитии малыша.
Кроме того, врач может назначить поддерживающие здоровье витамины, препараты, которые помогут Вам чувствовать себя хорошо, а ребенку – получать все необходимые для развития элементы.
И с другой стороны — наблюдаться в женской консультации необходимо по организационным причинам. В женской консультации на 28 (при многоплодной беременности) или 30 неделе Вам выдадут обменную карту и родовой сертификат. В первом документе будет вся информация по течению беременности, без него при приеме в роддом Вас отправят в отделение для необследованных пациенток, там Вы рискуете оказаться в одной палате с инфекционными больными и лицами без определенного места жительства, поэтому лучше обменную карту на руках иметь, просто для собственного комфорта.
Когда вставать на учет по беременности, зависит от того, как Вы себя чувствуете. При нормальном самочувствии нет особого смысла торопиться, подождите до стандартных 8-9 недель, а потом уже ищите ближайшую консультацию или другое медицинское учреждение. Но если на ранних сроках Вас что-то беспокоит, лучше перестраховаться и выбрать день для посещения врача так скоро, как возможно.
Кому положено пособие на ранних сроках беременности
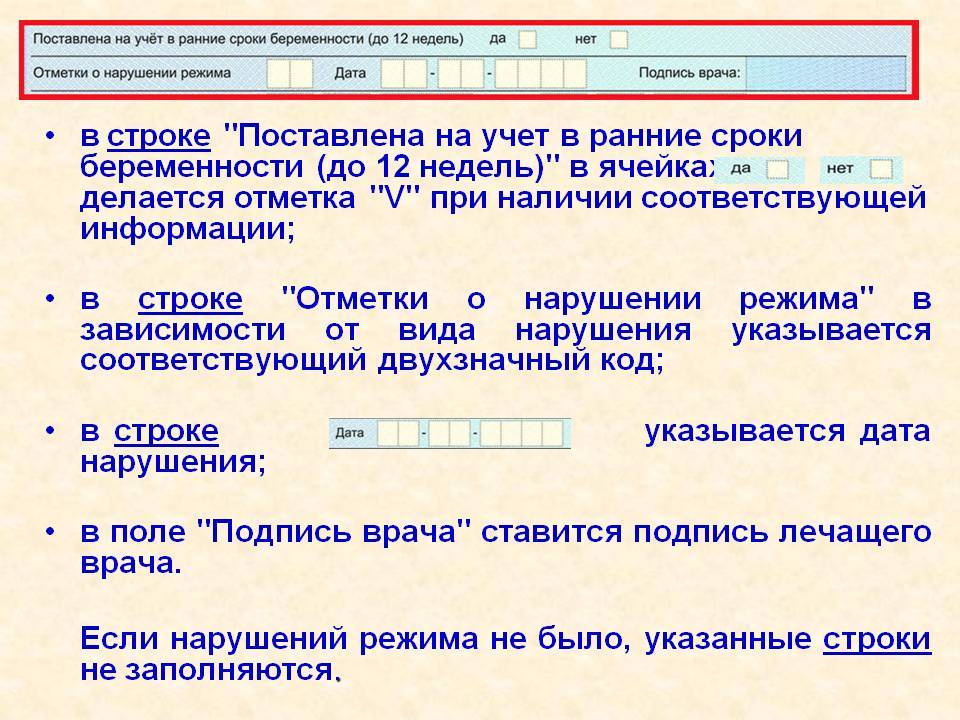
Чтобы иметь право на такие социальные выплаты, беременной необходимо определиться в женской консультации не позднее двенадцатой недели беременности. Законодатель предусматривает, что регистрации учета должна произойти до последнего дня указанного срока. Однако определение последнего дня не предусмотрено. Если женщина успеет в этот срок, ей положена единовременная выплата.
 Общая сумма пособия составляет 300 руб. Однако в 2017 году эта сумма была проиндексирована, что позволило ей увеличиться. Так, с февраля прошлого года объем социальных выплат составляет 613 руб. Пособие было проиндексировано на 5,4 %. Однако еще в январе объем выплаты составлял 582 руб. Данная разница является следствие индексации. В 2017 году она производилась исходя из Постановления Правительства №88 от 26.01.17, в котором был указан порядок проведения данной операции.
Общая сумма пособия составляет 300 руб. Однако в 2017 году эта сумма была проиндексирована, что позволило ей увеличиться. Так, с февраля прошлого года объем социальных выплат составляет 613 руб. Пособие было проиндексировано на 5,4 %. Однако еще в январе объем выплаты составлял 582 руб. Данная разница является следствие индексации. В 2017 году она производилась исходя из Постановления Правительства №88 от 26.01.17, в котором был указан порядок проведения данной операции.
Денежная выплата может быть больше для женщин, живущих в определенных регионах страны из-за местного коэффициента. К таким регионам относятся:
- территория Крайнего Севера;
- местности, которые по значению приравниваются к Крайнему Северу;
- местности, которые хоть и не приравниваются к Крайнему Северу, однако имеют особенный климат.
На подобные выплаты вправе претендовать:
- беременные, имеющие официальное трудоустройство, где руководитель компании осуществляет социальные отчисления в Фонд Соцстраха по периодам нетрудоспособности и беременности;
- беременные, которые потеряли работу вследствие ликвидации компании или истечения срока действия лицензии частного предпринимателя;
- беременные, которые осуществляют частные практики, например, нотариальную;
- беременные, которые проходят службу в военной части;
- беременные, обучающиеся на дневной форме в университете, техникумах, колледжах, заведениях дополнительного профессионального обучения или в научных институтах;
- беременные, которые несут военную обязанность по контракту, или работающие на таможне.
Обратите внимание
Данное пособие не выплачивается беременным на ранних сроках мамам, которые не являются трудоустроенными, т.к. они не осуществляют социальных отчислений. Также пособие не назначается усыновителям.