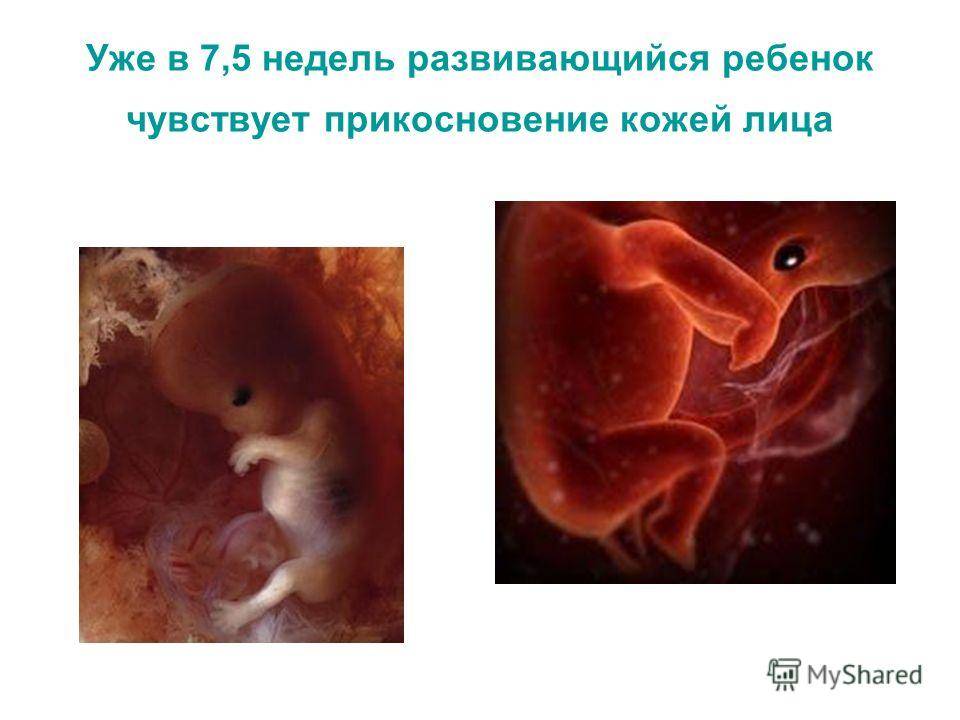
Можно ли услышать в домашних условиях сердцебиение ребенка?
Можно ли услышать фонендоскопом сердечные сокращения? Те, кого интересует, как прослушать сердцебиение в домашних условиях, могут применять несколько методов. Услышать дома этот приятный для родителей звук можно с помощью стетоскопа, портативного устройства – фетального допплера и, наконец, просто приложив ухо к животику.
Как дома послушать сердцебиение, речь пойдет ниже. Ведь для этого нет необходимости посещать женскую консультацию. Если у будущей мамы и ее окружения есть опыт, сердце можно услышать раньше. Ведь более опытная женщина раньше замечает и шевеление плода при второй беременности. Норма сердцебиения, впрочем, должна обязательно контролироваться врачом.
С помощью стетоскопа
Прослушать сердечко можно с помощью самого обычного акушерского стетоскопа. Необходимо приобрести акушерскую трубочку и воспользоваться чьей-то помощью. Конечно, плод в 12 недель беременности в домашних условиях прослушать не удастся. Если у этого человека нет опыта, то раньше, чем в 25 недель, ничего расслышать не удастся. А вот если прослушивается плод 30 недель, то услышать удары гораздо легче. Нужно просто немного потренироваться и «наловчиться». При этом необходимо четко различать, что это такое – пульс, перистальтика беременной, шевеления плода или все же его сердцебиение.
Используя фетальный допплер
При желании можно купить специальный прибор — фетальный допплер. Это портативный ультразвуковой детектор, который работает, как обычный аппарата КТГ, однако на пленке изображение не фиксируется. Иногда в комплекте идут и наушники, чтобы можно было четко слышать звуки. С помощью допплера слышать звуки сердца можно, начиная с 8 недели. Однако лучше начать пользоваться этим прибором немного позже
Важно, чтобы само исследование не длилось дольше десяти минут
В качестве плюсов этого прибора нужно отметить возможность прослушивать сердцебиение на ранних сроках, а также простоту использования и возможность женщины делать это без помощи.
Минусами применения допплера являются его большая стоимость, ограничения в применении. К тому же не следует использовать этот прибор без меры.
Приложив к животу ухо
Иногда услышать сердце можно, просто приложив ухо к животику. Это возможно в последние недели вынашивания плода. Однако получить позитивный результат можно только в том случае, если у будущей мамы нет слишком большой прослойки жира.
Слушать сердце нужно в определенном месте живота, в зависимости от того, как расположен малыш. Если он лежит вниз головкой, то прослушивать биение сердца нужно ниже пупка женщины. Если головка ребенка вверху, то слушать тоны желательно над пупком мамы. При многоплодной беременности сердцебиение каждого плода слышно в разных местах.
Как услышать сердцебиение малыша?
Для каждой мамы стук сердечка ее ребенка вызывает самые трепетные чувства. Врачам это необходимо делать. Слушая количество ударов в минуту можно сказать, нормально ли сформировался эмбрион. Прослушивание сердца на ранних сроках можно сделать 3 способами:
УЗИ
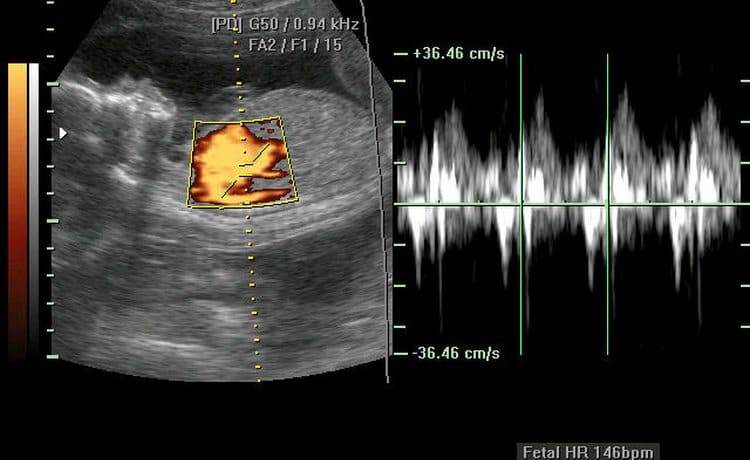
Это новейшая технология, позволяющая услышать количество ударов сердца зародыша уже на 5-6 неделе беременности. Проводя внутреннее УЗИ, прибор показывает количество сокращений сердца. На 6-7 неделе можно воспользоваться трансабдоминальным (внешним) УЗИ.
Стетоскоп
Стетоскоп использует врач-акушер при обследовании. Стетоскоп – то такая трубка с широкой воронкой с одной стороны. Приставляя эту трубку широким концом к животу беременной, а с другой стороны прислоняя трубку к уху, акушер прослушивает сердечный ритм. До 18 недели услышать сердцебиение невозможно этим способом из-за его крохотных размеров. Чем выше срок беременности, тем отчетливее можно услышать сердце.
Самостоятельно
Если в домашних условиях кто-то захочет послушать сердцебиение малыша, скорее всего ничего не получится. Звуки тела женщины не дадут насладиться биением крохотного сердечка. Но есть специальный ультразвуковой доплеровский детектор, позволяющий прослушать внутриутробное сердцебиение. Фиксируя сокращения, прибор через наушники будет передавать звук.
Зачем определять сердцебиение плода?
Наличие стука сердца и норма сердцебиения плода определяется при беременности с определенной целью.
Чтобы установить, что беременность развивается
После того, как будущая мама провела тест на беременность, и он оказался положительным, женщина идет в больницу, чтобы пройти ультразвуковое исследование. Современные аппараты УЗИ дают возможность услышать стук сердца эмбриона уже при первом исследовании – на 4-5 неделе. Но если на первом УЗИ сердца ребенка не слышно, паниковать не следует. Как правило, при повторном проведении процедуры можно услышать ожидаемый звук. Однако иногда сердцебиение так и не появляется, происходит деформация плодного яйца. Это состояние определяется как замершая беременность. В такой ситуации проводится медикаментозное прерывание беременности с помощью специальных препаратов. Если произошла такая ситуация, то женщине не рекомендуется беременеть около полугода после этого.
Чтобы оценить развитие плода
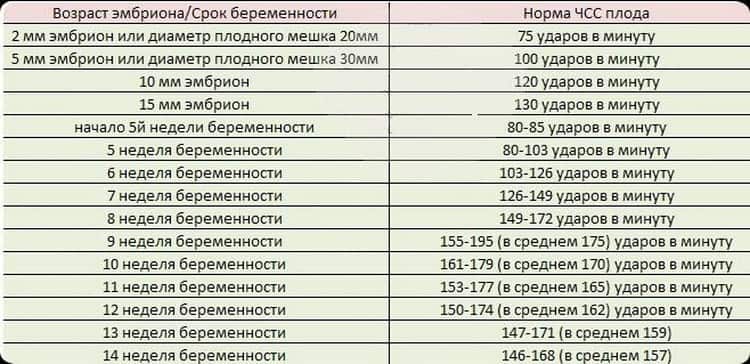
Существуют четкие показатели того, какое считается нормальным сердцебиение на каком сроке. То есть нормальное сердцебиение в минуту определяется в зависимости от периода развития малыша. Сердце эмбриона реагирует на любые изменения в том мире, который его окружает. Ведь стресс или болезнь матери непосредственно влияет на детей. Также норма ударов сердца в минуту варьируется в зависимости от периода активности или сна плода. На ритме сердца отражается и уровень кислорода в воздухе. Однако любые нарушения, связанные с воздействием таких факторов, временны.
При условии, что ЧСС слишком сильная в течение длительного времени, врач может подозревать нарушения снабжения кровью плода, так называемую фетоплацентарную недостаточность. Как правило, это состояние хроническое. Иногда, когда компенсаторные возможности ребенка истощаются, отмечается слишком медленная ЧСС. Это свидетельствует о том, что состояние плода ухудшилось. В такой ситуации иногда принимается решение об экстренном родоразрешении. Врач учитывает, какое должно быть сердцебиение на какой неделе, и от того, когда именно проявилась патология, определяет тактику лечения.
Определение состояния плода в родах
В период родов малыш переживает очень сильные нагрузки, недостаток кислорода и сдавление. Если все идет хорошо, то его сердце и сосуды нормально справляются с такими нагрузками. Однако иногда случаются экстренные состояния, например, отслойка плаценты, пережатие пуповины, при которых нужна быстрая медицинская помощь. Именно поэтому во время родов врач определяет, сколько ударов составляет ЧСС после каждой схватки, чтобы не упустить развитие острой нехватки кислорода.
Причины возникновения
Если был выявлен порок сердца у плода на УЗИ, то всех в первую очередь интересует, почему это произошло. Основными причинами, способными вызвать это нарушение, являются:
- Генетическая предрасположенность. Если ближайшие родственники страдают от проблемы, то риск развития ее у ребенка значительно возрастает. При этом больше шансов унаследовать порок от матери, чем от других родственников. Если беременная женщина болеет, то это угрожает не только ребенку, а и ее жизни.
- Негативное влияние внешних факторов. Это неблагоприятная экологическая ситуация, воздействие на мать химических продуктов и рентгеновского излучения. Если женщина хотя бы раз за всю беременность, особенно в первые месяцы, пройдет рентгенографию, риск развития патологии значительного возрастет.
- Заболевания в хронической форме. Особенно опасным считается инсулинозависимый сахарный диабет. У женщины с таким диагнозом не только может родиться ребенок с врожденными дефектами, под сомнением возможность вынашивания. При таких проблемах заранее подбирают вид родоразрешения. Проведение родов осуществляют уже на 33-й неделе. Из-за незрелости и дефицита массы тела здоровье и жизнь ребенка под угрозой.
- Вредные привычки. Если на протяжении беременности женщина принимает наркотики, алкогольные напитки и курит, то в развитии ребенка возникают самые разные отклонения. На сегодняшний день количество патологий сердца у детей выше, чем раньше. Это связано с тем, что много будущих матерей ведут нездоровый образ жизни, сознательно вредя ребенку.
- Употребление некоторых лекарственных препаратов. Применение антибиотиков, транквилизаторов, противовирусных средств для лечения женщин в период вынашивания плода представляет особую опасность. Особенно если подобные вещества назначают в первом триместре беременности. Угроза пороков возрастает, если женщина лечилась от бесплодия или забеременела методом экстракорпорального оплодотворения. Это связано с необходимостью для них употреблять противовирусные и гормональные препараты. В будущем это может повлиять на развитие организма ребенка.
- Заболевания инфекционного происхождения. При уреаплазмозе, лейкоплазмозе, вирусе герпеса или Коксаки, цитомегаловирусе высока вероятность осложнений беременности. Вирусы могут долго находиться в организме женщины, и она даже не заметит этого, так как проявления зачастую отсутствуют.
Эти факторы часто являются причиной развития пороков. Под их влиянием развивается 30% врожденных аномалий. Показатели смертности довольно высокие: 15 детей из 10 тысяч гибнут. Также есть риск того, что ребенок станет инвалидом.
Определение пола ребенка по сердцебиению
Мы специально оставили «на десерт» этот диагностический метод, с помощью которого также можно узнать, кто именно растет в животе у мамочки. Этот способ можно назвать пограничным между прошлым и настоящим. Придумали его задолго до появления УЗИ, но с успехом продолжают использовать и сейчас.
Современные акушеры-гинекологи переняли опыт своих пытливых предшественников, которым удалось зафиксировать связь между полом малыша и индивидуальными показателями работы его сердца. Но давайте обо всем по порядку.
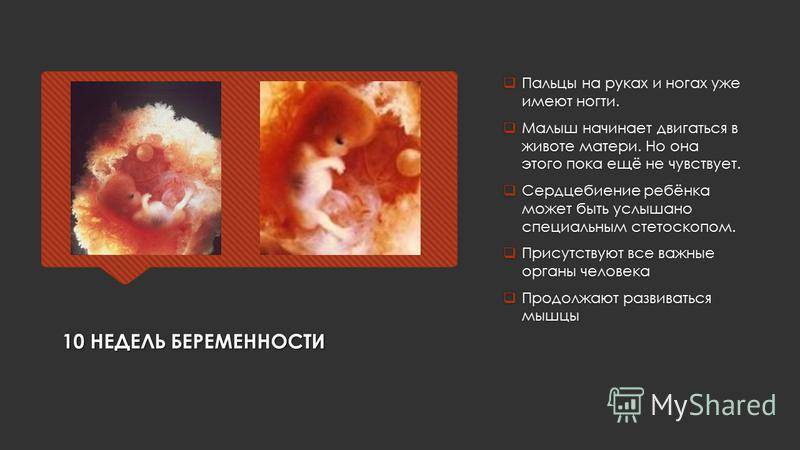
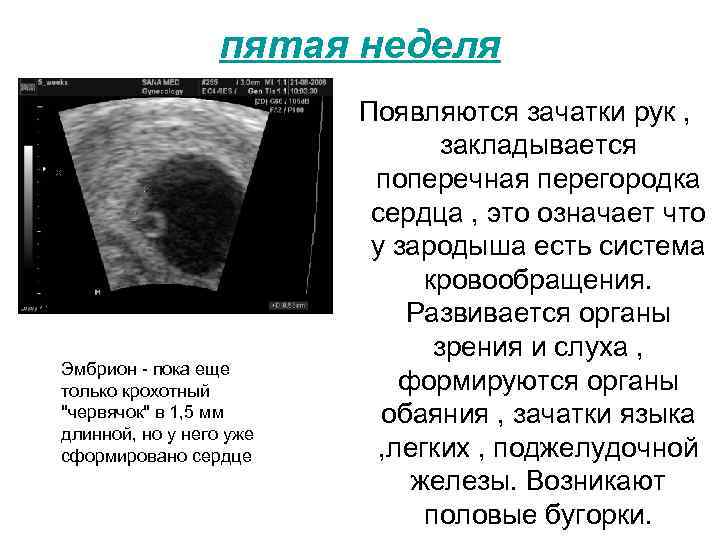
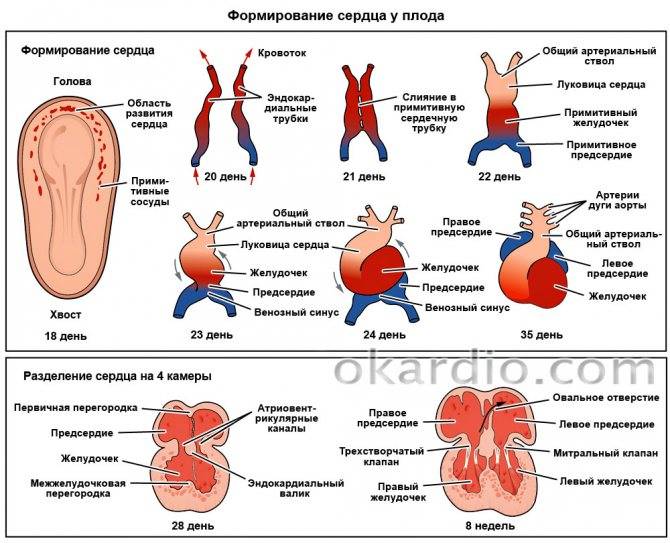
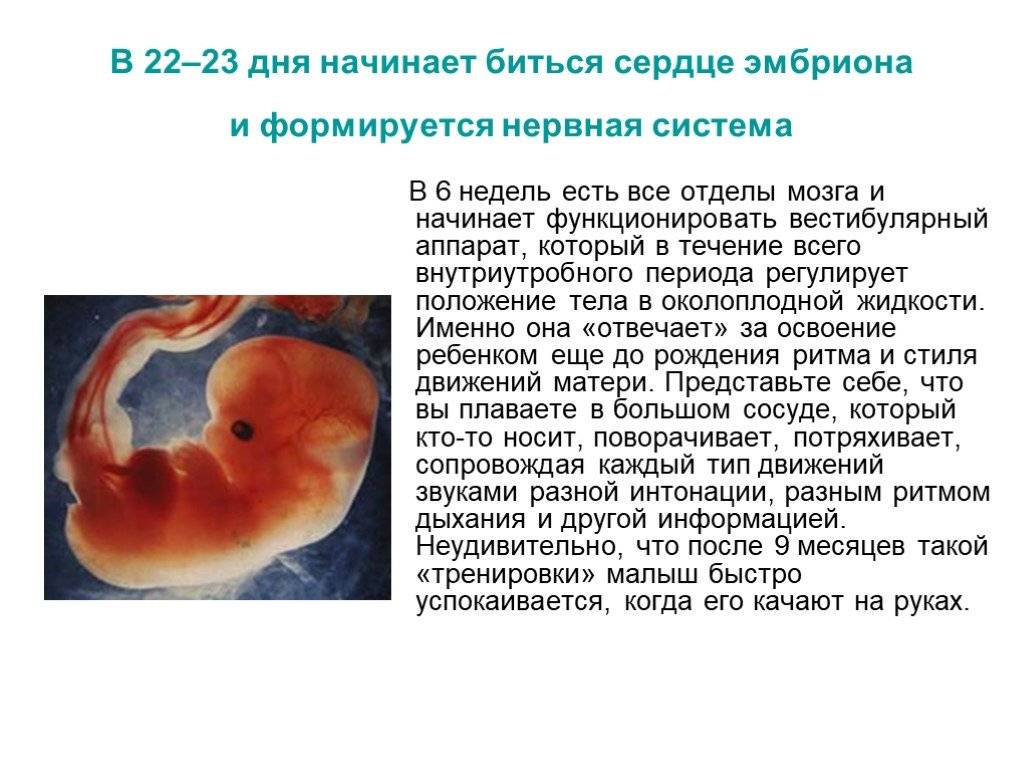
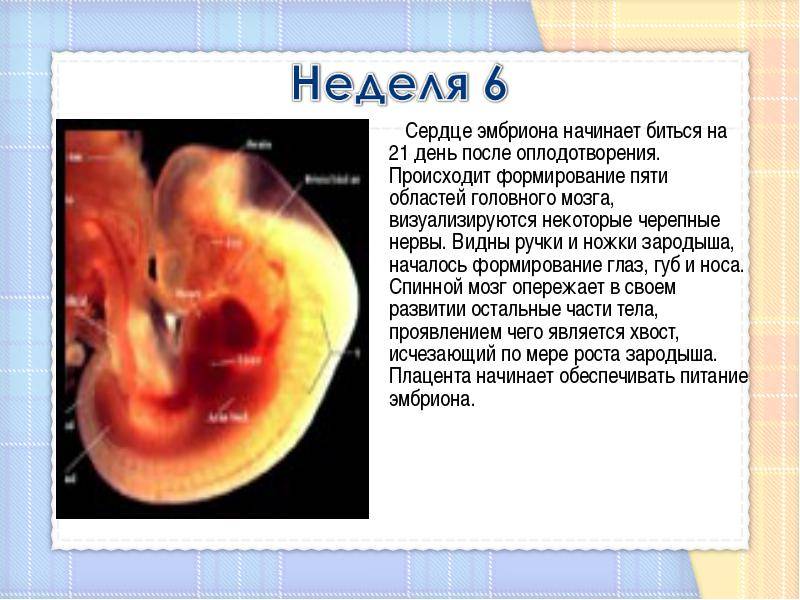
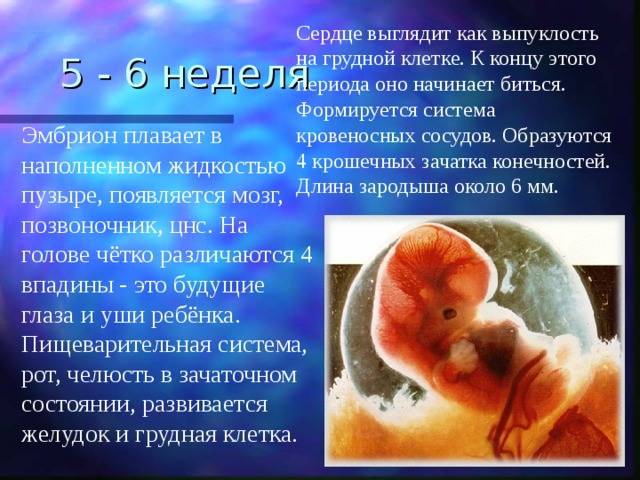
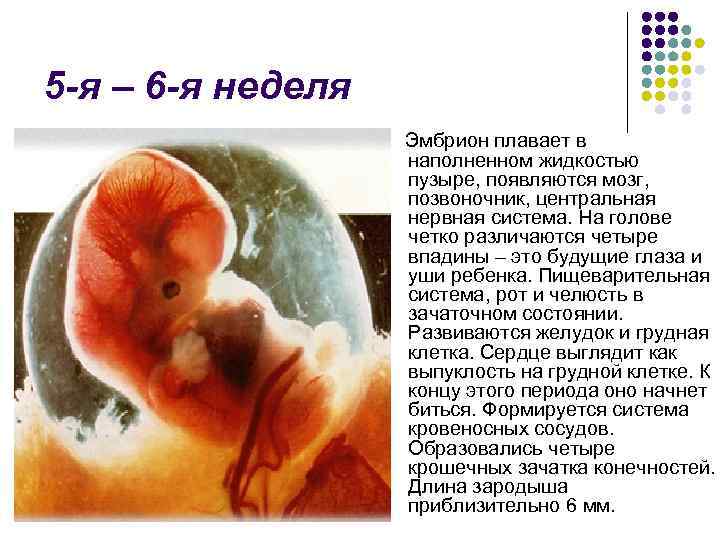
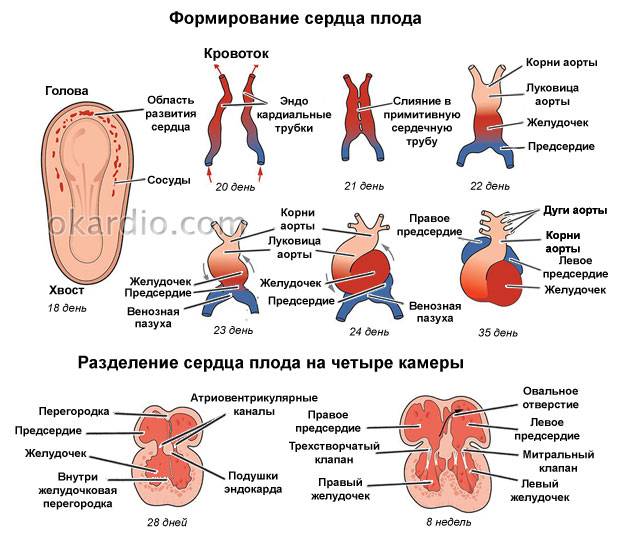
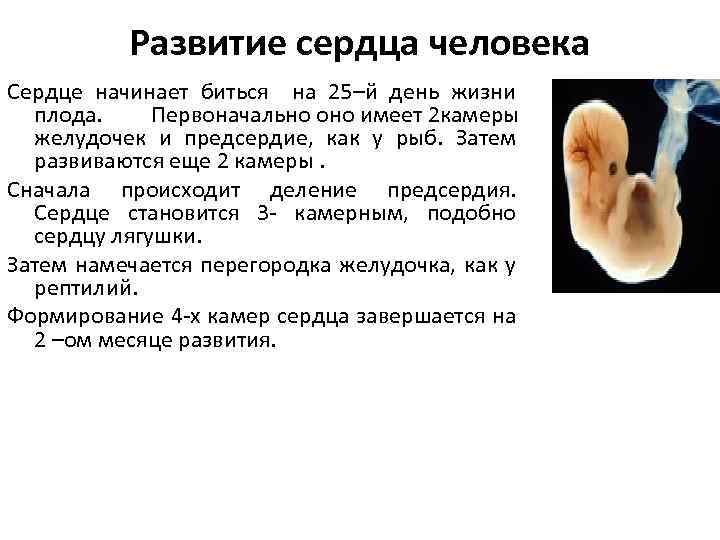
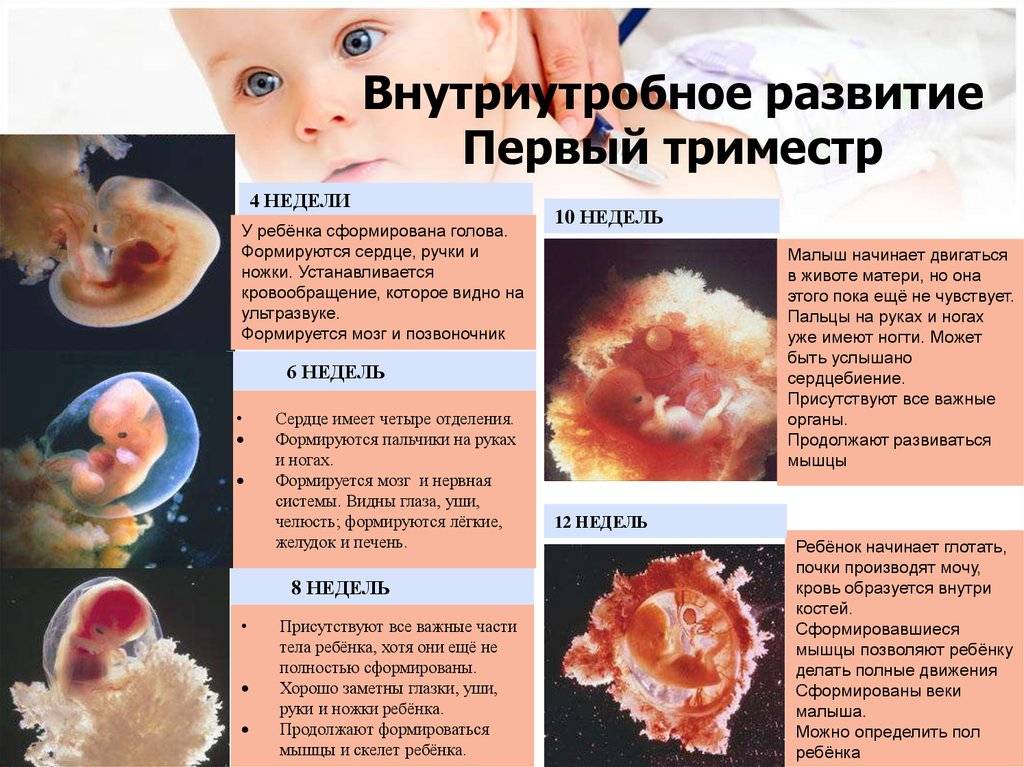
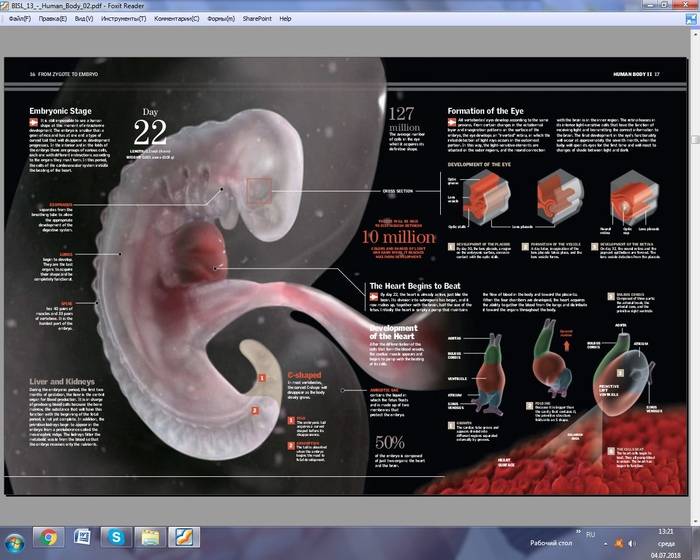
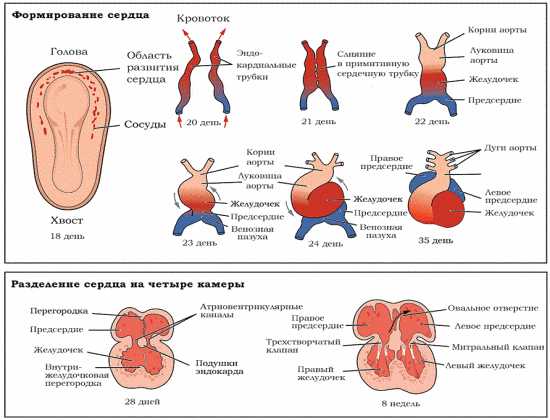
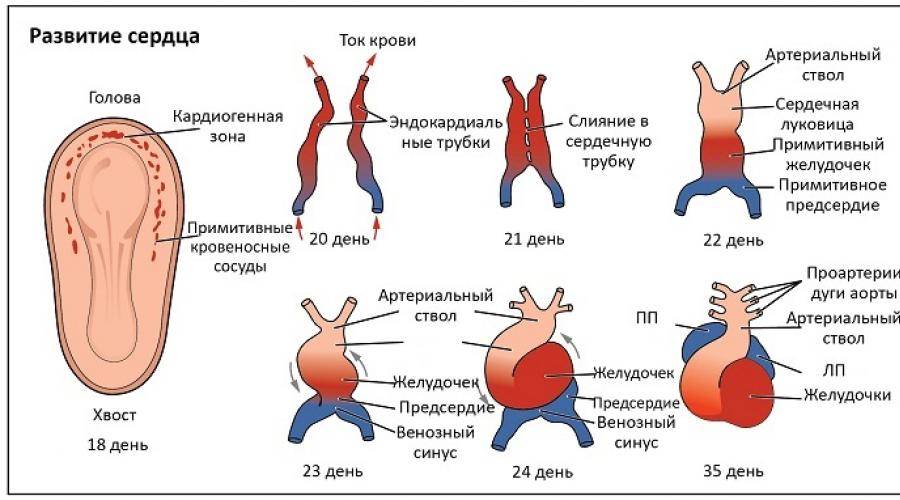
Сердечко крошечного создания оживает уже через 20 – 22 дня после того как состоялось зачатие. Это ли не чудо: все органы плода находятся еще в зачаточном состоянии, а оно бьется, стучит! Некоторые ученые даже утверждают, что сгусток клеток, из которых позже вырастет сердце, начинает сокращаться уже через 12 – 14 дней после зачатия. К слову, ученые до сих пор затрудняются ответить, какие силы заставляют определенную группу клеток в ткани эмбриона сокращаться и создавать то, что мы привыкли называть сердцебиением. Выходит, что на сроке беременности от 4 до 12 недель сердцебиение является единственным достоверным показателем того, что внутри женщины родилась и начала развиваться новая жизнь. Шевелением и толчками кроха самостоятельно заявит о себе гораздо позже – только к 16 – 20 неделе беременности.
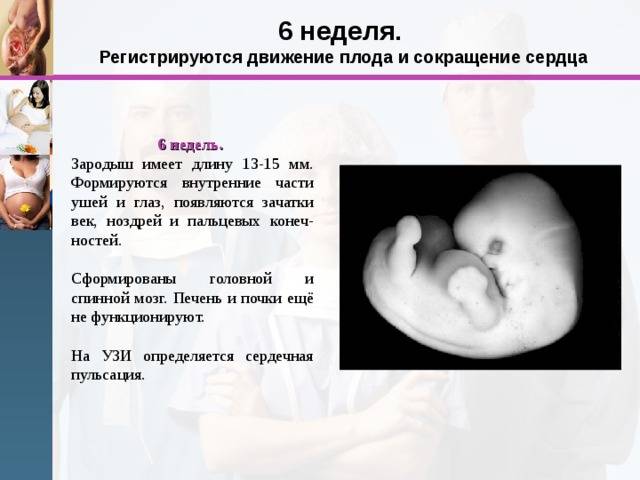
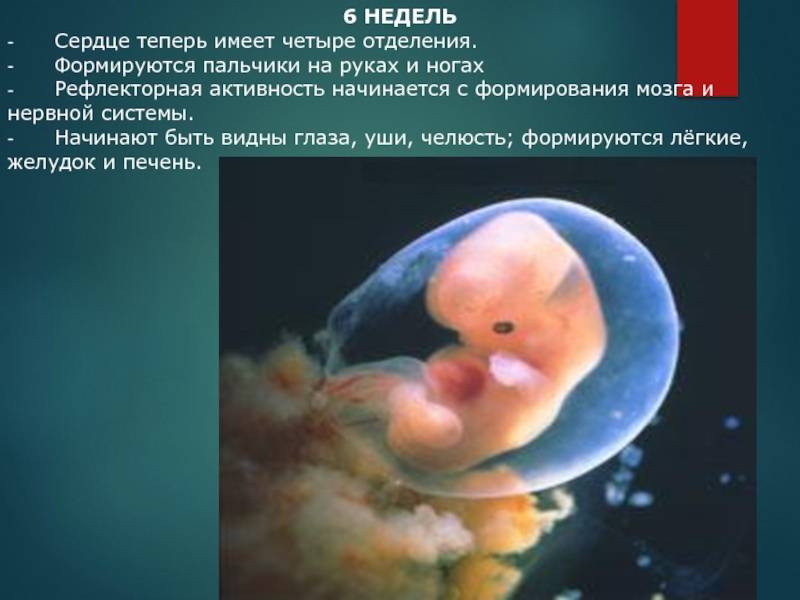
Стук сердца крохи сразу зарегистрировать не получится – возможным это станет только на 6 – 7 неделе его внутриутробной жизни. Сначала сердечный ритм малыша наследует работу материнского сердца (их трудно различить), но чуть позже значительно учащается.
Сокращение сердца плода – верный помощник врачей-акушеров в определении общего состояния здоровья малыша. Специалисты, умудренные опытом, могут даже определить пол ребенка по сердцебиению. На каком сроке это реально?
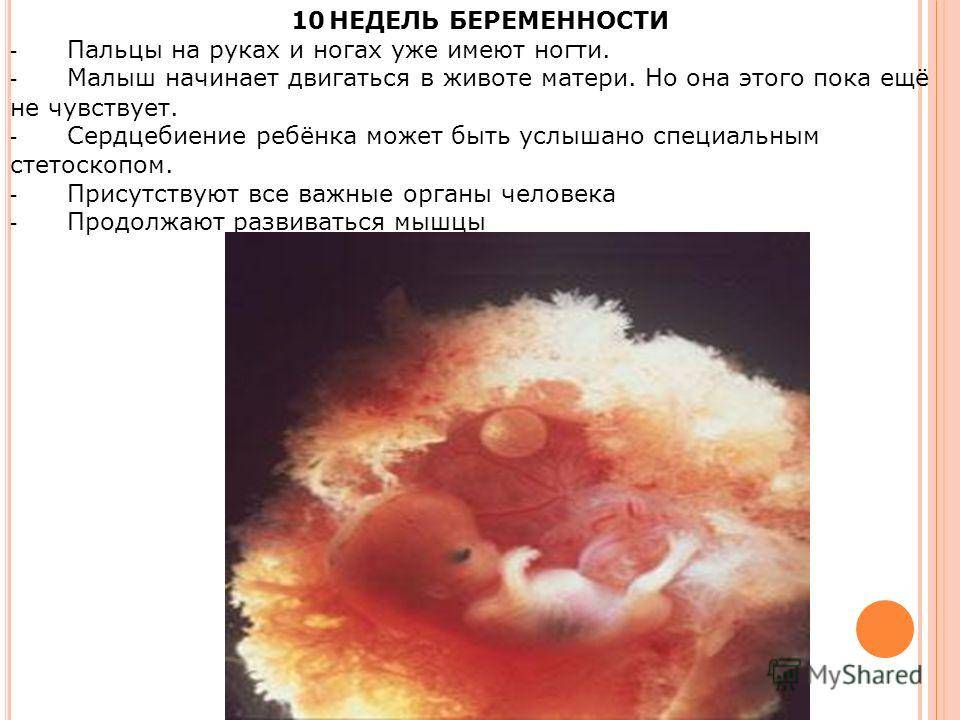
При оплодотворении яйцеклетки она пропускает в свою полость только один сперматозоид, который, как известно, является носителем половых гамет с Х или У хромосомой. Вот он – самый важный момент, когда матушка-природа решает, мальчик или девочка родится у женщины. Ни сама будущая мама, ни врачи еще не в силах этого знать, ведь эмбрион только в начале пути своего развития. Органы репродуктивной системы начинают оформляться у плода примерно в возрасте 8 недель, и в этот момент у будущих девочек и мальчиков они выглядят одинаково. Но совсем скоро все изменится: в 12 недель пол ребенка по сердцебиению можно определить с довольно высокой вероятностью, утверждают акушеры со стажем.
Методы выслушивания
Ультразвуковое исследование
УЗИ позволяет не только слышать стук сердца, но и визуально оценивать размеры будущего младенца и состояние плаценты. С особой тщательностью выслушивают тоны и исследуют строение сердца будущего ребенка, если у женщины есть пороки развития или предыдущие дети были рождены с пороками сердца и сосудов, а также если будущая мать перенесла во время беременности инфекционные болезни.
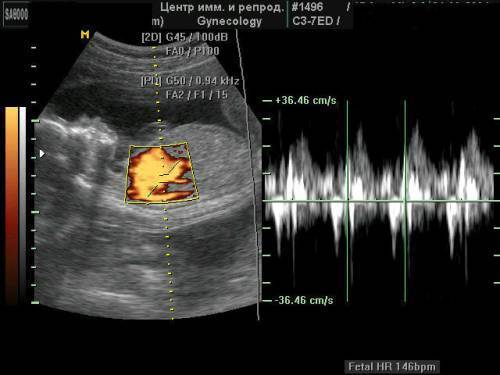
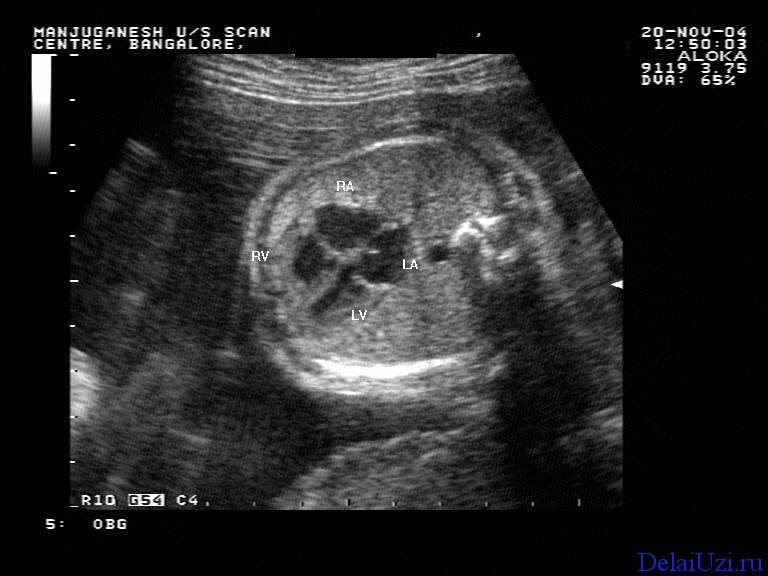
Во втором и третьем триместрах во время УЗИ определяют ЧСС и расположение сердца у будущего ребенка, строение предсердий и желудочков, наличие врожденных пороков.
КТГ (кардиотокография)
Аппарат, с помощью которого проводят исследование, представляет собой датчик, посылающий сигнал сердцу плода. Он улавливает обратный и фиксирует результат на пленке. Кроме основного ультразвукового датчика, устанавливают еще один, который фиксирует сокращения матки и показывает степень ее активности. Новые аппараты оснащены датчиками движения плода, которые будущая мать может фиксировать сама.
КТГ считается безвредным и очень информативным методом. С его помощью удается выявлять кислородное голодание на ранних этапах развития. Процедура длится около часа, что позволяет застать и фазу активности плода, и фазу сна. В случае необходимости датчики могут установить на животе беременной на сутки.
Проводят КТГ дважды во время вынашивания – в 32 нед. и перед самыми родами. Раньше 32 нед. делать кардиотокографию нет смысла, поскольку результаты не информативны. Только после 31-32 нед. прослеживается связь между сердцебиением будущего малыша и его двигательной активностью.
Результат КТГ считается хорошим, если ЧСС находится в пределах нормы, при шевелении плода она возрастает, не наблюдается урежения ударов сердца.
Результат считается плохим, если обнаружилась гипоксия плода, которая является самой частой причиной отклонения ЧСС от нормы. При дефиците кислорода сердце плода начинает биться быстрее, и число его сокращений в минуту увеличивается. Отклонением от нормы считается уменьшение ЧСС во время шевеления ребенка или при схватках.
Изменения на ленте аппарата появляются, если пуповина оказалась прижатой к костям или голове плода, при этом состояние плода нормальное. Еще одна причина плохого результата – неправильная установка датчиков.
Неоднократное проведение КТГ показано в следующих случаях:
- при задержке развития плода;
- при маловодии или многоводии;
- при поздних токсикозах;
- при хронических болезнях беременной и инфекциях, протекающих с повышенной t°;
- при преждевременном старении плаценты;
- при рубцах на матке после оперативного вмешательства;
- при перехаживании срока беременности.
Эхокардиография
Исследование наиболее информативно в период с 18 по 28 неделю. Его назначают только при выявлении пороков сердца или если есть подозрение на их развитие. К основным показаниям можно отнести:
- врожденные пороки у беременной;
- пороки сердца у ранее рожденных детей;
- сахарный диабет у будущей роженицы;
- беременность после 38 лет;
- инфекции у женщины;
- пороки у ребенка в других органах;
- задержку развития будущего малыша в утробе матери.
Аускультация
Этот метод заключается в выслушивании сердцебиения будущего ребенка стетоскопом акушерским.
Используют этот метод и во время родов (выслушивают каждые 20 минут).
Биение сердца плода слушают через брюшную стенку, когда женщина лежит на кушетке
В первую очередь уделяется внимание параметрам, которые отражают состояние плода:
- ритму;
- частоте;
- характеру (четкие, приглушенные, глухие тоны);
- точке, где тоны выслушиваются лучше всего.
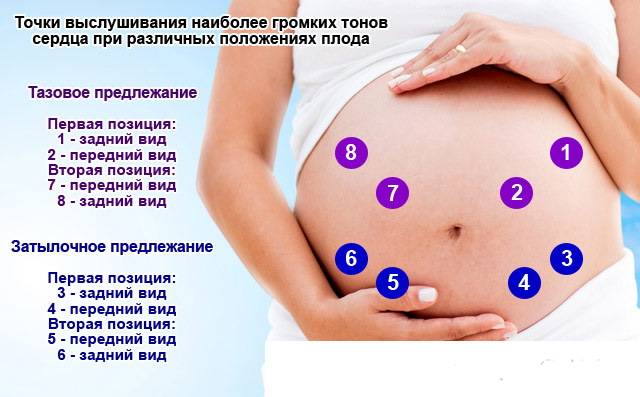
По месту наилучшего выслушивания определяется положение будущего ребенка:
- ниже материнского пупка – головное предлежание;
- на уровне пупка – поперечное предлежание;
- выше пупка – тазовое предлежание.
Аускультация затруднена при слишком большом объеме околоплодных вод или, наоборот, слишком малом, при избыточной массе тела женщины, если плацента находится по передней стенке детородного органа.
При многоплодной беременности удары сердца прослушиваются в разных отделах матки после 24 недель.

Причины нарушения сердечного ритма
В каждом случае при нарушении частоты сердцебиения ребенка существует ряд причин, которыми они вызваны. Так при брадикардии ими могут выступать в том числе:
- резус-конфликт;
- многоплодная беременность.
- вредные привычки, дефицит витаминов, свежего воздуха;
- малоподвижный образ жизни;
- стресс;
- обвитие пуповиной;
- хронические болезни сердца и легких матери;
- инфекционные заболевания;
- много- и маловодие;
- прием некоторых лекарственных препаратов;
- обезвоживание из-за длительного токсикоза;
- преждевременное отслоение плаценты.
К числу причин, вызывающих тахикардию сердцебиения ребенка, относят:
авитаминоз;
- обезвоживание, вызванное длительным токсикозом;
- заболевания эндокринной системы;
- кровопотери матери;
- прием отдельных лекарственных препаратов;
- болезни сердца и сосудов матери;
- внутриутробная инфекция.
Существуют также врожденные сердечные патологии у ребенка, которые диагностируются при сопутствующем отставании в развитии.
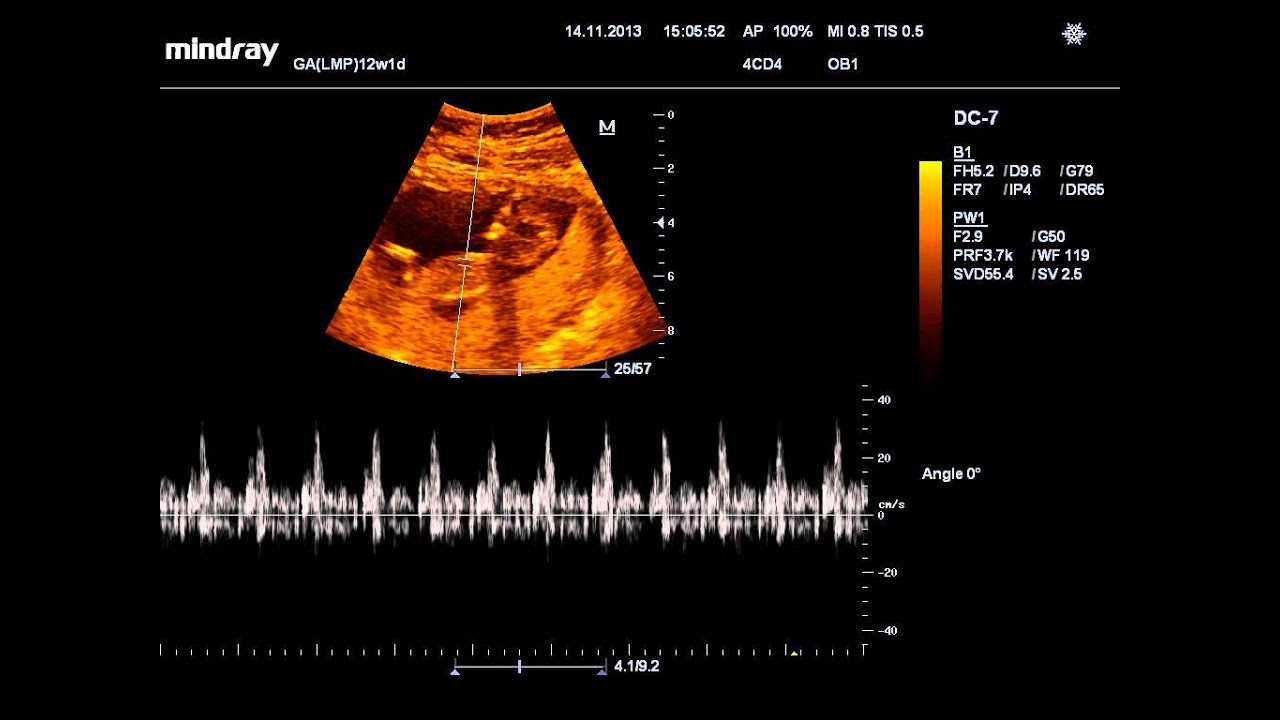
Врожденные патологии сердца
Если при нарушениях в сердцебиении ребенка врач отмечает отставание от нормативных показателей развития, это может быть свидетельством развития порока сердца у будущего малыша. В этом случае предлагается эхокардиография или УЗИ сердца маленького человека — обычно это исследование делают на 18-28 неделе беременности. Стоит пройти
Эхо-КГ в том числе беременным из «группы риска», у которых в силу разных причин повышена вероятность развития порока сердца у плода:
- при подозрении на порок во время УЗИ плода;
- старше 40 лет;
- болеющим сахарным диабетом;
- перенесшим во время беременности инфекционные заболевания;
- с врожденными пороками сердца;
- у которых уже рождались дети с врожденными пороками сердца.
Своевременное выявление возможных патологий позволит выбрать подходящий способ родоразрешения, а также оказать ребенку соответствующую помощь сразу после его появления на свет.

Как будущая мама может обеспечить нормальное формирование сердца?
Женщина должна со всей серьезностью отнестись к своей беременности с первых дней, как об этом узнала. Когда начинает биться сердце у плода, оно продолжает формироваться. Любое действие при беременности может повлиять на плод как положительно, так и негативно. Что нужно сделать в первую очередь?
Бросить вредные привычки.
Никотин при беременности очень пагубно влияет на плод. У курящих мам дети рождаются меньше остальных. Если женщина выкуривает пачку сигарет в день, вполне возможно, что беременность закончится выкидышем. Кислород в организме заменяется угарным газом наполовину, поэтому малыш не может нормально развиваться. Умственное развитие сильно снижается. Следует начать думать об избавлении от привычки еще перед зачатием. В идеале бросить курить стоит за полгода до планируемой беременности. Именно такой срок нужен для полного очищения организма и его восстановления после курения.
Если будущая мама много курит в первых неделях беременности, никотин окажет влияние на формирование внутренних органов малыша, в том числе и сердца. В итоге ребенок может родиться с патологиями и пороком сердца или даже умереть вскоре после рождения.

Даже пассивное курение сказывается на здоровье малыша. Стоит попросить родственников не курить на балконе, а выходить на улицу.
Алкоголь вредит не менее, чем никотин. Выпивая 2 бокала вина в день, мама обрекает своего ребенка на фетальный алкогольный синдром. У детей, страдающими ФАС отмечается внутриутробная и послеродовая задержка плода. Для них типичны дефекты развития конечностей и сердца, а строение лица типичное: поднятый нос, опущенная тонкая верхняя губа, маленький разрез глаз, косоглазие.
Следует отказаться от любого приема лекарств, в особенности до 9 недели, когда эмбрион формируется.
Любое вмешательство в этот процесс повлечет необратимые процессы. Некоторые лекарства способны проникать через плаценту в эмбрион, вызывая дефекты формирования внутренних органов, костной и нервной системы. Любое лечение необходимо оговаривать со своим наблюдающим врачом-акушером. Он лучше разъяснит действие тех или иных лекарств на зародыш и посоветует правильное лечение.
Как только женщина узнала о своей беременности, необходимо встать на учет и пройти соответствующие анализы.
При хорошем самочувствии, она не сможет поручиться за достаток того или иного витамина, микроэлемента в ее организме. Если чего-то будет недоставать, развитие может быть неполноценным. К примеру, витамин D влияет не только на умственное развитие ребенка, но и на формирование кровеносной системы и сердца ребенка. Также фолиевая кислота является участником кроветворения, а еще нервной системы и головного мозга. При беременности часто выписывают специальные витамины, позволяющие обеспечить малыша всем необходимым.
Если быть внимательной и бережно относиться к своей беременности, ограничивать себя от всего вредного, кушать только полезное, не подвергать опасности себя и малыша, ребенок будет крепким и здоровым. Забеременеть несложно, главное — затем приложить все усилия для нормального развития малыша.
Как прослушивают сердцебиение плода
С целью определения показателя биения сердца у плода существуют методы, описанные в таблице.
Название
Описание
Ультразвуковое исследование
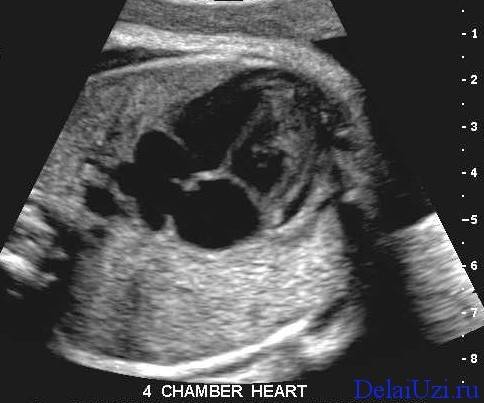
Сердцебиение можно распознать уже на раннем сроке. Этот способ самый распространенный и известный. Пороки сердечной мышцы выявляют с помощью четырехкамерного среза
Процедура является разновидностью УЗИ, но при ее проведении видны все 4 отдела важного органа. Этим методом можно выявить гиперэхогенный фокус в левом желудочке сердца плода – наличие черной точки, которая не принесет вреда, если исключить все аномалии хромосом.
Кардиотокография (КТГ)
Процедура дает очень много информации о ритме сердца у плода
С помощью КТГ можно выявить патологические изменения у будущего ребенка, а также оценить работу половых органов мамы. По длительности процедура занимает более 1 часа. Положительное качество – можно отслеживать состояние будущего ребенка, как во время бодрствования, так и во сне. КТГ позволяет слушать биение сердца, начиная с 32 недели.
Аускультация (при помощи стетоскопа)
Специалист прикладывает прибор к животу женщины. Жизненный показатель таким методом можно услышать, только начиная с 18 недели. Но бывают случаи, когда этот способ не дает положительного результата. Метод запрещено использовать в случае: • лишнего веса у мамы; • многоводной беременности; • нарушения размещения плаценты.
Эхокардиография
Осуществляют с помощью двухмерного датчика. Процедуру рекомендуется использовать при наличии у мамы детей с патологиями сердца. Эхо КГ можно проводить, начиная с 18 недели.
Принципы работы кардиотокографии
Особенности проведения исследования:
КТГ лучше всего проводить на сроке около 32 недель. В более раннем периоде беременности достаточно сложно исследовать сердцебиение ребенка.
На сроке до 30 недель кардиотокографию применяют, если доктору не удается найти точку, в которой прослушивается сердце плода. В этих случаях аппарат может быть более чувствительным и точным, чем человеческое ухо.
Время проведения записи — от 30 до 90 минут, что связано с периодами сна и бодрствования плода. КТГ делают во время активной фазы. Данные предоставляются в виде графиков, которые фиксируются на бумажной ленте.
Перед обследованием женщине необходимо отдохнуть, выспаться, неплотно поесть.
Непосредственно перед процедурой на рабочий датчик наносится гель, который усиливает проводимость импульсов.
В процессе родов с помощью КГТ исследуются маточные сокращения и сердечный ритм плода.
Важно! Анализировать результаты должен опытный специалист, только он сможет отличить норму от патологии. В клинике «МедикСити» кардиотокография проводится на современном высокоточном УЗ-оборудовании, что позволяет врачу-гинекологу получить четкую картину состояния плода и применить правильную тактику ведения беременности и родов
В некоторых случаях на основании данных кардиотокографии врач может порекомендовать женщине госпитализацию
В клинике «МедикСити» кардиотокография проводится на современном высокоточном УЗ-оборудовании, что позволяет врачу-гинекологу получить четкую картину состояния плода и применить правильную тактику ведения беременности и родов. В некоторых случаях на основании данных кардиотокографии врач может порекомендовать женщине госпитализацию.

1
Кардиотокография в МедикСити
2
Кардиотокография в МедикСити
3
Кардиотокография в МедикСити
Можно ли почувствовать сердцебиение плода?
Когда слышно сердцебиение плода ухом? На поздних сроках беременности (после 30 недели) можно удостовериться, что сердцебиение плода в норме, просто приложив ухо к животу беременной, но зависит от жировой прослойки у женщины. Прослушивать сердце ребенка нужно в определенном месте живота, в зависимости от расположения плода в матке. Если малыш лежит головкой вниз, то его сердце лучше слышно ниже пупка женщины, со стороны спинки ребенка. При тазовом предлежании прослушивать тоны лучше над пупком. Если беременность многоплодная, то сердце каждого ребенка слышно в разных отделах живота.
Случаи серьезных патологий, вызывающих нарушение сердцебиения довольно редки. Природа распорядилась так, что подавляющее большинство беременностей заканчивается рождением абсолютно здорового и полноценного ребенка. Поэтому параллельно с наблюдением у врача нужно прислушиваться к зарождающейся внутри жизни и радоваться будущему материнству.
Отклонения от нормы: когда бить тревогу¹
Если сердечко вашего малыша стучит на 1 — 2 единицы медленнее или быстрее нормы, повода для беспокойства нет. Бить тревогу стоит, если колебания слишком значительные, сердцебиение ребенка резко участилось/снизилось или состояние носит стойкий характер.
Пониженный пульс, или брадикардия
Причин снижения ЧСС много. Только врачи выявят истинную причину брадикардии у конкретного плода. Вот возможные причины снижения частоты сердцебиения ребенка при беременности:
- Нездоровый образ жизни мамы. Плод очень страдает, если мама курит и употребляет алкоголь в период вынашивания, не гуляет на свежем воздухе, не двигается;
- Состояние здоровья мамы. Авитаминоз, анемия, легочные и инфекционные заболевания, пороки сердца, сердечно-сосудистые заболевания могут стать причиной патологий и у плода;
- Психологическое состояние женщины. Будущей маме нельзя нервничать, потому что стрессы пагубно влияют на развитие и здоровье ребенка.
Снизиться ЧСС может на фоне приема лекарственных препаратов, резус-конфликта, многоплодной беременности, сильного токсикоза, преждевременной отслойки плаценты, маловодия, многоводия, при обвитии пуповиной. Все эти состояния нужно либо исключить, либо подтвердить и срочно принять меры.
Если пульс немонотонный и ритмичный, брадикардия не угрожает жизни малыша — достаточно скорректировать ее препаратами.
Если же диагностирована стойкая брадикардия, она почти всегда свидетельствует о патологическом состоянии плода: гипоксии, метаболическом ацидозе или врожденной патологии водителя ритма.
Повышение ЧСС, или тахикардия
Если пульс достигает 170 — 200 ударов в минуту, говорят о повышении сердцебиения ребенка. К этому состоянию приводят те же причины, что и к брадикардии. Просто ребенок иначе пытается справиться с ситуацией.
Кроме перечисленных выше причин, к тахикардии приводит сильное кровотечение, сердечно-сосудистые патологии, эндокринные заболевания и обезвоживание на фоне токсикоза у мамы.
Повышенное сердцебиение ребенка напрямую не угрожает его жизни, но причины, его вызвавшие, могут привести к серьезным последствиям. Своевременная медикаментозная терапия позволяет скорректировать состояние. Если же оно ухудшается и не поддается коррекции, женщине предлагают досрочно вызвать роды.
Стойкая тахикардия с ЧСС выше 180 ударов в минуту опасна для плода. Она может приводить к сердечной недостаточности, водянке или гибели плода в утробе мамы.
Монотонное сердцебиение ребенка
В зависимости от фазы активности, сердечко малыша стучит с разной частотой. Если он спит, пульс замедляется и становится более монотонным, проснулся и шевелится — пульс учащается, становится скачкообразным. Эти «горки» хорошо видны на КТГ: каждое шевеление плода приводит к учащению пульса. Показатели не меняются, если плод глубоко спит. В этом случае его пытаются разбудить: просят маму погулять, погладить живот, съесть сладенькое. Но если эти попытки ни к чему не приводят, и малыш продолжает спать, это очень настораживающий признак, поскольку может говорить о тяжелой гипоксии.
Нарушение ритма сердца, или аритмия
Для этого состояния характерны неритмичные и нерегулярные сокращения или изменение ЧСС в виде тахикардии или брадикардии.
Если длительное время ЧСС выше 180 или ниже 100 ударов в минуту, это опасное состояние для малыша.
Неритмичность сокращений — признак патологии водителей ритма и проводящих путей.
Аритмия появляется на фоне структурных пороков, ишемии, нарушений электролитного баланса, воспалительных процессов, острых вирусных инфекций.