Откуда берется родовая боль
Прежде чем сосредоточиться на обезболивающих методах, необходимо понять и принять, что родовые боли – это нормально. Абсолютно безболезненные роды хоть и случаются, но крайне редко. Во время родов боль возникает на фоне активных физиологических процессов: раскрытия шейки матки, сокращения матки и натяжения маточных связок, раздражения брюшины и внутренней поверхности крестца при прохождении ребенка через родовые пути, сопротивления мышц тазового дна…
При этом болевые ощущения во время родов могут быть разной степени выраженности и интенсивности. Это во многом зависит от так называемого индивидуального порога болевой чувствительности и от психоэмоционального настроя женщины. Главный фактор, обостряющий боль и утяжеляющий течение родов, – страх.

Страх подавляет выработку эндорфинов (гормонов, которые выполняют во время родов расслабляющую, обезболивающую функцию) и, напротив, усиливает выброс в кровь гормона стресса – адреналина. В свою очередь это приводит к судорожному сокращению мышц, сдавливанию мышечных сосудов, нарушению кровоснабжения и, следовательно, усилению боли.
Запомните: чем больше страха, тем больше боли.
Показания и противопоказания
Существует множество показаний к проведению эпизиотомии, но о некоторых из них врачи до сих пор спорят:
- укорочение второго периода родов (гипоксия плода, тяжелые состояния роженицы: преэклампсия и эклампсия, аномалии родовой деятельности, кровотечение; миопия высокой степени или другие хронические заболевания, требующие исключения потуг);
- преждевременные роды – для исключения давления на головку недоношенного плода;
- наложение акушерских щипцов, вакуум-экстракция плода;
- тазовое предлежание;
- угрожающий разрыв промежности – побледнение, истончение тканей, появление трещин на промежности;
- ригидность тканей промежности (неэластичные и не растягиваются);
- крупный плод;
- высокая промежность;
- дистоция плечиков (размер плеч больше размера головки).
Противопоказаний к проведению эпизиотомии нет.
Виды разрывов промежности:
- Внешние (возникают на выходе из влагалища);
- Внутренние (возникают внутри влагалища и на шейке матки).
Степени разрыва промежности:
- I степень проявляется нарушением задней спайки влагалища и ее стенки. Мышцы промежности при этом остаются неповрежденными;
- II степень: проявляется нарушением кожи промежности, а также стенки влагалища и мышцы ануса, вплоть до сфинктера кишки прямой;
- III степень: включает разрыв II степени и разрыв сфинктера прямой кишки (иногда в процесс может вовлекаться и стенка прямой кишки).
- Быстрые (или стремительные) роды;
- Неправильное вставление головки плода в малый таз роженицы;
- В случае если ожидается рождение плода крупных размеров;
- В случае неправильного предлежания плода;
- Воспалительный процесс, локализующийся в половых органах матери, вследствие чего ткани промежности разрыхляются;
- При необходимости быстрого и бережного извлечения плода;
- В случае, когда роженице категорически противопоказано тужиться (при миопии (близорукости) тяжелой степени;
- При наличии у роженицы анатомических особенностей в строении родовых путей (на матке имеются постоперационные или послеродовые рубцы, ткани половых органов неэластичны), что препятствует нормальному прохождению плода по ним;
- При наложении акушерских щипцов (данная процедура применяется сегодня очень редко);
- Инфантильность половых органов роженицы;
- При использовании вакуум-экстракция плода;
- Первородящие женщины;
- В случае обнаружения у женщины заболеваний, при которых есть необходимость ускорить течение родов и облегчить потуги;
- Угроза разрыва промежности, признаками которого являются:
Эпизиотомия
Эпизиотомия — акушерская операция, заключающаяся во вскрытии промежности для облегчения влагалищных родов. Выделяют медиальную или срединную эпизиотомию (перинеотомию), и медиолатеральную эпизиотомию. Показания к эпизиотомии включают:
1) необходимость ускорения родов;
2) ожидаемая или присутствующая дистоция плечиков.
Относительным противопоказанием к эпизиотомии является возможность значительной травмы промежности
После выполнения эпизиотомии пристальное внимание уделяют защите тканей вокруг эпизиотомной раны от чрезмерного разрыва и повреждения сфинктера и слизистой оболочки прямой кишки
Ранее эпизиотомия использовалась как рутинная процедура, но опасность разрывов промежности III-IV степеней при выполнении медиальной эпизиотомии (перинеотоми) стала причиной более осторожного применения этой операции
Медиальная эпизиотомия (перинеотомия) применяется более часто и заключается в вертикальном разрезе от задней спайки половых губ к центру промежности. При медиолатеральной эпизиотомии выполняется разрез от задней спайки половых губ латерально в косом направлении (на 5 или 7 ч условного циферблата).
Родовая травма: основные характеристики.
Патологическое изменение целостности тела, возникшее непосредственно в период родов, называют родовой травмой. Сюда относятся:
- переломы, вывихи;
- черепно-мозговые травмы;
- повреждение центральной и периферической нервной системы;
- гематомные пятна;
- кровоизлияния;
- повреждения внутренних органов;
- родовая опухоль головы и других телесных участков;
- травмы грудной, крестцовой области;
- скрытые нарушения нервной сферы с отдаленными последствиями.
И если с явными более-менее понятно, то последний тип травм остается незамеченным и новый житель планеты числится здоровым, а роды благополучными.
По статистике, травмируются около 10% новорожденных. В реальности эта доля намного больше.
Как таковое понятие “ родовая травма “ отсутствует в медклассификации, так что речь идет лишь о ее проявлениях, многие из которых носят стертый характер или не связываются с родами.
К спонтанным причинам травм принадлежат
- родопротекание скорое (до 2-6 часов) и затяжное (свыше 18 часов);
- внутриутробная, перинатальная гипоксия;
- узкий таз в сочетании с крупным младенцем;
- недоношенность, переношенность, маловодие;
- обвитие пуповиной;
- слабая родовая активность;
- неправильное расположение и продвижение в родовых путях плода;
- различные заболевания матери, в том числе травмы крестца или копчика, случившиеся задолго до беременности.
Акушерский травматизм провоцируется
- применением родовспомогательного инструментария (щипцы, вакуум, прием выдавливания);
- подключением медикаментов (родостимуляторы, обезболивающие, снотворные);
- удержанием женщины в неподходящей потужной позиции.
Роженицы тоже получают травмы. Это различной локализации разрывы, повреждение и разломы костей, паралич, деформация внутренних органов и тканей малого таза.
Как у родильницы, так и у новорожденного ряд травм диагностируется и устраняется незамедлительно, проходя практически бесследно, другие же навсегда оставляют отпечаток.
Особенности
Эпизиотомия – одна из самых распространенных в акушерстве малых операций. Ее название происходит от греческого слова «epision», что означает «женские наружные половые органы». Вторая часть слова означает «рассечение». По сути, в этом и заключается принцип данного хирургического вмешательства.
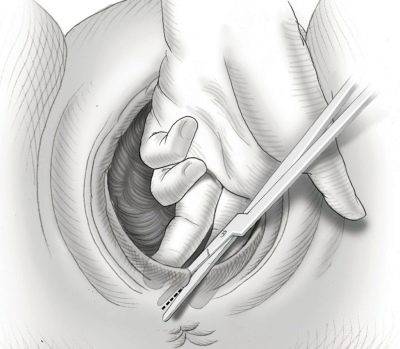
Мера эта – вынужденная и необходимая. Она помогает предотвратить серьезные последствия не только для женского здоровья, но и для здоровья малыша. Вовремя проведенное рассечение промежности снижает вероятность получения ребенком тяжелой черепной или черепно-мозговой травмы в процессе рождения.
Рассечение проводится в ходе второго этапа родовой деятельности, при потугах, рождении головки плода. Анатомически женская промежность устроена таким образом, что существует возможность ее хирургически расширить, если прохождение головки ребенка сильно затруднено. Если вовремя провести разрез, то можно будет избежать разрыва, который сложнее заживает, может обернуться неприятными последствиями – опущением органов малого таза, их выпадением, а также тяжелым кровотечением, справиться с которым будет очень сложно.
Медицине известно четыре вида эпизиотомии:
- срединно-латеральная (надрез хирургическими ножницами проводится от середины в правую или левую сторону по диагонали так, чтобы конечная точка разреза находилась не ближе, чем в двух с половиной сантиметрах от ануса;
- , которая называется еще срединной эпизиотомией (рассечение проходит перпендикулярно анусу сверху вниз, не доводя до самого ануса);
- латеральная (надрез под углом в 45 градусов на пару сантиметров в сторону от центра половых губ);
- J-образная (резать начинают от центра уздечки половых губ с переходом на латеральное направление).
Расположение нервов, сосудов, некоторых желез в промежности, а также скорость и особенности заживления разрезов после родов сделали более широким использование первых двух видов рассечения промежности.
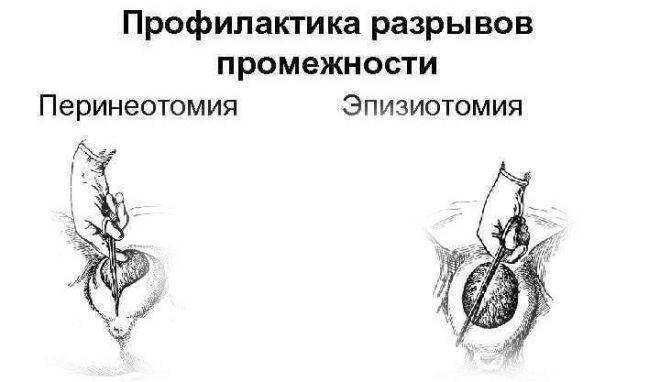
Латеральная эпизиотомия считается нежелательной из-за долгого и сложного заживления швов, J-образная также применяется крайне редко, поскольку при всей своей сложности не считается оправданной и легко может быть заменена на срединно-латеральную или срединную эпизиотомию.
Виды сечений
Поскольку каждая роженица должна подписать согласие на проведение вмешательства, она имеет право знать, что подписывает. Лучше, если женщина подготовилась заранее к такому варианту развития событий и обладает необходимой информацией.
Итак, разберемся в терминологии. Промежность — это область между задней спайкой влагалища и задним проходом.
Вариантов рассечения может быть несколько. Разрез по прямой линии от нижней части влагалища до ануса называют срединной эпизиотомией. Этот вид сечения имеет риск при прохождении головки малыша продлиться до сфинктера прямой кишки с разрывом ее стенки.
Разрез, направленный под углом сорок пять градусов вбок называют медиолатеральным.
Выбор вида эпизиотомии отличается в разных странах. В Соединенных штатах Америки предпочитают проводить срединную эпизиотомию (перинеотомию) — считается, что медиолатеральный разрез сопровождается относительно более высокой кровопотерей, риском инфицирования и болезненностью в периоде после родов. В нашей стране врачи отдают предпочтение боковому разрезу во избежание риска травматизации прямой кишки.
Послеоперационный период после устранения рубцовой деформации промежности
После операции нужно отдыхать в течение первой недели. Пока швы не заросли, нужно очень тщательно соблюдать гигиену и подмываться после каждого посещения туалета. Купаться в ванной и париться в бане нельзя, разрешается только мыться под душем. При боли можно принять обезболивающее.
Из-за отсутствия физической активности, после операции возможно ухудшение перистальтики кишечника
Поэтому, чтобы избежать запоров, важно употреблять много жидкости, использовать смягчители стула, есть свеклу и чернослив
Для предупреждения инфекций и ускорения заживления тканей, врачи в этот период назначают антибиотики, противовоспалительные лекарства, ранозаживляющие препараты. Их применение позволит быстрее восстановиться и избежать осложнений.

Прием антибиотиков
В течение следующих двух недель можно постепенно увеличивать физическую активность. Однако заниматься физическими упражнениями, бегом, поднятием тяжестей или тяжелыми нагрузками нельзя.
Пройдет месяц, прежде чем можно будет снова выполнять любую работу и активно заниматься спортом. Возобновить интимную жизнь разрешается только через 6-8 недель. Перед этим требуется осмотр врача. Специалист оценит, как прошло заживление: если все будет в порядке, можно будет возобновить близкие отношения.
Иногда после операции вход во влагалище становится слишком плотным. Небольшая болезненность при близости возможна, поскольку конфигурация половых путей женщины изменилась, и им нужно заново приобрести нужную форму. Это не вызывает особых проблем. Ткани промежности обладают высокой эластичностью, поэтому легко растягиваются.
Хотят технология иссечения рубцовых деформаций промежности хорошо отработана, эта методика, как и другие операции, может давать определенное количество осложнений. Поэтому, если у женщины поднялась температура, возникло кровотечение, появилась сильная боль, ей нужно обязательно обратиться к хирургу, который проводил операцию. Большинство побочных явлений и осложнений операции легко устранимы.
Подготовка к операции по иссечению рубцов и её проведение
Поскольку иссечение — полноценная операция (подчас непростая), она требует комплексной подготовки. Помимо посещения предварительной консультации и обсуждения желаемых результатов с пластическим хирургом, пациенту нужно пройти диагностические исследования:
- Общий анализ крови и урины;
- Электрокардиография;
- Тест на аллергическую реакцию на препараты анестезии;
- Анализы на ВИЧ и гепатит.
Пациенту важно понимать, что полное удаление рубца невозможно — он всё-равно останется — однако, во власти хирурга сделать его практически незаметным и уменьшить размеры. За две недели до оперативного вмешательства нужно исключить приём препаратов, разжижающих кровь, а также от курения
Если планируется применение общего наркоза, последний приём пищи должен состояния не позже чем за десять часов до посещения хирурга.
Методика хирургического иссечения подбирается индивидуально, на основании следующих параметров:
- Показания и пожелания пациента;
- Особенности рубца;
- Функциональные нарушения, причиной которых стало его наличие;
- Расположение рубца.
В зависимости от объёма вмешательство проводится под местной или общей анестезией. Действия хирурга направлены на воссоздание разреза, перемещение кожного покрова вокруг него с целью минимизации напряжения. Удаление осуществляется за счёт иссечения таким образом, чтобы можно было легко сопоставить раневые края, после чего накладывают косметический шов. Его снимают через три‒четыре дня.
Для того, чтобы реабилитация проходила легче, а операция дала наилучший результат, пациенту назначают ряд процедур. После операции на коже остаётся тонкий шов, который практически не виден.
Хотите наилучшего результата? Обращайтесь в ЦЭЛТ! Наши пластические хирурги уже не первый год успешно удаляют шрамы от ожогов, травм, операций.
Кампания против эпизиотомии
По всем этим причинам во время Мирового Конгресса Перинатальной медицины в сентябре 2007 года во Флоренции Новая Европейская Хирургическая Академия (NESA) начала кампанию против эпизиотомии. В рамках кампании распространялась информация об эпизиотомии. Она помогла прояснить сколько ятрогенного вреда и ненужных страданий причиняет эпизиотомия. Обзор, сделанный Cochrane, приводит к выводу, что кроме случаев передней промежностной травмы, политика эпизиотомии строго по показаниям имеет преимущество перед политикой рутинной эпизиотомии: меньше случаев задней промежностной травмы, меньше швов и меньше осложнений (13). Знание физиологии родов и опыт защиты промежности во время рождения головки – это основные требования для эффективного родовспоможения без ненужных разрывов. Эпизиотомия должна проводиться только в случаях, когда она абсолютно необходима.
Чем опасна рубцовая деформация промежности, и почему женщинам надо делать операцию
На промежности в месте наложения швов или самостоятельного заживления разрывов образуется плотная рубцовая ткань. Она плохо растяжима, поэтому во время интимной близости и даже при гинекологическом осмотре у женщины могут возникать боль и кровотечение. Иногда бывает больно даже пользоваться тампонами.
Причины появления рубцов промежности:
- Применение местных гормональных кремов с эстрогеном, назначаемых после разрыва тканей или эпизиотомии. Такое лечение обычно рекомендуется женщинам, у которых наблюдается медленное заживление или расхождение раны на промежности. Считается, что применение этих препаратов оправдано, поскольку в раннем послеродовом периоде падает естественный уровень гормона – эстрогена, вырабатываемого яичниками. Но у некоторых женщин гормональные лекарства провоцируют появление рубцов.
- Неправильное наложение швов. Иногда врачи применяют для закрытия разрыва или разреза промежности саморассасывающийся шовный материал. Однако он не всегда растворяется полностью. Оставшийся кусок шва стимулирует чрезмерную реакцию, и образуется гипертрофированный рубец, который чувствуют пациентки.
- Грубый разрыв, возникающий, если врачи не успели разрезать промежность при рождении крупного ребенка. В этом случае сросшаяся ткань может значительно деформироваться, создавая неудобства. Требуется операция по восстановлению промежности.
- Склонность к образованию келоидных рубцов. Организм некоторых женщин склонен к появлению рубцовых изменений, которые могут образоваться даже на месте незначительных повреждений. В этом случае не всегда можно помочь, поскольку вмешательство будет стимулировать образование рубцовой ткани. Врачи нередко прибегают к шлифовке рубца, физиопроцедурам, инъекциям рассасывающих препаратов.
- Травмы в области гениталий. Могут вызвать ослабление мышц тазового дна и нарушить их целостность. В долгосрочной перспективе это может привести к недержанию мочи, кала, газов и интимным проблемам. Иногда, наоборот, женщина мучается от запоров.
Неправильное наложение швов
После срастания разрывов промежность уменьшается в размерах, и половая щель остаётся открытой – зияющей. В результате внутрь попадают микробы, которые провоцируют постоянное вялотекущее воспаление. Поэтому при рубцовых изменениях промежности нужно обратиться к хирургу-гинекологу, который иссечет рубцы и придаст этой области нормальную физиологическую форму.
Взгляд остеопата на родовые травмы
Пока неврологи, эпилептологи, травматологи и другие специалисты игнорируют нарушения, ставят диагнозы и назначают лечение “на глаз” и по протоколу, противоречат друг другу, снимают симптомы медикаментозно и разводят руками, доктора остеопатии рекомендуют обратиться к первопричине, а именно – к родовой травме новорожденного.
Работоспособность всех сфер человеческого организма зависит от мозгового функционирования – внутренних ли органов, тканей, костно-мышечной конструкции, психических функций. Чаще всего родовая травма формирует повреждения костей черепа, следовательно, начинается все с мозговой дисфункции.
Лечение остеопата направлено на выявление деформаций черепа. В родовом канале он аккуратно сжимается благодаря мягким подвижным костям, после чего вновь обретает правильную форму.
При родовой травме кости аномально сдвигаются, нарушая кровоснабжение мозга, причем достаточно миллиметрового отклонения. Повреждения любой зоны позвоночника вызывают давление на основание черепной коробки. Эту патологию можно выявить методом допплерографии, обследующим кровоток – его объем и скорость.
Остеотерапевты ручными методиками исследуют правильность расположения костей головы, подвижность швов. По подтвержденной теории краниосакрального направления, “дыхание” черепа определяет здоровье всего тела, в том числе психических функций человека. Нормальная жизненная энергия зависит от ритмичности циркуляции ликвора в пространстве спинного мозга.
Если на пути есть препятствия, то гарантирован сбой в работе организма.
Остеопат устраняет спазмы артерий, зажимы, смещения в зонах черепа, шейного, спинного, тазобедренного отделов, позволяя спинномозговой жидкости свободно перемещаться между головой и тазом.
Висцеральные методики остеопата воздействуют на жизнедеятельность внутрителесных тканей и органов. При смещении одного из них нарушается целостность всей живой структуры за счет давления на соседние органы, а застой препятствует природной подвижности.
Структуральная остеопатия – это работа со скелетно-мышечными структурами. Руками остеопата возвращается здоровая подвижность суставам, связкам, сухожилиям, тело освобождается от тонуса.
Остеопат принимает как новорожденных деток, перенесших родовую травму, так и детей и взрослых любого возраста, у которых выявлены те или иные проблемы в развитии и здоровье. Первый вариант особо предпочтителен, так как лечение в самом начале жизни способно полностью устранить последствия родовых травм, пока они не начали формировать необратимые нарушения.
Не в силах остеотерапервта прописать волшебную терапию и полностью ликвидировать повреждения головного мозга, позвоночника, жизненно важных органов. Но на начальном жизненном этапе малыша он может многое поправить и предотвратить часть осложнений.
Остеопрактики не лечат ДЦП и не выводят из комы, но своевременное обращение к ним позволяет предупредить эти страшные повреждения или по крайней мере сгладить их симптомы.
Несложное нарушение у младенца реально устранить за пару сеансов, тогда как ребенку постарше потребуется более длительное лечение.
Его организм уже приспособился к текущему состоянию, и нужно время на перестройку. После 7-8 лет череп костенеет, и кардинальных изменений не провести
Поэтому так важно раннее обращение!
Прием у остеопата начинается со сбора анамнеза, независимо от повода обращения. Врач непременно задает вопросы о способе рождения.
Специалисты Центра остеопатии успешно настраивают организм пациента на волну восстановления, и, освободившись от помех, он получает возможность жить полноценно с первых же дней. Или улучшить качество жизни в более поздних периодах.
Кстати, послеродовое восстановление для мам – это еще одно направление нашей клиники!
Не секрет, что кости таза сильно расходятся для того, чтобы малыш мог как можно легче пройти путь от матки до нового ему мира. Болезненные ощущения в крестце, спине, шее у женщины могут не только не ослабевать с течением времени, но и усиливаться. Остеоспециалисты правят смещенные позвонки, положение копчика, устраняют напряжение и слабость мышц, помогают быстрее восстановиться органам малого таза.