Методы этиологического лечения
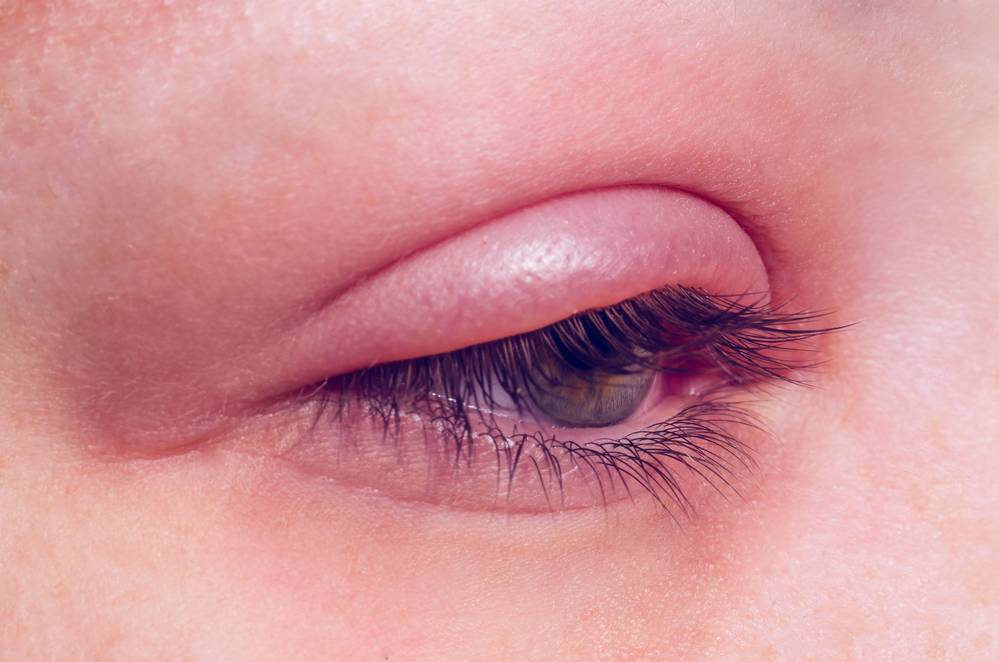
Принципы этиологического лечения направлены на устранение основной причины заболевания. Это позволяет избежать рецидива болезни в будущем и перехода ее в хроническую стадию. Чаще всего возбудителем блефарита верхнего века является золотистый стафилококк. В таком случае окулисты назначают прием антибиотиков, что позволяет «усмирить» действие патогенных микроорганизмов.
Причиной блефарита верхнего века нередко является гельминтизация организма — заражение организма гельминтами. В таких случаях для эффективного лечения рекомендуется прием противоглистных препаратов. Эта процедура обязательно производится с последующим обезвреживанием выделяемых паразитов, их фрагментов, личинок и яиц.
Если возбудителем заболевания стали грибки, то назначается прием противогрибковых препаратов — антимикотиков. Среди лекарственных средств этого класса универсальными считаются полиены. При местном использовании они воздействуют на споры грибков, одноклеточных организмов, паразитов. Препараты этой группы эффективно показали себя в лечении наружных слизистых органов и профилактике рецидивов.
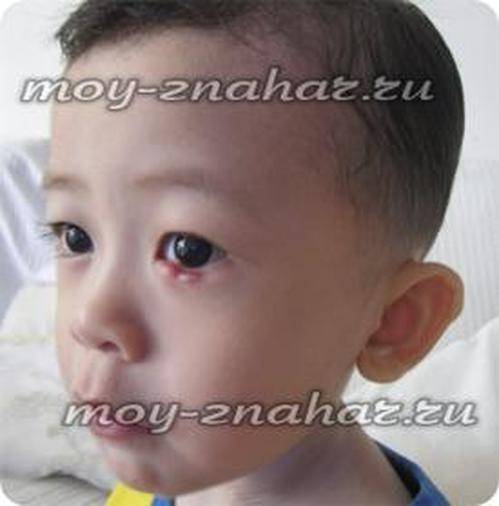
Если был диагностирован блефарит верхнего века, то его лечению уделяется повышенное внимание. Часто аллергические реакции встречаются у женщин, которые постоянно пользуются декоративной косметикой
Компоненты, содержащиеся внутри нее, нередко вызывают аллергическую реакцию. В таких случаях лечение часто дополняется консультациями аллерголога и дерматолога.
Самостоятельное лечение
Быстрее избавиться от блефарита помогут теплые компрессы. Лечение проводится при помощи ватного диска, смоченного теплой водой. Самодельный компресс необходимо поднести вплотную к воспаленному веку и держать так на протяжении 4-5 минут. Нагревание век способствует выработке секрета. Повышенная температура «расплавляет» засохшие жировые корочки, которые засоряют собой мейбомиевые железы. При нагревании улучшается отток жира. Это предотвращает закупоривание желез в дальнейшем.
Массаж — еще один способ, который станет прекрасным дополнением к основному лечению. Идеально будет, если его удастся совместить с наложением теплых компрессов. Массирование век позволит жировым отложениям быстрее выйти наружу и освободить протоки мейбомиевых желез. Слегка надавить на край века, после чего проведите пальцем снизу вверх по нижнему веку и наоборот. Увлекаться массажем тоже не стоит. Это может привести к появлению раздражения.

Ускорить консервативное лечение поможет пилинг век. С его помощью можно избавиться от излишков кожного сала, атрофированных клеток. Для этой цели следует использовать ватную палочку. Ей необходимо аккуратно потереть веки параллельно линии ресниц. В качестве скраба подойдет детский шампунь. Его необходимо предварительно разбавить, например, в пропорции 5 капель шампуня на стандартный стакан воды.
Помните, что лечение должен назначать только врач. Не прибегайте к самостоятельному лечению, не проконсультировавшись со специалистом.
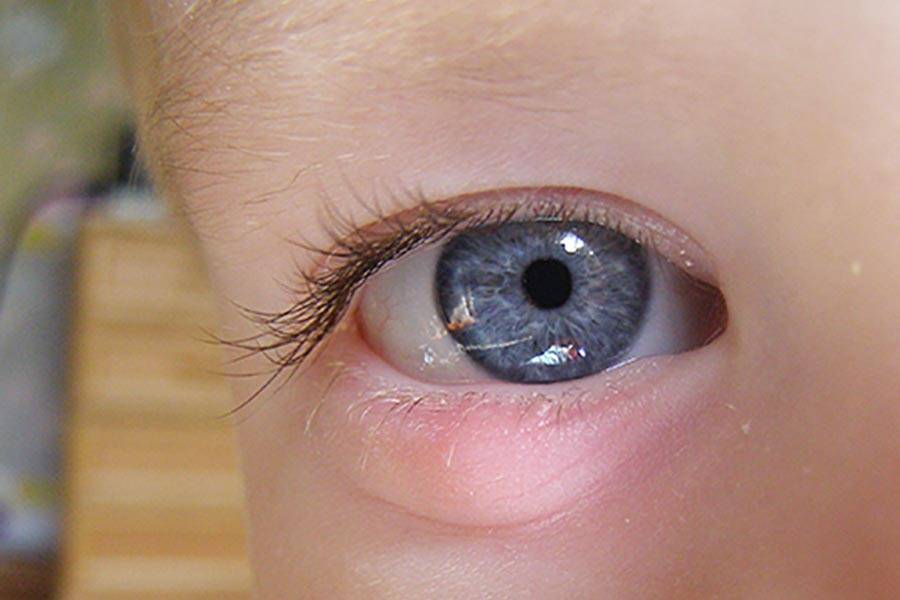
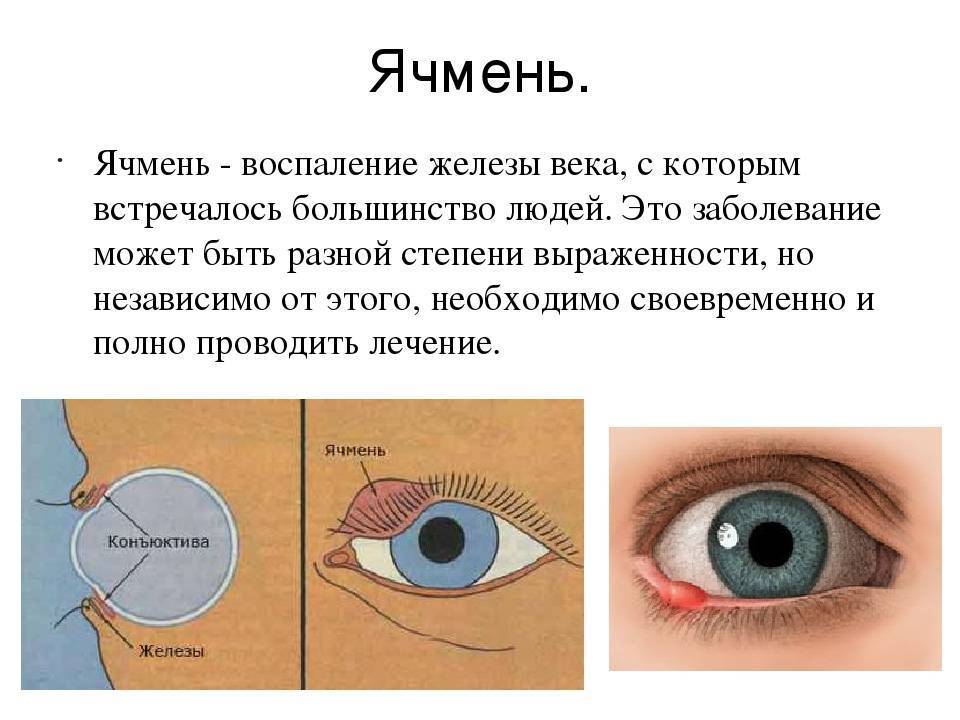
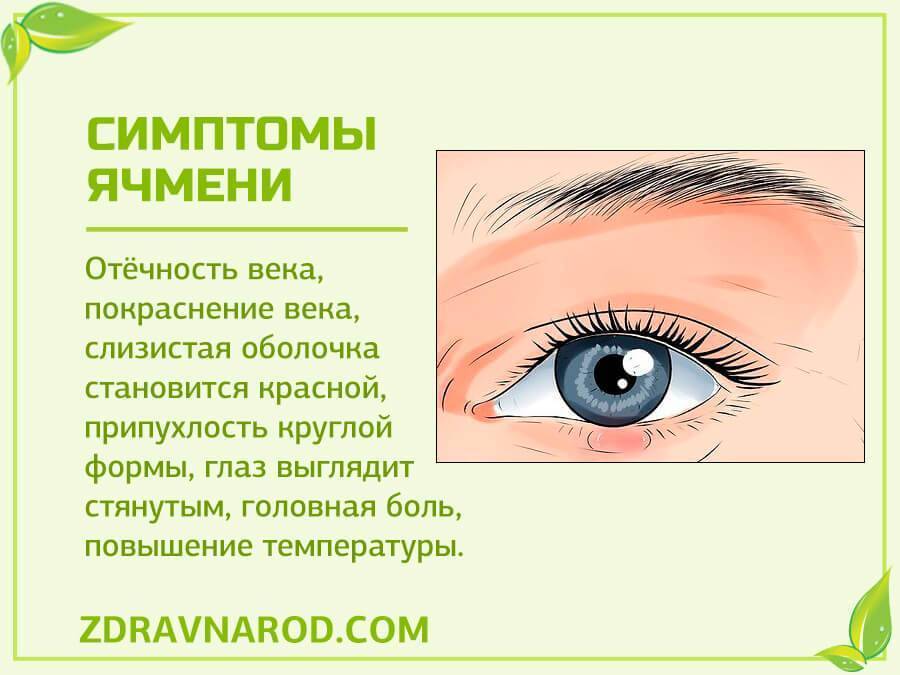
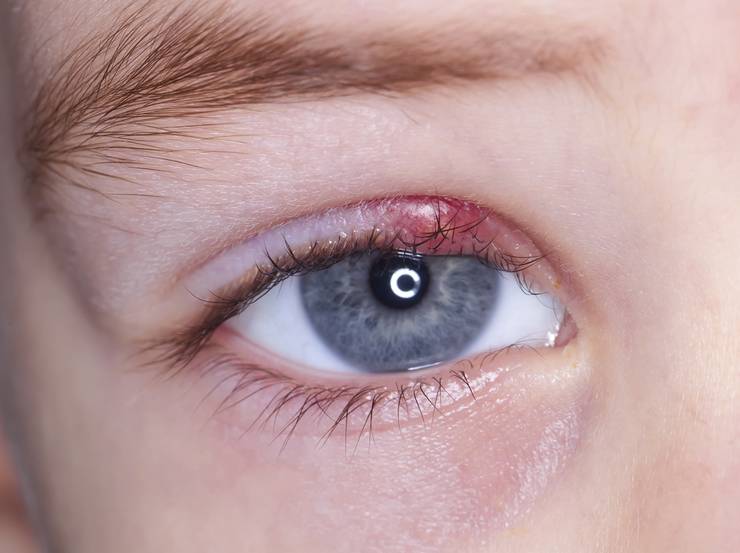
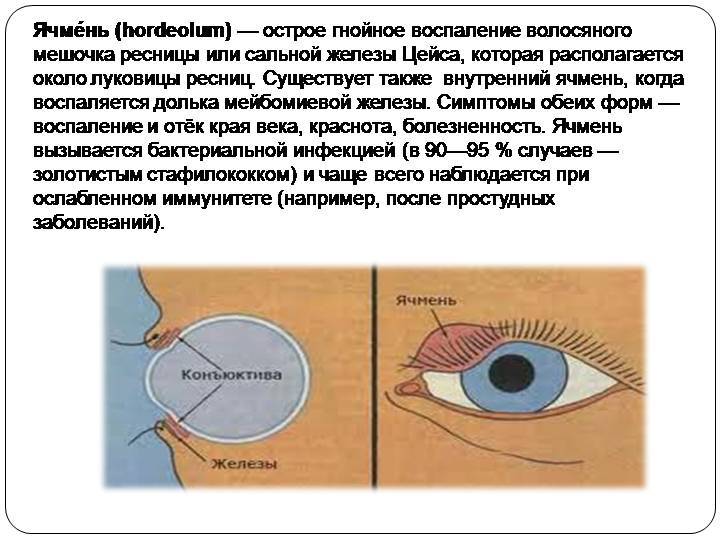
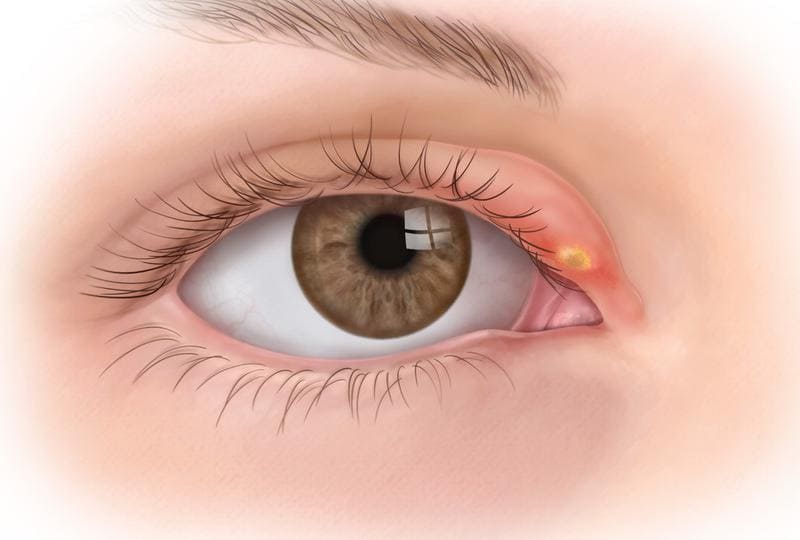
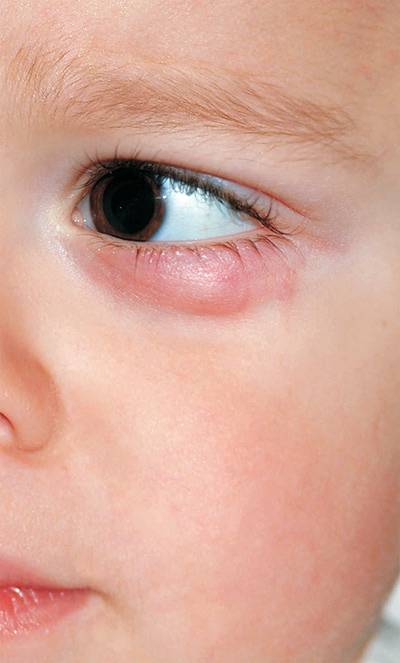
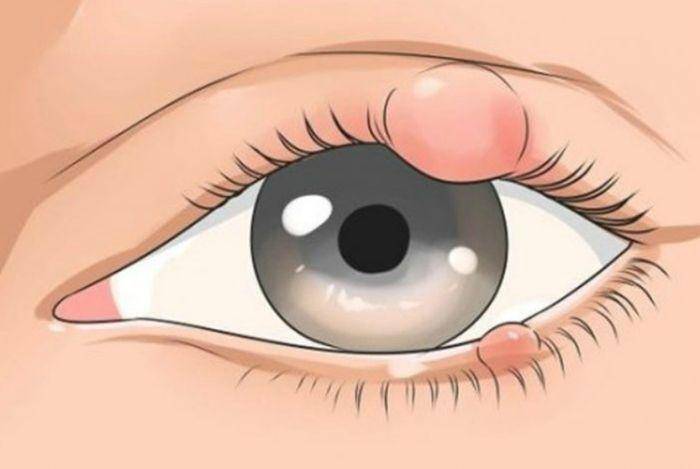
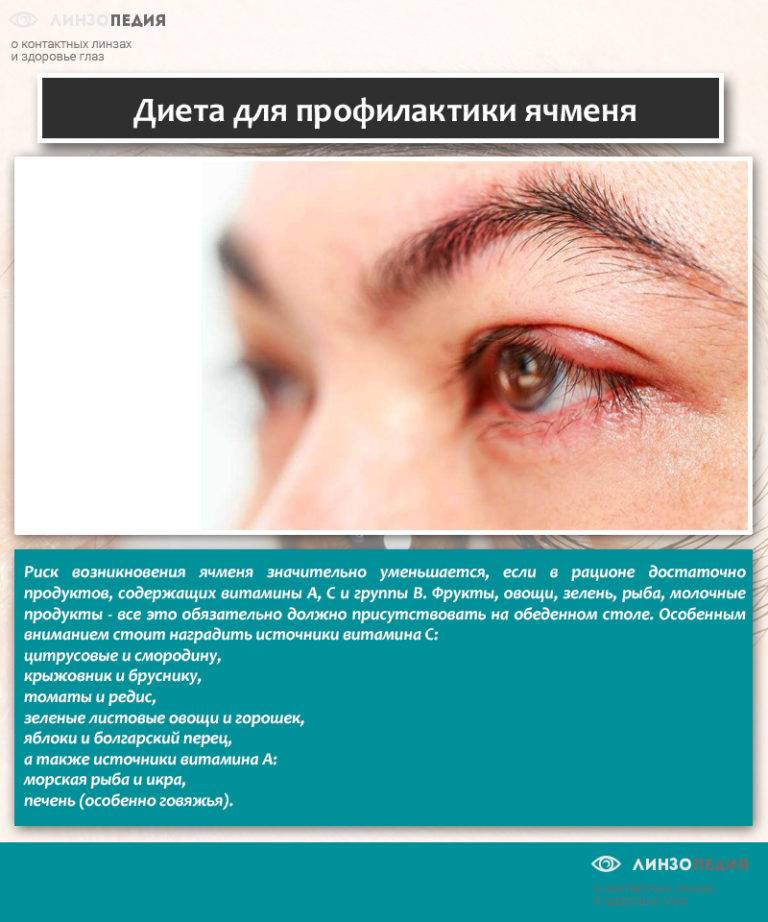
Причины появления ячменя
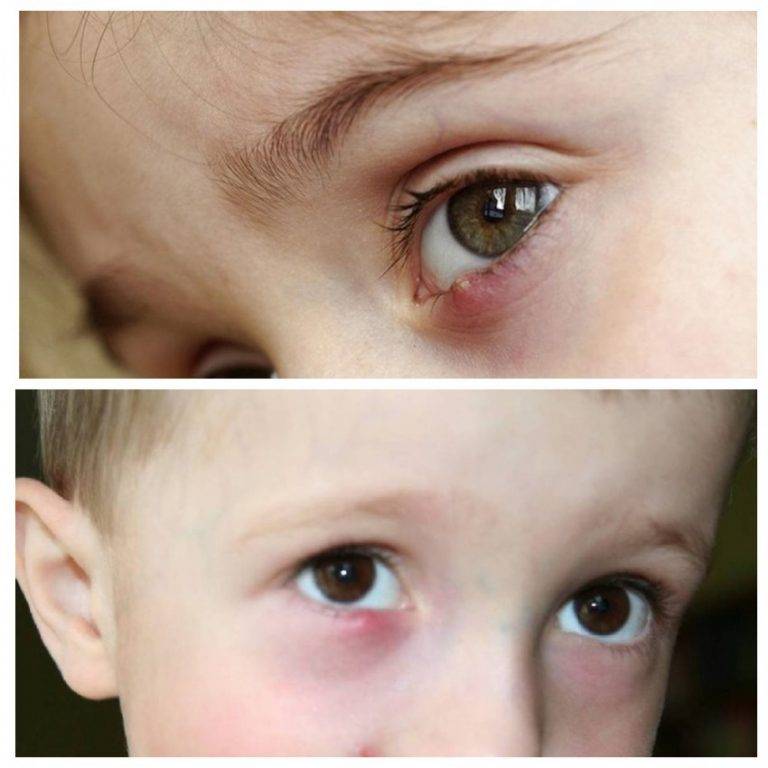
Причина ячменя у детей и взрослых — золотистый стафилококк. Эти бактерии в норме живут на коже и причиняют вред только при снижении защитных сил организма, например, после переохлаждения, стресса, при простуде, диабете, хроническом гепатите и других болезнях. Потому этом ячмень не заразен.
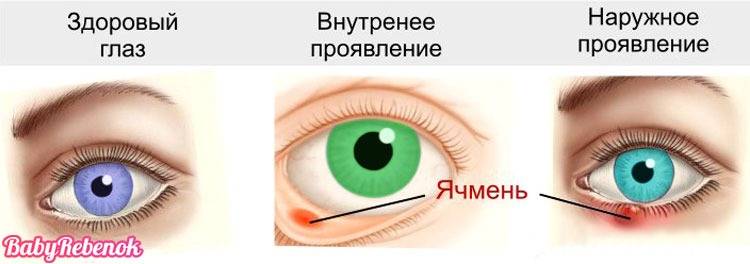
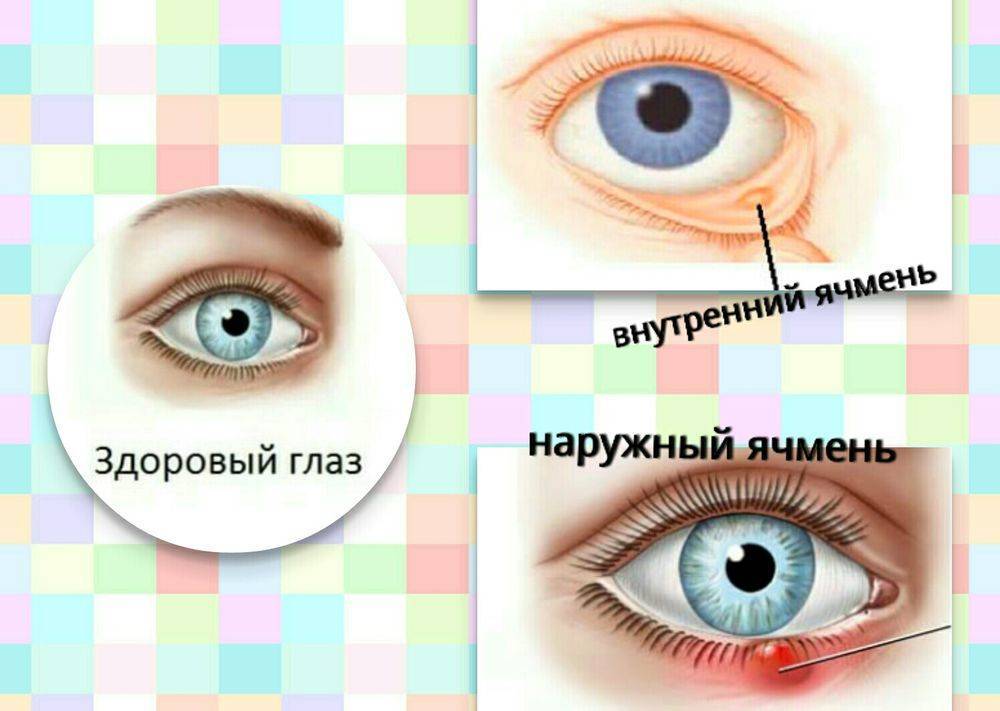
Наружный ячмень может быть вызван следующими причинами:
- воспаление волосяного фолликула ресницы (волосяной луковицы — небольшого образования в коже, из которого вырастает ресница);
- воспаление сальной железы Цейса — она прикреплена к волосяному фолликулу и выделяет кожный жир, который служит смазкой для ресницы;
- воспаление потовой железы Молля — ее протоки впадают в волосяной фолликул ресницы, а выделяемая ею жидкость в составе слезной пленки покрывает глазное яблоко, защищая его от пересыхания.
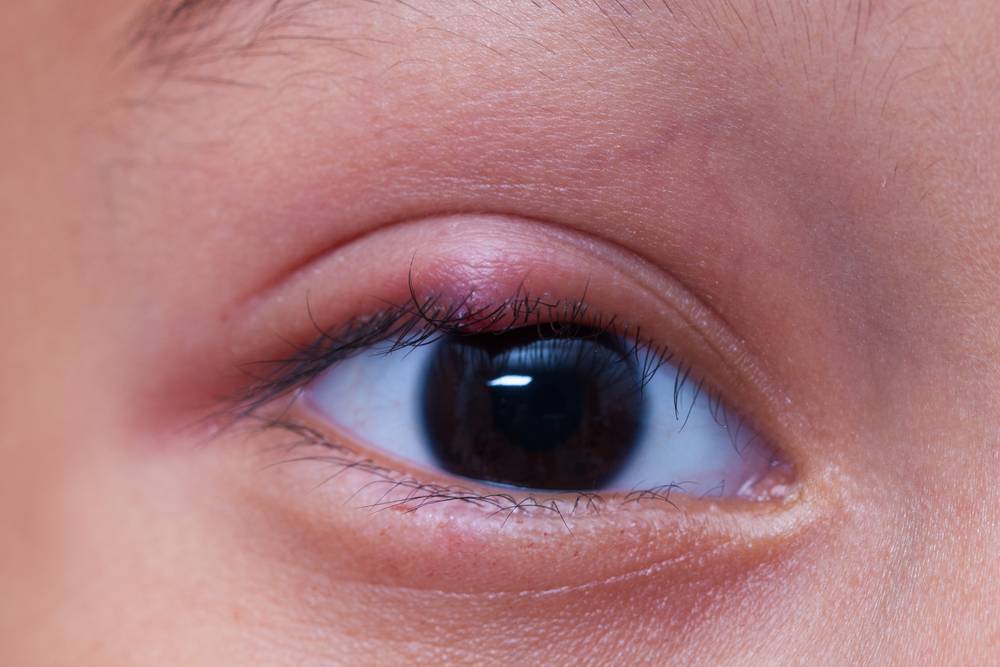
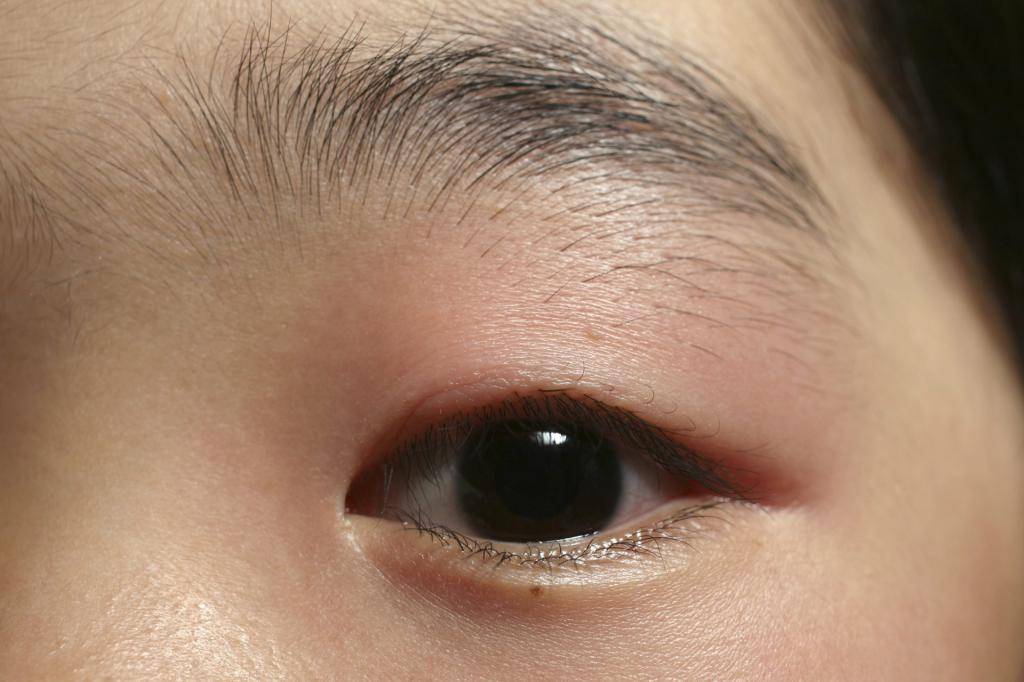
Внутренний ячмень может быть вызван воспалением мейбомиевой железы. Это сальные железы, находящиеся на веках, их секрет смазывает края век, препятствуя их смачиванию слезой.
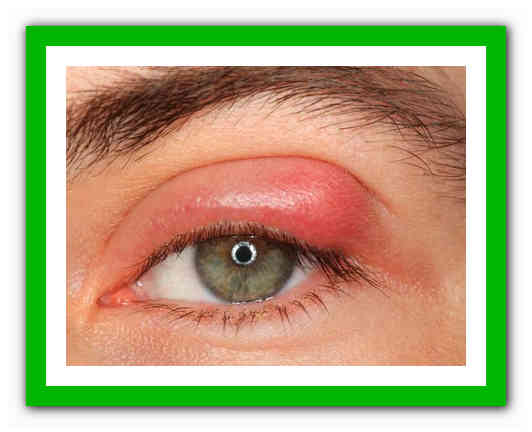
Симптомы фурункула
Фурункулы могут появиться в любом месте, но чаще всего они возникают в тех местах, где есть волосы, пот и трение. Нередко образуются фурункулы на лице и шее, под мышкой, на половых органах, бедрах и ягодицах.
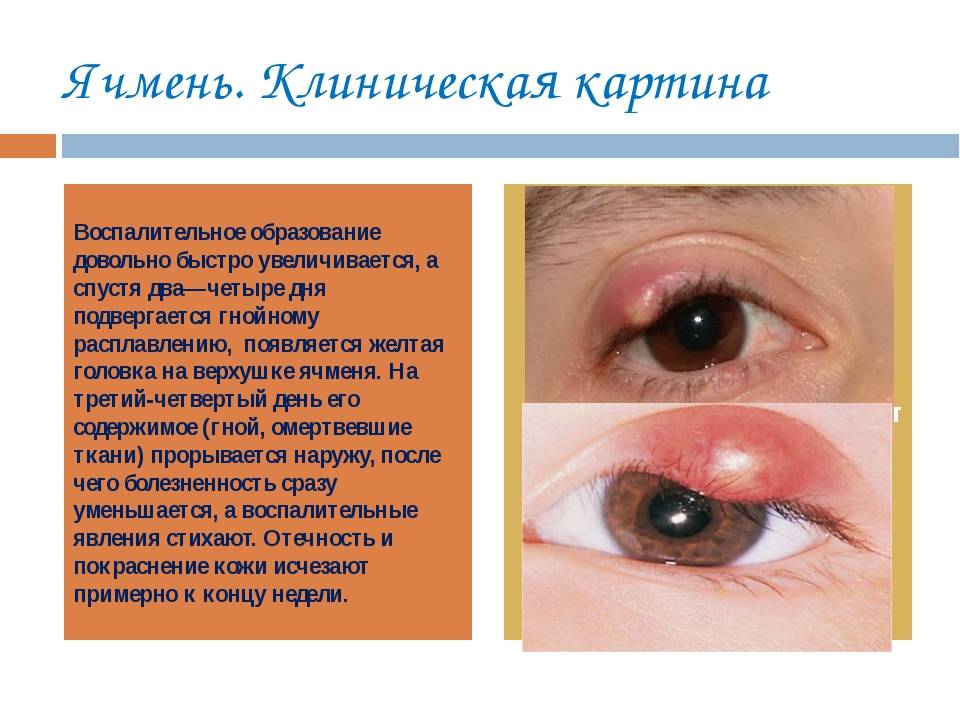
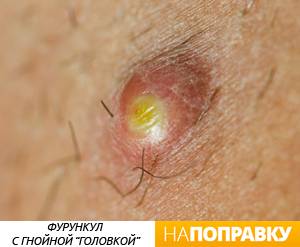 Сначала на коже вокруг корня волоса появляется красное пятнышко, кожа над которым припухает и становится плотной. Появляется боль. Фурункул увеличивается в размерах, в центре его формируется гнойная полость, которая обычно просвечивается сквозь кожу в виде желтоватой «головки». Над гнойным очагом обычно получается рассмотреть более темный гнойно-некротический стержень.
Сначала на коже вокруг корня волоса появляется красное пятнышко, кожа над которым припухает и становится плотной. Появляется боль. Фурункул увеличивается в размерах, в центре его формируется гнойная полость, которая обычно просвечивается сквозь кожу в виде желтоватой «головки». Над гнойным очагом обычно получается рассмотреть более темный гнойно-некротический стержень.
Чаще всего через какое-то время фурункул вскрывается, и гной вытекает. После этого наступает облегчение, боль проходит и кожа постепенно заживает. На месте фурункула формируется едва заметный светлый рубчик. Этот процесс может занять от двух дней до трех недель
Очень важно не выдавливать фурункул, так как это приводит к тяжелым осложнениям
Сбалансированное питание
Как уже упоминалось, витамины, минералы и прочие полезные микроэлементы способствует поддержанию здорового зрения и сохранения его остроты
Именно поэтому очень важно обогатить ежедневный рацион ребенка продуктами, которые содержат различные полезные продукты. К ним относятся цитрусовые, черная смородина, яблоки, шпинат, свиная печень, клюква, яйца, рыбий жир
В их состав входят витамины А, В, С, лютеин, антоцианы, которые повышают иммунитет.
Итак, сбалансированное питание для поддержания здорового зрения может состоять из:
- овощей — сладкого красного или желтого перца, свеклы, тыквы, горошка, свежей и квашеной капусты;
- зелени — укропа, петрушки, шпината, листьев салата;
- хлеба — серого, черного и с отрубями;
- супов — рыбных, вегетарианских, молочных, сваренных из нежирного мяса;
- мяса и рыбы — морепродуктов, говядины, птицы, кролика, баранины;
- круп — гречки, овсянки, темных макаронов;
- яиц;
- сухофруктов — кураги, изюма, чернослива, инжира;
- свежих фруктов и ягод — черники, рябины, дыни, абрикос, апельсинов, мандаринов, грейпфрутов;
- кисломолочных продуктов — сыра, сливок, творога, кефира, йогурта без добавок;
- растительных жиров — оливкового, горчичного, льняного масла;
Желательно употреблять пищу дробными частями 4-6 раз в день.
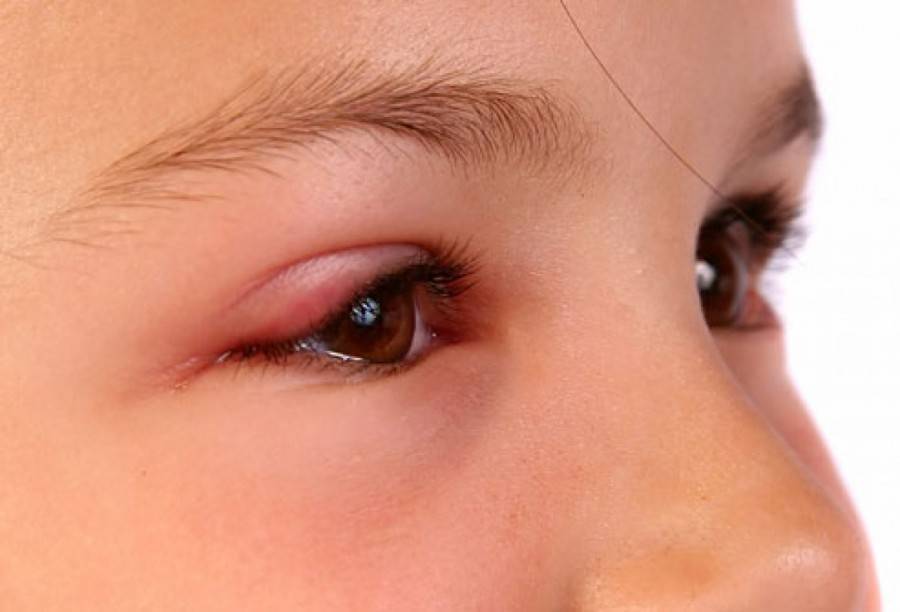
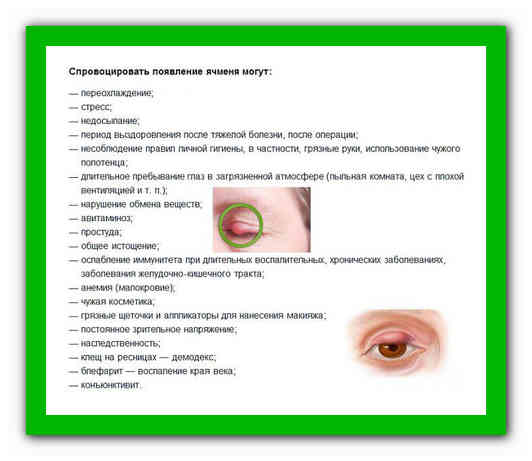
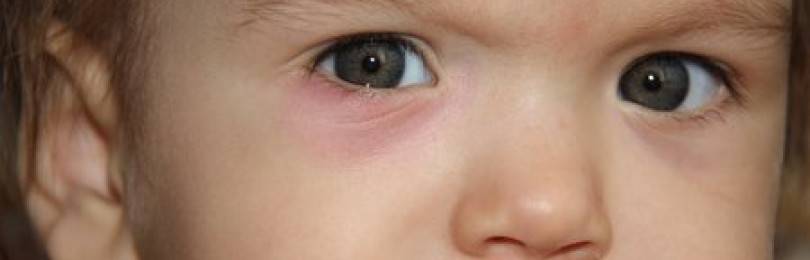
Причины появления ячменя и группы риска
Многие люди до сих пор считают, что ячмень является простудным заболеванием, поскольку он нередко начинается при сопутствующем ОРВИ или ОРЗ. На самом деле, гордеолум в 95% случаев бактериальной природы, а его самым частым возбудителем является золотистый стафилококк. Также заболевание может спровоцировать клещ демодекс, размножающийся в волосяных луковицах и вызывающий такую патологию, как демодекоз.

Зачастую начинается развитие ячменя именно в тот период, когда организм человека ослаблен, иммунитету не хватает сил на борьбу с патогенами. Вот почему гнойное воспаление на веках часто совпадает с острой респираторной вирусной инфекцией или гриппом.
К группам риска относятся следующие категории людей:
- дети, поскольку они нередко плохо соблюдают гигиену и могут легко занести инфекцию в глаза;
- женщины, которые используют декоративную косметику или применяют чужие косметические средства;
- люди с жирным типом кожи (широкие сальные железы облегчают проникновение патогенов);
- пациенты с сахарным диабетом, хроническими заболеваниями ЖКТ, фурункулезом;
- люди с витаминной недостаточностью, сниженным иммунитетом;
- пользователи контактных линз, которые пренебрегают правильным регулярным уходом за оптическими изделиями, из-за чего в глаза проникают бактерии.
Хирургическое вмешательство при близорукости у детей
В случае, если ребенку диагностирована миопия высокой степени или выявлена ее прогрессирующая форма, может появиться необходимость хирургического вмешательства. Однако до 18 лет строго не рекомендовано делать лазерную коррекцию зрения, поэтому операция будет направлена на укрепление склеральной оболочки зрительных органов. Такой метод в офтальмологической хирургии называют склеропластика. Все процедуры хирургического вмешательства делятся на две группы. Склеропластика относится к первой, а множество остальных методик устранения рефракционной аномалии ко второй.
Как правильно полоскать горло ребенку:
Полоскание горла – процедура, которую ребенок должен делать добровольно
Если он не умеет, физически не может или наотрез отказывается – не заставляйте, это бесполезно и может даже навредить.
Если ребенок уже в сознательном возрасте, и вы можете ему объяснить что делать, тогда приготовьте раствор для полоскания.
Очень важно: раствор должен быть НЕ горячим (не кипяток!) и не холодным. Вполне нормально чтобы он был чуть теплее комнатной температуры (35-40 градусов)
«Кипяток» ничего не дезинфицирует, он просто добавит к воспалению термический ожог! Помните, полоскать должно быть комфортно, а не больно. Задача полоскания – облегчить состояние горла. Как правило, уже после 2-3 полосканий боль в горле уменьшается а отек – спадает.
Для полоскания можно применять в принципе – любую жидкость, даже просто воду. Механизм действия крайне прост: микроорганизмы смываются с миндалин и горла, а значит – смывается токсин, который собственно вызывает воспаление и боль.
Что можно применить как раствор для полоскания: слабый (5%) раствор фурацилина (продается в аптеке), раствор люголя, отвар ромашки, отвар эвкалипта, отвар шалфея (тут – выбирайте то, что на вкус и запах ребенку понравится больше), очень слабый водный раствор йода (5 капель на стакан теплой воды). Так же как и в питье – не стоит полоскать жидкостями, содержащими растворенный сахар, он является «кормом» для микрофлоры. Чем сильнее боль в горле, тем «мягче» должен быть раствор.
Главный принцип полоскания – частота! Полоскать горло надо хотя-бы один раз в два часа, иначе весь процесс теряет смысл. Оптимально полоскать несколько раз с интервалом в 20 минут.
Не занимайтесь «самолечением». Красивые и спасающие от «всего на свете» лекарства из рекламы в милых баночках (с «мишками и зайками») – не лучшее решение, если не ясен диагноз. Лекарственные препараты ребенку должен назначать врач. Особенно – антибиотики.
Обратиться к врачу по поводу больного горла у ребенка – это не каприз а необходимость. Мы всегда рады помочь. Чем быстрее ваш ребенок получит правильное лечение, тем меньше вероятность осложнений.
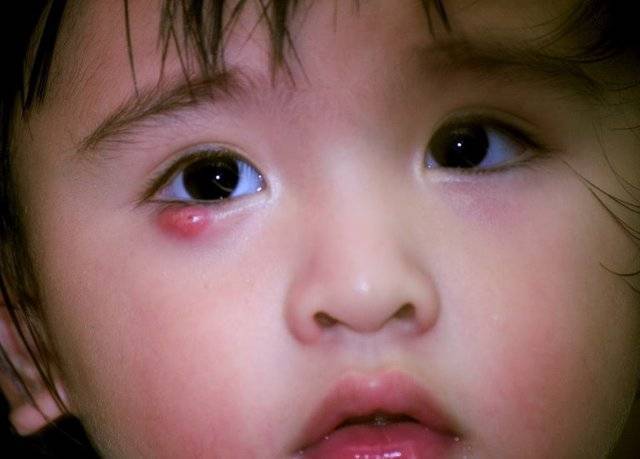
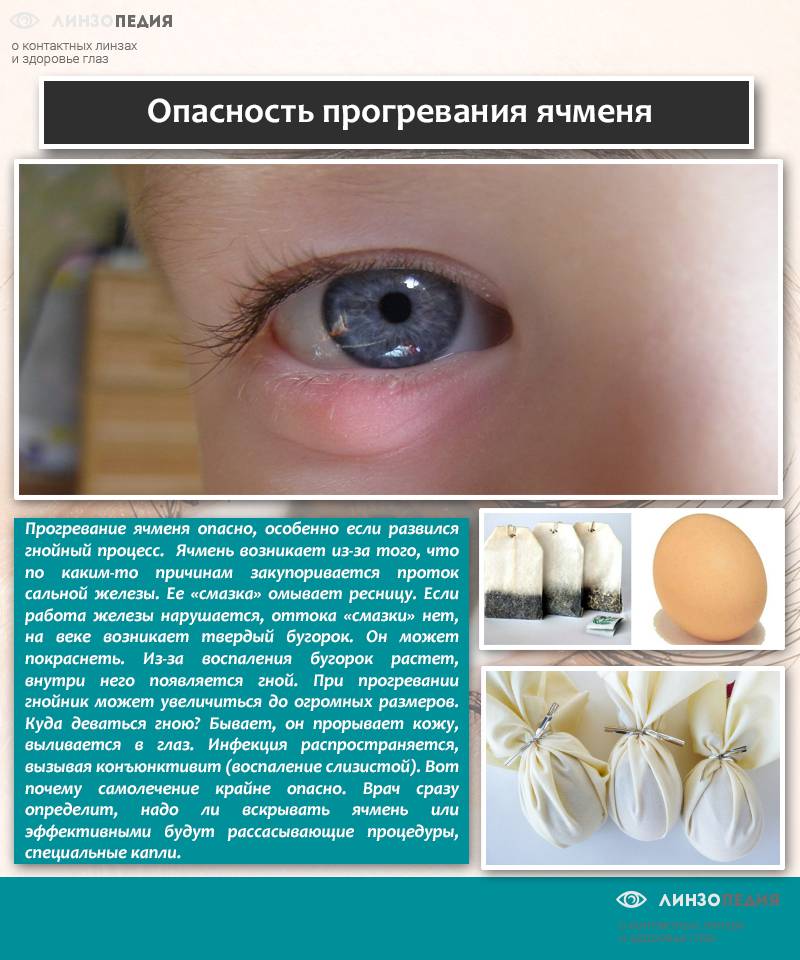
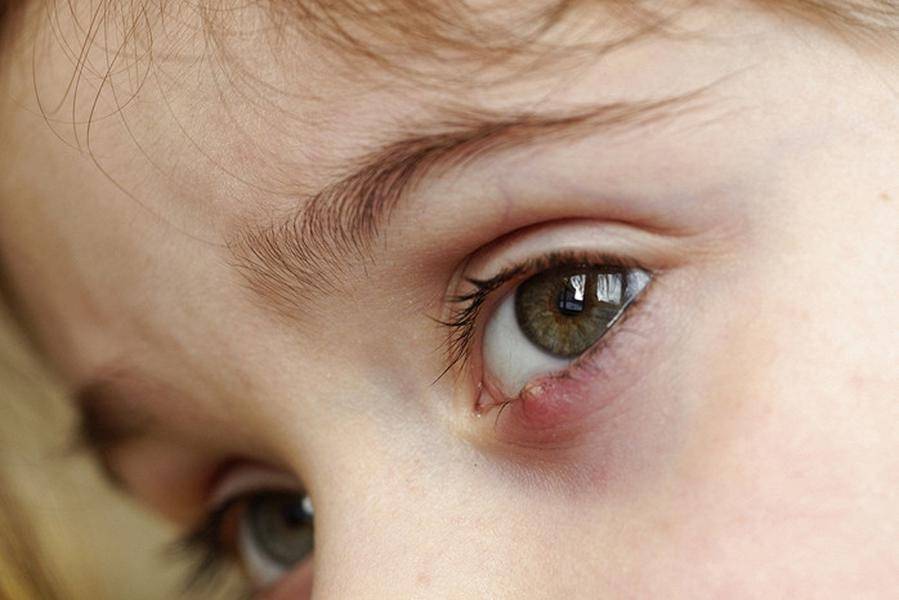
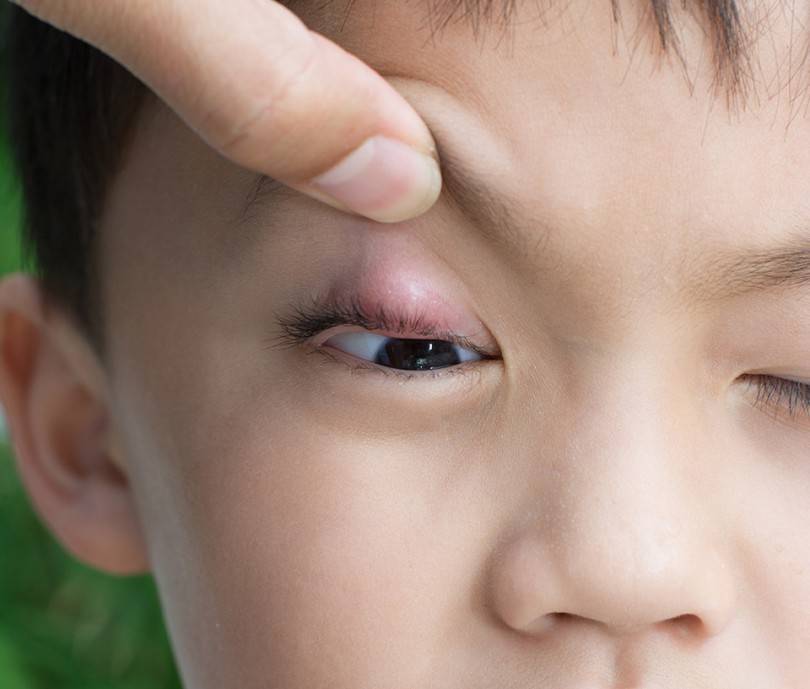
Что не рекомендуется делать, если у ребенка появился ячмень
- при созревании ячменя пытаться выдавить его содержимое. Инфекция может распространиться по всему организму. Также гнойная жидкость может проникнуть глубже в ткани по клетчатке века. Можно заразить второй глаз или нанести травму глазу;
- прогревать ячмень, если он уже созрел. Прогревание можно выполнять только на определенной стадии заболевания;
- смазывать или промывать воспаленное место слюной или мочой. Физиологические жидкости могут содержать бактерии, которые усугубят болезнь или реинфицируют её;
- заклеивать место воспаления пластырем;
- маскировать ячмень косметическими средствами;
- отводить ребенка в детский сад, школу или другие общественные места.
Симптомы тонзиллита.
Признак, объединяющий оба типа – это болевые ощущения в горле. Боль бывает как сильно выраженной, так и терпимой. Больной испытывает сильный дискомфорт во время еды при глотании.
Ангина протекает гораздо тяжелее, нежели хроническое заболевание, и сопровождается следующими симптомами:
- повышение температуры тела (до 40°С);
- очень сильная боль в горле;
- увеличенные лимфоузлы;
- скопления гноя на гландах (налёт, гнойнички);
- увеличенные гланды;
- головные боли;
- слабость.
Симптомы и лечение хронического тонзиллита несколько отличаются от проявлений ангины. При хроническом заболевании температура держится на уровне 37°С. Добавляются першение в горле, кашель, неприятный запах изо рта. На гландах присутствует белый налёт. Симптомы менее выражены, так как само течение болезни характеризуется ремиссиями и обострениями. Больной, страдающий хронической формой недуга, теряет работоспособность, быстро устаёт, теряет аппетит. Часто человека мучают бессонницы.
Причины
 Необходимо выявить причину заболевания, чтобы избежать рецидива. Для этого врач производит осмотр, рассказывая родителям, от чего появляется ячмень на глазах у ребенка. По необходимости назначает лабораторные тесты.
Необходимо выявить причину заболевания, чтобы избежать рецидива. Для этого врач производит осмотр, рассказывая родителям, от чего появляется ячмень на глазах у ребенка. По необходимости назначает лабораторные тесты.
Причинами могут быть:
- Бактериальная инфекция. Чаще всего она вызвана стрептококковой или стафилококковой флорой, которая распространяется в область глаз. Инфекционное воспаление появляется при несоблюдении правил гигиены, ношении контактных линз, использовании чужих предметов личной гигиены, купании в загрязненных водоемах.
- Ослабление функций иммунитета, при котором очаговые инфекции в виде тонзиллита, синусита могут перейти на глаза. Состояние усугубляется при частых вирусных заболеваниях. Возможна хронизация процесса с образованием постоянного внутреннего ячменя.
- Возникновение ячменя, как вторичной инфекции вследствие других заболеваний. К ним относятся фурункулез, блефарит (воспаление век), конъюнктивит. Часто проявляется при отсутствии лечения.
Диета при глоссите
Поскольку глоссит – это воспаление языка, очень важно уделить должное внимание диете. Она должна как можно меньше раздражать слизистую оболочку языка. Для этого нужно соблюдать ряд правил:
Для этого нужно соблюдать ряд правил:
- Еда обязательно должна быть свежеприготовленной, натуральной и термически обработанной;
- Температура жидкости и еды должна быть не ниже 36 градусов и не выше 40 градусов по Цельсию;
- Лучше всего, если еда будет мягкой, а в идеале вообще перетертой и однородной;
- Газированные и кислые напитки полностью запрещены;
- От крепкого чая и кофе также лучше отказаться;
- Следует полностью исключить вероятность травмирования косточками от птицы или рыбы;
- Пряную, кислую, соленую и острую пищу нужно исключить, то есть под запретом горчица, любые перцы, уксусные заправки и специи;
- Лучше есть поменьше сладкого, особенно леденцов, поскольку глюкозой питаются многие микроорганизмы, и это спровоцирует развитие глоссита;
- Не стоит пить алкоголь и курить табак;
- От кислых ягод и фруктов, к примеру, цитрусовых, лучше отказаться;
- Соления и консервированные продукты, а также копчения, тоже не полезны для языка, пораженного глосситом.
Нередко бывает, что глоссит оказывается следствием другого заболевания воспалительного характера.
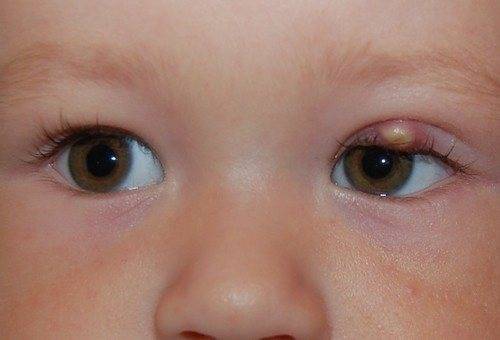
Как можно вылечить халязион?
При возникновении халязиона на здоровом глазу лечение должно быть проведено своевременно и адекватно. Не стоит думать, что халязион верхнего века без признаков воспаления лечить не следует. То же касается и халязиона нижнего века: лечение его должно проводиться даже при отсутствии явных симптомов воспаления. Халязион у маленького ребенка должен наблюдаться особенно пристально, ведь в связи с несовершенством у малышей иммунного ответа вероятность абсцедирования в этой возрастной группе выше.
К особенностям течения этой болезни относят возможность самопроизвольного вскрытия образования как в сторону глазного яблока, так и наружу. В этом случае нередко формируется незаживающий свищ, представляющий собой сообщение между полостью расширенной закупоренной железы и поверхностью кожи или глаза. В течение короткого времени появляются грануляции – разрастания молодой ткани, пытающейся закрыть дефект в коже. Но из-за продолжающейся секреции работающей мейбомиевой железы заращение дефекта не представляется возможным, и человек сталкивается с еще более высоким риском инфицирования ранки. В таком случае, а в особенности если такой халязион появляется у ребенка, лечение его обязательно.
При халязионе нижнего века лечение в неосложненном состоянии и у взрослого, и у ребенка применяют физиотерапевтические процедуры – УВЧ-терапию, согревающие компрессы, массаж
Если заболевание появилось у ребенка, с массажем экспериментируют осторожно. При халязионе нижнего века у ребенка массаж проводят снизу вверх – по направлению оттока секрета из железы; при халязионе верхнего века у ребенка аккуратные массажные движения направлены сверху вниз.
Внимание! При любых признаках воспаления согревающие и массажные процедуры категорически запрещены!
При длительно существующем заболевании применяют инъекции стероидных противовоспалительных препаратов, в частности Кеналог. Лекарство вводят внутрь градины. Инъекции кеналога дают положительный эффект, и в течение одной-двух недель образование уменьшается в размерах и вскоре рассасывается.
Халязион может исчезнуть самопроизвольно в течение двух-трех недель без лечения. Так как интенсивной боли при появлении градины нет, пациенты зачастую просто пережидают, пока болезнь пройдет сама по себе. Однако это не всегда возможно, поскольку очевидный косметический дефект приносит эстетический дискомфорт. Именно этот аспект заболевания, а также случаи, когда слишком крупное образование сдавливает роговицу, изменяя ее силу преломления, служат показаниями к хирургическому или лазерному удалению халязиона.
Хирургическое лечение халязиона заключается во вскрытии и выскабливании полости закупоренной железы. Операция проводится под местной анестезией до получаса, после чего накладывают несколько швов, если доступ к образованию был осуществлен через кожу. С внутренней стороны века наложения швов не требуется. На несколько дней назначают антибактериальные капли.
Лазерное лечение представляется наименее травматичным метолом избавления от халязиона, а также, по статистике, наиболее надежным, поскольку заболевание склонно к частому рецидивированию даже после операций.
Для лечения халязиона у детей и взрослых в Москве посетите многопрофильный медицинский центр имени Святослава Федорова. Компетентные доктора-офтальмологи окажут медицинскую помощь по европейским стандартам, а цены на лечение вас приятно удивят. Избавьтесь от халязиона прямо сегодня!
Как вылечить
Народная медицина предлагает массу «нелекарственных» способов борьбы с гнойным воспалением на глазу. Самые простые из них – «кукиш» максимально придвинутый к месту поражения, плевок в больной глаз или красная нитка, намотанная на пальцы руки.
Естественно, это пример того, как лечить горделиум не нужно, ведь такими средствами нельзя устранить воспаление. В крайнем случае, офтальмологи и педиатры предлагают сочетать бабушкины рецепты с традиционными лекарствами.
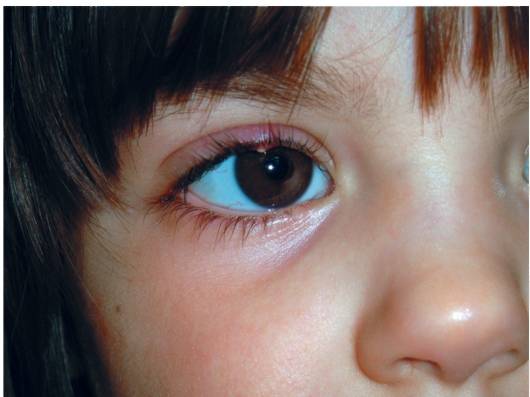
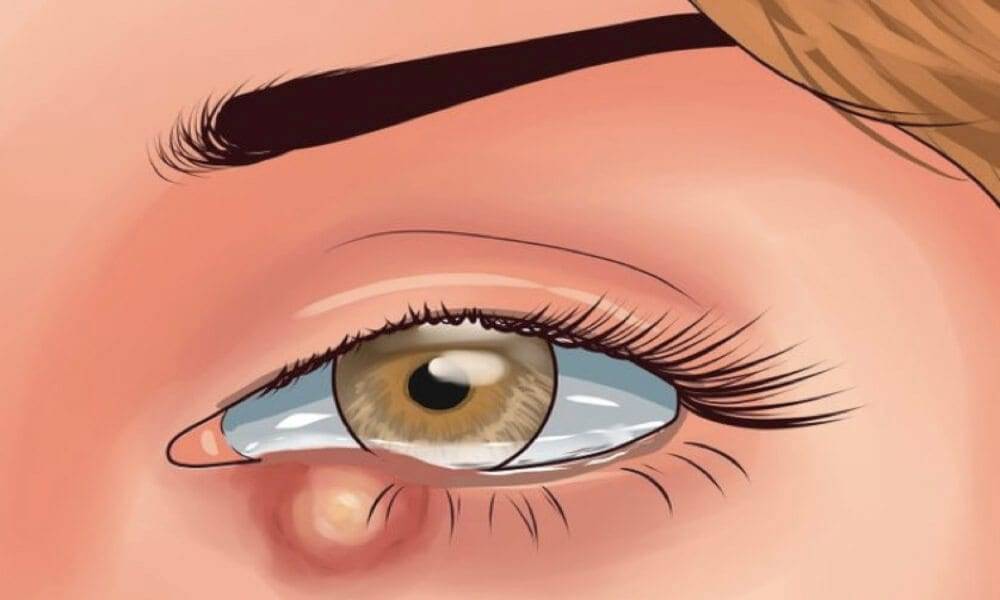
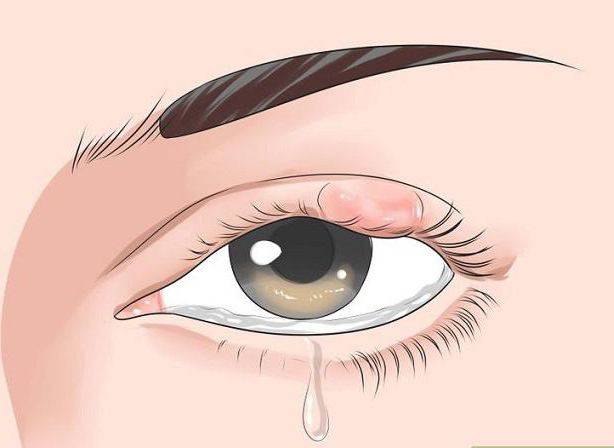
Ячмень у ребёнка лечат консервативно
До формирования гнойника припухшую область осторожно прижигают раствором зелёнки или йодом, стараясь не обжечь слизистую. Хорошее средство от ячменя на глазу – согревающие компрессы
Врач также может рекомендовать процедуры УВЧ или глазные капли от ячменя на основе альбуцида, пенициллина, тобрамицина или эритромицина. Инстилляции во всех случаях проводят в конъюнктивальный мешок. Дозировка рассчитывается индивидуально для каждого маленького пациента, с учётом причины, приведшей к воспалению, возраста ребёнка и других факторов.
Серьезный подход к терапии глаукомы – прочтите инструкцию глазных капель Трусопт здесь.
Антибиотик широкого спектра действия из группы аминогликозидов – инструкция глазных капель Тобропт.

Заговоры можно использовать в качестве некой психотерапии, но не вместо основного лечения
Психогенный кашель у взрослых
Психогенный кашель у взрослых является скорее исключением и чаще служит проявлением гипервентиляционного синдрома. Лечение длительное и комплексное. Кашель носит постоянный характер, он сухой, достаточно громкий. Приступы могут мучить месяцами и даже годами.
При проведении гормональной терапии результаты обычно отсутствуют, как и при использовании иных способов лекарственного лечения. Тщательная диагностика позволяет выяснить, что причинных заболеваний нет, тогда и ставится правильный диагноз.
Справка! Диагностировать психогенный кашель у взрослого человека довольно проблематично, ведь нужно обнаружить психогенное заболевание. При изучении анамнеза клиническая картина становится более понятной, как и патогенез нарушения. Нередко обнаруживается истеричное и атаксическое нарушения, а также это могут быть соматосенсорные расстройства.
Учитывая тот фактор, что до 18 лет вокальный тик проходит практически у всех, диагностика взрослого при подозрении на это нарушения должна быть более тщательной. Не исключено, что кашель является признаком еще скрытого заболевания, даже если все симптомы соответствуют психогенному расстройству.
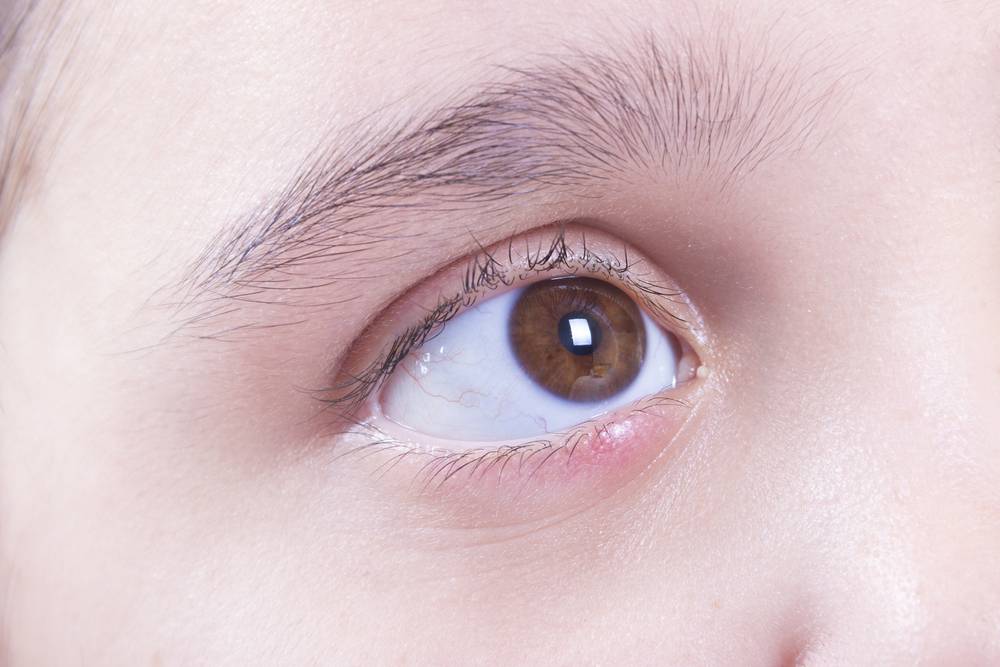
Каковы причины того, что дергается веко глаза
Среди самых распространенных причин, по которым дергается нижнее или верхнее веко глаза, можно выделить следующие:
переутомление зрения. Зрительное переутомление – самый частый случай, почему начинает дергаться веко. Это может быть вызвано длительной работой перед экраном монитора, долговременным чтением различной литературы (особенно, что касается мелкого шрифта), нехваткой сна. Все эти процессы сопряжены с чрезмерной нагрузкой мускулатуры нижнего и верхнего века;
нервное перенапряжение. В случае постоянных нервных стрессов, вызванных бытовыми и рабочими неурядицами, или при получении неблагоприятной новости, может возникать нервный тик, сопряженный с тем, что дергается левое или правое веко глаза;
невроз. Следствием невроза является то, что начинает дергаться верхнее или нижнее веко глаза. Как правило, это связано с тем, что у человека плохое эмоциональное состояние и отсутствует внутреннее спокойствие (какие-то процессы постоянно нервируют). В этом случае, человеку просто необходимо найти в себе внутреннюю гармонию, упокоиться и “привести нервы в порядок”;
конъюнктивит глаза и прочие глазные заболевания. Также нередкие случаи, которые являются причиной того, почему начинает дергается левое веко. Эта болезнь сопровождается ухудшением зрения и появлением рези в глазах (ощущение, что в глаз попал песок). При этом присутствует постоянное желание моргать и щуриться, чтобы избежать подобного дискомфорта. С этим недугом вам поможет справится только окулист, который назначит соответствующее медикаментозное лечение
Категорически важно не затягивать с походом к врачу, иначе непрерывное подмаргивание и прищуривание может войти в привычку и избавиться от этого будет крайне нелегко;
переход по наследству. Редким случаем, по которому дергается верхнее веко глаза, может являться наследственный фактор
Если родители страдали подобным недугом, существует определенная вероятность что и ребенка будет одолевать данная болезнь;
расстройство нервной системы и нарушение кровообращения головного мозга. В серьезных ситуациях, вызванных данными болезнями, побочным явлением может быть дерганье нижнего или верхнего века.
Для установления истинной причины, по которой начинает дергаться нижнее или верхнее веко глаза, необходимо обратиться к лечащему врачу в одно из специализированных медицинских учреждений. Лечение следует осуществлять строго после подробной консультации с окулистом. Самолечение может осложнить недуг и привести к печальным последствиям.
Причины фурункулов
В большинстве случаев фурункулы появляются при заражении одного или нескольких волосяных фолликулов золотистым стафилококком (Staphylococcus aureus). Обычно эта бактерия живет на поверхности кожи или на слизистой оболочке носа и горла, не причиняя организму никакого вреда. Считается, что примерно 20% здоровых людей являются носителями стафилококка.
Фурункулы появляются при попадании бактерии под кожу через порез или царапину. Иммунная система реагирует на это, отправляя к источнику инфекции лейкоциты для уничтожения бактерий. Со временем мертвые бактерии и иммунные клетки накапливаются внутри фурункула, образуя гной.
Предрасполагающими факторами развития фурункулов:
- мужской пол (особенно в подростковом возрасте) — это может быть обусловлено тем, что из-за гормональных изменений в период полового созревания кожа становится сальной, что способствует размножению бактерий;
- тесный контакт с человеком, имеющим фурункул, и несоблюдение правил гигиены;
- занятие спортом, который предполагает трение кожи, повышенное потоотделение и тесный контакт с другими людьми, например, борьба или регби;
- жизнь в тесноте и (или) плохих санитарно-гигиенических условиях;
- существующая кожное заболевание, например, атопический дерматит или чесотка;
- ожирение — значительный чрезмерный вес, когда индекс массы тела равен или превышает 30.