Виды пренатального тестирования
Пренатальное тестирование делится на две группы:
- неинвазивное;
- инвазивное.
В первую входят тесты, которые чаще всего проводят при каждой беременности, независимо от факторов риска пороков развития. Это:
- УЗИ – пренатальное УЗИ;
- биохимические исследования крови матери.
Существуют также неинвазивные скрининговые тесты (тест PAPP-A), которые могут выявить синдром Дауна, а также синдромы Эдвардса и Патау.
В соответствующий период беременности – от 11 до 13 недель и 6 дней беременности – также проводится ультразвуковое исследование для оценки дефектов и анализ крови для измерения уровня белка PAPP-A и свободного бета-ХГЧ.
Выявление хромосомных аномалий плода:
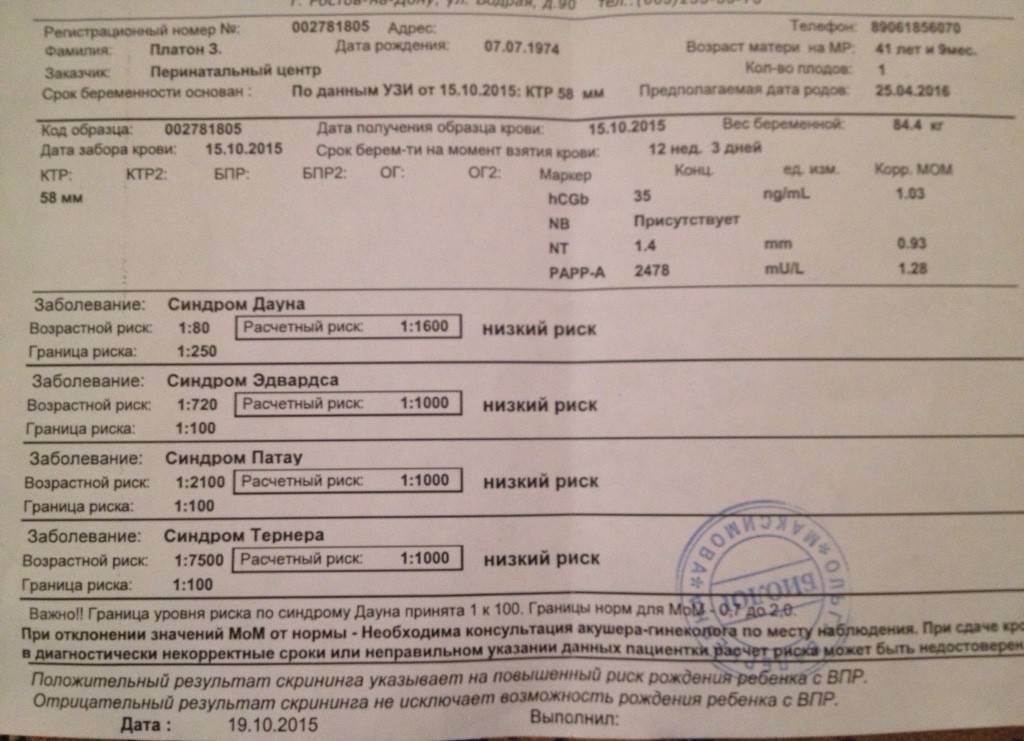
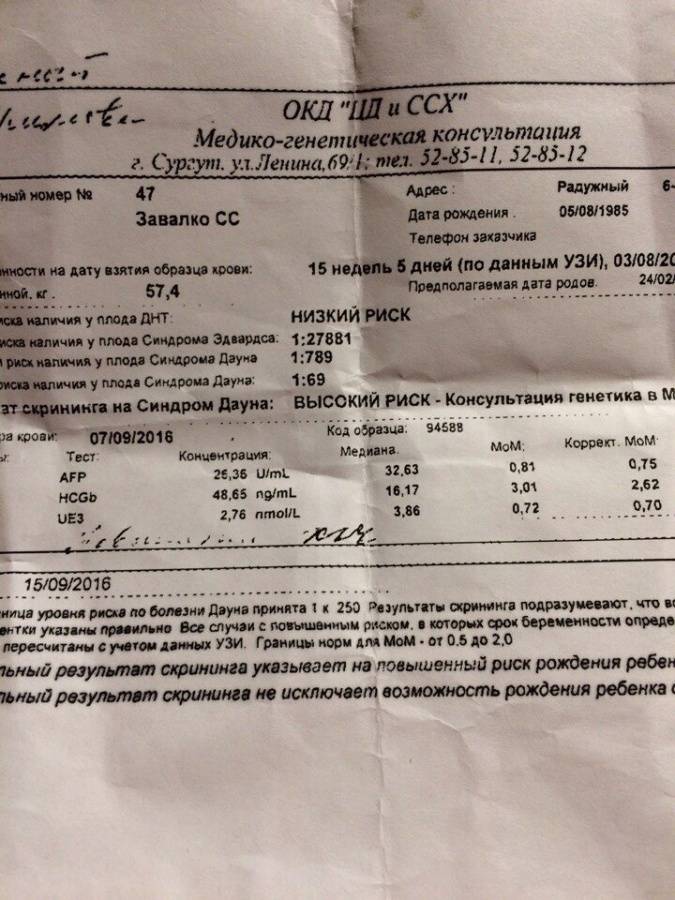
Традиционная пренатальная диагностика, которая утверждена в настоящее время действующими приказами Министерства Здравоохранения, включает в себя комбинированный скрининг первого триместра беременности (комбинация УЗИ и анализа крови беременной женщины на биохимические маркеры, косвенно указывающие на повышенный риск генетической патологии плода). Этот метод безопасен для матери и ребенка, однако, обладает не очень высокой точностью, так как анализирует косвенные показатели. УЗИ проводится в сроки с 11/12 акушерских недель беременности до 13 недель и 6 дней (считая от первого дня последней менструации при регулярном менструальном цикле). После проведения УЗИ и сдачи анализа крови с помощью специальной компьютерной программы производится расчет риска рождения ребенка с наиболее частыми генетическими аномалиями. При расчете риска также учитываются возраст женщины, ее вес, анамнез, способ наступления беременности (ЭКО), наличие многоплодия.
В случае если полученный в результате расчета риск для данной беременной превышает средний популяционный риск, беременной женщине может быть предложено дообследование в Медико-генетическом Центре, инвазивная пренатальная диагностика. Кроме того, в связи с определенным процентом ложноположительных результатов скрининга часть беременных со здоровым плодом будут получать «тревожные результаты теста» и в связи с этим, испытывать стресс.
Им будет рекомендовано провести инвазивную диагностику, которая не подтвердит подозрения скрининга. Эта диагностика является высокоточной, так как напрямую изучает ДНК плода, однако, небезопасна. Для анализа необходимо получить кровь плода или ткань хориона, поэтому приходится прибегать к пункции передней брюшной стенки беременной:
- плацентобиопсии (забору ткани плаценты)
- амниоцентезу (забору околоплодных вод)
- кордоцентезу (забору пуповинной крови).
Процедура проводится амбулаторно, под контролем УЗИ, малоболезненна, но сопряжена с некоторым риском серьезных осложнений (боли, выкидыш, кровотечение, внутриматочная инфекция, остановка сердечной деятельности плода в редких случаях). Именно поэтому такой интерес вызвало появление нового современного перспективного метода НИПТ – возможности неинвазивного получения плодной ДНК для анализа.
Кто проводит пренатальное тестирование?
Стандартные визуализационные тесты (УЗИ) проводят акушеры-гинекологи, КТГ – акушерки, биохимические анализы и анализы крови передаются диагностическим лабораториям. Более сложные инвазивные тесты (например, амниоцентез) проводят врачи, которые имеют большой диагностический опыт и сотрудничают со специализированными лабораториями.
Ключевым моментом является безопасный сбор материала для тестирования таким образом, чтобы он имел соответствующее диагностическое значение. Если результаты первого теста неубедительны, их следует повторить, что связано с повышенным риском осложнений.
Что такое диагностика основных трисомий плода?
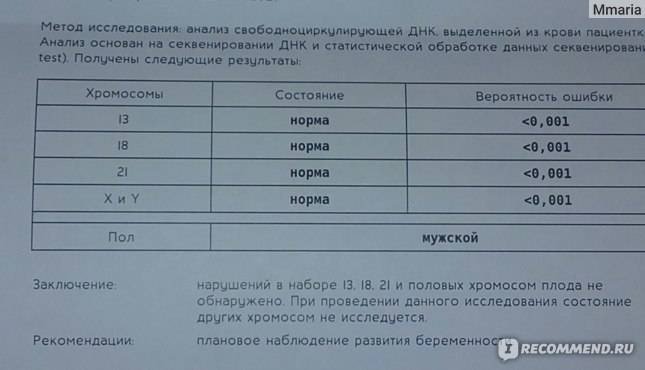
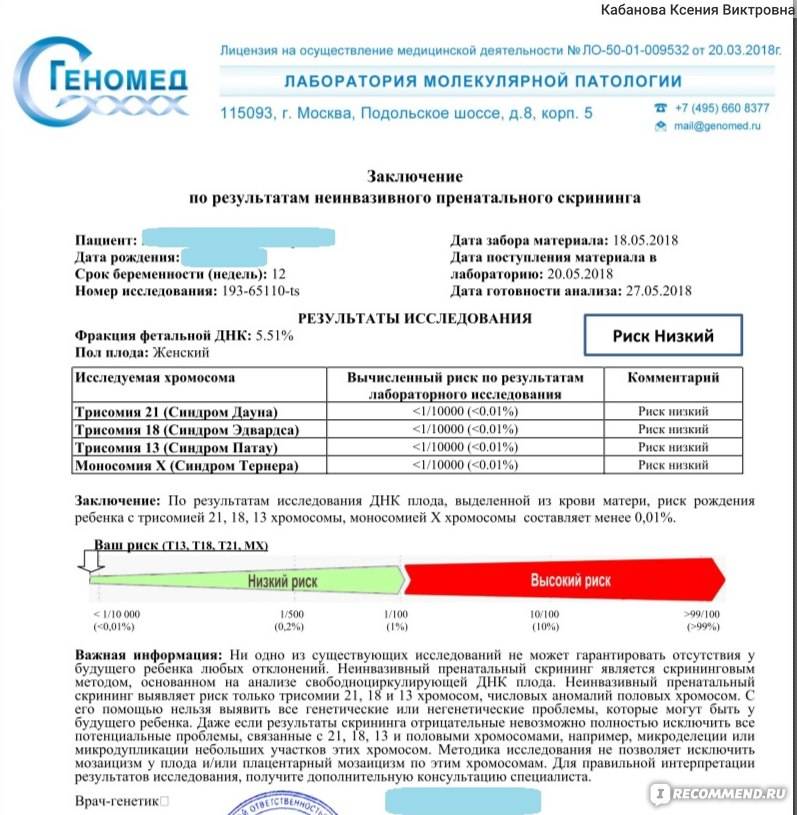
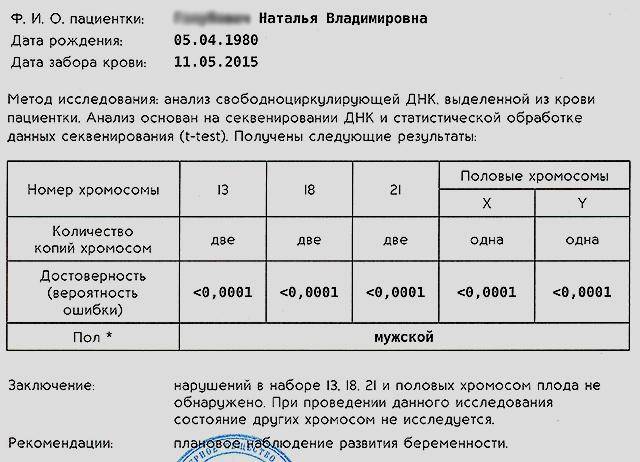
Диагностика основных трисомий (ДОТ) – не инвазивный метод исследования плода, который является новейшим методом выявления или исключения врожденных хромосомных аномалий. Суть анализа заключается в исследовании ДНК ребенка, полученного из крови матери.
Впервые исследование было проведено в 90-е годы. Ученые обнаружили в крови беременной женщины небольшое количество ДНК плода. Современные приборы и новейшая аппаратура позволяют выявить аномальные хромосомы в полученном материале.
Показания для проведения исследования
ДОТ-тест проводят не всем беременным женщинам. Существуют другие способы оценки состояния плода и обнаружения патологий развития. Результаты двух первых скринингов могут говорить о вероятности наличия у малыша синдрома Дауна, синдрома Эдвардса, синдрома Патау и других патологий. Если по полученным в ходе этих исследований данным женщина попадает в группу риска, то диагностика основных трисомий становится обязательной. Также тест необходимо проводить при:
- наличии аномальных хромосом у одного из партнеров;
- рождении детей с генетическими отклонениями у близких кровных родственников или в анамнезе;
- возрасте женщины более 35 лет.

Оптимальные сроки
ДОТ-тест информативен после 10-й недели вынашивания плода. Это объясняется уровнем содержания ДНК ребенка в крови матери. С увеличением срока беременности количество материала постоянно растет. Однако проводить исследование необходимо как можно раньше.
Если тест подтверждает наличие генетических отклонений у плода, женщине может быть рекомендовано прерывание беременности. Однако следует учитывать, что результат ДОТ-теста точен не на все 100%. Достоверность обнаружения или исключения вышеперечисленных синдромов – 99,7%, а синдромов Шерешевского-Тернера и Клайнфельтера – 90%. В любом случае решение о прерывании или сохранении беременности женщина принимает сама.
Как проводится тест?
Для ДОТ-анализа берется венозная кровь будущей матери. Забор осуществляют утром натощак. Если лаборатория, выполняющая исследование, находится в другом городе, кровь помещается в специальную пробирку, где биоматериал может храниться до двух недель при оптимальной температуре. Кровь доставляется в лабораторию, анализ выполняется в течение 10 рабочих дней.
Пример расчета точности НИПТ:
Приведу пример для наглядности: при частоте синдрома Дауна 1/600 из 100 000 беременностей можно ожидать 167 случаев рождения ребенка с болезнью Дауна и 99 833 рождения здоровых детей. При проведении стандартного скрининга среди этих 100 000 беременных женщин мы получим примерно 3 293 ложноположительных теста, которые потребуют ненужных дальнейших инвазивных процедур и создадут стрессовую ситуацию для женщин. Наряду с этим, мы сможем выявить лишь 142 случая синдрома Дауна из 167, то есть 25 случаев останутся нераспознанными на дородовом этапе.При применении НИПТ у этих же 100 000 беременных мы получим лишь 80 ложноположительных тестов, когда потребуется дальнейшая инвазивная диагностика. Выявлено будет 165 случаев синдрома Дауна из 167, то есть упущено будет не более 2-х случаев.
Разница очевидна.
Выбор, безусловно, за вами. Но он должен быть информированным. Проведение НИПТ не является обязательным, однако, современная медицина дает нам такую возможность и мы должны знать о ней, чтобы принять верное для себя решение и не жалеть об упущенных возможностях в дальнейшем. Посоветуйтесь со своим лечащим врачом и примите правильное решение в каждом конкретном случае.
Хромосомные перестройки
Под хромосомными перестройками понимают процесс, при котором нормальные хромосомы без отклонений и мутаций меняются местами. Наличие хромосомных транслокаций нельзя определить по внешним признакам, но такие люди часто имеют проблемы в репродуктивной сфере. Именно по причине хромосомных перестроек происходят выкидыши, рождаются мертвые дети или дети с серьезными пороками развития.
Чтобы определить наличие хромосомных перестроек, проводят кариотирирование. Дальнейшие действия осуществляют в зависимости от полученного результата.
Если доктор обнаружил отклонения в одном и тоже гене у обоих родителей, будет предложено два варианта:
- Предимплантационная диагностика или ПГД – манипуляция, которая входит в программу ЭКО для выявления генетических нарушений еще до переноса эмбриона в полость матки.
- Неинвазивный пренатальный тест или НИПТ – проводится анализ крови беременной женщины, позволяющий обнаружить хромосомные сбои на сроке более 10 недель.
Генетические анализы при подозрении наличия хромосомных аномалий
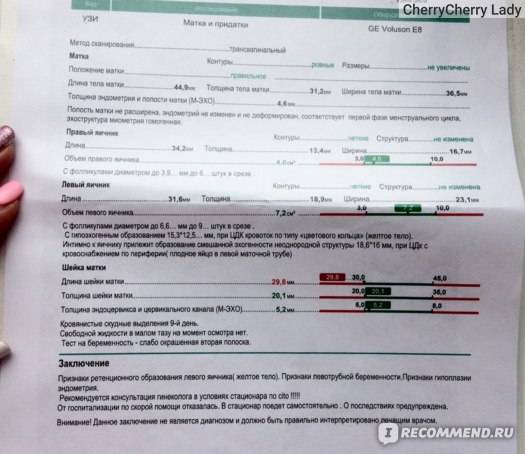
На основании заключения УЗИ или при неблагоприятных результатах биохимического скрининга генетик может предложить будущей маме пройти инвазивное исследование. В зависимости от срока это может быть биопсия хориона или плаценты, амниоцентез или кордоцентез. Такое исследование дает высокоточные результаты, но в 0,5% случаев такое вмешательство может стать причиной выкидыша.
Забор материала для генетического исследования проводят под местной анестезией и при УЗИ-контроле
Тонкой иглой врач делает прокол матки и осторожно берет генетический материал. В зависимости от срока беременности это могут быть частицы ворсин хориона или плаценты (биопсия хориона или плаценты), амниотическая жидкость (амниоцентез) или кровь из пуповиной вены (кордоцентез)
Полученный генетический материал оправляют на анализ, который позволит определить или исключить наличие многих хромосомных аномалий: синдром Дауна, синдром Патау, синдром Эвардса, синдром Тернера (точность – 99%) и синдром Клайнфельтера (точность – 98%).
Делать этот тест можно начиная с 10 недели беременности
Важно понимать, что этот тест пока мало распространен в России, его делают очень немногие клиники, и далеко не все врачи считаются с его результатами. Поэтому нужно быть готовыми к тому, что врач может настоятельно рекомендовать инвазивное обследование в случае высоких рисков по УЗИ или биохимическому скринингу
Как бы там ни было – решение всегда остается за будущими родителями.
В нашем городе неинвазивные пренатальные генетические тесты делают клиники:
«Авиценна». Тест Panorama. Неинвазивная пренатальная генетическая диагностика анеуплоидий 42 т.р. Неинвазивная пренатальная генетическая диагностика анеуплоидий и микроделеций – 52 т.р
«Алмита». Тест Panorama. Стоимость от 40 до 54 т.р. в зависимости от полноты исследования.
«УЗИ-студия». Тест Prenetix. Стоимость 38 т.р.
Суть метода НИПТ:
Метод НИПТ появился в 2011 году и в последние 5 лет внедрен в России. В настоящее время примерно 12 лабораторий на территории России выполняет данную методику, кроме того, есть возможность направления образца крови в заграничные лаборатории (на территории Германии, США и Кипра). Для его проведения достаточно забора крови из вены беременной, а точность метода достигает 99,9%. Время выполнения анализа в среднем 2-10 дней и зависит от набора тестируемых заболеваний и расположения лаборатории.
Уже с 9-10 недели беременности в крови матери циркулирует достаточное для проведения анализа количество ДНК плода и клеток трофобласта. Метод НИПТ позволяет идентифицировать ДНК плода от ДНК самой беременной женщины, может проводиться при двойне, при беременности, наступившей в результате ЭКО, суррогатном материнстве, и даже при использовании донорской яйцеклетки.
Быстрота проведения анализа, ранние сроки беременности, безопасность метода и высокая точность НИПТ позволяют существенно снизить тревогу беременной.
Что это такое?
Всем беременным в первом, втором и третьем триместрах проводят скрининг – исследование, задача которого – установить, насколько вероятно рождение у конкретной женщины ребенка с хромосомными патологиями, к которым относятся синдромы Дауна, Тернера, Эдвардса, Патау и другие аномалии, вызванные лишней или недостающей хромосомой, а также мутациями некоторых генов.
Точность скрининга, как известно, оставляет желать лучшего. Да и не требуется ее от обследования, цель которого – лишь установить вероятность, а не поставить диагноз. Именно поэтому всех беременных делят на две группы – на тех, у кого риски родить больного малыша невелики, и тех, у кого риски высокие.
По сложившейся практике женщин с высокими рисками направляют на консультацию к специалисту-генетику. Тот, в свою очередь, оценивает вероятность патологии и дает женщине направление на обследование инвазивными методами. В начале второго триместра проводят биопсию ворсин хориона, чуть позже – амниоцентез и кордоцентез. Все эти способы подразумевают проникновение в «святая святых» – полость матки.
В брюшной или влагалищной стенке делается прокол тонкой и очень длинной иглой под наблюдением УЗИ и берется на анализ либо образец околоплодных вод с частицами эпителия крохи, либо кордовая кровь из пуповины или клетки хориона. Полученный материал изучают на предмет ДНК плода и с точностью до 98-99% говорят, здоров ребенок или болен. Такие методы заставляют женщин впадать в ступор от страха боли и возможных последствий. А они могут быть достаточно опасными – от инфицирования плодных оболочек до выкидыша.
Обо всех рисках женщине сообщают заранее, и у нее есть возможность самой принять решение – рисковать или нет. Даже высокий риск, по данным скрининга, например, 1: 50, означает всего лишь, что больной ребенок родится в одном случае на 50 родов у женщин с аналогичными результатами УЗИ и анализа крови на гормоны и белки, характерные для беременности. Если подумать, то вероятность не так велика, а инвазивными процедурами можно покалечить и, по сути, убить вполне здорового ребенка. Выбор непростой.
Ранее женщинам, у которых первый скрининг оказался плохим, рекомендовали подождать до второго, который проводится во втором триместре. Сейчас предлагают инвазивные методы.
Реакция Манту у ребенка — нормы и отклонения
При проверке результатов Манту врач измеряет размер папулы — уплотнения, а если его нет — покрасневший участок. Специфичных норм для детей разных возрастов не существует. Однако нормальным считается постепенное уменьшение участка покраснения со временем — от предыдущего года к нынешнему. Это свидетельствует о естественном снижении иммунной защиты, сформированной прививкой БЦЖ.
Размеры реакции Манту у детей читают следующим образом.
- Нет ни папулы, ни покраснения. Остался только след от укола размером до 1 мм. Врач фиксирует отрицательный результат, что говорит о том, что в организме нет антител к туберкулезу.
- Покраснение любого размера или инфильтрат 2-4 мм. При наличии уплотнения небольшого размера пробу считают сомнительной.
- Инфильтрат более 5 мм. Результат положительный. Он говорит о том, что организм инфицирован бактериями туберкулеза или обладает достаточным противотуберкулезным иммунитетом.
- Инфильтрат более 17 мм. В этом случае говорят о гиперергической реакции, которая может возникать как ответ на инфицирование туберкулезом или аллергия на компоненты препарата.
Если реакция Манту большая и соответствует положительному или гиперергическому ответам, необходимо обращаться к врачу. Однако не всегда этот ответ говорит о наличии туберкулезной инфекции. Врачи фтизиатры оценивают результат, руководствуясь не только размером папулы, но и другими критериями.
pixabay.com  / 
Об инфицировании на фоне положительной реакции могут говорить:
- положительная проба, которая появилась впервые, тогда как все предыдущие годы она была отрицательной;
- по сравнению с предыдущим годом папула стала больше на 6 мм или с каждым годом увеличивается, а не уменьшается;
- возникла гиперергическая проба — в этом случае консультация фтизиатра нужна обязательно;
- на фоне выраженного инфильтрата наблюдается общее ухудшение состояния ребенка, повышение температуры, слабость.
Читают результаты «пуговки» врачи педиатры или медсестры при детских садах, школах, в поликлиниках. При выявлении подозрительной пробы они направят на консультацию к врачу фтизиатру. Этой рекомендации бояться не нужно. Куда опаснее оставить болезнь без внимания и позволить ей развиваться скрытно. При ранней диагностике справиться с туберкулезом можно значительно проще и быстрее, чем с его запущенной формой.
Виды тестов и их применение
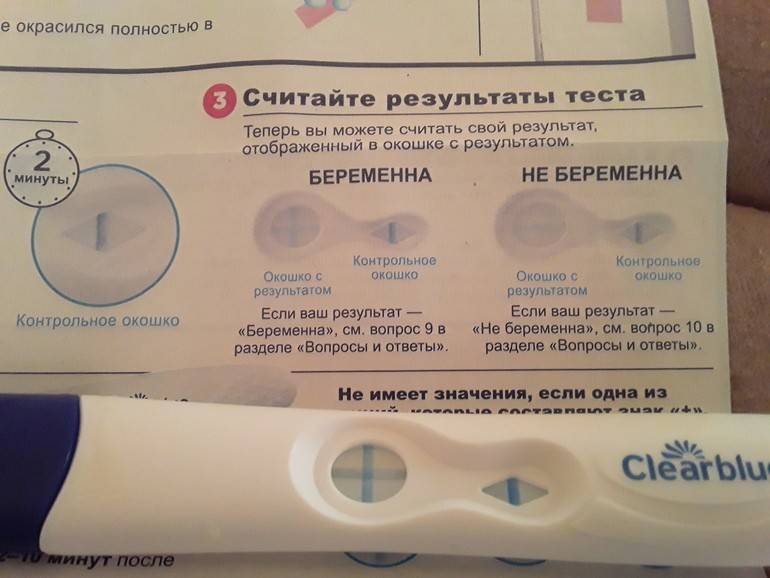
В медицине различают два основных теста, способных определить беременность:
• анализ мочи;
• анализ крови.
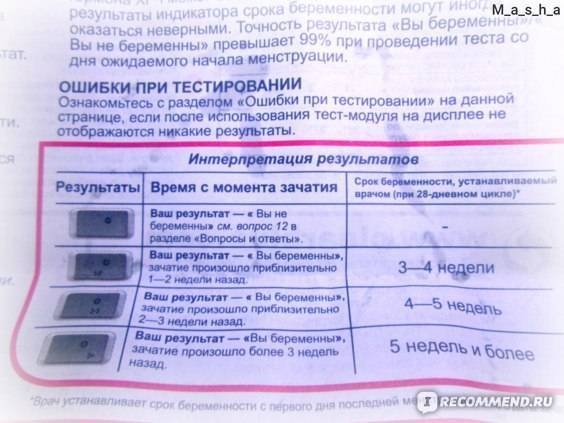
Первый вариант можно назвать самым удобным, поскольку провести тестирование можно дома без наблюдения специалиста. Также стоит отметить, что приобрести такой тест можно в любой аптеке и большом супермаркете — там представлен огромный выбор в разной ценовой категории. Отличаются они только методом проведения процедуры и своей чувствительностью к ХГЧ. Таким образом более дорогой тест сможет показать беременность на самых ранних сроках, когда его дешевый аналог в этот момент не выявит изменений в женском организме.
Но раз уж мы заговорили о способах применения, то и здесь имеется несколько отличий:
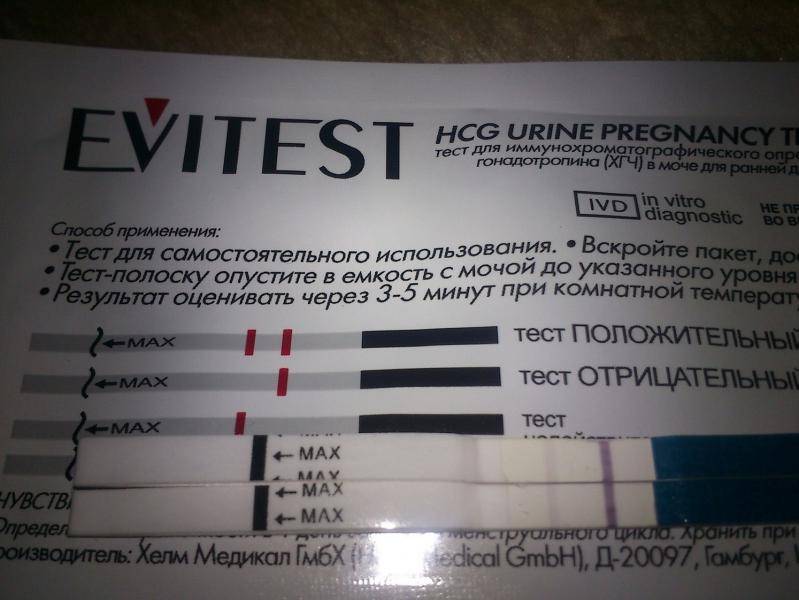
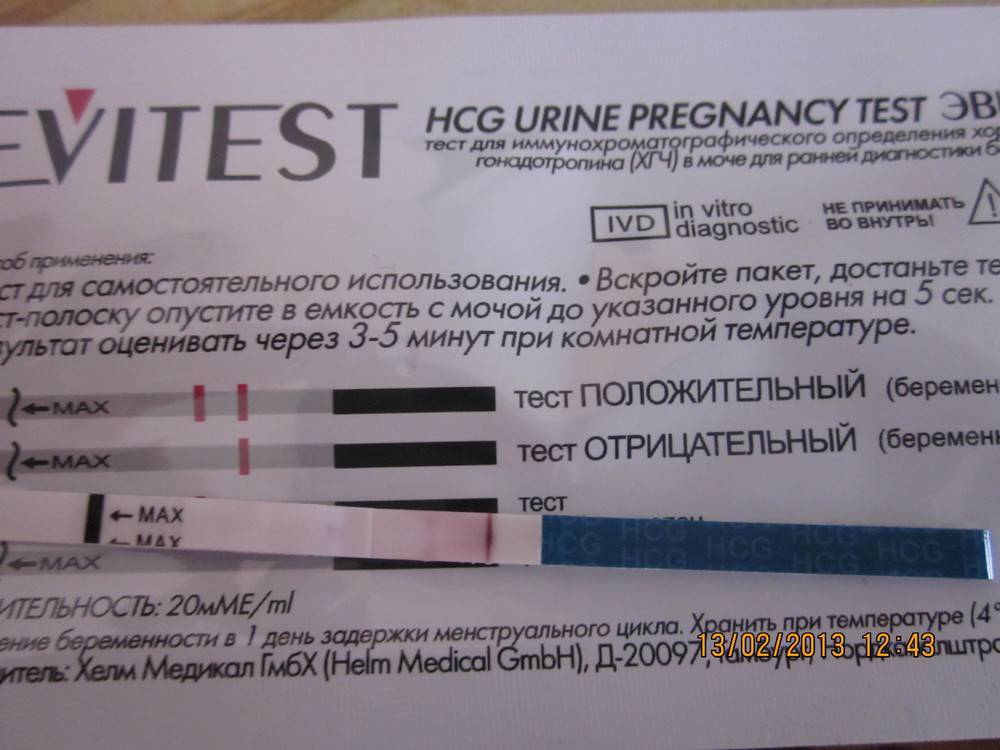
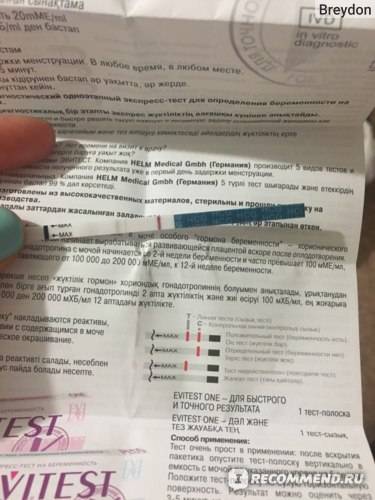
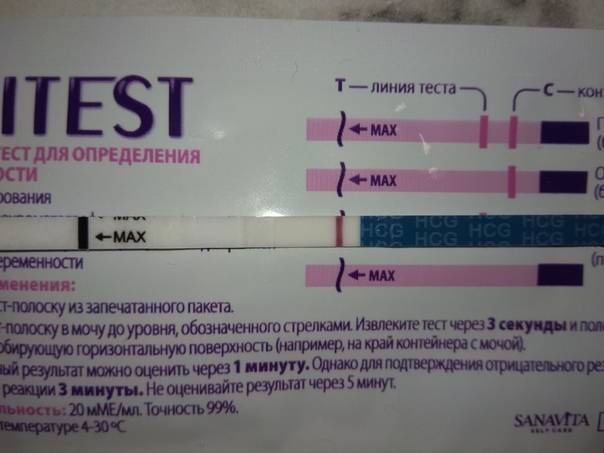
• тест-полоски — самый популярный вариант у современных женщин. Их пропитывают специальными реагентами, которые реагируют на ХГЧ и выдают верный результат. Для этого необходимо собрать мочу в емкость, опустить в нее полоску до определенной отметки и подождать несколько секунд. Результат проявится на полоске в течение 5-7 минут;
• струйные тесты — они более удобные, чем предыдущий вариант, поскольку для их использования не нужно мочу. Его нужно только подставить под струю мочи и спустя несколько минут на нем проявится верный результат;
• планшетный тест — это полоска, которая находится в пластиковом планшете с двумя окошками. Чтобы получить результат в определенное окошко помещается несколько капель мочи. Затем через несколько минут в соседнем окне проявится результат;
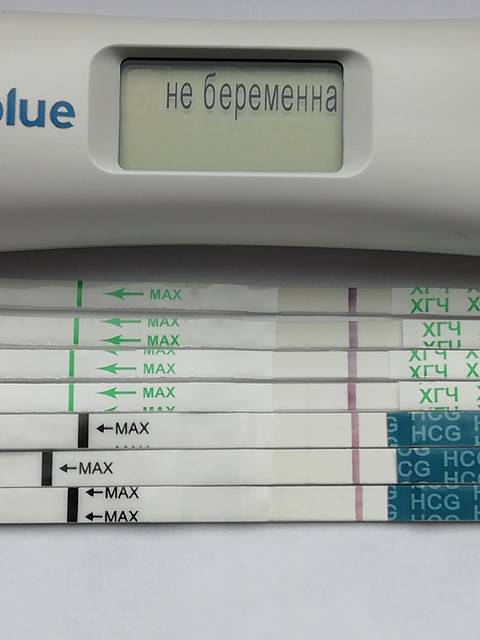
• электронный тест — его можно назвать самым точных из всех вышеперечисленных. Принцип действия у него абсолютно такой же, но он наиболее чувствителен к ХГЧ, поэтому в этом случае увеличивается вероятность получения точного результата.
Однако не всегда тесты показывают правильный результат. Бывает и такое, что беременной женщине тест указывает на отсутствие плода, а то, что не ждет ребенка — наоборот. Это может произойти по нескольким причинам:
• истекший срок годности полоски;
• слишком ранее применение теста;
• несоблюдение правил использования;
• большое количество жидкости в организме женщины, из-за чего моча стала разбавленной;
• нарушение работы почек;
• наличие сердечно-сосудистых заболеваний;
• прием лекарственных препаратов, блокирующих работу теста.
Поэтому, чтобы избежать неточностей, старайтесь проводить процедуру утром, поскольку именно в это время в моче наблюдается наибольшая концентрация гормона, четко соблюдайте инструкцию и избегайте попадания загрязнений на контрольную полоску.
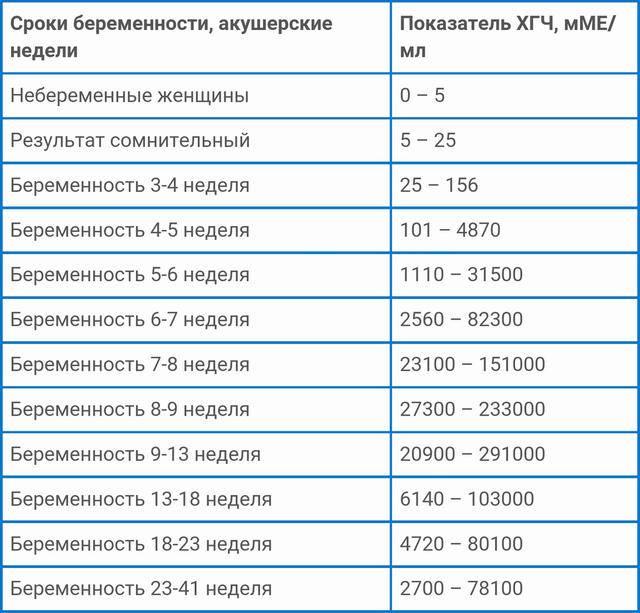
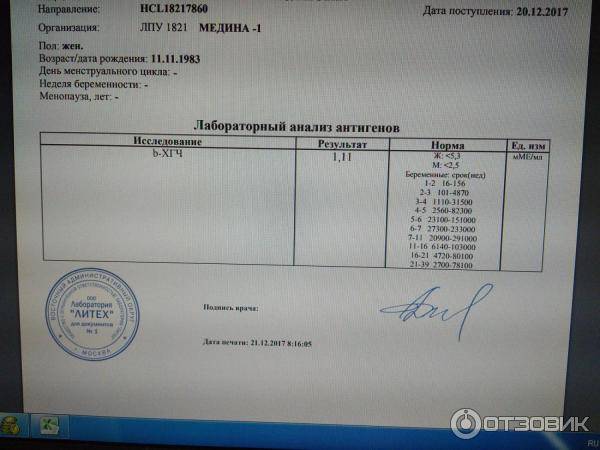
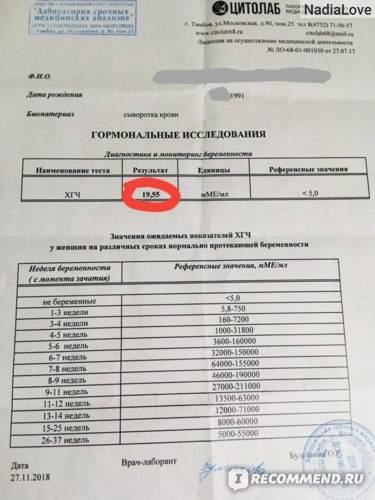
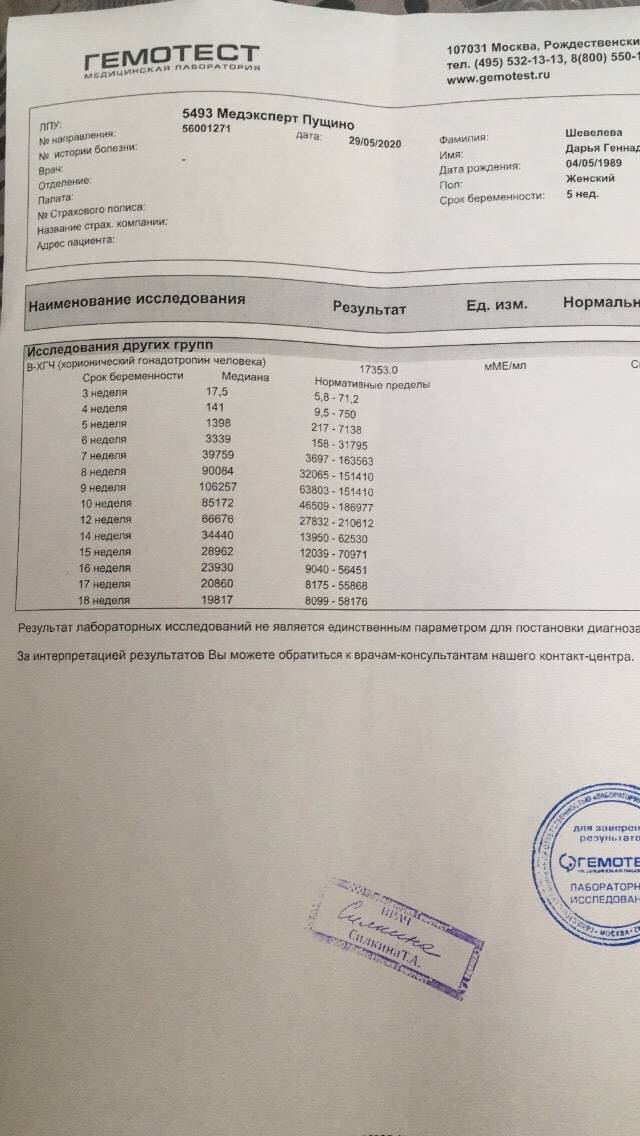
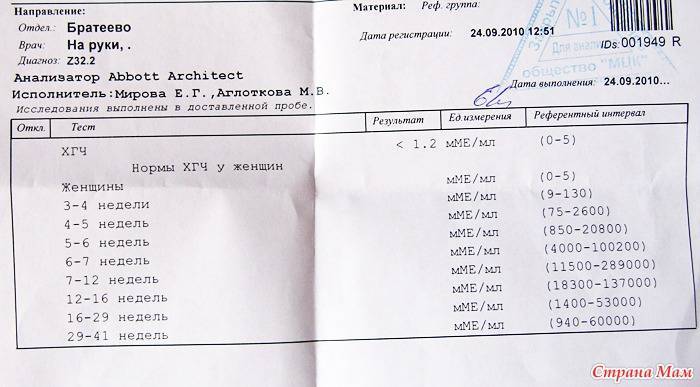
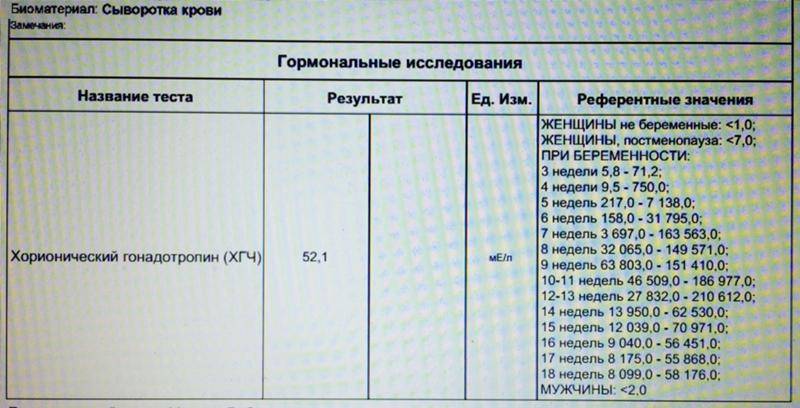
В любом случае самый точный результат покажет исключительно анализ крови на наличие ХГЧ. Он позволяет выявить беременность на самых ранних сроках, но на его получение требуется немного больше времени. Проводится такое тестирование во всех медицинских клиниках. Этот вид разделяется на несколько вариантов:
• качественный — показывает, повышен ли уровень гормона или нет, тем самым подтверждает или опровергает факт беременности;
• количественный (бета-ХГЧ) — показывает точную концентрацию гормона в крови для дальнейшего обследования организма будущей матери.
Прежде чем отправиться сдавать кровь, скорее всего вам придется посетить кабинет гинеколога. Однако мы все равно напомним о необходимой подготовке:
• анализ выполняется только натощак утром;
• за сутки до анализа стоит исключить прием алкоголя, сигареты, и высокую физическую нагрузку;
• лекарства также могут оказать влияние на результат, но если их исключить нельзя, то об этом стоит уведомить врача.
Именно этот анализ поможет определить наличие отклонений в развитии плода и определить состояние самой матери. Так, если уровень гормона не соответствует стандартам и не совпадает с необходимым количеством по неделям, то велика вероятность развития замершей или внематочной беременности. А в этом случае медлить нельзя, поскольку риск летального исхода для женщины возрастает с каждым днем.
pixabay.com  / orzalaga
Частота хромосомных аномалий плода:
Хромосомные аномалии плода могут быть спонтанными, спорадическими и возникать даже у молодых и здоровых женщин, ведущих правильный образ жизни и не имеющих хронических заболеваний. Не всегда удается проследить связь с каким-либо фактором, который мог привести к этому. Именно поэтому пренатальная диагностика сейчас рекомендуется и проводится абсолютно всем беременным.
Частота хромосомных аномалий плода составляет от 1 случая на 700 рождений (для болезни Дауна) до 1 случая на 6 000-7 000 рождений для более редких синдромов. С увеличением возраста беременной частота хромосомных аномалий возрастает, возраст отца имеет несколько меньшее значение. Особенно большое значение пренатальная диагностика приобретает в случаях, когда у женщины имеется повышенный риск рождения ребенка с хромосомными отклонениями:
- возраст беременной более 35 лет, особенно – более 39 лет
- возраст отца более 45 лет
- случаи рождения ребенка с врожденными аномалиями у ближайших родственников или у самой женщины
- длительное бесплодие и неудачные попытки ЭКО в анамнезе
- прием беременной до зачатия ряда серьезных медикаментозных препаратов – цитостатиков, глюкокортикоидов и др.
Если потенциальный папа против ДНК, можно определить код ребенка и сверить его с заключением экспертизы
— У стороны по делу есть возможность самостоятельно обратиться в экспертное учреждение и на платной основе пройти тест ДНК, чтобы определить генетический код ребенка. Затем его можно сверить с генетическим кодом возможного отца, который был установлен при первичном исследовании и есть в материалах гражданского дела. Тем более сторона по делу может ознакомиться с материалами и с разрешения суда сделать фотокопии, в том числе документов, в которых содержится заключение экспертов, — объясняет адвокат Антон Гашинский. — Кроме того, сторона вправе обратиться в суд с заявлением о пересмотре судебного решения по вновь открывшимся обстоятельствам (ст. ст. 452−458 ГПК РБ), если выяснятся существенные обстоятельства, которые не были известны заявителю до вынесения судебного решения. Например, появились сведения о том, что судебный эксперт умышленно исказил выводы заключения, произошла ошибка и были перепутаны тесты ДНК.