Меню (Режим питания)
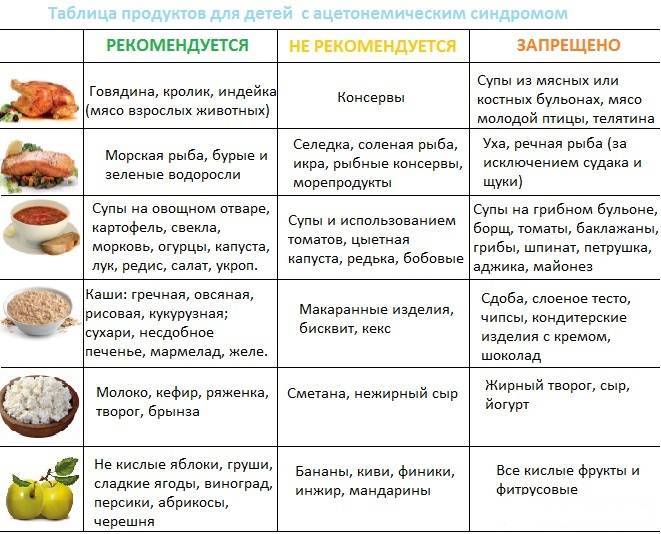
Придерживаться правильного питания нужно полгода. Можно сказать, что это обычное питание, которое должно быть у детей: им совсем не обязательно употреблять жареное мясо и рыбу, специи, острые приправы, соусы. Поэтому диета переносится хорошо, единственной проблемой является отсутствие в ней кондитерских изделий, склонность к которым у детей достаточно большая. Если рацион будет включать разнообразные белковые блюда и крупяные, питание ребенка не будет однообразным.
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник | |
| Ужин |
|
| На ночь |
| Завтрак |
|
| Второй завтрак | |
| Обед |
|
| Полдник | |
| Ужин |
|
| На ночь |
| Завтрак |
|
| Второй завтрак | |
| Обед |
|
| Полдник | |
| Ужин |
|
| На ночь |
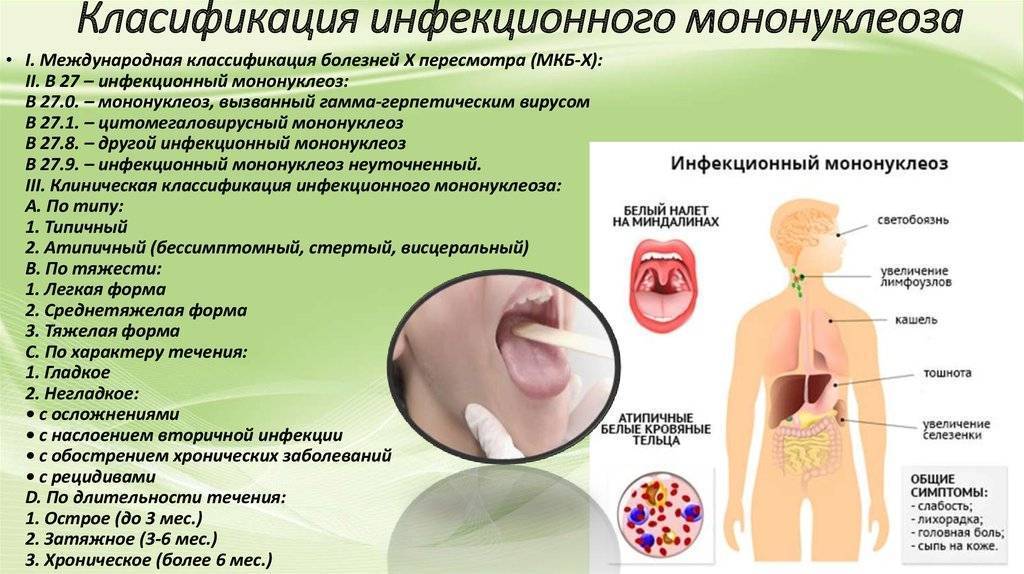
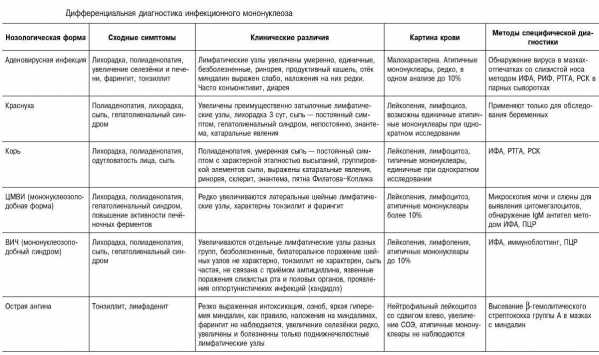
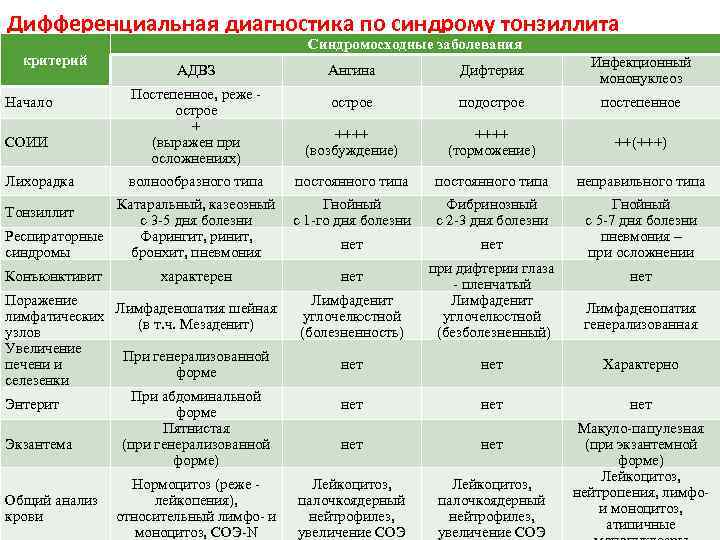
Как поставить диагноз
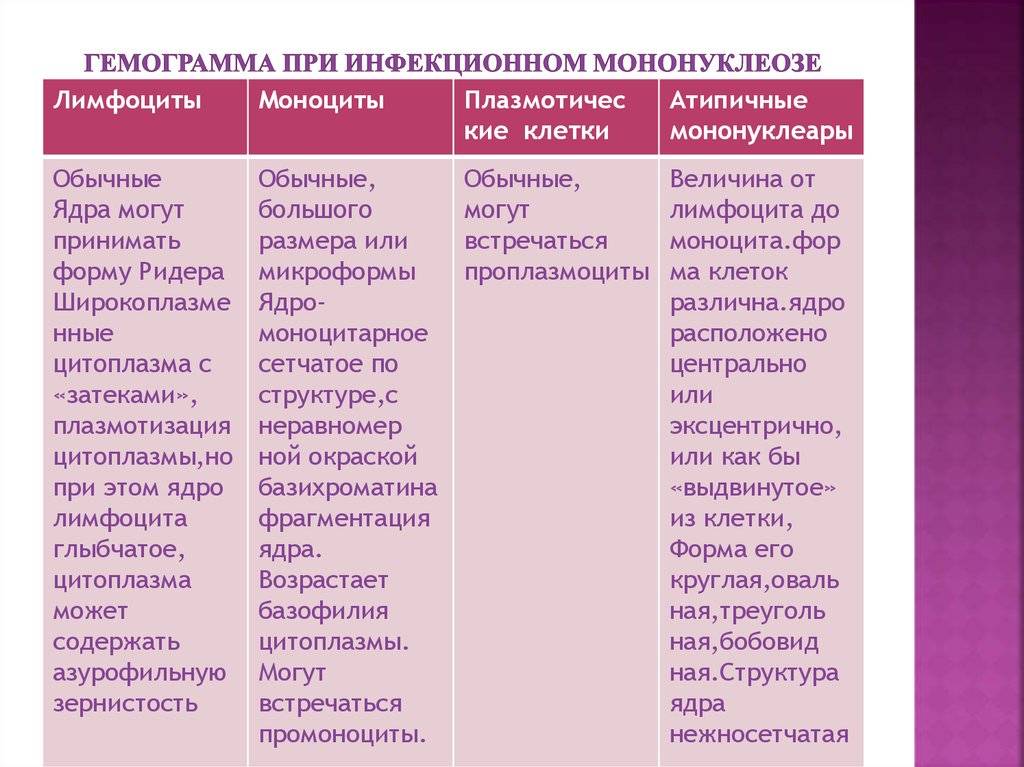
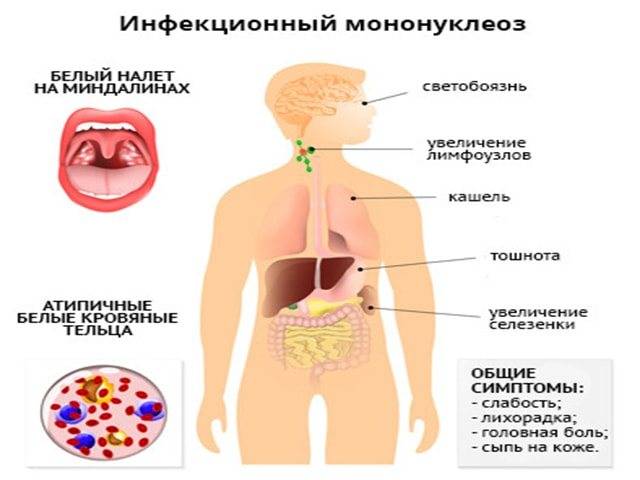
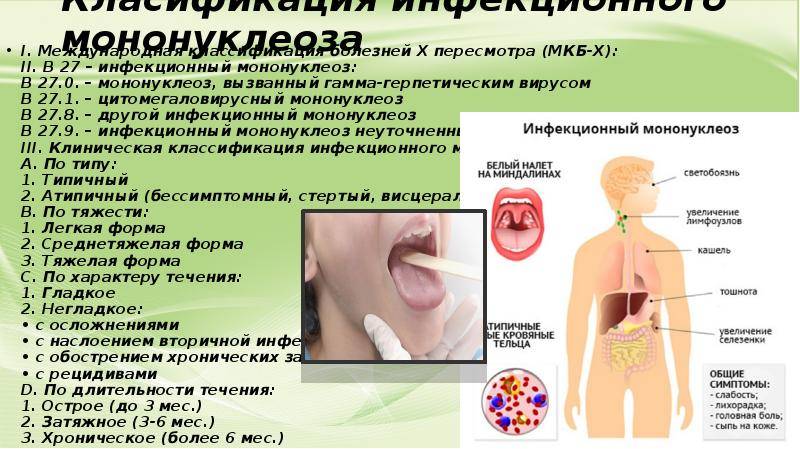
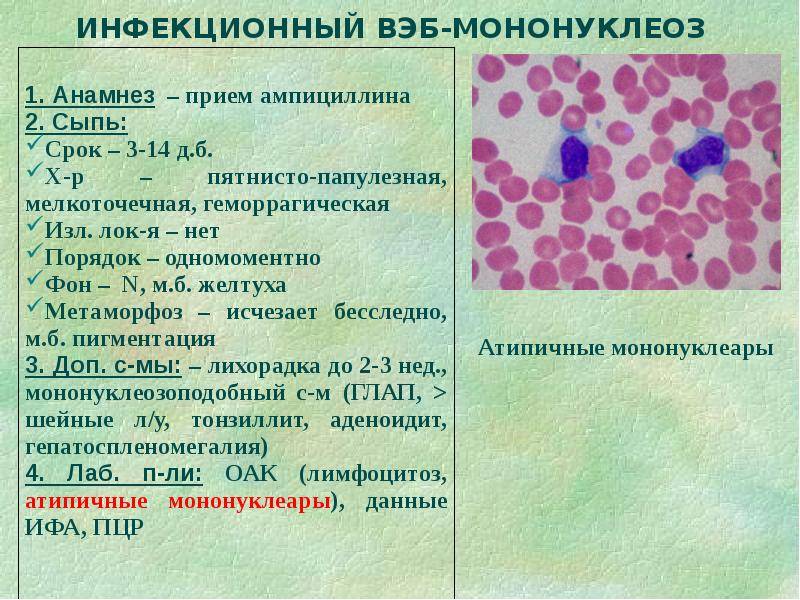
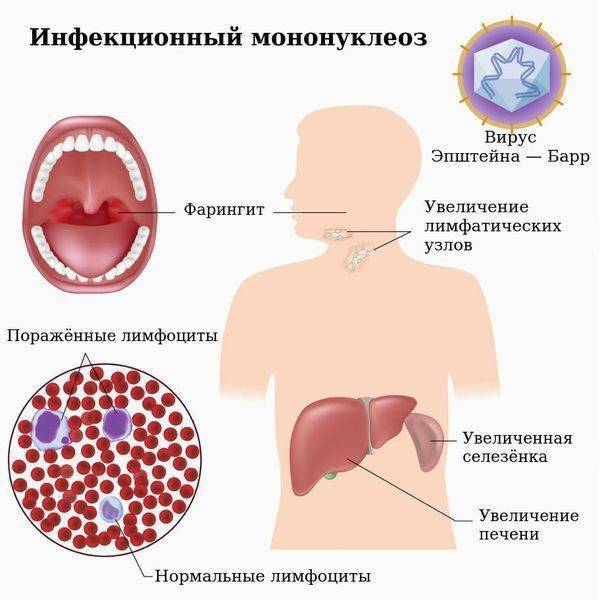
Наиболее характерный признак – изменения клеточного состава крови. В клиническом анализе крови выявляют умеренный лейкоцитоз, относительную нейтропению со сдвигом лейкоцитарной формулы влево, значительное увеличение количества лимфоцитов и моноцитов (суммарно более 60%). Часто в крови присутствуют атипичные мононуклеары (появляется через 10-21 день после начала заболевания, не всегда обнаруживаются современными анализаторами, необходима микроскопия мазка крови). Вирусологические методы диагностики (выделение вируса из ротоглотки) на практике применяют редко (так как достоверность этого исследования по разным данным 70-80%). Методом ПЦР можно выявлять вирусную ДНК в цельной крови, сыворотке, моче. Разработаны серологические методы определения антител различных классов к капсидным (VCA) антигенам. Сывороточные IgM к VCA-антигенам можно обнаружить уже в инкубационный период; в дальнейшем их выявляют у всех больных (это служит достоверным подтверждением диагноза). Исчезают IgM к VCA-антигенам лишь через 2-3 мес после выздоровления. После перенесённого заболевания пожизненно сохраняются IgG к VCA-антигенам. Всем больным с инфекционным мононуклеозом или при подозрении на него нужно проводить 3-кратное (в острый период, затем через 3 и 6 мес) лабораторное обследование на антител к антигенам ВИЧ, поскольку в стадию первичных проявлений ВИЧ-инфекции также возможен мононуклеозоподобный синдром.
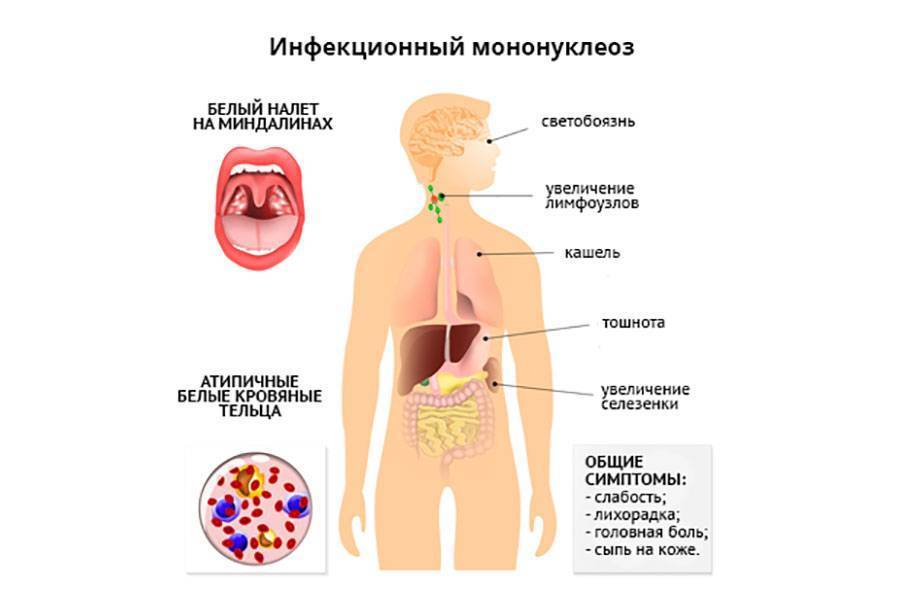
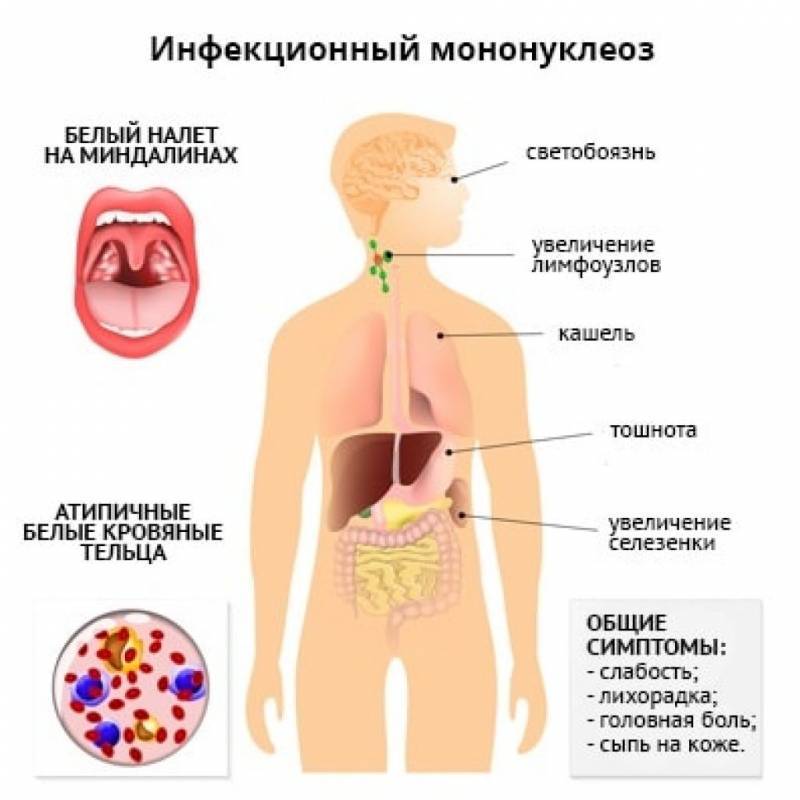
Симптомы мононуклеоза и их частота
Симптомы и признаки | Частота, процент |
Недомогание и усталость | От 90 до 100 |
Потливость | От 80 до 95 |
Боль в горле, нарушение глотания | От 80 до 85 |
Потеря аппетита | От 50 до 80 |
Тошнота | От 50 до 70 |
Головная боль | От 40 до 70 |
Озноб | От 40 до 60 |
Кашель | От 30 до 50 |
Миалгия | С 12 до 30 |
Боль в глазных мышцах | От 10 до 20 |
Боль в груди | От 5 до 20 |
Артралгия | От 5 до 10 |
Светобоязнь | От 5 до 10 |
Аденопатия | 100 |
Высокая температура | От 80 до 95 |
Фарингит | 65–85 |
Спленомегалия | От 50 до 60 |
Брадикардия | От 35 до 50 |
Периорбитальный отек | От 25 до 40 |
Небная энантема | От 25 до 35 |
Болезненность печени и селезенки | 15–30 |
Гепатомегалия | От 15 до 25 |
Ринит | От 10 до 25 |
Желтуха | От 5 до 10 |
Кожная сыпь | От 3 до 6 |
Пневмонит | <3 |
Как лечить инфекционный мононуклеоз
Больных лёгкими и средне-тяжёлыми формами инфекционного мононуклеоза можно лечить на дому. Необходимость постельного режима определяется выраженностью интоксикации. В случаях заболевания с проявлениями гепатита рекомендуют диету (стол №5). Специфическая терапия не разработана. Проводят противовирусное лечение, дезинтоксикационную терапию, десенсибилизирующее, симптоматическое и общеукрепляющее лечение, полоскания ротоглотки растворами антисептиков. Антибиотики при отсутствии бактериальных осложнений не назначают. При наличие бактериальных осложнений антибактериальные препараты пенициллинового ряда строго противопоказаны (вызывают сыпь). При гипертоксическом течении заболевания, а также при угрозе асфиксии, обусловленной отёком глотки и выраженным увеличением миндалин, назначают короткий курс лечения глюкокортикостероидами (преднизолон внутрь в суточной дозе 1-1,5 мг/кг в течение 3-4 дней).
К каким докторам следует обращаться если у Вас Инфекционный мононуклеоз у детей:
Педиатр
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Инфекционного мононуклеоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение Инфекционного мононуклеоза у детей:
Меры специфического лечения не разработаны. Применяется симптоматическая и патогенетическая терапия. Больным нужно принимать жаропонижающие средства, например, на основе парацетамола. Также прописывают десенсибилизирующие средства; для купированная местного процесса применяют антисептики. Также детям дают витамины. При функциональных изменениях печени рекомендован прием желчегонных препаратов.
Если есть выраженные наложения в ротоглотке или осложнения, необходима антибактериальная терапия. При инфекционном мононуклеозе противопоказан ампициллин, т. к. приводит к аллергиям.
Зафиксированы случаи положительного влияния арбидола, анаферона детского, метронидазола. Кортикостероиды прописывают только в тяжелых случаях болезни. Рекомендован короткий курс, до 5-7 суток.
Осложнения инфекционного мононуклеоза
Большинство людей с инфекционным мононуклеозом выздоравливают в течение 2-3 недель и не испытывают каких-либо дальнейших проблем со здоровьем. Тем не менее, в некоторых случаях могут развиться осложнения. Некоторые из основных осложнений при мононуклеозе описаны ниже.
Продолжительная усталость наблюдается более чем в 10% случаев мононуклеоза. Упадок сил может длиться более 6 месяцев после заражения. Некоторые специалисты считают, что это может быть формой синдрома хронической усталости. Это плохо изученное заболевание, вызывающее постоянную усталость и ряд других симптомов, таких как головная боль и боль в суставах.
Сокращение количества клеток крови. В редких случаях мононуклеоз может привести изменениям в крови, а именно к сокращению количества:
- эритроцитов — красных кровяных телец (анемия) — может вызвать усталость и одышку;
- нейтрофилов — белых кровяных телец (нейтропения) — может повысить риск вторичного заражения;
- тромбоцитов — из-за этого легче появляются синяки и дольше не останавливается кровотечение.
В большинстве случаев нарушения формулы крови носят временный характер и проходит в течение нескольких месяцев, не вызывая серьезных симптомов.
Разрыв селезенки — редкое и опасное осложнение мононуклеоза. Риск разрыва селезенки очень мал, это случается лишь в 1 случае мононуклеоза из 500–1000, но разрыв селезенки может приводить к смерти в результате сильного внутреннего кровотечения. Основной симптом разрыва селезенки — острая боль в животе слева. В этом случае нужно вызвать скорую помощь, позвонив со стационарного телефона по номеру 03, с мобильного 911 или 112. В некоторых случаях может потребоваться экстренная операция по удалению увеличенной или разорванной селезенки (спленэктомия).
Разрыв селезенки, как правило, происходит при повреждении, вызванном интенсивной физической активностью, например, занятиями контактными видами спорта. Поэтому необходимо воздерживаться от такой активности не менее месяца после проявления симптомов инфекционного мононуклеоза. Будьте особенно осторожны в течение второй и третьей недели болезни, так как в этот период селезенка наиболее уязвима.
Примерно у половины людей с мононуклеозом увеличивается селезенка. Само по себе это не представляет угрозы здоровью.
Неврологические осложнения. Менее чем в 1% случаев вирус Эпштейна — Барр может поразить нервную систему и спровоцировать развитие ряда неврологических заболеваний:
- Синдром Гийена-Барре — повреждение периферических нервов, что вызывает онемение и слабость в конечностях, вялый паралич.
- Паралич лицевого нерва (паралич Белла) — временный паралич одной половины лица.
- Вирусный менингит — инфекционное заболевание, поражающее защитную оболочку головного и спинного мозга. Вирусный менингит обычно протекает легче, чем бактериальный менингит, который может привести к смерти.
- Энцефалит — инфекционное заболевание головного мозга.
Эти осложнения зачастую требуют специального лечения, но более чем в 80% случаев люди полностью выздоравливают.
Вторичная инфекция. Вторичное бактериальное заражение обычно возникает у людей со слабым иммунитетом, например, у больных СПИДом или людей, проходящих химиотерапию. У них мононуклеоз настолько ослабляет организм, что он становится уязвим для бактерий. При инфекционном мононуклеозе могут возникнуть такие тяжелые вторичные инфекционные заболевания как пневмония (инфекционное заболевание легких) и перикардит (инфекционное заболевание сердечной сумки).
Почему инфекционный мононуклеоз раньше называли болезнью Филатова?
Более 130 лет назад объединить симптомы воспаления лимфоидных органов в одно заболевание «идиопатическое воспаление шейных желез» догадался детский врач Филатов, а через 4 года после него это же сочетание симптомов немец Пфайффер назвал «железистой лихорадкой».
Ещё через четверть века обнаружилось совершенно «новое» заболевание инфекционный мононуклеоз, чуть позже его первооткрыватели разобрались, что он был уже описан под другими именами. В СССР инфекцию предпочитали называть болезнью Филатова, подчеркивая приоритет, но после присоединились к международной номенклатуре.
Что происходит во время инфекционного мононуклеоза?
Проникновение вируса в верхние отделы дыхательных путей приводит к поражению эпителия и лимфоидной ткани рото- и носоглотки. Отмечают отёк слизистой оболочки, увеличение миндалин и регионарных лимфатических узлов. Вирус распространяется по всему организму, происходит гиперплазия(увеличение) лимфоидной и ретикулярной тканей, в связи с чем в периферической крови появляются атипичные клетки (мононуклеары). Развиваются лимфаденопатия (увеличение миндалин, аденоидов, печени, селезенки, лимфатических узлов). Иммунные клетки(Т-лимфоциты) уничтожают вирусные клетки.
Однако вирус остаётся в организме и может персистировать в нём в течение всей последующей жизни, обусловливая хроническое течение заболевания с реактивацией инфекции при снижении иммунитета.
Выраженность иммунологических реакций при инфекционном мононуклеозе позволяет считать его болезнью иммунной системы, поэтому его относят к группе заболеваний СПИД-ассоциированного комплекса.
Ответы на вопросы про инфекционный мононуклеоз
03.07.201917:55
1. Все дети болеют мононуклеозом?Не все. Болезнь после заражения может протекать вовсе бессимптомно или только с одним симптомом из триады. Отчего это зависит наука не объясняет, равно как не существует никаких мер профилактики. 2. Как можно НЕ заразиться?Никак! Если в близком окружении ребёнка есть носитель ВЭБ, то заразит обязательно. Вирус передаётся со слюной через посуду, соски и прочие общие предметы. 3. Какие основные проявления?Ведущие признаки1. воспаление горла-фарингит или фаринготонзиллит-часто с налетами на миндалинах, что путает с ангиной и подвергается лечению антибиотиком 2. увеличение миндалин и лимфоузлов -характерным является острое увеличение аденоидов, что приводит к заложенности носа без соплей, гнусавости и храпу-шейные лимфоузлы становятся видимыми -миндалины в горле могут распухать так, что соприкасаются друг с другом 3. лихорадка–характерных особенностей нет–не нарушает поведение и самочувствие в нормальных условиях –сильно мешает, если жарко, душно и мало питья–может быть дольше обычных трех суток (до семи дней) Возможные признаки-увеличение печени -увеличение селезенки -сыпь на коже –5-10% случаев и 80-90% при лечении антибиотиком -слабость -утомлямость -усталость (может длиться до 6 месяцев) 4. Чем помочь при повышенной температуре?Да всем тем же:-питье каждый час-кондиционер-прохладный воздух-обтирания мокрым-“Нурофен для детей” в дозе на вес ребенка не чаще 1 раза в 8 часов-препарат парацетамола на вес ребенка не чаще 1 раза в 6 часов5. Чем помочь при боли в горле?-холодная еда-холодные напитки-мороженое-холодный арбуз (оно же и питье)-“Нурофен для детей” в озвученном выше режиме-спреи, таблетки и пастилки по назначению врача 6. Нужны ли анализы?В случае типичной картины нет. При сомнении в тонзиллите – мазок на стрептококк. При сомнении в диагнозе – мазок на ВЭБ с миндалин горла и кровь на ВЭБ в первые дни болезни, но это не исключает носительство. На второй неделе болезни показателен общий анализ крови – появляются атипичные мононуклеары более 10% Так же на второй неделе появляются антитела класса М (Ig M) к капсидному антигену ВЭБ7. Нужны ли противовирусные? Нет. И нет. Тоже нет. И вот эти тоже не нужны.Фуфлофероны и фуфлозины не влияют ни на течение болезни, ни на прогноз. 8. Сколько придется болеть?Не менее 7-10 дней. Увеличение селезенки может сохраняться до 3 недель. Заложенность носа и увеличенные лимфоузлы могут сохраняться более длительно. 9. Чем грозит болезнь?Выздоровлением)))Если появились симптомы, кроме перечисленных трех ведущих-обращение к врачу в течение 12 часов должно быть.Если три ведущих симптома сохраняются без улучшения на 4 день болезни-к врачу в течение 24 часов.Утомлямость и слабость могут сохраняться до 6 месяцев.Столько сохраняется подверженность более частым ОРЗ, чем до болезни. 10. Можно ли вести обычный образ жизни?Да, после улучшения состояния и если самочувствие и поведение ребенка не нарушается.И гулять.И купаться.И загорать. Да-да, можно) И общаться со всеми, кому не страшно (нужно учитывать риск заражения других детей), ибо ребёнок заразен не менее недели от первых симптомов.И это тоже можно)При значительном увеличении селезенки рекомендуют исключить спорт (не физкультуру) на три недели.
Просмотров:5364
Лечение инфекционного мононуклеоза у взрослых
Больных инфекционным мононуклеозом лечат амбулаторно, госпитализируют только при тяжелом варианте и высокой вероятности развития осложнений.
Поскольку специфических препаратов, убивающих вирус Эпштейна-Барр, не существует, симптоматическая терапия решает несколько задач:
- Уменьшение клинических проявлений.
- Профилактика осложнений.
- Предупреждение рецидива и перехода в хроническую форму.
Выбор терапевтической стратегии зависит от клинических проявлений, интенсивности симптоматики, тяжести заболевания и осложнений. При тяжелом течении применяют ацикловир, а антибиотики подключают к терапии при угрозе бактериальной суперинфекции или формировании осложнений.
Кроме лекарственных средств используется физиотерапия, она же включается в реабилитацию, которую начинают в разгар инфекции.
Комплексная терапия позволяет не только улучшить качество жизни, но и сократить время восстановления, при этом необходима абсолютная адекватность нагрузок адаптационным и резервным возможностям пациента.
Это осуществимо только при дифференцированном подходе и участии нескольких специалистов, что реализуется командой клиники инфекционных заболеваний “Медицина 24/7”. Если заболели Вы или Ваш близкий, обратитесь в нашу клинику по телефону +7 (495) 230-00-01.
Чем опасна хроническая форма инфекционного мононуклеоза?
Эпштейна-Барра – причина развития каждой сотой злокачественной лимфомы, потому что живущие внутри В-лимфоцитов два его штамма перепрограммируют клетки крови на злокачественную трансформацию. Как все его герпетические собратья, вирус пожизненно обитает в человеке, он настраивает В-лимфоциты крови на неконтролируемое размножение, выключая программу естественной смерти клетки после завершения нормального жизненного цикла. При снижении иммунитета, реализуемого уже Т-лимфоцитами, в чём Эпштейна-Барра тоже участвует, препятствия для ракового перерождения устраняются.
Острый инфекционный мононуклеоз у большинства проходит. Чтобы болезнь не стала хронической, необходима помощь высококвалифицированного и владеющего клинической проблемой инфекциониста. В клинике Медицина 24/7 есть необходимое оборудование и, главное, заинтересованные в выздоровлении пациентов врачи всех специальностей. Получите консультацию врача московской клиники инфекционных заболеваний, запишитесь на приём по телефону +7 (495) 230-00-01
Инфекционный мононуклеоз имеет яркую и специфичную картину, но под него способны маскироваться ВИЧ, токсоплазмоз и цитомегаловирусная инфекция, поэтому лабораторная диагностика обязательна. По выявлению антител к вирусу Эпштейн-Барр отслеживают течение острого процесса, выявляют хроническое заболевание и скрытную инфекцию.
Почему развиваются рецидивы инфекционного мононуклеоза?
Внутриклеточное обитание патогенной частицы защищает её от воздействия иммунитета, что становится причиной формирования хронической инфекция с постоянным носительством. Заселенных частицами В-лимфоцитов немного, но при малейшем угнетении иммунитета, они тут же начинают размножаться. Причиной рецидива заболевания является деление вирусной ДНК с образованием новых цепочек и последующим формированием новых вирусных частиц, что приводит к гибели клетки-хозяина. И дальше весь процесс идет по новому кругу.
Только квалифицированный врач-инфекционист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в клинике “Медицина 24/7”.
Какие болезни переносят голуби опасные для человека
Большую часть заболеваний, которые переносят голуби, вызывают бактерии. Возбудители патологий очень специфичны. Они могут передаться от птицы только одному человеку. Он уже не может заразить другого. Исключением является только заболевание под названием орнитоз. Оно передается от больного человека здоровому.
Раненные голуби, переносчики болезней, могут быть принесены людьми домой. При заражении орнитозом у человека начинается сильный кашель, который часто путают с простудой. У птицы болезнь протекает скрытно, а активно проявляется только у человека.
Голуби – переносчики болезней для человека, таких как:
- сальмонеллез;
- орнитоз;
- листериоз;
- токсоплазмоз;
- болезнь Ньюкасла.
У многих людей вызывают аллергическую реакцию перья и чешуйки с них. Но они не настолько опасны, как остальные болезни.
 Нужно избегать контакта с вялой птицей
Нужно избегать контакта с вялой птицей
Способы диагностирования, основные симптомы
Зная, чем можно заразиться от голубей человеку, какими симптомами проявляются заболевания, можно своевременно обратиться к врачу.
Орнитоз
Это заболевание, которое распространяется воздушно-капельным путем. У голубей патология поражает легкие, печень и центральную нервную систему. Часто симптомы заражения у человека путают с гриппом. Появляется озноб, повышенная усталость, боль в мышцах, сухой кашель, боль в области грудной клетки.
Важно! Болезнь очень опасна! Без лечения она приводит к летальному исходу
Сальмонеллёз
Уличные голуби способны разносить такую тяжелую заразу, как сальмонеллез. Бактерии разводятся в птичьем помете. Первые симптомы начинают проявляться уже через 12 часов с момента контакта с пометом. У человека начинаются:
- боль в животе;
- сильная диарея;
- рвота.
Заболевание доставляет большой дискомфорт, но серьезных последствий для здоровья не несет. Человеку грозит только обезвоживание. В особую группу риска попадают дети и пожилые люди.
Кампилобактериоз
Заболевание, которые вызывают бактерии, живущие в пищеварительном тракте домашних животных и птиц. Заразиться им можно не только от голубей, но и от собак, кошек, крупного рогатого скота. Наиболее часто заболевают жители городов. Бактерии передаются через плохо прожаренное мясо или прямой контакт с инфицированным животным или птицей.
Инкубационный период может длиться до двух недель. В этот период у человека возникают:
- лихорадка;
- общая слабость;
- болевые ощущения в области желудка;
- тошнота, рвота;
- диарея с примесью крови.
Максимум через шесть дней все проявления исчезают сами. Если симптомы наблюдаются более длительный период, назначается специальное лечение.
 Симптомы заражения часто путают с простудой
Симптомы заражения часто путают с простудой
Листериоз
Одним из заболеваний, которыми человек может заразиться от голубей, является листериоз. Это бактериальная инфекция, которая чаще всего поражает людей с ослабленным иммунитетом. Патология сопровождается:
- сильной болью в суставах и мышцах;
- высокой температурой;
- рвотой;
- расстройством кишечника;
- потерей сознания.
Важно! Если не обнаружить листериоз своевременно, он может перерасти в сепсис и менингит
Болезнь Ньюкасла
Это одна из самых часто встречающихся болезней, какими может заразить голубь человека. Инфицирование происходит через контакт с зараженной птицей. Инкубационный период длится до шести дней. У человека заболевание проявляется:
- зудом в глазах;
- повышением температуры;
- затруднением дыхания;
- насморком;
- хрипами.
Больному нужно давать как можно больше теплого питья с медом. Если заразился ребенок, необходимо срочно показать его врачу.
Токсоплазмоз
Возможное заражение токсоплазмозом – еще одно подтверждение, показывающее, чем опасны голуби. Наибольший вред заболевание приносит беременным женщинам, так как негативно влияет на состояние плода и может спровоцировать выкидыш. При заражении человек испытывает:
- повышение температуры;
- увеличение лимфатических узлов;
- боли в суставах.
По проявлениям токсоплазмоз схож с симптомами гриппа.
Псевдотуберкулёз
Среди факторов, чем опасны голуби для человека, находится заболевание псевдотуберкулезом. Это тяжелая патология, проявляющаяся поносом, тошнотой, сыпью, болями в суставах. Основное лечение направлено на предотвращение обезвоживания. В тяжелых случаях назначают антибиотики.
Туляремия
Голуби – разносчики инфекций, среди которых числится острое заболевание тулерямия. Оно проявляется в разных формах. Некоторые из них очень быстро развиваются и приводят к летальному исходу. Заболевание проявляется в виде язв на теле, затем повышается температура, появляется озноб, головная и мышечная боль.
Важно! Если заболевание не обнаружить сразу, оно дает много осложнений
С каких симптомов начинается инфекционный мононуклеоз?
Инкубационный период от внедрения вируса Эпштейна-Барра до развития болезни составляет месяц-полтора, во время него никаких проявлений инфекции нет.
Инкубация завершается с началом продромального периода, когда пациент ощущает проявления вирусной интоксикации: слабость и быструю утомляемость, боли в мышцах. На этом этапе нет характерных признаков, все проявления присущи любой вирусной инфекции. Так продолжается одну-две недели.
Первые признаки инфекционного мононуклеоза возникают остро с повышением температуры, боли в горле и увеличения лимфатических узлов. Все проявления появляются постепенно в течение недели, удерживаются в общей сложности от двух недель до месяца и регрессируют. Недомогание после ухода всех проявлений инфекции может сохраняться несколько месяцев.
При возникновении заболевания необходимо сразу обратиться к доктору-инфекционисту, который ведёт приём без выходных и праздников в клинике “Медицина 24/7”. Раннее начало терапии позволит избежать непоправимых последствий.
Как ещё диагностируют инфекционный мононуклеоз?
При внедрении болезнетворного агента в лимфоцит, он начинает производить множество неспецифичных антител, синтезируя всё, что умеет, в том числе ревматоидный фактор и холодовой иммуноглобулин. Эти продукты, называемые гетерофильные антитела Пауля-Буннеля тоже участвуют в диагностике, полностью исчезнут они через полгода или раньше.
При повышении их уровня до 1: 224 инфекционный мононуклеоз у половины пациентов подтверждается в первые две недели болезни, к концу месяца они выявляются почти у всех. Если при первом обследовании их не нашли, то исследование повторяют через неделю.
Специалисты “Медицина 24/7” проведут обследование, в кратчайший срок выявят основную причину патологии и поставят правильный диагноз.
Лечение инфекционного мононуклеоза
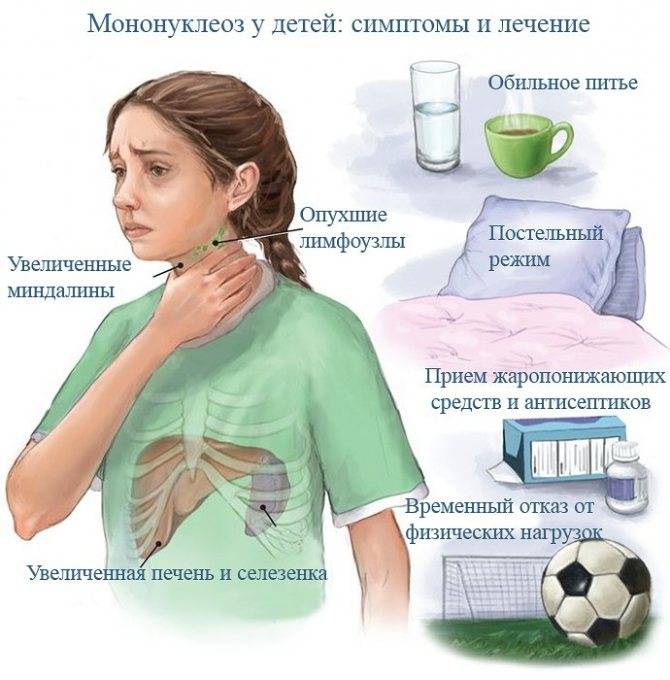
Специфического лечения инфекционного мононуклеоза не существует. Признаки инфекции обычно стихают в течение нескольких дней. С помощью лечебного режима и симптоматических средств можно облегчить течение мононуклеоза и ускорить выздоровление.
Для предотвращения обезвоживания старайтесь пить больше жидкости (лучше воду или фруктовые соки без сахара). Не употребляйте алкоголь, так как это может навредить печени, которая и так ослаблена болезнью.
Чтобы снять боль, общую ломоту и сбить температуру можно воспользоваться нестероидными противовоспалительными средствами, которые продаются без рецепта, например, ибупрофен, парацетамол и др. Детям до 16 лет не следует давать аспирин, так как есть риск развития у них редкого, но тяжелого заболевания под названием синдром Рейе. Регулярно полощите рот теплой подсоленной водой, это поможет облегчить боль в горле.
При мононуклеозе необходимо больше отдыхать, однако строгий постельный режим не рекомендуется. Длительное малоподвижное пребывание в кровати может усугубить и продлить слабость и чувство утомления. Постепенно увеличивайте уровень активности по мере возвращения сил, но не делайте ничего, что дается вам с трудом.
В течение месяца с начала заболевания воздерживайтесь от контактных видов спорта и любых занятий, во время которых вы можете упасть, так как мононуклеоз нередко сопровождается увеличением селезенки и резкий удар или падение могут спровоцировать ее разрыв.
Карантинных мер при мононуклеозе не принимают, так как большинство людей имеют иммунитет к вирусу Эпштейна — Барр. Поэтому вы можете вернуться на работу, в институт или школу, как только будете себя достаточно хорошо чувствовать
Риск распространения инфекции невелик, если во время болезни вы будете следовать простым правилам предосторожности, например, никого не целовать и не пользоваться общими столовыми приборами. Кроме того, необходимо тщательно мыть посуду и другие личные принадлежности, которые могут содержать частички слюны
Антибиотики и стероиды в лечении мононуклеоза
Антибиотики не помогают при мононуклеозе, так как они не лечат инфекционные заболевания, вызванные вирусами. Однако врач может назначить антибиотик в случае, если заметит признаки бактериальных осложнений, например, гнойной ангины или пневмонии (воспаления легких).
При тяжелом течении инфекционного мононуклеоза в лечении используются короткие курсы кортикостероидов. Например, если:
- очень сильно увеличились небные миндалины, что мешает дыханию;
- развилась тяжелая анемия (нехватка красных кровяных телец, переносящих кислород);
- появились признаки перикардита — воспаления сердечной сумки;
- наблюдаются нарушения работы головного мозга или нервов, например, энцефалит.
В тяжелых случаях мононуклеоза рекомендуется стационарное лечение, то есть госпитализация в больницу. Показаниями к госпитализации может быть:
- свистящее дыхание (стридор) или трудности при дыхании;
- нарушение проглатывания жидкостей;
- сильная боль в животе.
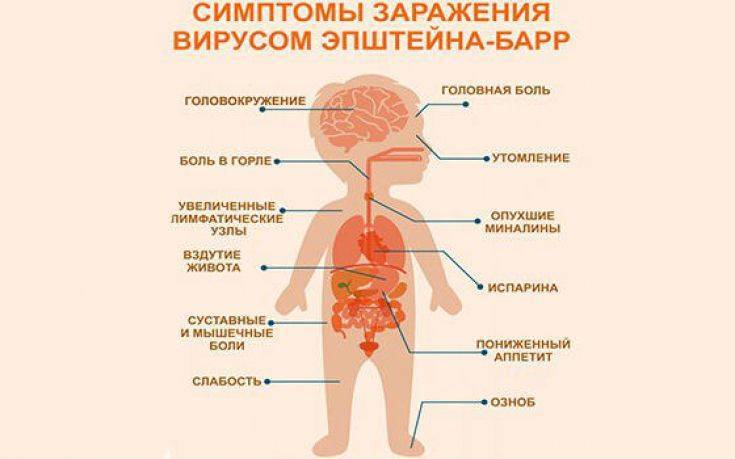
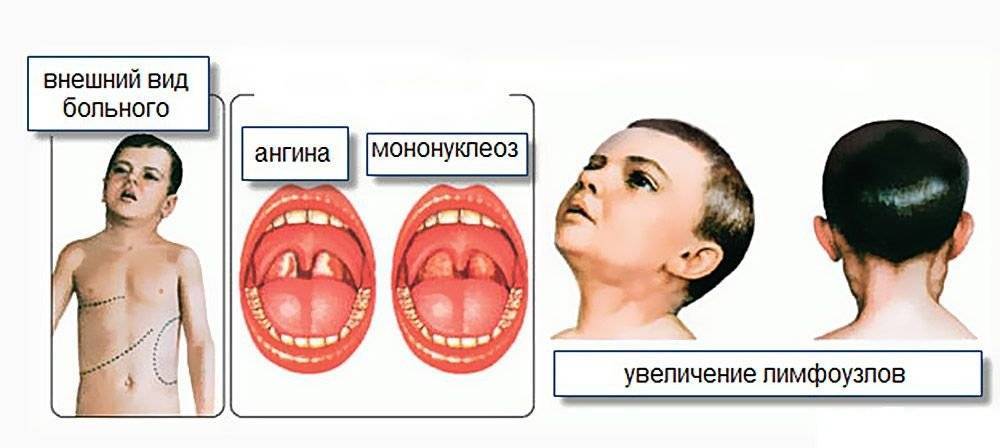
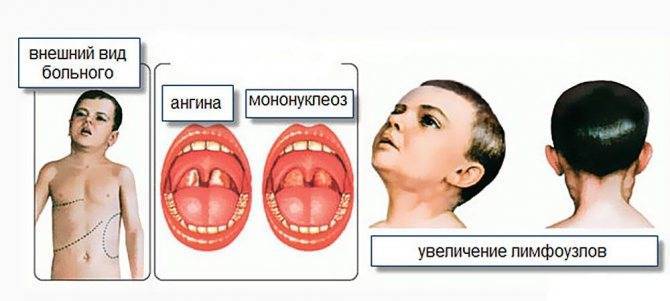
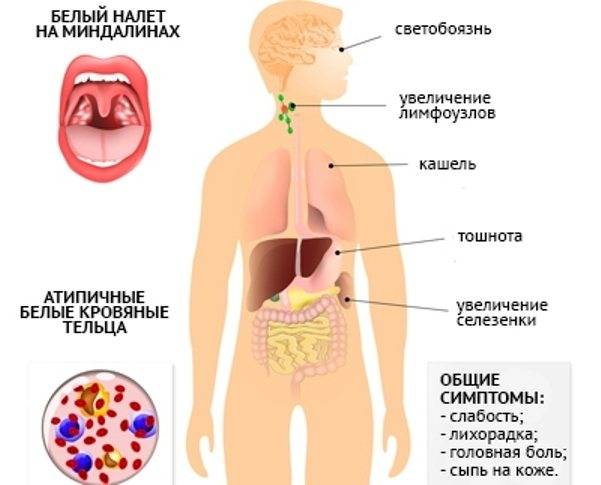
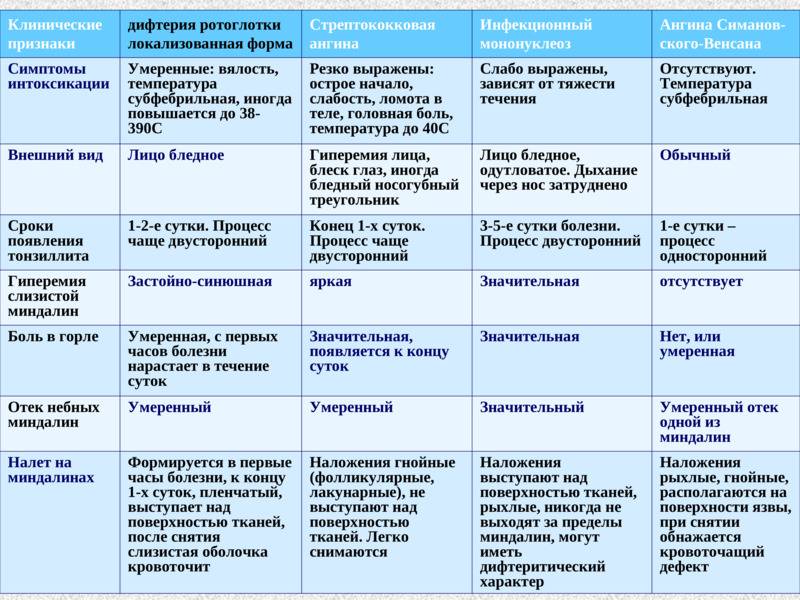
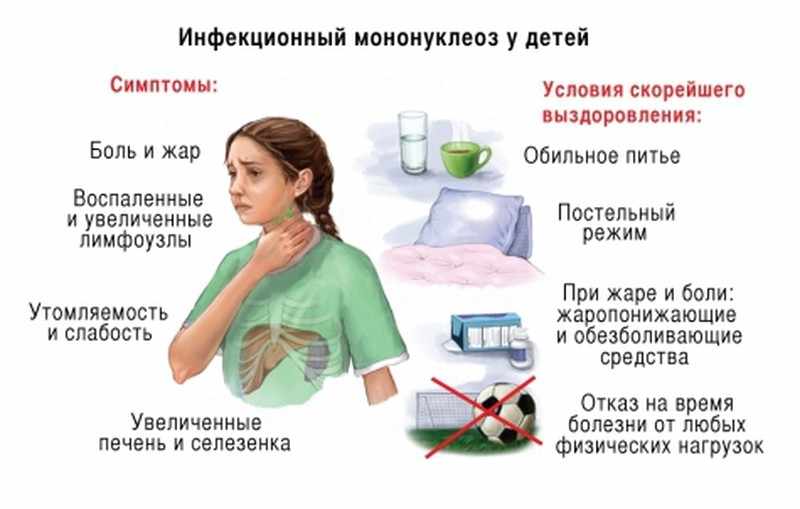
Симптомы инфекционного мононуклеоза у детей
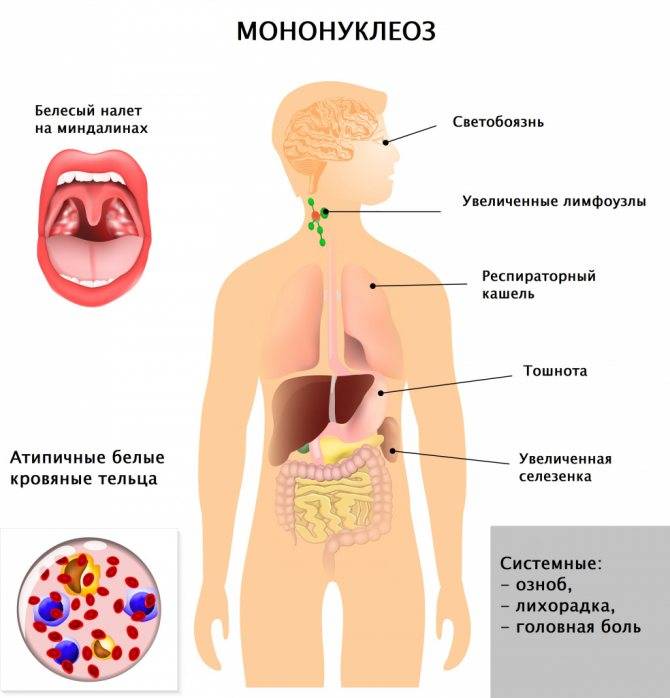
Заболевание в большинстве случаев начинается остро, с подъёма температуры тела, заложенности носа, боли в горле, припухания шейных лимфатических узлов, увеличения печени и селезёнки, в крови появляются атипичные мононуклеары.
Полиаденопатия – важнейший симптом инфекционного мононуклеоза, результат гиперплазии лимфоидной ткани в ответ на генерализацию вируса.
Очень часто (до 85%) при инфекционном мононуклеозе на нёбных и носоглоточной миндалинах появляются различные наложения в виде островков и полосок; они сплошь покрывают нёбные миндалины. Наложения беловато-желтоватого или грязно-серого цвета, рыхлые, бугристые, шероховатые, легко снимаются, ткань миндалины после снятия налёта обычно не кровоточит.
В крови отмечают умеренный лейкоцитоз (до 15-30 • 109/л), количество одноядерных элементов крови увеличено, СОЭ умеренно повышена (до 20-30 мм/ч).
Какие «диагностические вещества» вырабатывает вирус инфекционного мононуклеоза?
После внедрения вирусная частица производит вещество, необходимое ей для размножения – ранний антиген (EA), к которому в организме человека генерируются антитела в виде иммуноглобулинов М (IgМ) и G (IgG).
Дальше вирус начинает выработку уникальных антигенов из кусочков своего генома. На них в больном теле начинается выработка специальных антител, которые выявляют при лабораторной диагностике и по их уровню отслеживают течение заболевания. Это антитела к вирусной капсуле VCA, его мембране MА, ядру EBNA.
Если антитела к VCA отсутствуют, а клинические проявления полностью соответствуют мононуклеозу, то инфекция вызвана токсоплазмой или цитомегаловирусом. Все сомнения перепроверяются через неделю, если они не рассеиваются, то считают, что реакция отрицательна.
Специалисты центра инфекций “Медицина 24/7” всегда учитывают не только индивидуальные особенности заболевания, но возможности и интересы каждого пациента, чтобы диагностика и лечение были максимально комфортными.
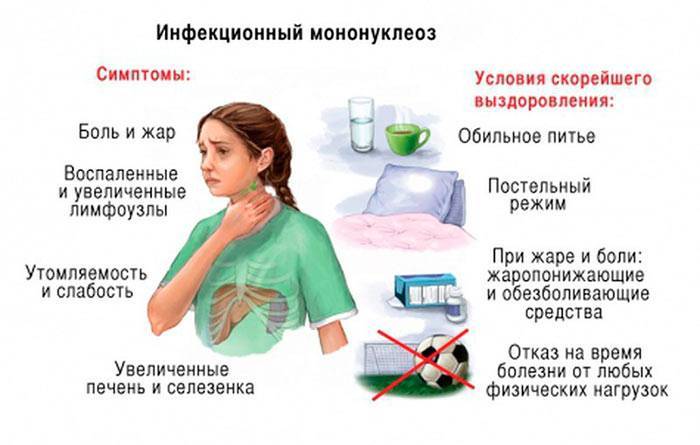
Симптомы и признаки мононуклеоза у взрослых, у ребенка
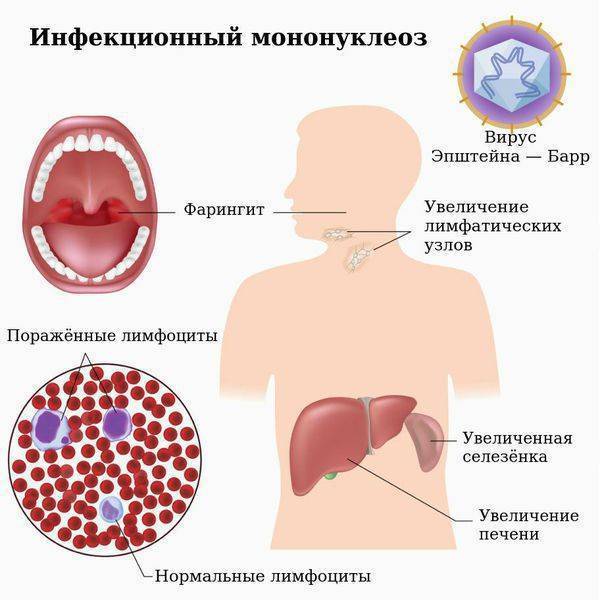
Начало заболевания обычно острое с повышением температуры тела до высоких цифр (39-40 ?С), которая не проходит в течение 1-2 недель. Наблюдается небольшое или значительное (от горошины до ореха или даже до размеров куриного яйца) увеличение всех групп лимфоузлов с преобладанием заднешейных, являющееся иногда первым признаком болезни. Типично покраснение слизистой зева, затруднение носового дыхания. Ангина может развиваться с первых дней болезни или через 3-4 дня. У всех пациентов с мононуклеозом наблюдается увеличение печени и селезенки, причем увеличение селезенки часто даже более выражено. С первых дней заболевания в крови появляются особые клетки: атипичные мононуклеары, из-за чего ранее ИМ даже путали с гематологическими болезнями типа лейкоза. Возможно развитие специфического вирусного гепатита, признаки которого выражены незначительно и обычно исчезают в течение острого периода заболевания (1-2 недели).
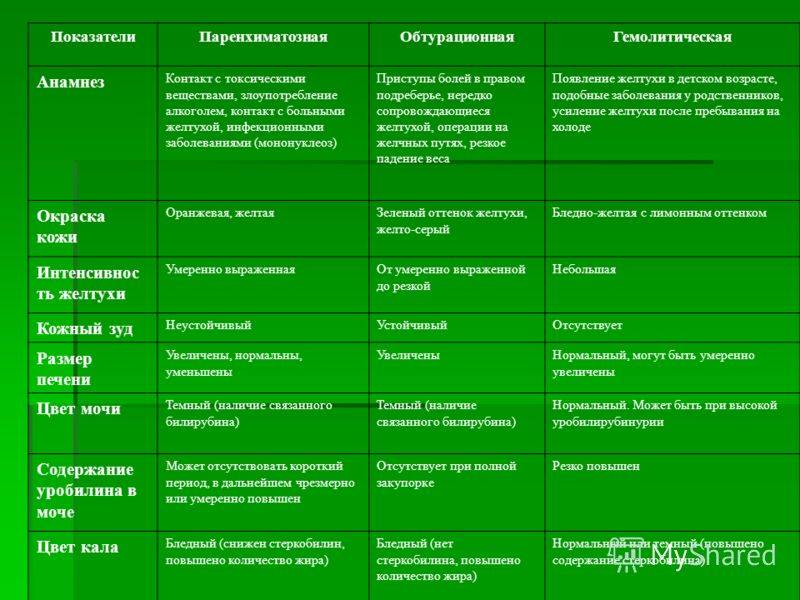
Анализ крови при мононуклеозе
Лабораторным подтверждением диагноза ИМ являются: обнаружение в крови атипичных мононуклеаров (более 10%), антител IgM к вирусу Эпштейна-Барр, вирусной ДНК в крови и слюне методом ПЦР. Сегодня существует тотальная гипердиагностика ИМ, когда диагноз устанавливают больным с высокой лихорадкой без классической клинической картины ИМ (отсутствует ангина, локально увеличены только шейные группы лимфоузлов, нормальные размеры селезенки). Поэтому отсутствие атипичных мононуклеаров или их небольшое количество, а также выявление ядерных антител IgG (EBNA) в первые 2 месяца после начала заболевания практически полностью исключают диагноз ИМ.
Лечение мононуклеоза
Заболевание ИМ носит спорадический характер: больших или даже локальных вспышек заболевания, которые описывали в прошлом веке, сегодня практически не наблюдают. С учетом повсеместного распространения этого вируса и существования большого количества бессимптомных вирусовыделителей, заболевший ИМ для окружающих угрозы не представляет. Поэтому больного ИМ не изолируют, никаких эпидемиологических ограничений не применяют, дезинфекцию не проводят и карантин на окружающих не накладывают. Лечение проводят в домашних условиях. Госпитализация возможна при тяжелых и среднетяжелых формах заболевания, при наличии осложнений, а также при заболевании у детей раннего возраста. Диета молочно-растительная, обильное питье. Рекомендуется тщательно соблюдать гигиену полости рта: полоскать рот после каждого приема пищи, чаще чистить зубы. Применение антибиотиков возможно только при развитии тяжелой формы гнойной ангины. При высокой температуре применяют жаропонижающие средства, при затруднении носового дыхания — сосудосуживающие капли в нос. О выздоровлении свидетельствует нормализация температуры, исчезновение воспалительного процесса в носоглотке, сокращение лимфатических узлов, печени, селезенки до нормальных размеров, что наступает не ранее чем через 3-4 недели от начала заболевания. Врачебное наблюдение за детьми, перенесшими ИМ, проводят в течение полугода. Ребенка осматривает врач через 1, 3 и 6 месяцев после выздоровления, делают контрольные общие анализы крови и мочи, проводят биохимическое обследование (печеночные пробы). В течение полугода не рекомендуют поездки на юг, длительное пребывание на солнце.
Последствия мононуклеоза
После перенесенного ИМ практически в 100% случаев наступает полное клиническое выздоровление. Хронический ИМ, о котором было известно из медицинской литературы прошлого века, сегодня практически не встречается.
Какие симптомы появляются на первой неделе?
Воспаление миндалин развивается в первые дни и держится две недели, может быть разной выраженности – от катаральной до язвенно-некротической ангины. Характерный симптом – значительное увеличение миндалин, ярко-красная слизистая мягкого неба с язычком, на задней стенке глотки видны просовидные увеличенные фолликулы.
Второй характерный симптом – симметрично увеличиваются лимфоузлы на шее и затылке, но у ослабленных взрослых при инфекционном мононуклеозе могут увеличиться все периферические, при тяжелом течении – и внутренние лимфоузлы. Они плотные и болезненны при ощупывании.
У каждого десятого в конце первой недели возникает сыпь, признак этот не имеет каких-то особых отличий, высыпания могут держаться около недели, отцвести и отшелушиться. В половине случаев прослеживается связь возникновения кожных симптомов при инфекционном мононуклеозе с лечением некоторыми антибиотиками.
Только квалифицированный специалист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в диагностическом медицинском центре “Медицина 24/7”.