Причина гепатита В у детей
Основной источник заражения, то есть причина гепатита В у детей – это непосредственный контакт с больным человеком, чаще всего с инфицированной матерью. Как известно, большинство случаев проникновения вируса в организм ребенка связаны с вертикальным путем передачи, чаще всего внутриутробно и во время родов. Случается, что беременная женщина является скрытым носителем гепатита В и не проходит должного гинекологического обследования при постановке на учет, также диагностированный и не иммунизированный своевременно гепатит во время беременности может стать серьезной угрозой в смысле инфицирования плода. Все остальные причины можно условно разделить на такие:
- Парентеральный, инструментальный – инъекции, переливание крови, стоматологические процедуры.
- Парентеральный, гематогенный (контакт с зараженной кровью) – непосредственное проникновение зараженной крови в кровоток здорового ребенка путем переливания (гемотрансфузии).
- Бытовой путь, который является редкой причиной, так как гепатит В не передается воздушно-капельным путем. Но если слизистые или кожа малыша повреждены, есть тесный контакт с больным человеком или предметами быта, которыми он пользуется, то возможность заражения сохраняется.
Грудное молоко, вопреки бытующему мнению, это не причина гепатита В у детей. Инфицированная HBV кормящая мама не представляет угрозы для своего малыша, поскольку вирус не способен передаваться через молоко, тем не менее при кормлении необходимо следить аз состоянием сосков: на них не должно быть ранок, трещин, через которые гепатит может проникнуть в слизистые оболочки рта ребенка.
Если ребенок живет в семье, где есть хронические носители вируса гепатита В, риск заражения значительно повышается, поэтому, кроме того, что каждый член семьи должен иметь индивидуальные личные принадлежности, столовые приборы и соблюдать общие правила безопасности, желательно, чтобы вся семья прошла процедуру вакцинации.
Когда обращаться за помощью
Если ваш ребенок имеет какой-либо из описанных ниже симптомов – обратитесь к вашему врачу в ближайшее время.
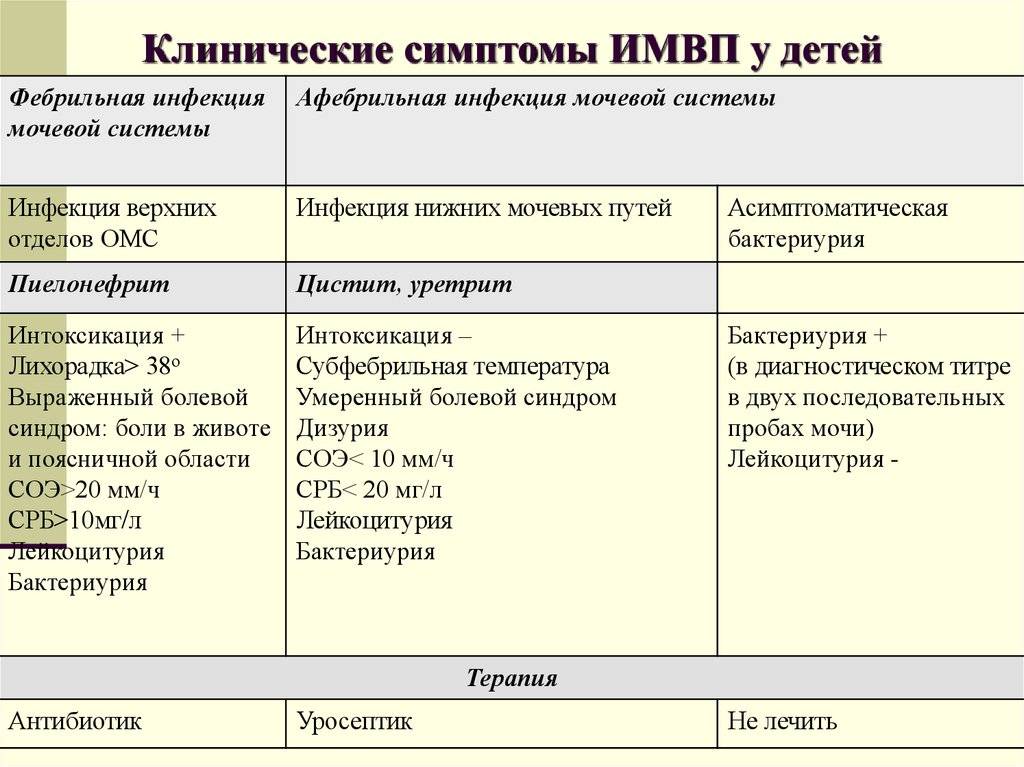
Лихорадка (температура больше 38 ° С), может быть единственным симптомом инфекции мочевыводящих путей у младенцев и маленьких детей. Кроме того, все дети раннего возраста, у которых появилась лихорадка, а в анамнезе отмечены ИМВП, должны быть осмотрены врачом в течение ближайших 24 часов. Боль или жжение при мочеиспускании, частые позывы к мочеиспусканию, боль в животе и пояснице – все это повод для осмотра ребенка специалистом.
Статья составлена по следующим материалам:
UpToDate
patient.co.uk
Обзор
Ночное недержание мочи может причинять беспокойство и расстраивать родителей и детей, но это частое явление, которое обычно со временем проходит.
Научное название ночного недержания мочи — ночной энурез. Он распространен у маленьких детей, но по мере взросления ребенка встречается все реже. По некоторым оценкам непроизвольное мочеиспускание во сне случается регулярно, не менее 2 раз в неделю:
- у 1 из 12 детей в возрасте до 4,5 лет;
- у 1 из 40 детей — в возрасте до 7,5 лет;
- у 1 из 65 детей — в возрасте до 9,5 лет.
Примерно 1 человек из 100 продолжает страдать энурезом, уже будучи взрослым. Энурез чуть более распространен среди мальчиков, чем среди девочек. Как правило, при этом следует обратиться к специалисту, например, урологу (врачу, занимающемуся лечением болезней мочевой системы). Прочитайте подробнее о недержании мочи у взрослых.
Ночное недержание мочи считается проблемой, лишь если оно начинает беспокоить детей или родителей, и редко считается патологией у детей младше пяти лет. Многие родители обращаются за медицинской помощью лишь тогда, когда энурез мешает социальной жизни ребенка (например, его нельзя оставить ночевать у друзей). Детям до пяти лет обычно не рекомендуется лекарственное лечение (хотя бывают исключения, если энурез проявляется в тяжелой форме). Большинство детей хорошо реагируют на лечение, хотя иногда ночное недержание мочи может временно возобновляться.
Выделяют два типа энуреза в зависимости от того, когда он впервые появились симптомы:
Лечение ИМВП
Основа лечения ИМВП – это антибиотики. Выбор антибиотика зависит от возраста ребенка, вида возбудителя, выявленного при посеве мочи и анализа на чувствительность этого возбудителя к антибиотикам. Большинству детей, в возрасте старше 2 месяцев, не требуется никаких уколов – антибиотики прекрасно работают в суспензиях и таблетках.
Если ребенку меньше двух месяцев, или если у ребенка неукротимая рвота, не дающая возможности принимать лекарство через рот – ребенок должен быть госпитализирован в стационар, где желательно установить внутривенный катетер и вводить антибиотик в вену (внутримышечные инъекции – это неоправданная и бесполезная боль, но, к сожалению, именно они – являются самым частым методом введения антибиотика в организм ребенка с ИМВП в нашей стране).
Антибиотики обычно назначают курсом от 5 до 14 дней.
Ответ на лечение. Вашему ребенку должно стать хоть немного легче спустя от 24 до 48 часов, с момента начала приема антибиотиков. Если ребенку не становится лучше или его состояние ухудшается – он должен быть повторно осмотрен врачом. Большинство детей, которые переносят ИМВП, не имеют никаких последствий в будущем. Нет никакой необходимости в повторных анализах мочи в будущем, если у ребенка нет симптомов повторного эпизода ИМВП.
Никакие “почечные чаи” и фитотерапия в целом – неэффективны в лечении ИМВП. Остальная терапия – симптоматическая (жаропонижающие, болеутоляющие и проч).
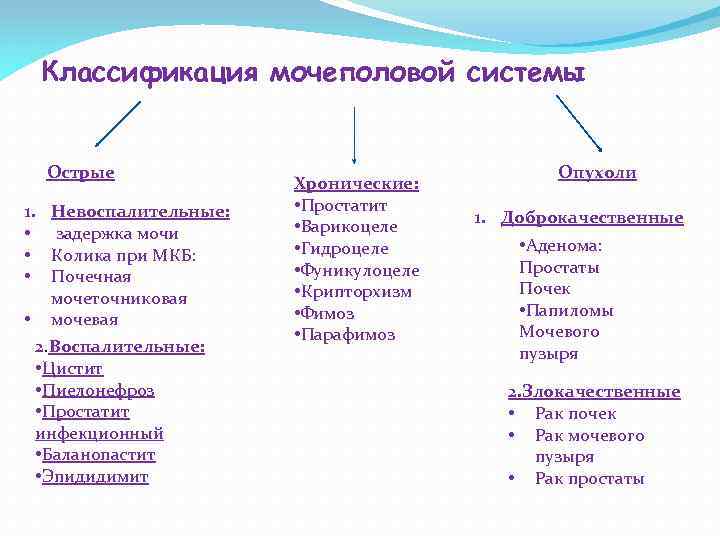
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
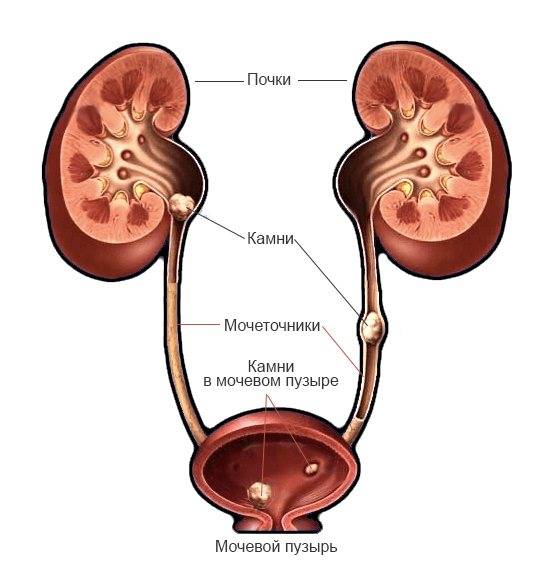
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
Причины
Как указывалось выше, грибки рода Candida являются представителями условно-патогенной микрофлоры человеческого организма. При нормальных условиях их жизнедеятельность не наносит никакого вреда, но при изменении окружающей или внутренней среды они могут начать активно размножаться и запустить ряд патологических процессов. Это приводит к появлению болезни, справиться с которой самостоятельно практически невозможно. Существует несколько возможных причин, из-за которых эти микроорганизмы начинают бесконтрольное деление. Это:
- Падение иммунной защиты (на фоне перенесённых патологий или операций, хронических заболеваний, постоянных стрессов или депрессий, физических или психических нагрузок);
- Длительный приём антибактериальных лекарственных препаратов без врачебного назначения;
- Гормональный дисбаланс (в том числе, во время беременности) или нарушение обмена веществ;
- Недостаточное или неправильное питание;
- Наличие вредных привычек (злоупотребление алкогольными напитками, курение, наркомания);
- Использование антимикробных гигиенических средств, способствующих уничтожению нормальной микрофлоры;
- ВИЧ-инфекция;
- Беспорядочные сексуальные связи без барьерной защиты;
- Прием гормональных контрацептивов;
- Эндокринные заболевания в анамнезе (диабет, лишний вес, нарушение работы щитовидки и прочее);
- Жаркие погодные условия;
- Ношение некачественного или плотного нижнего белья.
Лечение Урогенитальных инфекций у девочек:
В первую очередь рекомендуют тщательно соблюдать правила гигиены, давать ребенку меньше сладостей и раздражающих пищевых продуктов, увеличить количество свежих овощей и фруктов. Лечение обычно проводится амбулаторно.
При бактериальных вульвовагинитах проводят терапию основного заболевания, удаляют инородные тела из влагалища. При глистной инвазии показана дегельмитизация. Комплексное лечение включает в себя санацию хронических очагов инфекции, повышение иммунитета и неспецифической резистентности организма.
В качестве местной терапии различают:
- сидячие ванночки с настоем трав (ромашка, календула, шалфей, мята, крапива, зверобой);
- промывание влагалища растворами антисептиков (3% раствор перекиси водорода, 0,5% растворы диоксидина, фурацилина 1:5000, этакридина лактата 1:5000, 3% раствор лизоцима);
- ультрафиолетовое облучение вульвы.
При отсутствии эффекта назначают влагалищные палочки и мази с антибиотиками (полимиксин, неомицин, 5-10% синтомицино-вая эмульсия, левомеколь, левосин и др.), нитрофуранами (фуразо-лидон), эстрогенами (фолликулин 500 ЕД). В последующем для ускорения эпителизации местно используют мази с витаминами А, Е, солкосерил, актовегин и другие репаративные средства.
При онанизме большое значение придается правильному воспитанию, иногда требуется седативная терапия.
В качестве общеукрепляющих средств применяют поливитамины, пивные дрожжи, метилурацил, иммунал, элеутерококк. При выраженном зуде или общей реакции назначают гипосенсибилизирующие антигистаминные препараты (димедрол, тавегил, супрастин, диазолин и др.).
При лечении уреа- и микоплазменного вульвовагинита используют антибиотики, активные в отношении возбудителя – сумамед рулид, макропен. Местно применяют мази с тетрациклином, эритромицином.
Лечение дифтерийного вульвовагинита специфическое и начинается с введения противодифтерийной сыворотки. Назначают симптоматическую терапию, во влагалище вводят средства, способствующие заживлению эрозий и препятствующие рубцовому сужению влагалища.
Лечение трихомониаза, генитального кандидоза, хламидиоза, вирусного поражения влагалища, гонореи, туберкулеза представлено в соответствующих разделах.
К каким докторам следует обращаться если у Вас Урогенитальные инфекции у девочек:
Гинеколог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Урогенитальных инфекций у девочек, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Что провоцирует / Причины Урогенитальных инфекций у девочек:
Причиной вульвовагинита у девочек может быть специфическая (гонококки, туберкулезная микобактерия, дифтерийная палочка) и неспецифическая (условно-патогенные аэробы и анаэробы, хламидии, грибы, вирусы, простейшие и др.) инфекция. Однако вульвовагиниты могут развиваться и после введения инородного тела, при глистной инвазии, онанизме, нарушениях реактивности организма вследствие вторичной инфекции.
Пути передачи специфической инфекции различны. В раннем возрасте преобладает бытовой путь передачи инфекции (через предметы обихода, места общего пользования, при нарушениях правил гигиены). У девочек-подростков, имеющих опыт половой жизни, возможно заражение половым путем.
Трихомонадный вульвовагинит чаще встречается у девочек-подростков, имеющих опыт половой жизни. Возможны семейное инфицирование девочек (если больны родители), а также заражение новорожденных (при прохождении плода через инфицированные родовые пути).
Микотический вульвовагинит может возникать в любом возрасте, чаще в грудном, раннем детском и пубертатном. Наиболее частым возбудителем заболевания являются грибы рода Candida. К заболеванию предрасполагают: иммунодефицит, гиповитаминоз, лечение антибиотиками, эндокринные нарушения.
Вирусный вульвовагинит у девочек встречается редко. Вирусы (вирус герпеса, гриппа, парагриппа, урогенитальный вирус, аденовирус цитомегаловирус, папилломавирус) могут изолированно поражать вульву и влагалище. Заражение происходит от больных. Возможно трансплацентарное инфицирование и инфицирование в родах.
Гонорейный вульвовагинит возникает в возрасте 3-7 лет, когда биологическая защита гениталий снижена. В старшем возрасте заболеваемость гонореей снижается, но возможно заражение половым путем.
Дифтерийное поражение вульвы и влагалища развивается вторично после дифтерии зева и реже бывает первичным.
Наиболее распространенные урологические патологии
Патологии мочеполовой системы диагностируют у каждого третьего ребенка в мире. Детские урологи чаще всего занимаются лечением врожденных патологий мочевыделительной системы и наружных половых органов. Большинство врожденных заболеваний поддается хирургической коррекции, и чем раньше была проведена операция, тем более успешной она будет.
Причиной развития различных осложнений урологических патологий у детей чаще всего является несвоевременное обращение к специалисту, поэтому родители должны внимательно следить за состоянием ребенка и при малейших нарушениях обращаться за квалифицированной помощью.
Неправильная гигиена полового члена мальчика может привести к баланопоститу – воспалению крайней плоти, которая возникает при скоплении под крайней плотью остатков мочи и смегмы. Симптомы болезни – покраснение, припухлость, возможны гнойные выделения из полового члена.
Другой распространенной патологией является водянка яичка или гидроцеле (скопление жидкости в оболочке органа). Она может возникнуть вследствие сдавливания яичек в процессе родов (водянка новорожденных) и пройти самостоятельно в течение месяца. Если этого не происходит, и мошонка продолжает периодически увеличивается в размерах, то необходима хирургическая операция.
Варикоцеле – это варикозное расширение вен яичка и семенного канатика. Возникает данная патология у мальчиков в возрасте 12–14 лет и бывает следствием гормональной перестройки организма.
У здорового доношенного мальчика яички опускаются в мошонку сразу после рождения, если этого не происходит, то речь идет о патологии и довольно распространенном заболевании среди младенцев мужского пола – крипторхизме (неопущении яичек в мошонку). Если спустя первый год жизни яички не опустились в мошонку, их возвращают на место хирургическим путем.
Воспалительное заболевание головки полового члена или баланит возникает при нарушении правил гигиены, ношении тесного и неудобного белья, которое сдавливает и натирает головку полового члена, иногда причиной становится инфекция.
Патологическое сужение крайней плоти, при котором головка полностью не открывается или ее открытие сопровождается сильной болью, называется фимозом. Осложнением заболевания является парафимоз, при котором крайняя плоть ущемляет головку. Заболевание сопровождается режущей болью, посинением и отеком головки. В этом случае показана срочная операция.
Любая урологическая патология при ранней диагностике хорошо поддается лечению и не вызывает серьезных нарушений в состоянии здоровья мальчика. Не менее важна профилактика заболеваний мочеполовой системы – правильная гигиена, регулярная двигательная активность, качественное лечение инфекционных и воспалительных заболеваний, ношение свободной одежды.
С любыми патологиями урологического профиля у детей обращайтесь к специалистам медицинских центров «Гайде». Наши врачи урологи проведут прием максимально тактично и аккуратно, чтобы у ребенка не осталось неприятный впечатлений.
Для качественного обследования детей используется новейшее лабораторное, эндоскопическое, уродинамическое, ультразвуковое, функциональное и рентгеновское оборудование. Специалисты клиники имеют огромный опыт лечения пороков развития и заболеваний мочевыводящей системы, с использованием современных консервативных и хирургических методов. Записаться на консультацию можно по телефонам на сайте.
Профилактика
Зная базовые симптомы и лечение кандидоза, способы его передачи и особенности течения, можно обезопасить себя и своих близких от заражения. Для этого не требуется сильно ограничивать свою повседневную жизнь или придерживаться строгих правил. Достаточно выполнять следующие простые рекомендации:
Правильный приём антибактериальных препаратов. Антибиотики должны назначаться исключительно врачом по серьезным показаниям. Категорически запрещено заниматься самолечением, самостоятельно увеличивать дозировку назначенного лекарства или продлять курс терапии. Также рекомендуется обсудить вопрос дополнительного приема пробиотиков, которые помогут сохранить состав нормальной микрофлоры;
Ограничить контакты с больным или потенциальным носителем. При образовании патологического очага (семья или компания), необходимо ограничить с ними общение до их полного выздоровления;
Соблюдение правил личной гигиены. Необходимо ежедневно принимать душ, использовать исключительно своё полотенце для тела и лица
Также нужно уделять тщательное внимание уходу за ротовой полостью
Важно обеспечивать своевременную санацию зубов, поражённых кариесом;
Уход за детскими игрушками, сосками и прочими предметами, которые ребёнок может облизывать;
Правильное и рациональное питание
В суточном рационе человека должно быть достаточное количество белков, жиров, углеводов, микроэлементов и витаминов. Настоятельно рекомендуется потреблять много свежих фруктов и овощей, рыбы, молочных продуктов и нежирных сортов мяса;
Ношение комфортного и качественного нижнего белья, изготовленного из хлопчатобумажных материалов;
Отказ от случайных сексуальных контактов, особенно без использования барьерных средств контрацепции
Это поможет избежать заражения большим количеством инфекций, передающихся половым путём (включая кандидоз).
Своевременное посещение врача и прохождение профилактических осмотров. Особенно это касается гинеколога и уролога, посещать которых необходимо не реже одного раза в год.
Диагностика Урогенитальных инфекций у девочек:
Для диагностики вульвовагинитов имеют значение анамнез (сопутствующие заболевания, провоцирующие моменты – инородное тело, онанизм и др.) и жалобы. При осмотре отмечают отечность и гиперемию вульвы, которая может распространяться на кожу бедер. При длительном хроническом течении заболевания гиперемия сменяется пигментацией. Слизистая оболочка преддверия влагалища может мацерироваться, появляются эрозии и мелкие язвы. Выделения из половых путей серозно-гнойные, гнойные, при инородном теле во влагалище имеют примесь крови.
Диагностике помогают дополнительные методы исследования. Вагиноскопия определяет наличие и степень поражения влагалища и шейки матки, а также инородное тело. Отмечаются отечность и гиперемия стенки влагалища и влагалищной порции шейки матки, мелкоточечные кровоизлияния, эрозии. При микроскопии нативного мазка и мазка, окрашенного по Граму, определяют повышенное количество лейкоцитов в поле зрения, гонококки, трихомонады, грибы. В момент осмотра можно сделать посев выделений из влагалища на флору и чувствительность к антибиотикам. Специфическую природу вульвовагинита выявляют методом полимеразной цепной реакции (ПЦР). Глистную инвазию подтверждают исследованием кала на яйца глистов, соскоба перискальной области на энтеробиоз.
Клинические признаки вульвовагинитов определяются в основном возбудителем заболевания.
Трихомонадный вульвовагинит проявляется обильными жидкими выделениями беловатого ил и, зеленовато-желтого цвета. Нередко они пенятся, раздражают кожу наружных половых органов, бедер, промежности. Заболевание сопровождается выраженным зудом вульвы, а также явлениями уретрита. В выделениях возможна примесь крови.
При микотическом поражении вульва гиперемирована, отечна, с беловатыми наложениями, под которыми при снятии шпателем обнаруживаются участки яркой гиперемии. Выделения из влагалища выглядят как творожистая масса. Нередко заболевание сопровождается явлениями уретрита, цистита.
Хламидийный вульвовагинит в большинстве случаев хронический, с частыми рецидивами, жалобами на периодический зуд вульвы. Возможно жжение при мочеиспускании. Вульва умеренно гиперемирована. При вагиноскопии выявляют цервицит, петехиальные кровоизлияния, эрозию шейки матки. Выделения чаще бывают скудными слизистыми, редко гнойными.
Уреа- и микоплазмвнный вульвовагинит специфической клиники не имеет. Обычно больных беспокоят серозно-гнойные выделения из половых путей, часто в сочетании с уретритом.
Герпетический вульвовагинит проявляется мелкими пузырьками на гиперемированной вульве. Пузырьки содержат прозрачную, а затем, при присоединении вторичной инфекции, гнойную жидкость. Через 5-7 дней пузырьки вскрываются с образованием эрозий и язвочек, которые покрываются струпом. В начале заболевания выражены жжение, боли и зуд в области вульвы. Общие симптомы включают в себя головную боль, озноб, повышение температуры тела.
Гонорейный вульвовагинит у Девочек бывает торпидным рецидивирующим и даже бессимптомным, хотя наиболее типично острое начало. Поражение многоочаговое, обычно вовлекается влагалище (100%), мочеиспускательный канал (60%), реже – прямая кишка (0,5%).
После 1-3-дневного инкубационного периода появляются обильные гнойные выделения, разлитая гиперемия наружных половых органов, промежности, кожи внутренней поверхности бедер, перианальных складок. Девочки жалуются на рези при мочеиспускании, тенезмы. Выделения из половых путей гнойные, густые, зеленоватого цвета, прилипают к слизистой оболочке, при высыхании оставляют корочки на коже.
Дифтерийный вульвовагинит вызывает боли в области наружных половых органов, при мочеиспускании, инфильтрацию, выраженный отек и гиперемию вульвы с синюшным оттенком. При вагиноскопии на слизистой оболочке влагалища обнаруживают серые пленки, после снятия которых остаются кровоточащие эрозии. Возможны язвы с некротическими изменениями и желтоватым налетом. Паховые лимфатические узлы увеличенные, болезненные. Выделения из половых путей незначительные, серозные или кровянисто-гнойные с пленками. Местные изменения сопровождаются явлениями обшей интоксикации, лихорадкой.
Факторы риска инфекции мочевыводящих путей
Некоторые дети имеют более высокий риск развития ИМВП. Ниже приводятся некоторые факторы риска ИМВП:
- Ранний возраст: мальчики первого года жизни, и девочки первых четырех лет жизни имеют повышенный риск развития ИМВП.
- Обрезанные мальчики (прошедшие операцию циркумцизии) болеют реже необрезанных, по некоторым данным от 4 до 10 раз реже. Однако большинство необрезанных мальчиков все же не страдает от ИМВП.
- Наличие мочевого катетера в мочевом пузыре в течение длительного периода времени
- Врожденные аномалии строения мочевыводящих путей
- Заболевания, приводящие к нарушению правильного функционирования мочевого пузыря
- Наличие одного эпизода ИМВП в анамнезе – значительно увеличивает шансы развития еще одного эпизода в будущем.
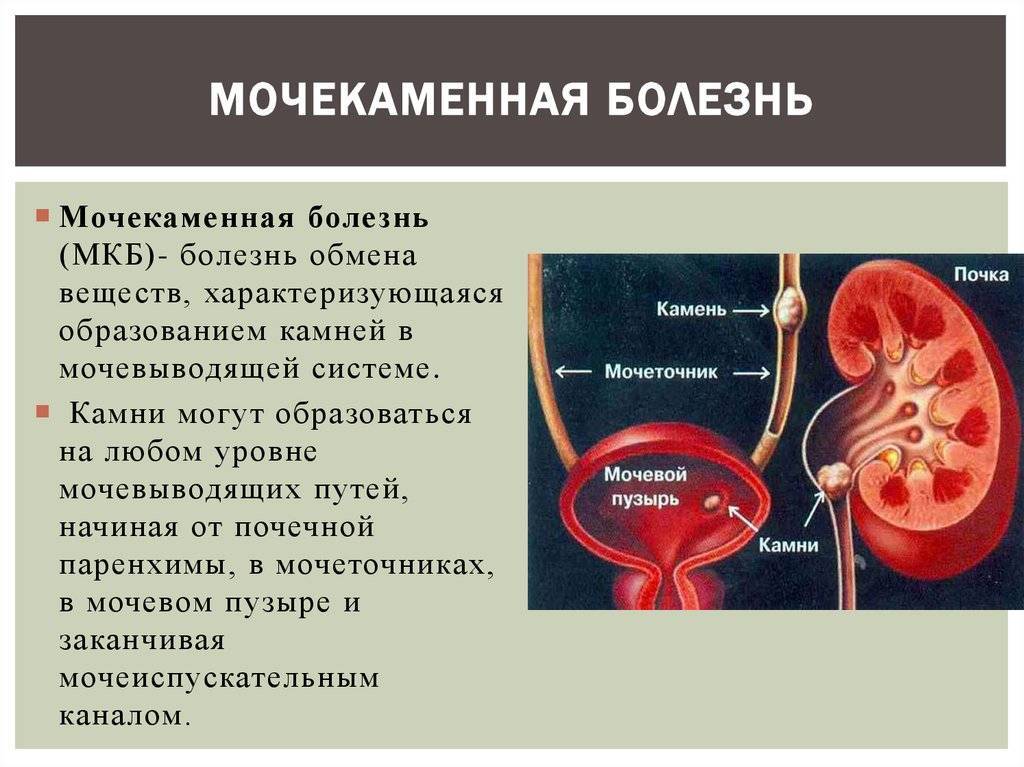
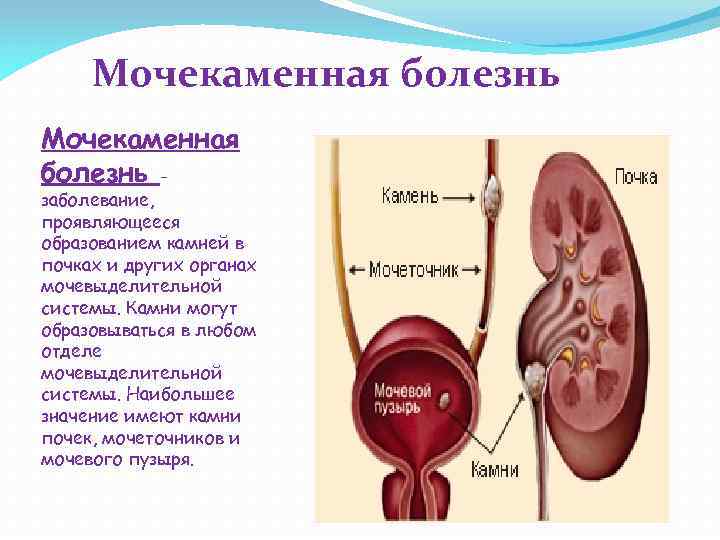
- Все причины, приводящие к застою мочи: камни в почках, обструктивная уропатия, пузырно-мочеточниковый рефлюкс, затрудняющие отток мочи синехии у девочек, фимоз у мальчиков
- Семейная история повторных и хронических ИМВП
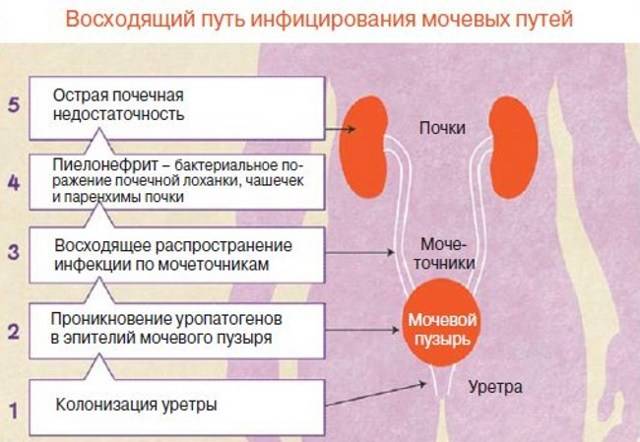
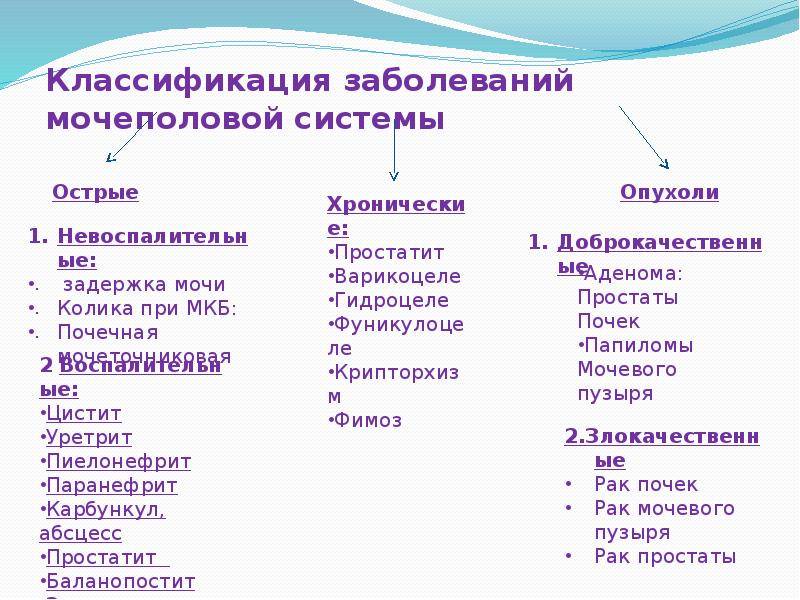
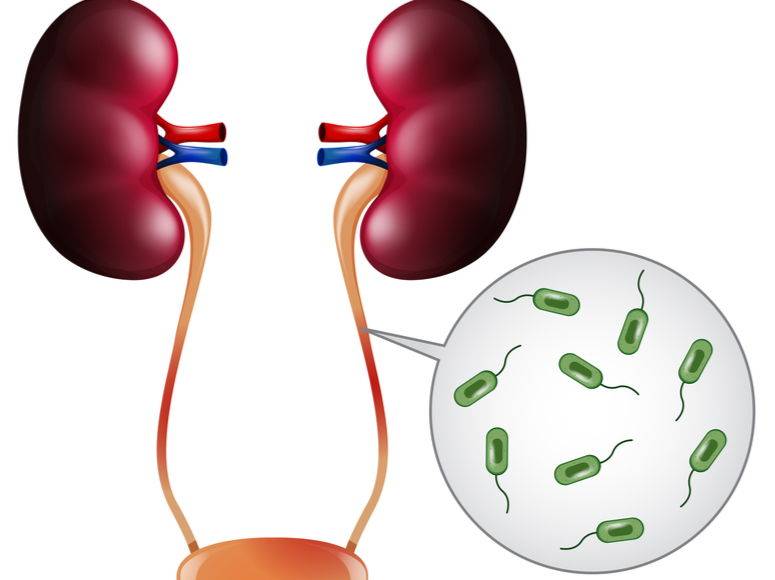
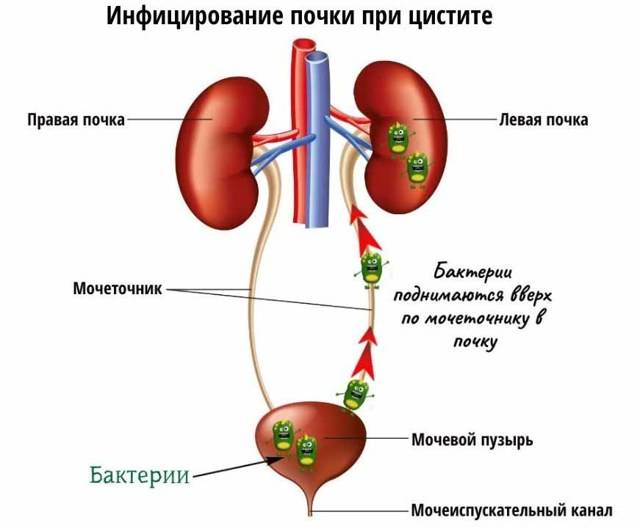
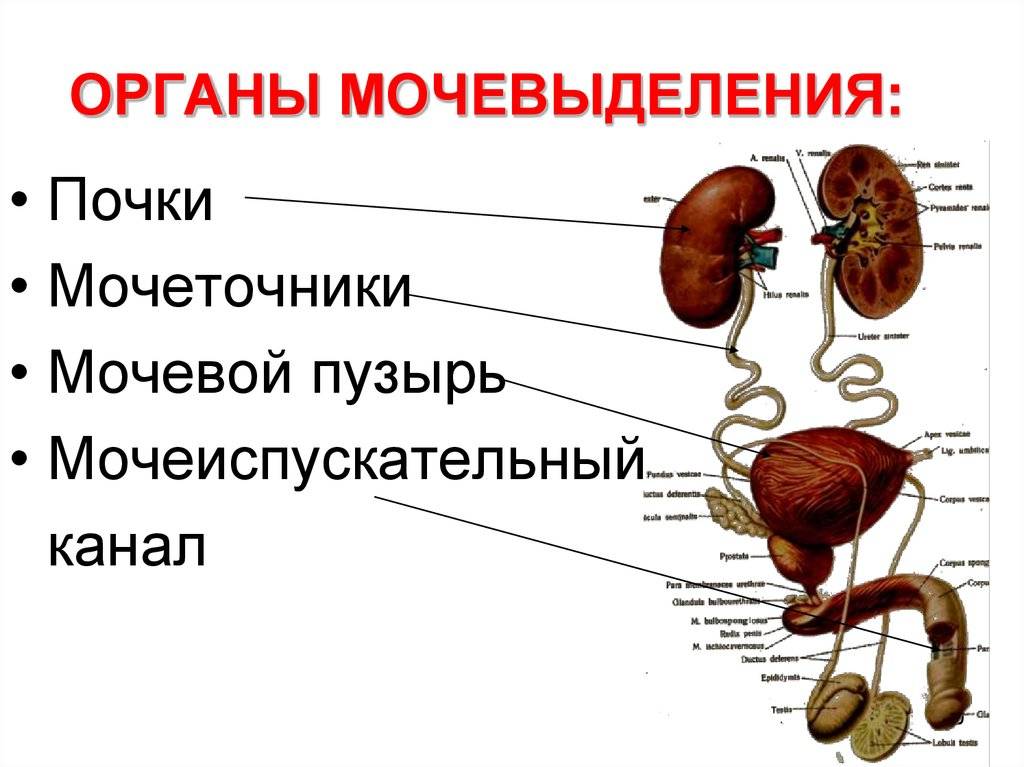
Что такое инфекция мочевыводящих путей (ИМВП)
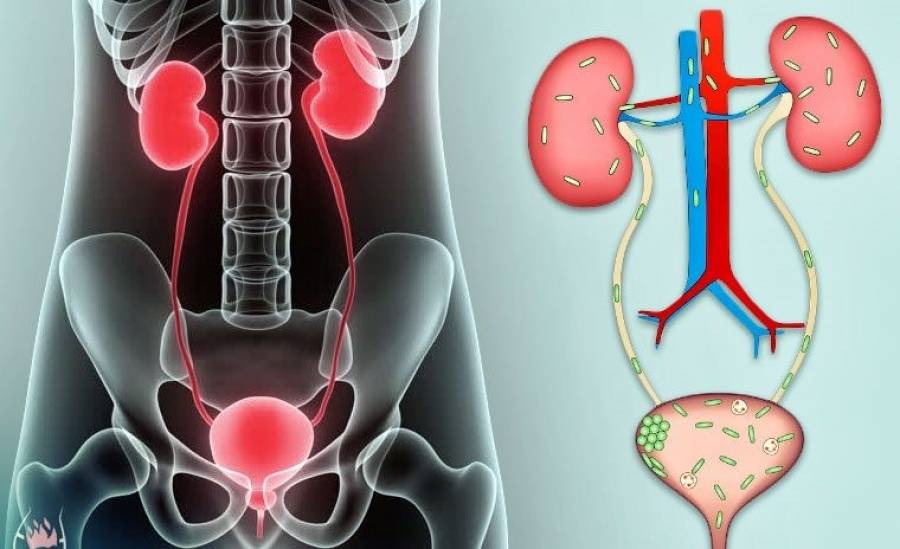
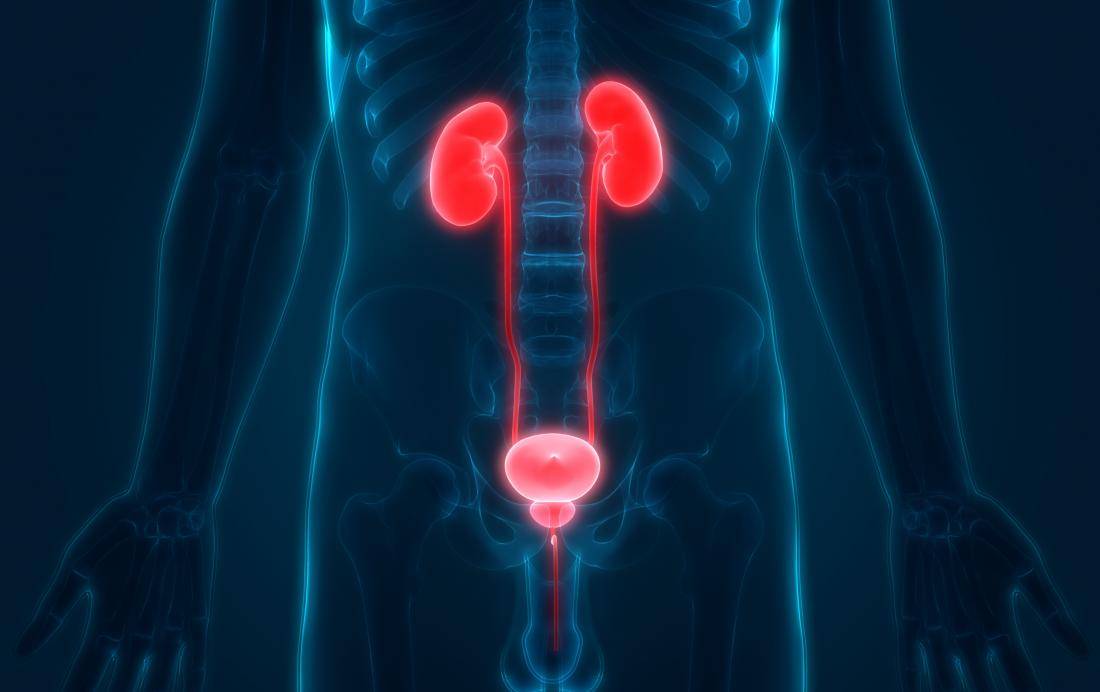
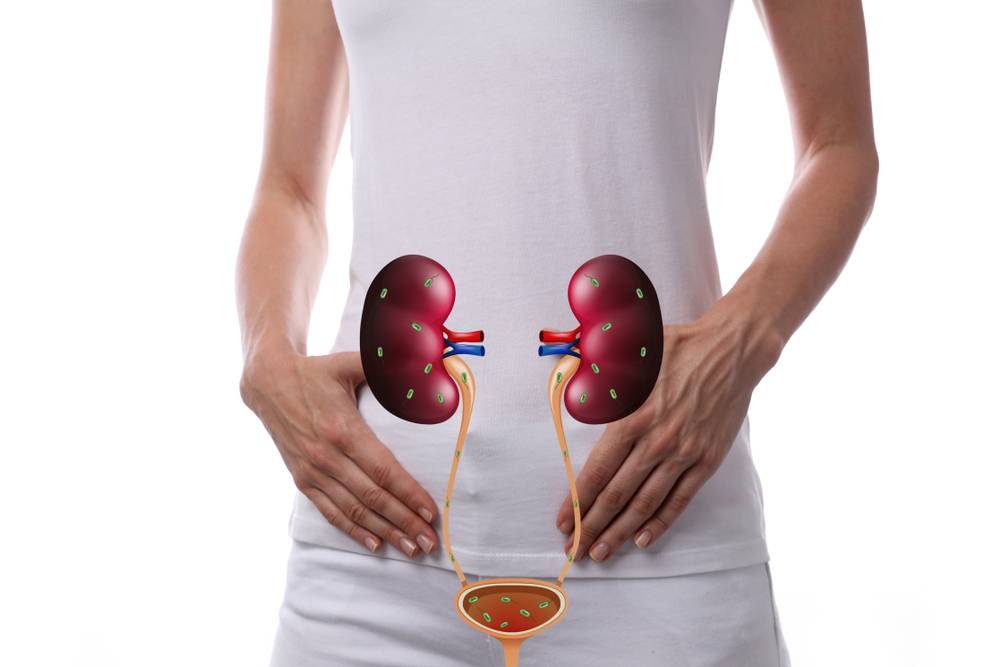
Мочевыделительная система человека состоит из двух почек (органов, необходимых для фильтрации мочи), двух мочеточников (трубочек, необходимых для перемещения мочи из почек в мочевой пузырь), одного мочевого пузыря (временный резервуар мочи), и мочеиспускательного канала (трубочки, по которой моча изливается из мочевого пузыря наружу, называемой также уретрой).
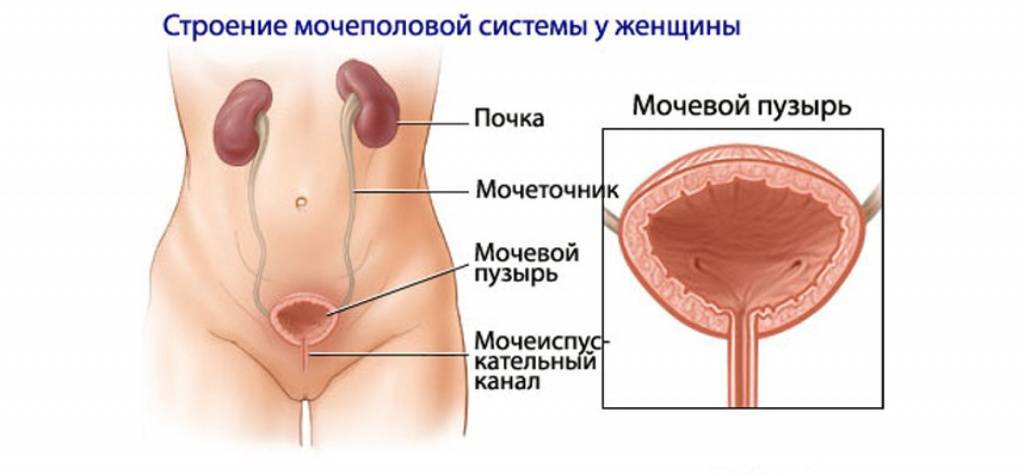 Сверху вниз: почки, мочеточники, мочевой пузырь, уретра (мочеиспускательный канал).
Сверху вниз: почки, мочеточники, мочевой пузырь, уретра (мочеиспускательный канал).
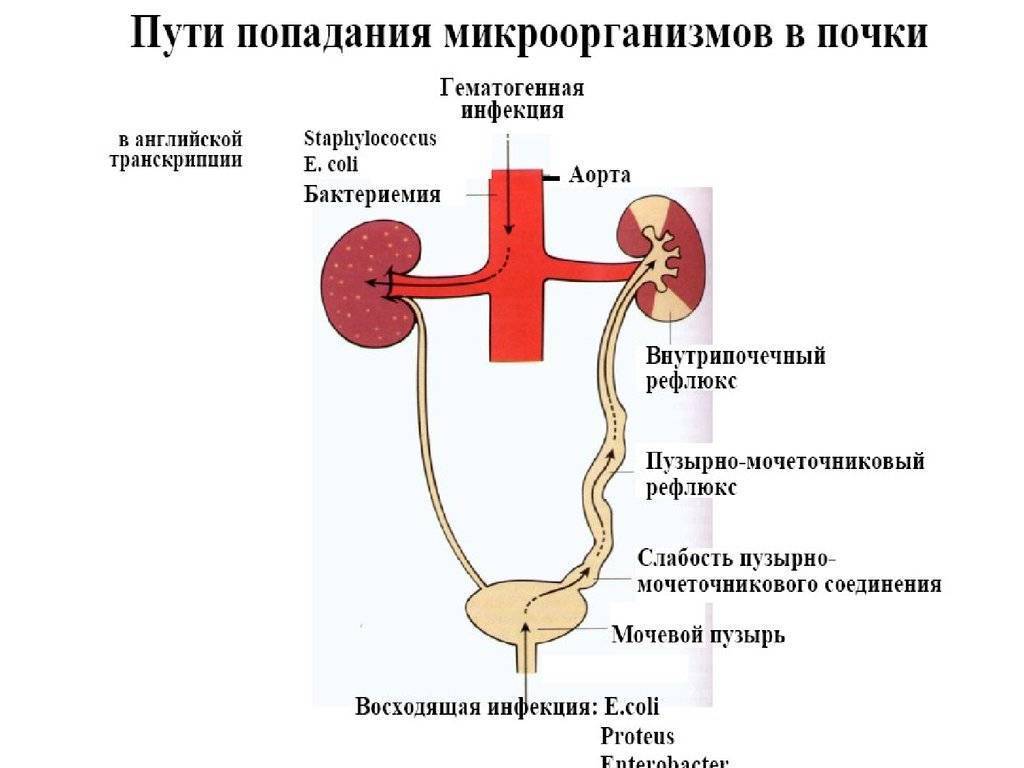
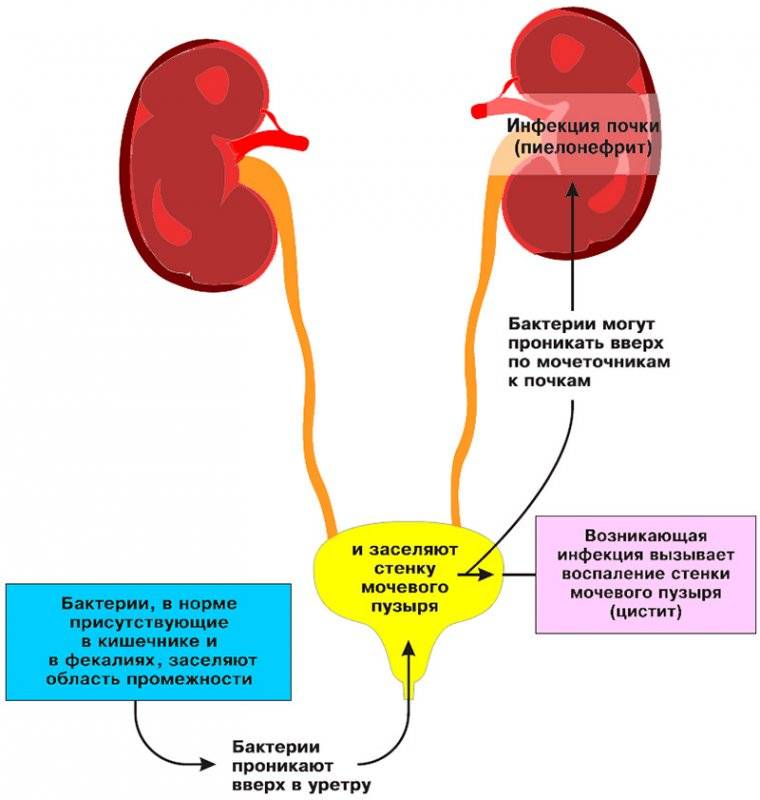
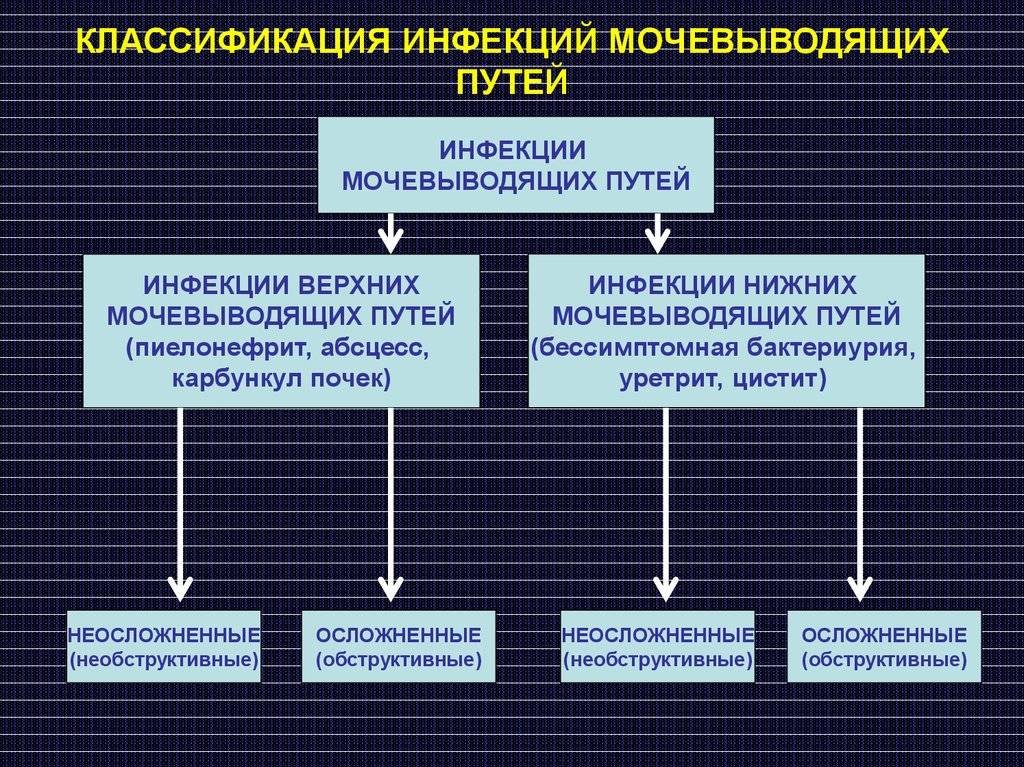
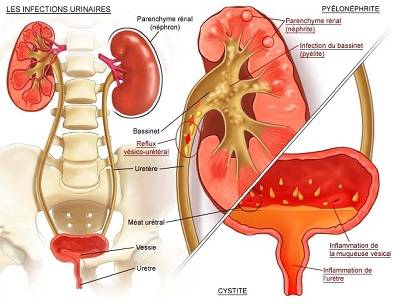
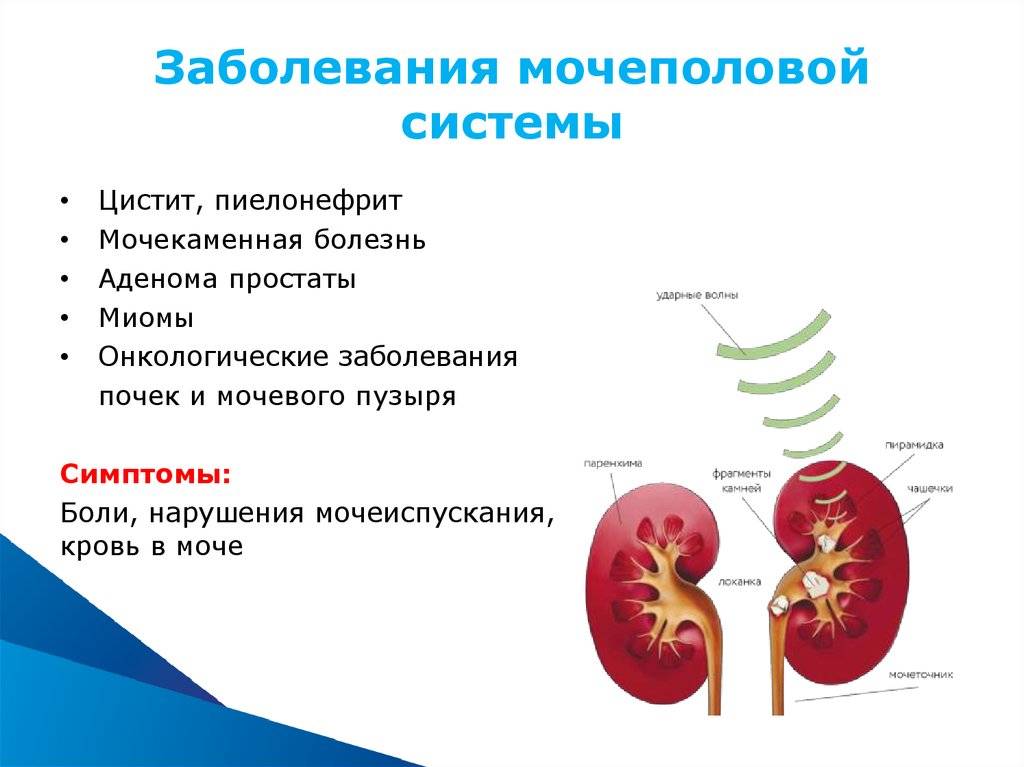
В норме во всех этих структурах не размножаются микроорганизмы, то есть имеется стерильная среда. Когда бактерии проникают в мочевой пузырь или почки, может развиться заболевание. Группа таких заболеваний называется инфекциями мочевыводящих путей или ИМВП, в России эти заболевания известны как пиелонефрит, цистит, уретрит и т.д.
Инфекционное поражение почек является самым тяжелым видом ИМВП, поскольку при отсутствии своевременного правильного лечения – способно привести к повреждению почечной ткани, что, в свою очередь, может вызвать повышенное артериальное давление и хроническую почечную недостаточность в более позднем возрасте.