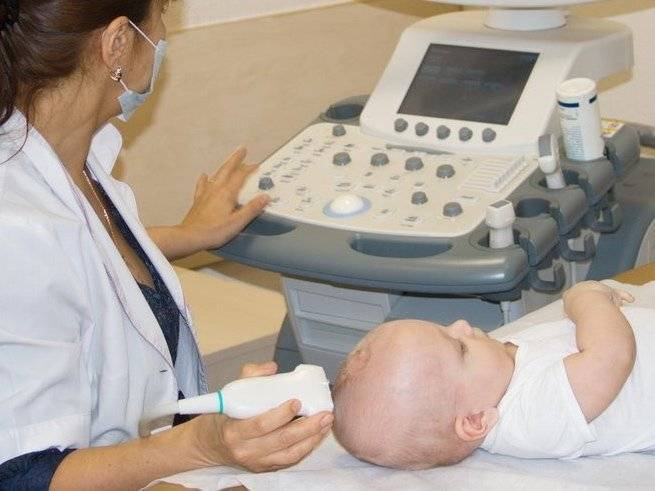
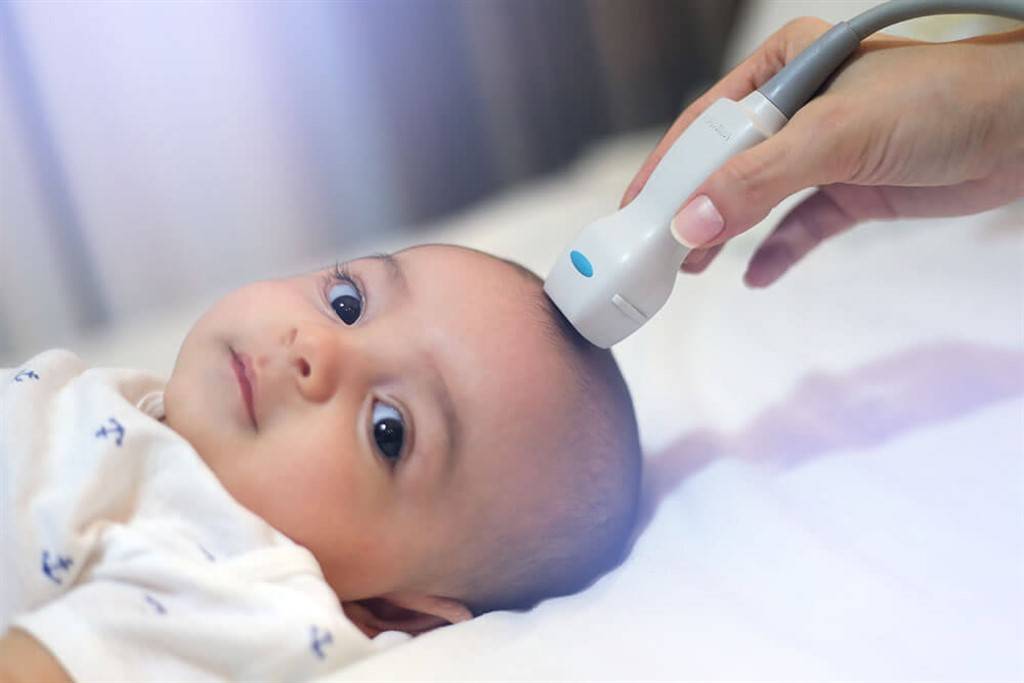
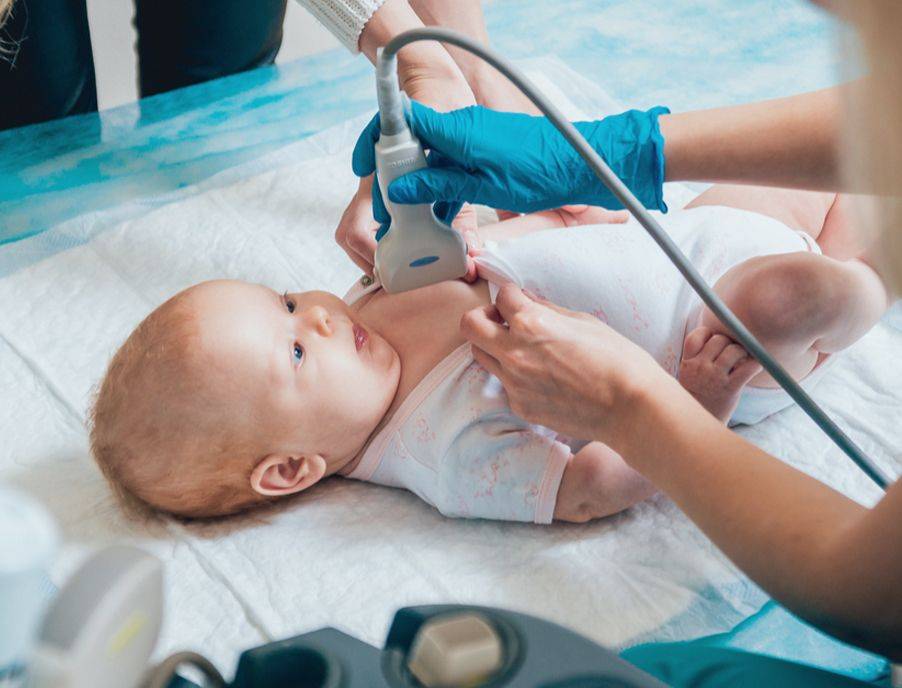
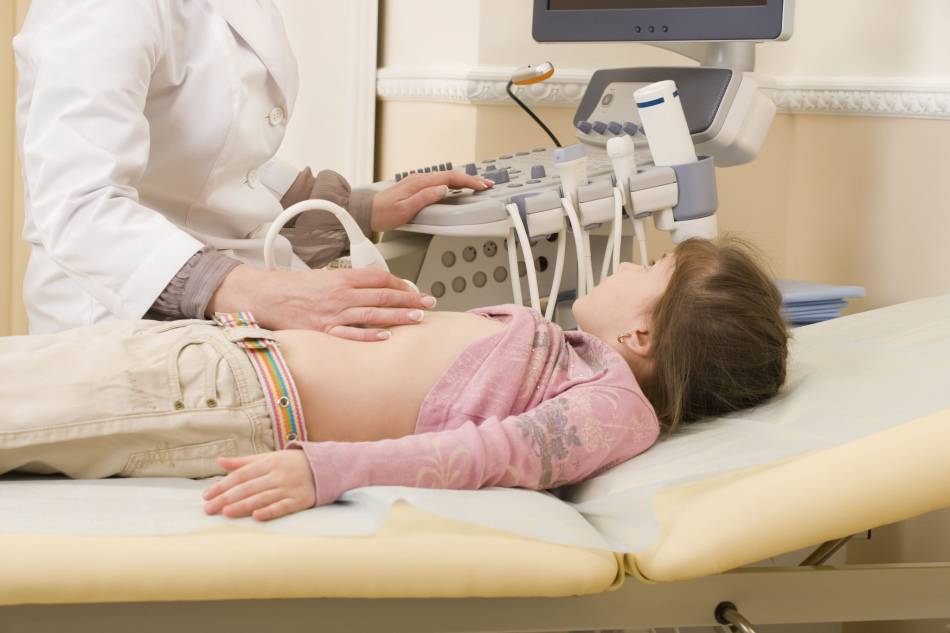
УЗИ тазобедренных суставов у грудничков и новорожденных: есть ли альтернативные способы исследования?
До введения в широкую практику УЗИ тазобедренных суставов у грудничков и новорожденных врачи ориентировались на 5 симптомов, которые стали классикой ортопедии:
1.Асимметричность кожных складок на внутренней стороне бедер. Широкая известность и доступность проверки симптома стала причиной ужаса многих родителей. Подобная асимметричность встречается у абсолютно здоровых младенцев, так что данный признак имеет значение только в совокупности с остальными.
2. Симптом щелчка (симптом Ортолани-Маркса). Врач-ортопед кладет малыша на спинку и разводит ножки согнутые в коленном и тазобедренном суставах на 90 градусов. В случае дисплазии при разведении раздается характерный щелчок, свидетельствующий о патологии. Опытный врач может выявить таким способом даже легкую степень дисплазии, поэтому данный симптом остается золотым правилом диагностики. Тем не менее, симптом щелчка нередко исчезает уже к концу второй недели жизни, и крайне редко сохраняется до 3 месяцев.
3.Ограничение отведения бедра на пораженной стороне. В норме согнутые ножки в коленном и тазобедренном суставах ножки новорожденного можно развести до горизонтальной плоскости. При дисплазии эта способность теряется. Симптом не выявляется при легкой дисплазии. Полезен в первые две недели жизни, особенно при односторонней патологии.
4.Относительное укорочение конечности на пораженной стороне (выявляется в положении на спинке при приведенных и согнутых в коленном и тазобедренном суставе ногах (ступня должна стоять на столе). Выявляется только в случае тяжелой деформации со смещением вышедшей из суставной впадины головки вверх.
5.Наружная ротация бедра. Во время сна ребенка родители могут заметить поворот одной ножки кнаружи. Крайне ненадежный симптом (при вывихах определяется не всегда, в то же время может выявляться и у абсолютно здоровых детей).
Таки образом, по сравнению с УЗИ тазобедренных суставов у грудничков и новорожденных, клинические симптомы дисплазии тазобедренного сустава имеют ограничения, связанные с возрастом малыша, и не всегда достоверны. Поэтому их сегодня используют только в качестве показания к дальнейшему обследованию.
Наиболее высокой диагностической ценностью обладает рентгенологическое исследование. Но его назначают исключительно по строгим показаниям (необходимость уточнения диагноза), в виду возможных, в том числе и отдаленных, неблагоприятных последствий для еще не сформировавшегося организма.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Показания к назначению УЗИ головного мозга у новорожденных
УЗИ головного мозга у новорожденных проводится, как правило, в тех случаях, когда есть основания подозревать какие-либо нарушения со стороны центральной нервной системы, в частности, если присутствуют следующие симптомы патологии:
oслишком большая головка (подозрение на гидроцефалию, которую в народе называют «водянкой мозга»)
oслишком маленькая головка (микроцефалия);
oнеобычная форма головы или менингоцеле (грыжи мозговых оболочек, выходящие через роднички или швы черепной коробки);
oвидимое выбухание родничков (как правило, свидетельствует о повышенном внутричерепном давлении);
oсудорожный синдром;
oвялость и заторможенность новорожденного (младенец плохо берет грудь, слабо реагирует на окружающие раздражители);
oкосоглазие;
oпараличи;
oвыявляемые при неврологическом обследовании нарушения рефлексов.
Однако далеко не всегда серьезные нарушения проявляются выраженными признаками патологии, поэтому УЗИ головного мозга новорожденным проводят во всех случаях, когда в период беременности и родов на ребенка воздействовали факторы, способные нарушить нормальное развитие ЦНС, а именно:
oвнутриутробная инфекция;
oнесовместимость матери и младенца по резус-фактору или системе АВО (группам крови);
oстремительные или затяжные роды;
oдлительный безводный период;
oиспользование каких-либо акушерских пособий или хирургических вмешательств во время родов (от кесарева сечения до вакуум-экстракции плода).
Разумеется, УЗИ головного мозга новорожденным проводят также в тех случаях, когда есть основания подозревать патологию нервной системы, возникшую после родов. К примеру, после травмы головы или при подозрении на менингит.
Следует учитывать, что некоторые нарушения развития довольно часто сочетаются с патологией центральной нервной системы, поэтому УЗИ головного мозга новорожденным также назначают при следующих патологиях:
oнедоношенность (рождение ребенка на сроке до 36 недель гестации);
oмалый вес (до 2700 грамм);
oпоказания по шкале Апгар ниже 7/7 (особенно опасны отклонения со стороны второй цифры);
oкривошея;
oкосолапость;
oхромосомные патологии;
oстигмы эмбриогенеза (мелкие пороки развития – лишние пальцы, сращение пальцев, нарушение формы ушной раковины и т.д.).
Поскольку УЗИ головного мозга у новорожденных – абсолютно безопасный, безболезненный и общедоступный метод, многие врачи советуют проводить диагностику с профилактической целью, чтобы полностью исключить патологию ЦНС, которая нередко на начальных стадиях развития протекает скрыто. Во многих странах УЗИ головного мозга у новорожденных является обязательным исследованием, так же как и УЗИ плода во время беременности.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Подготовка
Специальная подготовка требуется не всегда. Детское УЗИ отличается от взрослого тем, что ребенок не всегда может полежать спокойно и дать доктору возможность внимательно все рассмотреть и описать. Поэтому самая важная подготовка – психологическая. Если малыш находится в разумном возрасте и может понять, что ему объясняет мама, обязательно нужно рассказать крохе, что предстоящее обследование не доставит ему ни боли, ни дискомфорта. Малышам до года лучше всего проводить обследование в период сна.
Перед нейросонографией ребенок должен быть накормлен, сыт и доволен. Шансы на то, что такой грудничок уснет, выше. А вот УЗИ брюшной полости рекомендуется делать натощак, поскольку в процессе пищеварения многие органы ЖКТ могут менять свои очертания и размеры. Единственное исключение – УЗИ желчного пузыря, которое проводится с нагрузкой – ребенку нужно «запустить» процессы желчеобразования и оттока, для чего рекомендуется дать ему желчегонный завтрак – банан или сметану.
Ультразвуковая диагностика мочевого пузыря требует предварительного наполнения его – ребенку обязательного нужно дать попить за 15-20 минут до посещения кабинета врача.
Никакой подготовки не требуется перед УЗИ тазобедренных суставов, перед УЗИ мошонки.


Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
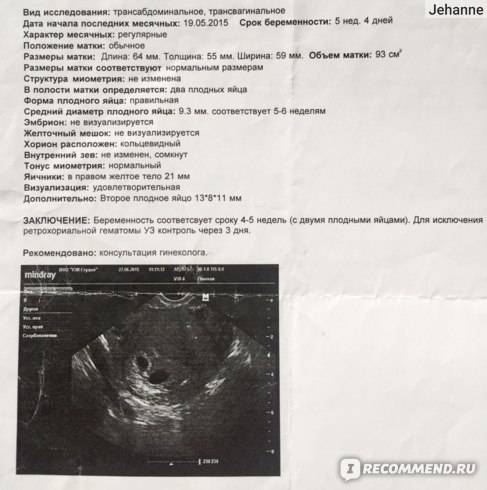
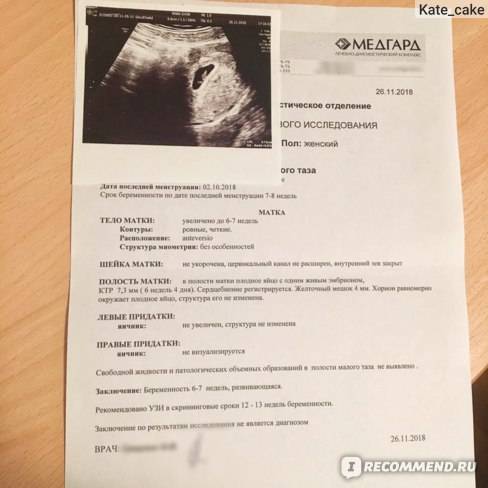
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Особенности подготовки к гинекологическому УЗИ
Подготовка к УЗИ органов малого таза у женщин будет отличаться в зависимости от способа обследования.
Трансабдоминальное УЗИ
Для того чтобы исследование прошло как можно более качественно, вам понадобится небольшая подготовка. Необходимо в течение трех дней придерживаться диеты, исключающей продукты, вызывающие брожение (газированные напитки, черный хлеб, капусту, сладкие, свежие ягоды и фрукты, жирную пищу).
Если у вас запланировано утреннее исследование, то последний прием пищи должен состояться не позднее 18.00-19.00, а утром можно выпить немного воды.
Если гинекологическое УЗИ приходится на вечер, то последний раз перед процедурой можно поесть что-то легкое до 12.00, не менее, чем за 5 часов до исследования.
За 1 час перед исследованием необходимо выпить 1 литр чистой, негазированной воды.
Подготовка к трансвагинальному УЗИ
К вагинальному УЗИ также необходима некоторая подготовка. В течение 1-2 дней до исследования постарайтесь исключить пищу, вызывающую газообразование. За 4 часа до исследования нельзя принимать пищу. Процедура проводится на пустой мочевой пузырь, так что необходимо помочиться перед процедурой.
Подготовка к трансректальному гинекологическому УЗИ
Также показана диета в течение 1-2 дней перед процедурой. Накануне вечером необходимо очистить кишечник (с помощью глицериновой свечи или небольшой микроклизмы).
ПРИЕМ ВЕДУТ
Казакевич
Марина Викторовна
Врач ультразвуковой диагностики
Категория: вторая
Стаж работы: с 2010 г.
Тип приема: дети 0+, взрослые
Что такое дисплазия тазобедренных суставов?
Дисплазия тазобедренного сустава представляет собой врожденное недоразвитие сустава, для которого характерны слабость околосуставных связок, избыточная подвижность сустава или недостаточно сформированная (плоская) вертлужная впадина тазобедренной кости, которая «держит» бедренную кость.
- I стадия: предвывих. На этой стадии бедренная кость находится в вертлужной впадине, смещения не наблюдается. Однако вертлужная впадина развита недостаточно хорошо, т.е. имеет более плоскую или скошенную форму. Это в дальнейшем может послужить причиной подвывиха и даже вывиха тазобедренного сустава. Поэтому, хотя смещение костей отсутствует, предвывих также требует коррекции.
- II стадия: подвывих. Подвывих представляет собой частичное смещение головки бедренной кости относительно вертлужной впадины.
- III стадия: вывих. Для вывиха характерно полное смещение головки бедренной кости относительно вертлужной впадины.
Дисплазия может быть как односторонней (только на одном суставе), так и двусторонней (на обоих суставах).
Одностороннюю дисплазию выявить намного проще, т.к. в таких случаях, как правило, наблюдается асимметрия в телосложении: асимметричные складочки в области бедер, ягодиц и паха, неравная длина ножек, затрудненное или ограниченное отведение в сторону только одной конечности и др..
В случае двусторонней дисплазии ножки могут выглядеть одинаково. Для ее выявления дополнительно ориентируются на наличие глухих щелчков или хруста при разведении ножек (для этого выполняют тест Ортолани и тест Барлоу).
Тем не менее, важно понимать, что описанные признаки: несимметричность складочек, затрудненное отведение ножек или глухие щелчки при этой манипуляции – не всегда являются проявлениями дисплазии и могут наблюдаться даже у здорового ребенка. (Например, затрудненное отведение ножек может быть следствием гипертонуса, никак не связанного с суставами)
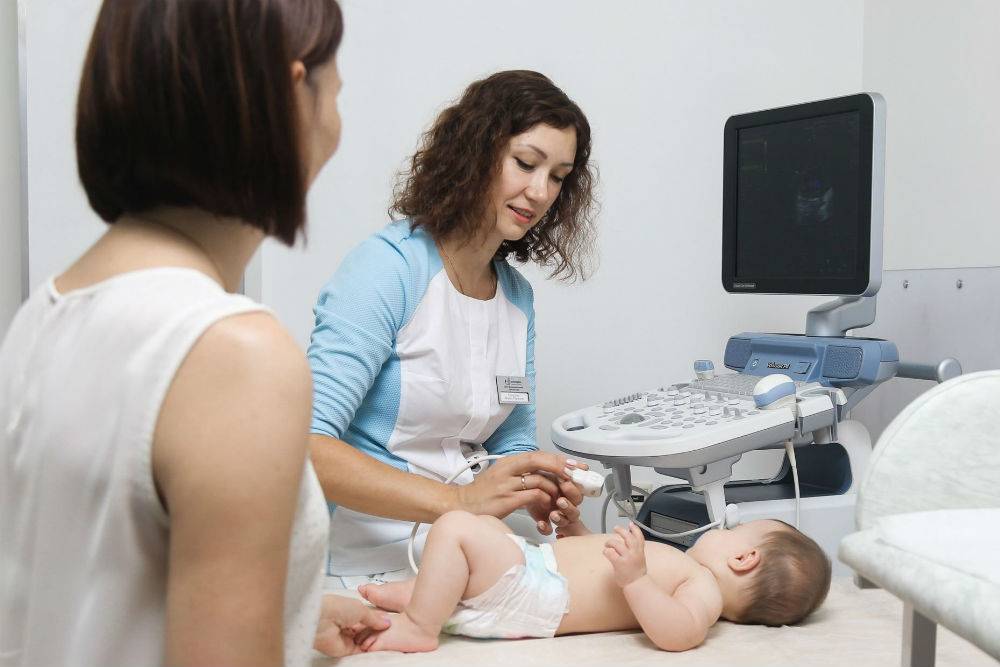
Поэтому при обнаружении характерных симптомов при внешнем осмотре ортопед обязательно назначает дополнительные исследования, как правило, выбирая УЗИ. Ультразвуковое исследование не дает лучевой нагрузки в отличие от рентгена, а в возрасте до 3 месяцев (до начала отвердевания хрящевых структур, замены их костной тканью) является наиболее информативным методом диагностики, поскольку хрящевые структуры плохо видны на рентгеновских снимках.
Показания к проведению УЗИ тазобедренных суставов детям до года
- Асимметрия бедренных, ягодичных и/или паховых складок (в том числе, различия их по расположению, количеству и глубине)
- Неравная длина нижних конечностей
- Затрудненное или ограниченное отведение ног в стороны в согнутом положении (в норме согнутые ножки младенца должны легко отводиться в сторону на 80-90 градусов, т.е. практически касаться горизонтальной поверхности)
- Наличие глухого хруста или щелчков при сгибании ног в коленях и/или тазобедренных суставах, а также при разведении ног в согнутом положении
- первой или многоплодной беременности
- беременности крупным плодом
- при маловодии (недостаточном объеме околоплодной жидкости)
- при тазовом предлежании плода
- Преждевременные роды
- Наличие неврологических отклонений
- Повышенный тонус нижних конечностей
- Наличие родовых травм в анамнезе
- Наследственная предрасположенность: наличие дисплазии суставов во младенчестве у родителей или ближайших родственников
Подготовка к проведению УЗИ тазобедренных суставов детям до года
Перед проведением УЗИ тазобедренных суставов детям до года подготовка не требуется
Однако, чтобы исследование было максимально результативным, важно, чтобы малыш был спокоен во время диагностики. Для этого рекомендуется покормить ребенка за 30 минут до УЗИ, а также выполнить необходимые гигиенические процедуры
ЦЕНЫ НА УСЛУГИ
УЗИ тазобереднных суставов детям до года
| Услуга | Стоимость |
| УЗИ обоих тазобедренных суставов с окружающими мягкими тканями детям до года | 33.00 BYN |
Как проходит обследование ультразвуком у грудных детей?
Сама процедура ультразвукового обследования является безвредной. Решение о назначении УЗИ для новорожденных нередко служит альтернативой рентгенографии, способной нести опасные последствия для здоровья человека. В отличие от МРТ, которая признана наиболее информативной разновидностью диагностики, УЗИ не требует введения наркоза для полного обездвиживания ребенка.
Исследование ультразвуком заключается в применении волн высокой частотности, обладающих низкими уровнями энергии. Чтобы нагреть ткань с помощью ультразвука, необходима большая мощность оборудования, превышающая стандартную в десятки раз. При проведении допплерографии риск опасности для детского организма по-прежнему отсутствует, несмотря на то, что для осуществления данной процедуры требуются большая аппаратная мощность.
Дополнительные методы
Какие дополнительные диагностические процедуры необходимы в первый месяц жизни, определяет доктор.
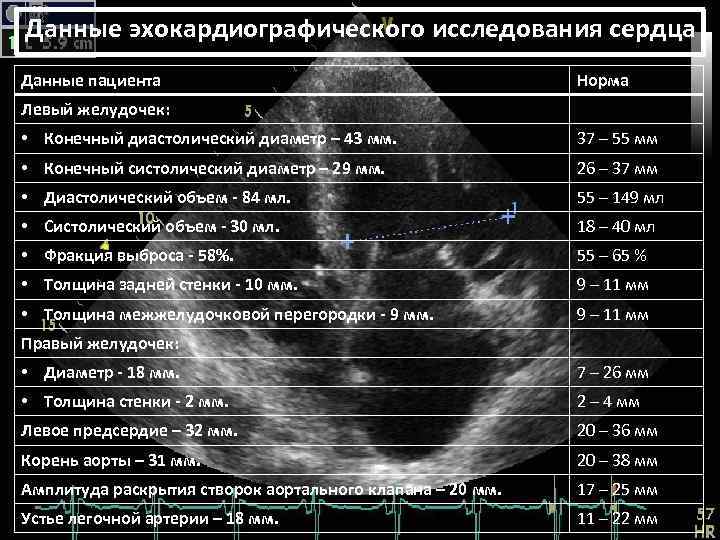
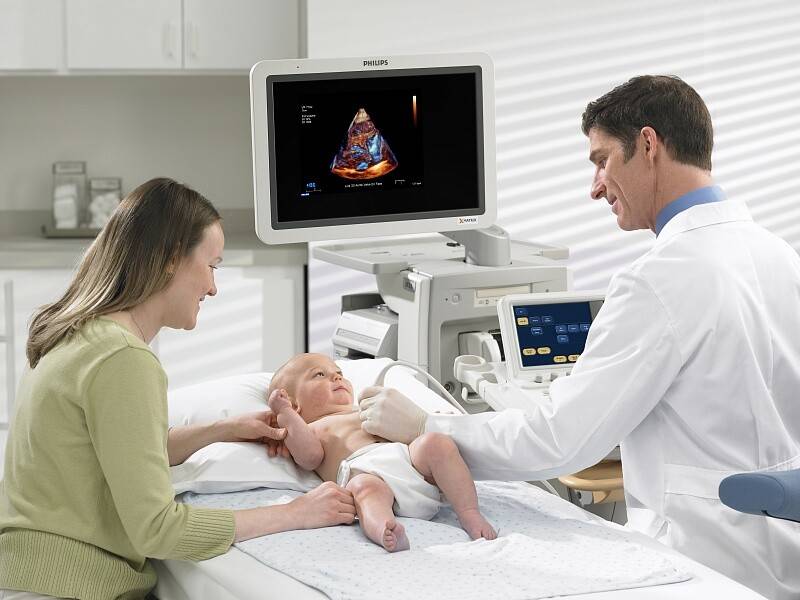
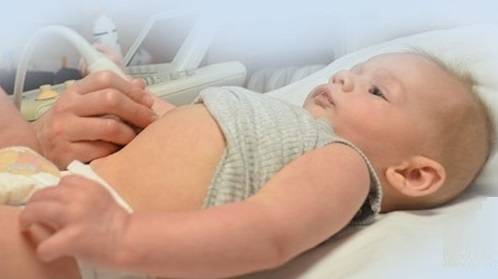
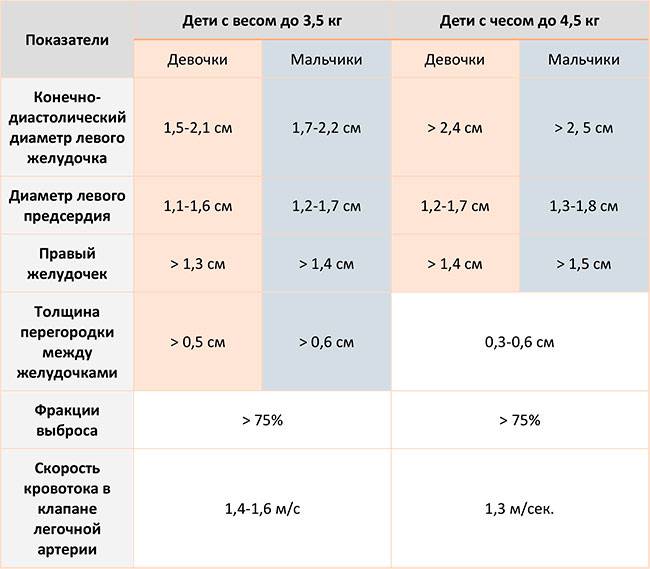
ЭХО КГ
УЗИ сердца или эхокардиографии в обязательном порядке делают до года. Показаниями к раннему проведению исследования служат:
- посторонние звуки (скрип, свист) при прослушивании медицинским фонендоскопом (шумы);
- синюшняя окраска носогубной части лица (цианоз);
- холодные кисти рук и стопы при нормальной температуре воздуха;
- затрудненное дыхание без простудных симптомов;
- пульсирующие вены на шее.
Обследование также может быть назначено, если один из родителей страдает пороком сердца или в случае обнаружения серьезных отклонений еще во внутриутробном периоде развития малыша.
 Процедура не только безвредная, но и безболезненная. Во время обследования малыш не испытывает никаких дискомфортных ощущений
Процедура не только безвредная, но и безболезненная. Во время обследования малыш не испытывает никаких дискомфортных ощущений
УЗ-диагностика почек
УЗИ почек проводится новорожденным при родовом травмировании до выписки из роддома. Другими показаниями к процедуре на первом месяце жизни считаются: отягощенная наследственность (поликистоз и другие заболевания почек у родителей), отечность, отклонение от нормы показателей лабораторного исследования мочи, затрудненное опорожнение мочевого пузыря. Хирургическая операция показана при обнаружении гидронефроза (расширение почечной лоханки, вследствие затруднительного оттока мочи).
УЗИ шейного отдела позвоночника, чаще всего, назначается при подозрении или наличии травмирования младенца при родах. Ультразвуковое обследование грудничка – важная процедура, которую нельзя игнорировать Обнаруженные в раннем возрасте отклонения и патологии позволят избежать осложнений в будущем. Выбор, где сделать диагностику, в районной поликлинике или платном диагностическом центре, остается за родителями.
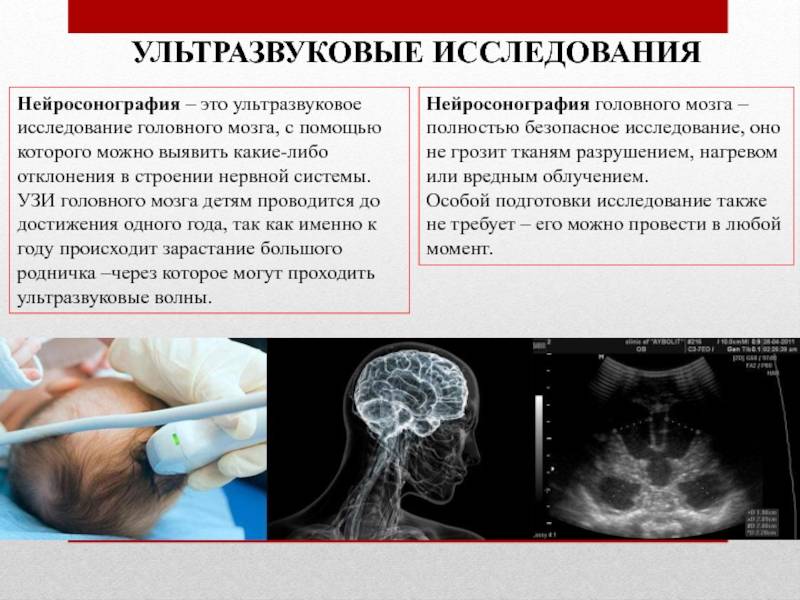
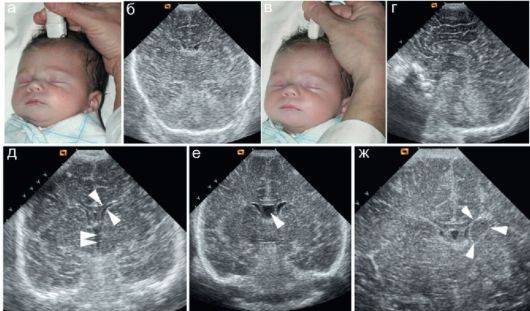
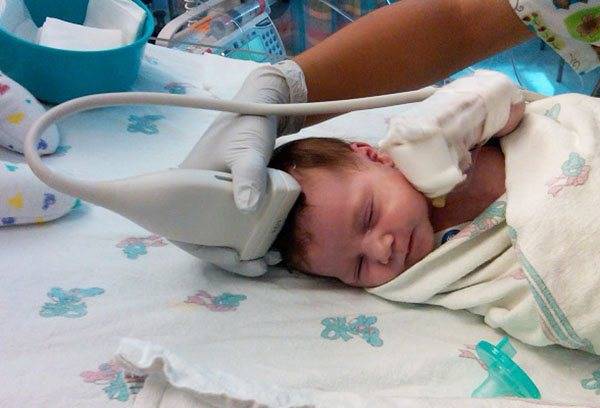
Нейросонография
УЗИ головного мозга называется нейросонографией. Оно позволяет выявить у новорожденного различные патологии в развитии
Делать его необходимо всем детям, но особенно важно обследовать недоношенных малышей, а также тех, которые пострадали от внутриутробной инфекции или гипоксии в результате трудных родов. Также показанием к тому, что процедуру нельзя игнорировать, является нестандартная форма черепа или асимметричность строения лица. Исследование в 1 месяц дает возможность выявить врожденные дефекты, внутричерепные кровоизлияния, нарушения внутричерепного давления, кисты и новообразования даже до того, как станут заметны клинические проявления
Иногда лечение требуется сразу, часто врач наблюдает за динамикой развития головного мозга
Исследование в 1 месяц дает возможность выявить врожденные дефекты, внутричерепные кровоизлияния, нарушения внутричерепного давления, кисты и новообразования даже до того, как станут заметны клинические проявления. Иногда лечение требуется сразу, часто врач наблюдает за динамикой развития головного мозга.
Также таким образом можно обнаружить гидроцефалию на ранней стадии. При этом заболевании нарушается отток спинномозговой жидкости. Она накапливается во внутричерепном пространстве, вызывая нарушения в работе мозга
Важно диагностировать болезнь как можно раньше. Тогда специалист сможет назначить лечение, которое поспособствует уменьшению количества жидкости, или определит необходимость операции. Чем позже начать заниматься этой проблемой, тем выше риск серьезных осложнений и отставания в развитии
Чем позже начать заниматься этой проблемой, тем выше риск серьезных осложнений и отставания в развитии.
Особенность нейросонографии — ее можно делать только очень маленьким детям. Кости черепа очень толстые, они не пропускают ультразвуковые волны. Но у малышей до года обычно открыт родничок, через который и получается провести обследование. Но часто он закрывается намного раньше, поэтому поход на УЗИ лучше не откладывать. Настоятельно рекомендуется сделать его в месяц. Специальной подготовки для процедуры не требуется. Хорошо, если малыш будет спать, — когда он лежит спокойно, специалист получит достоверный результат.
Показания. Противопоказания. Вредно ли?
Итак, исходя из предыдущего пункта, исследование показано абсолютно всем новорожденным. В каких случаях его проводят более детально и тщательно:
- недоношенность ребенка;
- отсутствие набора и потеря массы;
- отказ от еды;
- желтушность;
- изменения цвета стула;
- изменения в моче (в этом случае дополнительно проводят УЗИ почек);
- рвота;
- вялость ребенка;
- появление патологических образований в животе.

Вялый новорожденный ребенок
Противопоказаний как таковых к этой процедуре нет. Однако ее можно перенести на несколько дней при:
- респираторной инфекции ребенка;
- пищевой инфекции у ребенка;
- гнойничковых заболеваниях кожи живота;
- повышении температуры;
- повышенное вздутие живота ‒ колики в день исследования.
УЗИ и здоровье ребенка
Вредно ли УЗИ? Нет. К сожалению, на сегодняшний день широко распространена точка зрения о том, что ультразвуковое исследование очень сильно вредит как плоду, так и ребенку. Ему приписывают чуть ли не мутагенные и канцерогенные свойства, провоцирование умственной отсталости у детей, повышение риска развития заболеваний внутренних органов. Однако это все совершенно не так! УЗИ ‒ безопасный метод исследования. Он неинвазивен, т. е. не нарушает целостность кожного покрова, не производит облучение радиацией, никак не влияет на генную структуру клеток, не вызывает ожогов и других поражений внутренних органов.
Ультразвуковая волна просто отражается от тканей организма и возвращается в определенном объеме на датчик, за счет чего и удается визуализировать внутренности. Гель, наносимый на датчик, произведен на основе чистой воды, не содержит красителей, консервантов и других аллергенов и предназначен только для того, чтобы не допустить попадания воздуха между датчиком и телом ребенка и тем самым искажения результатов исследования.
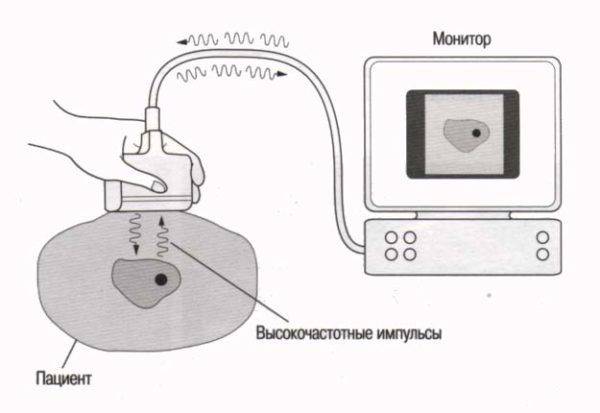
Схема работы УЗ-установки
Ребенок на УЗИ
Как подготовить младенца к исследовательской процедуре?
Скрининг тазобедренных суставов, головного мозга и сердца не требует дополнительной подготовки. Для максимальной информативности УЗИ органов пищеварения, почек и печени должны предшествовать некоторые ограничения.
Если грудной младенец находится на искусственном вскармливании, то подготовительными мерами можно считать непродолжительные ограничения в кормлении
Важно, чтобы ЖКТ ребенка был свободен от еды настолько, насколько это возможно, учитывая минимальную продолжительность между вскармливаниями
В случае если новорожденный питается грудным молоком матери, основная подготовка к скринингу брюшной полости ляжет на ее плечи. Ей следует кардинально пересмотреть свой рацион за 2-3 дня до предполагаемой даты обследования малыша. Главное – исключить аллергены и любые продукты, вызывающие метеоризм, вздутие, расстройство:
- свежие овощи;
- фрукты;
- капусту;
- бобовые;
- цельное молоко;
- черный хлеб.
Другие виды УЗИ (например, органов малого таза, почек и мочевого пузыря) подразумевают максимальное наполнение жидкостью. Несмотря на то, что новорожденным малышам достаточно сложно контролировать процесс мочеиспускания, наполнить его мочевой пузырь можно, лишь дав ему выпить воды, детского чая за 30-40 мин до начала исследования.

Перед ультразвуком мочевого пузыря необходимо наполнить его жидкостью. Дайте малышу достаточное количество питья за полчаса до обследования.