Общие клинические рекомендации
Чтобы предупредить обострение патологического процесса и его прогрессирование, необходимо соблюдение следующих рекомендаций:
- выполнять все назначения лечащего врача;
- проводить курсы противорецидивного лечения;
- своевременно лечить все острые и хронические заболевания;
- избегать простуд и переохлаждений, особенно, кистей рук;
- на поднимать тяжестей, не заниматься длительной кропотливой деятельностью с вовлечением в нее кистей рук;
- избегать затяжных стрессов;
- избавиться от вредных привычек.
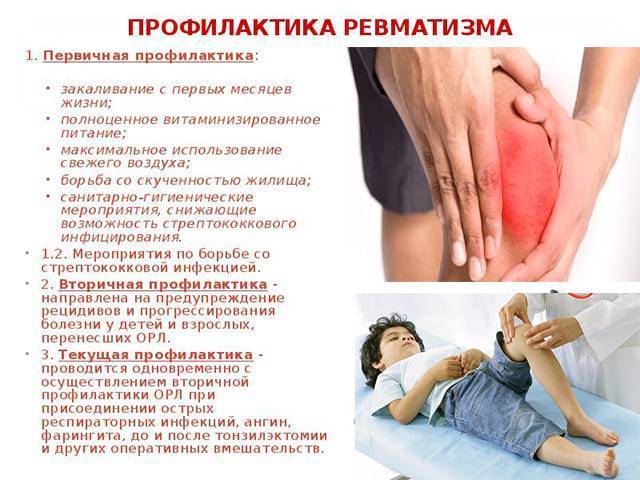
Профилактика
Профилактика артрита кисти особенно актуальна для лиц, имеющих отягощенную наследственность (близких родственников, страдающих такой патологией). Чтобы предупредить развитие болезни, нужно:
- вести здоровый активный образ жизни, правильно питаться;
- не нагружать кисти рук тяжелой физической работой и длительным утомительным кропотливым трудом;
- не курить, не злоупотреблять спиртным;
- избегать переохлаждений рук;
- своевременно лечить все заболевания и гормональные нарушения.
Как правильно питаться
Особой диеты требует только подагра, придерживаться ее требований обязательно. При остальных видах артритов достаточно здорового питания. Из рациона следует исключить жирное мясо и молочные продукты, жареные, острые, копченые, консервированные блюда. Нужно ограничить сладости, сдобу, сладкие газированные напитки. В рационе должно быть много свежих овощей, фруктов, злаков, нежирных продуктов животного происхождения.
Ревматическая хорея — симптомы
По данным обзора 2017 года, симптомы РХ проявляются через 4-8 недель после инфицирования БГСА. Симптомы РХ могут появиться внезапно или постепенно во время или вскоре после инфицирования, однако могут возникнуть и после того, как исчезли симптомы инфекции и лихорадки.
Неврологи разделяют симптомы РХ на неврологические, которые обычно проявляются нарушением движения и равновесия, и нейропсихиатрические симптомы, влияющие на поведение и когнитивные способности.
Симптомы РХ включают
- беспорядочные, непроизвольные движения, главным образом плеч, бедер и лица
- неспособность оставаться в устойчивом положении
- поддергивающиеся движения глазных яблок
- снижение мышечного тонуса
- моторные тики
- неуклюжесть
- слабость
- трудность произнесения слов
По данным Национальной Организации по редким расстройствам (NORD), резкие движения, как правило, сильней проявляются на одной стороне тела.
Нейропсихиатрические симптомы РХ могут включать в себя:
- быстрые изменения настроения
- ребенок легко отвлекается и раздражается
- тревожность
- возрастная регрессия, возвращение к более младшему состоянию умственного развития
Подход к лечению в нашей клинике
В нашей клинике специалисты разработали особый подход к лечению этого заболевания. После тщательного обследования больного (в том числе с проведением МРТ) назначается комплексное лечение, в состав которого входят:
- современные разработки медицинской науки: новейшие лекарственные препараты и схемы их применения, физиотерапевтические и другие немедикаментозные методики, позволяющие устранить основные проявления заболевания и подавить его прогрессирование;
- традиционные восточные методики воздействие на организм в целом, восстановление работы всех его органов и систем, что приводит к подавлению патологического процесса в суставах.
Такое сочетание позволяет быстро и безболезненно избавить больного от всех неприятных симптомов, а затем подавить прогрессирование заболевания и восстановить функцию сустава. Подробности о применяемых методиках лечения можно узнать на нашем сайте.
Что провоцирует / Причины Ревматизма у детей:
Ревматизм (и его рецидивы) возникает из-за инфицирования гемолитическим стрептококком группы А. В некоторых случаев возникновение связывают с L-формами. Была выдвинута токсико-иммунологическая гипотеза, касающаяся патогенеза рассматриваемой болезни. Ревматизм можно рассматривать как распространенный системный васкулит в ответ на стрептококковый антиген (антигены) с повышенной тропностью к тканям сердца.
Важно то, что у штаммов стрептококка, которые вызывали ревматизм у детей, были антигенные субстанции с некоторыми тканями человека и, что важнее всего, с сердцем. Потому стрептококк мог длительно пребывать в организме, есть вероятность возникновения «частичной иммунологической толерантности», когда иммунитет ребенка не вырабатывает достаточно антител для того, чтобы убить стрептококк
Что делать при обострении заболевания
Артрит стопы и голеностопа протекает с болезненными рецидивами. При некоторых клинических формах заболевания обострения бывают очень болезненными. Как помочь себе самостоятельно, уменьшить боль до прихода врача? Это можно сделать так:
- успокоиться, принимая валерьянку или пустырник;
- выпить таблетку любого обезболивающего средства – Анальгина, Диклофенака, Ибупрофена, Найза, Парацетамола и др.; очень быстро наступает обезболивающий эффект после применения ректального суппозитория с Диклофенаком;
- нанести на область голеностопа и стопы обезболивающую мазь (гель, крем), например, Фастум-гель;
- вызвать врача на дом;
- лечь на спину на ровную поверхность и приподнять больную ногу, подложив под голень и пятку подушку;
- спокойно ждать прихода врача.
Клиническая картина ревматизма
Пусковым механизмом для развития ревматизма является попадание в организм стрептококка, в результате чего иммунная система начинает вырабатывать антитела для борьбы с инфекцией. Однако в самом организме, а именно в соединительных тканях и сердечной мышце, имеются такие же по структуре молекулы. В силу наличия этого фактора иммунитет начинает «воевать» со своими клетками. В итоге происходит поражение соединительной ткани, а это чревато пороками сердца и деформацией суставов.
Формы ревматизма
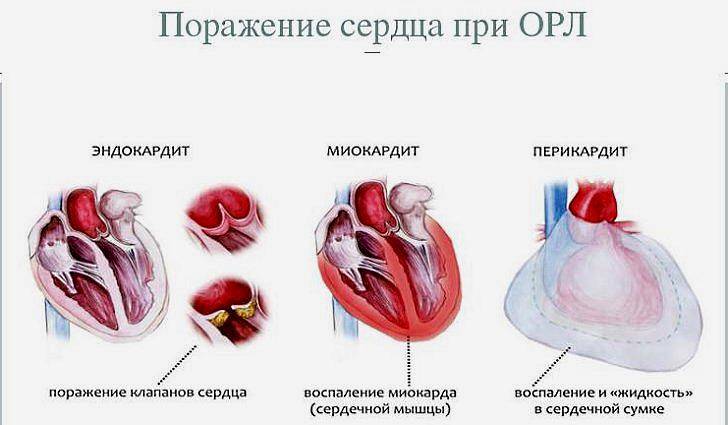
- кардиальная форма (сердечный ревматизм), когда поражаются все оболочки сердца (панкардит), миокард (миокардит), эндокард (эндокардит);
- суставная форма (ревматизм суставов);
- кожная форма;
- легочная форма (плеврит);
- ревматическая хорея (пляска святого Витта).
Ревматическая хорея — причины
Согласно статье 2020 года, ревматическая хорея — это аутоиммунный ответ на инфекцию. Бактерии побуждают организм вырабатывать антитела для борьбы с возбудителем. Однако, как только антитела побеждают инфекцию, они могут оставаться активными слишком долгое время и ошибочно атаковать здоровые органы. Если антитела начинают атаковать клетки базальных ганглиев в головном мозге, появляются симптомы РХ.
По данным NORD, исследователи точно не знают, почему антитела атакуют головной мозг. Ученые полагают, что антигены БГСА, активирующие организм вырабатывать антитела, очень похожи на антигены базальных ганглиев.
Лечение Ревматоидного артрита у детей:
Самостоятельное лечение ревматоидного артрита у детей строго запрещено. Все случаи должен вести квалифицированный врач-ревматолог. Детей лечат в основном в стационаре, особенно актуально это для периода обострения болезни. Для терапии РА у детей применяют противовоспалительные препараты, которые в большинстве случаев представляют собой внутрисуставные инъекции.
Лечебный комплекс включает процедуры, целью которых является облегчение положения ребенка. Сюда относят общеукрепляющие лекарственные средства, неспецифические противовоспалительные препараты, а также физиопроцедуры, специальный массаж и т.д. Важны методы ЛФК и специальный рацион, а также миорелаксанты и психологическая помощь ребенку.
Срок выздоровления и степень зависит от того, насколько далеко зашла болезнь и насколько тяжело она проявляется. Также имеет значение возраст больного и пол. У детей ревматоидный артрит часто переходит в затяжную стадию, которая сопровождается регулярными обострениями.
Прогнозируют благоприятное окончание болезни, если лечение начато вовремя, адекватно подобран восстановительный курс и соблюдены родителями все рекомендации врача.
Симптомы артрита кистей
Симптомы артрита кистей рук зависят от причин заболевания, его клинической формы и характера течения. Артрит может начинаться внезапно, остро с нарушением общего состояния больного, а может медленно и незаметно с постепенным разрушением суставов.
Первые признаки
Острый артрит кисти начинается внезапно с болей, покраснения и отека тканей. Может повышаться температура тела, появляться озноб, недомогание, головная боль. Такое течение обычно заставляет сразу же обращаться к врачу, поэтому острые артриты в большинстве случаев полностью излечиваются.
Первые симптомы артрита кистей рук – боли, отек и покраснения тканей
При хроническом течении сначала появляются неопределенные боли в области кисти и запястья, затем появляется утренняя скованность кистей – ощущение плотных стягивающих перчаток на руках, продолжающихся вначале не более получаса после сна. Проходит скованность после начала движений. Суставные боли носят ноющий характер, вначале заболевания они то возникают, то исчезают.
Важно вовремя заметить первые симптомы и сразу же обратиться за медицинской помощью!
Явные симптомы
Постепенно болевой синдром при артрите рук нарастает, ноющие боли становятся постоянными, появляется припухлость, покраснение (не всегда). Увеличивается период скованности по утрам, движение кисти нарушаются вначале из-за боли, а через некоторое время из-за нарушения функции сустава. При сжимании кисти появляется пощелкивание, иногда сопровождающееся усилением болевых ощущений.
Со временем кисть при артрите рук деформируется и теряет свои функции. Она может приобретать внешний вид ластов (при ревматоидном артрите) или укорачиваться за счет быстрого окостенения зон роста при ювенильном хроническом артрите. Мелкие кости запястья срастаются, развивается анкилоз, кисть перестает сгибаться.
Опасные симптомы
Артрит кистей может осложняться. Поэтому при появлении следующих симптомов нужно немедленно обращаться к врачу:
- острое начало заболевания с высокой лихорадкой, продолжающейся более 5 дней;
- внезапный подъем высокой температуры на фоне уже имеющихся признаков артрита, усиление отека и покраснения кисти – признак возможного гнойного воспаления;
- резкая боль, деформация кисти и нарастающий отек тканей – признак вывиха или подвывиха кисти.
Причины возникновения ревматизма
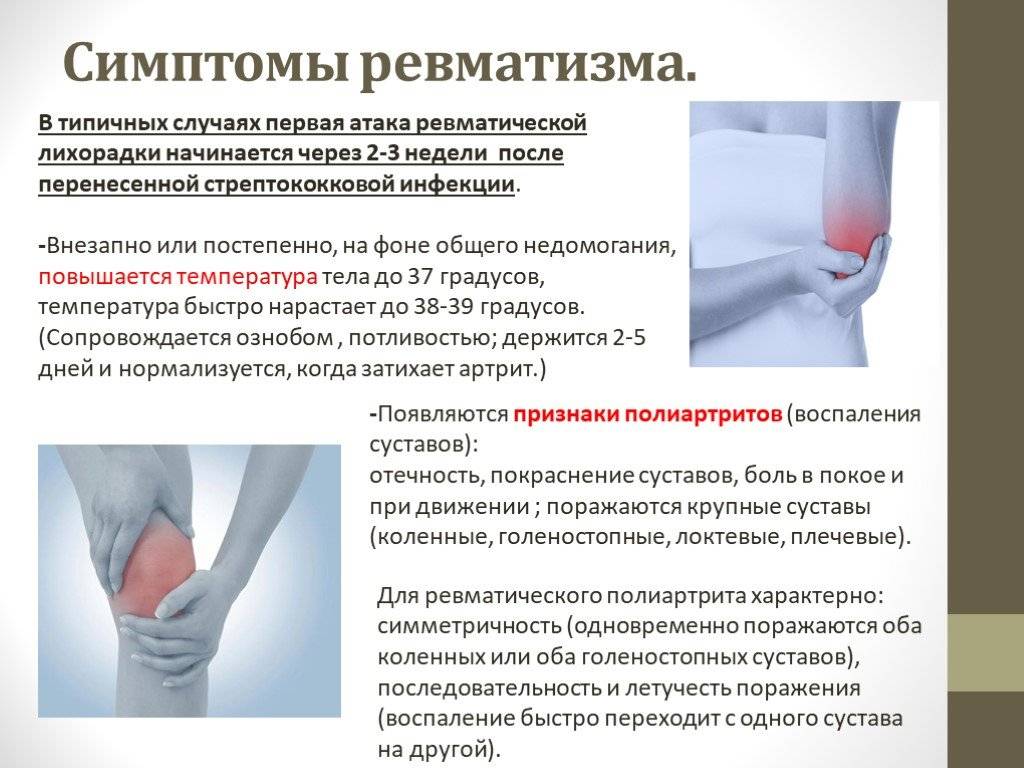
Заболевание чаще всего возникает вследствие перенесенной ангины, возбудителем которой был β(бета)-гемолитический стрептококк группы А. Первые признаки ревматизма возникают, как правило, через 1–3 недели после перенесенной стрептококковой инфекции.
При изучении механизма развития патологии выделяют несколько концепций. Токсический механизм связан с непосредственным воздействием токсинов стрептококка на клетки и ткани организма, что вызывает ряд изменений в последних. Помимо непосредственного влияния на организм самого стрептококка, выделяют механизмы развития ревматизма, связанные с аутоиммунными реакциями, а также с особенностями иммунного ответа, как клеточного, так и гуморального, на антигены стрептококка.
Также второстепенными провоцирующими внешними факторами, снижающими стойкость ребенка к инфекции, можно считать переохлаждение, физическое переутомление, стрессы.
Симптомы Ревматизма у детей:
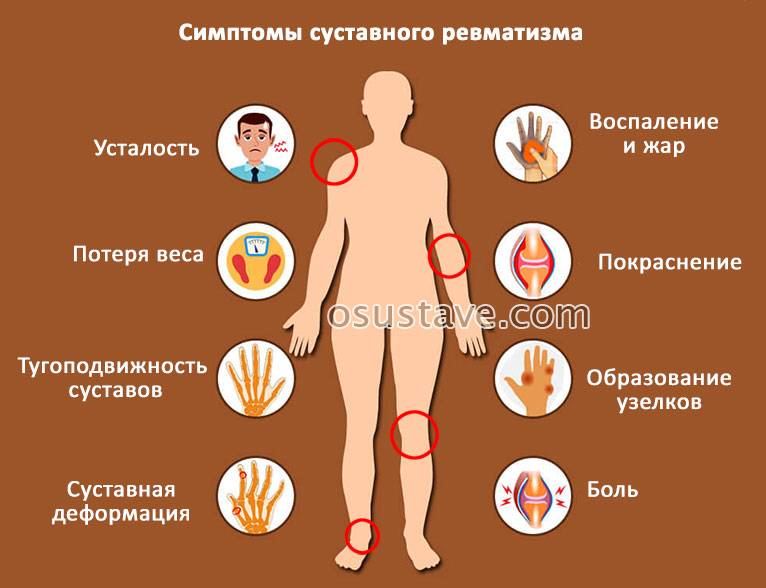
Ревматизм диагностируют у детей школьного возраста чаще, чем в других возрастных группах. Первая атака заболевания в основном имеет острое начало, температура повышается до фебрильных значений, возникает интоксикация. За 2-3 недели до этого почти все больные переносят болезнь верхних дыхательных путей. Вместе с поднятием температуры проявляются признаки полиартрита или артралгий.
Для ревматического полиартрита характерны такие симптомы:
- боли в суставах с нарушением функций, летучего характера
- нестойкое, поддающееся лечению поражение средних и крупных суставов
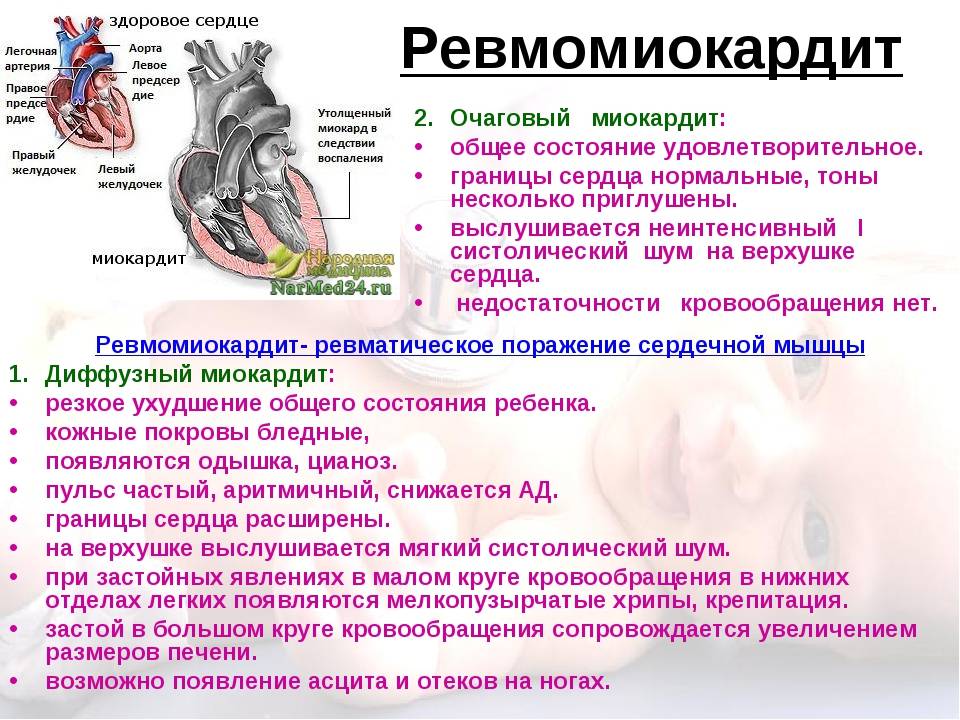
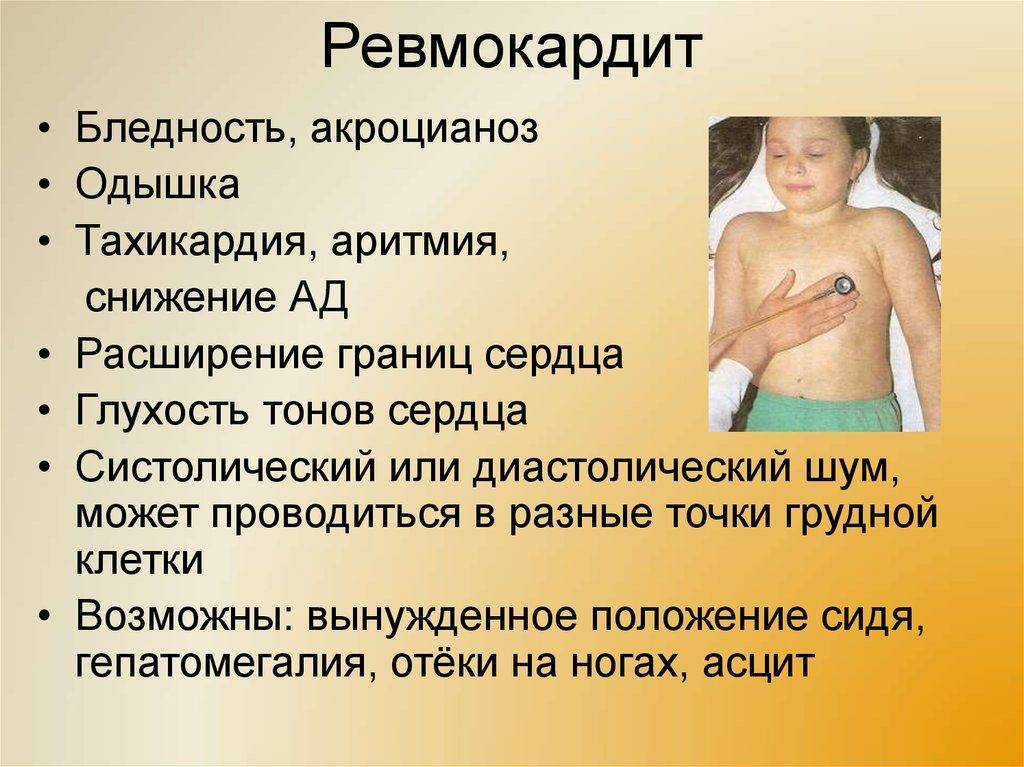
В остром периоде заболевания у большинства детей выявляют признаки поражения сердца, что и является основным критерием при диагностике. Миокардит — самое частое проявление сердечной патологии при этом заболевании. При ревматическом миокардите проявляются такие симптомы:
- ухудшение общего состояния
- бледная кожа
- расширение границ сердца
- глухость тонов (могут быть раздвоены)
- тахикардия или брадикардия
- признаки недостаточности кровообращения (в некоторых случаях)
Чаще всего симптомы не ярко выражены. На сегодня тенденция такова: со стороны миокарда наблюдают умеренные изменения, общее состояние почти не изменено. Более чем в половине случаев в остром периоде обнаруживают эндокардит (поражение клапанного аппарата сердца). В редких случаях при первой атаке ревматизма могут быть поражены оба клапана: митральный и аортальный. Перикард при этом вовлекается в патологический процесс редко. При остром, гиперергическом течении могут встречаться симптомы перикардита, при этом общее состояние ребенка ухудшается.
Помимо сердца, при ревматизме у детей могут быть повреждены другие органы. В последние годы редко наблюдают анулярную эритему и абдоминальный синдром в разгаре болезни. Если поражается нервная система, чаще всего бывает малая хорея. Родители замечают, что ребенок раздражительный, несобранный, бывают непроизвольные движения (более или менее выраженные).
Для рецидивов ревматизма характерны такие признаки:
- атака начинается остро
- симптомы практически совпадают с первой атакой
- ведущей является патология со стороны сердца
Недостаточность митрального клапана – порок, который характеризуется наличием дующего систолического шума на верхушке. Шум приобретает жесткий тембр в некоторых случаях, если недостаточность выражена. После нагрузки шум, как правило, становится более сильным. Давление остается в норме.
Митральный стеноз изолированного типа бывает в редких случаях, в основном при вялом или латентном течении ревматзма у детей. Он характеризуется такими признаками: хлопающий I тон, рокочущий пресистолический шум, митральный щелчок. Чаще стеноз митрального клапана бывает на фоне уже сформированной недостаточности митрального клапана.
Недостаточность аортального клапана при ревматизме характеризуется тем, что выслушивается льющийся диастолический шум, который следует сразу за II тоном и лучше всего выслушивается вдоль грудины слева. Границы сердца расширены влево. Могут быть такие симптомы как «пляска каротид», бледность, увеличение пульсового давления у детей. Но эти симптомы характерны не для начального этапа заболевания.
Стеноз устья аорты как приобретенный порок, чаще всего, присоединяется к недостаточности клапанов аорты. Во втором межреберье справа слышен довольно грубый систолический шум с максимумом в середине систолы.
Другие приобретенные пороки сердца у детей встречаются в очень редких случаях.
Также в разделе
| Фимоз. Что это? Нужна ли операция? Уважаемые родители! Фимозом называют сужение отверстия крайней плоти полового члена, при котором выведение его головки не возможно. При рождении у большинства… | |
| Медицинская экспертиза Статья 49. Экспертиза временной нетрудоспособности Экспертиза временной нетрудоспособности граждан в связи с болезнью, увечьем, беременностью, родами,… | |
| Прогностичне значення клініко-параклінічних характеристик у абітурієнтів вищих навчальних закладів МВС України з обтяженим перинатальним анамнезом Гриненко Л.І., Донецький обласний центр медико-соціальної експертизи, Національна медична академія післядипломної освіт и імені П.Л. Шупика, кафедра неврології… | |
| Клиническая оценка скорости оседания эритроцитов Ирина Орлова Скорость оседания эритроцитов в норме меняется в зависимости от возраста и пола. У новорождённых СОЭ редко выше 2 мм / ч, вероятно, из-за высокого… | |
| Реабилитация после инсульта А. С. Кадыков, доктор медицинских наук, профессор, Н. В. Шахпаронова, кандидат медицинских наук, НИИ неврологии РАМН, Центр по изучению инсульта МЗ РФ… | |
| Дифференцированный подход к антисекреторной терапии хронического панкреатита, сочетающегося с язвенной или с гастроэзофагеальной рефлюксной болезнью Васильев Ю.В. Хронический панкреатит – гетерогенная группа хронических заболеваний поджелудочной железы, для которых характерно наличие в поджелудочной… | |
| Итоги разработки основ применения немедикаментозных методов лечения при некоторых заболеваниях нервной системы В.А. Ежова, Отдел неврологии НИИ физических методов лечения и медицинской климатологии им. И.М. Сеченова, г. Ялта, АР Крым На протяжении всего периода… | |
| Вегетососудистая дистония и рефлексотерапия Мачерет Е.Л., Коркушко А.О., Национальная медицинская академия последипломного образования имени П.Л. Шупика, г. Киев, Медицинский институт УАНМ, г. Киев Резюме… | |
| Постгерпетическая невралгия: клиника, лечение, профилактика Л.И. Волкова. Свердловская областная клиническая больница № 1, г. Екатеринбург Актуальность рассматриваемой проблемы обусловлена повышением заболеваемости… | |
| Принципы лечения нарушений липидного обмена И. А. Либов, кандидат медицинских наук Д. А. Иткин С. В. Черкесова РМАПО, Москва Необходимость коррекции нарушений липидного обмена в настоящее время не… |
К каким докторам следует обращаться если у Вас Ревматизм у детей:
Педиатр
Кардиолог
Кардиоревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Ревматизма у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Подход к лечению заболевания в клинике «Парамита»
Лечение артрита стопы и голеностопа в нашей клинике проводится после предварительного обследования с использованием современных лабораторных и инструментальных методик. После установления диагноза назначается индивидуально подобранное комплексное лечение, в состав которого входят:
- новейшие западные методы лечения этой патологии;
- восточные методики, восстанавливающие баланс в работе всех органов и систем организма, что способствует устранению патологического очага.
Такой подход позволяет быстро устранить воспаление и боль, подавить прогрессирование болезни и восстановить функцию конечности. В клинике «Парамита» вам помогут даже при запущенном заболевании!
Патогенез (что происходит?) во время Ревматизма у детей:
Патогенез определяется такими моментами:
– токсическое влияние некоторых ферментов стрептококка, которые обладают кардиотоксическими свойствами
– наличие у некоторых штаммов стрептококка антигенных субстанций, общих с сердечной тканью
Некоторые исследователи предполагают, что реакция противострептококковых антител с сердцем может возникнуть, только если ранее менялась ткань сердца. При некоторых формах ревматизма у детей, вероятно, играют роль аутоиммунные реакции. В механизмах повреждения сердца значение может иметь тесная связь путей лимфотока глоточного кольца и средостения, что создает предпосылки тесного контакта стрептококка, проникающего в организм через верхние дыхательные пути, с сердцем.
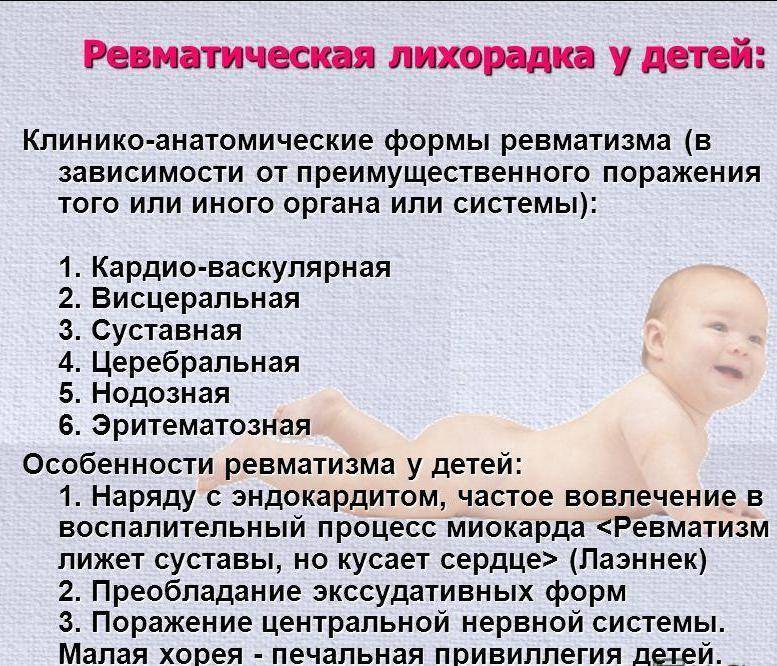
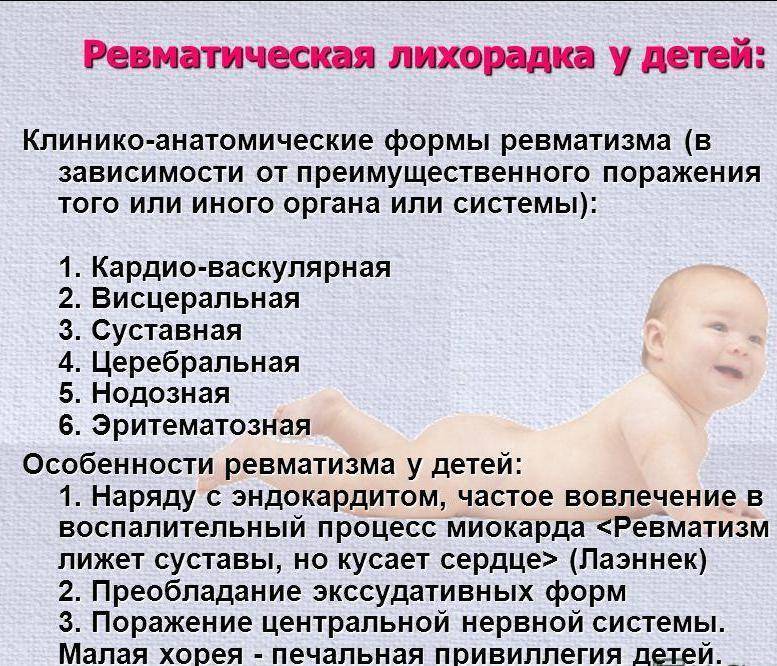
Виды патологии
В зависимости от симптомов ревматизм у детей подразделяют на суставный, сердечный и нервный.
Суставная форма
Ребенок жалуется на летучие боли в локтях, коленях, голеностопах (через 1–3 дня они исчезают и переходят на другой сустав). У него опухают и краснеют суставы, уменьшается амплитуда движений, повышается температура.
Сердечная форма
В этом случае учащается сердцебиение, развивается брадикардия или тахикардия, появляется одышка и шум в сердце, кожа приобретает бледный цвет, а носогубный треугольник синюшный, ребенок быстро устает. Если не предоставить своевременную медицинскую помощь, то возможно возникновение тяжелого сердечного порока.
Нервная форма
Если воспаление поражает нервную систему, то наблюдаются психические расстройства: чрезмерное возбуждение, тревожность, раздражительность, плаксивость, депрессия. В результате начинают дергаться мышцы конечностей и лица, нарушается координация движений, изменяется почерк, проявляется медлительность и рассеянность. При отсутствии лечения развивается паралич, речь становится невнятной.
Вашему ребенку нужна помощь специалиста?
Записаться на прием к врачу вы можете по телефону
или с помощью системы онлайн-записи на сайте
Записаться к врачу
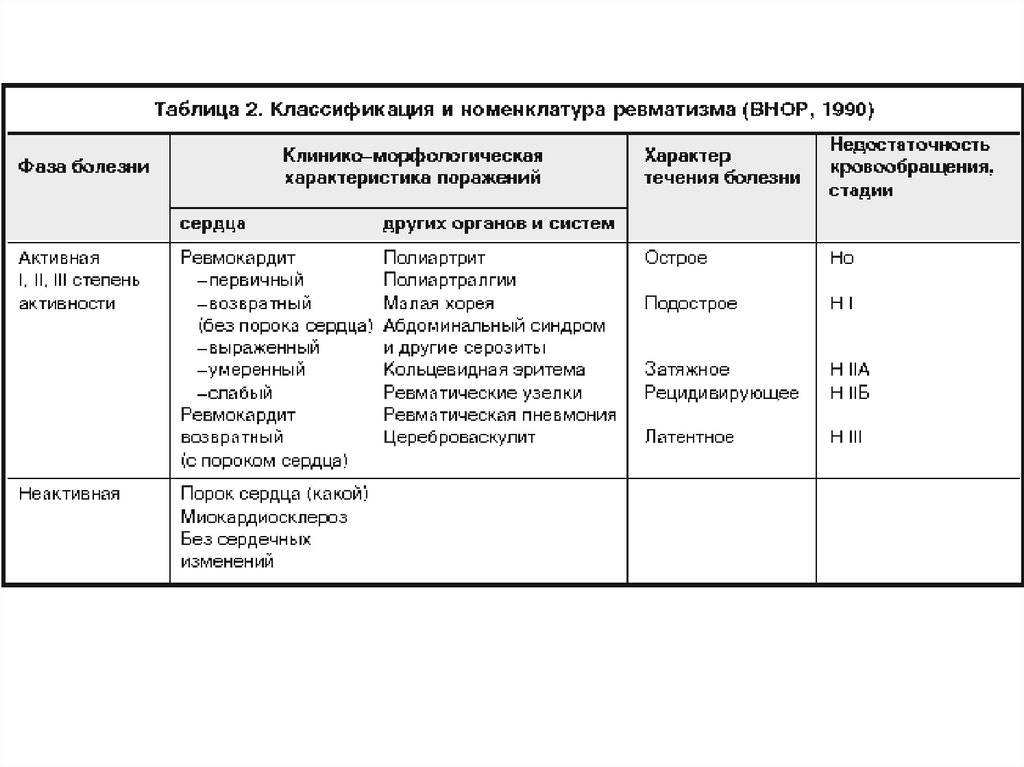
Согласно другой классификации ревматизм у детей подразделяют на:

- острый — характерно внезапное начало и быстрое исчезновение признаков, длительность — 2–3 месяца;
- подострый — признаки обнаруживаются постепенно, возможны обострения, продолжительность — 3–6 месяцев;
- затяжной — лечение сильно затрудняется, длительность — более полугода;
- непрерывно-рецидивирующий — приступы часто повторяются, ремиссии слабо выражены, продолжительность — более года;
- латентный — симптомы почти незаметны, но последствия довольно серьезные, включая порок сердца, болезнь переходит в хроническую форму.
В течение болезни различают 2 фазы:
- активную — симптомы ярко выражены;
- неактивную — признаки болезни отсутствуют.
В активной фазе выделяют 3 степени: минимальной, умеренной и ярко выраженной активности.
Методы терапии

Лечение ревматизма у детей направлено на устранение инфекции, ликвидацию воспалений, восстановление сердечно-сосудистой деятельности и предотвращение сердечных заболеваний.
Терапия включает стационарное и санитарное лечение. Длительность стационарного лечения — 1,5–2 месяца, а санаторного — 2–3 месяца. Первые 2 недели необходимо придерживаться постельного
В условиях стационара пациентам назначается прием антибиотиков, нестероидных противовоспалительных средств, глюкокортикостероидов, гормональных и противомикробных препаратов, противоаллергических и иммуносупрессивных медикаментов, сердечных гликозидов и диуретиков. Лекарства подбираются индивидуально для каждого ребенка, учитывая результаты диагностики, что обеспечивает максимально быстрое выздоровление. Кроме медикаментов, рекомендуется корректирующее питание (обычно оно включает фрукты, картофель, капусту, гречневую и овсяную кашу, творог и другие молочные продукты), физиотерапевтические процедуры и лечебную физкультуру.
В санатории продолжается лечение, начавшееся в стационаре, что позволяет полностью избавиться от патологии и предотвратить рецидивы. Больному назначается антирецидивная терапия, витаминотерапия, закаливающие процедуры, грязелечение и лечебная гимнастика.
После окончания лечения ребенок должен наблюдаться амбулаторно.
Ревматическая хорея — лечение
Существует три вида лечебной тактики.
Вторичная профилактика
Согласно статье 2020 года, врачи сначала будут лечить инфекцию, вызванную БГСА, для того чтобы снизить риск ревматических заболеваний сердца с помощью антибиотиков. Если появляются симптомы ревматической хореи, врачи могут также назначить дополнительные препараты для контроля неврологических и нервно-психических симптомов. Медикаментозная терапия помогает снизить вероятность неврологических заболеваний и необратимого повреждения сердечного клапана.
По данным Всемирной организации здравоохранения (ВОЗ), некоторые дети должны продолжать принимать антибиотики в течение нескольких лет, а в некоторых случаях и до совершеннолетия.
Лечение, подавляющее симптомы хореи
Хотя эффективность симптоматического лечения требует дополнительных исследований, врачи могут назначить вальпроевую кислоту для контроля тревожных непроизвольных движений. При некоторых поведенческих и психических симптомах врачи могут назначать нейролептики, например, рисперидон. Прием рисперидона или других нейролептиков может увеличить вероятность развития поздней дискинезии, расстройства, которое проявляется резкими, непроизвольными движениями. Однако, по данным NORD, такое случается редко.
Другим методом лечения с меньшим количеством побочных эффектов является тетрабеназин, который является дофаминразрушающим агентом. Однако специалисты здравоохранения пока не уверены, насколько это эффективно при данном расстройстве.
Иммунотерапия
Врачи могут назначить краткосрочную иммунотерапию, чтобы помочь уменьшить аутоиммунный ответ в течение первых недель. Некоторые врачи полагают, что продолжающееся острое воспаление является фактором, способствующим появлению симптомов. Однако, на сегодняшний день мало исследований, подтверждающих, что это работает.
Симптомы повышенного СРБ
Симптомы повышенного уровня СРБ зависят от основного заболевания, которое их вызывает. Многие люди, у которых есть незначительная инфекция или травмы, или состояния, которые вызывают хроническое воспаление, могут иметь симптомы. К ним относятся:
- необъяснимая усталость
- боль
- мышечная жесткость
- болезненность и слабость
- легкая лихорадка
- озноб
- головная боль
- тошнота, потеря аппетита и расстройство желудка
- трудности со сном или бессонница
- необъяснимая потеря веса
Люди с очень высоким уровнем СРБ, скорее всего, имеют острую бактериальную инфекцию. Признаки острой инфекции включают:
- высокую температуру
- учащенное сердцебиение
- неконтролируемое потоотделение, озноб или дрожь
- неконтролируемую или постоянную рвоту, диарею
- затрудненное дыхание
- сыпь или крапивницу
- пересохшие губы, рот и кожу
- головокружение
- сильную головную боль, боль в теле, скованность и болезненность
- потерю сознания
Общие сведения о ревматизме
Острая ревматическая лихорадка ー системное воспалительное заболевание, характеризующееся поражением суставных тканей, сердца и сосудов. Развивается у предрасположенных лиц после перенесенной стрептококковой инфекции (фарингит, тонзиллит, скарлатина, рожа). Чаще всего развивается у подростков и людей молодого возраста ввиду высокой реактивности их иммунной системы.
При этой болезни появляются очаги воспаления с разрушением тканей в крупных и средних суставах, тканях сердца, почках, печени. Наибольшую опасность имеет ревматическое поражение сердца. Это самая распространенная причина образования приобретенных пороков сердца, несет риск развития сердечной недостаточности, тромбоэмболии (закупорки тромбами) легочных и мозговых артерий.
Профилактика поноса (диареи)
Чтобы избежать расстройства кишечника, необходимо тщательно соблюдать гигиену.
Для профилактики поноса выполняйте следующие действия:
- тщательно мойте руки с мылом и теплой водой после посещения туалета, перед едой и приготовлением пищи;
- после каждого случая поноса чистите унитаз, ручку смыва и стульчак дезинфицирующим средством;
- пользуйтесь отдельными полотенцами, столовыми приборами и посудой;
- при попадании кала на одежду или постельное белье стирайте их отдельно от других вещей при максимально высокой температуре (например, для постельного белья — 60º С или выше), сначала удалив загрязнения;
- не ходите на работу и не пускайте детей в школу по меньшей мере в течение двух суток после последнего эпизода диареи.
В течение двух недель после поноса вам или вашему ребенку не следует посещать плавательный бассейн.
Прочитайте подробнее о профилактике распространения микробов.
Гигиена питания
Соблюдение правил гигиены питания позволит избежать пищевого отравления и связанного с ним поноса. Это можно сделать, выполняя следующие рекомендации:
- регулярно мойте руки, кухонные поверхности и посуду горячей водой с мылом;
- не держите вместе сырую и готовую пищу;
- храните еду в холодильнике;
- тщательно готовьте еду;
- никогда не ешьте продукты с истекшим сроком годности.
Прочитайте подробнее о том, .
Прививка от ротавирусной инфекции
Ротавирус — это вирус, который часто вызывает понос у детей.
Сейчас детям делают прививки от ротавирусной инфекции в виде капель, которую закапываются ребенку в рот. В России прививка проводится по эпидемическим показаниям (при высоком риске заражения) бесплатно.
Диарея путешественника
Нет прививки, которая могла бы защитить вас от всех возможных причин диареи путешественника. Поэтому отправляясь за границу, нужно соблюдать правила гигиены питания.
Если вы находитесь в стране с низкими санитарно-гигиеническими стандартами, следуйте данным рекомендациям:
- не пить водопроводную воду — ее необходимо прокипятить по меньшей мере одну минуту;
- не использовать лед в кубиках и не есть мороженое;
- не употреблять в пищу сырые или плохо приготовленные морепродукты, мясо, курицу;
- избегать продуктов, которые могут содержать сырые яйца, например, майонез, кондитерский крем;
- отказаться от непастеризованного молока и молочных продуктов, например, сыра;
- не есть фруктов и овощей с поврежденной шкуркой;
- воздержаться от готовых салатов.
Обычно можно безопасно употреблять в пищу и пить следующее:
- горячую пищу, которая прошла термическую обработку;
- бутилированную воду, газировку и алкоголь;
- фрукты и овощи, которые вы моете и чистите сами;
- чай или кофе.
Причины
Развитие заболевания обусловлено чрезмерной активностью стрептококка А гемолитического типа. Именно он способствует возникновению детского ревматизма. Ферменты, которые выделяются данным видом бактерий, весьма токсичны. Причем влияют они непосредственно на ткани сердца.
Но это не основная причина ревматизма у детей. Все дело в том, что кроме своей токсичности такие микроорганизмы отличаются антигенной субстанцией, которая довольно сильно похожа на сердечную. По этой причине защитные реакции организма ребенка направляются на сердце, путая свою ткань с инфекционным агентом.
Это и есть основные причины ревматизма у детей в возрасте 7-15 лет и младше.
Общие клинические рекомендации
Артрит стопы и голеностопа – это прогрессирующее заболевание. Для предупреждения его рецидивов больной должен соблюдать следующие рекомендации:
- вести здоровый образ жизни, больше двигаться;
- регулярно выполнять упражнения ЛФК, заниматься плаванием;
- избегать тяжелых физических нагрузок, переохлаждений и стрессов;
- своевременно лечить все острые и хронические заболевания;
- отказаться от вредных привычек – курения и злоупотребления спиртным;
- проводить курсы профилактического лечения по назначению врача.
Профилактика
Чтобы избежать развития заболевания, генетически предрасположенные лица, а также лица, работа которых связана с повышенной нагрузкой на голеностопы, должны избегать провоцирующих факторов, способных стать триггером для развития заболевания. Это переохлаждения, вирусные инфекции, затяжные стрессы и высокие физические нагрузки.
Соблюдайте диету: откажитесь от жареных, жирных, острых блюд, сладостей и сдобы, питайтесь регулярно. В рационе должны быть: нежирные продукты животного происхождения, овощи и фрукты.
Если все же появились симптомы артрита стопы, то нужно немедленно обратиться к врачу.
Диагностика
Во время постановки диагноза ревматизма у детей оцениваются как клинические симптомы, так и результаты обследования. Но не только признаки ревматизма у детей дают повод утверждать о наличии этого заболевания. На самом деле, в этом вопросе важны как основные, так и дополнительные критерии диагностических исследований:
- миокардит;
- полиартрит;
- хорея;
- подкожные узелки;
- эритема, удлиненные PQ;
- лихорадка;
- утомляемость;
- носовое кровотечение и проч.
Для того чтобы следовать не только признакам ревматизма у детей, но и результатам исследований, врачом назначается:
- общий, иммунологический и биохимический анализ крови;
- электрокардиография;
- эхокардиография;
- рентгеноскопия грудной клетки.
Только тогда, когда проведена диагностика ревматизма у детей, назначается лечение.
Осуществить полное обследование можно в АО «Медицина» (клиника академика Ройтберга). Клиника располагается в центре Москвы.
Список неврологических заболеваний у детей
Список неврологических заболеваний у детей довольно-таки внушителен, а потому ограничимся перечислением наиболее распространённых.
- Эпилепсия. Болезнь проявляет себя внезапно возникающими, повторяющимися судорожными приступами.
- Детский церебральный паралич. Заболевание характеризуется ограничением двигательных возможностей ребёнка, трудностями в поддержании вертикальной позы и ходьбе. Часто сопровождается сниженным интеллектом, задержкой речевого развития и эпилепсией.
- Невроз (психоневроз, невротическое расстройство). Это название объединяет группу обратимых расстройств, для которых характерны навязчивые, астенические или истерические проявления, ослабление как умственной, так и физической работоспособности.
- Гиперактивность. Болезнь проявляет себя излишней энергичностью и подвижностью ребёнка, нарушением внимания и сна, отсутствием аппетита, беспокойством и некоторыми вредными привычками, например, привычкой грызть ногти.
- Астенический синдром. Часто возникает как следствие черепно-мозговой травмы. Проявляет себя быстрой утомляемостью, раздражительностью, замкнутостью и неуверенностью в себе или полной утратой способности длительное время выполнять физические нагрузки.

Частые вопросы по заболеванию
Я профессионально занимаюсь танцами, но в последнее время у меня стал болеть голеностопный сустав с одной стороны. К каком врачу мне обращаться?
Можно начать с травматолога. При необходимости он направит вас к другому специалисту.
Берут ли в армию при артрите голеностопа?
При стойком нарушении суставной функции не берут.
Пациенты часто интересуются, чем лечить артрит суставов стопы и голеностопа. Это неправильный подход. Нужно искать не средство от данного заболевания, а клинику, которая поможет с ним справиться. В московской клинике «Парамита» есть все необходимое для того, чтобы помочь любому пациенту с артритом голеностопа. Обращайтесь, не пожалеете!
Литература:
- Гражданов К.А., Барабаш А.П., Барабаш Ю.А., Кауц О.А., Зуев П.П. Технология лечения гнойных артритов голеностопного сустава // Современные проблемы науки и образования. – 2018. – № 3.
- Мартинович A.B., Инфицированные повреждения и посттравматические деформации голеностопного сустава. // Дисс. канд.мед.наук. Минск 1990. – С.128.
- Perez Busquier M., Calero E., Rodriguez M. et al. Comparison of aceclofenac with piroxicam in the treatment of osteoarthritis. Clin Rheumatol 1997;16(2):154—9.
- Kornasoff D., Frerick H., Bowdler J. et al. Aceclofenac is a well–tolerated alternative to naproxen in the treatment of osteoarthritis. Clin Rheumatol 1997;16(1):32–8.