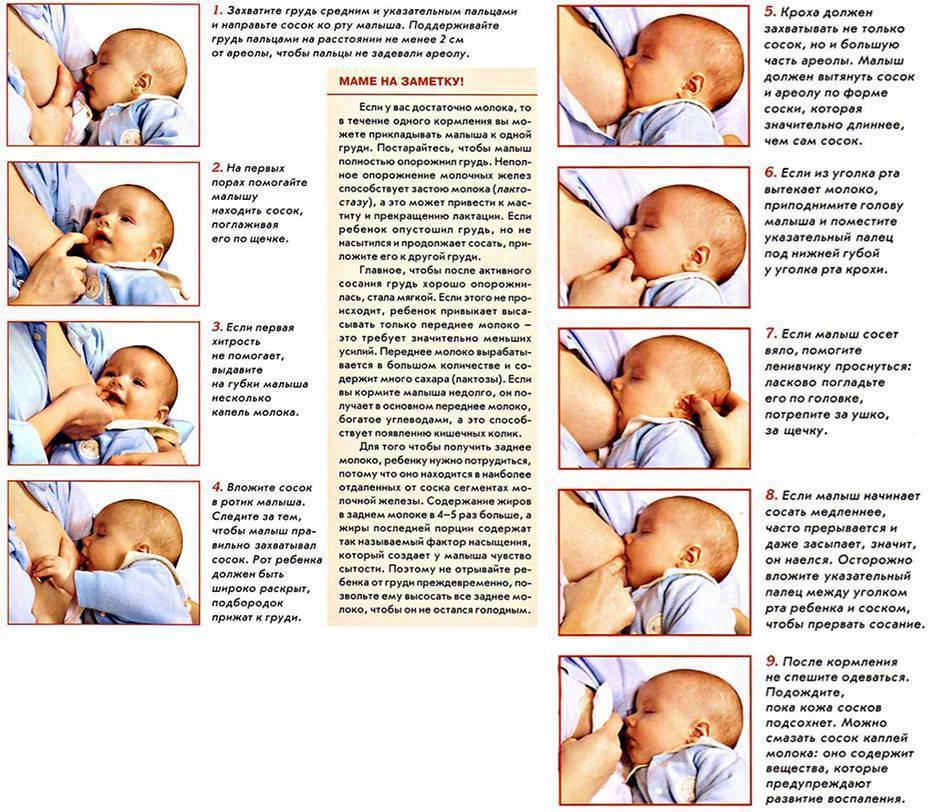
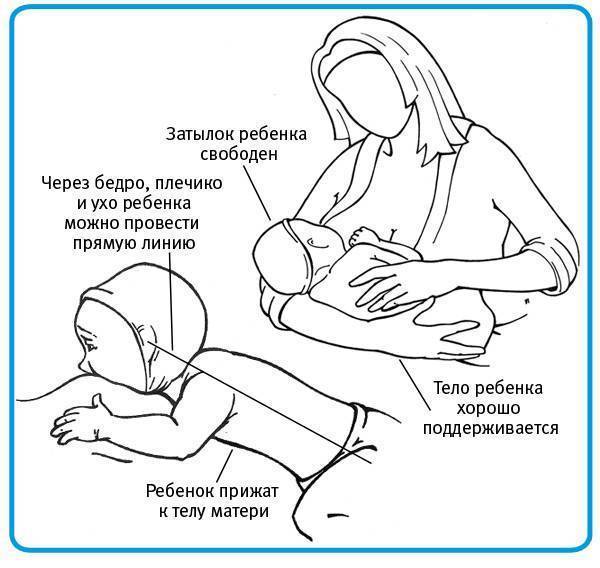
Как распознать запор при грудном вскармливании (лактации)
У кормящей мамы. О запоре при кормлении грудью могут свидетельствовать следующие признаки:
- уменьшение частоты дефекаций (меньше 3 раз в неделю);
- сухой, твердый, сегментированный кал;
- уменьшение количества кала (менее 40 граммов);
- чувство неполного опорожнения кишечника;
- регулярное долгое натуживание в процессе дефекации.
Кроме того, часто период запора у кормящей мамы сопровождается следующими симптомами:
- вздутие живота (метеоризм);
- плохое отхождение газов;
- ощущение тяжести в животе;
- боли в области кишечника и др.
При этом важно знать, что режим опорожнения кишечника у каждого человека индивидуален. И если редкие дефекации являются для женщины нормальными, и она не испытывает никакого дискомфорта, то нет причин для беспокойства
У малыша. Первые несколько недель жизни дети на грудном вскармливании ходят в туалет больше 4 раз в сутки (зачастую около 10). Следовательно, можно сказать, что дефекация у новорожденного может быть столько раз, сколько он поел. Как правило, данная цифра у детей на искусственном вскармливании несколько меньше. К 4 месяцам груднички ходят в туалет уже реже – обычно 2–3 раза в день. После 6 месяцев нормой считается 1-2 раза в день. Кал у новорожденных отличается жидкой или мягкой консистенцией и желтовато-коричневым цветом. Родители могут заподозрить запор у малыша при появлении следующих признаков:
- резко нарушается нормальная частота дефекаций (ребенок ходит «по большому» реже 1 раза в сутки);
- кал становится твердым;
- дефекация причиняет малышу дискомфорт (при приближении позывов или непосредственно в процессе опорожнения кишечника младенец начинает капризничать или плакать, становится беспокойным).
Нередко у малыша наблюдается вздутие живота. При этом животик ребенка становится округлым и плотным из-за скопившихся газов, он прижимает ножки к животу или сучит ими, капризничает, может начать плакать.
Помните, что не следует ставить диагноз себе или ребенку самостоятельно на основании обнаруженных симптомов. Рекомендуется проконсультироваться с врачом.
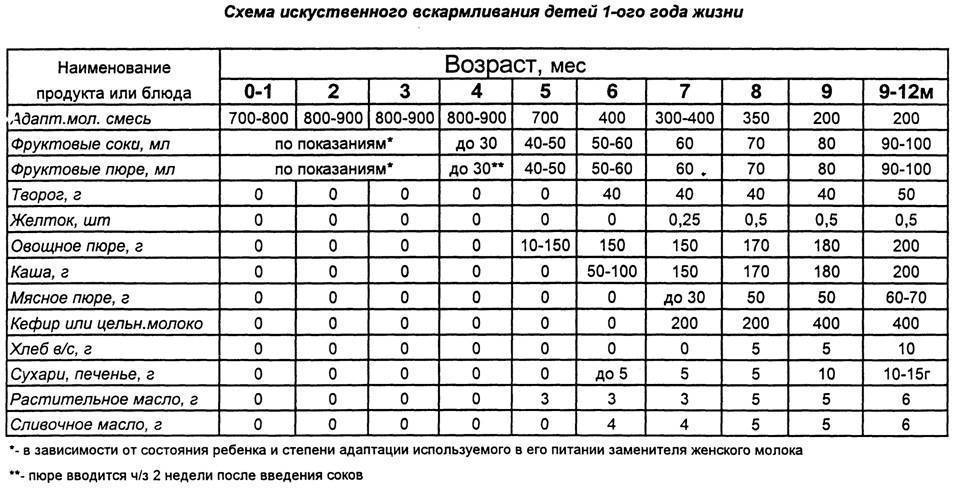
Достаточность питания
Один из основных источников беспокойства молодых мам: достаточно ли ест ребенок.
Ребенок, находящийся на грудном вскармливании, получает достаточно питательных веществ для адекватного роста и развития. Недостаточность питания можно определить достаточно просто:
- Подсчет количества мокрых пеленок или подгузников. Через несколько дней после рождения, ребенок должен мочить не менее шести пеленок или подгузников. Если количество пеленок меньше, цвет мочи (вернее пятен на пеленках от мочи) оранжевый (а не бледно-желтый как в норме) то можно предположить недостаточность питания, и об этом следует сообщить врачу.
- Контроль веса: восстановление потерянного после родов веса происходит в течение одной-двух недель. Если есть существенное отставание в весе, следует информировать об этом врача.
Рекомендуется взвесить ребенка на 4-5 день после рождения, а затем через 2-3 недели. Это позволит исключить недоедание и/или обезвоживание.
Профилактика
Любые болезни проще предупредить, чем потом лечить, особенно это актуально для кормящих мам, которым запрещен ряд лекарств. Меры профилактики болезней зубов:
- гигиена полости рта – залог здоровья;
- регулярно наблюдайтесь у стоматолога, беременным и кормящим осмотры нужны чаще, так как их организм ослаблен и подвержен заболеваниям;
- пользуйтесь нитями и препаратами для полоскания рта после каждого приема пищи;
- выбирайте пасты с фтором;
- пейте витаминные комплексы с содержанием кальция и витамина Д, но строго по рекомендации врача;
- ешьте продукты, содержащие кальций и витамин Д;
- меняйте зубную щетку не реже чем раз в месяц;
Это основные советы и рекомендации по профилактике заболеваний полости рта.
Поводя итог, можно сказать, что зубы лечить нужно, даже если вы кормящая мама, особенно, если вы испытываете нестерпимую боль. Если зуб еще не болит, не стоит доводить кариес до разрушения глубоких тканей зуба, тем более современные анестетики малотоксичны, быстро выводятся из организма и не влияют на молоко.
Главное – все действия согласовывать с врачом, обязательно сообщить стоматологу о том, что вы кормите грудью и настроиться на лечение. Стресс вредит матери и плохо сказывается на молоке, а также может снижать эффективность обезболивающих средств. Профилактика – лучшее средство от болезней!
Когда начинаются месячные после родов и что влияет на восстановление менструального цикла?
После родов из половых органов женщины выделяются лохии. Внешне они напоминают менструальные выделения, однако не стоит путать эти явления. Лохии – это остатки околоплодных вод и оболочек, плазмы и крови, отторжение которых вызвано процессом самоочищения матки. До того, как они прекратятся, восстановление менструации после родов физически невозможно. Это обусловлено тем, что матка еще не сократилась до своего дородового размера, а ее внутренний слой – эндометрий, не восстановился. После того, как лохии заканчиваются, в яичниках снова начинается процесс созревания доминантного фолликула и овуляция, из-за чего наблюдается нормализация менструального цикла. Если ребенок находится на грудном вскармливании, процесс созревания фолликулов отдален.
Еще одним фактором, влияющим на возобновление месячного цикла, является изменение гормонального фона матери. В частности, увеличивается синтез пролактина. Данный гормон отвечает за созревание молозива и преобразование его в грудное молоко, а также подавляет процесс роста фолликулов, их созревания и овуляцию. Критические дни после родов при грудном вскармливании могут отсутствовать до тех пор, пока женщина продолжает кормить малыша грудью, не снижая объемов кормления и ритма. Это явление получило название лактационной аменореи (Amenorrhea).
Мнение эксперта
Скорость возобновления менструаций после родоразрешения зависит, в том числе, от частоты грудного вскармливания. Прикладывание ребенка к груди каждые 2-3 часа поддерживает высокие показатели уровня пролактина. Соответственно, при редком прикладывании, сочетающемся с докормом смесями, месячные возобновляются скорее.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Cредства гигиены во время месячных
Крайне редко месячные начинаются через 40-42 дня после родов. Обычно так происходит в тех случаях, когда малыш с рождения находится на искусственном вскармливании. Если же основу питания ребенка составляет грудное молоко, а прикорм вводится не раньше шестимесячного возраста, то возобновление месячного цикла происходит примерно через полгода-год после родоразрешения. В редких случаях месячные могут отсутствовать до 2-3 лет. Это значит, что женщине необходимо наблюдение у врача, чтобы исключить другие причины отсутствия менструации и вернуть ее.
Дата начала месячных после родов зависит также от способа родоразрешения. Если ребенок появился на свет при родоразрешении путём операции кесарево сечение (Sectio Caesarea), то органам репродуктивной системы понадобится больше времени на инволюцию.
Мнение эксперта
Практика показывает, что многие женщины абсолютно не осведомлены относительно возможности повторной беременности до возобновления менструального цикла. При этом материнский организм еще не восстановился окончательно после предыдущих родов, и повторные могут стать для него непосильным испытанием.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Показания к рентгену грудного отдела позвоночника
Рентгеновскую диагностику грудного отдела позвоночного столба проводят при подозрении на патологические состояния лёгких, сердца и костных структур. Её, также, назначают если пациент перенёс травмы. Существует немалое количество симптомов, которые являются признаками тех или иных состояний и служат показаниями в данном случае:
| Клинические проявления | Заболевания, на которые они указывают |
|---|---|
| Патологии позвоночного столба:
|
| Патологии сердца:
Врождённые и приобретённые пороки сердца. |
| Патологии лёгких:
|
|
|
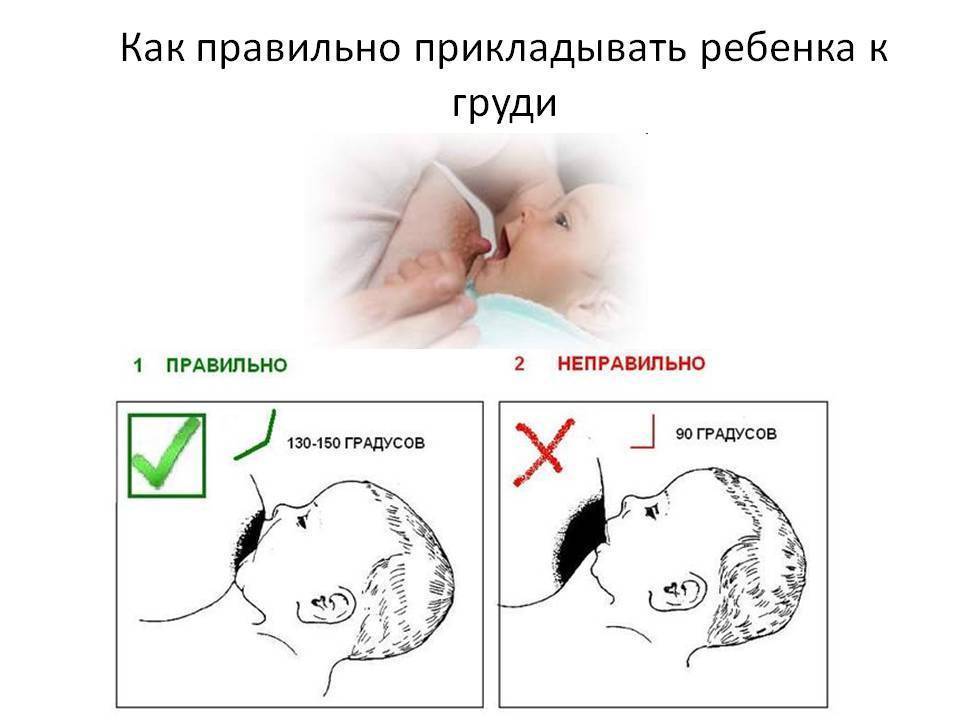
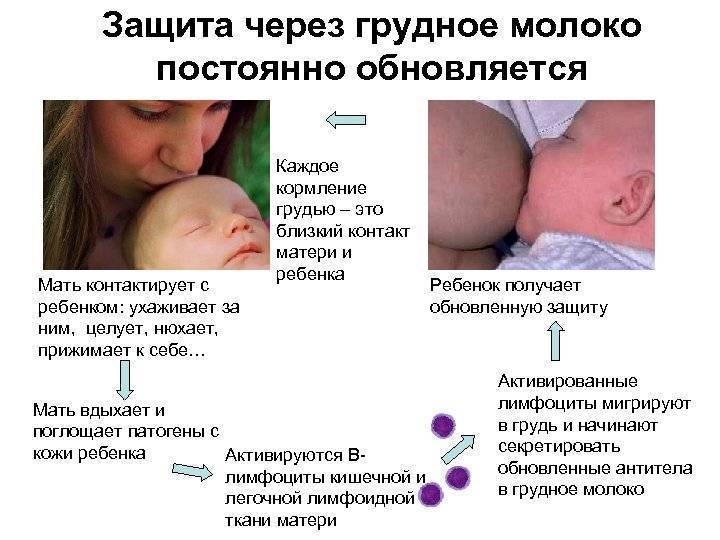
Рекомендуется ли, как и прежде, после родов практиковать контакт «кожа к коже» между матерью и ребенком и налаживать грудное вскармливание, даже если у матери подозрение на COVID-19 или подтвержденная коронавирусная инфекция?
Да. Продолжительный контакт «кожа к коже» непосредственно после родов, включая выхаживание «по методу кенгуру», нормализует температуру тела новорожденного и ассоциируется с более высокими показателями выживаемости новорожденных. Помещение новорожденного в непосредственной близости с матерью также способствует раннему налаживанию грудного вскармливания, что также снижает неонатальную смертность.
Многочисленные положительные эффекты контакта «кожа к коже» и грудного вскармливания существенным образом перевешивают потенциальный риск передачи COVID-19 и развития болезни.
Виды анестезии и противопоказания
Обезболивание при лечении и удалении зубов производится с помощью препаратов местного действия. Чаще всего стоматологи используют Лидокаин. Он безвреден для кормящих женщин и малышей (исключение — аллергические реакции), потому что:
- побочные явления появляются редко;
- действует местно и на короткое время;
- не влияет на работу внутренних органов;
- попадает в молоко в незначительных количествах;
- имеет малый период полувыведения.
Применение анестезии в период грудного вскармливания возможно на любом его этапе. Оно не повредит малышу, если помнить о нескольких моментах:
- лечить зубы по истечении 1 триместра беременности;
- заранее предупредить врача о грудном вскармливании;
- не использовать местный наркоз с содержанием адреналина;
- хорошо накормить ребенка до посещения врача;
- сцедить и вылить молоко, выработанное после применения анестезии (препарат выводится из организма примерно за 5-6 часов).
Насколько безопасен рентген зуба
Большинство пациентов стоматолога волнует вопрос, вреден ли рентген зуба. Эта процедура не несет вреда здоровью. Ее безопасность обусловлена применением небольшого количества излучения и использованием специального фартука. Рентген применятся и для диагностирования заболеваний молочных зубов. Однако в случае с детьми к процедуре прибегают если в этом есть крайняя необходимость.
Обратите внимание: Если пациент находится в тяжелом состоянии или у него наблюдается кровотечение рентген противопоказан.
Рентген при беременности и грудном вскармливании
При беременности рентген применяется с ограничениями. Его используют только в случаях затруднений при диагностике. От процедуры стоит отказаться в первой половине беременности. Решение о необходимости провести рентгенологическое исследование врач принимает после уточнения срока беременности.
Рентгенологическое обследование младенцев
Когда рентгенологическое обследование делается грудничку, стоит помнить, что это может нанести вред здоровью крохи.
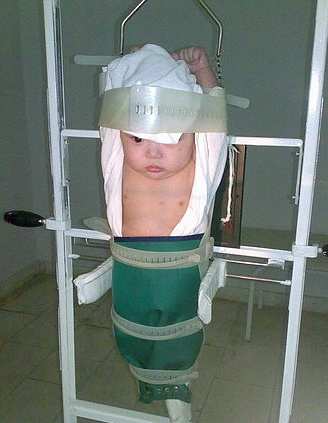
Обычно рентген необходим для подтверждения или опровержения подозрений на присутствие патологии. В основном советуют делать эту процедуру при получении ребенком травмы при родовой деятельности. Например, повреждение носовых костей при родах требует рентгенологической диагностики, хоть врачи и считают, что облучать детскую голову крайне нежелательно.
Младенцам не следует проводить рентген в следующих случаях:
- для обследования щитовидной железы;
- для диагностики патологий органов малого таза у девочек;
- для обследования яичек у мальчиков.

Рентген для младенцев противопоказан:
- при наличии повышенной чувствительности к излучению ионизированного типа;
- при близком расположении органов;
- при неравномерном развитии органов;
- при иных индивидуальных особенностях.
Процесс проведения рентгена зуба
Рентген зуба делают в специально отведенном помещении. Стены и пол в нем – покрыты свинцом для защиты от излучения соседних комнат. Процедура проводится в следующем порядке:
Пациент снимает украшения.
На его грудь надевают свинцовый фартук.
На зуб устанавливается датчик, соединенный с рентген-аппаратом.
Врач приводит в действие аппарат с помощью кнопки.
При необходимости 3Д изучения ротовой полости перед исследованием проводят фиксацию головы пациента в нужном положении. Около нее размещают рентген. После чего происходит вращение аппарата по кругу. В этот отрезок времени он производит серию снимков.Вся информация записывается на цифровой носитель или передается на компьютер.
Подготовка к процедуре
Чтобы свести на нет все риски и опасения кормящих мам перед рентгеном, следует придерживаться нескольких рекомендаций.

- Процедуру необходимо делать только при ее острой необходимости. При наличии опасной болезни или повреждений тканей, органов или костного аппарата польза проведения исследования в разы превышает минусы отказа от кормления малыша в течение 24 часов. Чтобы выйти из ситуации, маме следует перед процедурой покормить грудничка. Также накануне можно сцедить молоко. Хранится сцеженное молоко в холодильной камере в течение 24 часов, а в морозилке – на протяжении месяца. Такое хранение позволит оставить малыша на вскармливании грудным молоком в течение «опасного» периода. Также можно просто сцедить молоко, которое подверглось облучению, а потом вылить его.
- Проводить процедуру мамам следует только на хорошем оборудовании с нормальным сроком эксплуатации.
- Обследование нужно делать только в специальном защитном фартуке.
- При введении контрастных веществ на основе йода можно отказаться от кормления грудью на сутки.
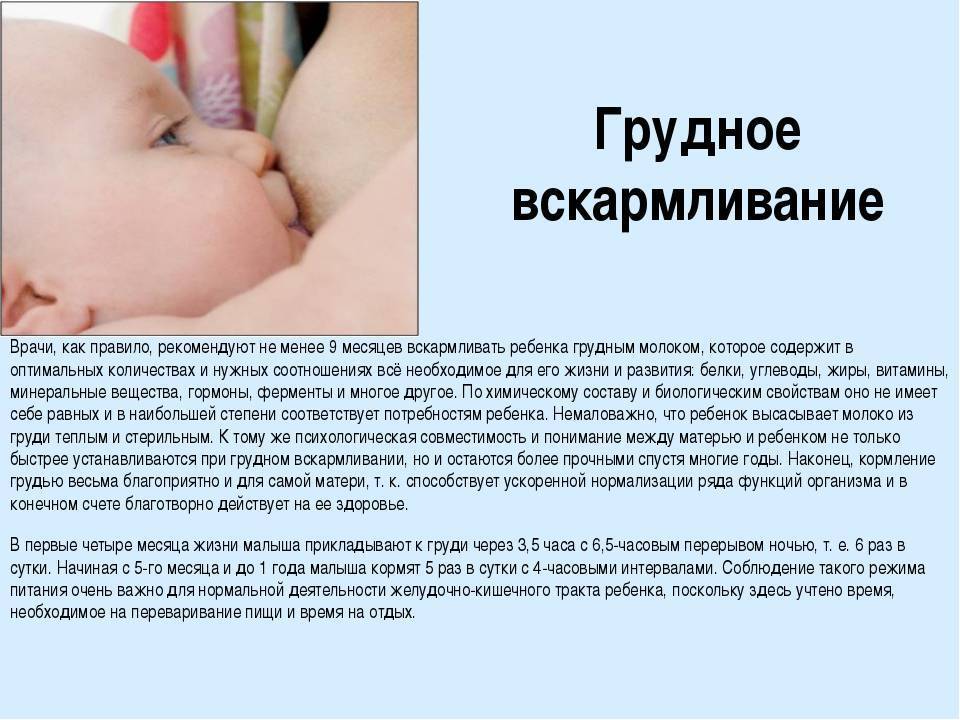
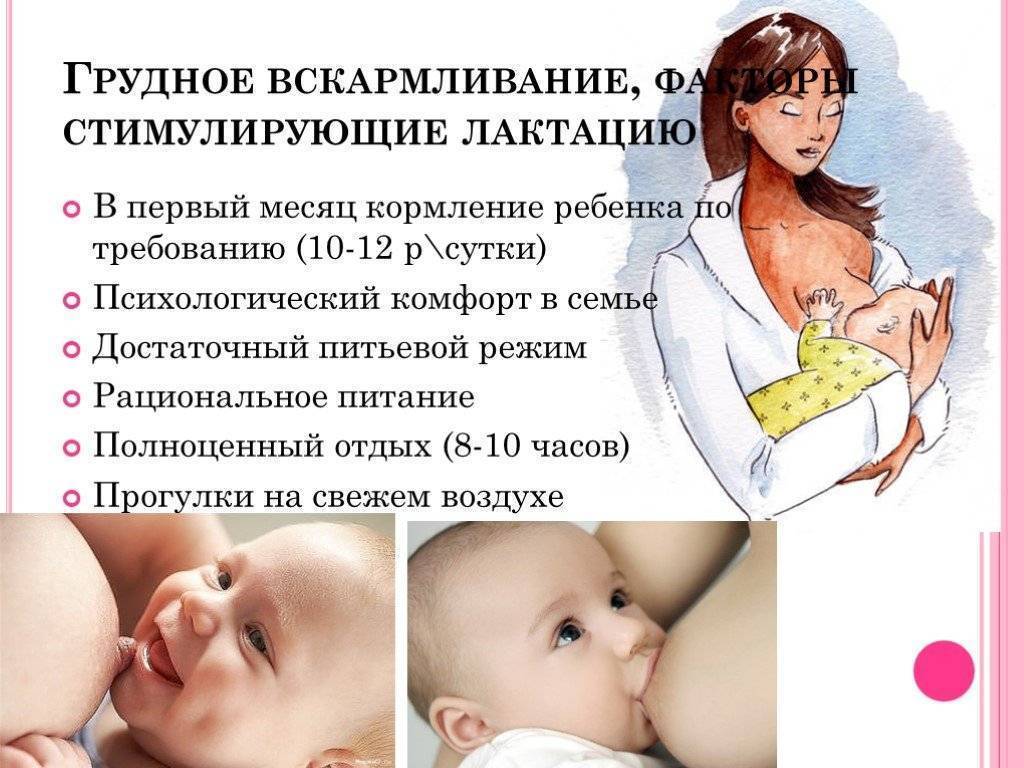
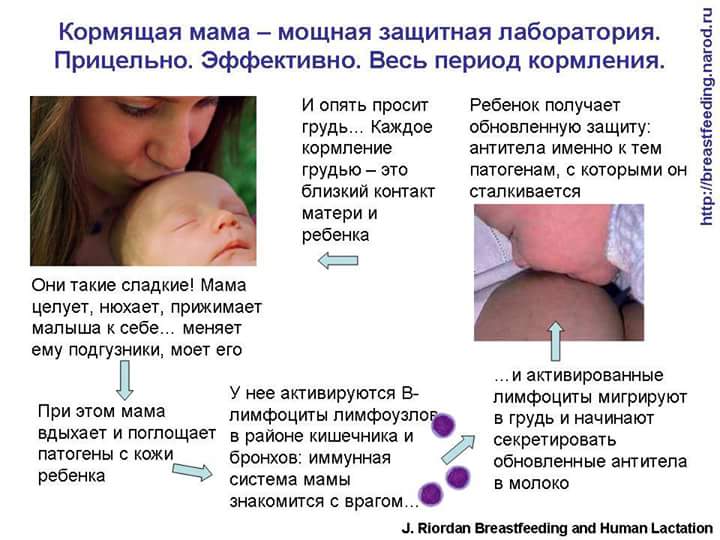
Грудное вскармливание
Грудное молоко является идеальными питанием для новорожденных детей. Все экспертные группы сошлись во мнении, что до шестимесячного возраста младенец не нуждается в каком либо питании кроме материнского молока и до годовалого возраста оно должно быть в рационе в обязательном порядке.
Грудное молоко способствует не только развитию иммунитета, но и адекватной работе кишечника и других органов и систем маленького организма.
К сожалению, по самым оптимистичным расчетам, только 70% матерей поддерживают грудное вскармливание в течение 3х месяцев от рождения, к шестимесячному возрасту эта цифра снижается до 30%.
Слабительное средство при грудном вскармливании (лактации)
Как бы то ни было, если мама обнаружила у себя признаки запора или заметила их у своего новорожденного ребенка, рекомендуется обратиться к врачу. Только он сможет достоверно установить причины расстройства и разработать тактику лечения запора при грудном вскармливании. Но это вовсе не означает, что неприятные ощущения нужно терпеть! К счастью, существуют современные средства, помогающие быстро избавиться от симтптомов запора. Представляем вам слабительное средство в формате микроклизмы – МИКРОЛАКС.
- Быстрое слабительное МИКРОЛАКС способно избавить от симптомов запора через 5–20 минут*, потому что действует местно (средство не проходит через желудочно-кишечный тракт);
- воздействует непосредственно на каловые массы, не влияя на расположенные выше органы пищеварения;
- МИКРОЛАКС можно использовать как слабительное при лактации, а также принимать детям с рождения и беременным женщинам.
Перед приемом слабительного ознакомьтесь с инструкцией по применению препарата МИКРОЛАКС.
* Согласно инструкции по применению лекарственного средства Микролакс благодаря действию средства акт дефекации имеет место в течение нескольких минут, обычно от 5 до 20 минут.
Реклама лекарственного средства. Перед применением необходимо ознакомиться с инструкцией и проконсультироваться с врачом. РУ № UA/15636/01/01 от 01.12.2016, приказ МЗО №1299
Как подготовиться к рентгенографическому обследованию?
Перед обследованием пояснично-крестцового отдела позвоночника, костей таза и тазобедренного сустава вечером, накануне процедуры, делается очистительная клизма. Утром допускается легкий завтрак.
Перед обследованием органов брюшной полости может потребоваться подготовка (не принимать никакую пищу и лекарства за 6-8 часов до процедуры, не пить и не курить и т. д.). Людям, страдающим повышенным газообразованием, рекомендуется за 2-3 дня до обследования исключить из рациона черный хлеб, сдобу, молочные продукты, капусту, яблоки, морковь и т. п.
Людям, страдающим повышенным газообразованием рекомендуется за 2-3 дня до обследования исключить из рациона черный хлеб, сдобу, молочные продукты, капусту, яблоки, морковь и т.п.
Перед обследованием пояснично-крестцового отдела позвоночника, костей таза и тазобедренного сустава, вечером, накануне процедуры, делается очистительная клизма. Утром допускается легкий завтрак.
Во всех остальных случаях подготовки не требуется.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Когда могут назначить рентгенографию
Врач травматолог или хирург может назначить цифровую рентгенографию костей и суставов (черепа, кости плеча, предплечья, стопы, кисти, бедренной, тазобедренной кости и т. п.; височно-челюстных, локтевых, коленных, лучезапястных, тазобедренных суставов и т. п.):
- Если у пациента наблюдается боль, хруст, блокировка движений, нестабильность сустава.
- При травме или подозрении на травму: вывих, перелом, растяжение.
- Для того чтобы поставить или исключить диагноз: продольное плоскостопие.
- Для диагностики наростов и обызвествленных участков, метастатических поражений и опухолей.