Хирургическое лечение рака вульвы
Хирургия — основной метод лечения рака вульвы
Во время операции врач старается полностью удалить опухолевую ткань, при этом сохранив эстетичный внешний вид половых органов, нормальную эвакуацию мочи и стула (это особенно важно, когда опухоль находится близко к мочеиспускательному каналу и анусу). В зависимости от стадии, прибегают к одному из следующих вариантов хирургических вмешательств:
- Локальное иссечение опухоли. Возможно на ранних стадиях. Хирург иссекает опухоль и примерно 1,3 см окружающих тканей, подкожной жировой клетчатки. Удаленную ткань отправляют в лабораторию для микроскопии. На краях разреза не должно быть обнаружено опухолевых клеток (отрицательный край резекции) — это будет говорить о том, что опухоль удалена полностью, и в организме, скорее всего, больше не осталось раковых клеток.
- Вульвэктомия. Хирург удаляет всю вульву или ее большую часть. Существуют разные варианты вульвэктомии. В одних случаях после операции удается сохранить нормальный внешний вид половых органов, у некоторых женщин впоследствии приходится прибегать к реконструктивно-пластической хирургии.
- Эвисцерация (экзентерация) таза — наиболее сложная и травматичная операция, ее проводят, если рак распространился на тазовые органы. Удаляют мочевой пузырь, нижнюю часть толстой и прямую кишку, матку вместе с шейкой и влагалищем. Объем вмешательства зависит от того, куда успела прорасти опухоль.
- Удаление лимфатических узлов. Раньше оно проводилось всегда — на всякий случай, так как хирург не мог точно знать, распространились ли опухолевые клетки в ближайшие лимфатические узлы. В настоящее время есть возможность проводить сентинель-биопсию — исследование лимфатического узла, который находится первым на пути оттока лимфы от опухоли. Если в нем нет раковых клеток, то не имеет смысла удалять остальные лимфоузлы.
Иногда, если после операции высок риск рецидива, хирургическое лечение сочетают с курсом лучевой терапии и химиотерапии.
Воспаление лимфоузлов на шее: причины
Как мы уже сказали выше – в разном возрасте превалируют разные причины лимфаденитов. У детей до 5 лет основную роль играют острые респираторные вирусные инфекции (грипп, пневмонии, ангины, отиты, риниты), а также очаги хронической инфекции в области миндалин, внутреннего и среднего уха. Реже развитие лимфаденита в этом возрасте связано с гнойничковыми поражениями кожи лица и головы, а также с воспалением слизистой оболочки полости рта при стоматите или в результате травматического ее повреждения. Развитие лимфаденита также может спровоцировать БЦЖ-вакцина от туберкулеза.
Диагностику и лечение всех вышеперечисленных неодонтогенных лимфаденитов (т.е. не связанных с зубами) – чаще осуществляют педиатры и инфекционисты. А вот что касается возраста от 6 до 12 лет – тут до 70% случаев воспаления лимфоузлов у ребенка связанно уже именно с очагами гнойного воспаления в области корней зубов. Лимфаденит, причиной которого является воспаление зубов – называют термином «одонтогенный». И поэтому первым врачом, к которому вы должны обратиться для того, чтобы найти источник инфекции – должен быть хирург-стоматолог.
Причины одонтогенного лимфаденита у детей и взрослых –
- острый гнойный периодонтит (или обострение хронического периодонтита),
- нагноение кисты у верхушки корня зуба,
- затрудненное прорезывание зубов (в том числе нижнего зуба мудрости),
- альвеолит (воспаление лунки удаленного зуба),
- гнойный периостит (флюс),
- остеомиелит челюстей,
- околочелюстные абсцессы и флегмоны,
- одонтогенный гайморит,
- стоматит слизистой оболочки полости рта.
Отличия одонтогенного и неодонтогенного лимфаденита –
Что касается одонтогенного лимфаденита, то чаще всего предъявляются жалобы на одностороннее воспаление лимфоузлов на шее, что соответствует поднижнечелюстной группе лимфоузлов (подчелюстной лимфаденит). Если начать расспрашивать пациента, то очень часто можно обнаружить, что воспалению лимфоузла предшествовала боль в одном из зубов, или на десне мог перед этим образоваться флюс, или один из зубов совсем недавно лечили у стоматолога. Т.е. обычно всегда прослеживается точная связь между воспалением лимфоузла и причинным зубом (с одной и той же стороны), либо с заболеванием слизистой оболочки полости рта.
При остром неодонтогенном лимфадените пациенты предъявляют жалобы на появление не одного, а обычно сразу нескольких «шариков» в подчелюстной области или верхних отделах шеи. Причем пациенты четко связывают это с перенесенной недавно ангиной, отитом или ОРВИ. Особенностью неодонтогенного лимфаденита является то, что воспаление лимфоузлов идет сразу в нескольких анатомических областях, часто симметричных (кстати, это является одним из отличительных признаков неодонтогенного лимфаденита). Кроме того, неодонтогенный лимфаденит всегда сопровождается общим воспалительным процессом в организме, связанным с основным заболеванием, например, отитом или ангиной.
Какие лимфоузлы чаще воспаляются –
Причем, приблизительно всегда можно определить источник воспаления лимфоузла, если знать пути оттока лимфы от различных областей лица – в лимфатические узлы определенной локализации. Чаще всего у детей и взрослых происходит воспаление подчелюстных лимфатических узлов, расположенных вдоль нижнего края нижней челюсти. В подчелюстные узлы оттекает лимфа от костной ткани, надкостницы и зубов нижней челюсти (от клыка до третьего моляра), а также от миндалин, кожи наружного носа и передних отделов слизистой оболочки полости носа.
Кроме того, в подчелюстные лимфоузлы частично попадает лимфа и от костной ткани, надкостницы и зубов верхней челюсти (от четвертого премоляра до третьего моляра). Важный момент – немного глубже подчелюстных лимфоузлов располагаются заглоточные лимфатические узлы, к которым оттекает лимфа от среднего уха, от задних отделов полости носа, и также частично от миндалин, и от твердого и мягкого нёба.
Еще одна важная группа – подбородочные лимфоузлы, в которые оттекает лимфа от кожи верхней и нижней губ, от корней нижних резцов и клыков, от кости и надкостницы подбородочного отдела нижней челюсти. Соответственно, воспаление этой группы лимфоузлом может быть вызвано, например, очагом гнойного воспаления у одного из нижних передних зубов. А вот к околоушным лимфатическим узлам оттекает лимфа от кожи лба, ушных раковин, наружных слуховых проходов, щек и верхней губы. Соответственно, воспаление околоушных лимфоузлов может быть спровоцировано воспалительным процессом в этих тканях.
Методы диагностики рака языка
Врачи рекомендуют каждому человеку регулярно осматривать свою ротовую полость с помощью зеркала. Любые непонятные язвочки, пятна, шишки должны стать поводом для визита к врачу. Нужно регулярно проходить осмотры у стоматолога.
При подозрении на злокачественную опухоль полости рта и ротоглотки обследование начинается с осмотра врача. Доктор осматривает ротовую полость, глотку (фарингоскопия), гортань (ларингоскопия), ощупывает подкожные лимфатические узлы. Если на языке обнаруживают образования, напоминающие рак, проводят биопсию: получают фрагмент патологически измененной ткани и отправляют в лабораторию для микроскопического исследования. Обязательно нужно провести анализ на вирус папилломы человека.
Если по данным биопсии диагностировано онкологическое заболевание, нужно оценить, насколько сильно рак распространился в организме: проросла ли опухоль в соседние органы, есть ли очаги в регионарных лимфатических узлах, отдаленные метастазы. В этом помогают следующие методы диагностики:
- компьютерная томография;
- рентгенография грудной клетки;
- магнитно-резонансная томография;
- позитронно-эмиссионная томография;
- рентгеноконтрастные исследования.

Обзор
Туберкулез — это бактериальная инфекция, которая распространяется через частицы зараженной мокроты, выделяемой больным человеком при кашле или чихании. Это тяжелое, но излечимое заболевание.
Туберкулёз — распространенное и опасное заболевание. Хотя, благодаря успехам современной медицины, заболеваемость и смертность от него значительно снизилась. По приблизительным оценкам, около трети мирового населения инфицированы туберкулёзом (латентной формой). Из них примерно у 10% болезнь рано или поздно перейдет в активную стадию.
В Российской Федерации за 2012 год было зарегистрировано 96 740 случаев туберкулеза, заболеваемость в среднем по стране несколько снизилась, по сравнению с 2010–2011 годами. Наиболее высокая заболеваемость туберкулезом регистрируется на территории Дальневосточного, Сибирского и Уральского федеральных округов.
Туберкулёз в основном поражает легкие, однако может развиться в любом другом органе, в том числе в костях и нервной системе. Обратитесь к врачу, если у вас кашель, который не проходит более трех недель, или если в мокроте появилась кровь.
Развитие туберкулеза связано с бактерией, которая называется микробактерия туберкулеза. Легочная форма туберкулеза — единственная заразная форма этого заболевания, которая распространяется, как правило, лишь при продолжительном контакте с зараженным человеком. Например, туберкулез часто распространяется среди членов семьи, живущих вместе.
Иммунная система (естественная защита организма от инфекций и заболеваний) большинства здоровых людей убивает бактерии, и симптомы не появляются. Иногда иммунная система не может убить бактерии, но способна сдерживать их распространение в организме. В этом случае не наблюдается развития симптомов, но бактерии сохраняются в организме. Это называется латентной (скрытой) формой туберкулеза.
Так же существует ещё одна самостоятельная форма туберкулеза – туберкулома.
Если иммунная система не может даже изолировать инфекцию, бактерии начинают распространяться в легкие или другие органы тела. Тогда, в течение нескольких недель или месяцев могут проявиться симптомы болезни. Такая форма туберкулёза называется активной. При ослаблении иммунной системы туберкулёз может перейти из латентной формы в активную.
Как правило, при своевременном обращении за медицинской помощью туберкулёз излечим полностью. Чаще всего назначается курс антибиотиков, обычно полугодовой. Используются несколько различных антибиотиков, так как некоторые формы туберкулеза устойчивы к определенным антибиотикам. Если у вас туберкулез, устойчивый к лекарствам, лечение может занять до полутора лет.
Если вы были в тесном контакте с больным туберкулёзом, необходимо обследоваться, чтобы исключить наличие инфекции и у вас. Для этого обычно назначается рентгенография грудной клетки, анализы крови и кожная диагностическая проба Манту.
Этиология (причины) псевдотуберкулеза
Yersinia pseudotuberculosis— грамотрицательная палочковидная бактерия с перитрихиальными жгутиками, относится к семейству Enterobacteriaceae. Капсул не содержит. Спор не образует. Обладает сходными с Y. enterocolitica морфологическими, культуральными и биохимическими свойствами. Y. pseudotuberculosis имеет жгутиковый (Н) антиген, два соматических (О) антигена (S и R) и антигены вирулентности — V и W. Описано 16 серотипов Y. pseudotuberculosis или О-групп. Большинство штаммов, встречающихся на территории РФ, принадлежат к I (60–90%) и III (83,2%) серотипам. О-антигены бактерии имеют антигенное сходство между серотипами внутри вида и другими представителями семейства энтеробактерий (Y. pestis, сальмонеллами группы В и D, Y. enterocolitica О:8, О:18 и О:21), что необходимо учитывать при интерпретации результатов серологических исследований.
Ведущую роль в развитии псевдотуберкулёза отводят факторам патогенности Y. pseudotuberculosis: адгезии, колонизации на поверхности кишечного эпителия, инвазивности, способности к внутриклеточному размножению в эпителиальных клетках и макрофагах и цитотоксичности. Энтеротоксигенность штаммов слабая. Контроль вирулентности осуществляют хромосомные и плазмидные гены. Бактерии Y. pseudotuberculosis представляют собой довольно однородную группу как внутри вида, так и в пределах отдельных серотипов. Все известные их штаммы относятся к безусловно-патогенным. Различия в проявлении патогенных свойств Y. enterocolitica и Y. pseudotuberculosis определяют особенности течения иерсиниоза и псевдотуберкулёза.
Устойчивость Y. pseudotuberculosis и Y. enterocolitica к физико-химическим воздействиям не различается.
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Лечение других заболеваний на букву – п
| Лечение панкреатита |
| Лечение панкреонекроза |
| Лечение папилломы трахеи |
| Лечение параметрита |
| Лечение паранеоплазий |
| Лечение паранефрита |
| Лечение педикулеза |
| Лечение пельвиоперитонита |
| Лечение перекрута яичка |
| Лечение перелома надколенника |
| Лечение периартрита плечевого сустава |
| Лечение перикардита |
| Лечение печеночной комы |
| Лечение печеночной энцефалопатии |
| Лечение пиелонефрита |
| Лечение пиодермий |
| Лечение пионефроза |
| Лечение плеврита |
| Лечение пневмокониозов |
| Лечение пневмонии |
| Лечение пневмосклероза |
| Лечение пневмоторакса |
| Лечение подагрической почки |
| Лечение подагры |
| Лечение подкожной гранулемы лица |
| Лечение поликистоза почек |
| Лечение полиневропатий |
| Лечение полиомиелита |
| Лечение полипов желчного пузыря |
| Лечение поноса |
| Лечение портальной гипертензии |
| Лечение порфирий |
| Лечение посттравматического стрессового расстройства |
| Лечение приапизма |
| Лечение проказы |
| Лечение простатита |
| Лечение простуды |
| Лечение протеинурии |
| Лечение психосоматических заболеваний |
| Лечение псориаза |
| Лечение пузырного заноса |
| Лечение пузырчатки |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
К каким докторам обращаться, если у Вас псевдотуберкулез
- Иммунолог
- Инфекционист
- Семейный доктор
Клиническая диагностика псевдотуберкулеза основывается на выявлении таких особенностей заболевания:
- типичный эпидемиологический анамнез, указывающий на потребление термически необработанных овощей с длительными сроками хранения;
- полиорганичность поражения с сочетанием интоксикационного, гепатолиенального, катарального и суставного синдромов, поражением пищеварительного канала, абдоминальный синдром, лимфаденопатия;
- скарлатиноподобная сыпь, наличие симптомов капюшона, перчаток, носков;
- обострения и рецидивы в течение болезни.
В общем анализе крови характерны умеренный лейкоцитоз, нередко незначительна эозинофилов, умеренный нейтрофилез, незначительно увеличена СОЭ. При поражении печени в крови обнаруживают умеренную гипербилирубинемию, повышение активности аминотрансфераз. Поражение почек сопровождаются умеренной протеинурией, лейкоцитурией, микрогематурией.
Для септического поражения характерны гиперлейкоцитоз, анемия, увеличение СОЭ (до 40-60 мм/ч). При менингите спинномозговая жидкость прозрачная или слегка мутная, цитоз до 600-700 кл/мкл, реже – до 1000 кл/мкл (содержимое нейтрофилов – 80-90%), количество белка умеренно увеличено, уровень глюкозы и хлоридов не превышает норму.
Специфическая диагностика заболеваний, вызванных иерсиниями, основывается на бактериологических и серологических методах исследования. Материалом для бактериологического исследования является кровь, мокрота, моча, испражнения, а также операционный материал. Исследуемый материал высевают в жидкую среду обогащения, выдерживают в термостате при температуре 4 °С в течение 3-5 суток (холодовое обогащение) с последующим посевом на плотные среды Эндо, Левина, Серова при температуре 28-30 °С.
Для ранней диагностики псевдотуберкулеза перспективными являются методы выявления специфических антигенов – РИФ, РГНГА, РКА и РЛА. К ведущим генетическим методам, которые применяют для диагностики псевдотуберкулеза, принадлежат ПЦР и ДНК-зондирование. Основные преимущества этих методов – скорость выполнения анализа (4-6 ч), высокая чувствительность и специфичность (99%). Кроме того, ПЦР позволяет уже в первые сутки получить предварительное подтверждение клинического диагноза при исследовании испражнений больных. Серологический диагноз основывается на появлении или нарастании титра гуморальных антител к возбудителю псевдотуберкулеза. Определенного значения эти методы приобретают со 2-й недели заболевания. Широко используют РА и РИГА с диагностическим титром 1:160 и 1:100 соответственно. Однако из-за наличия общих антигенных признаков с другими бактериями при псевдотуберкулезе частые ложно-положительные реакции. В ранний период информативным является ИФА с определением и ИФА, на 4-й неделе – ИФА, РА, РИГА, РСК.
Современные методы лечения
Подходы к лечению злокачественных опухолей тела и корня языка несколько различаются.
Лечение рака тела языка
Если опухоль имеет размер менее 4 см, ее удаляют хирургическим путем. В некоторых случаях также показано удаление регионарных лимфатических узлов. Обычно других методов лечения не требуется.
Типичная тактика при запущенном раке тела языка (опухоль более 4 см или успела сильно прорасти в окружающие ткани) предусматривает сочетание трех методов лечения:
- Хирургическое удаление первичной опухоли, а также регионарных лимфатических узлов.
- Лучевая терапия. Перед ее проведением обязательна консультация стоматолога и санация очагов инфекции в ротовой полости.
- Химиотерапия.
При рецидиве, а также на последней стадии рака языка с отдаленными метастазами основным методом лечения становится химиотерапия.
Лечение рака основания (корня) языка
Если диаметр опухоли менее 4 см, ее удаляют, а также иссекают регионарные шейные лимфатические узлы. Если высок риск рецидива, после операции назначают лучевую терапию области шеи или химиолучевую терапию (облучение в сочетании с химиопрепаратами).
Если опухоль больше 4 см или проросла в окружающие ткани, возможны разные варианты лечения:
- химиолучевая терапия;
- удаление части языка и окружающих тканей, регионарных лимфоузлов с последующим курсом химиотерапии или лучевой терапии;
- только лучевая терапия.
Вид хирургического вмешательства при раке тела и корня языка зависит от расположения опухоли, ее размеров и степени вторжения в окружающие ткани. Химиотерапия или лучевая терапия могут дополнять операцию. Когда они применяются в качестве самостоятельного метода лечения, как правило, их назначают в паллиативных целях. Они не уничтожат рак полностью, но помогут замедлить его прогрессирование, улучшить состояние пациента, продлить жизнь.
В некоторых случаях назначают таргетный препарат цетуксимаб (Эрбитукс), иммунопрепарат ниволумаб.
Лечение иерсиниозов
Лечение иерсиниозной инфекции комплексное и во многом зависит от формы заболевания, ведущих синдромов, тяжести течения и периода болезни. В целом, принципы лечения иерсиниоза и псевдотуберкулеза существенно не различаются. Проводится госпитализация больных в боксы инфекционных стационаров/специализированные отделения, ей подлежат пациенты со среднетяжелыми/тяжелыми формами.
Основой этиотропной терапии являются антибиотики, позволяющие обеспечить уничтожение в организме возбудителя иерсиниоза и псевдотуберкулеза, что позволяет купировать острую симптоматику инфекции, снижает риск развития ее генерализации и переход заболевания в затяжное или хроническое течение. При выборе антибиотика следует руководствоваться чувствительностью патогенных иерсиний к нему. Основным препаратом выбора в лечении иерсиниозов является по-прежнему Левомицетин. Широко назначаются цефалоспорины III поколения (Цефтриаксон, Цефотаксим, Цефоперазон, Цефтазидим).
Штаммы Y. Enterocolitica/Y. pseudotuberculosis высоко чувствительны и фторсодержащим хинолонам (Ципрофлоксацин, Норфлоксацин, Пефлоксацин). При иерсиниозной инфекции высокую эффективность сохраняют аминогликозиды II поколения (Гентамицин, Амикацин). Также хороший эффект достигается при использовании защищенных пенициллинов (Аугментина, Амоксиклава).
При гастроинтестинальной форме оправданно назначение Эрсефурила, Бисептола, Интетрикса. Лечение иерсиниоза антибиотиками у взрослых и у детей проводят по указанной для каждого препарате схеме с учетом дозировки. Лечение септических форм иерсиниозной инфекции проводится назначением 2-3 антибактериальных препаратов различных групп.
Патогенетическая терапия направлена на ликвидацию изменений в органах и системах, вызванных заболеванием. Учитывая высокую вероятность поражения сердечной мышцы показано назначение в острый период кардиотрофиков (Рибоксин, Кокарбоксилаза), мембраностабилизирующих средств (Эссенциале, Аевит). При появлении аллергической сыпи, кожного зуда, выраженных артралгий/миалгий назначаются десенсибилизирующие средства (Супрастин, Кларитин, Тавегил, Зиртек). В случаях развития гепатита показано назначение гепатопротекторов (Гептрал, Гепабене, Хофитол, Карсил).
При длительном артралгическом синдроме и фебрилитете назначают противовоспалительные средства (Ибупрофен, Диклофенак, Индометацин). При выраженном синдроме интоксикации — инфузионная терапия с использованием солевых растворов, раствора Глюкозы, Реополиглюкина, Альбумина, мочегонных средств (Фуросемид). При тяжелом течении заболевания назначают глюкокортикоиды коротким курсом. Псевдотуберкулез зачастую сопровождается снижением фагоцитарной активности моноцитов, нарушениями иммунного ответа, поэтому показано назначение иммуномодулирующих средств (Иммунофан, Полиоксидоний, Ликопид, Диуцифон).
В периоде реконвалесценции может широко использоваться фитотерапия – сборы из кукурузных рылец, подорожника, березы, черной смородины, мелиссы, мяты, бузины черной, крапивы. Больной подлежит выписке из стационара не ранее 21-го дня болезни после исчезновении острых клинических проявлений и нормализации лабораторных показателей.
Доктора
специализация: Инфекционист
Ковалева Татьяна Анатольевна
10 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Левомицетин
Цефтриаксон
Цефоперазон
Цефотаксим
Гентамицин
Рибоксин
Кокарбоксилаза
Супрастин
Тавегил
Гептрал
Диклофенак
Ибупрофен
- Антибиотики: Левомицетин, Цефтриаксон, Цефоперазон, Цефотаксим, Цефтазидим, Ципрофлоксацин, Пефлоксацин, Норфлоксацин, Гентамицин, Амикацин.
- Препараты, улучшающие кардиотрофику: Рибоксин, Кокарбоксилаза.
- Мембраностабилизирующие средства: Эссенциале, Аевит.
- Десенсибилизирующие средства: Супрастин, Кларитин, Тавегил, Зиртек.
- Гепатопротекторы: Гептрал, Гепабене, Хофитол, Карсил.
- НПВС: Ибупрофен, Диклофенак, Индометацин.
Причины
Лимфатическая система выполняет в организме дренажную функцию. Она состоит из разветвленной системы, от мельчайших капилляров до мелких, средних и крупных каналов.
В отличие от системы кровеносных сосудов, лимфатическая система не имеет собственного насоса, которым служит сердце для кровообращения. Поэтому она крайне уязвима для любых травмирующих воздействий.
Лимфа движется значительно медленнее, чем кровь по кровеносным сосудам. Любое препятствие этому движению вызывает ее застой. Из-за этого происходит накопление жидкости в тканях, их отек и увеличение в размерах (гипертрофия).
Лимфатическая система и венозное кровообращение взаимосвязаны, поэтому лимфостазы нередко возникают на фоне сосудистых заболеваний:
- хронической венозной недостаточности,
- варикозной болезни,
- тромбофлебита.
Причиной развития заболевания может быть сердечная недостаточность или нарушение работы почек, от которых зависит кровообращение нижних конечностей.
Другие возможные причины лимфостаза — сдавление лимфатических сосудов опухолью или нарушение их проходимости при воспалении:
- инфекционные, паразитарные заболевания,
- травмы,
- доброкачественные или злокачественные лимфомы.
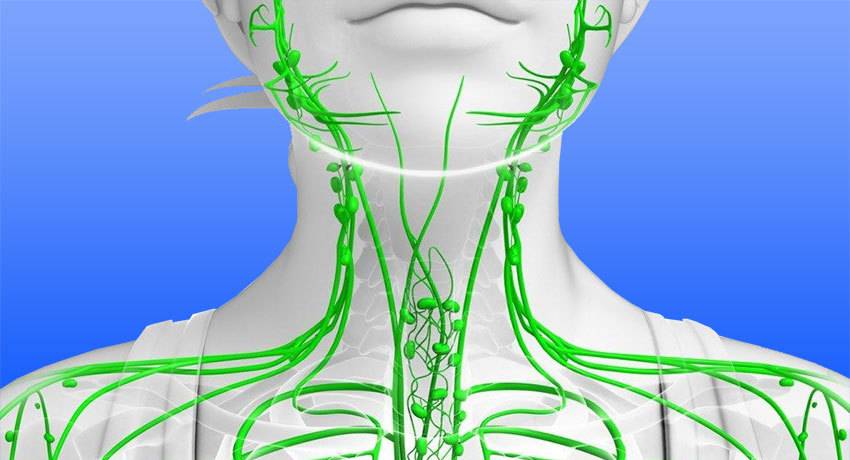
Наиболее частая причина лимфостаза руки — хирургическое лечение рака молочной железы, при котором удаляются подмышечные лимфоузлы, что нарушает движение лимфы и приводит к ее застою. Это осложнение развивается в трети случаев мастэктомии с иссечением регионарных лимфоузлов.
Удаление паховых, тазовых (подвздошных), забрюшинных, бедренных лимфоузлов при хирургическом лечении шейки, тела матки, яичка и других злокачественных опухолей органов малого таза, половой системы приводит к развитию лимфостаза в ногах.
Лучевая терапия злокачественных опухолей также может стать причиной нарушения проходимости лимфатических каналов и развития лимфостаза.
Патогенез псевдотуберкулеза
Внедрение Y. pseudotuberculosis начинается сразу в ротовой полости, что клинически проявляется синдромом тонзиллита. Значительная часть возбудителя, преодолев желудочный барьер, колонизирует эпителий преимущественно лимфоидных образований подвздошной и слепой кишки (первая фаза). Затем происходит инвазия эпителия слизистых оболочек кишечника; возбудитель проникает в слизистый слой и преодолевает эпителий кровеносных сосудов — развиваются первичная бактериемия и гематогенная диссеминация (вторая фаза). Далее наблюдают генерализацию инфекции, характеризующуюся диссеминацией возбудителя в органах и тканях, размножение в них и развитие системных нарушений (третья фаза). Основную роль в этом процессе играют инвазивность и цитотоксичность Y. pseudotuberculosis. Проникновение через кишечный эпителий осуществляется через эпителиальные клетки и межклеточные пространства с помощью М-клеток и мигрирующих фагоцитов. Размножение Y. pseudotuberculosis в эпителиоцитах и макрофагах приводит к разрушению этих клеток, развитию язв и внеклеточному размножению иерсиний в центре формирующихся милиарных абсцессов во внутренних органах. Микроколонии бактерий, располагающиеся внеклеточно, вызывают кариорексис полинуклеаров, которые их окружают. На месте этих очажков во многих внутренних органах формируются гранулёмы.
Таким образом, при псевдотуберкулёзе наблюдают гематогенную и лимфогенную диссеминацию Y. pseudotuberculosis и резко выраженный токсико-аллергический синдром. Максимальные клинико-морфологические изменения развиваются не во входных воротах инфекции (ротоглотка, верхние отделы тонкой кишки), а во вторичных очагах: в печени, лёгких, селезёнке, илеоцекальном углу кишечника и регионарных лимфатических узлах. В связи с этим любая клиническая форма заболевания начинается как генерализованная инфекция.
В период реконвалесценции (четвёртая фаза) происходит освобождение от возбудителя и восстанавливаются нарушенные функции органов и систем. Y. pseudotuberculosis элиминируют поэтапно: сначала из кровеносного русла, затем из лёгких и печени. Длительно иерсинии сохраняются в лимфатических узлах и селезёнке. Цитопатическое действие бактерий и их длительная персистенция в лимфатических узлах и селезёнке могут привести к повторной бактериемии, клинически проявляющейся обострениями и рецидивами.
При адекватном иммунном ответе заболевание заканчивается выздоровлением.
Единой концепции механизма формирования вторично-очаговых форм, затяжного и хронического течения инфекции нет. У 9–25% больных, перенёсших псевдотуберкулёз, формируются синдром Рейтера, болезнь Крона, Гужеро–Шёгрена, хронические заболевания соединительной ткани, аутоиммунные гепатиты, эндо-, мио-, пери- и панкардиты, тромбоцитопении и др.
Лечение Псевдотуберкулеза у детей:
Ребенка лечат в постельном режиме, пока температура не вернется к нормальным значениям, и пока не исчезнут симптомы интоксикации. Питание должно быть полноценным. Но, если возникают симптомы поражения ЖКТ или печени, тогда необходимы ограничения в питании согласно типу поражения (по общим принципам для данных заболеваний).
Проводят этиотропное лечение левомицетином, курс составляет 7-10 суток. Иногда после отмены левомицетина проводят курс лечения цефалоспориновым антибиотиком 3-го поколения. Тяжелые формы псевдотуберкулеза требуют лечения двумя антибиотиками (следует учитывать их совместимость при назначении).
Дезинтоксикационную терапию проводят внутривенным вливанием реополиглюкина, альбумин, 10% раствора глюкозы. Также больному прописывают энтеросорбенты, такие как энтеросгель, энтеродез и прочие на протяжении всего периода болезни.
В тяжелых случаях врачи могут назначить прием кортикостероидов курсом от 5 до 7 дней. Их назначают в особенности при развитии узловатой эритемы и полиартритах. Десенсибилизирующую терапию проводят антигистаминными препаратами, такими как супрастин, тавегил и проч. Нормализацию иммунной системы проводят вобэнзимом.
Часто врачи назначают препараты для стимуляции иммуногенеза, такие как анаферон детский, полиоксидоний, гепон. Важна также посиндромная терапия.






