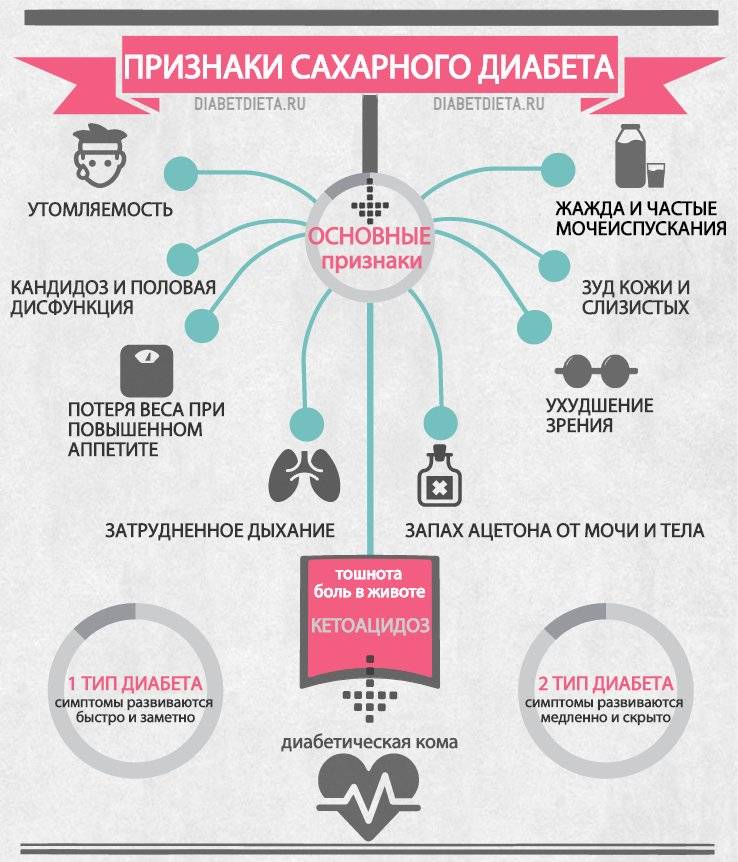
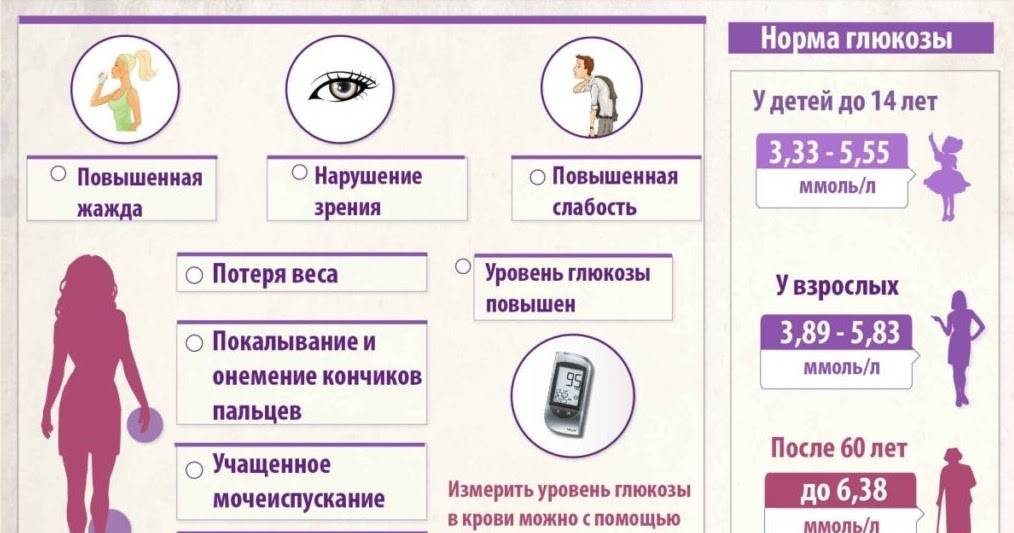
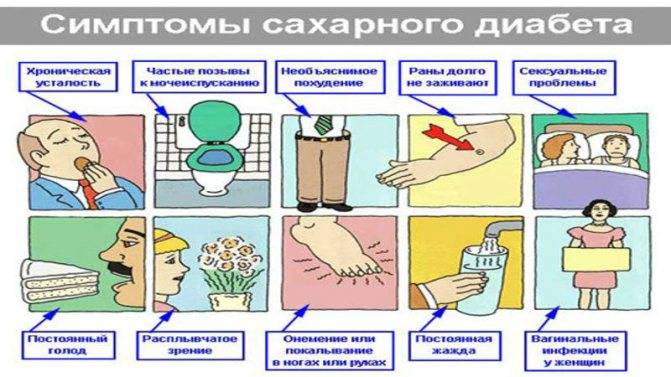
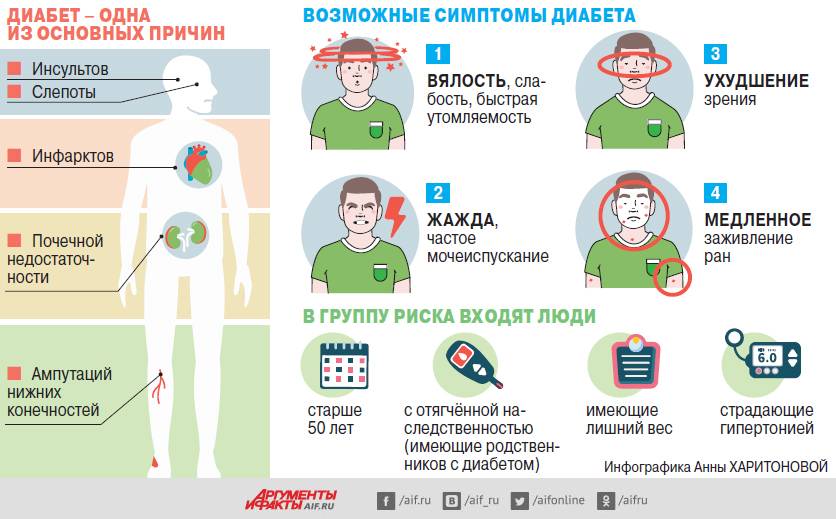
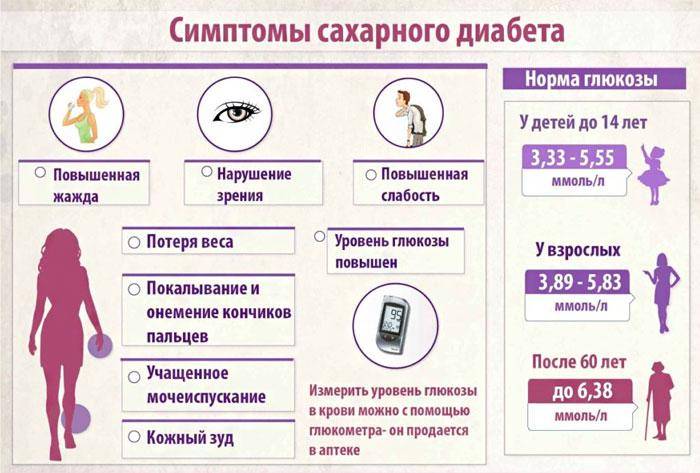
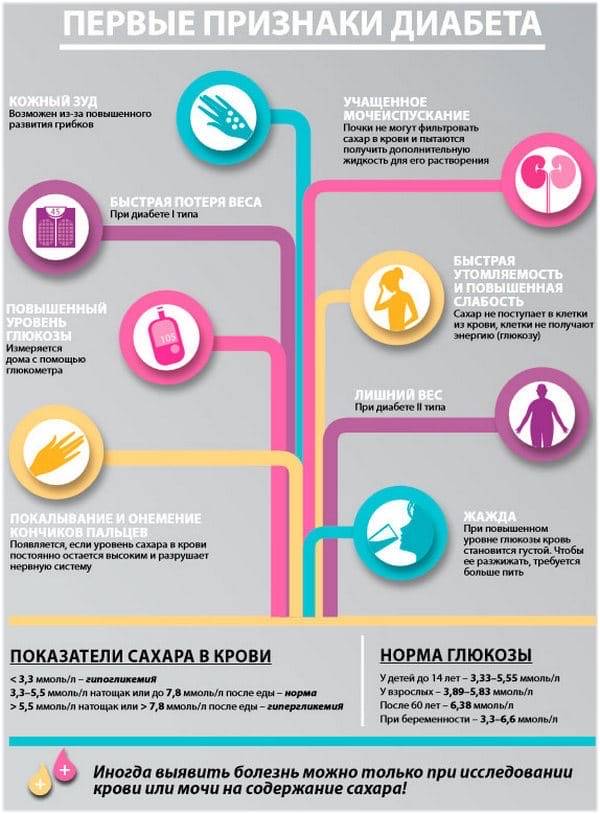
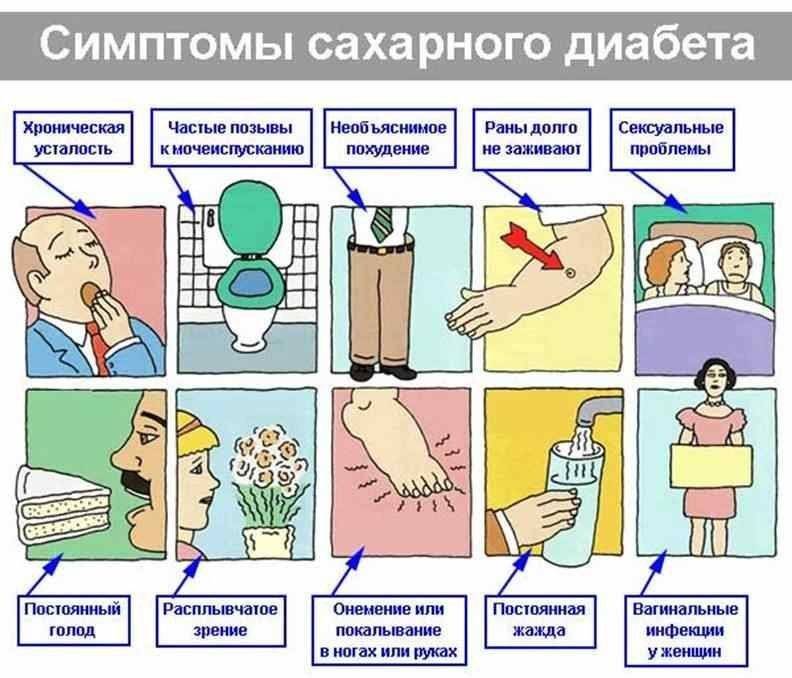
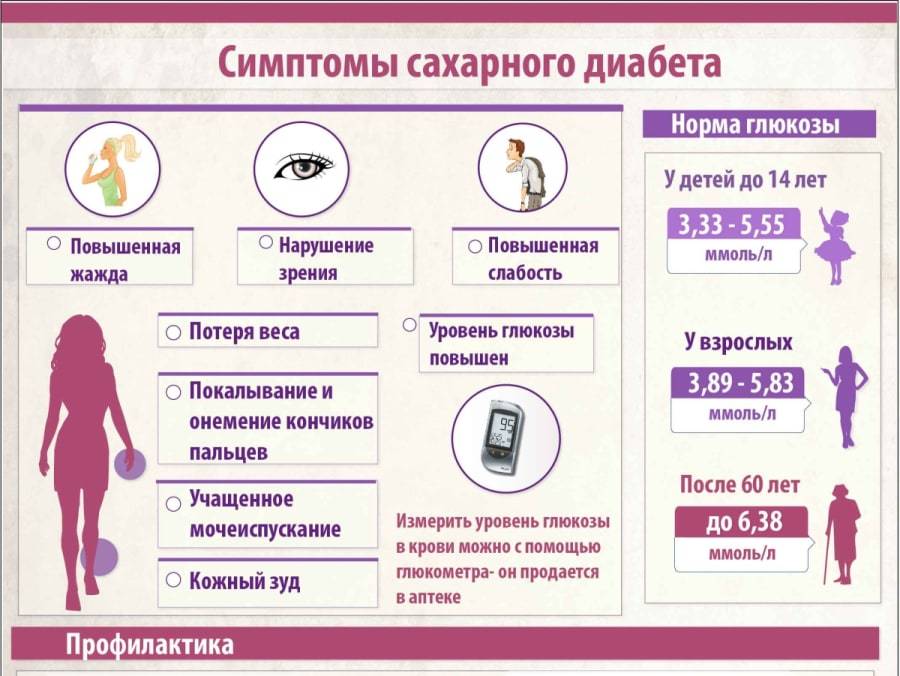
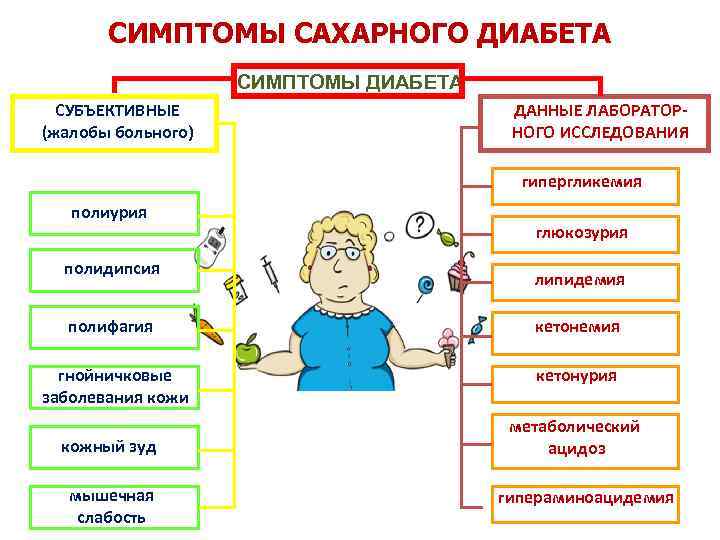
Что такое диабет
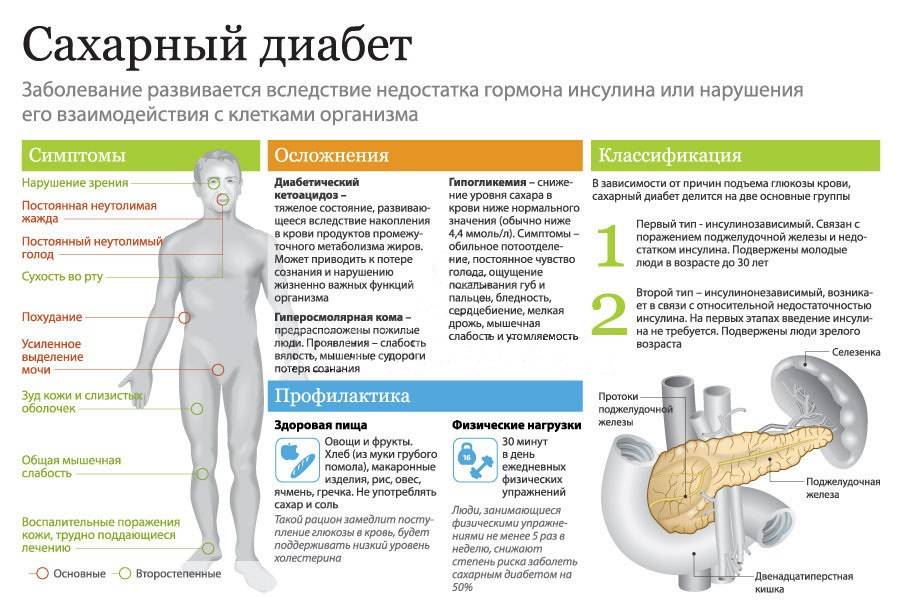
Глюкоза – это топливо для наших клеток. Когда мы едим, она попадает в кровь, а оттуда разносится по всему организму. Если по какой-то причине глюкоза не достигает клеток, она начинает накапливаться в крови, отравляя нас. Возникает сахарный диабет (СД).
В чем разница между диабетом 1-го и 2-го типа?
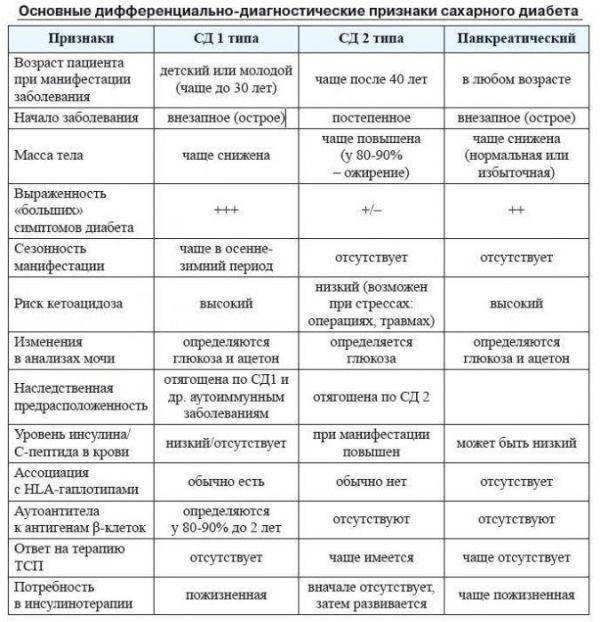
Нарушения углеводного обмена, приводящие к сахарному диабету, могут носить разный характер.
Сахарный диабет 1-го типа (иногда его ошибочно называют диабет первой степени) развивается, когда глюкоза не усваивается клетками из-за низкого уровня или полного отсутствия в организме гормона инсулина. Этот гормон вырабатывается поджелудочной железой и взаимодействует с клеточными рецепторами, помогая глюкозе из крови попадать внутрь клеток. Самостоятельно глюкоза в клетки попасть не может. Если поджелудочная железа вырабатывает слишком мало инсулина или не вырабатывает его вообще, уровень глюкозы в крови растет, возникает гипергликемия (рис. 1).
Диабет 2-го типа — инсулиннезависимый. Он возникает, когда мембранные рецепторы наших клеток теряют способность взаимодействовать с инсулином. При этом инсулин продолжает вырабатываться, иногда даже в повышенных количествах. Больным СД 2-го типа далеко не всегда нужны инъекции инсулина, в отличие от пациентов с СД 1-го типа.
СД 1-го типа обычно развивается в детстве (чаще — в 4–7 лет) или подростковом возрасте (10–14 лет), но может возникнуть и у взрослых (обычно в 20–30 лет). СД 2-го типа — это взрослый диабет, он развивается постепенно, и большое значение в его развитии играет неправильное питание.
Важно! В последние десятилетия СД 2-го типа, который раньше встречался у взрослых старше 40 лет, существенно «помолодел». Теперь этот диагноз нередко ставят подросткам с ожирением
Какой тип диабета «лучше»?
Если бы существовала возможность выбора, то стоило бы сделать его в пользу СД 2-го типа. Эта разновидность диабета — по крайней мере на первых порах — не требует введения инсулина, а лишь назначения сахароснижающих препаратов, снижения веса и соблюдения диеты.
Диабет 1-го типа без лечения довольно быстро приводит к тяжелым осложнениям и даже летальному исходу. Но не стоит отчаиваться! При соблюдении диеты и правильном расчете дозы инсулина больной СД 1-го типа имеет все шансы дожить до глубокой старости, ведя практически такой же образ жизни, как и здоровые люди. С той лишь разницей, что инсулин не вырабатывается в его организме, а вводится извне.
Диабет 1-го типа составляет примерно 5-10% всех диагностируемых случаев диабета. На диабет 2-го типа приходится 90%-95% случаев.
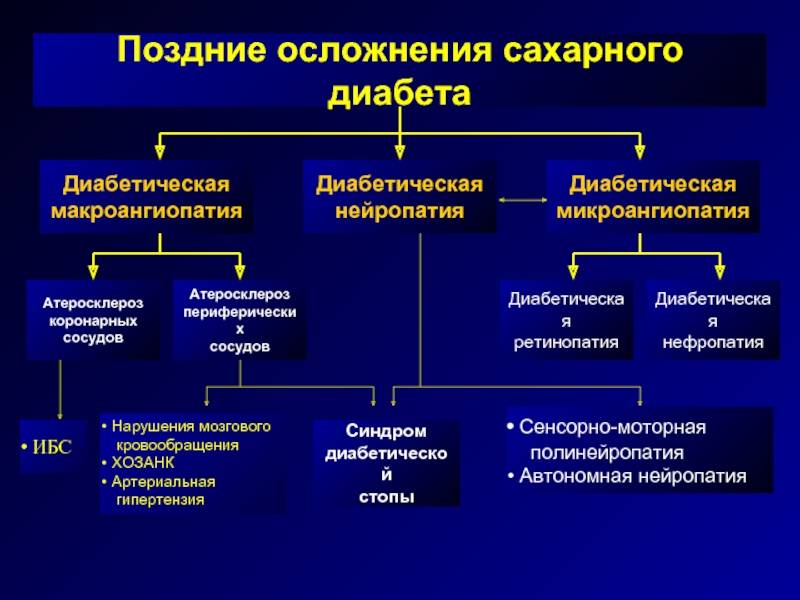
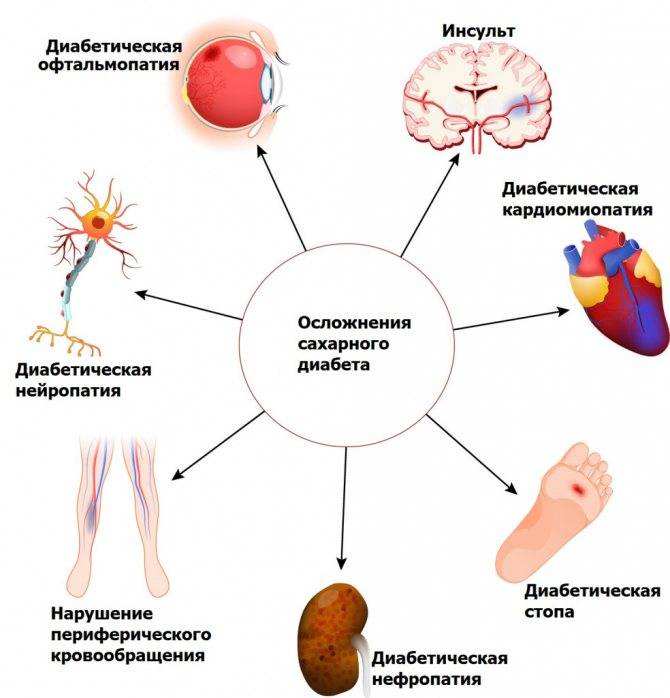
Чем опасен диабет? Осложнения
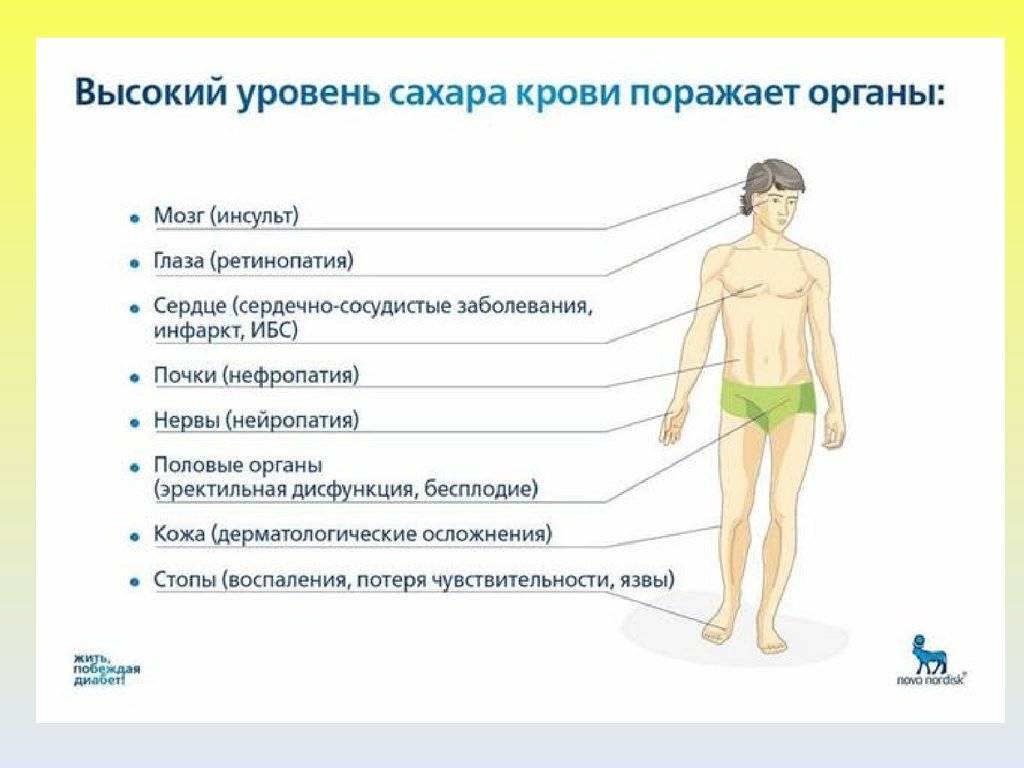
Пролейте сладкий чай на пол – тапки будут прилипать к полу. Когда кровь превращается в сироп, в организме, образно говоря, все слипается, пропитывается глюкозой и начинает выходить из строя. В первую очередь страдают стенки больших и малых сосудов, которые снабжают кровью все органы. Болезнь часто затрагивает глаза, сердце, почки. Осложнения диабета могут привести к инвалидности и угрожать жизни. СД 2-го типа может вызывать:
- Заболевания сердца и сосудов ( артериальная гипертензия, атеросклероз, ишемическая болезнь сердца, инфаркт, инсульт);
- Поражение нервов (диабетическая нейропатия). Со временем кожная чувствительность теряется, образуются незаживающие трофические язвы , дело может кончиться гангреной и ампутацией конечности;
- Висцеральную нейропатию – поражение нервов, регулирующих работу внутренних органов. Может протекать бессимптомно, приводя, например, к безболевым инфарктам миокарда;
- Эректильную дисфункцию у мужчин;
- Поражение почек (нефропатия) вплоть до развития хронической почечной недостаточности, которая требует гемодиализа или трансплантации почки;
- Поражение сетчатки глаз (диабетическая ретинопатия), которое приводит к необратимому ухудшению зрения и слепоте. Также повышается риск катаракты и глаукомы;
- Инфекции кожи и слизистых оболочек – даже небольшие царапины подолгу не заживают, формируются трофические язвы, которые сохраняются годами.
Чтобы избежать осложнений диабета, нужно начать лечение как можно раньше и поддерживать нормальный уровень сахара в крови.
Кто в группе риска
| Фактор риска | Последствия |
| Возраст матери — старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Ночная гипогликемия
Контроль уровня сахара в крови — круглосуточная задача. Даже когда ребенок находится в состоянии сна, его организм работает, а уровень сахара в крови может снижаться под воздействием множества факторов, в числе которых:
- вечерний прием пищи (количество съеденных углеводов)
- интенсивность физической нагрузки
- доза инсулина перед сном
- тип инсулина
Многих родителей вышеперечисленные факторы побуждают сделать выбор в пользу приобретения системы непрерывного мониторинга глюкозы для использования в сочетании с инсулиновой помпой, например, MiniMed Paradigm Veo и, соответственно, осуществления постоянного контроля диабета у ребенка. Система НМГ исключает необходимость выполнения регулярных измерений уровня сахара в крови в ночное время — как только уровень глюкозы в крови ребенка падает, система самостоятельно уведомит об этом.
Поскольку сенсор системы НМГ выполняет мониторинг показателей в круглосуточном режиме, у Вас будет возможность получить полную информацию о том, как изменяется уровень сахара в крови ребенка в течение сна. Такие данные могут быть очень полезны при оценке эффективности лечения диабета у ребенка.
Лечение во время беременности
Терапия ГСД – задача сложная и комплексная. Препараты подбираются так, чтобы не нанести вред плоду. А лечение при необходимости может продолжаться и после родов.
Диета
Соблюдение особого режима питания – это первая ступенька на пути к избавлению от диабета беременных. Медикаментозное лечение ГСД не будет эффективным без соблюдения диеты
На что нужно обратить внимание:
Необходимо исключить быстрые углеводы (сладости, выпечку, белый хлеб, пирожные, фрукты), а также ограничить жиры,
Приемов пищи должно быть несколько, питаться следует каждые 2-3 часа,
Следует потреблять достаточно белка и сократить потребление продуктов с высоким содержанием крахмала (рис, хлеб, макаронные изделия, картофель, кукуруза),
Полезным будет увеличение потребления овощей и зелени, растительных масел и других продуктов, богатых ненасыщенными жирами,
Важно соблюдать баланс белков, углеводов и жиров, а также следить за калорийностью своего рациона.
Важно! Нельзя самостоятельно назначать себе диету! Она должна быть составлена специалистом с учетом потребностей будущей мамы и малыша. Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность
Занимайтесь не менее 150 минут в неделю, очень полезно плавание
Помимо изменений в рационе, включите в свой распорядок дня умеренную регулярную физическую активность. Занимайтесь не менее 150 минут в неделю, очень полезно плавание.
Отслеживание содержания сахара в крови
Второй шаг в борьбе с ГСД – это ежесуточный контроль сахара в крови. Он нужен, чтобы понять, помогает ли диета.
Чтобы определять у себя глюкозу, не нужно ходить к врачу, для это существует специальный прибор – глюкометр (рис.3).
С его помощью больные с ГСД проверяют свои показатели глюкозы натощак и через 1-2 часа после еды каждый день в течение недели, занося полученные данные в журнал. Исходя из полученных результатов врач-эндокринолог решает, потребуется ли медикаментозное лечение, или ГСД уже взят под контроль с помощью ограничений в питании. Лекарства назначают, если одна треть или более результатов говорят о содержании глюкозы:
- натощак – более 5,3 ммоль/л,
- через час после еды – более 7,2-7,8 ммоль/л,
- через 2 часа после еды – более 6,5 ммоль/л.
Иногда врач также просит вести дневник артериального давления, массы тела и питания. Контролировать сахар также можно в моче, используя тест-полоски.
Важно! Уже появились приборы без иголки – ее заменяет датчик в виде пластыря, который наклеивают на кожу. Глюкометр считывает его показания в непрерывном режиме
Можно настроить прибор так, чтобы данные шли на мобильный телефон или сразу отправлялись врачу.
Медикаментозное лечение: инсулин
Для контроля уровня гликемии назначают сахароснижающие препараты:
- При неконтролируемой гликемии и наличии фетопатии в первую очередь применяют инсулин. Он безопасен для плода, дозу и режим введения устанавливает эндокринолог в индивидуальном порядке.
- В некоторых случаях для лучшего контроля гликемии устанавливают инсулиновую помпу.
- Применяют таблетированные сахароснижающие препараты строго по показаниям.
Во время лечения контроль сахара в крови не прерывают, все данные о дозах препаратов и содержании глюкозы в крови записывают, чтобы врач мог корректировать схему их приема.
Важно! Инсулин считают лучшим средством лечения ГСД. На сегодняшний день нет достаточно данных, чтобы судить об отложенных эффектах других сахароснижающих препаратов
История открытия сахарного диабета
Сахарный диабет известен людям с глубокой древности. Еще древние греки подметили его важные признаки – увеличение выделения жидкости и усиленную жажду. Считалось, что больной сахарным диабетом активно теряет воду и затем должен пить, чтобы восполнить запасы жидкости. Значительно позднее ученые заметили, что моча при сахарном диабете имеет сладкий вкус. С тех пор и появился термин «сахарный диабет». В Древней Индии это заболевание называли «болезнью сладкой мочи», потому что моча больных сахарным диабетом привлекала к себе муравьев. Уже в наше время люди получили возможность определять концентрацию глюкозы в крови – стало ясно, что уровень глюкозы повышен не только в моче, но и в крови, причем в течение долгого времени при сахарном диабете может быть повышен только уровень глюкозы крови, и только потом, при усугублении диабета, глюкоза появляется и в моче. Сейчас повышенное содержание глюкозы в крови (гипергликемия) считается основным симптомом сахарного диабета, и именно на выявлении гипергликемии и базируется диагностика диабета.
В результате экспериментов XIX-XX веков было установлено, что у части больных сахарным диабетом выявляется недостаток инсулина в крови. Инсулин – гормон, вырабатывающийся в поджелудочной железе клетками островков Лангерганса. Его основной функцией является стимулирование усвоения глюкозы клетками тела человека. Без инсулина большинство человеческих органов и тканей не способны усваивать глюкозу. При удалении поджелудочной железы у лабораторных животных развивалась клиника сахарного диабета. Введение же инсулина устраняло симптомы заболевания.
После установления важной роли инсулина в развитии сахарного диабета стало ясно, что этот гормон может использоваться для лечения болезни. Значительные усилия были приложены для организации производства инсулина, но потребовалось много времени для того, чтобы препараты инсулина достигли должного уровня качества.. В ходе исследований было выяснено, что у значительной части больных сахарным диабетом уровень инсулина крови не снижен, а повышен
У таких пациентов причиной развития сахарного диабета является нарушение действия инсулина на клетки тканей и органов человеческого организма. Лечение такого типа диабета (он был назван сахарным диабетом 2-го типа) основывается на применении препаратов, повышающих чувствительность клеток к инсулину, а сам инсулин применяется только в тяжелых случаях, когда другие средства оказываются неэффективными.
В ходе исследований было выяснено, что у значительной части больных сахарным диабетом уровень инсулина крови не снижен, а повышен. У таких пациентов причиной развития сахарного диабета является нарушение действия инсулина на клетки тканей и органов человеческого организма. Лечение такого типа диабета (он был назван сахарным диабетом 2-го типа) основывается на применении препаратов, повышающих чувствительность клеток к инсулину, а сам инсулин применяется только в тяжелых случаях, когда другие средства оказываются неэффективными.
Диабет у детей: симптомы, профилактика
Заместитель главного врача по детству государственного учреждения здравоохранения «Городская клиническая больница № 2 г. Тулы им. Е. Г. Лазарева» Татьяна Николаевна Корягина ответила на вопросы и рассказала, почему возникает сахарный диабет, и нужно ли детям проходить обследование у эндокринолога.
Число людей, больных сахарным диабетом, неуклонно растет. Каковы причины возникновения заболевания?
Сахарный диабет – заболевание, характеризующееся постоянным избыточным уровнем глюкозы в крови. Это заболевание одно из серьезных, приводящее к инвалидности ребенка.
У детей, как правило, встречается первый тип диабета. Для него характерен чрезмерно высокий уровень глюкозы в крови. Поэтому ребенок нуждается в постоянном введении инсулина.
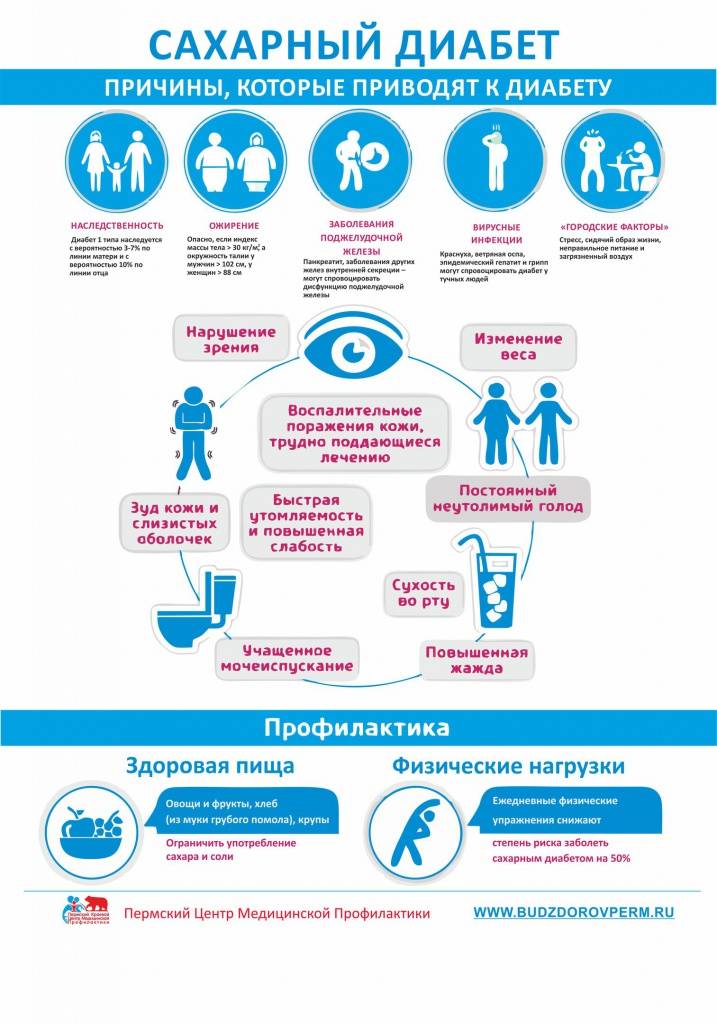
Основные причины, отягощающие развитие сахарного диабета у ребенка:
– оба родителя или только мать больны сахарным диабетом;
– избыточный вес в момент рождения (более 4,5 кг);
– вирусные болезни;
– ожирение;
– нарушенный обмен веществ;
– слабый иммунитет.
На что нужно обращать внимание родителям?
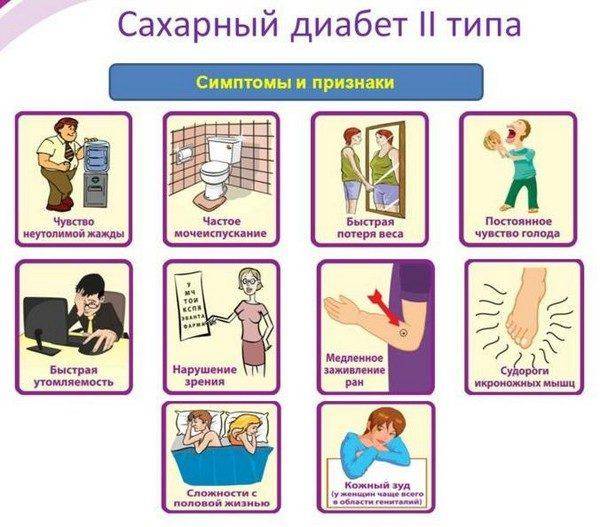
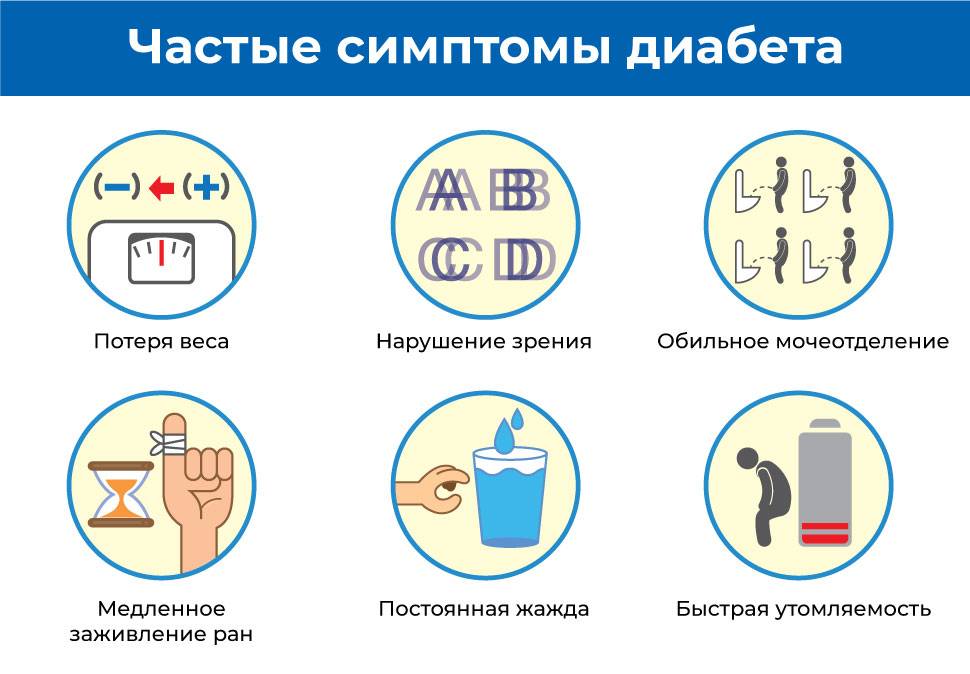
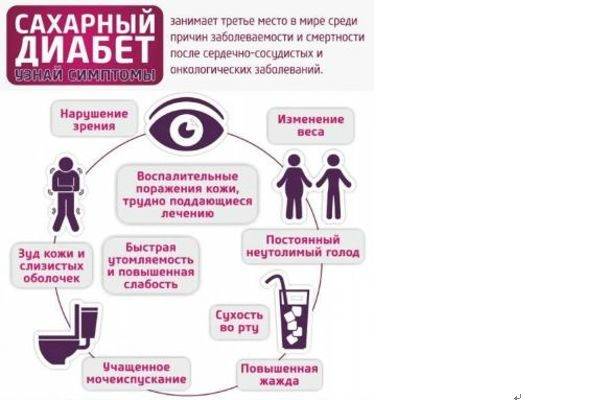
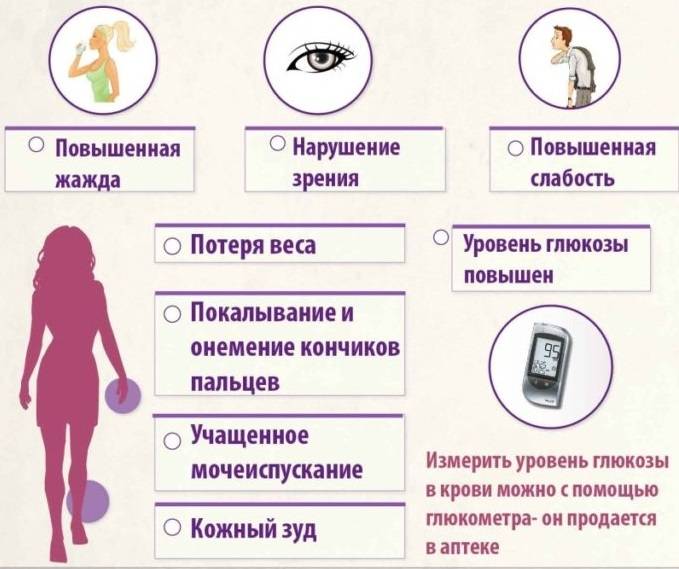
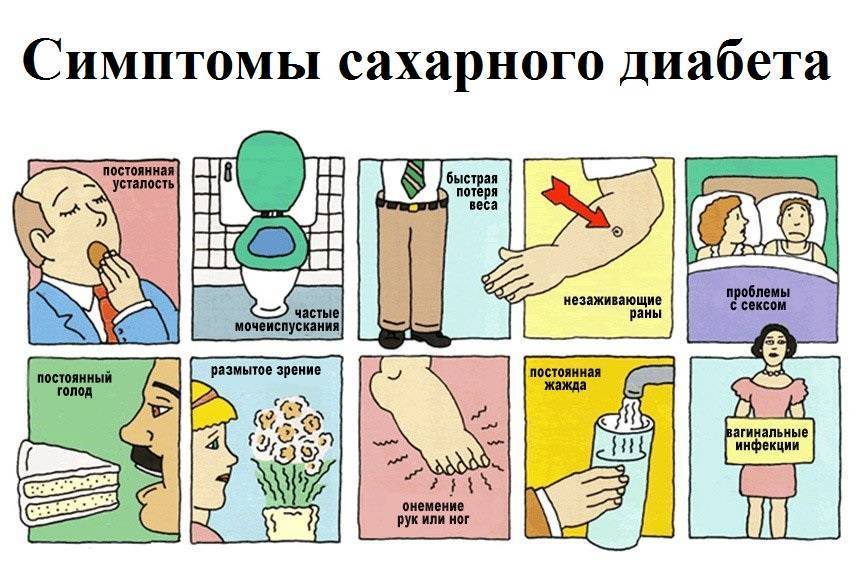
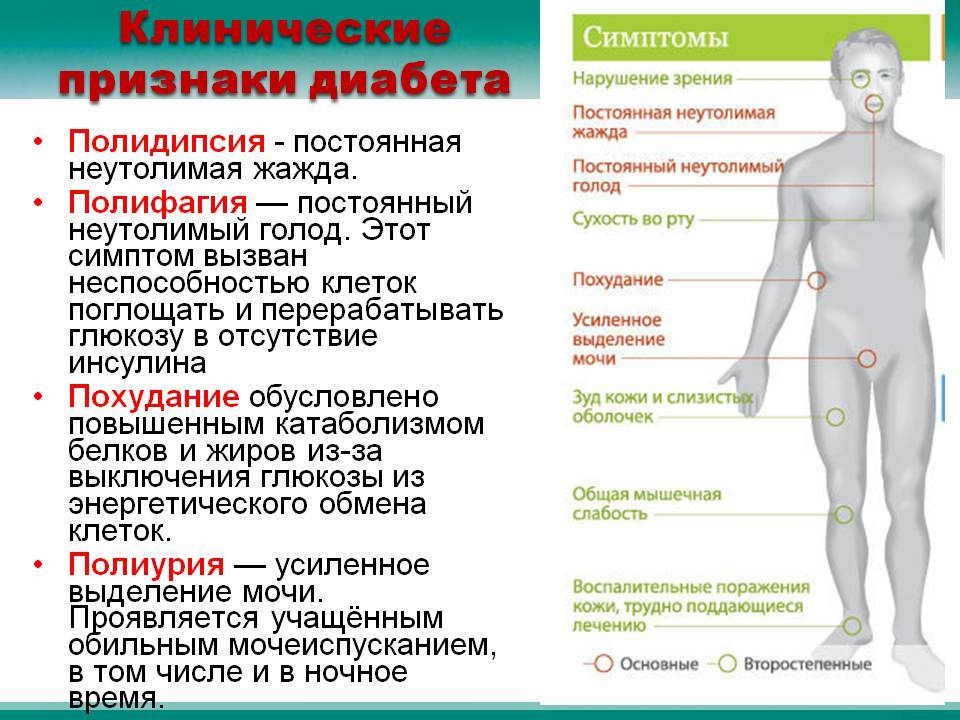
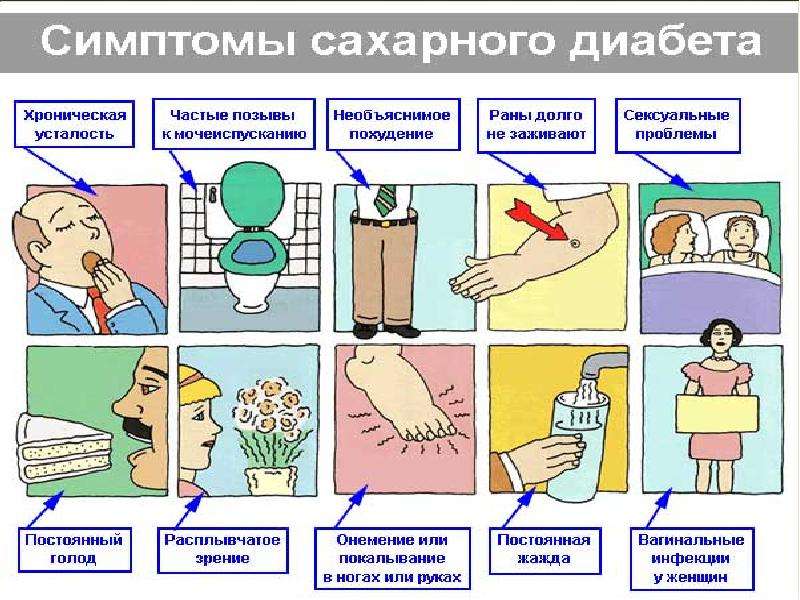
На ранних стадиях симптомы сахарного диабета у ребенка могут не проявляться. Насторожить должны следующие признаки:
– снижение веса при повышенном аппетите;
– жажда;
– избыток мочи (более 2 литров в сутки);
– осложнения при инфекциях, их тяжелая форма протекания;
– плохая концентрация внимания;
– быстрая и сильная утомляемость;
– зуд в промежности после мочеиспускания;
– повышение глюкозы в крови более 5,6 ммоль/л;
– тошнота и рвота;
– снижение зрения (стремительное).
При обнаружении этих признаков необходимо срочно обратиться к врачу-педиатру для проведения обследования и консультирования с врачом-эндокринологом.
Что нужно знать и делать родителям при обнаружении сахарного диабета у ребенка?
– Иметь представление о характере заболевания и его возможных последствиях.
– Строго следить за соблюдением ребенком рекомендаций врача по лечению заболевания путем своевременного ввода инсулина специальной шприц-ручкой, удобной в применении, так как ребенок может сам заправлять ее, устанавливать дозу введения и вводить препарат.
– Обеспечить постоянный контроль за соблюдением ребенком режима питания, количества и состава пищевых продуктов.
– Изменить характер питания ребенка, придерживаясь следующих принципов:
отказаться от мучного и макаронных изделий; сократить количество потребления жиров животного происхождения; отдавать предпочтение фруктам (с небольшим содержанием сахаров), овощам и зелени; исключить из рациона питания ребенка копчености, острые пряные закуски и приправы, возбуждающие аппетит; вторые блюда лучше готовить на пару (противопоказаны гуси, утки, жирная баранина, свинина) и без соли, слегка подсаливая их в готовом виде (в день разрешается не более 4-5 г соли).
– Осуществлять ежедневный контроль уровня глюкозы в крови у ребенка при помощи глюкометра.
– Планировать заранее действия при нарушении обычного режима (дальняя поездка, визит в гости или в театр, физическая нагрузка), не забывая, что ребенку, находящемуся на инсулине, необходимо постоянно носить с собой сладкую конфету или 1-2 яблока для предотвращения гипогликемии.
Профилактика сахарного диабета у детей
Профилактика сахарного диабета у детей главным образом определяется правильным питанием, если он – не наследственный. Ограничьте своих детей в приеме сладенького и хлебобулочных фабрикатов; необходимо значительно снизить употребление сладкой газированной воды и шоколадок; отменить «чупа-чупсы» и сухарики. Рацион должен быть насыщен овощами, фруктами, кисломолочными продуктами.
Нужно устранять факторы риска этой болезни: предупреждать вирусные заболевания, обучить ребенка правильно воспринимать стрессовые ситуации, контролировать массу тела и заниматься спортом.
Профилактика
Если в вашей семье были случаи сахарного диабета 2-го типа, вам больше 40 лет, вы обременены лишними килограммами, ведете малоподвижный образ жизни и у вас повышено давление, вам следует заняться профилактикой этого заболевания.
Главными ее методами являются:
- Правильное питание. Его основой должны стать сложные углеводы и еда, богатая клетчаткой. Около 60% вашего рациона должны составлять сложные углеводы, 20% – жиры (50-70% из которых – растительные масла), 20% – белки. Отдавайте предпочтение птице, нежирной рыбе, овощам, несладким сокам.
- Исключите консервы, сладкое и жирное. Готовьте на пару;
- Отказ от алкоголя и табака. И то, и другое повышает риск развития нарушений углеводного обмена;
- Ежедневные физические нагрузки: минимум полчаса на спорт или ходьбу на свежем воздухе;
- Борьба со стрессом и регулярные медосмотры. Людям из группы риска нужно раз в полгода сдавать кровь на сахар.
10 неожиданных обстоятельств, повышающих уровень сахара в крови
Иногда сахар в крови может повыситься из-за неочевидных причин. Повлиять на уровень глюкозы в крови могут:
- Солнечный ожог – боль вызывает стресс, а стресс повышает уровень сахара в крови.
- Искусственные подсластители – некоторые исследования показывают, что они могут повышать уровень сахара в крови.
- Кофе – даже без подсластителя. Уровень сахара в крови некоторых людей очень чувствителен к кофеину.
- Недосыпание – даже одна бессонная ночь может снизить эффективность инсулина в организме.
- Пропуск завтрака – отказ от утреннего приема пищи может повысить уровень сахара в крови как после обеда, так и после ужина.
- Время суток – в позднее время контролировать уровень сахара в крови труднее, чем днем.
- Рассвет – рано утром у людей наблюдается всплеск гормонов, независимо от того, страдают они диабетом или нет. У людей с диабетом на рассвете может резко возрасти уровень сахара в крови.
- Обезвоживание – меньшее количество воды в организме означает более высокую концентрацию сахара в крови.
- Спрей для носа – некоторые из них содержат химические вещества, которые заставляют вашу печень выбрасывать в кровь больше сахара.
- Заболевание десен – это осложнение диабета может влиять на повышение уровня сахара в крови.
Больным диабетом стоит также избегать ситуаций, из-за которых уровень сахара в крови может резко понизиться. Например, сильная жара может вызвать расширение кровеносных сосудов, что ускоряет всасывание инсулина и может привести к низкому уровню сахара в крови.
Причины сахарного диабета 1 типа у детей и подростков
Многие родители заблуждаются, думая, что диабетики заболели, так как ели много шоколада и сахара. Если ограничить ребёнка в сладком, его скорее можно защитить от диатеза, чем от диабета. Дети заболевают диабетом в раннем возрасте не из-за неправильного питания. Об этом говорят выводы ученых, изучающих эту проблему.
Авторитетный учёный Andreas Beyerlein из Мюнхенского Центра Гельмгольца провёл исследование, по завершению которого были сделаны следующие выводы:
- Перенесённая в возрасте 0-3 лет сильная вирусная инфекция в 84 % приводят к развитию сахарного диабета 1 типа, причём чаще диагностируют патологию по достижению ребёнком 8-летнего возраста.
- ОРВИ в острой форме, перенесённое младенцами до 3-х месяцев, вызывает диабет в 97% случаев.
- У детей, имеющих наследственную предрасположенность к гипергликемии, увеличивается риск развития заболевания в зависимости от алиментарных факторов (питания): искусственное вскармливание, раннее употребление коровьего молока, высокий вес при рождении (выше 4,5 кг).
Существует два пиковых возраста для обнаружения сахарного диабета у детей — 5-8 лет и подростковый период (13-16 лет). В отличие от взрослых, детский диабет развивается очень быстро и бурно. Проявляется болезнь с острой формы кетоацидоза (отравления кетоновыми телами, образующимися в печени) или диабетической комы.
Что касается наследственности, то вероятность передачи СД1 невысока. Если диабетом 1 страдает отец, риск передачи детям составляет 10%. Если мать, то риски сокращаются до 10%, а при поздних родах (после 25 лет) до 1%.
У однояйцевых близняшек риски заболеть разнятся. Если болеет один ребенок, то у второго заболевание возникает не чаще чем в 30-50 %.
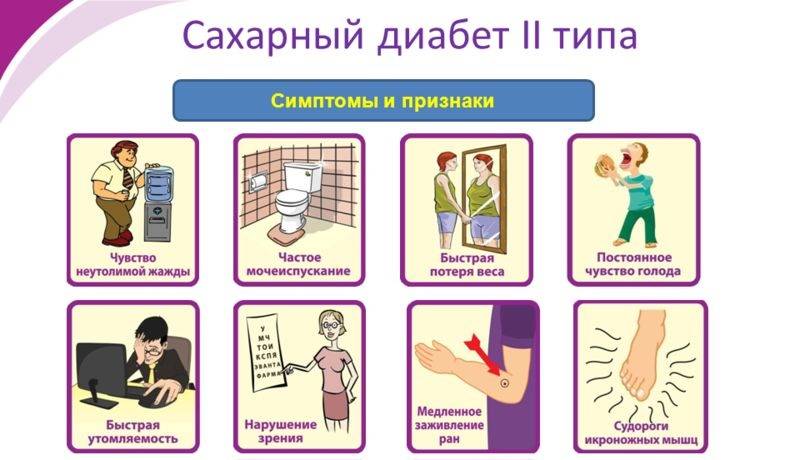
Что такое диабет 2 типа?
Диабет 2 типа — это хроническое состояние, характеризующееся высоким уровнем сахара в крови. Поджелудочная железа вырабатывает гормон, называемый инсулин, который помогает контролировать количество сахара в крови. У человека с диабетом 2 типа организм либо не продуцирует достаточного количества инсулина, либо не реагирует на гормон. Это называется инсулинорезистентностью.
Заболевание в настоящее время поражает все большее число детей и подростков, поскольку показатели ожирения постоянно растут.
Диабет 2 типа может привести к серьезным осложнениям, если человек не получает лечения. На данный момент лечения нет.
Результаты
Результаты теста позволят определить уровень глюкозы, кетонов и белка в моче.
Глюкоза
Врач может предложить скорректировать лечение в зависимости от результатов.
Если в анализе мочи определяют глюкозу, врач обычно проводит анализ крови на глюкозу и уровень гликированного гемоглобина (HbA1c), чтобы определить, есть ли у человека диабет. В спорных случаях может потребоваться проведение теста на толерантность к глюкозе (GTT), чтобы выявить более ранние нарушения углеводного обмена и заняться профилактикой сахарного диабета.
Если у человека высокий уровень глюкозы в моче, это может быть связано с диабетом. Если это так, у них также будет высокий уровень глюкозы в крови (гипергликемия).
В краткосрочной перспективе неконтролируемый высокий уровень сахара в крови может привести к таким симптомам, как жажда, учащенное мочеиспускание и повышенный риск развития ДКА. В долгосрочной перспективе это может привести к развитию микро- и макрососудистых осложнений сахарного диабета — поражению почек, глаз, развитию сердечно-сосудистых заболеваний — инфаркт миокарда, инсульт.
Если у человека диагностирован диабет 1 типа, ему потребуется инсулин для контроля уровня сахара в крови. Диабет 1 типа обычно развивается в детстве или юности, но может произойти в любое время. Это может также появиться быстро, через несколько недель.
Диабет 2 типа обычно появляется в более позднем возрасте и развивается годами. Диагноз преддиабета позволит человеку внести изменения в образ жизни, которые могут замедлить или обратить вспять прогрессирование состояния.
ADA рекомендует проводить скрининг на диабет 2 типа в возрасте от 45 лет или ранее, если у человека есть факторы риска, такие как ожирение.
Кетоны
Человек с сахарным диабетом, который обнаруживает кетоны в своей моче, должен обратиться к врачу, чтобы предотвратить усугубление проблемы.
Если уровень кетонов высок, им может потребоваться лечение в больнице с использованием препаратов инсулина, введения электролитов и жидкости.
Некоторые низкоуглеводные диеты могут привести к расщеплению жира и образованию кетонов для топлива. Низкоуглеводная диета сама по себе не вызывает кетоацидоз и отличается от ДКА.
Тем не менее, человек с диабетом должен обсудить свой план питания с врачом и проконсультироваться о любых изменениях питания, которые он желает внести.
Белки
Белок в моче может быть признаком заболевания почек.
Человек с диабетом должен поговорить со своим врачом, если он заметит следующие симптомы:
- отек из-за задержки жидкости
- проблемы со сном
- низкий аппетит
- слабость
- сложность фокусировки
Люди с заболеванием почек часто не замечают никаких симптомов до более поздних стадий, когда почки перестают работать эффективно. Это может привести к серьезным осложнениям.
Врач может предложить регулярный скрининг белка в моче, поскольку это может помочь выявить проблемы с почками на ранних стадиях, в то время как еще есть время для принятия профилактических мер.
Люди имеют более высокий риск заболевания почек, если у них:
- определенные генетические факторы
- постоянный высокий уровень сахара в крови
- высокое кровяное давление
Решение проблемы высокого уровня глюкозы и артериального давления может снизить риск.
Диагностика
Клиническую манифестацию сахарного диабета 2-го типа можно спрогнозировать за несколько лет до его клинических проявлений по наличию так называемого «метаболического синдрома» (присутствию двух факторов риска из пяти перечисленных):
- ожирение,
- артериальная гипертензия,
- повышенный уровень глюкозы в крови и/или нарушение теста толерантности к глюкозе,
- высокое содержание холестерина высокой плотности в крови («плохого холестерина»),
- склонность к тромбообразованию.
К какому врачу обратиться?
При подозрении на сахарный диабет следует обратиться к терапевту (врачу общей практики). Не пренебрегайте его рекомендациями, если обнаружен метаболический синдром. При необходимости он направит вас к эндокринологу.
Какие анализы сдать?
Обследование при подозрении на сахарный диабет включает определение уровня:
- глюкозы натощак в капиллярной крови (из пальца): показатель не должен превышать 5,5 ммоль/л (допустимый максимум после еды – не выше 7,8 ммоль/л);
- глюкозы натощак в крови из вены: показатель не должен превышать 6,1–7 ммоль/л;
- глюкозы и кетоновых тел в моче. В норме их там не должно быть, появление свидетельствует о том, что уровень сахара в крови (гликемия) превышал показатель 8,8–9,9 ммоль/л;
- гликированного гемоглобина. В норме он не превышает 6,5–7%;
- глюкозы натощак и через 1 и 2 часа после приема 75 г сахара, растворенного в 1,5 стаканах кипяченой воды: это тест на толерантность к глюкозе. Концентрация глюкозы в крови после 2 часа после нагрузки не должна превышать 11,1 ммоль/л.
Что происходит в организме диабетика?
При диабете нарушается секреция гормона клетками поджелудочной (1 тип) или затрудняется его усвоение (2 тип). По этой причине в крови повышается содержание сахара. Это явление называют гипергликемией, которая у диабетиков носит хронический характер. Кратковременное повышение сахара – алиментарная гипергликемия – происходит, когда человек поел. Принятие пищи повышает уровень глюкозы из-за содержания углеводов и, соответственно, активирует выработку инсулина. Инсулин отвечает за доставку аминокислот, глюкозы и жиров в клетки, благодаря чему уровень глюкозы в крови поддерживается на безопасном уровне. Нормальным считается показатель в районе 80–100 мг/децилитр.
Если поджелудочная железа здорова, показатели сахара через некоторое время снижаются. Его излишки под воздействием инсулина откладываются в мышцах и печени в виде гликогена.
У больных СД этот физиологический процесс нарушен. Хронически повышенный сахар в крови плохо влияет на работу всех систем организма. Если не компенсировать данное состояние приемом лекарств и диетой, происходят необратимые патологические изменения. В тяжелых случаях они способны приводить к летальному исходу.
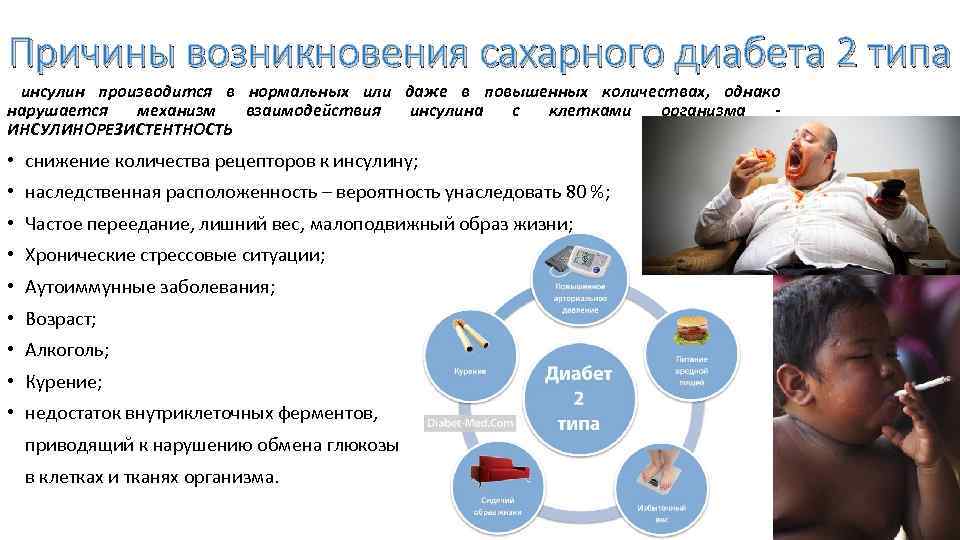
Факторы риска
Возникновению сахарного диабета 2-го типа могут сопутствовать:
- генетические факторы – риск составляет 3–9%, если родители или близкие родственники больны СД.;
- ожирение – жир (особенно на животе) блокирует реакцию клеток на инсулин, и это основная причина чудовищного роста заболеваемости диабетом за последние 40 лет;
- нарушения питания – преимущественно углеводистое питание при недостатке клетчатки повышает риск сахарного диабета, ведет к развитию метаболического синдрома, который уже можно расценивать как «преддиабет»;
- сердечно-сосудистые заболевания – атеросклероз (больше связанный с неправильным образом жизни, чем с наследственностью), артериальная гипертензия, ишемическая болезнь сердца;
- хронический стресс – при нервном напряжении в организме повышается количество контринсулярных – противодействующих инсулину гормонов надпочечников катехоламинов (норадреналина, адреналина) и глюкокортикостероидов (ГКС), способствующих развитию диабета;
- диабетогенное действие некоторых лекарств – ГКС, диуретиков, некоторых гипотензивных препаратов, цитостатиков и др.,
- хроническая недостаточность коры надпочечников.
Прогноз и осложнения
Основная причина смертельных случаев и тяжелой патологии у пациентов с диабетом — сердечно-сосудистые заболевания. Запущенный СД 1-го типа часто заканчивается смертью из-за диабетического кетоацидоза. Ненадлежащее лечение сильно повышает риск осложнений диабета: слепоты, почечной недостаточности, сердечных приступов. У 15% больных диабетом развивается синдром диабетической стопы, который может привести к ампутации ног.
Снизить риск сосудистых заболеваний и замедлить их развитие на 30 лет и более у пациентов с СД 1-го типа помогает тщательный контроль уровня сахара в крови.
Качество жизни больного сахарным диабетом 1 типа на 90% зависит от самого пациента. Если соблюдать рекомендации врача, есть шанс не только дожить до старости, но и пережить сверстников без диабета. Ведь они не считают нужным регулярно обследоваться, а ваше здоровье находится на постоянном контроле у врача, поэтому сопутствующие заболевания и осложнения выявляются на раннем этапе, когда их еще легко контролировать.
Лечится ли полностью диабет 1го типа?
К сожалению, на данный момент радикального лечения сахарного диабета первого типа нет, но ученые надеются в обозримом будущем создать искусственную поджелудочную железу, и проблема будет решена.
Виды и причины заболевания
Диабетом называют группу эндокринных патологий. Все они провоцируют нарушение толерантности к глюкозе. Врачи используют следующую классификацию СД:
- диабет 1 и 2 типа (инсулинозависимый и инсулиннезависимый);
- гестационный (у беременных);
- диабет как симптом при панкреатите или разрушении клеток поджелудочной после хирургического вмешательства, травмы, отравления.
У каждой болезни – своя природа, механизмы развития и способы лечения. Специалисты называют много разных причин, влияющих на развитие патологии. Основными из них являются:
- нарушения в работе иммунитета, при которых иммунная система атакует клетки поджелудочной и разрушает их;
- неблагоприятная наследственность: наличие диабета у ближайших родственников;
- беременность;
- аномалии развития и болезни ПЖ;
- неправильный рацион, избыток быстрых углеводов, жирной пищи;
- гиподинамия;
- избыточная масса тела;
- эндокринные патологии, вызывающие нарушения обменных процессов;
- психоэмоциональные перегрузки, длительные стрессы.
Некоторые причины связаны врожденным особенностями, но большинство факторов, которые провоцируют диабет, обусловлены образом жизни. Это позволяет контролировать свое здоровье и принять меры профилактики сахарной болезни.
Причины развития сахарного диабета первого типа
Развитие диабета 1 типа провоцируют следующие заболевания:
- Тяжелые вирусные инфекции (краснуха, ветрянка, цитомегаловирус, гепатит, свинка). В ответ на инфекцию организм вырабатывает антитела, которые одновременно с клетками вируса разрушают бета-клетки, во многом схожие с клетками инфекции. В 25% случаев после перенесённой краснухи человеку диагностируют сахарный диабет.
- Аутоиммунные заболевания щитовидной железы и надпочечников, вырабатывающих гормоны: аутоиммунный тироидит, хроническая надпочечниковая недостаточность.
- Гормональные заболевания: синдром Иценко-Кушинга, диффузный токсический зоб, феохромоцитома.
- Длительный приём ряда лекарств. Опасны антибиотики, таблетки против ревматизма, биодобавки с селеном — все они провоцируют гипергликемию — повышенное содержание глюкозы в крови.
- Беременность. Гормоны, вырабатываемые плацентой, увеличивают уровень сахара в крови. Поджелудочная железа испытывает повышенную нагрузку и не справляется с производством инсулина. Так развивается гестационный диабет. Это заболевание требует наблюдения и может проходить бесследно после родов.
- Стресс. Когда человек сильно нервничает в кровь выбрасывается большое количество адреналина и глюкокортикостероидов, разрушающих бета-клетки. У пациентов, имеющих генетическую предрасположенность, именно после стресса ставят диагноз «сахарный диабет 1 типа».
Заключение
Итак, что необходимо запомнить о гестационном сахарном диабете:
- ГСД – заболевание, затрагивающее исключительно беременных женщин. После родов оно проходит.
- ГСД несет существенные риски осложнений как для матери, так и плода.
- Заболевание поддается профилактике – рекомендуют контролировать вес и тщательно планировать беременность.
- Сахарный диабет беременных не является абсолютным показанием для кесарева сечения.
- Если поставлен диагноз ГСД – не паниковать! Следуйте рекомендациям врача, следите за уровнем глюкозы, артериальным давлением, ведите дневник питания, а также не забывайте об умеренных физических нагрузках (ходьбы будет достаточно).