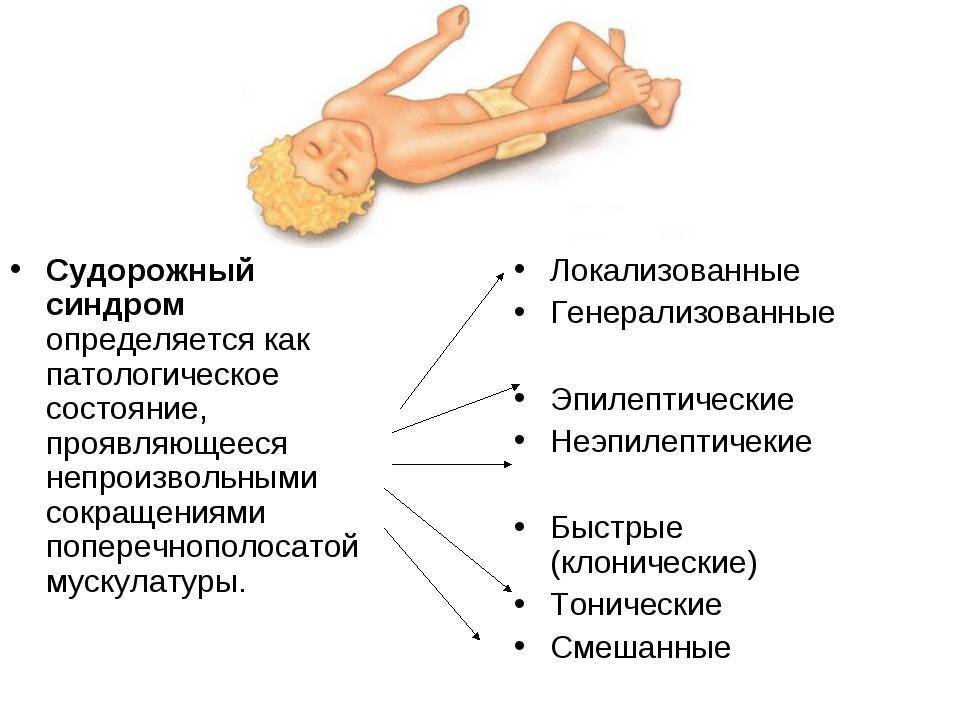
Как лечат эпилепсию?
В первую очередь антиэпилептическими препаратами. Стандартное правило — начало лечения с одного препарата широкого спектра действия. Если назначенное лекарство недостаточно эффективно, то подбирается другой препарат с учетом типа приступа, формы эпилепсии, наличия сопутствующих заболеваний. При отсутствии приступов и серьезных побочных эффектов лечение продолжается непрерывно в течение нескольких лет, после чего возможна полная отмена препаратов.
В тяжелых случаях к базовым препаратам добавляются стероидные гормоны, тяжелая кетогенная диета или выполняется нейрохирургическая операция.
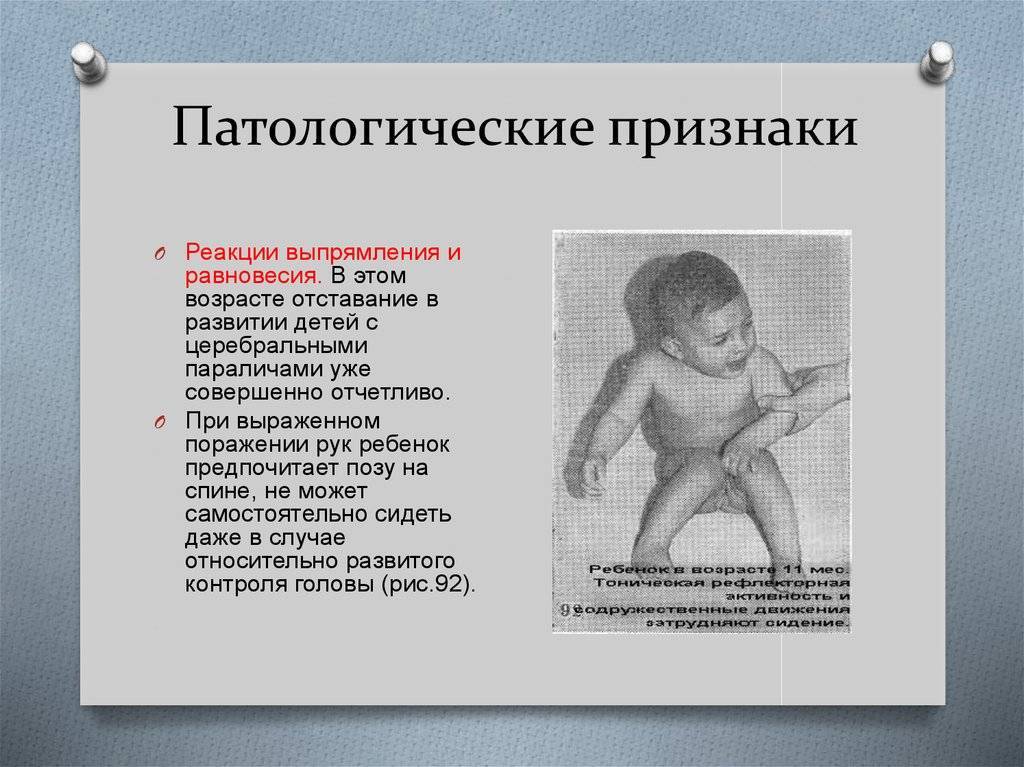
Развитие детей с височной эпилепсией
При височной эпилепсии затрагиваются отделы лимбико-ретикулярного комплекса, которые отвечают за интеллектуальную мозговую деятельность. Постепенно снижается память и способность к абстрактному мышлению. Ребенок становится эмоционально неустойчив, испытывает сложности в усвоении учебного материала. Мышление больного становится медлительным. Подросток находится как будто в депрессии: часто плачет или наоборот становится агрессивным. Височная эпилепсия сопровождается гипоталамическими расстройствами, которые проявляются в виде нарушений полового созревания и появлений вегето-сосудистой дистонии. Эпиприступам характерны одышка, излишняя потливость, частое сердцебиение, боль в животе.
Диагностика эпилепсии у детей
Первичная диагностика эпилепсии у детей происходит при помощи специального аппарата – электроэнцефалографа. Затем в обязательном порядке проводится серия функциональных проб, в течение которых подавляющее большинство пациентов демонстрируют проявления недуга.
На усмотрение эпилептолога может быть осуществлен нейроимиджинг – методика, демонстрирующая точную локализацию и особенность мозгового повреждения.
К дополнительным, но не менее информативным методам относятся:
- КТ, МРТ;
- общий анализ мочи и крови;
- анализ на определение уровня иммуноглобулинов, альбумина, кальция, глюкозы, магния, железа и других элементов;
- доплерография сосудов головного мозга;
- определение качественного состояния ликвора.
Лечение гепатита А у детей
В настоящее время детей с вирусным гепатитом А госпитализируют крайне редко, это связано с тем, что диагноз, как правило, ставится уже во время желтушного этапа, когда ребенок не представляет опасности для семьи или окружения в смысле контагиозности. Кроме того, лечение гепатита А у детей в стационаре – это определенный стресс, как для нервной системы, так и для иммунитета, который и так ослаблен в борьбе с вирусом. Не секрет, что на фоне сниженного иммунитета восприимчивость ребенка к различным госпитальным инфекциям возрастает. Поэтому, если состояние больного не является тяжелым, оптимальным будет лечение в домашних условиях.
В терапевтический комплекс, направленный на лечение гепатита А, входят такие назначения.
Щадящий двигательный режим. Строгий постельный режим – в первые 7-10 дней, после окончания желтухи, когда состояние ребенка нормализуется, возможно ограничение двигательной активности (прогулок). Исключены занятия спортом, подвижные игры в течение полугода.
Соблюдение диеты (стол № 5 или 5а по Певзнеру). Исключаются все острые, жареные, жирные блюда. Разрешаются кисломолочные продукты, прошедшие тепловую обработку, нежирные сорта рыбы, мяса, приготовленные на пару или запеченные. Также в меню могут входить каши, макаронные изделия, картофель, компоты из сухофруктов, салаты на растительном масле, кисель. Схема соотношения белков, углеводов и жиров – 1/4/1. Кроме того, в лечебное питание входит обильное щелочное питье (минеральные воды).
Прием желчегонных отваров и растительных препаратов.
Прием витаминно-минеральных комплексов. Особенно результативны витамины группы В, витамины С, Е и РР, антиоксиданты.
Назначение ограниченного перечня медикаментов – гепатопротекторы на растительной основе. Также эффективны отвары желчегонных трав – бессмертник, спорыш, кукурузные рыльца.
Лечение гепатита А у детей – это и диспансерный учет, наблюдение в период выздоровления. Такие меры помогают исключить рецидивы заболевания, ускорить процесс реабилитации и восстановления функций печени. Первый диспансерный осмотр (визит к врачу) должен состояться не позднее чем, через 40 дней после старта заболевания, вторичный осмотр можно проводить уже спустя три месяца. По истечении 6 месяцев диспансерный учет прекращается, и ребенка можно считать вполне здоровым.
Общая информация
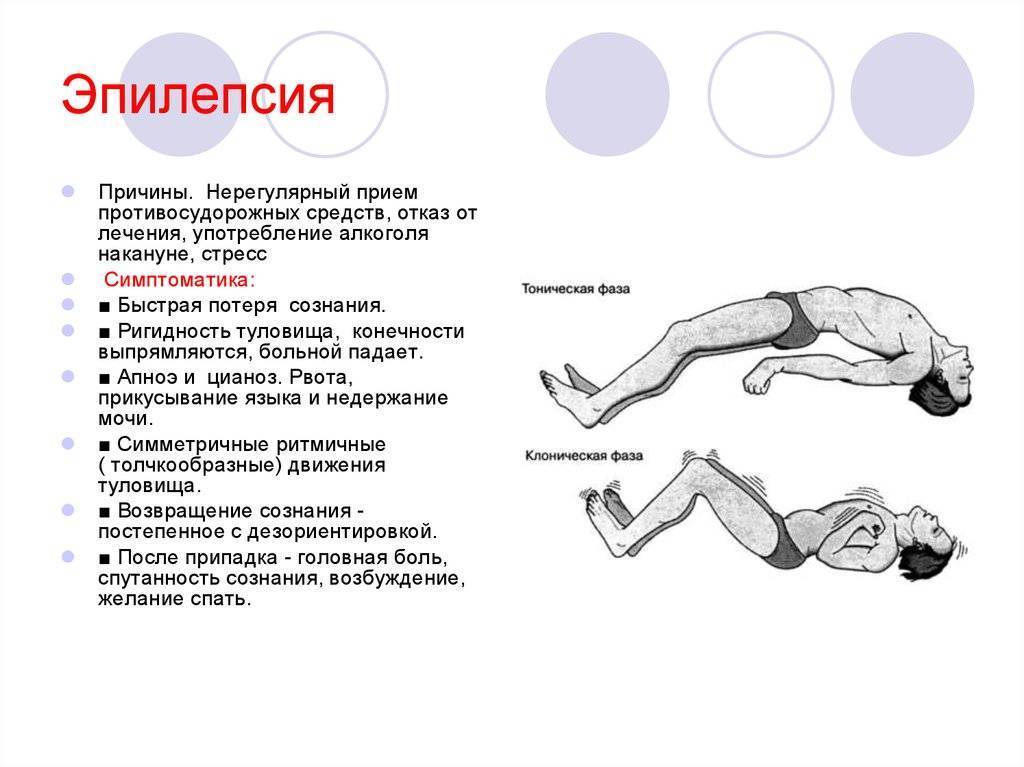
Приступы эпилепсии были известны людям очень давно. Ее то принимали за одержимость демонами, то связывали с особой одаренностью человека. На сегодняшний день та или иная форма патологии наблюдается у 10 людей из 1000. Симптомы могут возникать и у новорожденных детей, и у пожилых, у мужчин и у женщин с одинаковой частотой. Более того, сходные процессы протекают в центральной нервной системе некоторых животных, например, собак.
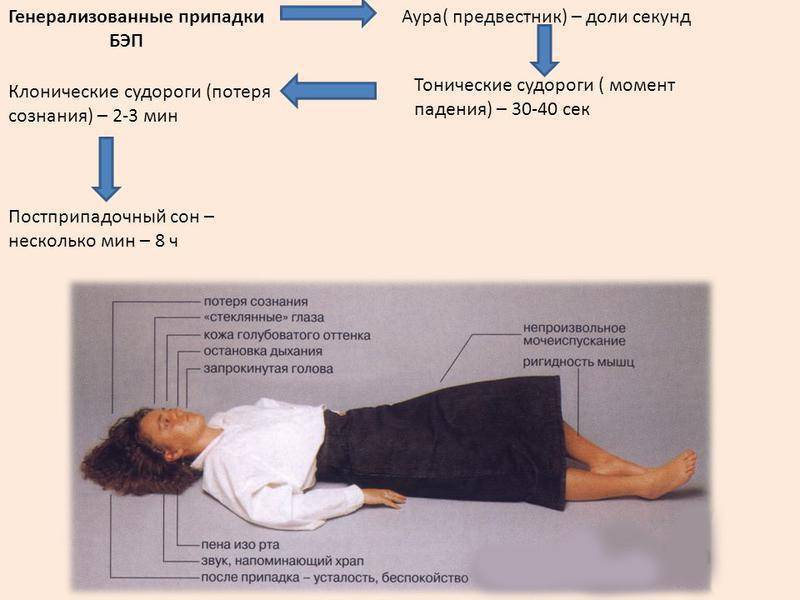
Основной механизм появления приступов – это синхронизация работы всех нервных клеток в определенной зоне. Она называется эпилептогенным очагом и определяет набор симптомов и их выраженность. Вопреки распространенному мнению, заболевание не ограничивается судорогами с потерей сознания. Существует большое количество вариантов припадков с разнообразной симптоматикой, зависящей от зоны мозга, в которой возникает патологический очаг.
Лечение эпилепсии
Сейчас для лечения эпилепсии широко применяют противосудорожные препараты. Их назначают в малых дозах, постепенно доводя до концентрации, достаточной для прекращения приступов. Препарат отменяют в случае, когда приступы не повторяются более 4-ех лет при нормальных показателях ЭЭГ. Иногда лекарства приходится принимать пожизненно, сочетать два и более препаратов, однако это оправдывается существенным повышением качества жизни больного.
Если было выявлено, что причиной судорожных припадков являются новообразования в мозгу, проводится хирургическое лечение.
В клинике «Семейный доктор» предоставляют все необходимое для диагностики этого опасного заболевания:
- консультацию профессионального невролога-эпилептолога;
- электроэнцефалографию (ЭЭГ) бодрствования и дневного сна;
- видео-ЭЭГ мониторинг дневного сна (ВЭЭГМ);
- ультразвуковое обследование;
- лабораторные анализы;
- дополнительную консультацию специалистов для уточнения причины возникновения судорожных припадков (психолога и психиатра, кардиолога, эндокринолога, гастроэнтеролога и других).
ЭЭГ и ВЭЭГМ могут быть проведены в один и тот же день. В этот же день можно записаться на консультацию эпилептолога.
Не откладывайте визит к врачу, диагностику необходимо проводить после первого же приступа! Чем раньше начато лечение, тем больше вероятность, что ваш ребенок сможет излечиться.
В клинике «Семейный доктор» прием ведет опытный эпилептолог – врач-невролог, специалист, способный вовремя распознать судорожный припадок и назначить эффективное лечение. Он знаком с особенностями протекания заболевания у детей самого раннего возраста.
+7 (495) 775 75 66
Профилактика и диета
Профилактика эпилепсии – это здоровый образ жизни. Врачи рекомендуют:
- избегать стрессов и переутомления;
- своевременно лечить любые инфекции и воспалительные процессы, включая кариес;
- минимизировать (а лучше, исключить совсем) интоксикации, включая алкоголь и курение;
- поддерживать индекс массы тела в пределах нормы;
- регулярно заниматься спортом на любительском уровне, больше гулять;
- полноценно высыпаться и отдыхать.
Диета при уже диагностированной эпилепсии, а также повышенном риске ее развития должна соответствовать принципам правильного питания:
- достаточное количество и правильный баланс макро- и микронутриентов (витамины, минералы), а также воды;
- дробное питание небольшими порциями;
- исключение или резкое сокращение специй, кофе, черного чая, газированных напитков и т.п.
Некоторые формы эпилепсии подлежат коррекции с помощью кетогенной диеты, отличающейся минимальным количеством углеводов, средним – белков и высоким – жиров (до 80% всех калорий). Переход на этот стиль питания должен проводиться только с разрешения врача и проходить под его строгим контролем.
Когда обращаться к врачу?
Лишь врач-эпилептолог знает в точности, как проявляется эпилепсия у детей, сможет определить ее разновидность и назначить адекватное лечение.
Поэтому заметив первый признак эпилепсии у ребенка, сразу же обращайтесь к грамотному специалисту. Чем раньше он диагностирует недуг, тем быстрее и проще может пройти терапевтический процесс.
В педиатрическом отделении АО «Медицина» (клиника академика Ройтберга) работают специалисты, имеющие за плечами многолетнюю практику и работающие с самыми сложными ситуациями.
Здание, оборудованное по последнему слову специализированной техники, располагается в центре Москвы, по адресу 2-й Тверской-Ямской переулок, дом 10. Всего в 5 минутах ходьбы находятся станции метро «Маяковская», «Тверская», «Чеховская», «Новослободская». Записать ребенка на прием можно по телефону +7 (495) 995-00-33 или через форму обратной связи.
Что делать?
Больного с подозрением на эпилепсию нужно показать неврологу. Или взять у участкового педиатра или терапевта направление и обратиться с ним в так называемый эпилептологический кабинет. Такие специализированные центры (это государственная, бесплатная служба) есть и в Москве, и во многих регионах. Там способны оказать специализированную помощь на достаточно высоком уровне.
— Направление в наш институт можно получить как у педиатра, так и у невролога. В регистратуре вас без дополнительных проблем запишут на консультативный прием.
В подавляющем большинстве случаев современные методы исследований позволяют специалисту поставить диагноз сразу. В обязательном порядке проводят электроэнцефалографическое исследование (ЭЭГ), сопоставляя его данные с рассказом пациента или его родственников.
Иногда требуется дополнительное обследование.
— Как правило, — говорит Елена Дмитриевна, — бывает необходимо провести магнитно-резонансную томографию головного мозга, чтобы выяснить, с чем же связана эта эпилепсия, нет ли каких-то изменений в головном мозге.
Кроме этого, иногда бывает показано углубленное электроэнцефалографическое обследование – ЭЭГ-видеомониторинг. При этом в течение достаточно длительного времени производят видеозапись поведения пациента одновременно с записью ЭЭГ.
— Родители не всегда могут правильно описать нам, что же происходит с ребенком во время приступа: куда поворачивается голова, напрягаются ли руки и т. д. Видеозапись дает нам возможность все это увидеть. А электроэнцефалограмма показывает, где возникает эпилептический разряд, который является причиной приступа: в каком полушарии, в какой области полушария, в какой доле головного мозга
Это очень важно и для правильной постановки диагноза, и для подбора лечения, и для прогноза
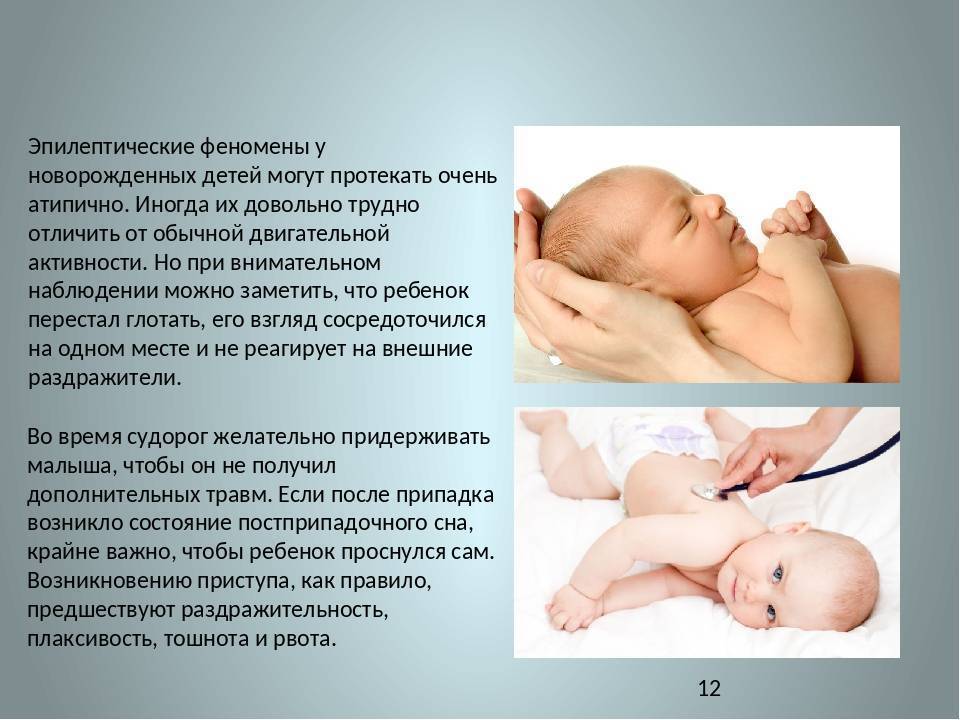
Как проявляется: первые симптомы у новорожденных и детей до 1 года
 Как проявляется эпилепсия у грудных детей?
Как проявляется эпилепсия у грудных детей?
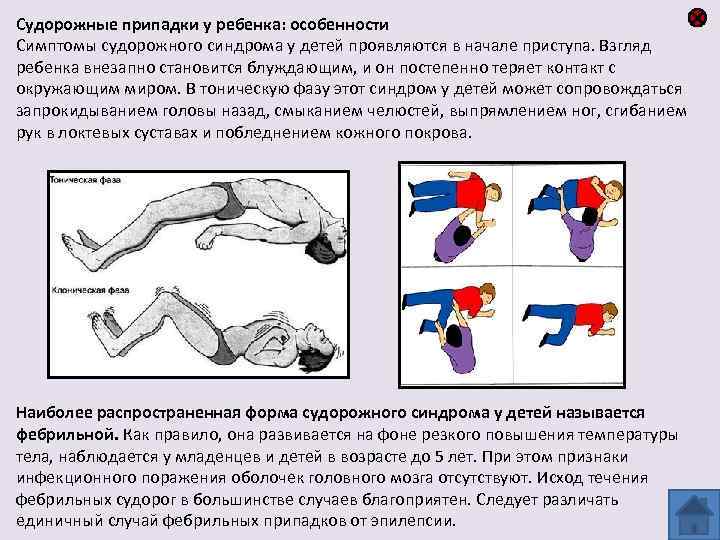
Поведение новорожденного ребенка, в отличие от малышей 2-3 лет, сопровождается вскрикиваниями, вздрагиваниями, хаотичными движениями.
Поэтому родители не сразу замечают, что малыш болен. Тем более, что зачастую приступы случаются во сне.
До года недуг у ребенка проявляется малыми и большими эпилептическими припадками.
Симптомы малых эпиприступов:
- Замирание в одной позе.
- Запрокидывание головы.
- Отсутствие реакции на внешние раздражители.
- Взгляд, устремленный в одну точку.
- Повышение температуры.
- Закатывание глаз.
- Кивание головы.
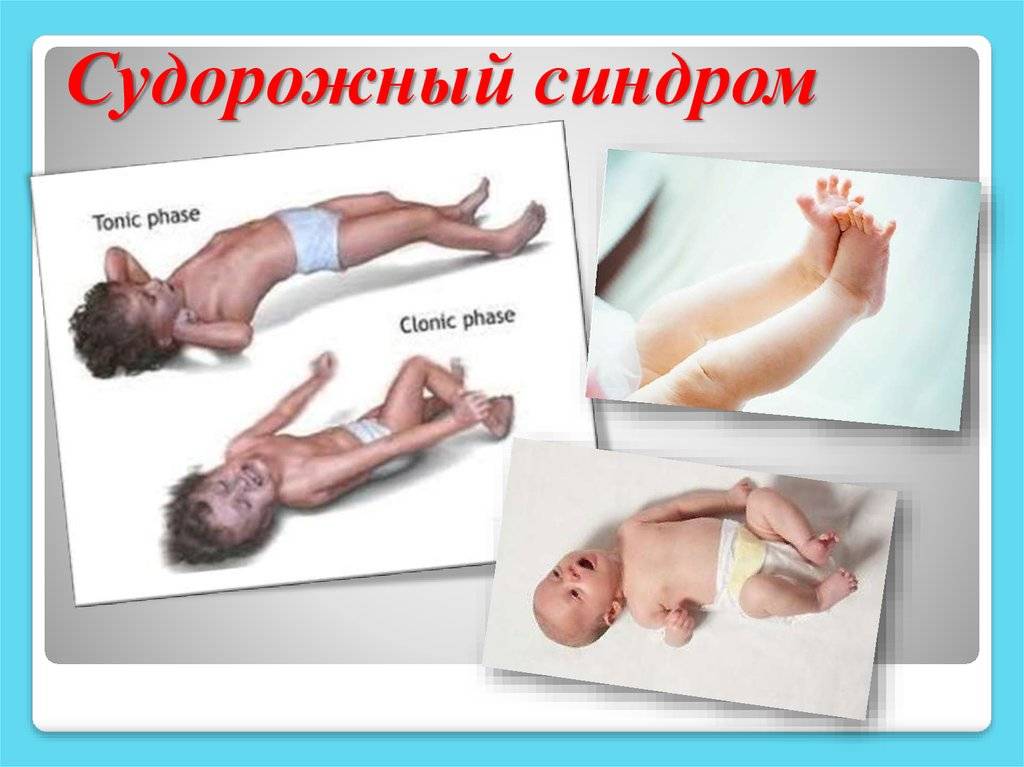
Большие эпилептические припадки протекают более ярко:
- Резкое вытягивание туловища.
- Ребенок резко сгибает ноги, прижимает к животу.
- Малыш неожиданно теряет сознание.
- У ребенка начинаются судороги, останавливается дыхание.
Ночные приступы проявляются следующим образом:
- Ребенок неожиданно просыпается, вскрикивает.
- У малыша перекашивается лицо, напрягается туловище.
- После приступа ребенок нем может заснуть от страха.
 Часто у таких детей наблюдается отставание в развитии, нарушение памяти, проблемы с психикой.
Часто у таких детей наблюдается отставание в развитии, нарушение памяти, проблемы с психикой.
Родителей всегда должны насторожить странности в поведении грудничка:
- Постоянное кивание головой.
- Подергивание плечами.
- Внезапное замирание.
- Посинение носогубного треугольника во время кормления.
При появлении подобных симптомов родители должны обратиться к неврологу, если потребуется, врач порекомендует консультацию эпилептолога.
Диагностика заболевания у грудных малышей
Диагностика младенческой эпилепсии несколько затруднена. Прежде всего следует дифференцировать истинные эпиприступы от повышенной нервно-рефлекторной возбудимости. Последняя отличается тем, что движения конечностей прекращаются, если их удерживать руками.
Для уточнения диагноза требуется провести следующие диагностические методы:
- электроэнцефалограмму;
- МРТ, КТ головного мозга;
- УЗИ мозга.
Эти исследования позволяют обнаружить кисты, новообразования, кровоизлияния, водянку. ЭЭГ выявляет очаги возбудимости.
Проводить ее следует в моменты сна и бодрствования, так как судорожная активность может быть зафиксирована лишь во сне. Помимо этого, необходимо провести анализ крови на уровень глюкозы, калия, натрия, магния, белка.
Когда назначается лечение?
Традиционно считается, что после однократного судорожного приступа можно воздержаться от лечения, поскольку приступ может остаться единственным в жизни. В реальной ситуации врач может предложить лечение и после единичного эпизода, если будут выявлены убедительные признаки высокого риска последующих приступов — например, аномалии при неврологическом осмотре в сочетании с изменениями на томограммах и электроэнцефалограмме.
Противосудорожные препараты назначаются только при уверенности в том, что у пациента именно эпилепсия. Если диагноз неясен и вне приступа пациент чувствует себя нормально, то вполне допустимо воздержаться от лечения и сделать нужные обследования, даже если приступ повторится. По современным данным, немедленное назначение лекарств не влияет на долгосрочный эффект лечения.
Эпилепсия и беременность
Отдельный разговор — о женщинах, готовящихся стать мамами. Если у девочки в детстве или в подростковом возрасте была эпилепсия и она прошла, то, став взрослой, она может об этом смело забыть, и рожать, что называется, на общих основаниях. А вот беременная женщина, страдающая эпилепсией, становится объектом особой заботы врачей-эпилептологов. Считается, что женщина, регулярно принимающая противоэпилептические препараты, имеет 95 % вероятность родить совершенно здорового ребенка. При этом собственно беременность и роды не вызывают ухудшения течения эпилепсии, болезнь не перейдет в какую-либо тяжелую форму. При некоторых формах эпилепсии беременность даже идет на пользу организму и приступы становятся реже.
Елена Дмитриевна считает таких женщин отдельной группой пациентов. Они должны наблюдаться по-своему, очень тщательно.
— Это отдельная область знаний в области эпилепсии, — говорит она, — существуют даже специальные стандарты наблюдения женщин детородного возраста с эпилепсией, разработанные Международной лигой по борьбе с эпилепсией. Все, конечно, зависит от того, в каком состоянии находится беременная. Если у нее нет приступов, она принимает препарат и нормально его переносит, то у нее с высокой долей вероятности все будет хорошо».
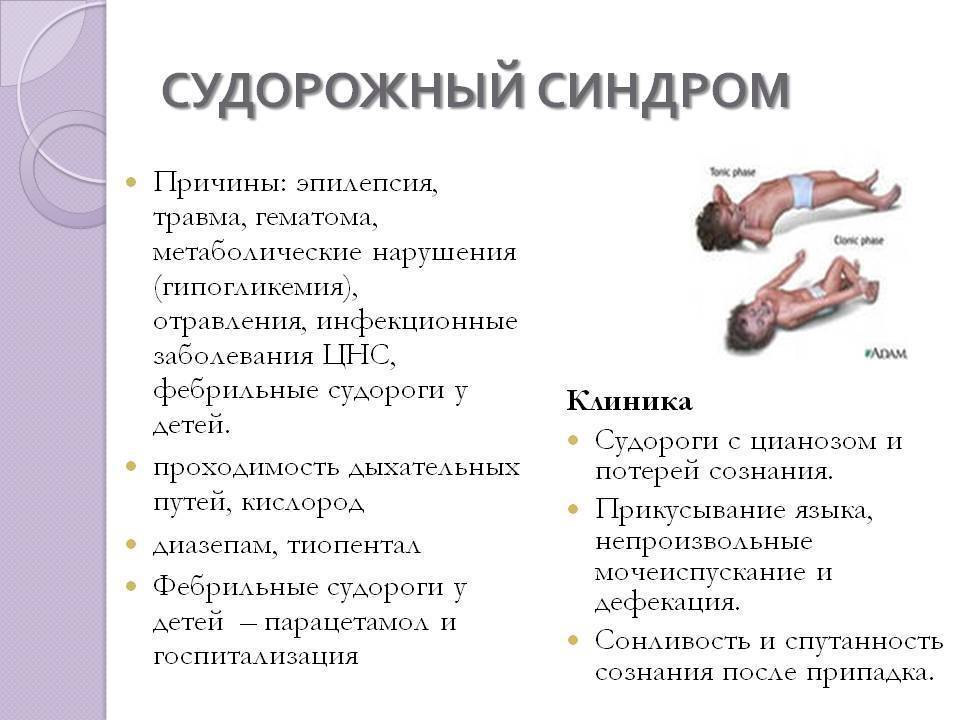
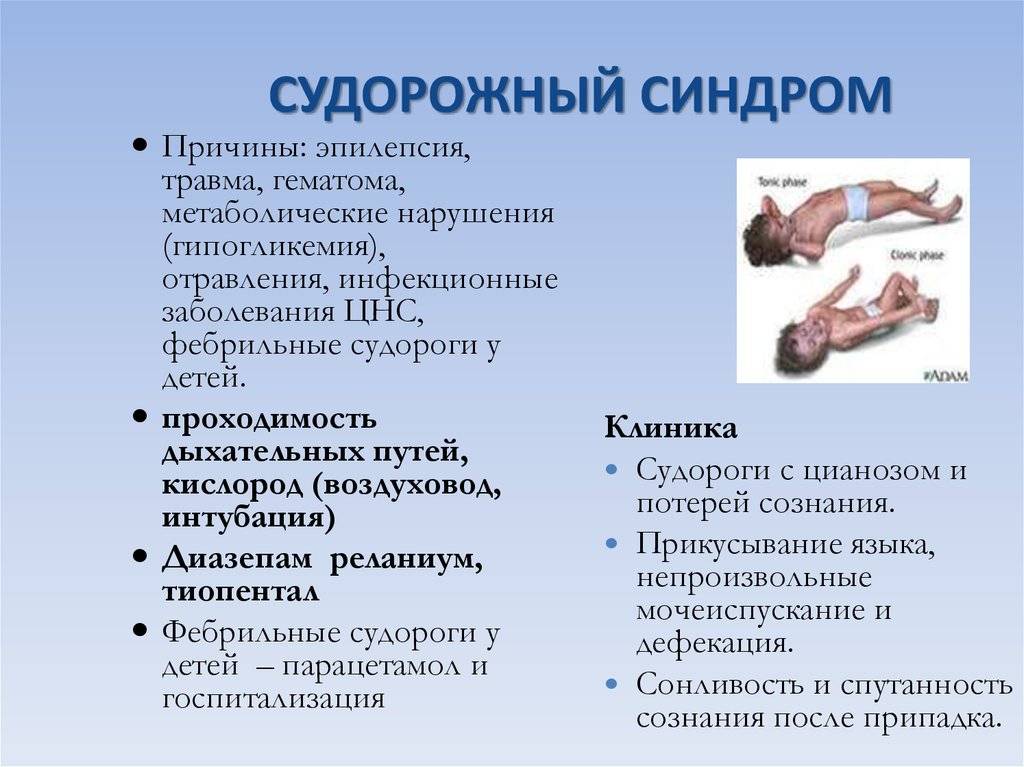
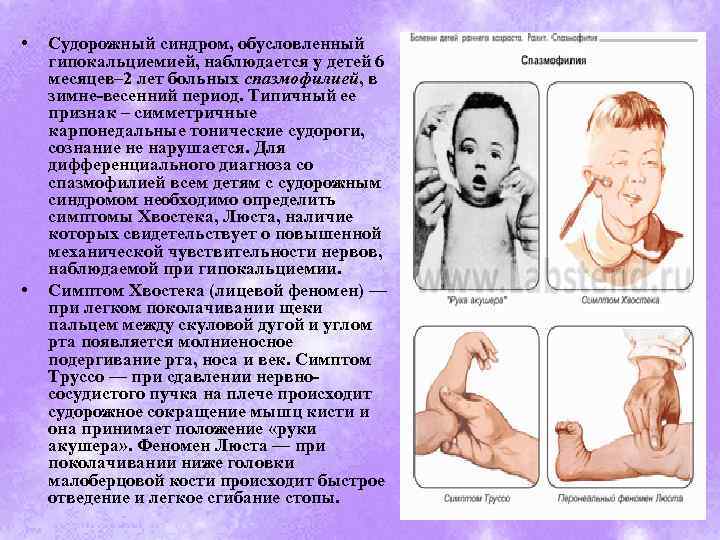
Всегда ли судороги связаны с эпилепсией?
Совсем не обязательно. Пароксизмальные состояния разного рода — судорожные и бессудорожные — могут возникать у детей при повышении температуры (фебрильные судороги), отравлениях, обезвоживании, травмах головы, нарушениях мозгового кровообращения. Кроме того, внешне бывает трудно отличить от судорог обмороки, расстройства сна, некоторые формы мигрени, разнообразные двигательные расстройства, «психологические» нарушения
Важное отличие пароксизмов при большинстве перечисленных расстройств от эпилептических приступов — связь с провоцирующим фактором или острым повреждающим воздействием (травма, отравление, перегревание). При эпилепсии приступы в большинстве случаев спонтанны или вызываются простыми стимулами (световыми мельканиями, глубоким форсированным дыханием).
Причины височной эпилепсии
Височная эпилепсия возникает, как правило, по двум причинам. К ним относятся перинатальные, то есть страдание головного мозга плода во время беременности, и постнатальные причины, то есть повреждение центральной нервной системы в первые годы жизни ребенка.
К перинатальным причинам так же относится:
- Гипоксия плода;
- Внутриутробная инфекция;
- Нарушения в формировании коры головного мозга.
К постнатальным причинам относится:
- Нарушения кровообращения мозга;
- Реакция на вакцины;
- Опухоли;
- Нейроинфекции (энцефаломиелит, энцефалит);
- Черепно-мозговые травмы.
Из-за своего расположения височная доля претерпевает наибольшее воздействие при родах. Во время конфигурации головы, в родовом канале происходит сдавливание гиппокампа. В этих защемленных участках может развиться ишемия и склероз. Это и становится причиной патологической электрической активности мозга.
Симптомы и признаки височной эпилепсии
К клиническим проявлениям височной эпилепсии относят разнохарактерные приступы, вид которых зависит от того, в какой части височной доли расположен очаг: простые фокальные, сложные парциальные и вторично-генерализованные припадки. Больше чем у половины пациентов эпиприступу предшествует аура – состояние, по которому пациент может догадаться о надвигающемся припадке. Проявления ауры, так же как и форма приступа, зависит от местонахождения патологического очага.
Выделяют следующие виды ауры:
- зрительная – искажение визуального восприятия мира (искры, временная слепота или ухудшение зрения, зрительные галлюцинации);
- вкусовая – больной может чувствовать разнообразные вкусы во рту;
- обонятельная – пациент ощущает запахи, которых нет на самом деле;
- слуховая – в виде слуховых галлюцинаций.
Припадки не одинаковы в своих проявлениях. Наиболее интересными с точки зрения науки являются простые парциальные приступы, при которых больной остается в относительно ясном сознании, во время и после приступа может описать свое состояние. Классифицируют следующие разновидности приступов:
- моторные в виде судорог;
- сенсорные – сумма слуховых, вкусовых и тактильных галлюцинаций.
Как правило, пациенты из раза в раз испытывают одинаковые ощущения, т.е. один и тот же запах, вкус и т.д., с характерной негативной окрашенностью, например, запах гари.
В иных случаях сами пациенты описывают свои чувства во время эпиприступов как сон наяву: мир кажется искаженным, присутствует характерная для сна нереальность происходящего, нарушается восприятие времени и пространства.
Во время сложных парциальных приступов сознание отсутствует. На первый план выходят автоматизмы – однообразные движения: потирание ладоней, перебирание пальцами, комканье одежды. Возможны и более сложные случаи, когда больной в состоянии самостоятельно одеться или даже уйти из помещения.
Диагностика
При подозрении на небольшие, незначительные приступы, проявляющиеся в виде кратковременного замирания или ночного лунатизма, необходимо обратиться к детскому врач, неврологу и провести тщательное исследование, так как подобные симптомы характерны для целого ряда заболеваний.
Доказать, что у пациента эпилепсия, может только один способ – ЭЭГ (электроэнцефалография). На результатах исследования будут видны специфические отклонения в работе нейронов, приводящие к приступам.
Когда подтверждается диагноз судорожного заболевания, невролог назначает дополнительные исследования. Это нужно, чтоб выяснить расположение и количество очагов, систематичность их пробуждения:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- видео-ЭЭГ-мониторинг.
После изучения результатов исследования, уточняется тип патологии, назначается комплексное лечение.
Лечение эпилепсии
Лечение – это длительный и сложный процесс. Даже при правильном подборе лекарств и полном отсутствии каких-либо проявлений в течение длительного времени, врачи говорят лишь о стойкой ремиссии, но не о полном устранении заболевания. Основу терапии составляют медикаментозные средства:
- противосудорожные препараты (фенобарбитал, клоназепам, ламотриджин, депакин и другие): принимаются постоянно для предупреждения припадков;
- транквилизаторы (феназепам, диазепам): устраняют тревожность и расслабляют организм;
- нейролептики (аминазин): снижают возбудимость нервной системы;
- ноотропы (пирацетам, мексидол, пикамилон): улучшают обмен веществ в головном мозге, стимулируют кровообращение и т.п.;
- мочегонные (фуросемид): используются сразу после припадков для устранения отека головного мозга.
При необходимости врач может назначить и другие группы препаратов.
Если лекарства недостаточно эффективны, врачи могут прибегнуть к хирургическому лечению. Выбор конкретной операции зависит от локализации патологического очага и формы заболевания:
- удаление патологического образования (опухоли, гематомы, абсцесса), которое стало причиной приступов;
- лобэктомия: иссечение участка мозга, в котором возникает эпилептогенный очаг, чаще височной доли;
- множественная субпиальная транссекция: используется при значительном размере очага или невозможности его удаления; врач делает мелкие надрезы в ткани мозга, которые останавливают распространение возбуждения;
- каллезотомия: рассечение мозолистого тела, соединяющего оба полушария мозга; используется при крайне тяжелых формах заболевания;
- гемисферотопия, гемисферектомия: удаление половины коры головного мозга; вмешательство используется крайне редко и только у детей до 13 лет ввиду значительного потенциала для восстановления;
- установка стимулятора блуждающего нерва: устройство постоянно возбуждает блуждающий нерв, оказывающий успокоительное действие на нервную систему и весь органим.
При наличии показаний могут использоваться остеопатия, иглорефлексотерапия и фитотерапия, но лишь в качестве дополнения к основному лечению.
Когда следует обратиться к врачу
Чтобы предупредить дальнейшее развитие заболевания, необходимо сразу после первого приступа или появления косвенных симптомов эпилепсии обратиться к врачу. Чем раньше будет пройдена диагностика и начато лечение, тем более благоприятным будет прогноз выздоровления.
С подобным заболеванием необходимо обращаться к детскому невропатологу. В АО «Медицина» (клиника академика Ройтберга), находящейся в центре Москвы, ведут приемы опытные специалисты. Клиника оснащена всем необходимым оборудованием для правильной и точной диагностики заболеваний. Огромной помощью в постановке диагноза будет подробный рассказ о том, как проходят приступы. Еще более полезным окажется видео, которое может снять во время припадка один из родителей.