Правильное питание
Правильное питание будет способствовать снижению вредного холестерина в крови беременной. Однако чтобы не навредить себе или ребенку рекомендуется согласовывать изменения рациона со своим врачом. Потребности организма женщины во время вынашивания малыша сильно изменяются. Недостаток калорий, питательных веществ может негативно сказаться на развитии плода.
Основные принципы питания при гиперхолестеринемии применимы также для женщин в положении:
Увеличьте количество продуктов питания, богатых растворимыми, нерастворимыми пищевыми волокнами. Их много в овощах, фруктах, кашах, отрубях, семечках льна. Оба вида пищевых волокон обладают способностью снижать уровень холестерина;
Выбирайте пищу со здоровыми жирами. Нельзя полностью исключать все жиры из своего рациона. Это помешает нормальному развитию ребенка
Важно отдавать предпочтение продуктам питания, которые содержат ненасыщенные липиды, избегать насыщенных, транс жиров. Растительные масла, семечки, авокадо – прекрасный выбор;
Ешьте жирные сорта рыбы
Кроме того, что рыба – прекрасный источник белка, здоровых жиров, в ней содержатся омега-3-жирные кислоты. Врачи уже давно применяют препараты ненасыщенных жирных кислот для лечения гиперхолестеринемии. Так почему бы не использовать для этих же целей их природный ресурс?
Большое «нет» фастфуду, снекам. Причины повышения холестерина в крови беременной могут скрываться в банальном злоупотреблении продуктами быстрого питания. Обычно они богаты насыщенными жирами, транс-жирами, простыми углеводами. Это как раз те компоненты, которые провоцируют рост «плохого» холестерина;
Пейте больше воды. Именно вода, а не чай, кофе, соки помогает сдерживать рост плохого холестерина. При обезвоживании организм увеличивает выработку холестерина, чтобы сохранить нормальный уровень влажности клеточных мембран. Рекомендуется каждый день выпивать 8 стаканов воды. Это количество выглядит нереальным, но на самом деле нашему телу действительно необходим такой объем. Адекватное потребление воды снижает нагрузку на сердце. Также оно помогает нормализовать давление;
Будьте осторожны с алкоголем. До сих пор врачи спорят можно ли беременным женщинам употреблять спиртное в умеренных количествах или нет. Однако все специалисты сходятся в одном: злоупотребление алкоголем токсично для плода. Также употребление горячительных напитков снижает уровень хороших ЛПВП, повышает концентрацию ЛПНП, общего холестерина. Конечно, от алкоголя лучше отказаться совсем. Но если очень хочется расслабиться – разрешите себе бокал красного сухого вина.
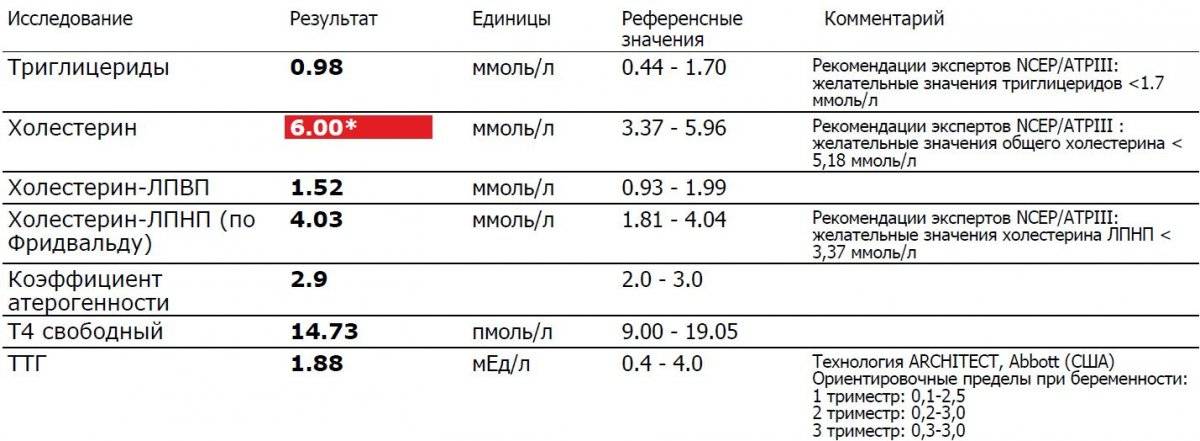
Что может повлиять на результаты анализа ТТГ
Норма гормона ТТГ может варьироваться вследствие воздействия на организм различными внешними или внутренними факторами. Особенно это касается времени суток. Максимальная концентрация наблюдается ночью (с 2 до 4 часов ночи и с 6 до 8 часов утра), а минимальная — с 5 до 7 часов вечера. При отсутствии полноценного сна в ночное время происходит нарушение гормонального синтеза. Помимо этого, снижение ТТГ может стать симптомом беременности и грудного вскармливания, что расценивается как вариант нормы. Некоторые лекарственные средства также могут способствовать изменению концентрации ТТГ. Щитовидная железа тесно связана с другими внутренними органами, поэтому расстройство их функционирования существенно влияет на гормональную выработку. У женщин средневозрастной категории и мужчин в престарелом возрасте максимальное значение тиреотропного гормона обнаруживается в декабре. При климаксе допускается рост ТТГ при отсутствии признаков увеличения щитовидки в размере.
Т4 общий
Разбирая, какие гормоны щитовидной железы существуют, невозможно не сказать про одного из их важнейших представителей — Т4. Его подавляющая часть пребывает в связанном с белками состоянии. Показатели этого гормона нередко не соответствуют референсным значениям у лиц с эутиреоидным статусом или соответствует норме при расстройствах функционирования щитовидки. Из-за этого для диагностической оценки общего Т4 рекомендуется определить уровень циркулирующего в кровяном русле тироксин связывающего глобулина.
Максимальный уровень тироксина наблюдается с 8 до 12 часов, а самый низкий — с 23 до 3 часов. На протяжении года пик общего Т4 выявляется между сентябрем и февралем, а спад — в летний период. У беременной женщины общий Т4 увеличивается, достигая максимальных цифр во время третьего триместра. Этот скачок основан на повышении тироксин-связывающего глобулина, возникающий на фоне действия эстрогенов. Гормональный фон у обоих полов остается стабильным на протяжении жизни. Проверить эти гормоны щитовидной железы рекомендуется при:
- Симптомы гипертиреоза или гипотиреоза.
- Профилактика поражения щитовидки (как отдельным анализом, так и в комплексе с другими). Особенно полезно людям, проживающим в местности с низким йодосодержанием, придерживающихся определенных ограничений в еде и тем, кто имеет отягощенную наследственность.
- Оценка эффективности медикаментозной терапии — минимум 1 раз в 3 месяца.
- Первые дни жизни ребенка, родившегося от матери, имеющей проблемы с щитовидными гормонами.
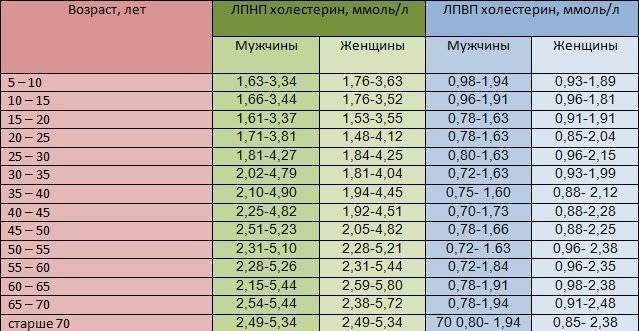
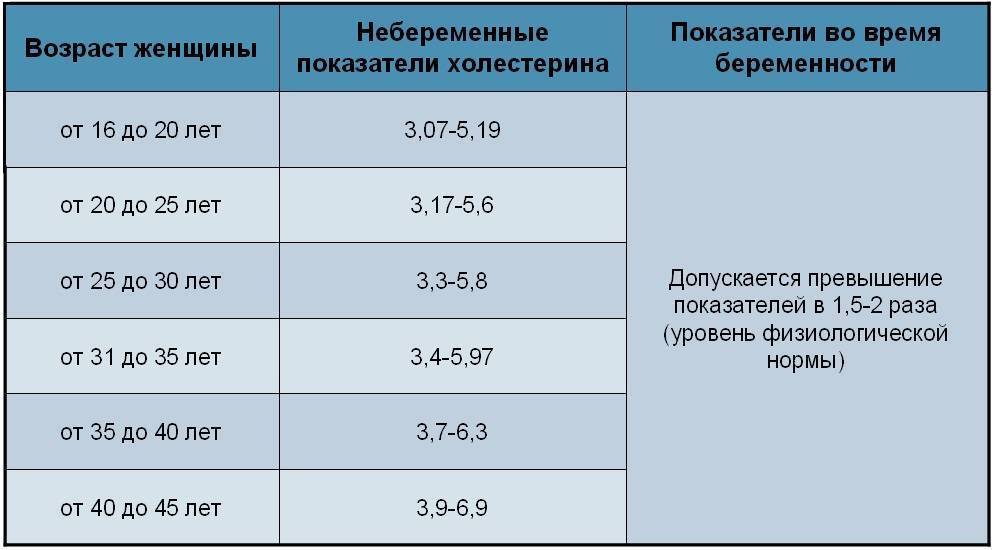
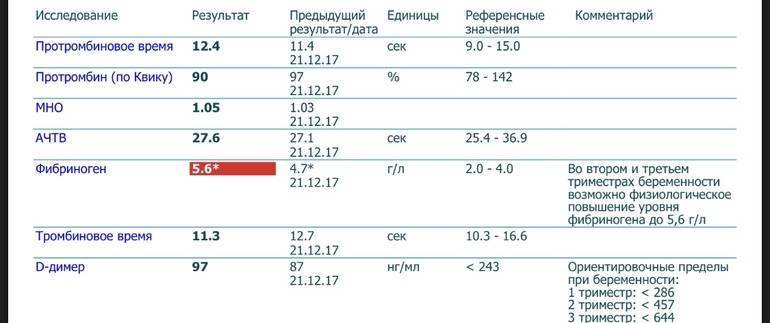
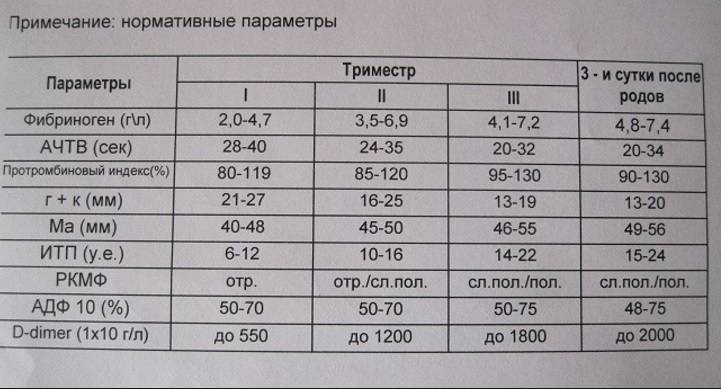
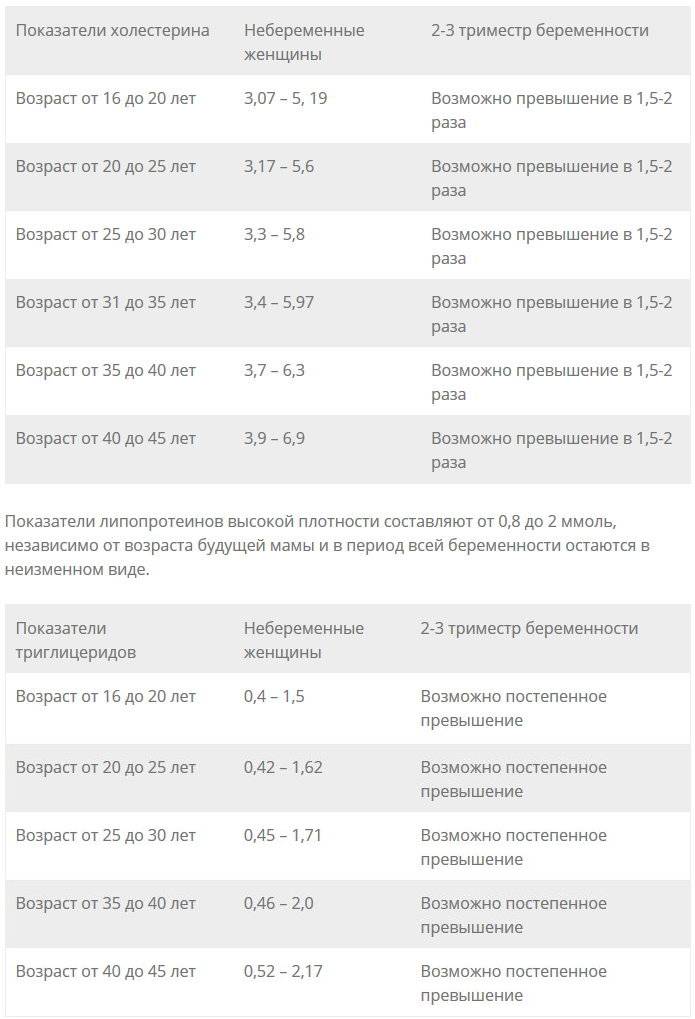
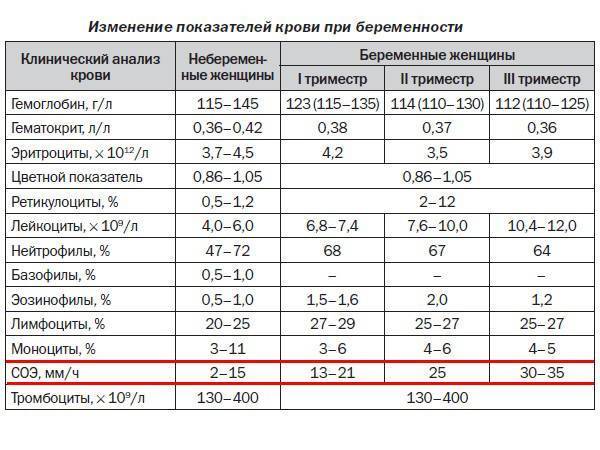
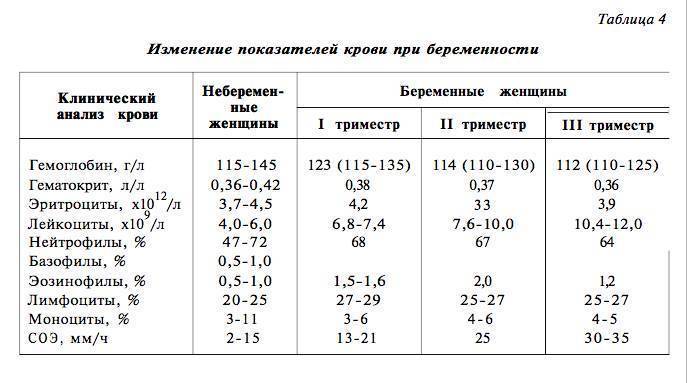
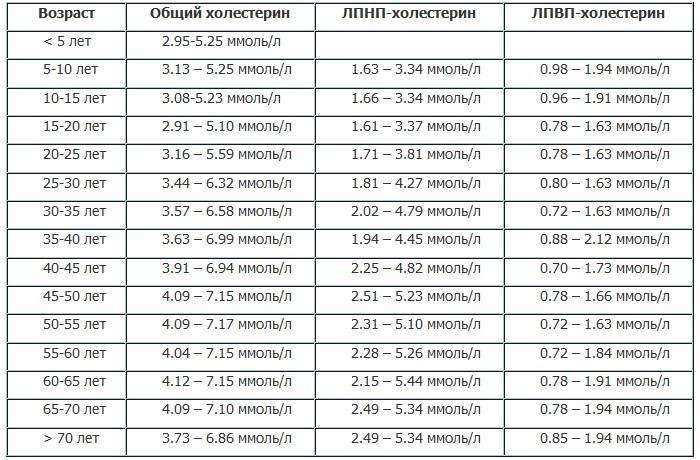
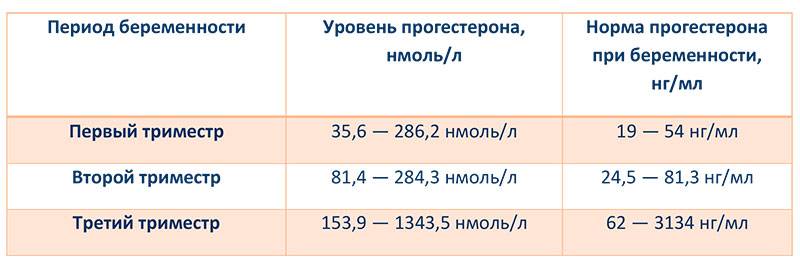
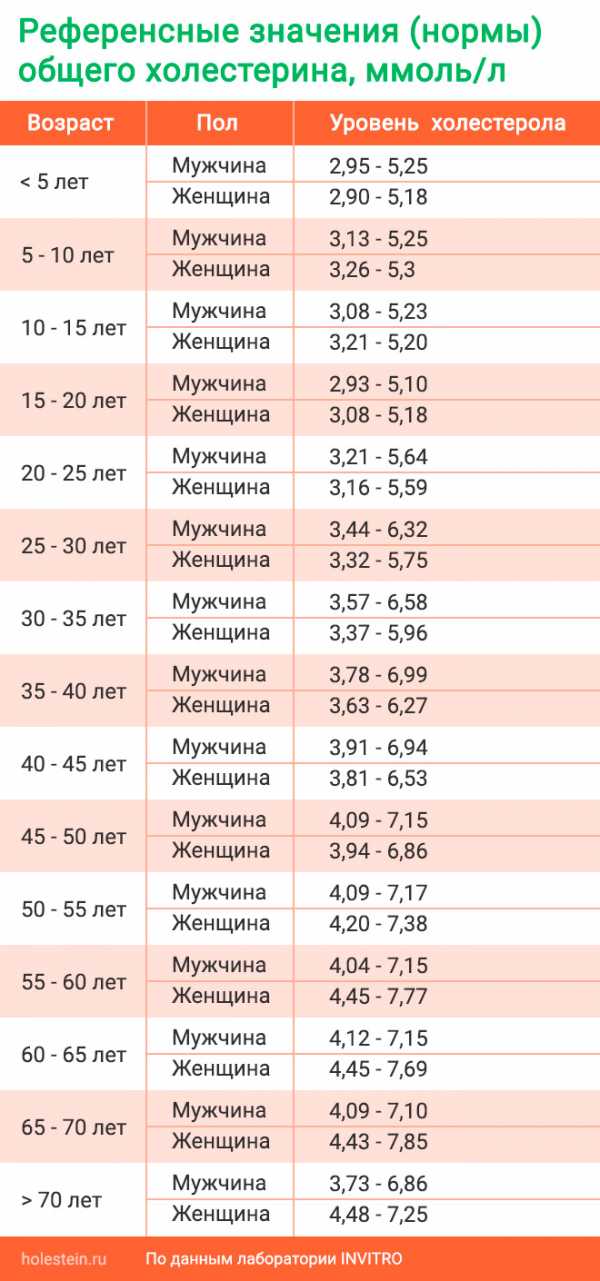
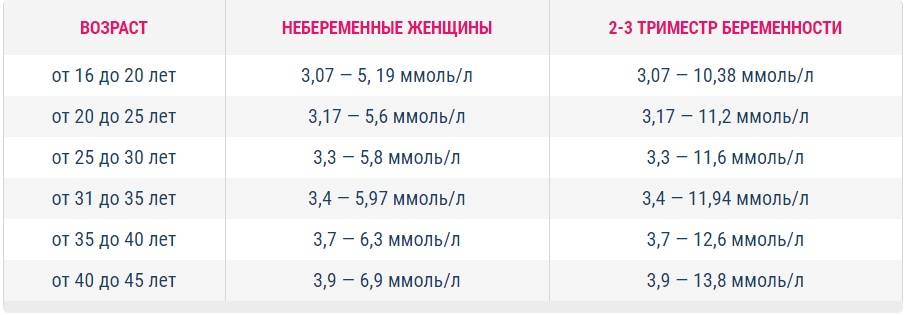
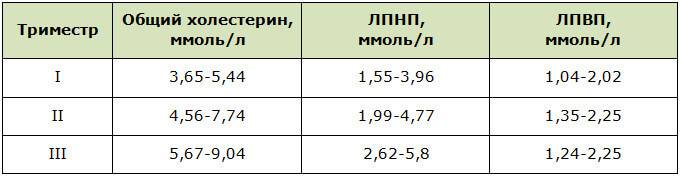
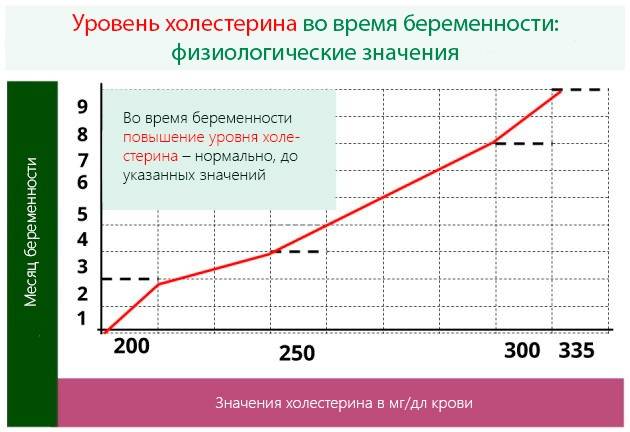
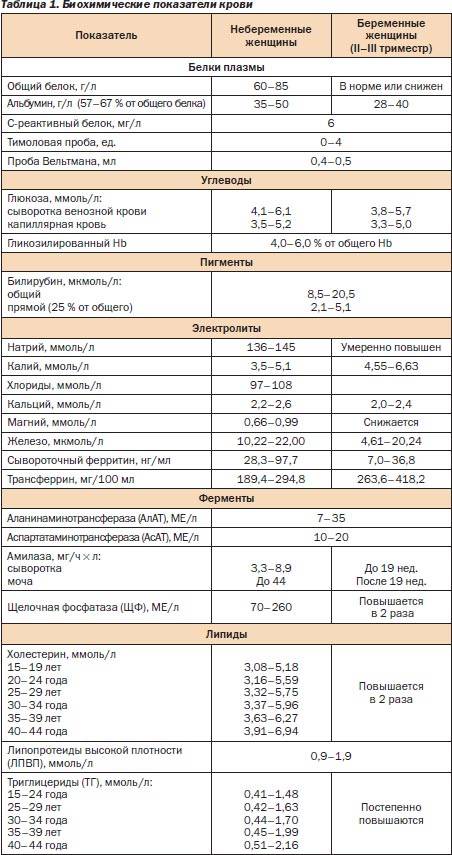
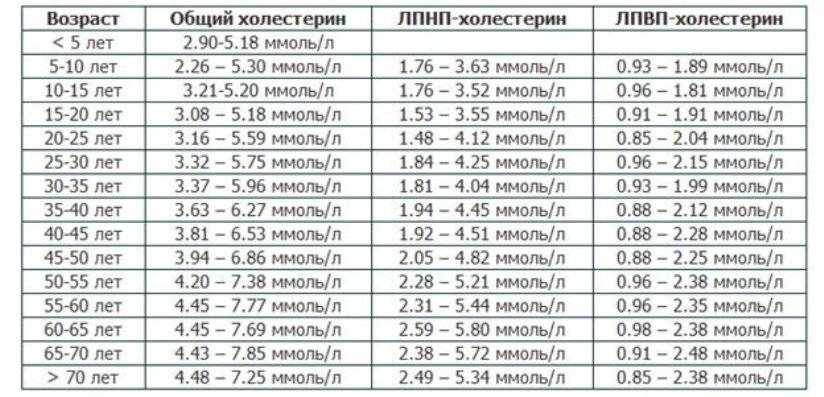
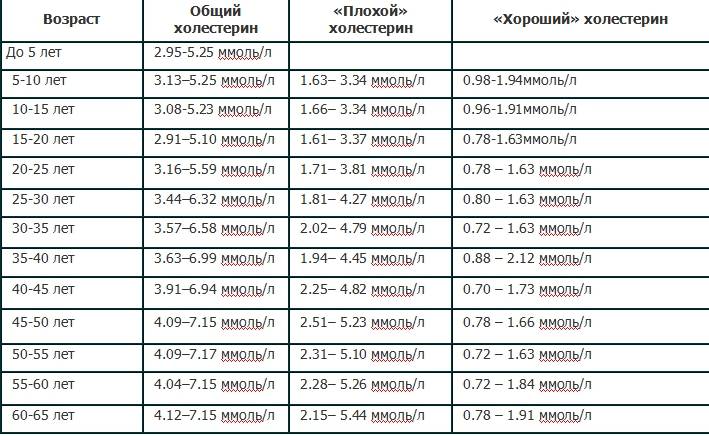
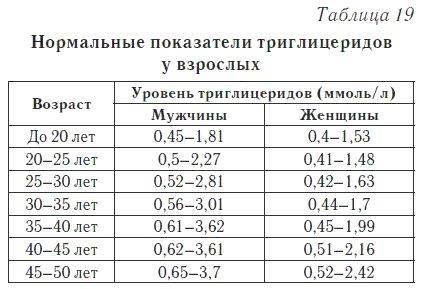
Нормы холестерина в каждом из триместров беременности
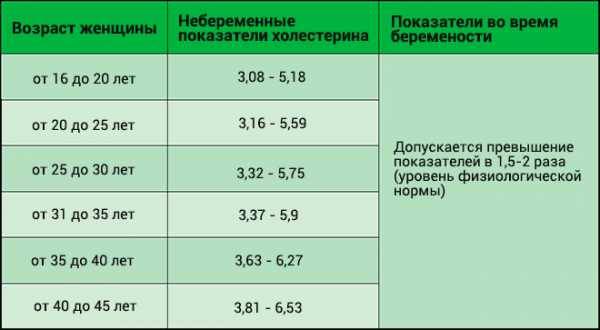
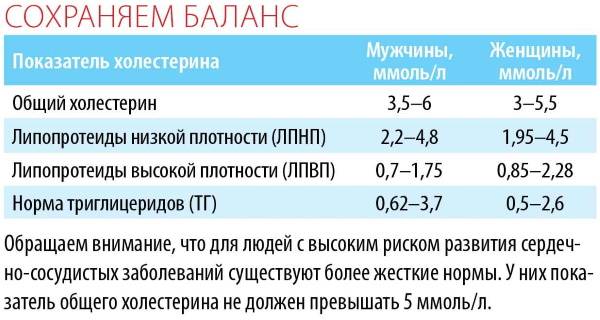
В норме у здоровой женщины холестерин не должен превышать 5,2 моль/л, но у беременных женщин он повышается в 1,5-2 раза. И это норма. Опасно, если холестерин вырос в 2,5 и более раз. Состояние требует срочного лечения. Нагрузка на организм матери при беременности большая, а основным последствием атеросклероза является сердечная недостаточности. Организм матери может не выдержать – случится инфаркт. Негативно влияет чрезмерно повышенный холестерин и на ребенка. Он закупоривает сосуды плода, препятствует полноценному развитию мозга.
Нормы общего холестерина по возрастам на разных сроках беременности приведены в таблице ниже.
| Возраст женщины | I триместр, моль/л | II – III триместр, моль/л |
| 16-20 | 3,07-5,19 | 3,07-10,38 |
| 20-30 | 3,17-5,8 | 3,17-11,6 |
| 30-40 | 3,4-6,3 | 3,4-12,6 |
| 40 и более | 3,9-6,9 | 3,9-13,8 |
В первом триместре концентрация холестерина такая же, как и у не беременной женщины. Возможно лишь незначительное повышение. Резкий скачок наблюдается в начале второго триместра, когда плацента начинает активно формироваться. Норма холестерина на 3 триместре максимальна.
Препараты для снижения уровня холестерина
Если вы обнаруживаете, что изменений в рационе питания и физической активности недостаточно для управления уровнем холестерина, обязательно поговорите со своим лечащий врачом.
Только квалифицированные медицинские работники могут определить, что происходит с организмом и какое лекарство может помочь в вашем случае.
Вот лишь часть препаратов, которые врач может назначить для лечения и которые мы не рекомендуем принимать без рецепта врача:
Статины: останавливает выработку холестерина в печени.
Эзетимиб: не позволяет кишечнику абсорбировать холестерин из пищи.
Секвестранты желчных кислот: побуждает кишечник удалять больше холестерина, чем обычно.
Ингибиторы PCSK9: останавливает нормальную работу белка, который печень использует для выработки холестерина.
Фибраты: снижает уровень триглицеридов в крови.
Никотиновая кислота: ограничивает количество жира, которое может вырабатывать печень.
Врачи также могут порекомендовать добавки с омега-3 жирными кислотами, например жир печени трески.
Вы не заметите повышение уровня холестерина в крови, пока его значение не дойдет до крайних показателей
Поэтому важно регулярно — хотя бы раз в год — проходить полное обследование организма. А здоровый образ жизни и сбалансированное питание помогут получать только положительные эмоции от результатов анализов
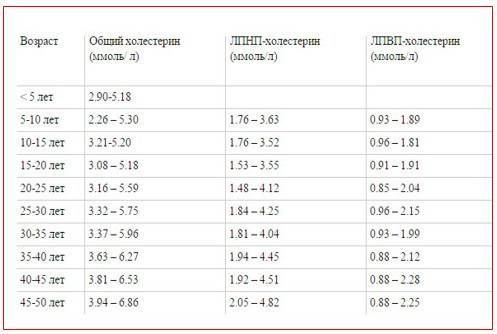
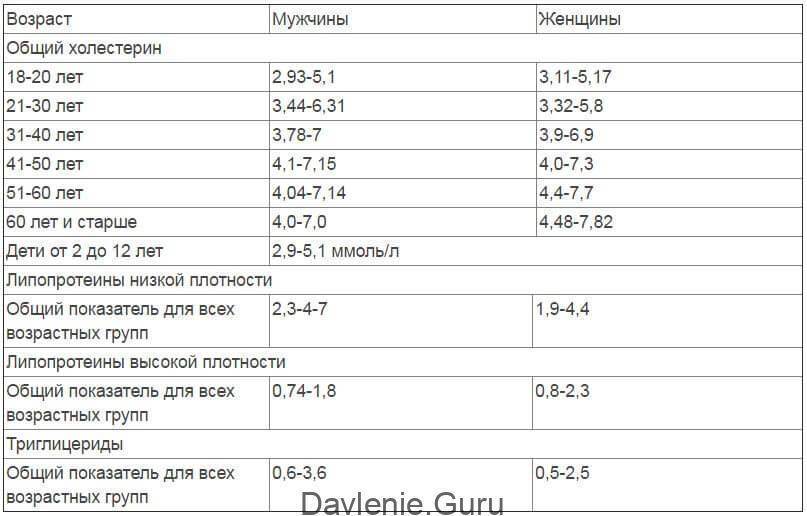
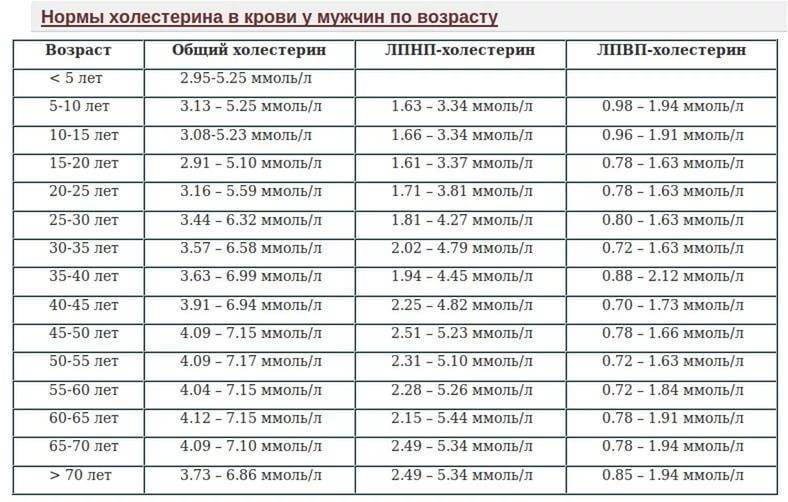
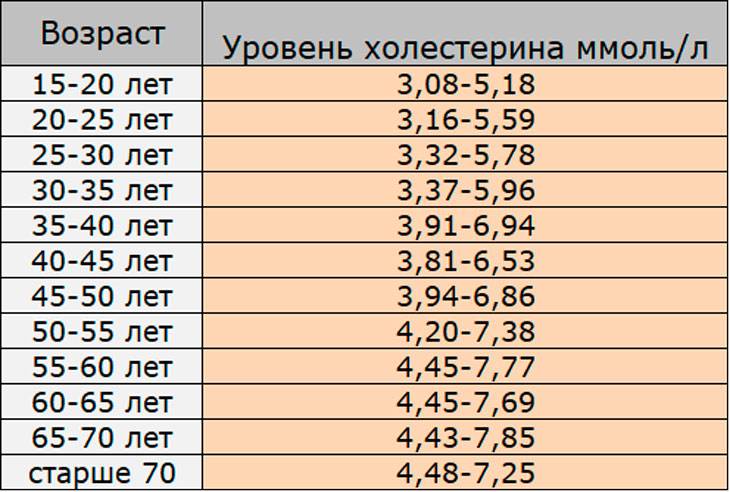
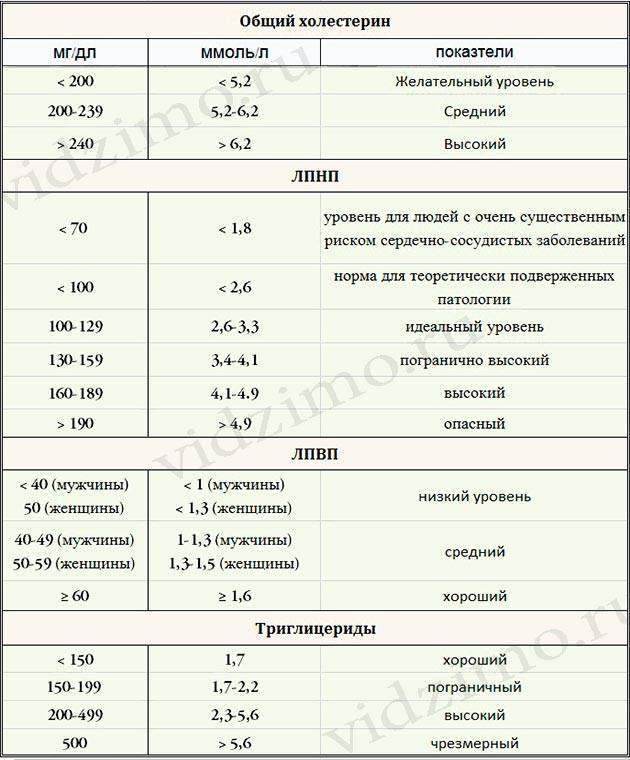
Нормы холестерина
Норма холестерина (нормальное содержание холестерина в крови) отличается от большинства норм содержания чего-либо в организме.
Обычно за норму принимается среднестатистический показатель содержания вещества в организме у здоровых людей. Но холестерин – это фактор риска сердечно-сосудистых заболеваний, и поэтому, говоря о норме холестерина в крови мы говорим о таком уровне холестерина, при котором риск сердечно-сосудистых заболеваний или событий (таких, как инфаркт миокарда, инсульт и т.д.) будет минимальным.
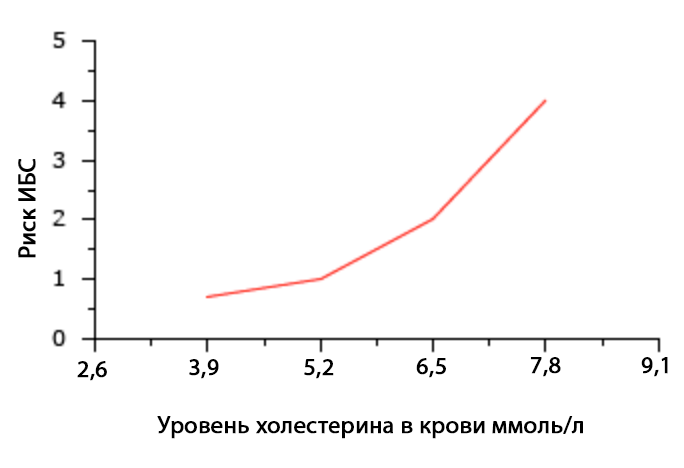
На графике показано соотношение уровня холестерина в плазме крови и риска сердечно-сосудистых событий.
Другим важным аспектом является то, как врачи интерпретируют показатель содержания холестерина в крови. Уровень холестерина в крови используется в различных моделях для оценки риска сердечно-сосудистых заболеваний и исхода в качестве одного из факторов. Другими факторами, влияющими на решения врача являются
- пол
- возраст
- артериальная гипертензия
- сахарный диабет
- иные сердечно-сосудистые заболевания
- семейный анамнез (были ли у ближайших родственников сердечно-сосудистые заболевания в раннем возрасте)
- курение
Таким образом, имея информацию только об уровне холестерина, далеко не всегда можно дать оценку того, нормальный он или высокий; разве что при очень высоких показателях можно дать ту или иную рекомендацию без дополнительной информации, но и в этом случае эта рекомендация не будет полной.
Итак, уровень общего холестерина, при котором риск сердечно-сосудистых заболеваний и событий у здорового человека без дополнительных факторов риска будем минимальным, составляет
- 5,17 ммоль/литр и ниже.
- Уровень общего холестерина в диапазоне от 5,17 до 6,18 ммоль/л является высоким
- Уровень общего холестерина выше 6,18 ммоль/л является очень высоким.
Повторим: указаны уровни холестерина для здоровых людей без дополнительных факторов риска.
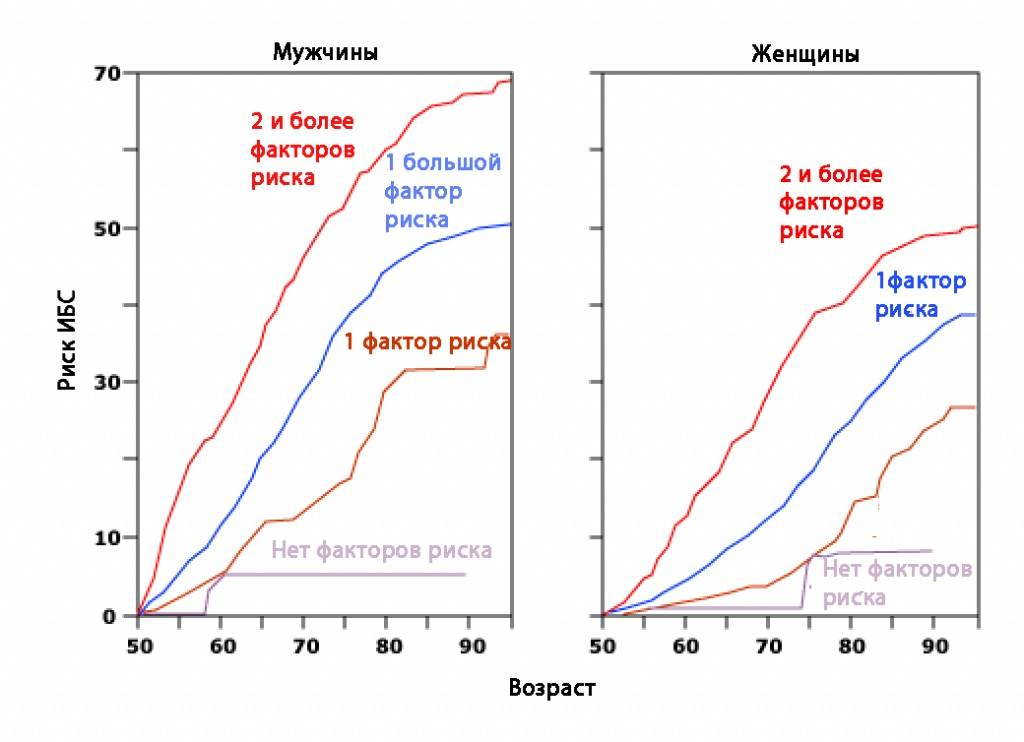
На графике показана частота сердечно-сосудистых заболеваний в зависимости от количества факторов риска
Что такое холестерин
Холестерин, или холестерол — это жироподобное вещество, которое относится к классу липидов. Холестерин не растворяется в воде, поэтому для его транспортировки по сосудам используются липопротеины — «грузовики» для всех видов липидов.
Холестерин необходим организму. Он входит в состав клеточных мембран и регулирует их плотность, а также участвует в синтезе многих важных веществ: витамина D, мужских и женских половых гормонов и желчи.
В организме взрослого человека содержится около 140 г холестерина. В среднем мы получаем около 0,3–0,5 г из пищи, а еще 1 г тело синтезирует самостоятельно. При необходимости холестерин может производить любая клетка, однако в основном этим занимаются печень и тонкий кишечник.
Дефицит холестерина встречается очень редко. Его вызывают наследственные заболевания, нарушающие механизмы усвоения жиров, — например болезнь Танжера, синдром мальабсорбции или гипертиреоз.
Гораздо чаще встречается его избыток — гиперхолестеринемия. Холестерин, который не был использован клетками, остается в крови. Со временем он налипает на стенки сосудов и образует бляшки, которые мешают кровотоку, а затем и вовсе перекрывают их. Закупорка сосудов по всему телу — это атеросклероз.
- инфаркта;
- инсульта;
- ишемической болезни сердца;
- сердечного приступа;
- сердечной недостаточности;
- заболеваний центральных и периферических сосудов.
Причины высоких показателей у беременных
Холестерин повышается на поздних сроках беременности по физиологическим причинам. Жировые молекулы являются основой женских гормонов: эстрогенов и прогестерона. Во время беременности прогестерон вырабатывается в больших количествах, требуется намного больше холестерина, чем обычно. Печень начинает его усиленно вырабатывать, холестерин транспортируется к тканям в форме липопротеинов. На биохимическом анализе крови они обозначаются как ЛПНП и ЛПОНП (липопротеины низкой и очень низкой плотности). Это транспортные формы молекул жира.
Со второго триместра в матке формируется плацента. Холестерин является основой для ее клеток. Чем больше срок беременности, тем больше холестерина. Это связано с активным увеличением размеров плаценты. Через несколько дней после родов показатель нормализуется и в последствие не повышается.
Причинами патологического скачка жира в крови могут стать:
- присутствующие до беременности патологии сердечно-сосудистой системы;
- перманентно текущий инфекционный процесс в организме мамы;
- заболевания печени, связанные с нарушением жирового обмена;
- заболевания почек;
- хронический панкреатит;
- новообразования на эндокринных железах;
- дефицит соматотропина;
- сахарный диабет.
Если женщина не страдает тяжелыми хроническими заболеваниями, то причина скачка холестерина – это неправильный образ жизни.
Он проявляется в следующем:
- не сбалансированная диета: чрезмерное употребление животных жиров в пищу, сладкого, жареных блюд (при жарке вырабатывается холестерин в большом количестве);
- отсутствие физических нагрузок;
- недостаточное употребление в пищу полиненасыщенных жирных кислот (ПЖК) – омега-3, омега-6, омега-9;
- потребление малого количества жидкости;
- курение, злоупотребление алкоголем.
Если до беременности женщина много курила и пила спиртного, ее организм ослабевает и не выдерживает высокой нагрузки (обеспечение жизнедеятельности детского организма помимо своего). Сердечно-сосудистая система даст сбой, нарушится липидный баланс.
Стоит ли что-то делать?
Если холестерин находится в пределах нормы для беременных, то делать ничего не надо. Если вы опасаетесь, что он будет дальше повышаться, соблюдайте доступные меры профилактики. Они будут указаны ниже.
Какие продукты повышают уровень холестерина
Человек получает холестерин из пищи животного происхождения. Определенное его количество содержится в любом виде мяса или молочном продукте. Аналоги холестерина из растительной пищи не усваиваются.
Уровень холестерина в крови зависит не только от его содержания в пище, но и от многих других факторов. В некоторых продуктах холестерин содержится вместе с насыщенными жирами, которые сами повышают его уровень в крови. Диета для людей с повышенным холестерином предполагает отказ прежде всего именно от такой пищи.
Продукты с высоким содержанием холестерина и насыщенных жиров:
- жирное мясо;
- бекон, сало;
- жирное молоко и молочные продукты;
- сливочное масло, маргарин;
- мясные полуфабрикаты, сосиски, колбасы;
- кокосовое масло и пальмовое масло (в них нет холестерина, но их часто используют вместе с продуктами, где его много).
В других продуктах с содержанием холестерина насыщенных жиров мало. Они не так опасны, а людям с немного повышенным холестерином их можно есть изредка. К таким продуктам относятся:
- нежирное мясо;
- курица;
- субпродукты: печень, почки, сердце, рубец;
- морепродукты: креветки, крабы, кальмары;
- яичный желток.
Ученые пока не могут точно ответить на вопрос, как именно насыщенные жиры повышают уровень холестерина. Согласно исследованию 2021 года , этот механизм работает следующим образом: когда клетка получает из крови много насыщенных жиров (насыщенные жиры — твердые, они входят в состав клеточной мембраны), ее оболочка твердеет. Холестерин играет роль регулятора плотности мембраны — если она становится твердой, то потребность в нем падает, и клетка снижает его потребление. Поэтому доля холестерина, который остается в крови и может откладываться в атеросклеротические бляшки, растет.
Ненасыщенные жиры, напротив, делают мембрану более эластичной. Это заставляет клетку поглощать больше холестерина (ей он не вредит) и снижает его концентрацию в крови.
По другой версии, насыщенные жиры подавляют рецепторы, улавливающие ЛПНП, и повышают их содержание в крови .
Продукты с высоким содержанием ненасыщенных жиров:
- авокадо;
- растительные масла;
- жирная рыба;
- рыбий жир;
- кедровые и грецкие орехи;
- фисташки;
- виноградные косточки;
- семечки.
Также уровень холестерина и общую насыщенность крови липидами сильно повышают трансжиры. Их считают худшим типом липидов и одним из самых разрушительных макронутриентов для сердечно-сосудистой системы .
Трансжиры — побочный продукт процесса гидрогенизации ненасыщенных жиров, во время которого растительные масла делают тверже, добавляя к их строению молекулу водорода. Так производят спреды. Также трансжиры образуются при жарке на масле — поэтому его нужно как можно чаще менять. Сегодня многие страны вводят жесткие ограничения количества трансжиров. С 2018 года в России они могут составлять не более 2% от общего объема жиров в продукте .
Больше всего трансжиров содержится в следующих продуктах:
- маргарине;
- заменителях сливок;
- мороженом;
- заводской выпечке;
- фастфуде;
- замороженных готовых полуфабрикатах;
- пище, приготовленной на фритюре.
«В 2015 году в США Управление по контролю за безопасностью пищевых продуктов (FDA) законодательно обязало всех производителей вывести из рецептур промышленные трансжиры в течение трех лет, — рассказывает нутрициолог Мария Волченкова. — В России такого запрета нет, а уровень потребления продуктов с промышленными трансжирами остается крайне высоким».
Как нормализовать уровень холестерина будущим мамам?
Чтобы привести этот показатель в норму, нужно придерживаться некоторых несложных рекомендаций:
- Отказаться от жирной, жареной, соленой пищи. Основную часть холестерина организм будущей мамы синтезирует сам. Его излишек поступает именно с такой пищей.
- До самого минимума сократить употребление промышленных сладостей. Речь идет о магазинных тортах, пирожных, шоколадках, прочих десертах.
- Можно по рекомендации наблюдающего акушера-гинеколога умеренно заниматься спортом. Лучше отдать предпочтение йоге, плаванию, специальной гимнастике для беременных.
- Нельзя допускать переедания. Будущим мамам рекомендовано дробное питание. Принятие пищи 4-5 раз в сутки помогает избежать переедания.
- В рационе беременной женщины должны быть продукты, компонентами которых являются Омега-3 и Омега-6 жирные кислоты. Это морская рыба, семена и масло льна.
Соблюдение таких простых правил поможет женщине не только нормализовать показатели холестерина, но и избавиться от лишних килограммов, хорошо себя чувствовать, предотвратить развитие многих патологий вынашивания малыша.
Специально для beremennost.net – Елена Кичак
Как снизить уровень холестерина в крови?
Чтобы снизить уровень плохого холестерина, нужно просто изменить повседневные привычки.
1. Откажитесь от продуктов, содержащих насыщенные жиры и трансжиры
По данным Американской кардиологической ассоциации в борьбе за здоровые сосудов крайне важно перейти на правильное питание.
Исключите из рациона:
красное мясо,
жирные молочные продукты,
жареную пищу.
Вместо этого потребляйте больше овощей и фруктов, мяса рыбы или домашней птицы, орехов и молочных продуктов с низким содержанием жира.
2. Параллельно с правильным питанием добавляйте в свою жизнь часы физической активности
Движение и спорт увеличивают количество ЛПВП (хорошего холестерина) в организме. А чем больше ЛПВП в организме, тем эффективнее он может удалять ЛПОНП из крови.
Американская кардиологическая ассоциация советует минимум 2,5 часа в неделю уделять аэробным упражнениям средней интенсивности. Это может быть быстрая ходьба, плавание или езда на велосипеде.
3. Откажитесь от курения
Курение снижает уровень хорошего холестерина в крови, а также увеличивает вероятность развития у человека высокого кровяного давления или диабета, которые могут привести к сердечному приступу и инсульту.

4. Поддерживайте здоровый вес
Избыточный вес или ожирение увеличивают шансы иметь высокий холестерин ЛПНП и низкий холестерин ЛПВП.
Однако потеря всего 5-10% веса тела может помочь человеку с избыточным весом или ожирением повысить уровень хорошего холестерина в организме. Достижение или поддержание умеренного веса также снижает риск диабета второго типа.
Способы снижения повышенного холестерина при беременности
Будущей маме нельзя принимать лекарственные препараты, но лечиться от атеросклероза можно и нужно. Существует большое разнообразие доступных методов, которые снижают уровень холестерина. Рассмотрим каждый из них подробно.
Рекомендуемые продукты и режим питания
Принимать пищу в течение дня нужно маленькими порциями, но часто. 5-6 раз в день – оптимальное количество приемов пищи, плюс перекусы в виде йогурта, стакана кефира или ряженки не высокой жирности.
Готовить пищу рекомендуют следующими способами:
- варка;
- тушение;
- на пару;
- запекание в духовке.
От жареных и копченых блюд необходимо отказаться.
Полезные и вредные жиры.
Основной принцип диеты – отсутствие в меню животных жиров и преобладание липидов растительного происхождения. Следует исключить:
- мясные бульоны (в них вывариваются все жиры из мяса);
- жирное мясо;
- молочные продукты с высоким содержанием жира;
- сало, колбаса, буженина;
- фаст фуд, полуфабрикаты;
- сыр;
- кофе;
- алкоголь;
- маргарин;
- выпечка, сладости;
- майонез;
- яйца (отказывать от яиц полностью не обязательно, достаточно лишь ограничить их употребление: одно в день допускается).

Овощи и фрукты, употребление которых — отличная профилактика повышения холестерина.
Активно включаем в меню:
- масла растительного происхождения: оливковое, кукурузное, льняное, кунжутное;
- фрукты и овощи;
- зелень;
- крупы;
- рыбу;
- орехи;
- соевые продукты (соевое молоко, сыр, творог).
Особую роль в борьбе с холестерином играет омега-3. Это полиненасыщенная жирная кислота природного происхождения. Она не только покрывает потребность организма в жирах, но и растворяет атеросклеротические бляшки. Омега-3 входит в состав растительных масел, авокадо, грецких орехов, жирных сортов рыб (семга, осетр, сельдь, скумбрия). Желательно употреблять эти продукты ежедневно.
Калорийность рациона тоже нужно снизить. До 2500 ккал в сутки. Норма потребляемой жидкости в день – до 2 литров. Этот вопрос обязательно должен быть согласован с врачом. На поздних сроках беременности многие мамы склонны к отечности и повышению давления. В таких состояниях нельзя много пить.
Рыбий жир и Омега-3

Кроме ежедневного употребления омега-3 в виде продуктов, его нужно принимать дополнительно в капсулах. Врач назначит подходящую фирму–производителя и дозировку. В капсулах содержится масляный концентрат вещества. Это может быть вытяжка из рыбьего и жира или растительных масел. Если не удается каждый день кушать рыбу, орехи, авокадо, биологически-активные добавки – отличный выход из положения.
В меньшей дозе омега-3 содержится в рыбьем жире. Он тоже продается в аптеке: в виде масляного раствора и капсул. Отрицательная сторона продукта – его нужно потреблять в больших количествах, чтобы восполнить суточную потребность в омега-3. Проще пить капсулы с концентратом вещества. Средняя доза капсулы рыбьего жира — 50-100 мг. Масляный раствор не приятный на вкус, запах может вызвать тошноту. При позднем токсикозе принимать жидкий рыбий жир будет трудно.
Now Foods, Омега-3, 180 EPA/120 DHA, 200 мягких таблеток
★★★★★
613 руб.
1 024 руб.
Перейти в аптеку
Iherb.com
Solgar, Омега-3 рыбий жир, концентрат, 240 мягких таблеток
★★★★★
1 200 руб.
1 601 руб.
Перейти в аптеку
Iherb.com
Масло и семена льна

Большое количество ПЖК содержится в семенах льна. Их можно перемалывать на кофемолке и заливать горячей водой. Получается желеобразный, приятный на вкус раствор. Употреблять по 1 столовой ложке семени 3 раза в день до еды. Также можно добавлять семена в нежирные кисломолочные продукты.
Можно пить льняное масло. Оно содержит в себе концентрированную вытяжку из семечек льна. Его употребляют в составе блюд или по 1 столовой ложке 3 раза в день во время еды. Термическая обработка льняного масла запрещена. Она разрушает полезные вещества.
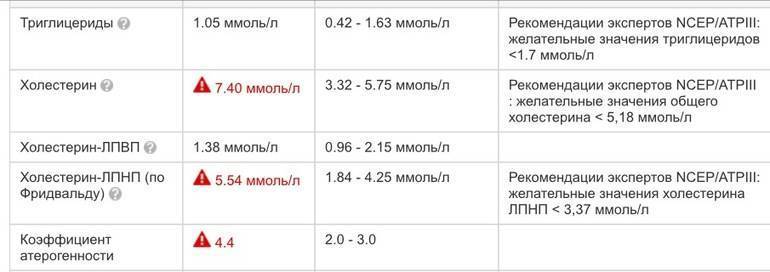
Заключение
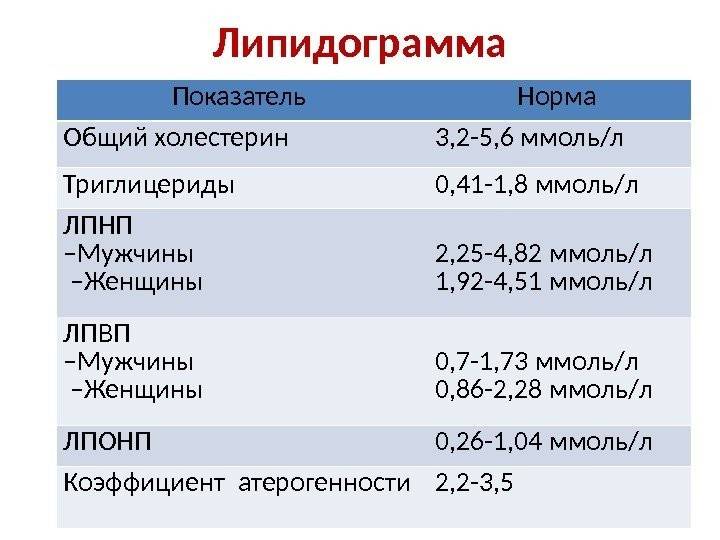
Поскольку высокий уровень холестерина обычно не проявляется симптомами, человек может не осознавать, что у него имеется данное состояние, пока не сдаст анализ крови. Липидограмма показывает общий уровень холестерина и триглицеридов. После постановки диагноза высокого уровня холестерина ЛПНП врач может рекомендовать внести некоторые изменения в образ жизни. Эти изменения могут включать в себя питательную диету, стремление к умеренному весу и отказ от курения. Врач также может назначить лекарственные средства.
Научная статья по теме: не весь «хороший» холестерин полезен для здоровья.