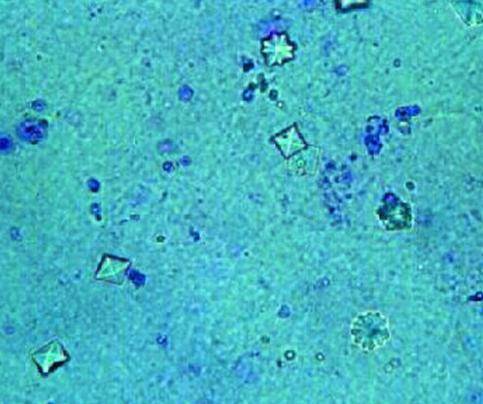
Возможные осложнения
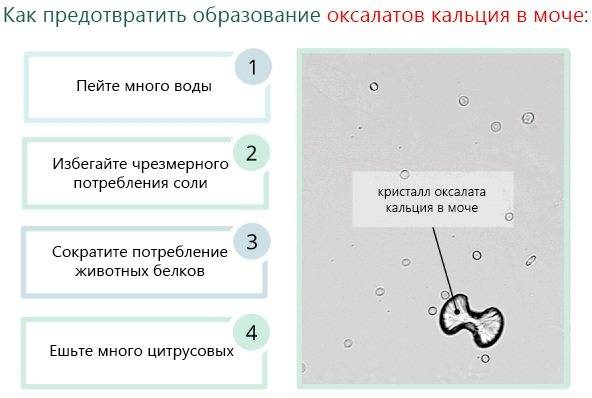
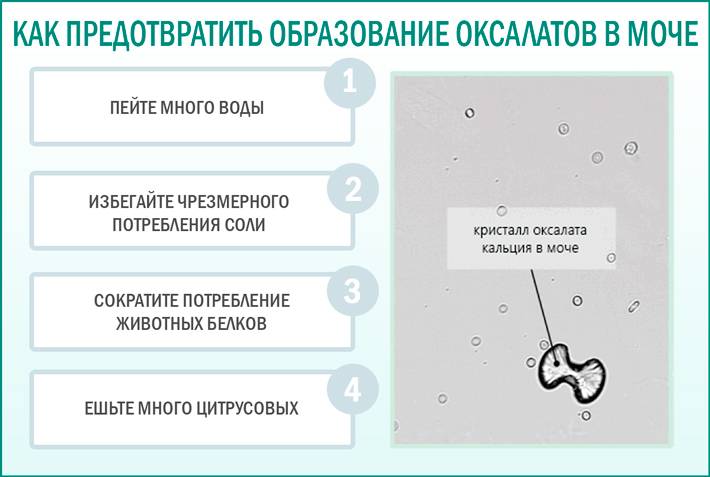
Отсутствие лечения приводит к накоплению солей в организме ребенка. В результате образуются песок и камни в органах мочевыделительной системы, и развивается мочекаменная болезнь. Это может стать причиной почечной недостаточности, нарушения обмена веществ и закупорки каналов выделительной системы.
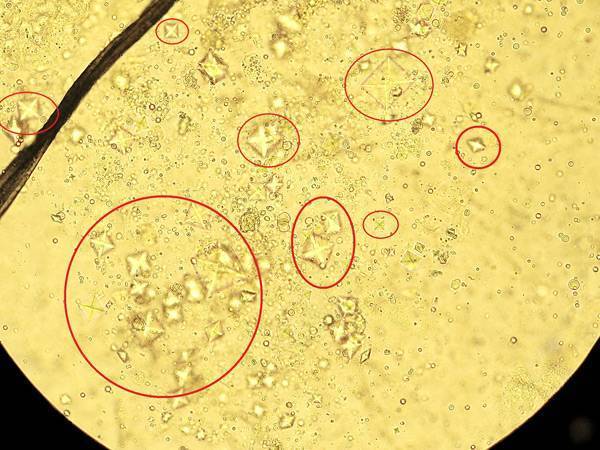
Острые края кристаллов повреждают окружающие ткани, вызывая боль и внутренние кровотечения. В такой ситуации повышаются шансы на проникновение инфекции через порезы, поэтому патология часто сопровождается пиелонефритом и другими заболеваниями с воспалением внутренних органов и тканей.
В самых тяжелых случаях возможна почечная недостаточность с последующим летальным исходом.
Какая диета при оксалатах?
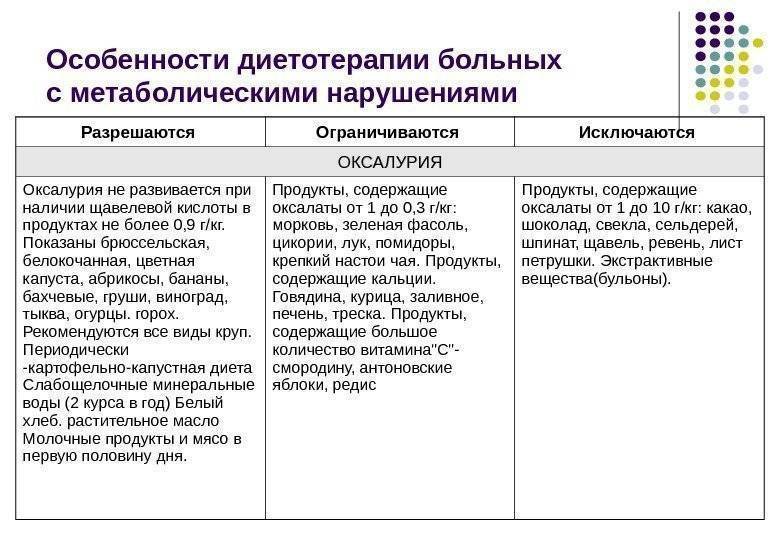
При обнаружении оксалатов в анализе мочи доктор может назначить специальное диетическое питание, которое в медицине определяют как лечебный стол №6. Диета №6 более всего подходит людям, страдающим мочекаменной болезнью и подагрой. Питание на основе данной диеты помогает нормализовать пуриновый обмен, снизить выпадение солей в моче, а также сдвинуть реакцию мочевой жидкости в сторону щелочи.
Меню диетического питания предусматривает ограничение употребления соли и увеличение приема жидкости и ощелачивающих блюд: овощных, молочных, фруктовых. Следует уменьшить поступление с пищей тугоплавкого жира. Если пациент страдает лишним весом, уменьшают количество углеводов в рационе.
Большое значение имеет употребление в пищу при оксалатах овощей, ягод и фруктов, которые обладают мочегонным действием:
- арбуз – его едят свежим, до 2-2,5 кг в сутки при камнях в почках, цистите, пиелонефрите, заболеваниях, которые протекают без видимых отеков, обусловленных задержкой жидкости в организме. Употребление арбуза рекомендуется при уратных, оксалатных и цистеиновых уролитиазах, сопровождающихся выпадением солевого осадка в кислой мочевой среде;
- капуста – белокочанный сорт капусты содержит большое количество калиевых солей, что способствует выведению излишков жидкости из тканей;
- ягоды клюквы – прекрасное бактерицидное и диуретическое средство. Ягоды едят с медом или с сахаром, варят компоты и морсы;
- ягоды земляники – выводят солевые кристаллы из мочевыделительной системы. Можно использовать также листья растения, заваривая их в виде настоя или добавляя в чай;
- зелень укропа – отлично справляется с отеками. Можно добавлять в любых количествах в готовые блюда, а также использовать в виде настоя;
- ягоды и листва барбариса – не только обладают мочегонным действием, но и активно снимают признаки и последствия воспалительного процесса;
- ягоды крыжовника – усиливают выведение солей. Ягоды можно есть сырыми, либо готовить из них компоты, джемы, морсы;
- листья салата – обладают мочегонными свойствами, увеличивают количество выделяемой мочи. Листья едят свежими в виде салатов, либо используют для бутербродов или в качестве съедобного украшения при подаче блюд;
- дыня – оказывает мочегонное действие, ничем не уступая знаменитому арбузу, причем мочегонным эффектом обладает не только мякоть дыни, но и семечки;
- груша – прекрасно выводит соли из организма. Используют в виде соков, компотов, либо в свежем виде.
Клиническая картина
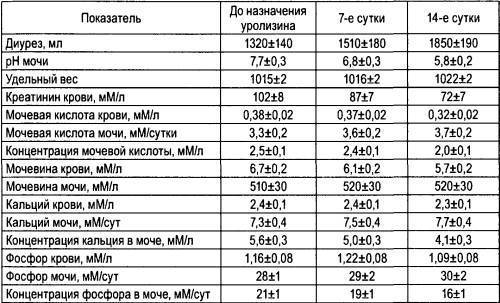
Начальные симптомы заболевания появляются в возрасте до 5 лет. Наблюдаются приступы почечной колики, обнаруживается протеинурия, гематурия, рецидивирующая инфекция мочевых путей (токсикоз, повышение температуры, лейкоцитурия, бактериурия). Уролитиаз в основном двусторонний. Канальцевая недостаточность почек характеризуется увеличением выделения с мочой фосфора, щелочных субстанций (напр., бикарбонатов), уменьшением экскреции аммиака. При генерализованном О., кроме симптомов поражения почек, обнаруживается задержка физ. развития, остеопороз, острый артрит, изменения со стороны миокарда, проявляющиеся в виде атриовентрикулярной блокады и ведущие к развитию сердечной недостаточности. В уремическую фазу болезни развивается вторичный гиперпаратиреоидизм с клин, симптомами нефрогенной остеопатии (см. Остеопатия нефрогенная).
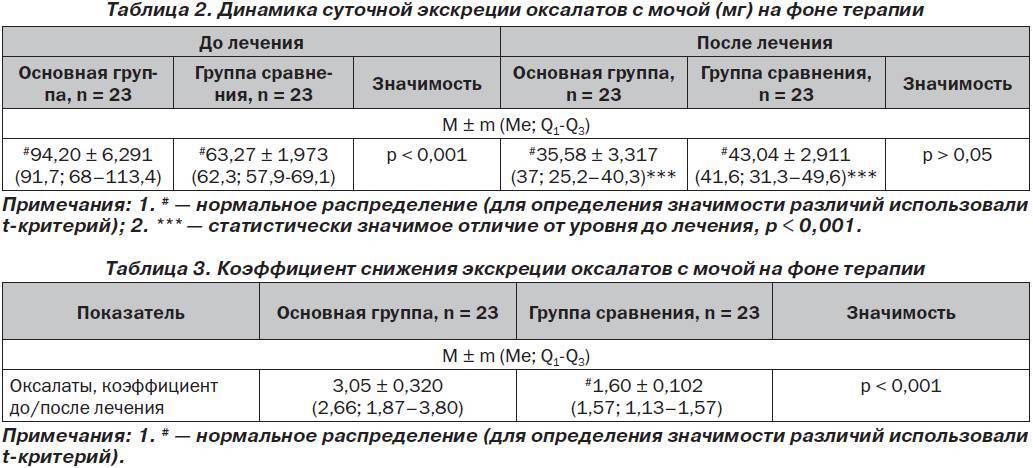
Диагноз ставится на основании клин, проявлений заболевания и повышенной экскреции оксалатов с мочой (более 20—40 мг в сутки), L-глицериновой к-ты до 200—600 мг в сутки, гликолата до 100 мг в сутки, глиоксилата до 90—150 мг в сутки. Достоверным признаком О. считается обнаружение кристаллов оксалата кальция в пунктате костного мозга. С помощью рентгенол, исследования выявляется уролитиаз, нефролитиаз, нефрокальциноз и остеопороз.
Прогноз на будущее
Важно! Несбалансированное питание, самостоятельно подобранные препараты или использование исключительно методов народной медицины нередко приводят к образованию оксалатных камней в почках, а также провоцируют воспалительные процессы. Своевременная постановка такого диагноза позволяет вовремя принять меры, которые предотвратят превращение в камни
Чаще всего достаточно соблюдения диеты и питьевого режима. Придерживаться ее следует не менее месяца, а в дальнейшем следить, чтобы в детском рационе не было чрезмерного количества продуктов, содержащих щавелевую кислоту
Своевременная постановка такого диагноза позволяет вовремя принять меры, которые предотвратят превращение в камни. Чаще всего достаточно соблюдения диеты и питьевого режима. Придерживаться ее следует не менее месяца, а в дальнейшем следить, чтобы в детском рационе не было чрезмерного количества продуктов, содержащих щавелевую кислоту.
Если оксалаты образовываются в результате нарушения обмена веществ, прогноз менее благоприятный, однако соблюдение диеты и медикаментозное лечение позволят избежать осложнений в будущем.
Причины отклонения от нормы
Существует целый ряд причин, которые могут вызвать повышение уровня оксалатов в моче:
- врожденные генетические нарушения (связаны с усвоением кальция);
- избыточное употребление продуктов с высоким содержанием щавелевой кислоты;
- обезвоживание или недостаточное потребление жидкости;
- нарушение обмена веществ;
- нарушение работы органов пищеварения;
- хронические заболевания ЖКТ;
- избыток аскорбиновой кислоты;
- заболевания внутренних органов;
- недостаток ферментов;
- избыток или недостаток витаминов группы В;
- злоупотребление солью и солеными продуктами;
- неправильное питание;
- дисбактериоз кишечника.
Повышение уровня оксалатов в моче не всегда связано с избытком щавелевой кислоты в пище. Причины могут крыться в самом организме, который не способен выводить продукты распада данного органического соединения.
В данном случае возможно нарушение обмена веществ или слабость выделительной системы ребенка, которая не справляется даже с небольшим количеством оксалатов. В результате происходит их накопление и периодический выброс вместе с мочой.
У грудничков патология связана с питанием матери, что сказывается на составе грудного молока. Если не придерживаться рациона и злоупотреблять фруктами, зеленью и овощами с высоким содержанием щавелевой кислоты, то это может отразиться на грудном ребенке. Даже крепкий чай и кофе являются потенциально опасными продуктами.
Причины оксалурии
Причин, по которым у человека может развиться оксалурия, достаточно много. Это могут быть и наследственные факторы, провоцирующие первичную форму заболевания, и патологические процессы в желудочно-кишечном тракте. Играет определенную роль также алиментарный фактор.
Основные же причины, которые, по мнению врачей, рано или поздно приводят к оксалурии, это:
- врожденные дефекты ферментов, отвечающих за процесс всасывания и выведения из организма оксалата кальция;
- излишнее употребление в пищу продуктов, содержащих щавелевокислый кальций – перец, ревень, щавель, какао и шоколад;
- хроническое заболевание желудочно-кишечного тракта – болезнь Крона;
- патологические процессы в кишечнике – дефицит лактобактерий, язвенный колит;
- проведенное оперативное вмешательство на кишечнике, временно или окончательно угнетающее его функции;
- злоупотребление витаминными препаратами, в частности – аскорбиновой кислотой;
- нехватка в организме витаминов В6 и/или А;
- проживание в местности с неблагоприятными факторами окружающей среды.
Диета для разных видов камней в почках
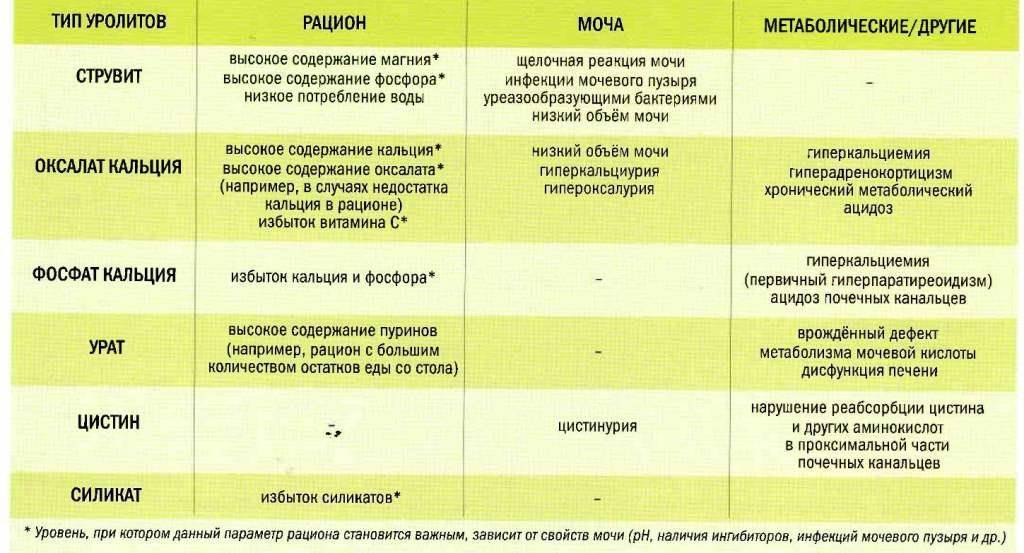
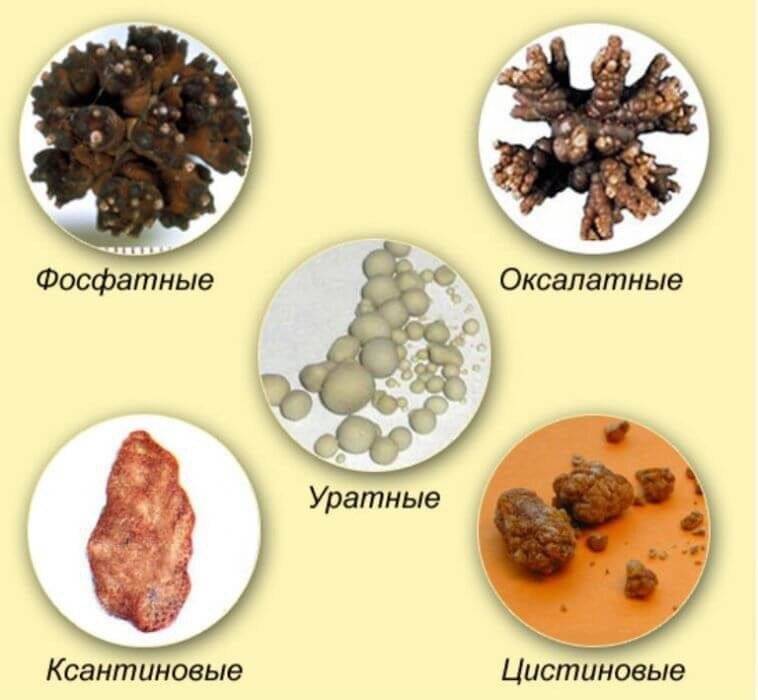
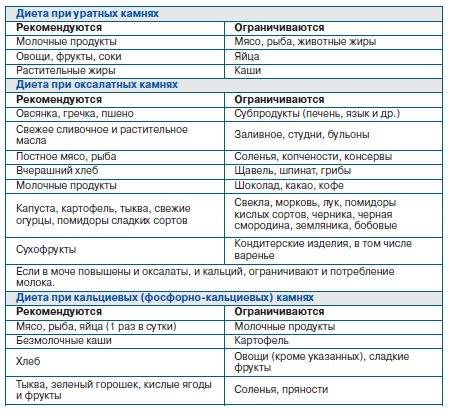
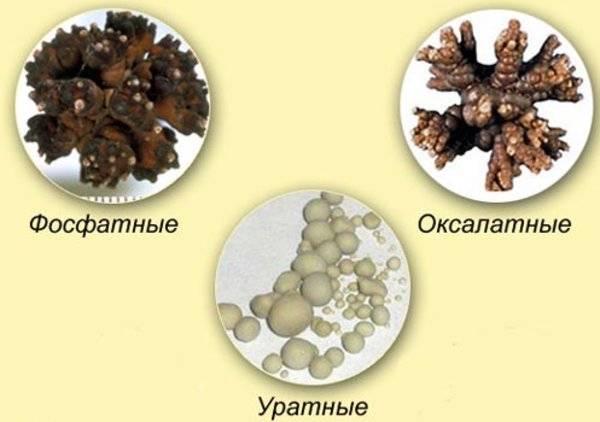
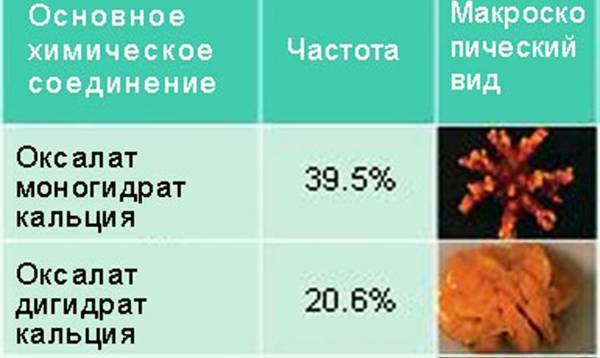
Как уже упоминалось выше, при мочекаменной болезни камни могут отличаться по составу — различают фосфатные, уратные, оксалатные, цистиновые камни в почках. Диета при каждом из видов конкрементов будет иметь некоторые отличия. Главное задание диеты — исключить из рациона те продукты питания, которые провоцируют те, или иные камни в почках.
Диета при фосфатных, уратных, оксалатных камнях составляется по общих принципах, но имеет и некоторые особенности — их более детально рассмотрим ниже.
Диета при оксалатных камнях в почках
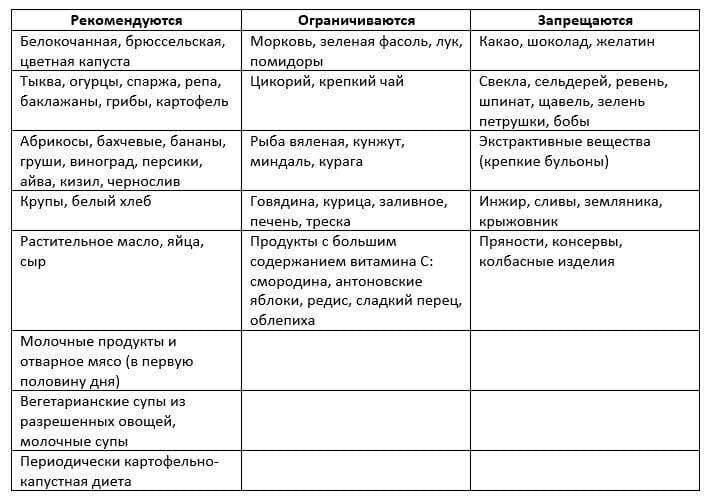
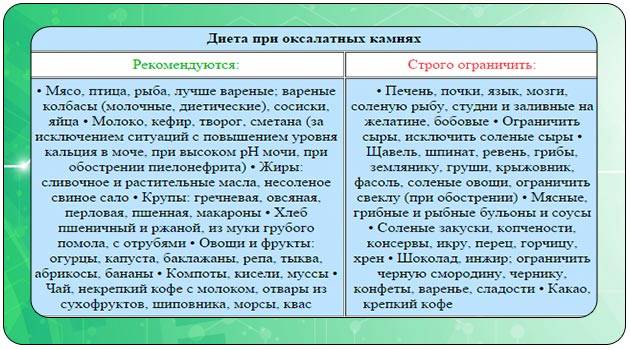
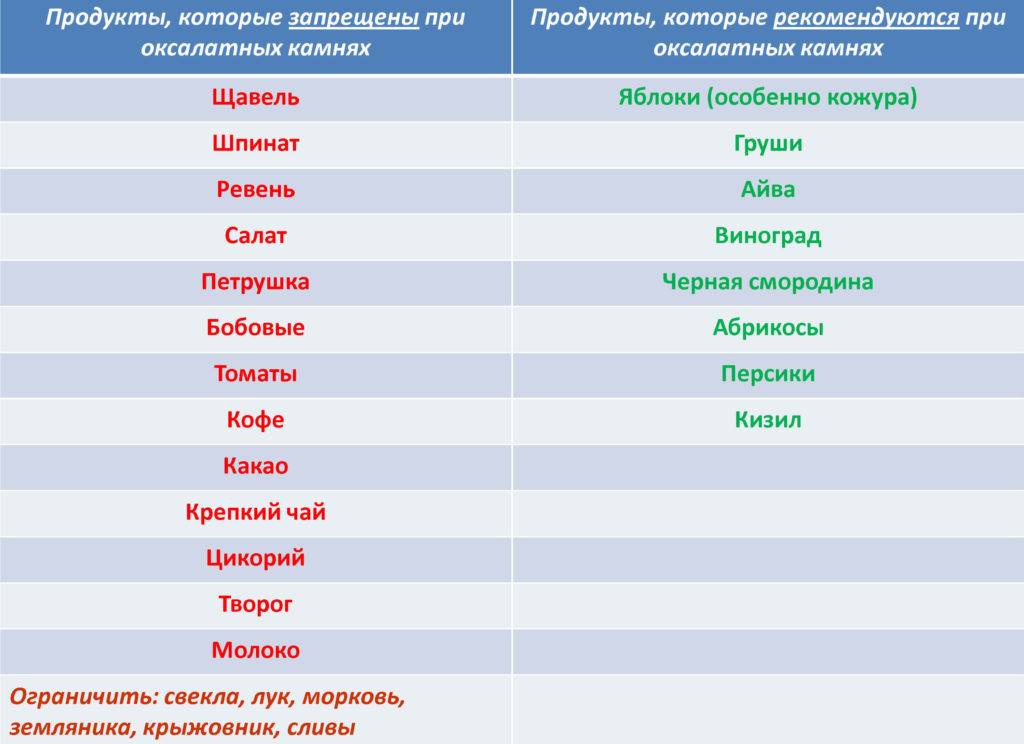
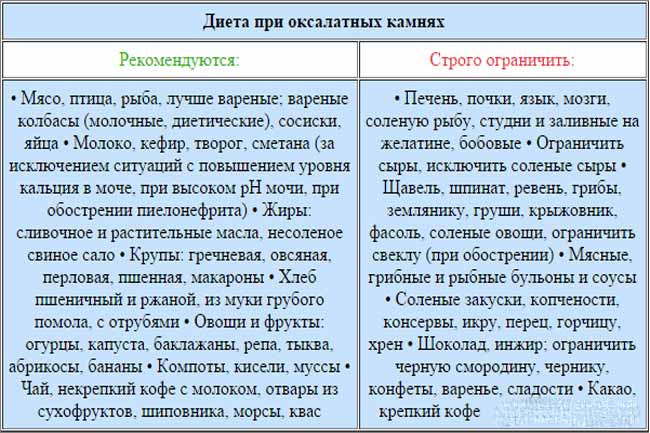
 Питание при оксалатных камнях в почках должно быть дробным (5-6 раз в сутки) и небольшими порциями. Ни в коем случае нельзя допускать перееданий, длительных голоданий, или соблюдения монодиет. Диета при оксалатных камнях в почках накладывает ограничение на следующие продукты: щавель, шпинат, сельдерей, петрушка, кинза, ревень, свекла, баклажаны, брюссельская капуста, слива, красная смородина, кислые фрукты и овощи, шиповник, грибы. Из мясных продуктов при оксалатных камнях запрещается свинина, телятина, цыпленок, субпродукты. Следует отказаться от консервов, в том числе и рыбных, бульонов, заливного, холодца, студенистых десертов.
Питание при оксалатных камнях в почках должно быть дробным (5-6 раз в сутки) и небольшими порциями. Ни в коем случае нельзя допускать перееданий, длительных голоданий, или соблюдения монодиет. Диета при оксалатных камнях в почках накладывает ограничение на следующие продукты: щавель, шпинат, сельдерей, петрушка, кинза, ревень, свекла, баклажаны, брюссельская капуста, слива, красная смородина, кислые фрукты и овощи, шиповник, грибы. Из мясных продуктов при оксалатных камнях запрещается свинина, телятина, цыпленок, субпродукты. Следует отказаться от консервов, в том числе и рыбных, бульонов, заливного, холодца, студенистых десертов.
Диета при оксалатных камнях в почках разрешает такие продукты питания, как нежирные сорта мяса и рыбы, бобовые, крупы, макаронные изделия, молочнокислые продукты, картофель, кабачок, морковь, тыква, капуста, огурцы. Из фруктов разрешены абрикосы, груша, виноград, персик, банан. Рекомендуются также употребять сухофрукты при оксалатных конкрементах.
Диета при уратных камнях в почках
Диета при уратных камнях в почках предусматривает исключение из рациона таких продуктов питания, как мясные отвары, бульоны, супы, жирные сорта мяса и рыбы, субпродукты, консервы, копчености, жареное, соленое, специи, пряности, бобовые, щавель, грибы, кофе, какао. Питаться при уратных конкрементах следует дробно небольшими порциями. Раз в неделю следует проводить разгрузочный день.
Диета при уратных камнях в почках разрешает употреблять в пищу фрукты, особенно водянистые (арбуз, дыня, черешня, виноград), молочные продукты, овощи (морковь, сладкий перец, некислые томаты, огурцы), крупы. Не чаще 2-3 раз в неделю при уратных камнях разрешается включать в свой рацион яйца, рыбу, нежирное мясо.
Диета при фосфатных камнях в почках
 Диета при фосфатных камнях в почках направлена на нормализацию рН мочи и предусматривает употребление в первую очередь тех продуктов, которые ее подкисляют.
Диета при фосфатных камнях в почках направлена на нормализацию рН мочи и предусматривает употребление в первую очередь тех продуктов, которые ее подкисляют.
Итак, в список разрешенных продуктов при фосфатных конкрементах входят бобовые, крупы, нежирные сорта рыбы и мяса, кислые ягоды и фрукты (яблоки, виноград, слива, инжир, клюква) и соки из них. Диета при фосфатных камнях в почках накладывает ограничения на молочные продукты, яйца, сало, жирные сорта мяса и рыбы, маринады, копчености, соления, жареное, острое, сладкое, алкоголь.
Рецепты диеты при оксалатах
- Свежеприготовленный овощной сок.
Ингредиенты: одна морковь, одно некислое сочное яблоко.
Приготовление:
- вымыть морковь и яблоко, нарезать на кусочки
- пропустить через соковыжималку
- выпивать полученное количество сока три раза в день за 20 -30 минут до еды.
- Сборы, применяющиеся в выведении оксалатов из почек.
- Сбор №1 – 300 грамм листьев сушёных грушевого дерева, 100 грамм сушёных листьев чёрной смородины. Листья мелко измельчить, взять одну столовую ложку смеси и заварить одним стаканом кипятка. Настоять полчаса и принимать три раза в день по полстакана за полчаса до еды. Сухой сбор нужно хранить в стеклянной банке.
- Сбор №2 – 200 грамм сушёных яблок, 100 грамм сушёных листьев яблони, 200 грамм сушёных листьев груши. Яблоки и листья мелко измельчить, засыпать в термос и заварить сто грамм сбора полулитром кипятка. Настой можно пить на следующий день между приёмами пищи.
- Фруктовый салат.
Ингредиенты:
- для летнего салата берётся одно сладкое яблоко, одна груша, два абрикоса;
- для зимнего салата можно взять один банан, одно сладкое яблоко; горсть кураги.
Приготовление:
- фрукты вымыть, банан очистить от кожуры и нарезать небольшими кусочками;
- положить нарезанные фрукты в салатник и залить ряженкой или простоквашей;
- если салат не кажется сладким можно нагреть до 40 градусов столовую ложку мёда, вылить его в салат и хорошо перемешать.
- Овощное рагу.
Ингредиенты: четыре картофелины, одна морковь, одна луковица, четверть среднего кочана капусты, лавровый лист, одна столовая ложка растительного масла, соль.
Приготовление:
- картофель вымыть, очистить от кожуры и нарезать кубиками;
- в кипящую воду высыпать нарезанный картофель и дать ему повариться 10 минут;
- морковь вымыть и натереть на тёрке;
- лук очистить и мелко порезать;
- после того, как картофель проварился в течение десяти минут, нужно его посолить, перемешать и добавить морковь и лук;
- дать рагу повариться в течение пяти минут;
- капусту мелко нашинковать и бросить в рагу;
- добавить лавровый лист и проварить овощное рагу ещё пять минут;
- за одну минуту до окончания варки добавить растительное масло, тщательно перемешать и снять с огня.
Рецепты диеты при оксалатах в моче просты в приготовлении, поэтому новое питание не будет доставлять трудностей.
Диета при оксалатах в моче не настолько строга, чтобы соблюдать её ограниченное количество времени. Данный рацион питания рекомендуется специалистами к долгому или постоянному употреблению. Здоровье – это важный ресурс и залог полноценной жизни каждого человека. Поэтому, стоит проявить некоторые усилия, чтобы восстановить и сохранить хорошее самочувствие и бодрость.
Оксалаты в моче у ребенка: причины паталогии, диагностика, лечение

Любое проявление дисбаланса в обмене веществ у ребенка легко обнаружить в анализах мочи, крови, прочих биологических жидкостей. Даже без явной симптоматики, но отклонения от нормы – это повод для беспокойства. Особенно если обнаружены оксалаты в моче у ребенка.
Что делать родителям в этой ситуации? Когда начинать лечение и требуется ли оно?
Оксалаты. Немного органической химии
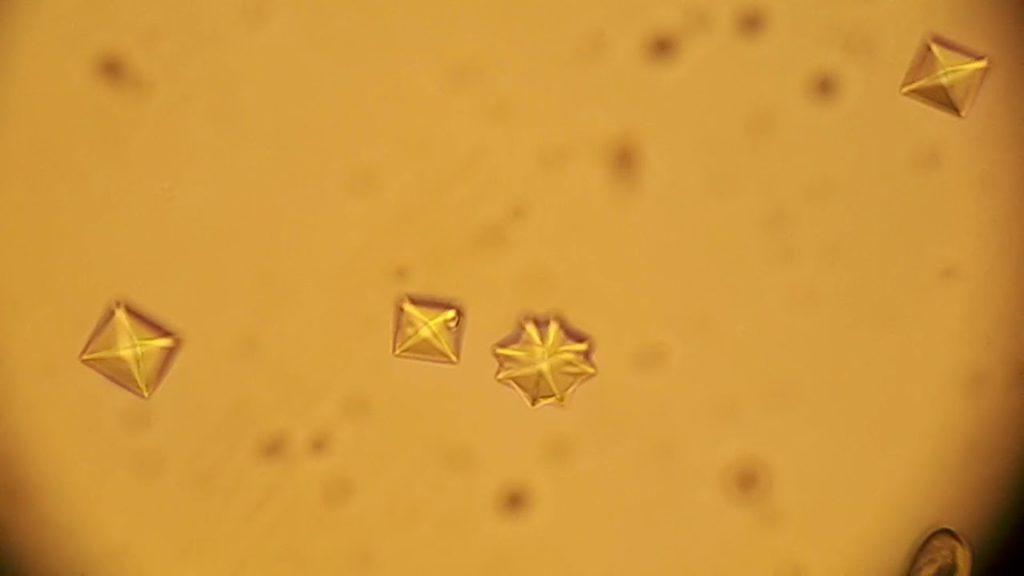
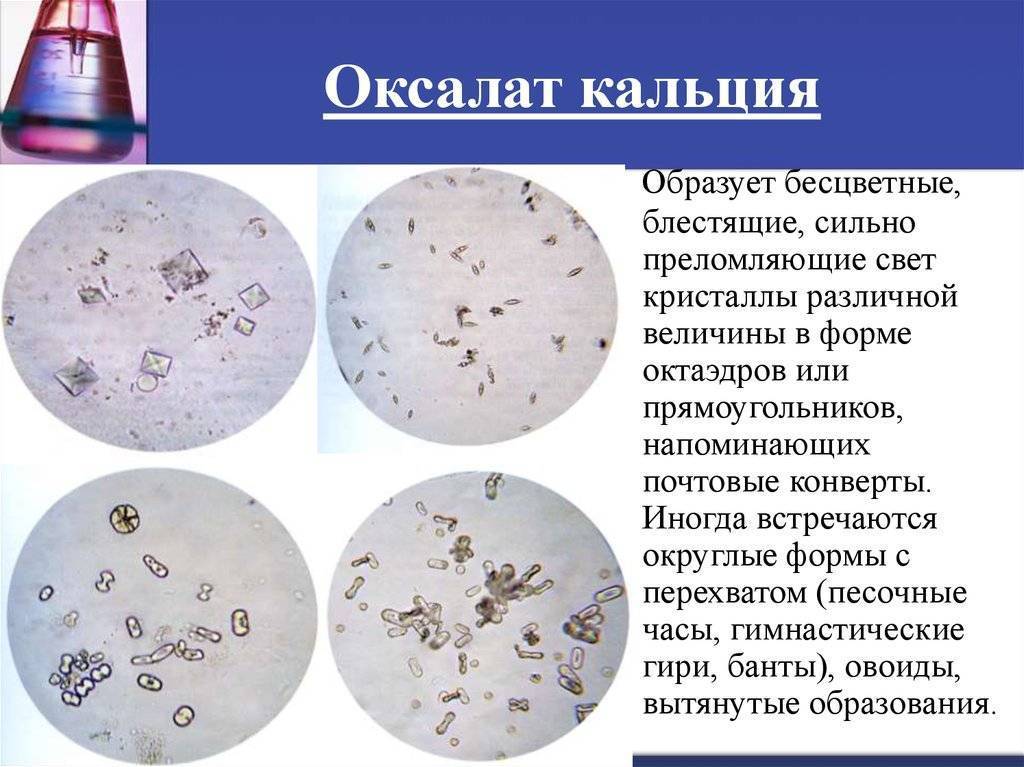
Оксалаты – это кальциевая и аммониевая соли органической щавелевой кислоты. Эти вещества входят в состав урины, и в небольших количествах будут определяться в моче ребенка и взрослого человека.
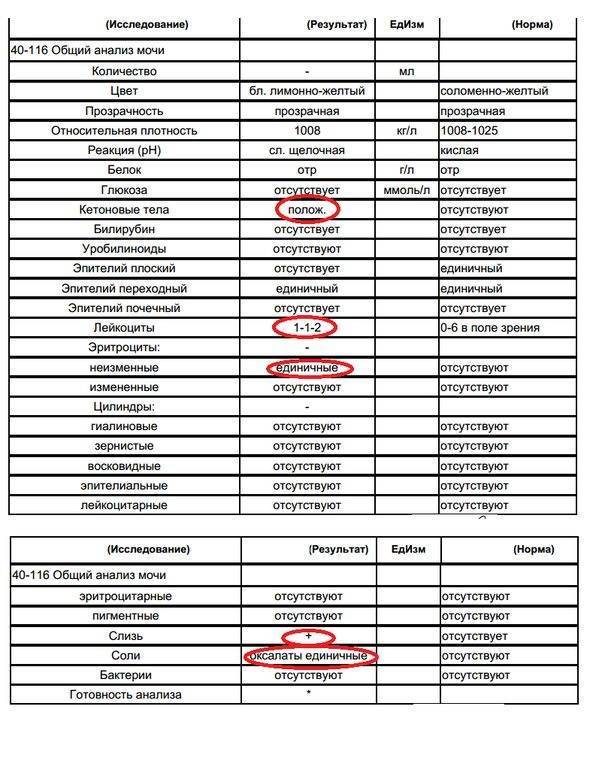
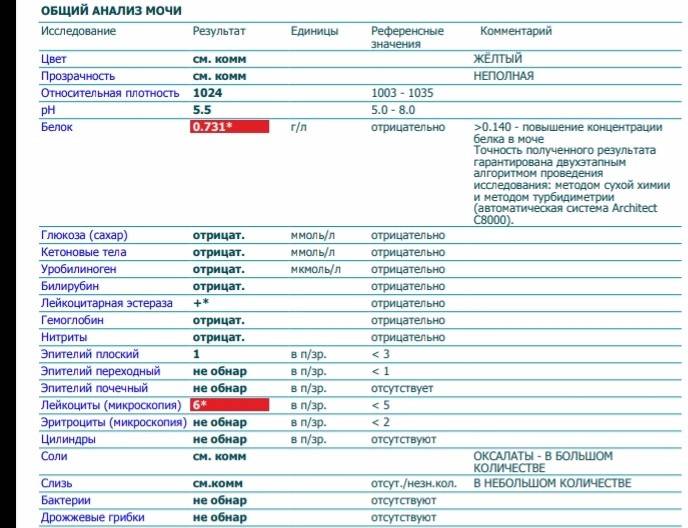
Нормальные показатели оксалатов в анализах:
- ребенок первого года жизни – 1–1,3 мг;
- от 1 года до 3 лет – 0,5 мг на 1 кг веса в сутки;
- от 3 до 5 лет – 12 мг на 1 кг веса;
- от 5 до 18 лет – 20 мг на 1 кг веса.
Избыток этих веществ свидетельствует о нарушении обмена веществ, развитии мочекаменной болезни.
Причины патологии

По сути, появление оксалатов в моче является следствием переизбытка продукции щавелевой кислоты и ее соединений в организме.
Причины появления оксалатов в моче у ребенка:
- нарушение правил питания и питьевого режима, избыток в рационе детей продуктов богатых на щавелевую кислоту;
- нефротический синдром – нарушение работы мочевыводящей системы и задержка солей в организме;
- обменная нефропатия – нарушение процессов усвоения и переработки щавелевой кислоты в организме. Чаще всего встречается у подростков в возрасте от 10 до 14 лет;
- расширение почечных лоханок – при этом нарушается нормальный отток мочи, и почки не выводят жидкость в достаточном объеме.
Оксалаты как признак патологического процесса
При единичном изменении нормы оксалатов в моче у ребенка не стоит паниковать. Проанализируйте, что съел малыш и сколько жидкости выпил в течение суток перед забором проб. Пройдите анализ повторно.
Лейкоциты в анализе мочи ребенка — причины повышения

Если же соли оксалаты в моче в пробах обнаружены повторно, то речь уже идет о патологическом процессе в мочевыводящей системе.
Симптоматика оксалурии:
- неприятный запах мочи;
- снижение объема дневного диуреза, моча при этом бурая или темно-желтая;
- боли в пояснице, сбоку живота по ходу мочеточников;
- у грудных детей – постоянное беспокойство, плач, отказ от пищи.
Эта патология не выбирает возраст ребенка. В равной мере оксалурия может развиться и у младенца, и у подростка. При появлении настораживающей симптоматики следует сдать анализ мочи и пройти комплексное обследование.
Диагностика
При подозрении на избыток солей в моче педиатр назначит анализ этой биологической жидкости.
Для анализа потребуется суточная проба урины. За 2 суток перед исследованием запрещено давать ребенку препараты, содержащие витамин С и любые мочегонные средства.
Правила сбора образца:
- Подготовить емкость для суточного объема мочи.
- Утром первую порцию урины слить в унитаз.
- В течение суток происходит сбор биологической жидкости.
- На следующее утро образец взболтать, замерить дневной объем жидкости и отлить в контейнер от 30 до 100 мл мочи. На контейнере указать объем суточного диуреза.
- Доставить в лабораторию в течение 2 часов.
По результатам анализа врач назначит УЗИ мочевыводящей системы для исключения новообразований и других патологических процессов.
Лечебная тактика

Если признаков воспалительного процесса не обнаружено, то врач начнет лечение с нормализации питания. По показаниям назначают антибиотики, фитопрепараты, антиоксиданты.
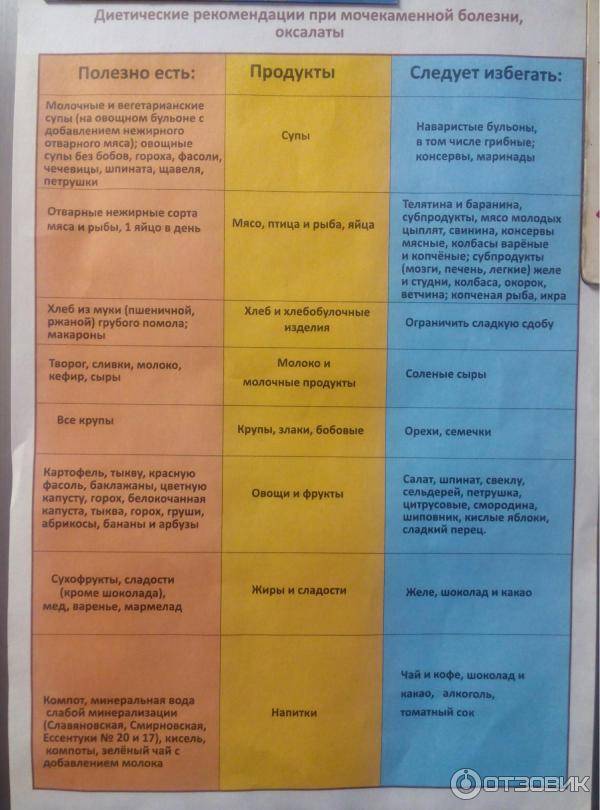
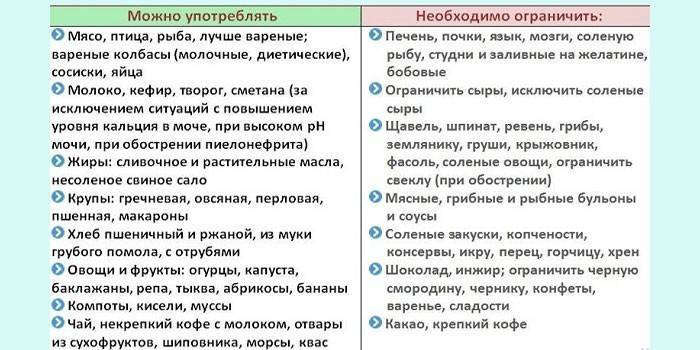
Во время диеты при оксалатах в моче запрещены следующие продукты питания:
- щавель, шпинат, прочая огородная зелень;
- шоколад, прочие какао продукты и блюда на их основе;
- кислые ягоды, сливы;
- апельсины, мандарины, лимоны;
- печень;
- морковь;
- молоко.
Основу рациона при избыточном выделении оксалатов составляют следующие продукты:
- горох и тыква;
- огурцы;
- любые бобовые;
- сухофрукты;
- абрикос;
- растительное масло;
- мясо – ограниченно.
Причины осадка в моче у ребенка — стоит ли бить тревогу
Длительность диеты составляет не менее 4 недель, но лучше придерживаться такого питания и 3, и 4 месяца. Дополнительно родители должны контролировать объем выпиваемой ребенком жидкости. Он должен составлять не менее 2 л. в день. Исключить из рациона кофе и чай.
Оксалаты в моче – это тревожный признак. Итогом может стать развитие мочекаменной болезни с почечной коликой и вплоть до почечной недостаточности.
Полезные советы
Даже после ревизии в холодильнике важно понимать, что одним правильным набором продуктов проблему не решить. Важен также способ готовки
Если врач подтвердит, что малыш болен, до полного выздоровления в меню юного пациента должны входить исключительно диетические блюда. То есть, отвечающие определенным критериям:
- с маленьким количеством соли и специй;
- ни в коем случае не жареные;
- все должно быть тушеным, вареным или приготовленным на пару.
Кроме того, следует исключить переутомления, переохлаждения, перекорм и недосып у крохи. Полный сил, теплый, в меру сытый и отдохнувший ребенок значительно быстрее пойдет на поправку.
Также важно соблюдать все рекомендации врача, особенно, если это все-таки камни или песок в почках. Не стоит пренебрегать стационарным лечением, если к нему есть прямые показания
Меню диеты при оксалатах
Предлагаем вам ознакомиться с примерным вариантом меню диеты при оксалатах. Меню составлено на каждый день в неделе, его можно использовать в течение продолжительного времени, дополняя, либо заменяя блюдами на свое усмотрение.
День I.
- Завтрак. Омлет из одного яйца, чашка некрепкого зеленого чая с крекерами.
- Перекус. Порция овощного салата, йогурт.
- Обед. Порция молочного вермишелевого супа, две картофельных котлеты с цельнозерновым хлебом, стакан киселя.
- Полдник. Сладкое яблоко.
- Ужиин. Порция творожной запеканки, чашка чая с молоком.
- Перед сном – чашка молока.
День II.
- Завтрак. Порция морковно-пшеничного пудинга, стакан ананасового сока.
- Перекус. Банан.
- Обед. Борщ из крапивы, луковые котлеты со сметаной, кусочек хлеба, компот из сухофруктов.
- Полдник. Большая груша.
- Ужин. Картофельная запеканка, салат из моркови с черносливом, хлеб, чашечка зеленого чая.
- Перед сном – чашка кефира.
День III.
- Завтрак. Порция творога со сметаной, клюквенный морс.
- Перекус. Горсть сухофруктов.
- Обед. Порция овощного супа, рисовые котлеты, огуречный салат, хлеб, зеленый чай.
- Полдник. Порция фруктового салата.
- Ужин. Овощные голубцы, кусочек хлеба, чай с молоком.
- Перед сном – йогурт.
День IV.
- Завтрак. Порция сырников со сметаной, фруктовый компот.
- Перекус. Салат из яблока с морковью и йогуртом.
- Обед. Вегетарианские щи из свежей капусты, порция овощного рагу с кусочком отварной рыбы, хлеб, чашка зеленого чая.
- Полдник. Несколько кусочков дыни.
- Ужин. Отварной картофель со сметаной и укропом, гречневые котлеты, хлеб, компот.
- Перед сном – чашечка чая с молоком.
День V.
- Завтрак. Яйцо всмятку, фруктовый сок с галетным печеньем.
- Перекус. Бутерброд с творожной пастой, зеленый чай.
- Обед. Овсяный суп, порция макарон с кусочком нежирного мяса, морковный салат, хлеб, чашка компота из сухофруктов.
- Полдник. Несколько абрикосов.
- Ужин. Вареники с творогом и изюмом, стакан киселя.
- Перед сном – чашка простокваши.
День VI.
- Завтрак. Овсяная каша на молоке, зеленый чай.
- Перекус. Горсть арахиса.
- Обед. Порция рисового супа, лапша с тертым сыром, салат из пекинской капусты, цельнозерновой хлебец, чашка компота из сухофруктов.
- Полдник. Йогурт с овсяным печеньем.
- Ужин. Порция морковных котлет со сметаной и зеленью, чашка зеленого чая.
- Перед сном – чашка молока.
День VII.
- Завтрак. Оладьи со сметаной, фруктовый сок.
- Перекус. Ягодный смузи.
- Обед. Крем-суп из брокколи, рыбные котлеты с тушеной капустой, кусочек хлеба, чашечка зеленого чая.
- Полдник. Кусок арбуза.
- Ужин. Порция риса с овощами, немного хлеба, клюквенный напиток.
- Перед сном – стакан кефира.
Антипуриновая диета (подагра, избыток мочевой кислоты в крови или моче)
Антипуриновая диета необходима для больных подагрой, а также для лиц, имеющих нарушения обмена мочевой кислоты: уратный нефролитиаз, гиперурикемию, гиперурикозурию (камни в мочевыводящих путях, состоящих из солей мочевой кислоты — уратов, повышенный уровень мочевой кислоты в крови или моче). Нарушения обмена мочевой кислоты может привести к развитию подагры, проявляющейся рецидивирующими артритами, повышению артериального давления, образованием камней в почках, развитию интерстициального нефрита и нарушению функции почек.КАТЕГОРИЧЕСКИ НЕЛЬЗЯ: Мед, кофе, шоколад, виноград и все продукты из винограда (изюм, вина, коньяк и т.д), бульоны (мясные, куриные, рыбные),сырокопченые продукты. Субпродукты из внутренних органов (сердце, почки, печень мозги, язык, вымя, и т.д.). Бобовые (горошек, фасоль, баклажаны, орехи, семечки, соя) Кремовые торты, пирожные Молоко цельное. Щавель, салат, сельдерей, спаржа, шпинат, репка, редиска, брюссельская капуста. Жареная рыба. Свинина и продукты из нее. Продукты, содержащие консервант (консервы, соки, воды). Цветная капуста.
МОЖНО ОГРАНИЧЕННО: Варено-копченые продукты. Кофейные напитки (ячменные). Помидоры (2-3 шт. в день). Зеленый лук, петрушка. Слива. Сало. Джин, водка. Сливочное масло. Молока в кашах, чае.
НЕОБХОДИМО:
Картошка (только чищенная), хлебные изделия (кроме сдобных), крупы, макаронные изделия. Отварные мясо и рыба. Курица, индейка, кролик (отваривать до появления пены, воду слить, обжарить и довести до готовности в фольге; аналогично можно запекать и мясо с рыбой). Яблоки зеленого цвета. Морковь, свекла. Огурцы, тыква. Сметана, творог, кефир. Арбузы, лимоны. Капуста белокочанная. Лук, чеснок (ежедневно). Хлеб белый, черный (круглый). Яйца (до трех штук в неделю). Зеленый чай. Сосиски, колбаса вареная. Укроп. Масло оливковое и др. растительное.
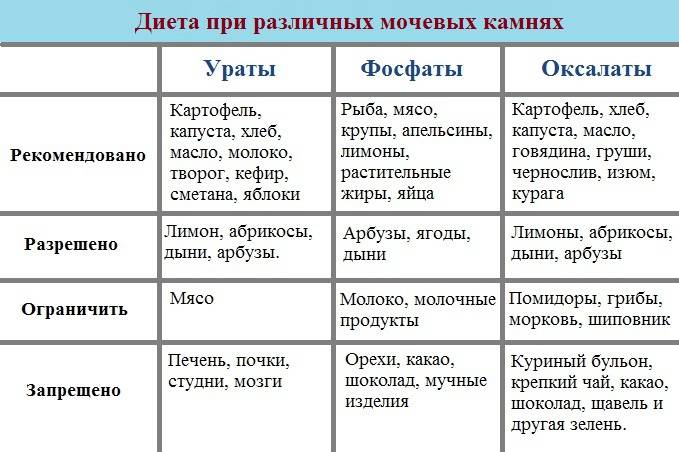
Диета при уратах и оксалатах
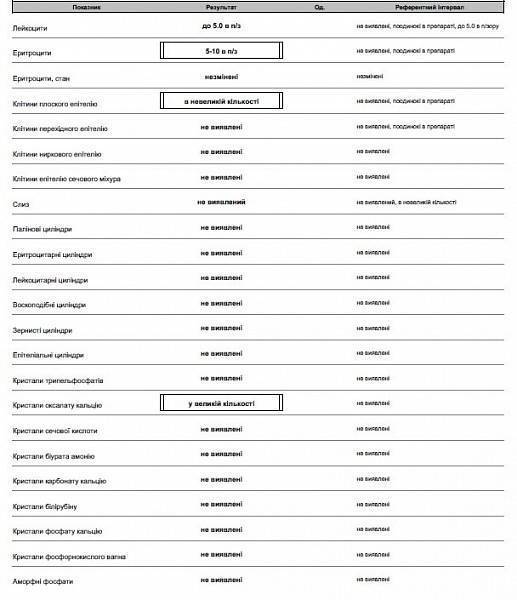
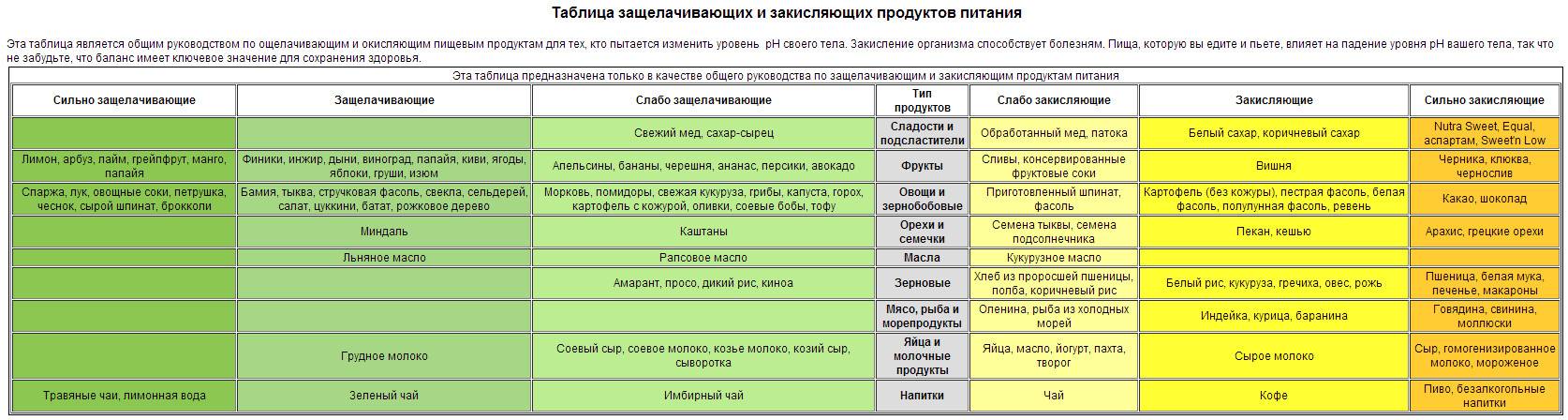
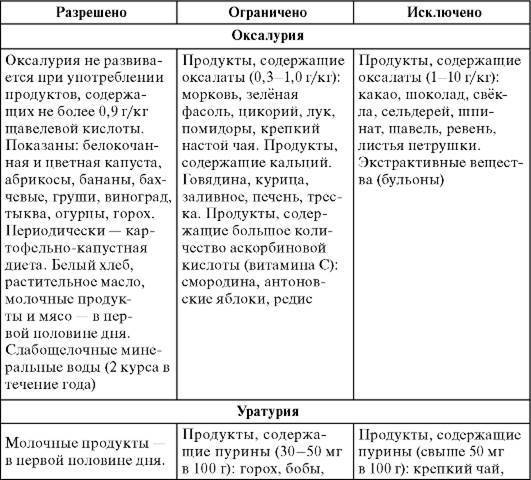
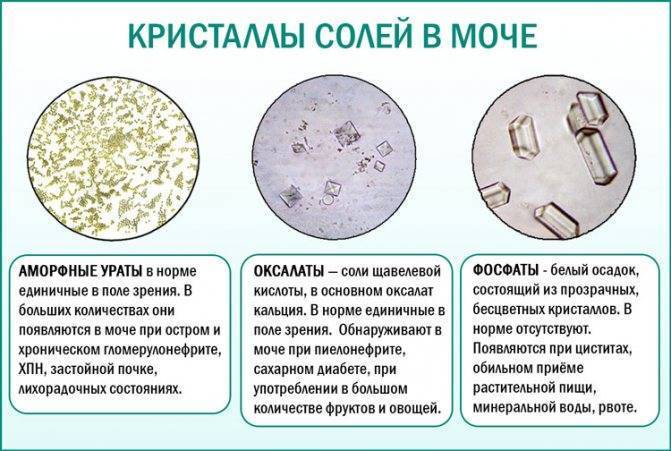
Ураты и оксалаты – наиболее распространенные солевые кристаллы, которые можно обнаружить в моче.
Ураты появляются после употребления пищи, содержащей пуриновые соединения. Это мясной бульон, печень, сердце, легкие, рыбные консервы, блюда из бобовых, селедка. Также появление уратов связывают с чрезмерным увлечением кофе, шоколадом, крепким черным чаем, грибами и копчеными продуктами.
В небольших количествах соли могут появиться после излишней физической активности, при соблюдении белковой диеты, при обезвоживании организма, лейкозе и лихорадке.
Если в моче обнаружили стойкое присутствие уратов, специалисты советуют пить больше чистой воды или щелочных негазированных минеральных вод (2-2,5 л), а также исключить из меню продукты, содержащие пуриновые соединения. Рацион расширяют употреблением куриных и перепелиных яиц, молочной продукции, овощей, зелени, фруктов и ягод, хлебобулочных изделий, злаков.
Если в анализе мочи обнаружили присутствие оксалатов и уратов, необходимо увеличить употребление продуктов, содержащих витамин B и магний. Это овсянка, пшенная каша, морская капуста, кисломолочная продукция, бананы и орехи.
В ежедневном меню жареные продукты необходимо заменить отварными. Рыбу и мясо следует употреблять не более трёх раз в неделю, яиц – не более одного в день.
Приветствуется наличие в рационе сметаны и творога, различных сортов хлеба, вегетарианских первых блюд и овощей. Можно готовить блюда на основе крупяных изделий с добавлением сливочного или растительного масла.
[], [], [], [], [], []
Чего нельзя есть при оксалатах?
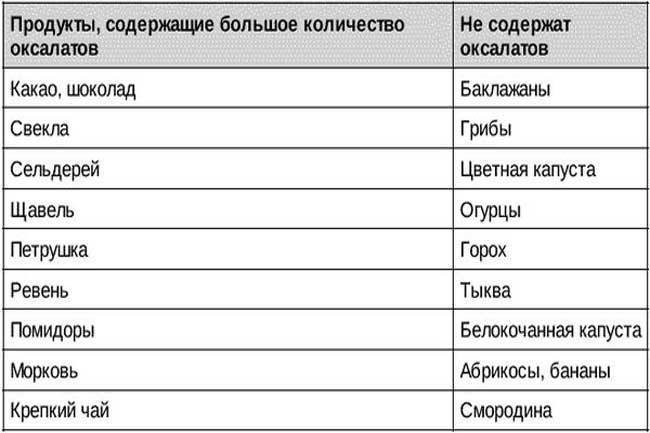
- Необходимо полностью исключить употребление щавеля, фасоли, свеклы, томатов, ревеня, смородины.
- Отказаться от натурального кофе, крепко заваренного чая, какао, шоколада.
- Ограничить в меню острые приправы в виде перца, горчицы и хрена.
- Не употреблять крепкие бульоны из мяса, рыбы и грибов.
- Исключить копченые и консервированные продукты, соленья и маринады, кулинарный жир.
- Не использовать для приготовления блюд субпродукты: печень, легкие, сердце и др.
- Не принимать в пищу соленые сорта сыра, а также плавленые и колбасные сыры.
- Ограничить употребление сахара и соли, отказаться от кондитерских изделий, сладостей, сдобы, а также от чипсов, сухариков, снеков.
- Отказаться от употребления спиртных напитков, в том числе пива и вина.
Лечение заболевания
Основным методом борьбы с оксалурией становится прием лекарственных средств. Кроме того, пациентам следует соблюдать строгую диету, подразумевающую полное исключение продуктов, содержащих щавелевую кислоту.
Операционное вмешательство проводится крайне редко и только в тех случаях, когда оксалурия долгое время не лечилась и вызвала серьезные последствии для организма человека. В качестве дополнительных рекомендаций, пациенту рекомендуют увеличить объем потребляемой ежесуточно жидкости. Это помогает снизить концентрацию солей в моче. Также назначается витаминотерапия, включающая препараты, содержащие витамины А и В6.
Большинству пациентов после окончания медикаментозного лечения показаны санаторно-курортные процедуры, желательно на бальнеологических курортах.
Классификация заболевания
В зависимости от того, в каких условиях развивается описываемое заболевание, все существующие и известные медицине случаи оксалурии условно делят на несколько групп:
- Группа 1. Отличительная особенность заболеваний этой группы заключается в том, что у человека в организме присутствует нефропатия (врожденная). В результате такой патологии при малейшей нестабильности мембран клеток почек развивается оксалурия.
- Группа 2. Оксалурия, возникающая у детей на фоне различных заболеваний мочевыводящей сферы (пиелонефрит, гломерулонефрит и т.п.).
- Группа 3. К третьей группе относятся лица, у которых оксалурия развилась из-за нефропатии, возникшей на фоне проживания в неблагоприятной экологической обстановке.