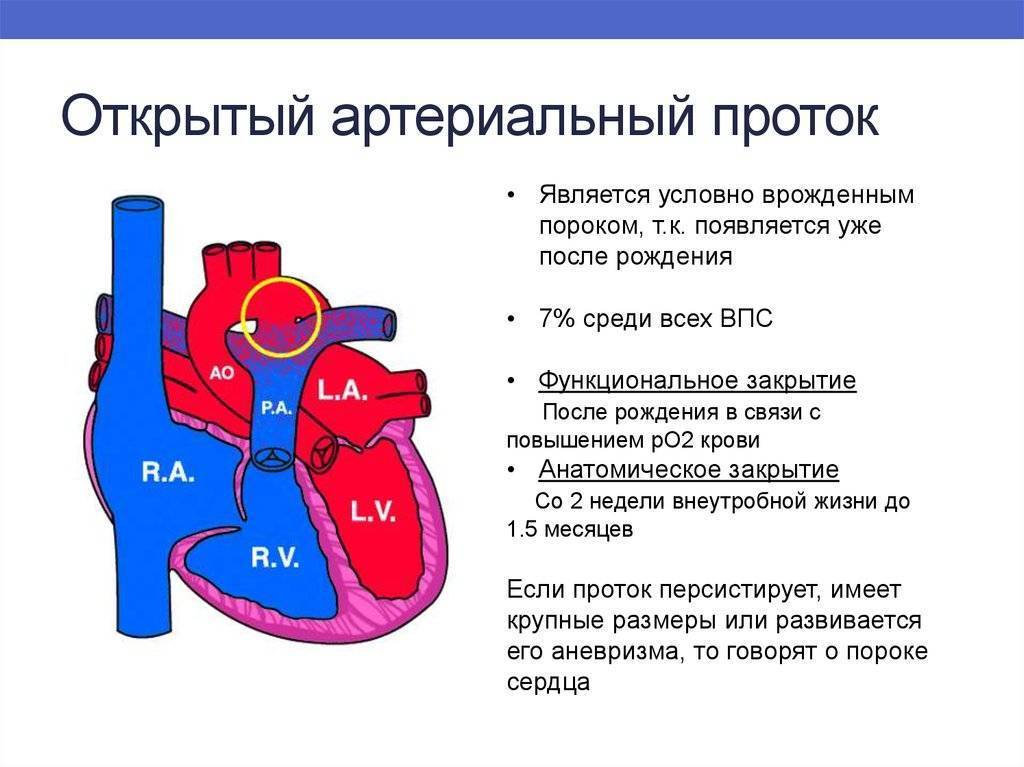
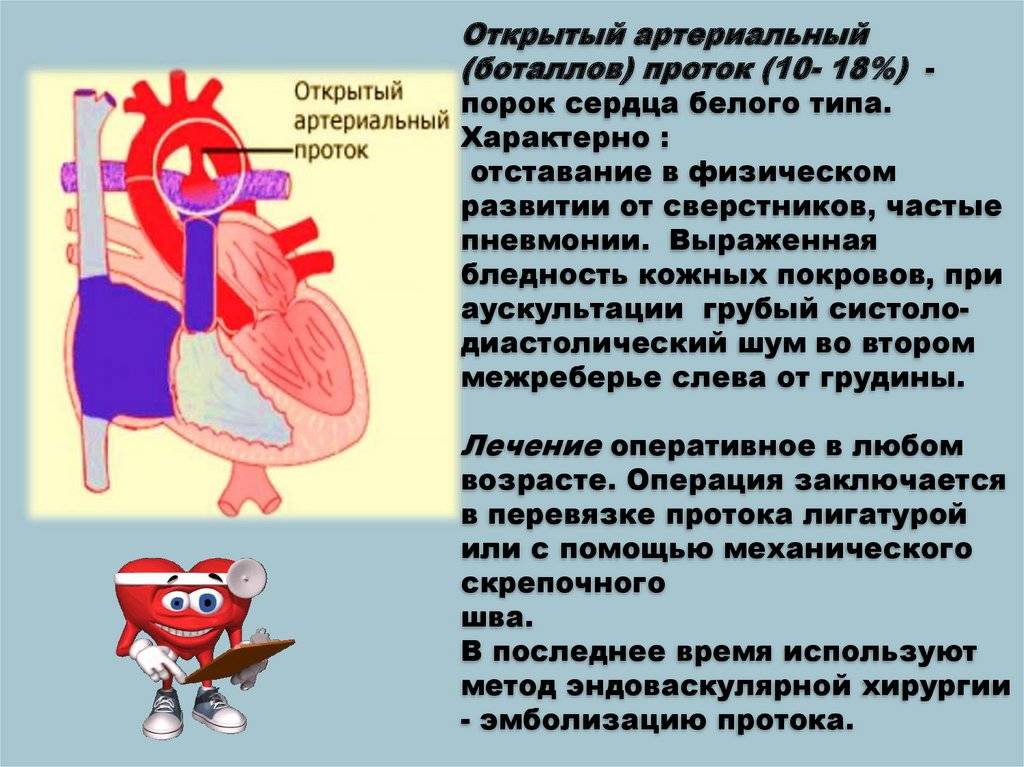
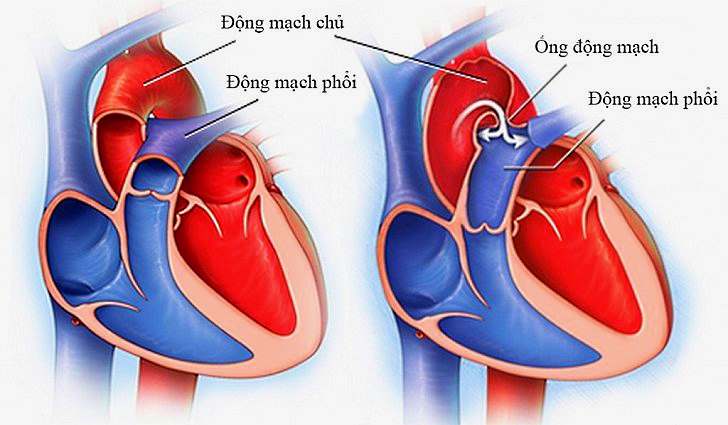
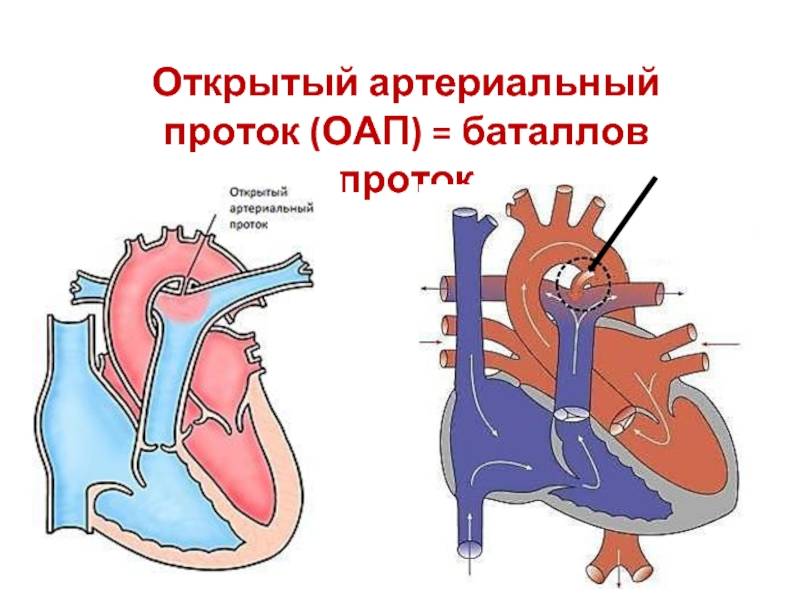
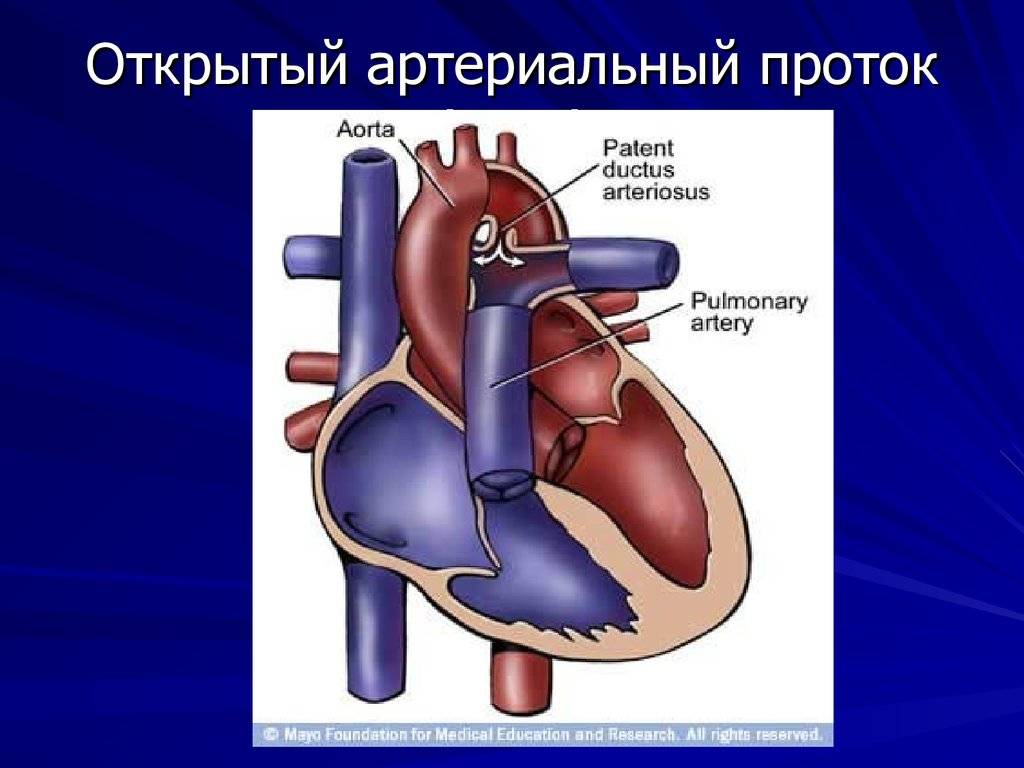
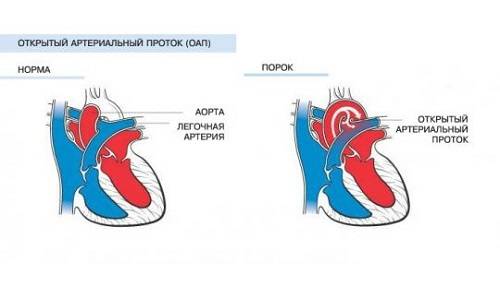
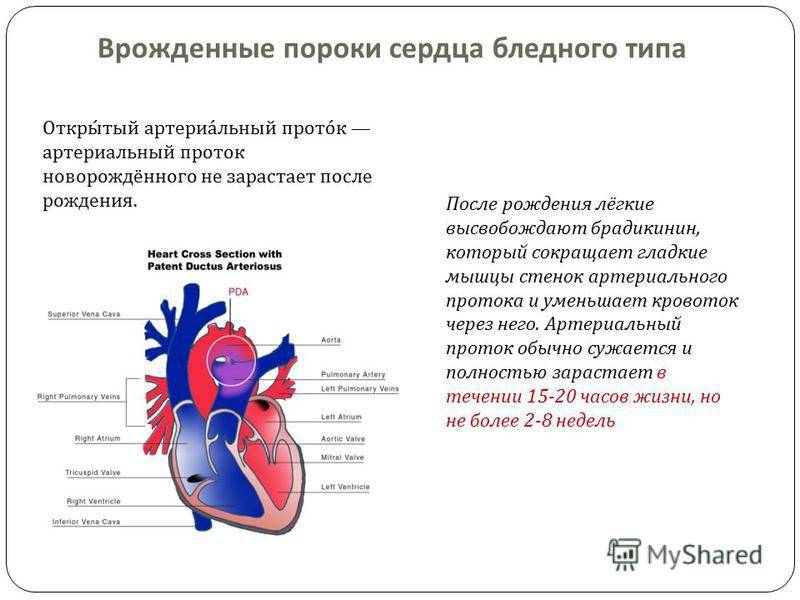
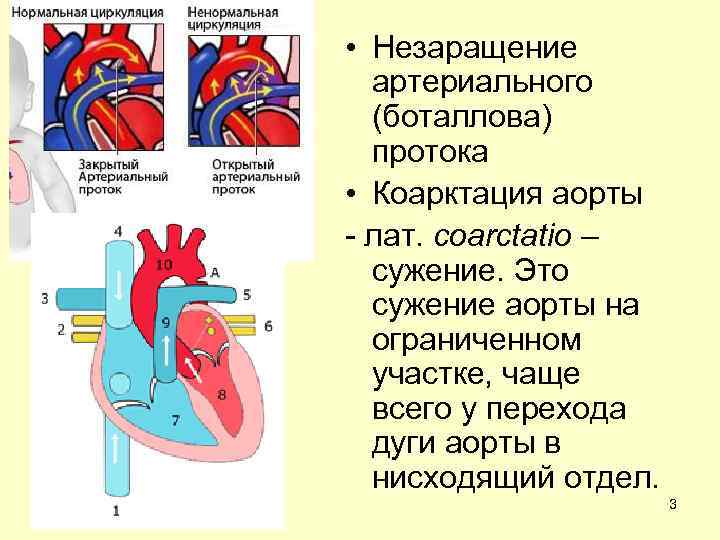
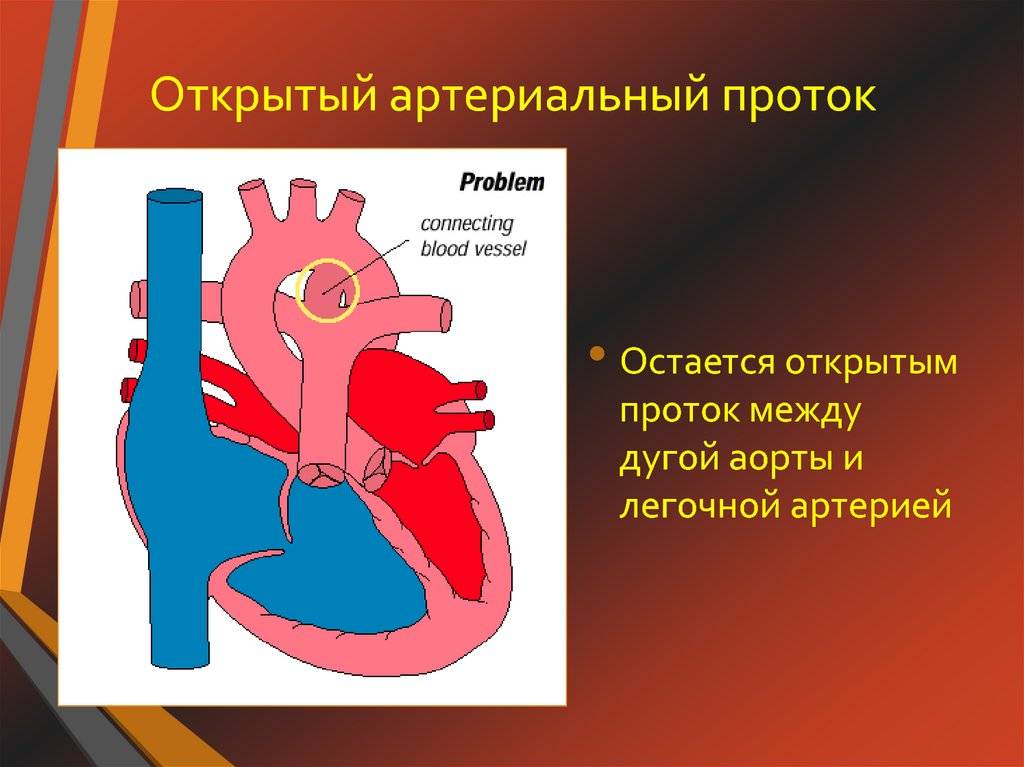
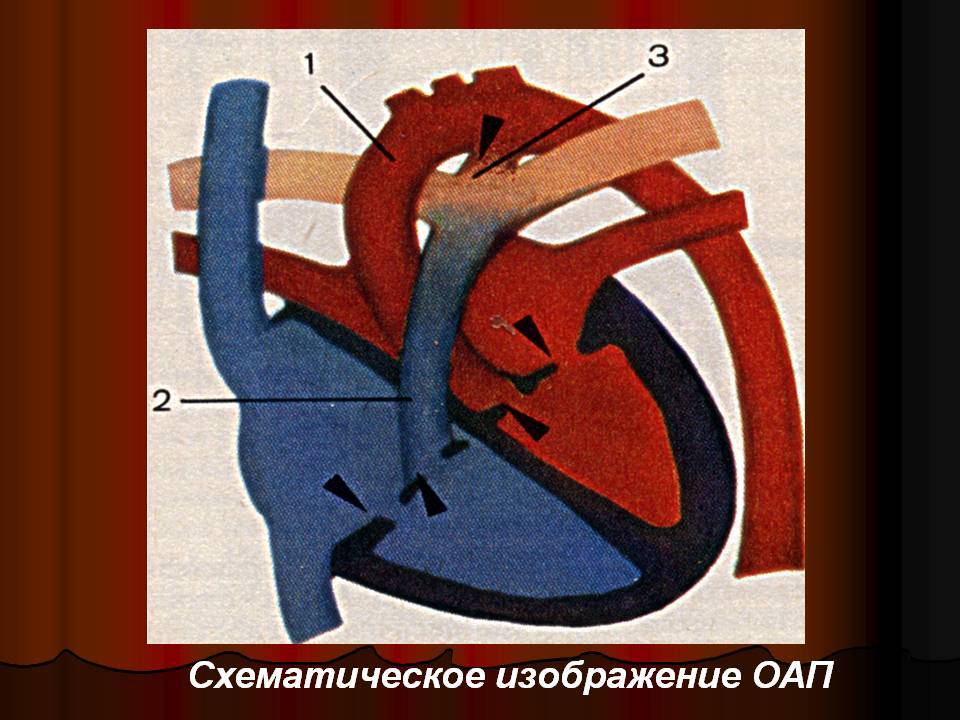
Эмбриология и анатомия
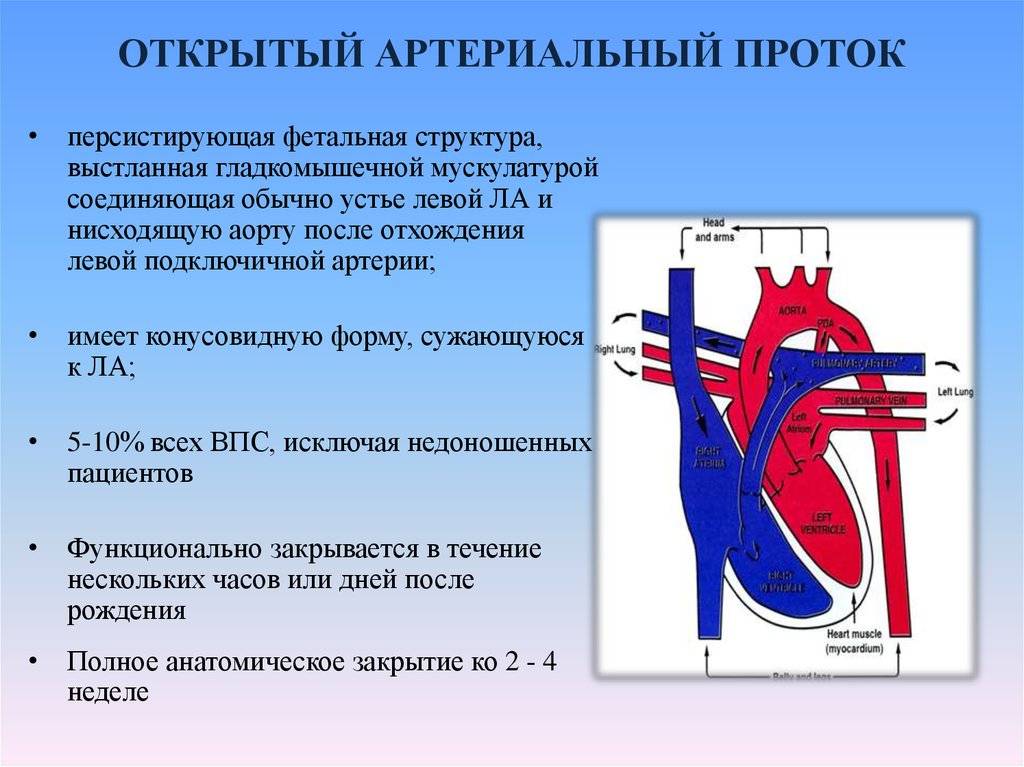
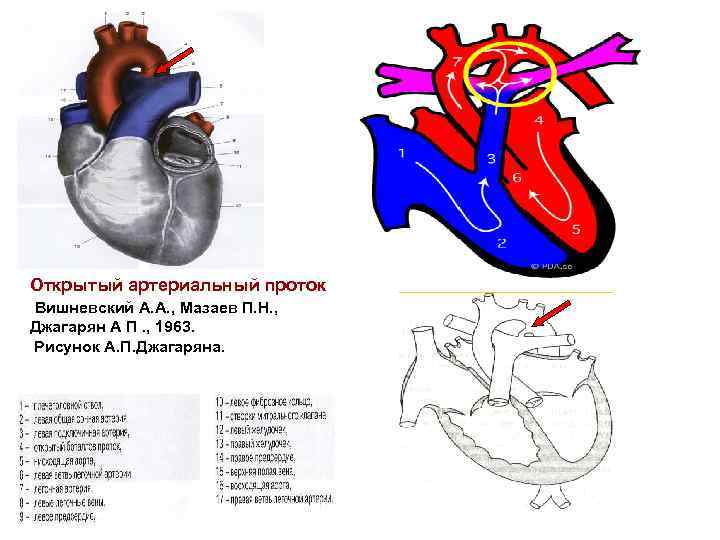
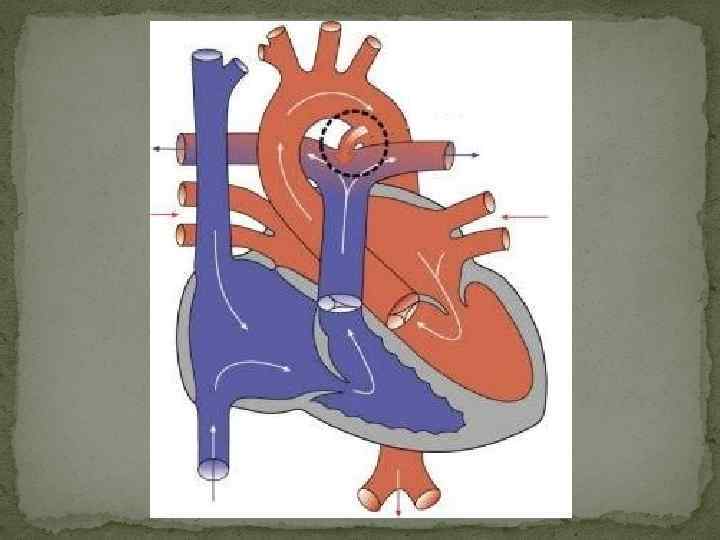
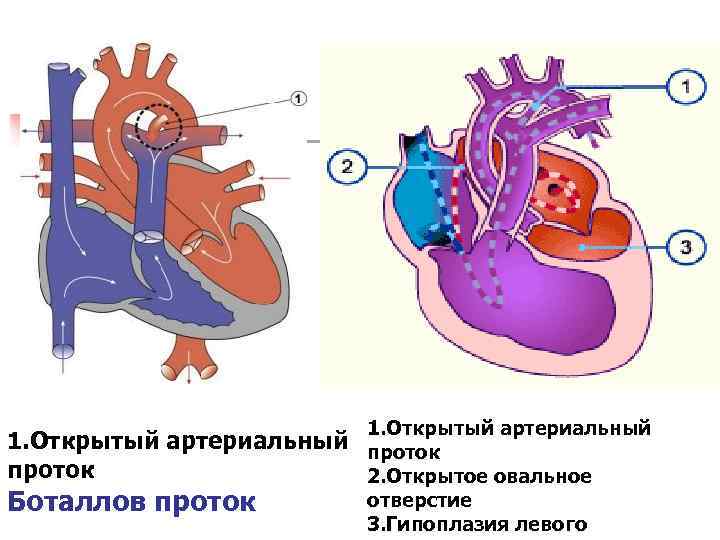
Артериальный проток возникает на 5-й неделе эмбриогенеза из дорсального отдела шестой левой аортальной жаберной дуги одновременно с разделением артериального ствола (truncus arteriosus) на восходящую аорту (aorta ascendens) и легочный ствол (truncus pulmonalis). Начиная с амфибий артериальный проток образуется у всех позвоночных, но его положение у животных различных классов неодинаково (двустороннее, право- или левостороннее). У некоторых млекопитающих (ластоногих, китообразных) артериальный проток функционирует в течение всей жизни.
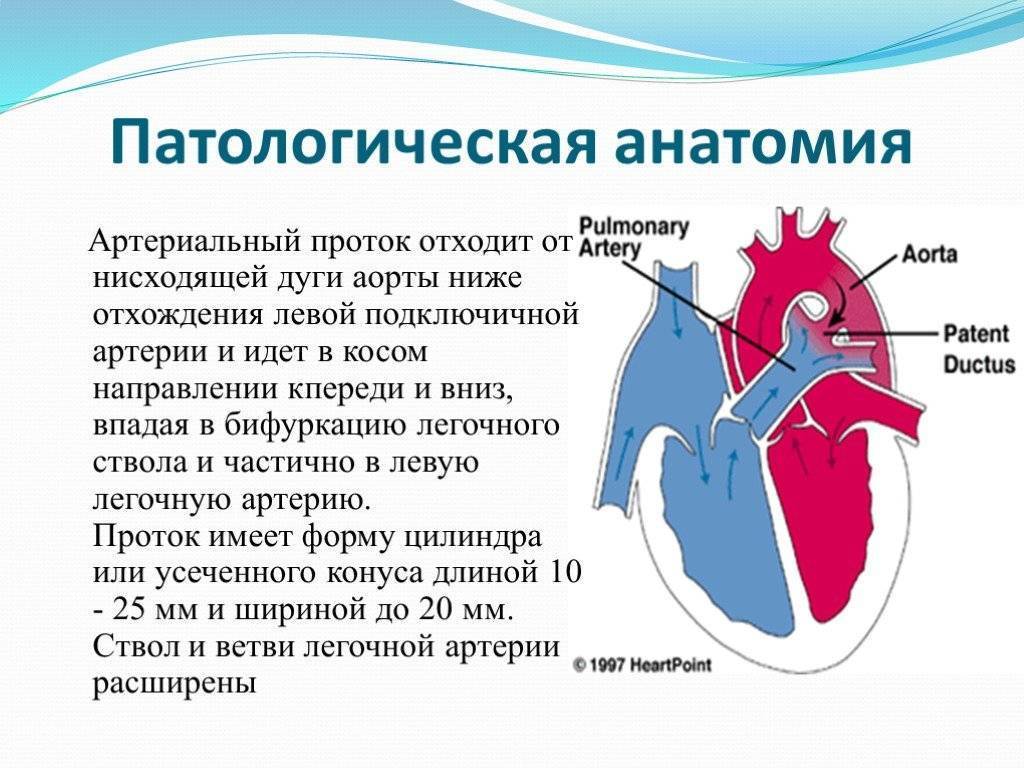
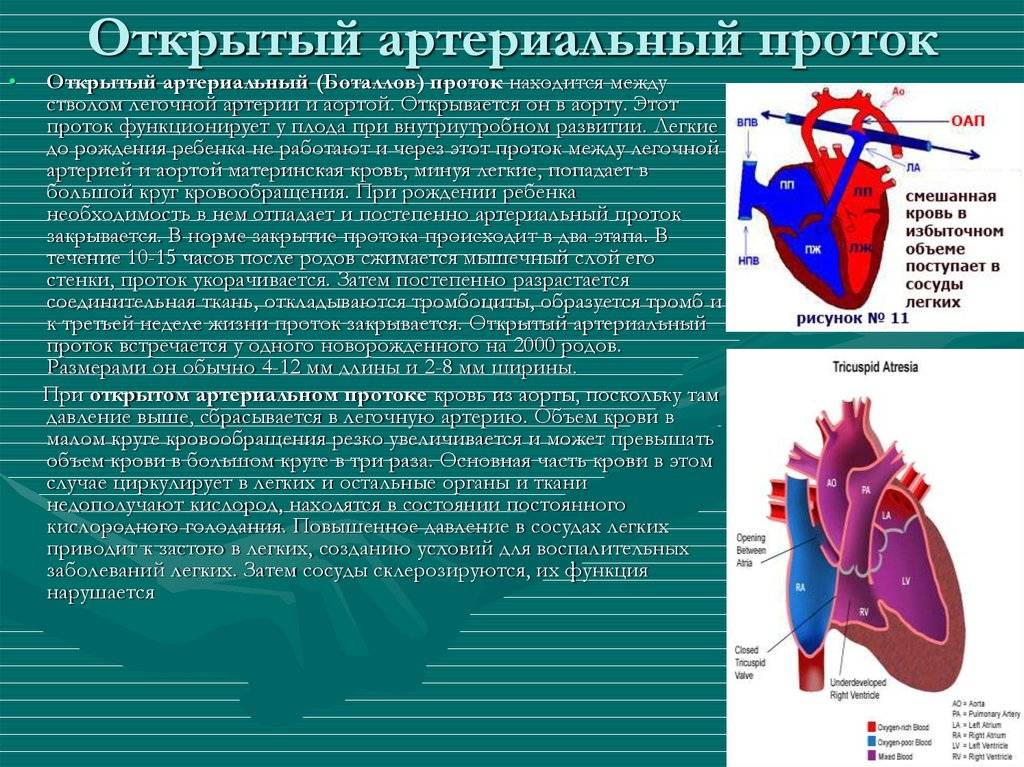
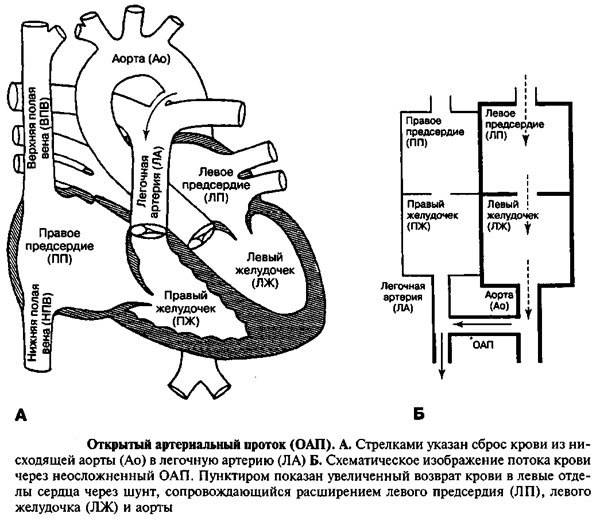
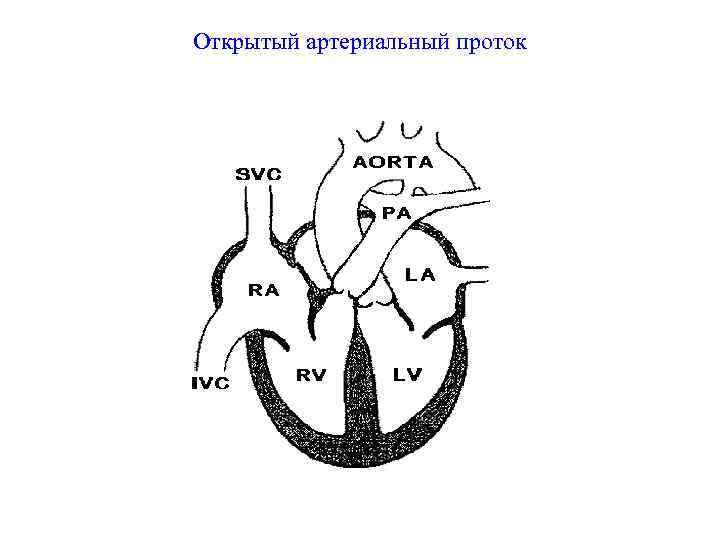
Артериальный проток у человека располагается в переднем средостении вне перикарда. У его стволового конца проходит левый диафрагмальный, а у аортального конца — левый блуждающий нервы. Снизу артериальный проток огибает левый возвратный гортанный нерв. Между артериальным протоком и дугой аорты лежат сердечные нервы и сердечный узел. Под артериальным протоком расположены левая легочная артерия и левый главный бронх. Сохраняя направление легочного ствола, артериальный проток отходит от него на одном уровне с левой легочной артерией. Диаметр артериального протока 6—9 мм у длина 10—15 мм, форма может быть различной (песочных часов, цилиндрическая, веретенообразная, конусовидная). Впадает артериальный проток в аорту на 5—6 мм ниже и влево от начала левой подключичной артерии.
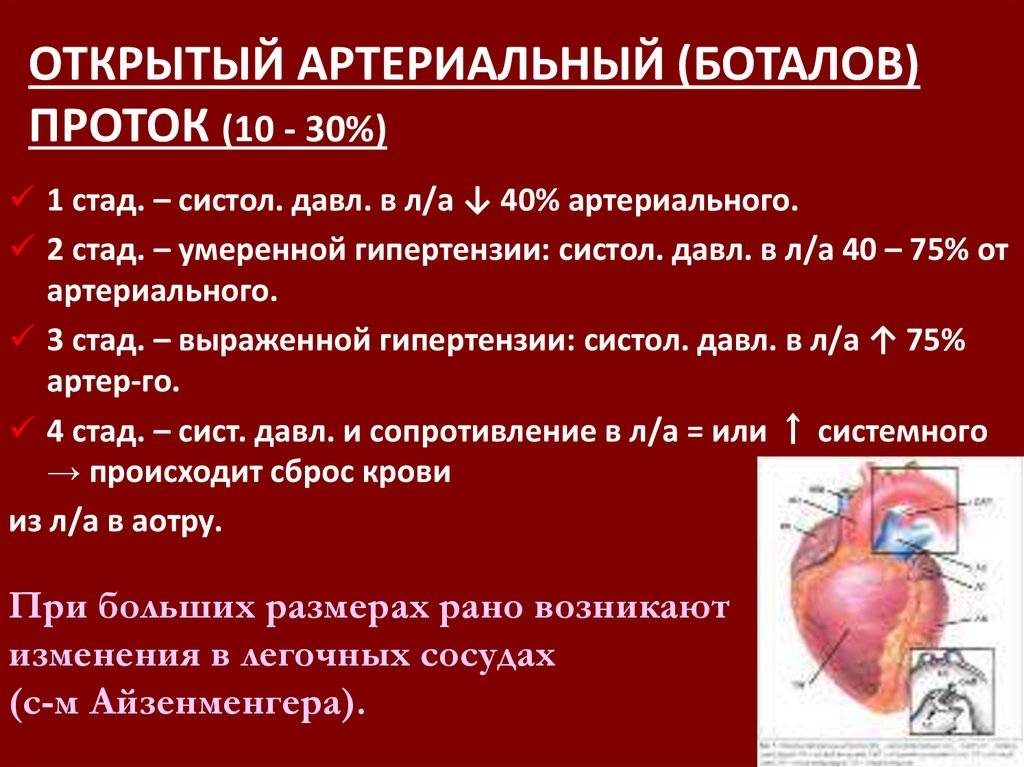
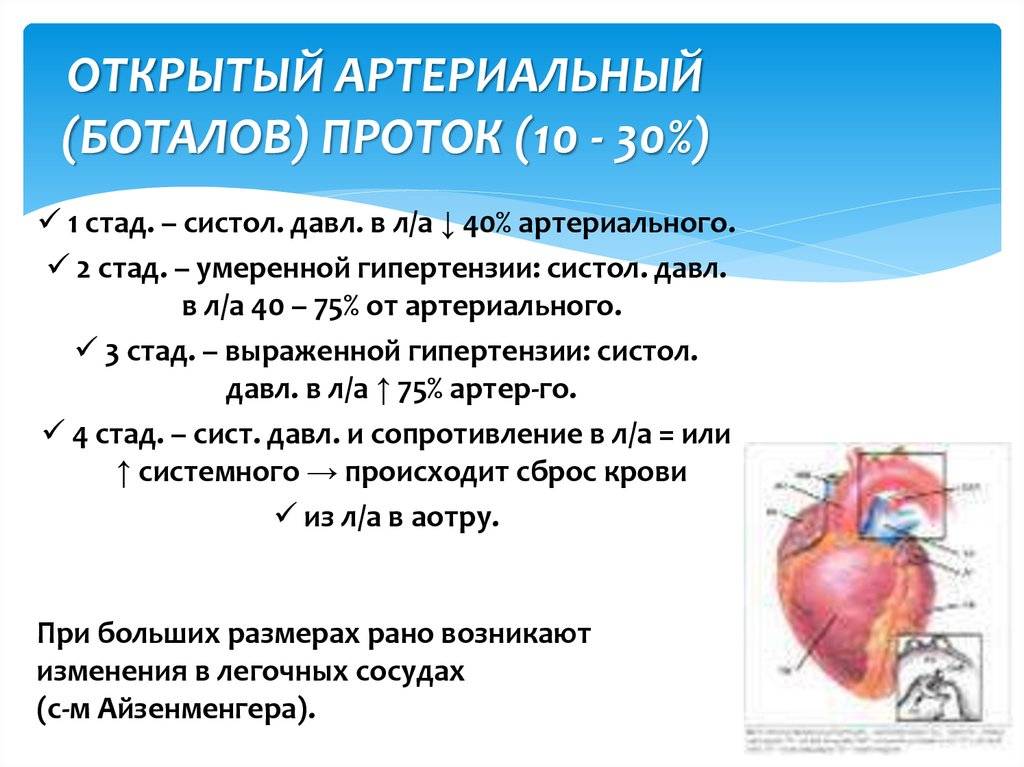
По строению артериальный проток относится к сосудам мышечного типа, чем отличается от аорты и легочного ствола. Перед рождением ребенка в стенке артериального протока появляется Мукоидное вещество, увеличивается субэндотелиальный слой. Артериальный проток иннервируется блуждающим и симпатическим нервами. В его адвентиции находятся гломусные тельца. Артериальный проток функционирует у человека в норме только во внутриутробном периоде. В зависимости от концентрации в крови кислорода и углекислого газа изменяется тонус мышц стенки артериального протока и его диаметр, что определяет направление и объем сброса крови из легочного ствола в большой или малый круг кровообращения. Артериальный проток, обладая аккомодационной способностью, оказывает влияние на формирование малого круга кровообращения и камер сердца. После рождения, в срок от нескольких часов до 3—5 суток, артериальный проток закрывается и на протяжении 3—6 месяцев полностью зарастает, превращаясь в артериальную связку (lig. arteriosum). Механизм закрытия артериального протока изучен недостаточно. Наиболее обоснована теория мышечного спазма. При этом различают две фазы: функциональное закрытие протока и его анатомическую облитерацию.
Клинические проявления
Типичные симптомы открытого артериального протока:
- Обычно открытый артериальный проток протекает бессимптомно
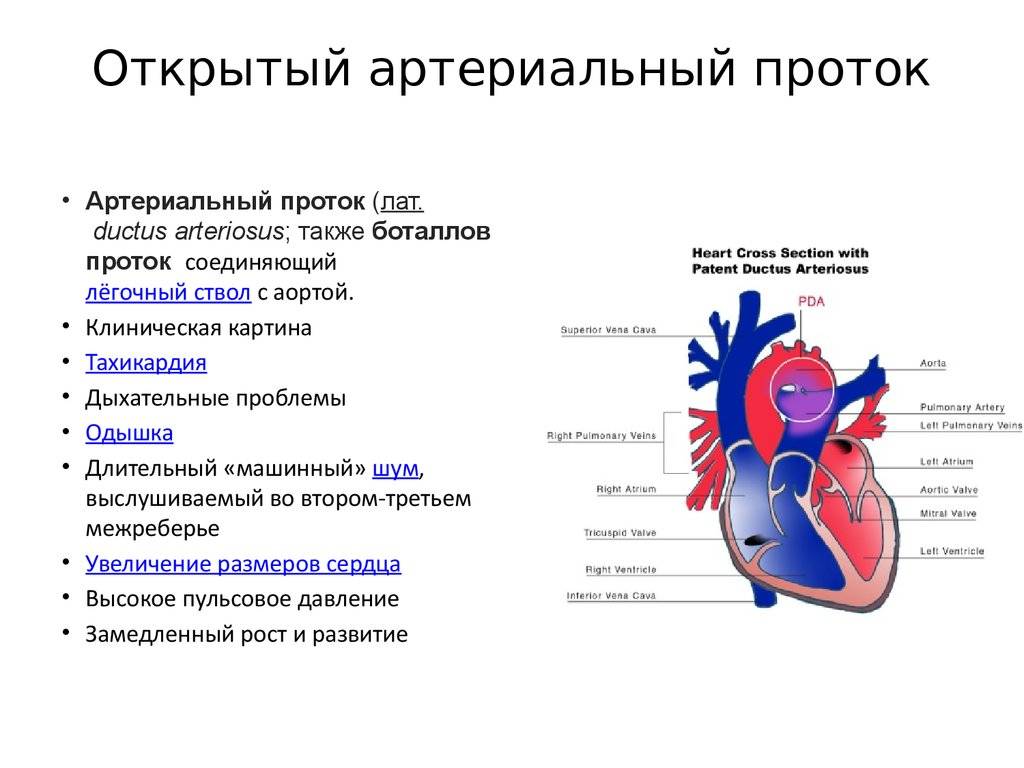
- Непрерывный систолодиастолический шум с максимальной интенсивностью над первым и вторым левыми парастернальными участками межреберного пространства
- В 15% случаев сердечная недостаточность возникает у младенца с одышкой и отставанием в развитии при открытом артериальном протоке 2мм у ребенка.
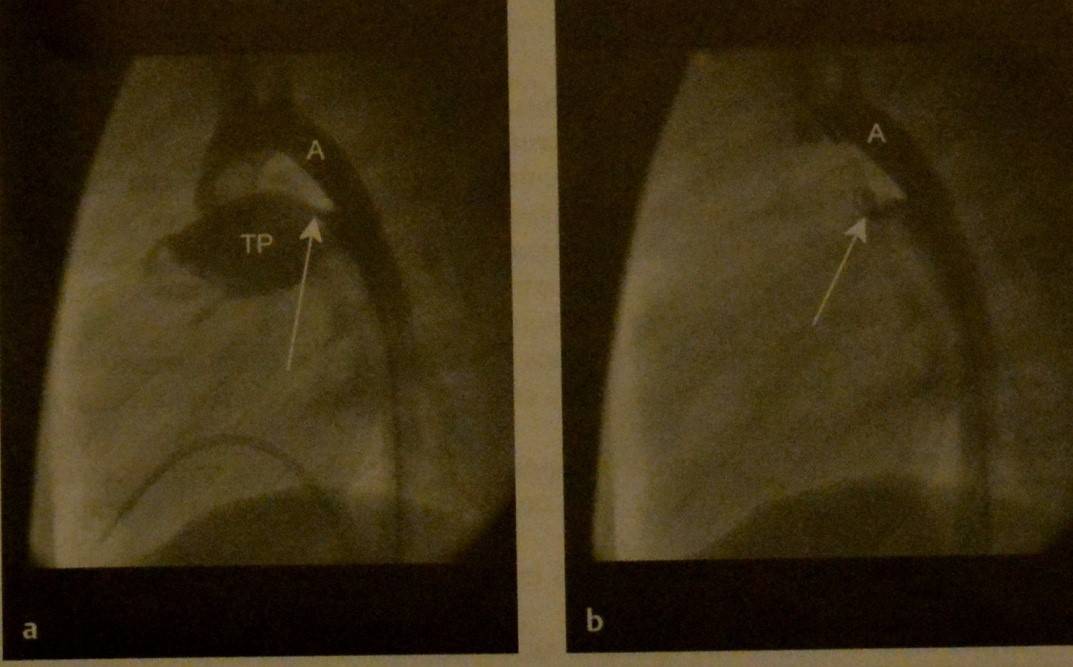
Открытый артериальный проток. Рентгенография грудной клетки в прямой проекции. Умеренная кардиомегалия, усиление сосудистого рисунка в центре легких (а). Состояние после интервенционного закрытия (b), рентгеноконтрастный облитерирующий материал в проекции аортопульмонального окна (стрелка). Кровенаполнение легких выражено незначительно.
 Тактика лечения открытого артериального протока у детей
Тактика лечения открытого артериального протока у детей
- Медикаментозное: введение индометацина до закрытия протока; может быть показана профилактика эндокардита.
- Хирургическое: когда медикаментозное или интервенционное закрытие открытого артериального протока с клиническими проявлениями невозможно, показано хирургическое пересечение – операция при открытом артериальном протоке у новорожденного.
- Интервенционное: эмболизация кольцом (возможны рецидивы).
Нормальная физиология
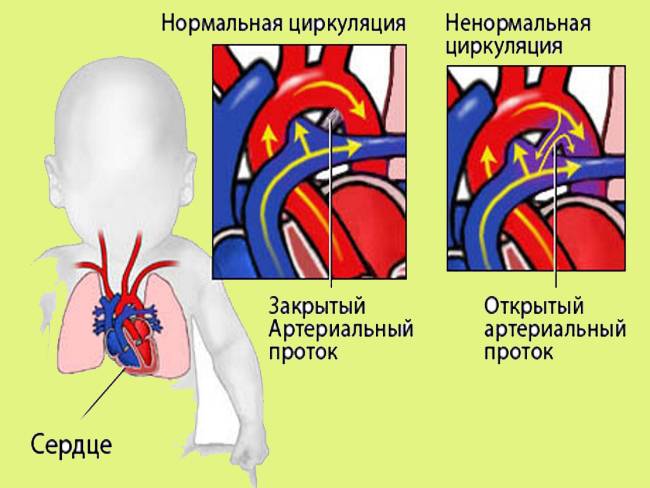
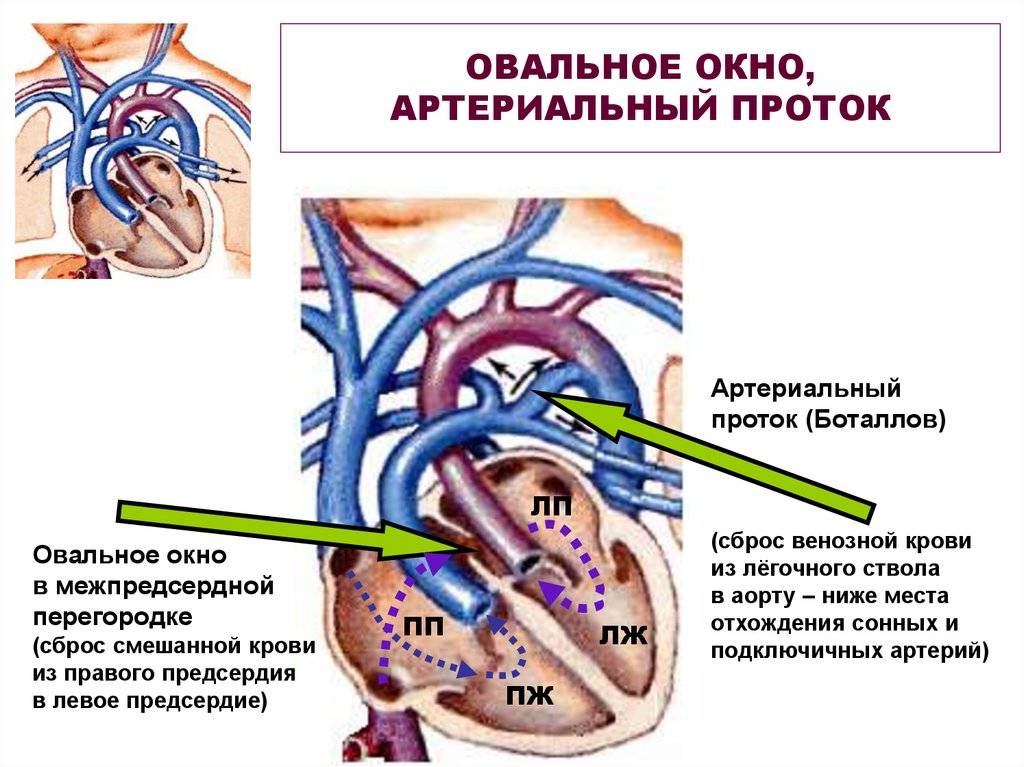
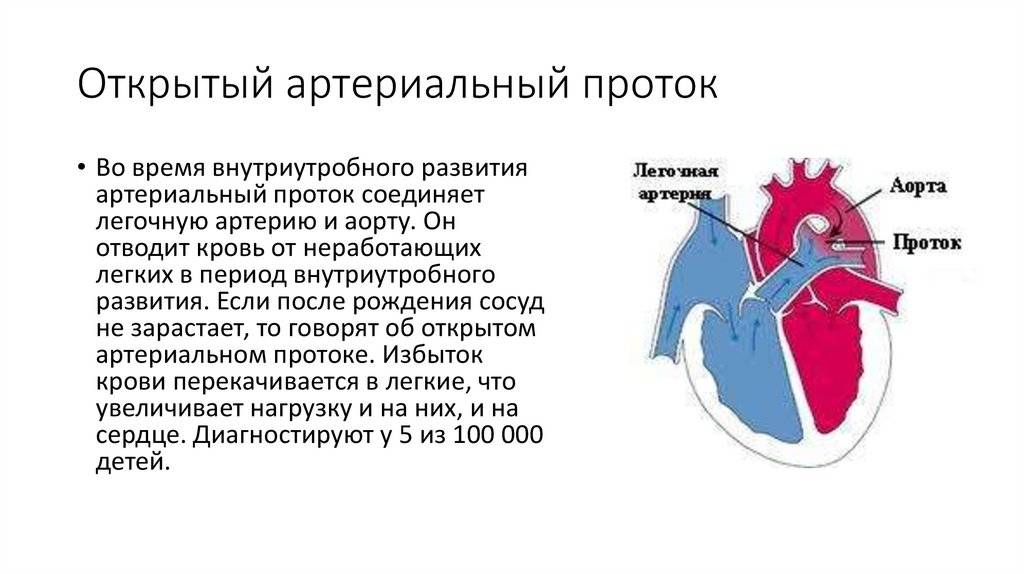
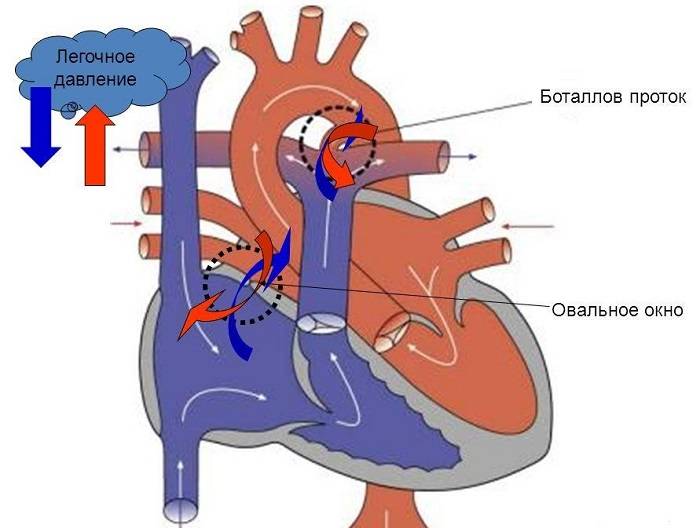
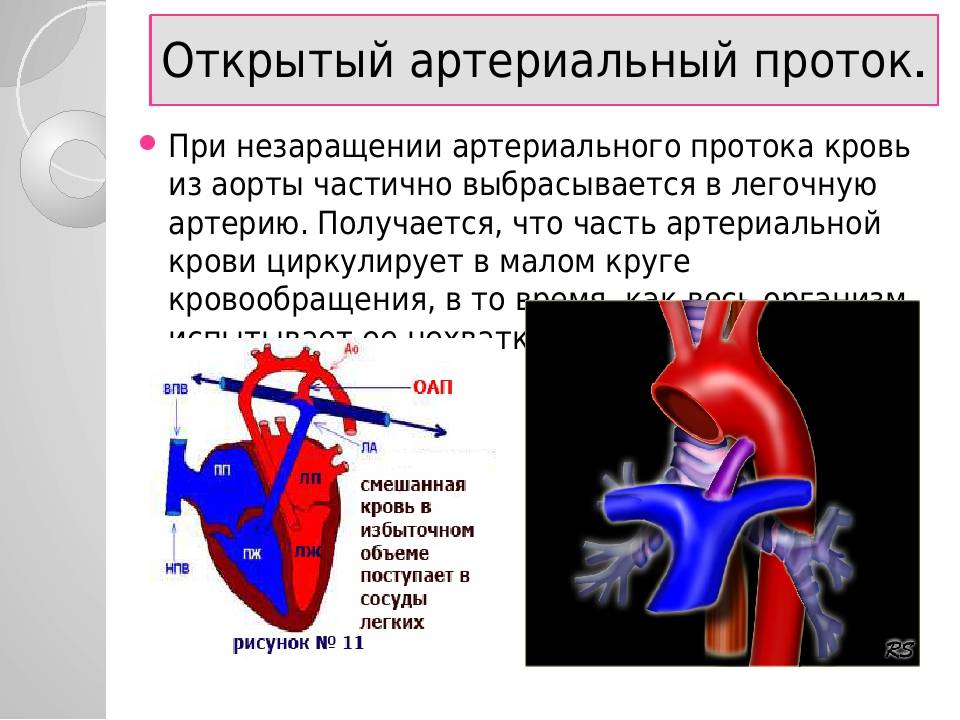
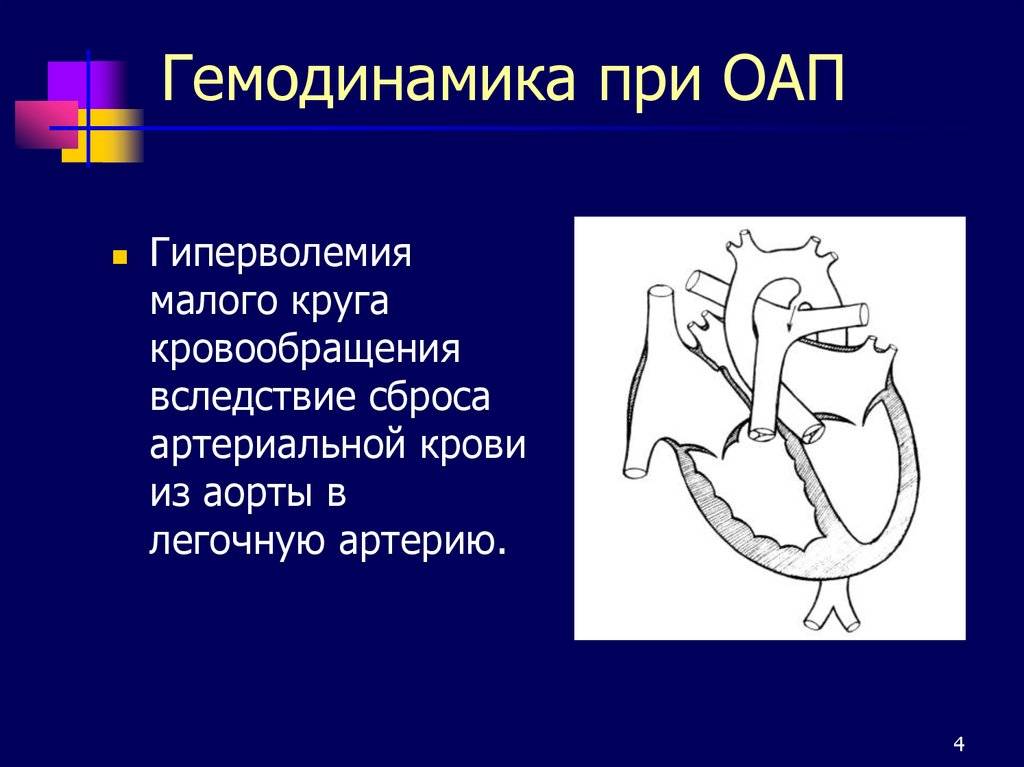
Основной задачей артериального протока наряду с функционирующим овальным окном в фетальном периоде является перенаправление кровотока из правых отделов в левые, минуя легкие, при этом только 5-10% сердечного выброса проходит через малый круг
Важность открытого состояния артериального протока подчеркивает тот факт, что преждевременное его закрытие может привести к правожелудочковой недостаточности и эмбриональной водянке
Раскрытое состояние артериального протока у эмбриона поддерживают много факторов, самые важные из которых – относительно низкое напряжение кислорода и зависимые от циклооксигеназы продукты метаболизма арахидоновой кислоты (прежде всего простагландин PGE2 и простациклин PGI2), которые продуцируются плацентой. После рождения резкое увеличение напряженности кислорода ингибирует протоковые каналы калия, расположенные в гладкомышечных клетках, что приводит к притоку кальция и компрессии сосуда. Также падает уровень PGE2 и PGI2, которые метаболизируются в функционирующих легких, а не поступают в кровь в результате отделения плаценты.
Таким образом, происходит сокращение гладкомышечных волокон в протоке, что приводит к утолщению стенок и облитерации просвета. Функциональное закрытие протока обычно происходит через 24-48 часов после рождения. В течение следующих 2-3 недель наблюдается пролиферация эндотелия в просвете, что вместе с разрушением интимы приводит к фиброзу и стойкой облитерации протока с формированием ligamentum arteriosum.
Симптомы пороков сердца
Проявления болезни полностью зависят от тяжести поражения.
Так, легкие врожденные и приобретенные пороки на ранних стадиях развития могут протекать незаметно и никак не влиять на самочувствие. Однако следует помнить, что тяжелые врожденные пороки сердца часто влияют на внешний вид, физическое развитие и сопротивляемость организма. Поэтому синюшность или бледность кожи, низкий рост и вес, а также склонность к частым простудным заболеваниям могут сами по себе быть симптомами недуга.
При приобретенных и врожденных пороках средней тяжести появляются явные симптомы сердечной недостаточности (одышка при физической нагрузке, отеки ног), головокружения, тахикардия, слабость, быстрая утомляемость.
Тяжелые врожденные (например, синий порок сердца) и приобретенные (недостаточность клапана в комбинации со стенозом аорты) пороки сердца могут сопровождаться симптомами острой сердечной недостаточности (приступы удушья, отек легких).
Общие симптомы порока сердца:
- одышка;
- аритмия (чаще тахикардия);
- цианоз кожных покровов (синюшность) или бледность;
- головокружения, слабость;
- набухание вен шеи и головы;
- понижение АД;
- обмороки.

1
Диагностика пороков сердца

2
Диагностика пороков сердца
3
Стресс-тест при пороках сердца
Терапия
Основным выбором в терапии заболевания является хирургическое закрытие ОАП.Методики закрытия ОАП развиваются начиная с первого сообщения наложения лигатуры Gross и Hubbard в 1939 году. Приоритет в закрытии ОАП отдается малоинвазивным, транскатетерным методикам, начало которым положили работы Portsmann и Ivalon в 1967 году. Результаты транскатетерной обструкции ОАП превосходные. Общая частота закрытия при длительном наблюдении превышает 90-95% в большинстве исследований . Даже когда сохраняется маленькое остаточное шунтирование, полная обструкция может быть достигнута в дальнейшем размещением дополнительного устройства . Серьезные осложнения транскатетерного закрытия ОАП являются редкими. Самое частое осложнение – эмболизация окклюдером, что относительно часто наблюдалось в ранних исследованиях. Другие потенциально важные осложнения – турбуленция потока в проксимальной части левой легочной артерии или нисходящей аорте от выпирающего устройства, гемолиз при высокоскоростном резидуальном шунтировании, тромбоз бедренной артерии или вены, связанный с сосудистой инфекцией. Хирургические операции с наложением лигатуры или разделением ОАП остаются терапией выбора для очень больших протоков. Редко большой проток по типу аортолегочного окна может иметь недостаточную длину, чтобы разместить лигатуру, поэтому соответствующим хирургическим вмешательством является наложение заплаты . Общая частота эффективности хирургического закрытия в опубликованных отчетах располагаются от 94 до 100%, с 0-2%-ной смертностью . Серьезные осложнения включают кровотечение, пневмоторакс, инфекцию и, редко, наложение лигатуры на левую легочную артерию или аорту .
Считается, что закрытие ОАП показано у любого ребенка или взрослого, у которого развивается симптоматика в результате шунтирования. У бессимптомных пациентов с существенным шунтированием слева направо, сопровождающегося увеличением левых отделов, закрытие протока показано, чтобы снизить риск последующих осложнений . У пациентов с синдромом Эйзенменгера после закрытия протока может наблюдаться ухудшение гемодинамики в результате утраты сброса крови справа налево и еще большего повышения давления в легочной артерии, что сопровождается снижением сердечного выброса и нарастанием правожелудочковой недостаточности.
Профилактика инфекционного эндокардита рекомендуется у всех лиц с функционирующим протоком, а также у лиц с остаточным, послеоперационным шунтированием .
В отношении тактики ведения немых протоков существует определенный разброс во мнениях. Некоторые авторы предлагают считать немой ОАП вариантом нормального физиологического развития, так же, как, тривиальную митральную регургитацию, которая не требует никакой терапии . С другой стороны, описаны случаи инфекционного эндартериита немого протока , поэтому таким пациентам может быть предложена не только профилактика инфекционного эндокардита, но и транскатетерное закрытие, особенно у молодых людей .
Таким образом, при общем благоприятном прогнозе тактика дальнейшего ведения больных с немым ОАП остается не совсем ясной, что требует дальнейшего обобщения данных результатов наблюдения, а возможно, и проведения крупномасштабного исследования .
Литература
1. И.Н. Митина, Ю.И. Бондарев. Неинвазивная ультразвуковая диагностика врожденных пороков сердца. Атлас. М. Видар-М. 2004.
2. Х. Фейгенбаум. Эхокардиография. 5-е издание. М. Видар. 1999.
3. Н. Шиллер, М.А. Осипов. Клиническая эхокардиография. Второе издание. М. Практика. 2005.
4. Caplin J.L. Small ductus arteriosus. Heart 1993; 70;98.
5. Deanfield J., Thaulow E., Warnes C., et al. The Task Force on the Management of Grown Up Congenital Heart Disease of the European Society of Cardiology. Eur Heart J 2003; V24 (N11): 1035-1084.
6. Houston A.B., Gnanapragasam J.P., Lim M.K., et al. Doppler ultrasound and the silent ductus arteriosus. Heart 1991; 65; 97-99.
7. Houston A., Hillis S., Lilley S., et al. Echocardiography in adult congenital heart disease. Heart 1998; 80 (Suppl 1): S12-S26.
8. Parthenakis F.I., Kanakaraki M.K., Vardas P.E. Silent patent ductus arteriosus endarteritis. Heart 2000; 84:619.
9. Schneider D.J., Moore J.W. Patent Ductus Arteriosus. Circulation 2006; 114:1873-1882.
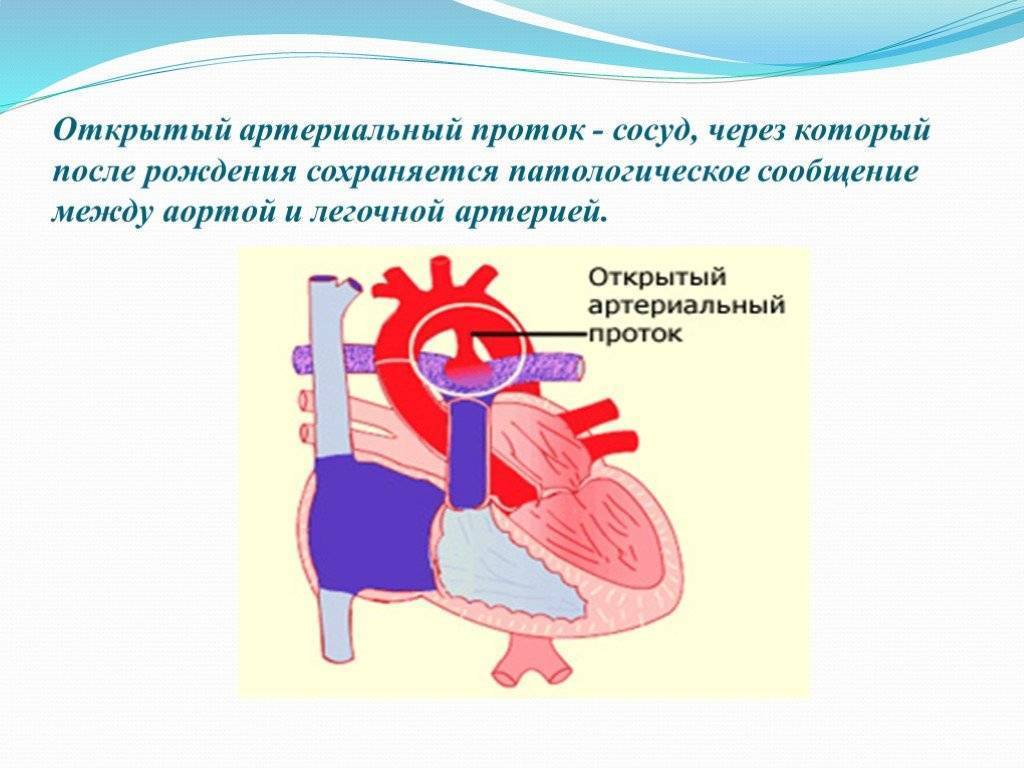
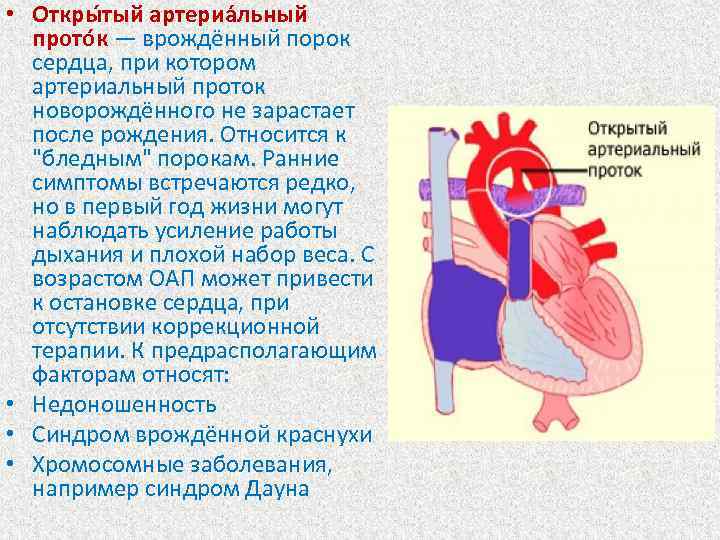
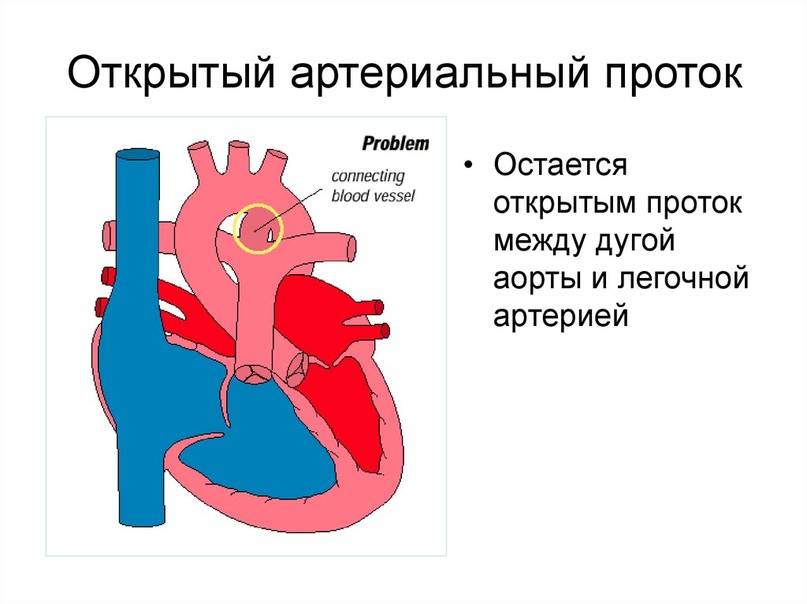
Что такое открытый артериальный проток
- Тендерная предрасположенность: возникает в 2 раза чаще у девочек, чем у мальчиков.
- Открытый артериальный проток составляет 10% от всех врожденных пороков сердца
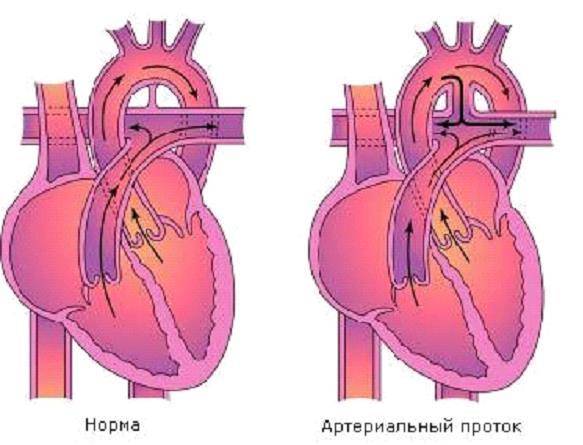
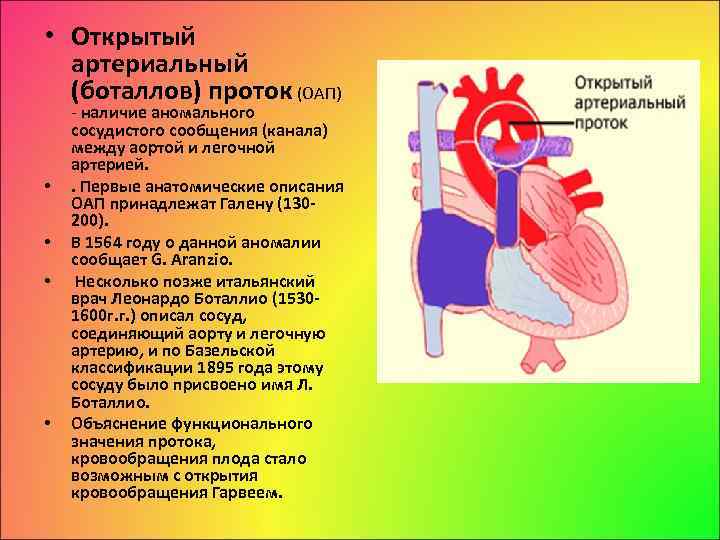
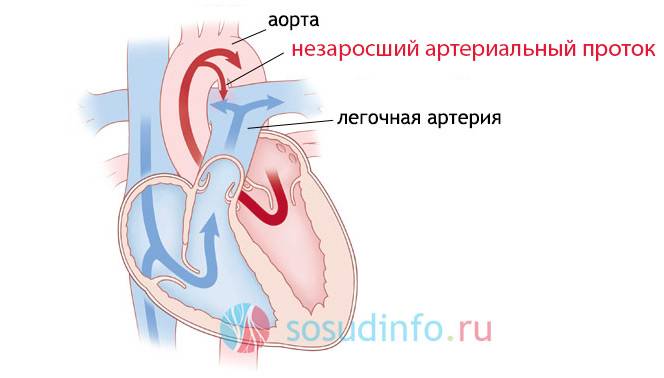
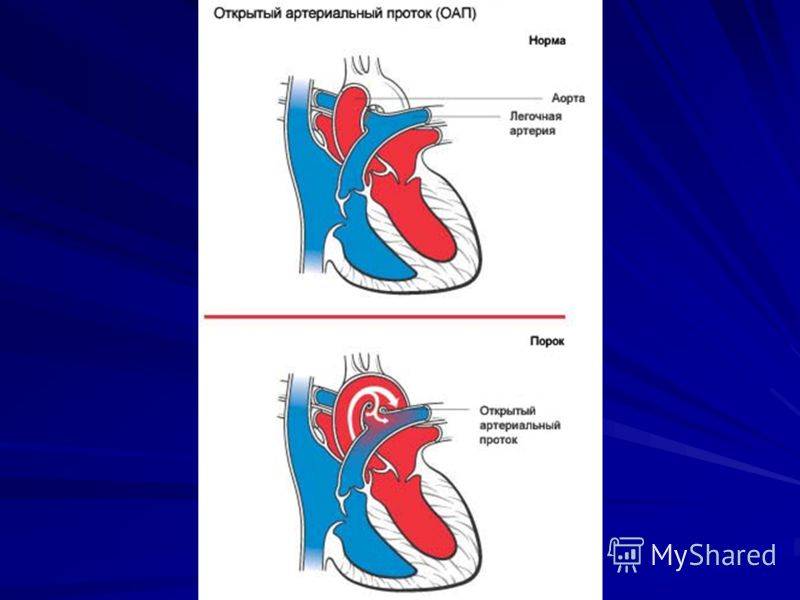
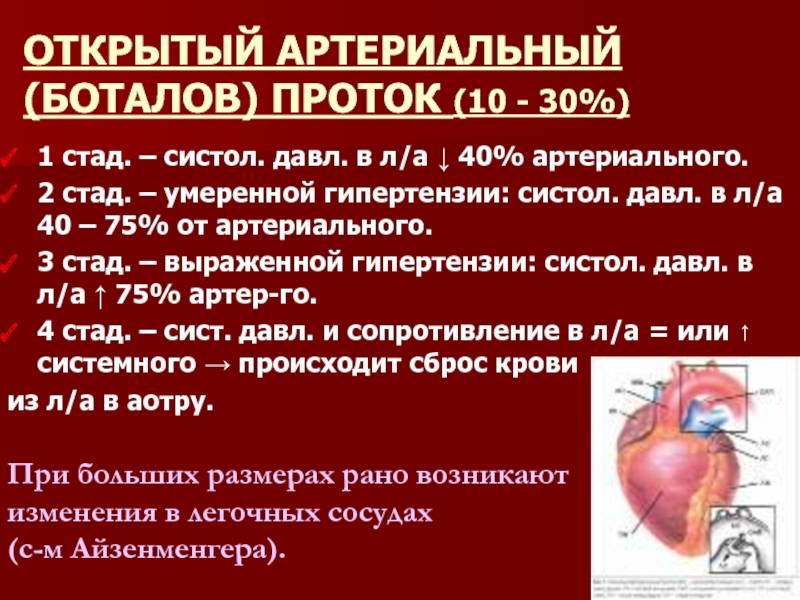
- Персистенция шестой жаберной артериальной дуги, соединяющей левую легочную артерию и аорту (впадает в аорту непосредственно дистальнее места отхождения левой подключичной артерии)
- Функциональная облитерация при открытом артериальном протоке 2мм у ребенка возникает в течение 48 ч вследствие мышечного спазма
- Анатомическая облитерация возникает вследствие фиброза интимы и тромбоза просвета сосуда
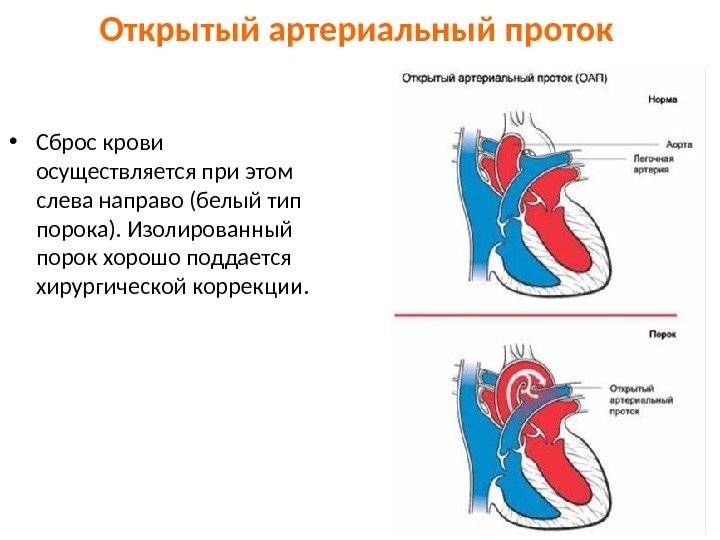
- Определяется вариабельный праволевый шунт в зависимости от градиента давления между малым и большим кругами кровообращения, а также длины и диаметра протока
- Открытый артериальный проток может быть критическим условием выживания при наличии дополнительных пороков сердца, таких как атрезия легочного ствола; простагландин Е, предотвращает закрытие протока.
Эпидемиология и частота встречаемости
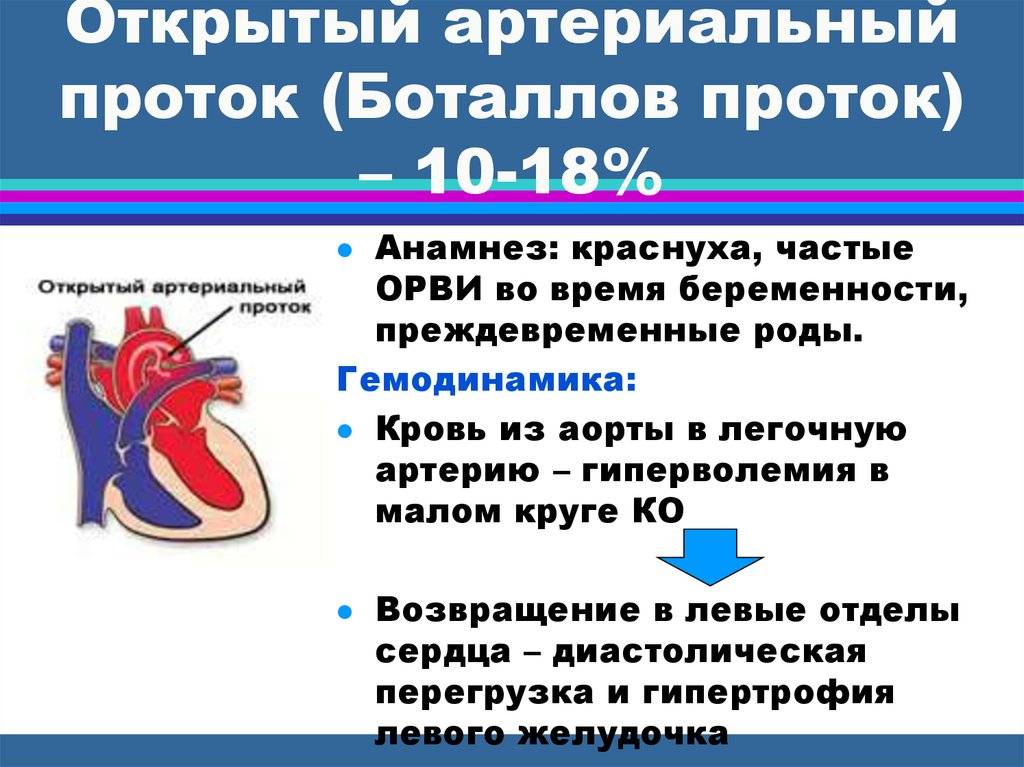
Факторы, ответственные за стойкое раскрытое состояние протока после рождения полностью не понятны. Ясно, что преждевременные роды определенно увеличивают частоту встречаемости ОАП. и это происходит из-за физиологических факторов, связанных с недоношенностью, а не в результате врожденной патологии протока . У доношенных младенцев, частота встречаемости ОАП составляет около одного случая на 2 тыс. рождений, что составляет 5-10% всех врожденных пороков сердца . В большей степени заболеванию подвержены женщины с соотношением к мужчинам – 2:1.
Имеются данные, что генетические факторы могут играть важную роль у многих пациентов с ОАП. Так, ОАП встречается с увеличенной частотой в нескольких генетических синдромах, включая хромосомные отклонения, такие, как трисомия 21 и 4p-синдром, а также генные мутации, связанные с синдромами Carpenter и Holt-Oram. Кроме того, на частоту встречаемости могут влиять внешние факторы, такие, как предродовая инфекция вирусом краснухи в первый триместр беременности, особенно в первые четыре недели.
УЗИ сердца и открытый артериальный проток
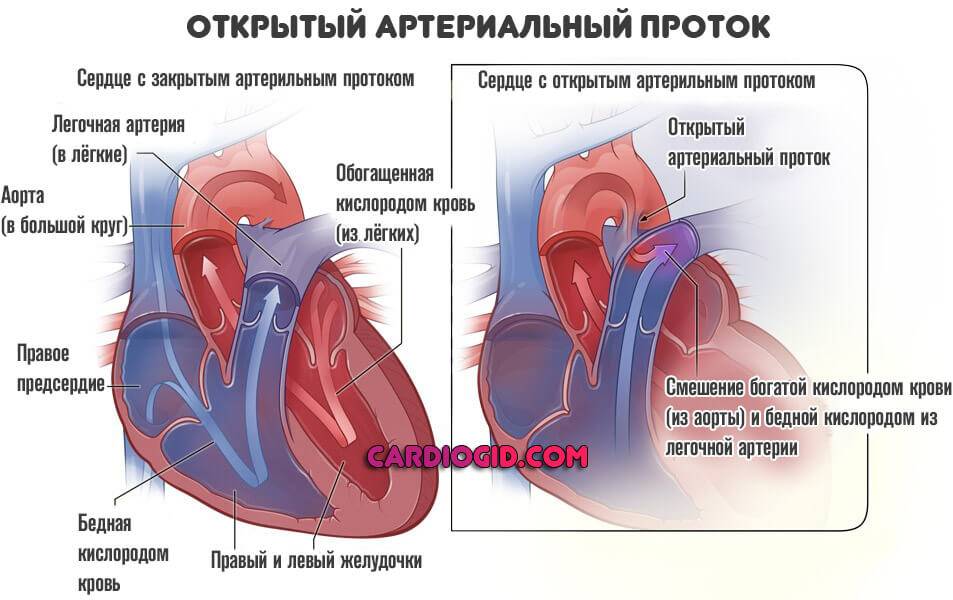
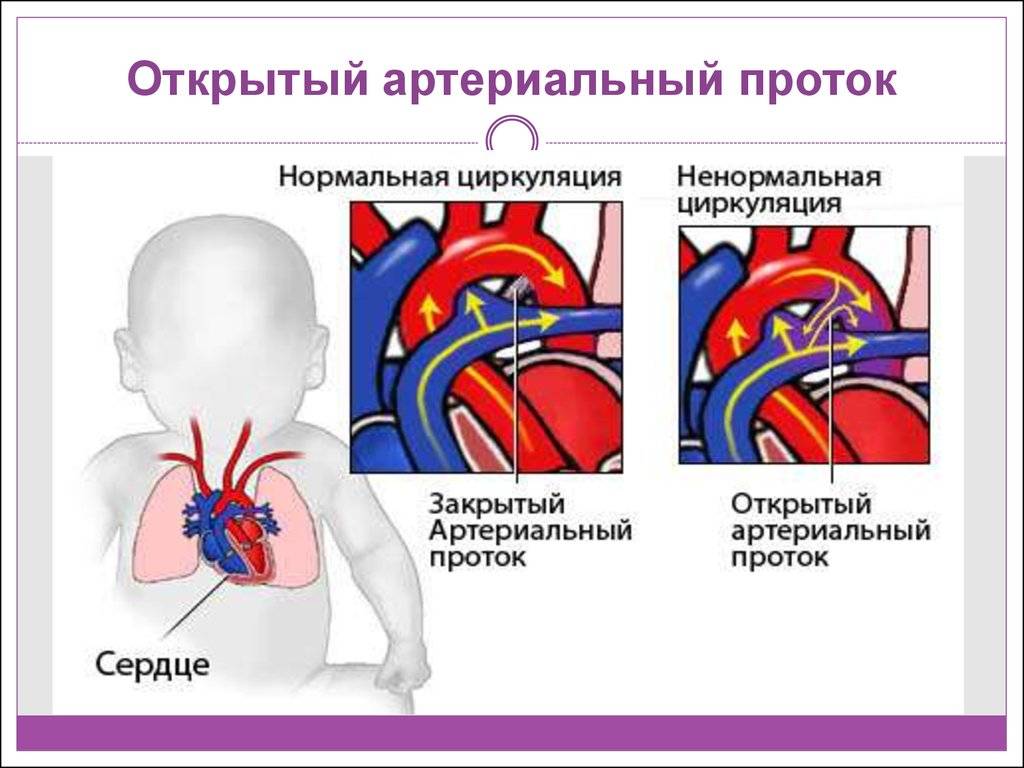
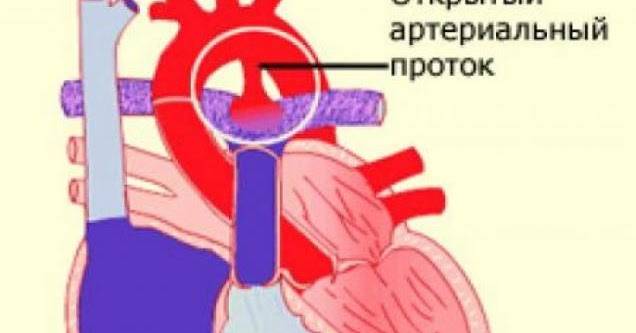
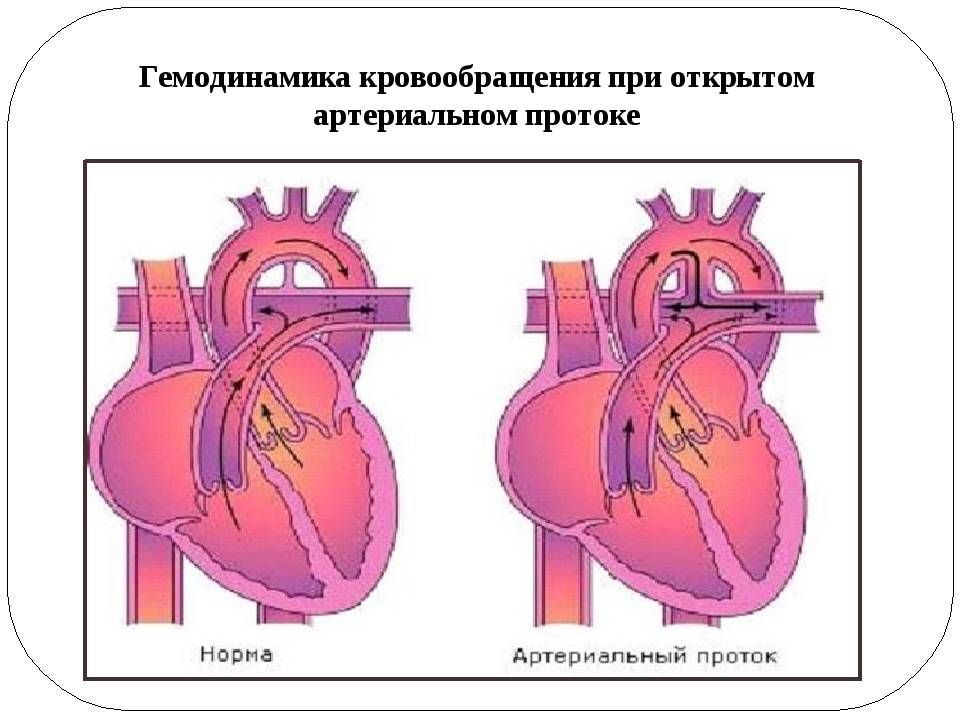
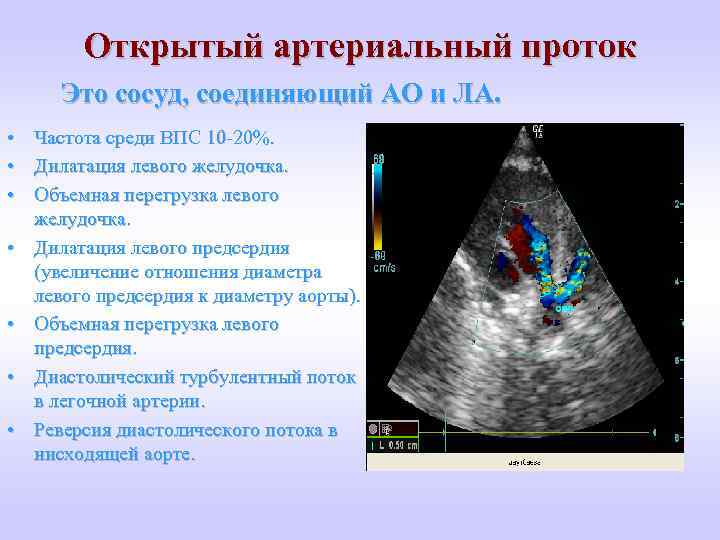
На эхокардиографии довольно распространенная находка из шунтов – это открытый артериальный проток (ОАП), который является важным компонентом нормального развития сердечной анатомии и физиологии плода. Это артериальная связь между верхней частью нисходящей аортой и легочной артерией хорошо видна на УЗИ сердца у ребенка. Она обычно возникает из верхнего отдела нисходящей аорты и соединяется с дистальной частью главной легочной артерии, вблизи устья левой легочной артерии. ОАП присутствует у всех нормальных новорожденных и обычно закрывается спонтанно в течение 72 часов после рождения.
Большинство постоянных ОАП, которые обнаруживаются на эхокардиографии являются небольшими и связаны с несколько повышенным риском эндартериита (относительно нормального сердца), даже если объемная нагрузка незначительна. При отсутствии других нарушениях сердечной деятельности, закрытие ОАП снижает риск развития эндартериита в общей численности населения. Следовательно, закрытие с помощью хирургического вмешательства или катетера устройства, как правило, рекомендуется для любого ОАП, который имеет диаметр позволяющий его эмболизировать. Обсуждается стратегия лечения «молчаливого» ОАП диаметр которого максимально 1-2мм.
Клинические особенности ОАП
Изолированный ОАП клинически не проявляется у новорожденного до тех пор, пока давление в легочной артерии будет довольно высоким из-за сосудистого сопротивления. В этот момент через ОАП развивается непрерывный шунт слева направо. Если ОАП остается большим, у ребенка может развиться застойная сердечная недостаточность и легочная гипертензия которую регистрирует эхокардиография, требующая раннего закрытия. Присутствие минимальных шунтов в позднем возрасте могут сопровождаться с шумами в сердце и может рассматриваться элективно.
Большие ОАП в результате несвоевременного лечения приводят к легочной гипертензии, а так же объемной перегрузке левого желудочка и предсердия. Тем не менее, в условиях повышенного легочного сосудистого сопротивления, шунт из-за ОАП может быть небольшим или даже двусторонним. Большие ОАП в конечном итоге вызывают необратимые изменения сосудов легких, что приводит к реверсу шунтирующего потока и физиологии Eisenmenger. Верхнюю нисходящую аорту трудно оценить при установке большого ОАП. Тщательное эхокардиографическое обследование верхней нисходящей аорты необходимо проводить для исключения сосуществующей коарктации аорты. Допплерографическое исследование напрямую выявляет коарктацию в этих случаях.
Что показывает эхокардиография при открытом артериальном протоке?
Высокая позиция по короткой оси при парастернальном сканировании легочной артерии, так называемый «протоковый вид», является лучшей для визуализации появления ОАП на цветном допплеровском картировании. Эта точка сканирования параллельна длинной оси основной легочной артерии и ОАП при движении от верхней нисходящей аорты к основной легочной артерии. Канальный вид, как правило, является одной из лучших позиций для подтверждения импульсным допплером потока из протока.
Дуктальный вид получается путем визуализации на одно межреберное пространство выше стандартной парстернальной короткой оси, с небольшим левым и передним углом плоскости сканирования (в направлении левого плеча) и вращения датчика против часовой стрелки. Надгрудинная и парастернальная короткие оси изображения (на уровне бифуркации легочной артерии) также могут быть полезны в визуализации ОАП
При оценке большого ОАП необходимо соблюдать осторожность, чтобы избежать неверного толкования большого канала как дуга аорты, так как проток порой может быть по диаметру одинаков с ней. Идентификация брахиоцефальных сосудов должна помочь избежать этой ловушки
Диагностика
- Электрокардиограмма – в большинстве случаев без изменений. Признаки перегрузки правой половины сердца появляются после того, как сосуды легких сжимаются в ответ на переполнение кровью. Сердцу становится трудно перекачивать по ним кровь и его камеры растягиваются.
- Рентген грудной клетки показывает изменения связанные с переполнением легочных сосудов кровью и нагрузкой на правое предсердие и желудочек:
- увеличение правой половины сердца;
- выбухание легочной артерии;
- расширение крупных сосудов легких.
- Ангиография разновидность рентгенологического исследования, при которой в сосуды вводят контрастное вещество, чтобы изучить направление тока крови:
- «закрашенная» кровь из левой половины сердца через проток попадает в легочную артерию;
- наполнение легочного ствола кровью с контрастным веществом.
- Фонокардиография
выявляет специфический шум, который принято называть «машинным».
– графическая запись звуков сердца.
- Эхокардиография или УЗИ сердца позволяет:
- увидеть наличие открытого артериального протока;
- установить диаметр отверстия;
- вычислить количество и направление крови, проходящей через него (при использовании допплерографии).
- Катеризация сердца (зондирование или короногорамма) выявляет:
- повышение давления в правом желудочке;
- насыщение крови кислородом в правых отделах сердца и в легочной артерии;
- иногда можно ввести катетер из легочной артерии в аорту.
- Компьютерная томография при ОАП определяет:
- открытый проток;
- его размеры и особенности расположения.
Подробнее о методах диагностикиЭлектрокардиограмма
- перегрузка и утолщение стенок левого желудочка;
- перегрузка и утолщение правых отделов сердца, развивается после значительного повышения давления в сосудах легких.
Рентгенография грудной клетки.
- расширены крупные сосуды легких. Это связано с застоем в них больших количеств крови;
- увеличение границ сердца;
- увеличение легочного ствола, в который вливается дополнительный объем крови из аорты;
- в тяжелых случаях видны признаки отека легких.
Фонокардиография
Эхокардиография (УЗИ сердца).
- открытый артериальный проток;
- диаметр отверстия в нем;
- состояние и толщину сердечной мышцы;
- ток крови, который забрасывается из аорты в легочную артерию (доплеровское исследование).
Катеризация сердца.
- повышенное содержание кислорода в правом предсердии, желудочке и легочной артерии;
- повышенное давление в правых отделах сердца и легочном стволе;
- если отверстие в протоке достаточно большое, то можно ввести зонд из легочной артерии в аорту.
АнгиографияСпиральная компьютерная томография
- открытый артериальный проток;
- его длина, ширина;
- наличие сужений в разных его частях;
- строение и состояние сосудов, по которым планируется ввести зонд;
- особенности движения крови через боталлов проток.
Открытый артериальный проток
Что такое открытый артериальный проток (боталлов проток)?
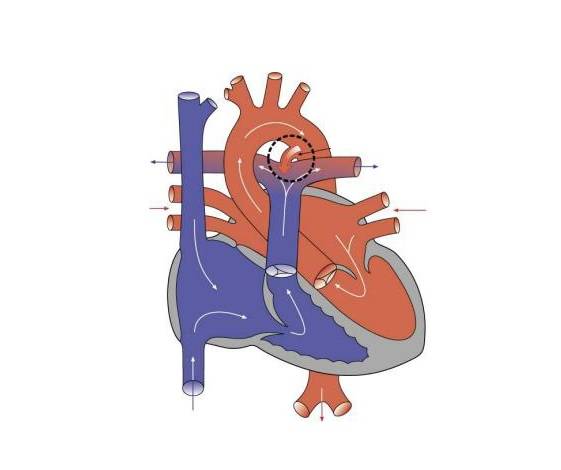
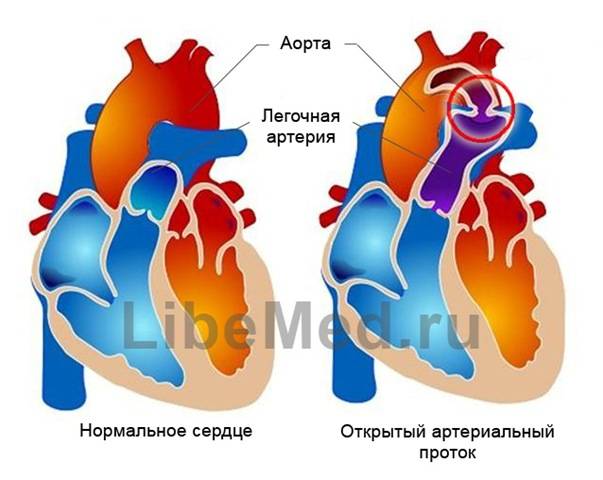
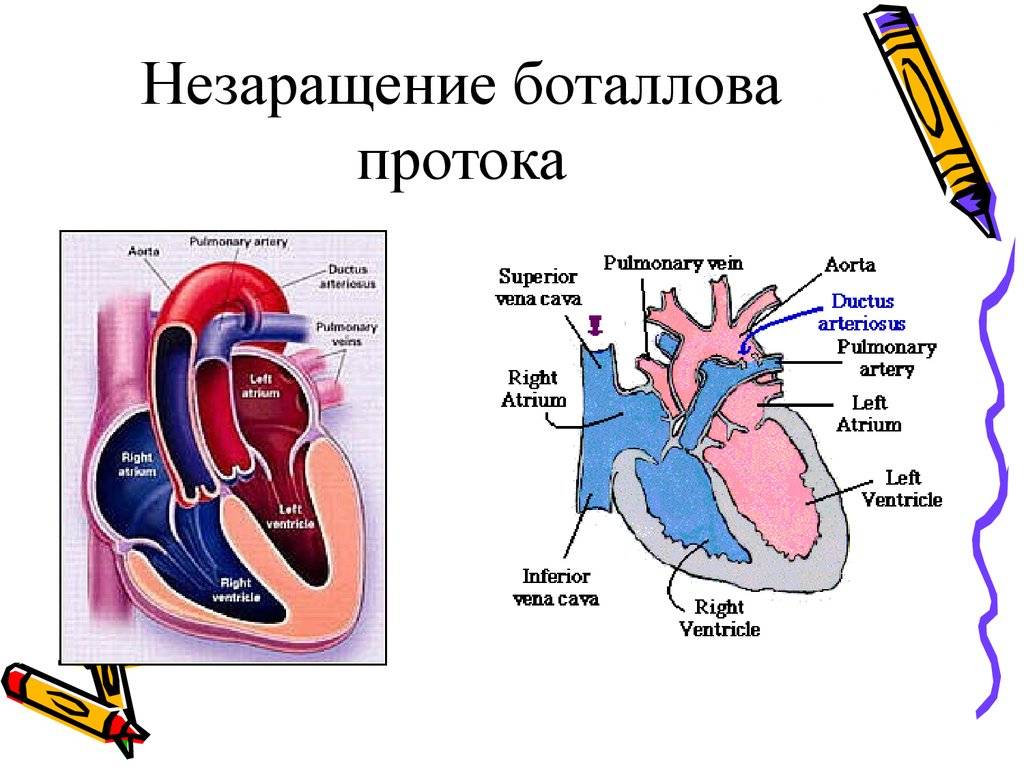
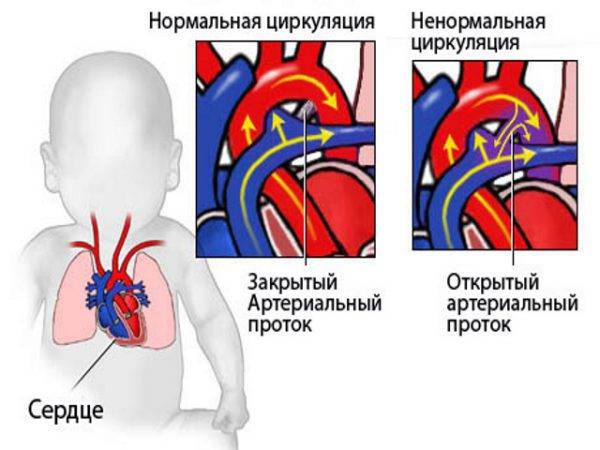
Боталлов проток (Рис 1, Видео 1) – это сосуд, который в норме функционирует у плода и соединяет два магистральных сосуда сердца – аорту и легочную артерию. Существует он для того, что бы кровь могла обойти мимо легкие, которые у внутриутробно не функционируют. В течение первых дней жизни новорожденного малыша боталлов проток в норме закрывается. Иногда случается, что открытый артериальный проток не закрывается, что приводит к ряду неприятных проблем. Проток, который не закрылся в течение месяца жизни ребенка, считается врожденным пороком сердца.
Естественное течение порока. Или к чему приведет открытый боталов проток?
Дело в том, что этот сосуд все еще соединяет два больших сосуда сердца – аорту и легочную артерию. Давление в аорте намного превышает давление в легочной артерии. Поэтому через открытый артериальный проток с аорты в легкие попадает избыточное количество крови, что сначала приведет к частым бронхолегочным заболеваниям, а при очень больших боталловых протоках – к необратимым изменениям в сосудах легких и неоперабельности. Кроме того, большой боталлов проток значительно увеличивает нагрузку на сердце, особенно на левый желудочек. Поэтому затягивать с лечением этого порока нельзя.
Лечение открытого артериального протока.
В настоящее время не существует такого боталлова протока, который нельзя было бы закрыть нетравматичным эндоваскулярным методом, который позволит избежать разреза, шрамов и длительной реабилитации. Хирургическое лечение этого порока осталось в прошлом, хирурги закрывают боталлов проток только недоношенным детям или в странах, где медицина имеет недостаточное финансирование. Во всех развитых странах Европы и Америки этот порок устраняется исключительно эндоваскулярно в ренгеноперационных. К тому же вероятность осложнений при эндоваскулярном лечении намного меньше.
Процедура эндоваскулярного закрытия.
Рис 2 – Внешний вид окклюдера |
Рис 3 – Внешний вид спирали |
При эндоваскулярном закрытии через маленький прокол в бедренные сосуды в сосуды сердца и в боталлов проток заводятся тоненькие трубочки, так называемые катетеры. Используя рентген и контрастное вещество, доктор оценивает размер и форму боталлова протока, после чего он выбирает самое подходящее окклюзирующее (от англ. Occlusion – закупорка) устройство. В качестве таких устройств могут использоваться окклюдеры (рис 2; Видео 1, 2, 3) или спирали (рис 3; Видео 4, 5, 6).
Выбор устройства для закрытия происходит во время операции, и зависит от размера и формы боталлова протока. Как правило, для больших протоков используются окклюдеры, для маленьких – спирали. В течение полугода окклюзирующие устройства полностью обрастают собственными клеточками сердца, происходит, так называемая, эндотелизация. Сброс через боталлов проток в 90% случаев прекращается сразу же после процедуры, в остальных случаях – по окончанию периода эндотелизации устройства.
Реабилитация после процедуры
1. Пациентов выписывают, как правило, на следующий день после процедуры. 2. В течении 6 месяцев рекомендуется проводить антибиотикопрофилактику инфекционного эндокардита.
У нас наибольший в Украине опыт по эндоваскулярному лечению открытых артериальных протоков – более 300 операций. Мы имеем доступ к оборудованию для закрытия боталлового протока любого размера и формы. Также, специализируемся на лечении дефектов межпредсердной и межжелудочковой перегородок. Для того чтобы попасть к нам на консультацию или госпитализироваться позвоните по одному из телефонов или запишитесь на прием онлайн.
Видео 1 – Боталлов проток |
Видео 2 – В этой красочной анимации Вы сможете увидеть, как закрывают боталлов проток окклюдером |
Видео 3 – Видео из операционной: кровь через открытый боталлов проток (сосуд по центру) попадает из аорты (крупный сосуд справа) в легочную артерию (сосуд слева) |
Видео 4 – Видео из операционной: проток перекрыт окклюдером. Сброс крови прекратился |
Видео 5 – А в этом видео Вы сможете увидеть, как закрывают боталлов проток спиралью |
Видео 6 – Видео из операционной: кровь через открытый боталлов проток (сосуд по центру) попадает из аорты (крупный сосуд справа) в легочную артерию (сосуд слева) |
Видео 7 – Видео из операционной: проток перекрыт спиралью. Сброс крови практически прекратился |