Микробная экзема у беременных
Часто беременные женщины могут болеть дерматозом. Их организм претерпевает определенные изменения. Ослабляется иммунитет, нарушается гормональный фон. Особых рисков для плода и женщины нет. Но такие неприятные ощущения, как зуд и постоянное желание почесаться, создают определенный дискомфорт. При возникновение болезненных симптомов следует сразу посетить дерматолога.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Как распознать микоз стопы? Симптомы грибка пальцев ног
- Между пальцами ног появляется трещина или воронка, края которой покрываются белесой или зеленоватой сквамозной (шелушащейся) кожей;
- Трещина может быть мокнущей с выделением экссудата;
- Под и между пальцами появляются круговидные опрелости со слезающей кожей (интертригинозные симптомы);
- При стертом течении между пальцами ног трещины малозаметны, зато шелушение приобретает муковидный характер (кожа выглядит, как будто присыпана мукой — это ее пораженные чешуйки). Симптомы особенно характерны для детей;
- Чувствуется небольшой зуд меж пальцев, но большого дискомфорта нет.
В «спящем», стертом состоянии грибок между пальцами ног может пребывать неопределенно долго, скрывая симптомы. Но процессы будут нарастать. Постепенно кожа выглядит все более сухой, грубой, шершавой, шелушащейся, приобретает грязновато-желто-серый цвет, роговеет вплоть до омозолелостей, трескается в особенно огрубевших местах.
Одновременно или последовательно наступает стадия онихомикоза – поражения ногтей, которые меняют цвет, утолщаются, слоятся и рассыпаются. К такому финишу приходят на поздних стадиях, когда симптомы однозначно указывают на долголетнее пренебрежение здоровьем.
Второй путь развития грибка между пальцев более редкий (примерно в 8%). Это «мокрый», везикулярный или экссудативный грибок, при котором возникают лопающиеся пузырьки-везикулы и изъязвления после них. Такой мокрый микоз меж пальцами поражает людей при сильных стрессах, при долгих походах, ношении плохой, тесной, невентилируемой обуви, при неправильной терапии грибка, при самолечении антимикозами и кортикостероидами.
Если саботировать лечение грибка между пальцами, у 80-100% больных будут поражены ногти на ногах, у 20% — на руках. Вид печальный и отталкивающий, ноготь выглядит как рассыпающаяся труха или хозяйственное мыло. Также может приобрести вид «когтя грифа» или врасти. А вросший ноготь – это еще и болезненное лечение.
Популярные вопросы
Скажите, чем можно обрабатывать микротрещины в области половых губ, возле влагалища?Они возникли после того, как я их расчесала, появилось раздражение. Посоветуйте, что можно сделать?
Порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы 1 раз в день на протяжении 5-7 дней. Если зуд связан с аллергической реакцией или раздражением, то данное средство увлажнит и поспособствует быстрой регенерации тканей. Однако, при сохраняющихся жалобах,несмотря на проведенное лечение, Вам будет необходимо обратиться на прием к специалисту для уточнения причины и выработать тактику её устранения.
У меня сухость наружных половых губ и бывают микротрещины,анализы сдавала в разных клиниках ничего не находят, чем лечить уже не знаю?
Давайте попробуем увлажнить данную область , если сухость связана только с излишней гигиеной или использованием ежедневных прокладок, или нижнего белья из синтетических материалов. Для этой цели подойдет применение геля Гинокомфорт с экстрактом мальвы. Гель наноситься 1 раз в день тонким слоем на иссушенную область на протяжении 1 недели. Если улучшения не отметится, то необходимо обратиться на прием к специалисту для исключения дисгормональных поражений слизистых( лейкоплакии, крауроза). Если эффект будет достигнут, то данный гель можно использовать с профилактической целью на протяжении длительного периода. В составе содержаться только природные ингредиенты.
Чем мазать раны ребенку?
Выбор подходящего средства зависит от фазы заживления.
период восстановления тканей характеризуется активным выделением экссудата, поэтому рекомендуется помазать рану ребенку мазью, имеющей с антибактериальные и впитывающие характеристики.
этап регенерации представлен ростом грануляций: в это время детская ранка должна быть достаточно влажной и защищенной от проникновения вторичной инфекции. В этот период обычно используются кремы и гели, имеющие гидрофильную, а не жировую основу.
Часто родители сталкиваются с тем, что ребенок расчесывает раны, стараясь сорвать образовавшийся струп
Важно не допускать этого, так как может остаться рубец.
Запомните: выбор препаратов, которыми можно лечить рану ребенка, осуществляет врач
Это особенно важно в тех случаях, если рана обширная, глубокая или сопровождается воспалительным процессом. Исключение составляют неглубокие повреждения — например, раны на коленках у ребенка, ссадины, небольшие порезы и царапины
Осложнения микробной экземы
При неправильном лечении этого вида экземы могут возникать осложнения. В результате использования неэффективных средств и после нарушения целостности очага воспаления возникают:
- Отечные пятна красноватого оттенка (полиморфизм);
- Характерные высыпания в виде везикул, папул и пустулам;
- Распространение участков мокнущей природы на здоровые области кожного покрова. Заболевание переходит в истинную форму;
- Болезни органов эндокринной системы;
- Инфекции бактериального, пиоккового характера;
- Явные признаки эритродермии;
- Симптомы вируса герпеса;
- Очаги воспаления, которые характерны для нейродермита.
1.Состав кожи и классификация ожогов
Кожа играет очень важную роль в контроле баланса жидкости и температуры тела. Если достаточно большая площадь кожи повреждается, этот контроль теряется. Кроме того, кожа действует как защитный барьер против бактерий и вирусов из окружающей среды.
Анатомия кожи довольно сложна. Кожа состоит из трех слоев:
- Эпидермис – внешний слой кожи;
- Дерма – она состоит из коллагеновых и других эластичных волокон. В дерме находятся нервы, кровеносные сосуды, потовые железы и волосяные фолликулы;
- Гиподерма, или подкожная клетчатка – зона расположения крупных кровеносных сосудов и нервов. Этот слой ткани играет самую важную роль в регуляции температуры.
Вред, который может нанести ожог кожи, зависит от его расположения, глубины и того, какая площадь поверхности тела обожжена.
Классификация ожогов
Виды ожогов кожи определяются в зависимости от их глубины.
- Ожог первой степени – это поверхностный ожог, который вызывает местное воспаление кожи. Часто к ожогам первой степени относят и солнечные ожоги. Воспаление при таком ожоге характеризуется болью, покраснением и небольшой опухолью.
- Ожог второй степени глубже, и вдобавок к боли, покраснению и воспалению появляются олдыри на коже.
- Ожог третей степени – самый глубокий. Он затрагивает все слои кожи и, по сути, просто уничтожает пораженный участок кожи. Поскольку при ожогах третьей степени повреждаются нервы и кровеносные сосуды, такой ожог может ощущаться как относительно безболезненный.
Ожог кожи не является статичным и может меняться даже после прекращения воздействия того фактора, который стал причиной ожога. За несколько часов ожог первой степени может перейти на более глубокие структуры и стать ожогом второй степени. Например, волдыри от загара могут появиться не сразу, а на второй день. Точно так же ожог второй степени может перейти в ожиг третьей степени.
Независимо от типа ожога может начаться воспаление и скопление жидкости в ране и вокруг нее. Кроме того, поскольку кожа является первым этапом защитной системы организма, ожог повышает риск инфицирования.
Способностью к самовосстановлению обладает только эпидермис. Более глубокий ожог кожи может вызвать рубцы или не даст коже вернуться к нормальному функционированию.
Как мы уже говорили, помимо глубины ожога важна и общая площадь поражения. Ожоги измеряют в процентах от общей площади тела пострадавшего. Часто для этих целей у взрослых используется «Правило девяток». Принцип расчета основан на том, что площадь поверхности тела состоит из нескольких частей, каждая из которых соответствует примерно 9% от общих 100% – голова, грудная клетка, живот, каждая рука и т.д.
Измерение площади обожженной поверхности тела проводится только при ожогах второй и третьей степени. Поскольку при ожогах первой степени целостность кожи не нарушается, она остается в состоянии контролировать баланс жидкости и поддерживать температуру тела.
Если поражено более 15-20% тела, есть риск серьезной потери жидкости. Баланс требуется восполнять искусственно. С увеличением процента ожога увеличивается и риск смертельного исхода. Ожог менее 20% тела, как правило, хорошо поддается лечению. Но если площадь ожога более 50%, это уже очень серьезно и опасно для жизни.
Причина появления свища
Причиной образования свища может стать длительное хроническое воспаление периодонтальных тканей, прикорневых тканей зуба – периодонтит. Помимо этого может быть трещина в корне зуба либо перфорация может спровоцировать появление этого воспаления, которое в дальнейшем приведет к образованию свища и свищевого хода.
Также образование свища возможно при развитии периимплантита, воспалительного процесса вокруг ранее установленных имплантатов, которые, собственно играют роль искусственного корня зуба:
Как развивается свищ на десне
На самом деле, развивается свищ достаточно долго. До этого должны проходить определенные длительные воспалительные процессы в тканях пародонта, в тканях окружающих поврежденный зуб или имплантат.
У поврежденного зуба бывают этапы:
кариес,
глубокий кариес,
пульпит,
Если пульпит или периодонтит был плохо пролечен, то развивается осложнение в виде различного хронического периодонтита, и весь этот процесс в хронической форме протекает длительное время. А в момент обострения хронического процесса происходит расплавление костной ткани, образование гнойных масс, которые образуют определенное давление. Это давление, этот гнойный экссудат ищет выход:
Поскольку экссудат окружен костными тканями, происходит точечное разрушение наиболее тонкой костной пластинки, её перфорация. Зачастую это вестибулярная костная пластинка, которая окружает корень, она имеет небольшую толщину. После разрушения кортикальной пластинки, через мягкие ткани гной достаточно быстро прорывается. Таким образом и образуется свищевой ход, через который происходит отток гнойных масс.
Какие симптомы могут сопровождать появление свища?
Перед тем, как появится свищ, у пациента болит причинный зуб. Область вокруг зуба обычно болезненна при надавливании на зуб, при постукивании по этому зубу, и даже без всяких постукиваний и надавливаний пациент ощущает чувство распирания, болезненность. У человека может подниматься температура, возникать припухлость на десне, отечность. Возникает простой общий симптом – болит десна.
После этого начинается самое интересное: появляется свищевой ход с гноем:
и у пациента наступает облегчение, поскольку давление “стравливается” из этого котла, где происходило распирание. Фактически, пациент чувствует облегчение, когда образуется свищ. Из-з этого чувства обманчивого облегчения многие пациенты ходят с этим воспалительным процессом достаточно длительное время. Зуб перестает их сильно беспокоить, поскольку отток гноя уже идет, экссудат не накапливается, не образуется внутреннее давление. И пациент ходит со свищевых ходом. Естественно, со временем все это приводит к достаточно сильным поражениям костной ткани.
При первых же симптомах образования свища пациенту нужно незамедлительно обратиться за помощью к стоматологу.
Признаки пролежней
Чаще всего пролежни образуются над костными выступами тела, которые прикрыты небольшим слоем мягких тканей, в том числе подкожной жировой клетчатки. Они образуются на тех частях тела, которые непосредственно соприкасаются с кроватью или инвалидным креслом и испытывают наибольшее давление.
Например, у людей, прикованных к постели, наиболее часто появляются пролежни на следующих частях тела:
- плечи или лопатки;
- локти;
- затылок;
- края ушей;
- разгибательная поверхность коленей, пятки;
- выступы позвоночника;
- крестец и копчик (в нижней части спины).
У людей в инвалидном кресле пролежни чаще всего образуются на следующих частях тела:
- седалищные бугры (под ягодицами);
- задняя поверхность рук и ног;
- нижняя часть спины (область крестца).
Стадии пролежней
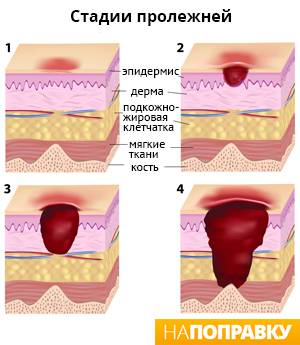
Степень тяжести пролежней оценивают по специальной шкале. Наиболее распространенной является шкала Европейской экспертной комиссии по пролежням (EPUAP). Чем выше степень, тем тяжелее поражение кожи и мягких тканей под ней.
I стадия — наиболее поверхностный пролежень. Пораженный участок кожи меняет цвет — у людей с белой кожей он становится красным, со смуглой — приобретает фиолетовый или синий оттенок. При надавливании пролежень не бледнеет. Целостность кожи не нарушается, но пораженный участок может зудеть или болеть. Он также может быть горячим и нетипично мягким или твердым на ощупь.
II стадия — поражен участок верхнего слоя кожи — эпидермиса — или более глубокого слоя — дермы, — что приводит к ее повреждению. Пролежень похож на открытую рану или пузырь, заполненный жидкостью.
III стадия — разрушение всех слоев кожи. Также страдает подкожная жировая клетчатка, но мышцы не повреждаются. Пролежень похож на глубокую полую рану.
Как можно вылечить свищ на десне
Безусловно, мы лечим это, мы занимаемся этим, мы для этого работаем. Для того, чтобы вылечить свищ на десне, в первую очередь, нам следует устранить причину, из-за которой возник свищевой ход. Мы не должны бороться с самим прыщом, мазать его разными мазями и примочками, а должны устранить причину его возникновения. Мы должны устранить само хроническое воспаление, которое привело к этому свищу.
Первый вариант лечения свища – эндодонтический
Для такого лечения проводим пациенту высококлассное эндодонтическое лечение под микроскопом, когда:
- виден сам канал зуба,
- видны его ответвления
- и видно, есть ли трещины в канале зуба.
Наши доктора на высоком уровне проводят под микроскопом манипуляции именно по малоинвазивному лечению. Лечению процессов, которые привели к свищу, к свищевому ходу на десне, к осложнениям различного периодонтита. На видео – эндодонтист НИЦ, победитель многих международных конкурсов по эндодонтии и реставрации зубов Меликов Азер:
В клиниках Немецкого Имплантологического Центра используются специальные материалы, которые герметизируют апикальную часть очень хорошо и на длительный период, которые имеют биосовместимость с тканями, окружающими зуб и которые дают очень хороший результат.
То есть у нас есть терапевтический метод лечения – это раз. Когда высококлассные эндодонтисты при помощи микроскопов, специального оборудования и специальных материалов проводят терапию каналов и устраняют причину по которой возник свищ.
Второй вариант лечения свища – смешанный
Второй метод – это смешанное лечение, когда лечение ведут совместно терапевт и хирург. Если поражение уже достаточно сильное, произошел лизис определенной части верхушки корня, когда уже процесс идет достаточно длительно, то терапевт прочищает каналы:
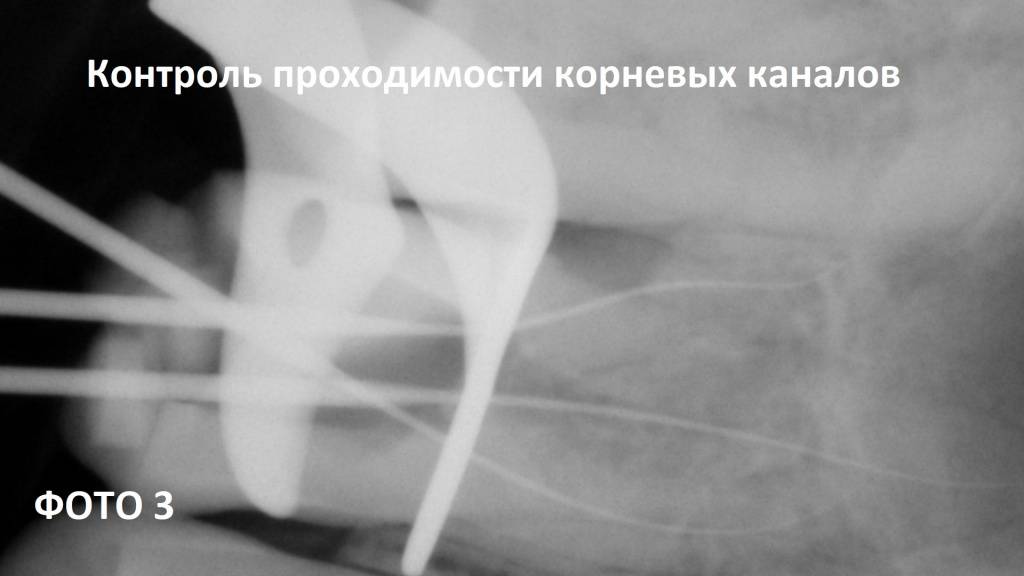
герметизирует апикальную часть корня специальным материалом, а хирург уже открывает -делает хирургическим доступом и заполировывает апикальную часть корня зуба.
Мы не делаем резекции зубов, когда зуб спиливается наполовину. Зачастую думаешь, вот у меня часто пациенты приходят, которым сделали резекцию и думаешь человеку отпилили ⅔ корня и этот зуб уже несостоятелен, он еле держится, и для чего это надо было делать? Мы делаем малоинвазивно. Мы полируем специальными ультразвуковыми насадками апикальную часть корня, после того, как терапевт проведет лечение, и получаем очень хорошие отдаленные результаты.
Третий вариант лечения – хирургический
Также есть хирургический метод – это третий метод лечения, когда воспаление уже хроническое по принципу “Нету зуба – нет ни кариеса, не периодонтита, нет ничего”. То есть удаляется зуб, удаляется очаг воспаления:
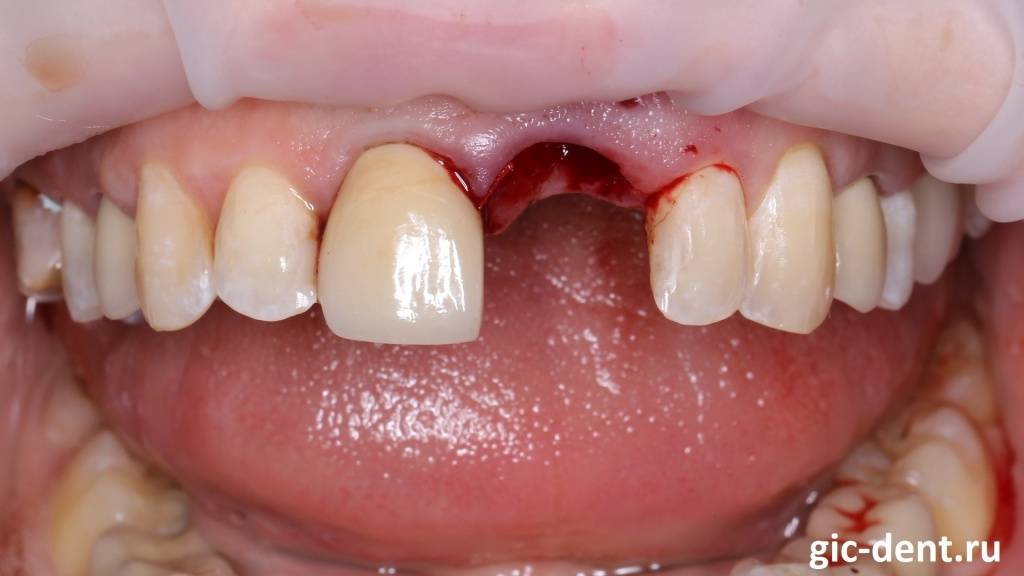
и на место зуба ставится имплантат:
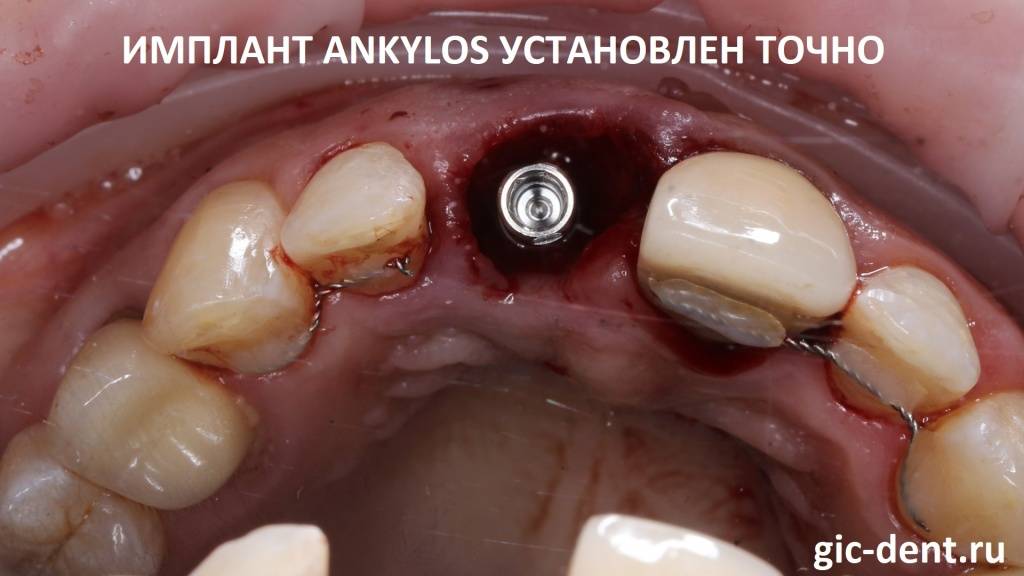
Последующая реабилитация пациента идет уже на имплантате.
Четвертый вариант лечения – аутотрансплантация
Аутотрансплантация – разновидность третьего, хирургического варианта лечения. Но в качестве импланта выступает собственный зуб-донор пациента. Как правило, на эту роль отлично подходят зубы мудрости, которые не участвуют в процессе пережевывания пищи и фактически являются резервом организма именно для подобных случаев. Пересадка зубов мудрости подходит для жевательных зубов и премоляров (четвертые, пятые, шестые и седьмые зубы).
Преимущество данного способа лечения в том, что пересаживается собственный зуб, собственная ткань пациента, которая не является чужой для организма даже в условиях воспалительного процесса при свище, значительно снижается риск отторжения зуба-импланта. Специалистами Немецкого Имплантологического Центра накоплен многолетний клинический опыт подобных операций. О том, как проходит операция аутотрансплантации вы можете посмотреть в следующем видео. Там же, в конце фильма, пациент делится впечатлениями о пересадке зубов (это отзыв спустя 1 год после операции пересадки):
Причины и этапы развития мокнущей раны
Слабый иммунитет восстановительные свойства кожного покрова несколько снижает. В результате рана заживает дольше. При длительном заживлении увеличивается риск попадания в рану болезнетворных микроорганизмов. Чаще всего мокнущие раны у ребенка возникают из-за:
- Укусов насекомых.
- Ссадин.
- Заболеваний кожи, которые вызывают сильный зуд.
- Мозолей.
- Ожогов.
- Опрелостей.
- Раздражения.
- Нарушения защитных функций организма.
- Недостатка витаминов.
- Попадания инфекции.
- Аллергии.
Возникновение раны с мокнущей поверхностью проходит поэтапно:
- Повреждение кожи.
- Воспалительный процесс с активацией лимфоцитов.
- Образование незаживающей поверхности, которая начинает разрастаться.
Чтобы избежать многих неприятностей, связанных с мокнущей раной, нужно своевременно и правильно начать ее лечение.
Лечение карбункула
Лечение карбункула всегда должно проходить под контролем врача. В большинстве случаев, появление карбункула — повод для госпитализации в больницу, так как это обширное гнойное поражение тканей, которое сопровождается выраженной интоксикацией организма и без медицинского лечения часто приводит к смертельно опасным осложнениям.
Лечение карбункула хирургическое, часто в несколько этапов. Проводится под общей анестезией (под наркозом). Сначала хирурги вскрывают гнойную полость и удаляют все погибшие ткани, которые иногда достигают значительного объема. После этого рану промывают антисептиками и назначают ежедневные перевязки.
Когда рана полностью очистится и начнет заживать приступают ко второму этапу операции — пластике кожи, чтобы закрыть раневой дефект и избежать грубых рубцов. Если карбункул совсем маленького размера, возможна одноэтапная операция: рану очищают, после чего сразу накладывают швы, оставив в ране дренажи. Спустя несколько дней дренажи удаляют и рана окончательно заживает.
Оказание первой помощи при обработке ран у детей
Оказание первой помощи в случае получения ребенком раны имеет свои особенности. Так как нарушение целостности кожных покровов сопровождается кровопотерей, ребенок может впасть в панику или шок при виде крови
Поэтому важно как можно скорее успокоить малыша, отвлечь его внимание и оказать ему первую доврачебную помощь. При этом следите за собой, действуйте четко и слаженно: увидев ваше чрезмерное беспокойство, слезы и беспомощность, ребенок может впасть в панику
Если ранка небольшая, неглубокая и ее появление сопровождается небольшой кровопотерей, нужно извлечь из нее посторонние предметы (если таковые имеются) и промыть. Для очищения можно использовать чистую теплую воду или слабый мыльный раствор. После того, как место повреждения будет очищено, следует продезинфицировать его. Для этого подойдет перекись водорода, хлоргексидина биглюконата. Если вы используете йод, обработайте им исключительно близлежащие участки кожи и следите за тем, чтобы он не попал в саму полость раны. В конце наложите на поврежденное место стерильную повязку. При небольших травмах, не сопровождающихся обильным кровотечением, можно обойтись без повязки.
Если рана у ребенка имеет большую площадь и глубину, следует как можно скорее вызвать скорую помощь и доставить маленького пациента в ближайшее медицинское учреждение. До приезда бригады скорой помощи постарайтесь успокоить малыша и окажите ему первую доврачебную помощь. Если из раны льется много крови, наложите на поврежденный участок давящую повязку
Обратите внимание: повязка должна быть давящей настолько, чтобы при этом не было нарушено кровообращение. Поэтому если кровь продолжает сочиться сквозь бинт, не стоит затягивать его еще сильнее
Просто наложите дополнительный слой бинта или марли. Если была повреждена артерия, и кровь бьет фонтаном, необходимо наложить жгут чуть выше раны, подложив под него ткань с запиской о времени наложения.
Названия мазей для гнойных ран
Мази для гнойных ран должны соответствовать следующим требованиям:
- уничтожать инфекцию внутри раны;
- способствовать очищению раны от гноя и омертвевших тканей;
- тормозить развитие воспалительного процесса;
- не препятствовать свободному выходу гноя;
- создавать барьер для предупреждения попадания дополнительной внешней инфекции.
На первом этапе заживления (как правило, на третьи сутки) возможно использование мазей на водной основе, таких как Левомеколь, Диоксин 5%, Сульфамеколь и пр.
На очищенную рану для восстановления поврежденных тканей применяют препараты, подавляющие рост бактерий и активирующие процессы регенерации. Чтобы ускорить формирование качественной грануляции, возможно нанесение мазей с антибиотиками, таких как Гентамицин, Тетрациклин и т. п.
Также существуют и универсальные комбинированные мази для гнойных ран, которым свойственно стимулировать заживление и ликвидировать образование гноя. Среди таких препаратов наиболее известны мазь Вишневского, Левометоксин и Оксициклозоль. Эти медикаменты особенно часто применяют под повязки для стимуляции формирования рубцовой ткани.
Мазь для заживления гнойных ран | ||
Мазь Левомеколь | Ихтиоловая мазь | |
Фармакодинамика Фармакокинетика | Комбинированная мазь для гнойных ран с антибиотиком хлорамфениколом и иммуностимулятором метилурацилом. | Антисептическое средство с ихтиолом, обладающее свойством анальгетика, антисептика и антивоспалительного средства. Не попадает в системное кровообращение. |
Использование мазей для гнойных ран во время беременности | Допускается использование на небольших поверхностях кожи и в течение непродолжительного времени. | Допускается использование беременными и кормящими пациентками. |
Противопоказания к применению | Вероятность аллергического ответа организма. | Вероятность аллергии, детский возраст до 12 лет. |
Побочные действия мазей для гнойных ран | Аллергия. | Редко – аллергия. |
Способ применения и дозы | Мазью промокают стерильные марлевые салфетки и наполняют ими рану. Рекомендуемый срок терапии – 4 дня. | Наносят без втирания, под повязку, до 3-х раз в сутки. |
Передозировка мазей для гнойных ран | Вероятность минимальна. | Считается невозможной. |
Взаимодействия с другими препаратами | Не наблюдалось. | Одновременное нанесение нескольких наружных средств на один участок кожных покровов может оказывать непредсказуемое действие. |
Условия хранения и срок годности | Сохраняют до 3,5 лет в обычных условиях. | Сохраняют в затемненном месте до 5 лет. |
Мазь с антибиотиками для гнойных ран | ||
Мазь гентамициновая | Линкомицин | |
Фармакодинамика Фармакокинетика | Мазь с антибиотиком широкого спектра активности. Кинетические свойства не изучены. | Антибиотик линкозамидной группы. |
Использование мазей для гнойных ран во время беременности | Противопоказано. | Противопоказано. |
Противопоказания к применению | Аллергия, беременность. | Беременность, грудное кормление, аллергическая чувствительность. |
Побочные действия мазей для гнойных ран | Аллергические проявления. | Аллергические проявления, кандидоз. |
Способ применения и дозы | Наносят на предварительно очищенную рану до 3-х раз в сутки. | Распределяют тонким слоем на пораженный участок кожных покровов. Длительность курса определяет доктор. |
Передозировка мазей для гнойных ран | Информация не предоставлена. | Не наблюдалась. |
Взаимодействия с другими препаратами | Не рекомендовано одновременное использование с антибиотиками с ототоксическим и нефротоксическим действием. | Нежелательно применять с другими антимикробными средствами на одном кожном участке. |
Условия хранения и срок годности | Сохраняют в прохладном месте до 2-х лет. | Сохраняют 3 года в прохладном месте. |
Мазь для энзиматического очищения ран | |
Ируксол | |
Фармакодинамика Фармакокинетика | Мазь для гнойных ран на основе клостридиопептидазы и хлорамфеникола. Обеспечивает энзиматическое очищение раневой поверхности без негативных побочных проявлений. Ускоряет грануляционные процессы. |
Использование мазей для гнойных ран во время беременности | Допускается под контролем врача. |
Противопоказания к использованию | Болезни крови, склонность к аллергическим проявлениям. |
Побочные действия мазей для гнойных ран | Редко – непродолжительное преходящее жжение. |
Способ применения и дозы | Наносят на влажные раны один раз в день, распределяя по всей раневой поверхности. |
Передозировка мазей для гнойных ран | Не зафиксированы случаи передозировки. |
Взаимодействия с другими препаратами | Одновременное применение с любыми другими наружными средствами исключается. |
Условия хранения и срок годности | Сохраняют в прохладном месте до 5 лет. |
[], [], []
Причины появления экземы
Несмотря на то, что экзема известна врачам тысячи лет и встречается достаточно часто, дерматологи все ещё не могут четко сформировать причины её появления и механизмы развития. Усложняет эту задачу тот факт, что микробная экзема не имеет четких симптомов. В каждом отдельном случае её проявления могут различаться в широком диапазоне.
Но все же, выделяют несколько факторов, которые в большинстве случаев сопровождают появление этого заболеваний:
- Варикозное расширение вен нижних конечностей. Это заболевание приводит к нарушению кровоснабжения тканей, что, по всей видимости, и создает базу для развития микробной экземы.
- Травмы. Отдельно выделяют паратравматическую микробную экзему. В этом случае первичные высыпания появляются на фоне длительно не заживающих или инфицированных ран, царапин, язв, свищей, ожогов.
- Грибковые поражения. Часто микробная экзема появляется у людей, которые страдают грибковыми заболеваниями ногтей и кожи.
К провоцирующим появление экземы факторам относят слабый иммунитет, а также неблагоприятную наследственность. Характерный иммунный ответ повышает вероятность развития экземы, поэтому её наличие автоматически заносит ближайших родственников в группу риска.
Стоит отметить, что не существует единых симптомов микробной экземы. Условно разделяют сухую и мокрую форму. В первом случае пораженный участок кожи покрывается крупными отмершими чешуйками, под которыми располагается покрасневшая глянцевая кожа. При мокрой форме возможно появление язвочек, имеющих склонность к периферическому росту и слиянию, а также формированию отсевов.






